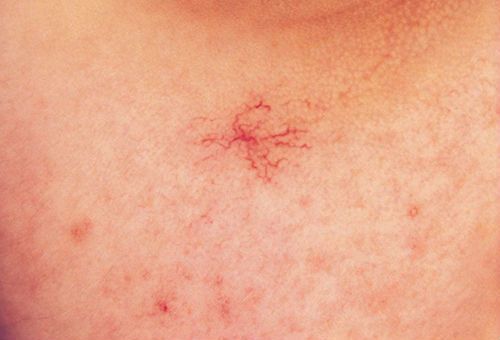
Что означают покалывания в грудной клетке при вдохе? Покалывание в грудной клетке
Колит в грудной клетке: справа, слева, посередине
Часто недомогание вызывает у людей страх, а иногда даже отчаяние. И все потому, что далеко не все знают, как помочь себе в момент возникновения боли, что она может обозначать и к какому врачу необходимо обращаться, если что-то идет не так. Это объясняет, почему становятся популярными подробные описания симптомов некоторых распространенных заболеваний.

Колет в грудной клетке при различных заболеваниях
В данной статье речь пойдет о том, почему может возникать колющая боль в районе грудной клетки. Что может обозначать подобный симптом, если он появляется справа или слева.
Боль и покалывания – разные по интенсивности ощущения. Первое проявление имеет затяжной характер, второе – импульсивный, кратковременный. Оно может указывать на начало некоторых опасных заболеваний, сопровождающихся повышением артериального давления, прекращением дыхания, потерей сознания, появлением признаков удушья. Поэтому так важно научиться самостоятельно определять симптомы того или иного недуга, и знать о причинах его появления.
Колющие боли слева
Левая сторона грудной клетки является сердечной проекцией, поэтому если колет там, значит, необходимо обращаться за помощью к кардиологу. Что может спровоцировать данное недомогание? Развитие ишемической болезни. Сердечной мышце начинает не хватать кислорода, она растягивается, и это приводит к раздражению болевых рецепторов.
При колотье, спровоцированном сердечными заболеваниями, боль проходит очень быстро, она снимается валидолом.
Если колет постоянно при выполнении каких-либо физических нагрузок, это ангинозная боль. Она отдается под левую лопатку и свидетельствует о развитии опасной сердечной патологии.

Порой колет в грудной клетке при заболеваниях сердца
Если колет и болит в грудной клетке в виде прострелов, это может быть связано с нарушениями коронарных сосудов. В любом случае тем, у кого наблюдаются такие выраженные симптомы, необходимо немедленно проконсультироваться у кардиолога.
Если данный диагноз не подтверждается, медики идут дальше и изучают состояние плевры, легких, смотрят, как реагируют межреберные нервы на механическое воздействие извне. Если эти органы функционируют в своем нормальном режиме, то врачи спускаются ниже. В грудной клетке иногда появляются колющие боли из-за спазма пищевода, из-за наличия язвенной болезни. Спровоцировать описываемый болевой синдром могут желчные колики и воспаление стенок реберного каркаса.
Колющие боли справа
Сложнее всего поставить правильный диагноз, если колет справа. В грудной клетке расположено много органов, и для того чтобы понять, что происходит, врач должен получить подробное описание того, как колет в груди, какие ощущения при этом испытывает больной.
Иногда дискомфорт в грудной клетке, возникающий справа, может сопровождаться удушьем, оцепенением, повышением артериального давления. Спазм при этом может ощущаться не только справа, в самой клетке, но и отдаваться в горло, в руку, в другие части тела. Все эти проявления могут сопровождать реберно-позвоночные остеофиты, обычную межреберную невралгию, они могут быть спровоцированы остеохондрозом и даже синдромом Титце.

Иногда колет в грудной клетке из-за болезни позвоночника
Болезни позвоночника – самая распространенная причина появления болей справа и слева. Их появление провоцирует разрушение межпозвоночных хрящей. Из них начинает выдавливаться наружу желтое тело, оно сдавливает нервные корешки, которые находятся в сфере его досягаемости. В этом случае сильно колет справа или слева при вздохе, кашле, чихе. Иногда симптомы остеохондроза полностью соответствуют признакам инфаркта. Поэтому пациент просто обязан сначала обратиться за помощью к кардиологу. Если диагноз им будет опровергнут, значит, больной получит направление на обследование к ортопеду.
Что такое синдром Титца?
Если колет справа, в районе 2-го или 5-го ребра, значит, развивается синдром Титце – воспаление реберных хрящей. Боли локализуются в нижней части грудной клетки, они усиливаются при сдавливании этого участка. Данное заболевание сопровождается появлением озноба и сильной бледности кожного покрова.
Как видите, причин появления спазмов может быть великое множество, поэтому самостоятельная диагностика невозможна.
Можно только попытаться четко определить дислокацию дискомфорта. Для этого необходимо соблюсти следующие правила.
- Во-первых, медики советуют обратить внимание на то, когда появляются описываемые ощущения: до начала физических нагрузок или сразу после них.
- Во-вторых, когда сильно колет, справа или слева, попробуйте пальцами надавить на больное место. Иногда удается нащупать очаг недомогания и указать на его точное расположение врачу. Это поможет ему быстрее поставить точный диагноз.
- В-третьих, при появлении острой боли попробуйте глубоко вздохнуть. Если колет именно при вздохе – это не сердце.
В любом случае, болевой синдром – сигнал для того, чтобы начать беспокоиться.
spinheal.ru
Покалывания в грудной клетке — Ответы и советы
Обстоятельства боли в грудной клетке справа
Боль в грудной клетке справа из-за травмы груди, чрезмерной физической нагрузки, растяжений и повреждений:
- Сильная физическая нагрузка и растяжения смогут стать обстоятельством боли межрёберных и грудных мышц. Такая боль ещё называется крепатурой. Она появляется по окончании активных занятий в спортзале либо тяжёлой физической работы. Это совсем надёжная боль, которая вызвана выделением в соединительных тканях мышц молочной кислоты, и частичным повреждением мышечных и связочных структур тех мышц, каковые напрягались больше всего. Появление таковой боли — это итог неадекватного подхода к графику тренировок, неверный расчёт нагрузки на организм. Она в большинстве случаев проявляется внутримышечным тянущим неприятным ощущением, а при резких движениях может усиливаться.
- Травмы и повреждения грудной клетки и органов, находящихся под её крепкой, но всё-таки уязвимой защитой смогут кроме этого послужить обстоятельством боли в груди справа. К примеру, перелом рёбер напоминает о себе колющей болью конкретно на месте травмы, особенно при сдавливании грудной клетки. Кроме этого она очень сильно проявляется при кашле и успокаивается, стоит лишь больному присесть и расслабиться.
При ушибах на теле возможно замечать синяки и кровоподтёки. Лёгкий ушиб совсем не страшен для человека, не смотря на то, что может вызвать небольшие кровоизлияния и разрывы. Тогда как сильный ушиб может привести к разрыву лёгкого и к летальному финалу.

Боль в грудной клетке справа из-за вирусных и инфекционных болезней:
- Вирусные заболевания смогут вызвать болевой синдром при глубоком вдохе, чихании либо кашле. Наряду с этим локализация боли будет зависеть от наиболее не сильный участка органов, поражённых заразой. В таковой ситуации может болеть лёгкое с правой стороны либо межрёберные мускулы ослабленного организма. Время от времени при простой простуде, эта боль может пройти по окончании курса особого медикаментозного лечения, и обязательного нахождения больного в кровати. Но бывают случаи, в то время, когда общее состояние организма больного существенно ухудшается, что ведет к важным нарушениям жизнедеятельности органов дыхательной системы.

Боль в грудной клетке справа из-за нарушения работы органов дыхательной системы:
- Пневмония — это одно из самых важных болезней легких, проявляющиеся в организме больного в качестве воспаления, которое может затронуть как один участок органа, так и поразить его обе стороны. Существует довольно-таки широкий спектр вирусов и зараз, каковые смогут вызвать это заболевание, но самый серьёзный факт, который должен знать любой, содержится в том, что воспаление лёгких, которое так не легко поддаётся лечению и в тяжёлых случаях может привести к летальному финалу, возможно спровоцировано неправильным медикаментозным вмешательством. В большинстве случаев пневмония проявляется увеличением температуры, болью в груди, характерными хрипами и кашлем.
- Плеврит — это заболевание лёгких, связанное с воспалением их оболочки. Данный воспалительный процесс приводит к в правой стороне груди, особенно на протяжении кашля или других напряжениях диафрагмы. Плеврит распознаётся при неожиданных болевых спазмах в грудной клетке, поскольку теряется возможность дышать глубоко, и больные плевритом довольно часто испытывают удушье. Воспаление плевры обычно проявляется в качестве пост-симптома пневмонии, и сопровождает протекания туберкулёза, либо при сердечнососудистых болезней.
- Наличие опухоли в лёгких и бронхах, как самый сложный и не утешающий диагноз для больного, может кроме этого привести к справа в грудной клетке. В большинстве случаев, опухоли в лёгочном отделе классифицируются онкологами как бронхопульмональный рак, основной отличительной чертой которого есть сухой удушливый кашель с кровавым отхаркиванием. Рак лёгких сопровождается массой разных признаков, в число которых входит боль в грудной клетке.
Боль в грудной клетке справа из-за с болезней пищеварительной системы:
- Изжога — наиболее нередкая обстоятельство неприятных ощущений в грудной клетке справа. Она появляется в следствии избыточного выделения желудочного сока и попадания его в пищевод. Неприятное чувство может проявиться сразу же по окончании еды либо через полчаса, но бывают также случаи, в то время, когда изжога проявляется и на голодный желудок. Болезнетворный эффект от изжоги может распространиться по всему пищеводу, что причиняет массу неудобств больному, та как изжога начинает свой путь в желудке и поднимается до самого горла. Наряду с этим больной чувствует жжение в груди от нескольких мин. до часа.
- Застой еды в пищеварительном тракте. По данной причине кроме этого может появиться боль в груди справа. Дело в том, что при пищеварительном ходе еда либо жидкость может застрять в пищеводе. Это явление часто приводит к боли в груди справа, которая разъясняется сильным давлением на стены пищевода и улучшается при глотании и напряжении диафрагмы.
- Заболевания печени, а также любой воспалительный острый либо хронический процесс, и паразитарные поражения печени смогут вызвать калящую боль в под рёбрами с правой стороны. Особенно сильной она делается при надавливании на орган, чихании и кашле. Раздельно нужно выделить один из видов воспаления печени, таковой как гепатит.
- Гепатит. имеющий пара форм (A, B, C, D), в народе именуют желтухой, поскольку кожные покровы и белая часть глаза принимают желтоватый оттенок из-за попадания в кровь билирубина, не переработанного в печени. Но бывают и такие случаи гепатита, в то время, когда желтушность не проявляется, но в любом случае заболевание выдают болевые спазмы в правом подреберье. Они появляются как следствие растяжения оболочки печени благодаря её повышения. Темперамент боли возможно совсем разнообразным: может появиться тупая и долгая боль, быть может появиться резкая и интенсивная, импульсы которой смогут дойти кроме того до правого плеча и лопатки.
- Дисфункция в работе желчного пузыря — это одна из обстоятельств появления боли в правом подреберье, связанная с отклонениями в образовании и выведении из организма желчи.
- Дискинезия желчных дорог — это заболевание, вызванное нарушением движения желчи. Наряду с этим заболевании совсем отсутствуют какие-либо нет органические либо изменения структуры желчного пузыря, а лишь только нарушается двигательная функция желчных протоков. Дискинезия вызывает через чур большое либо напротив недостаточное сокращение желчного пузыря, что растолковывает нарушение несинхронного открытия и закрытия желчных протоков. Появление дискинезии доктора связывают с острыми и хронические психотравмирующими обстановками, глубинными внутриличностными конфликтами, и крайне важное значение имеет личная непереносимость организмом больного некоторых продуктов питания (аллергия).
- Хронический холецистит — заболевание желчного пузыря, обусловленное его воспалением. Значительно чаще возбудителем хронического холецистита делается острая бактериальная зараза — это возможно масса разновидностей кишечной палочки, энтерококк, протей, стафилококк, стрептококк. Определенное значение имеет паразитарная зараза желчных дорог, содействующая долговременному протеканию воспалительных процессов, и трансформации свойств желчи, образованию камней и нарушению оттока желчи.
- Желчнокаменная заболевание — аномальный процесс в желчи, из-за которого, в желчных протоках и в желчном пузыре образуются кристаллические структуры из холлестирина и солей кальция. Заболевание для того чтобы рода говорит о неправильном образе жизни, чрезмерном потреблении жирной пищи и алкоголя. Желчнокаменная заболевание сразу же даёт знать о своём появлении нестерпимой калящей болью в правом подреберье. При таких условиях необходимо обязательно обращаться к доктору, поскольку диагностировать заболевание и назначить действенное лечение может лишь квалифицированный эксперт. Не пробуйте вылечить желчнокаменную заболевание дома, по причине того, что ни к чему хорошему это не приведёт.
Боль в грудной клетке справа, из-за сбоев с сердечно — сосудистой системы:
- Стенокардия — это сердечное заболевание, которое проявляется в виде приступов неожиданной боли в грудной клетке как с левой так, и с правой части. Стенокардия есть результатом острой нехватки обеспечения кровью миокарда. Это серьёзная форма ишемической болезни сердца, которая требует лечения в стационаре. Из-за нехватки поступления кислорода в нужные участки сердца и лёгких проявляется давящая боль в груди. Она может застать человека неожиданно как днём при физических нагрузках, так и ночью в состоянии спокойствия. Доктора смогут выявить эту заболевание при первом же обращении больного, в то время как её осложнения требуют проведения анализов и постоянного наблюдения больного в стационаре.
- Инфаркт миокарда. либо сердечный приступ — это отмирание части сердечной мускулы, которое напрямую связано с недостатком снабжения кровью и кислородом данной мускулы. Кроме этого это одни из результатов клинических форм ишемической болезни сердца. Характеризуется неожиданным возникновением резкой боли, которая распространяется в область грудной клетки и отдаёт в левое плечо и шею. При инфаркте сразу же вызывается скорая, поскольку в случае если помощь не будет оказана как возможно стремительнее, человек может погибнуть.
- Перикардит — воспалительный процесс околосердечной сумки — перикарда, которая есть защитной оболочкой сердца. Частенько перикардит проявляется в качестве симптома инфекционных, аутоиммунных и онкологических отклонений и болезней сердца, и значительно менее выступает как независимое заболевание. Проявления перикардита напрямую зависят от интенсивности воспалительных процессов и их формы. Так основными показателями перикардита в его сухой форме являются болевые сигналы в области сердца. По своему характеру они весьма похожи на стенокардию либо сухой плеврит, почему верное лечение воспаления перикарда довольно часто начинается с громадным опозданием из-за сложной диагностики. Одной из отличительных линия боли при перикардите есть её возрастание при глубоком вдохе, кашле либо в то время, когда тело находится в горизонтальном положении. Выпотный перикардит сопровождается выделением жидкости в околосердечное пространство, больной чувствует давление в области сердца, дышать ему делается достаточно не легко, появляется одышка, и сдавливание пищевода. Организм больного реагирует на таковой болезненный процесс лихорадкой, появляется отёк лица и шеи и очень сильно проступают вены.
Лечение боли в грудной клетке справа
По окончании того, как составление анамнеза и диагностика заболевания прошли удачно, доктор назначает лечение болезни, которое исключит боль в грудной клетке справа из жизни больного на много лет, быть может и навсегда, в зависимости от сложности заболевания.

Боль в левом подреберье из-за ушибов и травм грудной клетки. Самая первая помощь, которую нужно оказать больному до приезда доктора — это наложение плотной опоясывающей повязки около грудной клетки. Больной должен принять обезболивающее средство — укол двух миллилитров пятидесятипроцентного раствора анальгина. В случае если перелом рёбер множественный, в любом случае он сопровождается затруднениями дыхания и цианозом. По окончании оказания первой помощи, в зависимости от сложности перелома, больного госпитализируют или в реанимацию, или травматологическое либо торакальное отделение. В поликлинике доктора поддерживают обычную проходимость дыхательных путей и функционирование бронхов, назначают для этого лечебную физкультуру и дыхательную гимнастику. Для улучшения функций бронхиального дерева назначают массажи и ингаляции. При переломе ребра не используется бактерицидная терапия, поскольку у данной группы больных имеется большая вероятность появления пневмонии, исходя из этого им назначаются антибиотики. Дабы организм продолжал восстанавливаться и по окончании поликлиники, больному прописывают ношение особого бандажа либо корсета, который оказывает помощь поддерживать рёбра в нужной форме.
Боль в грудной клетке справа из-за нарушения работы органов дыхательной системы. Лёгкие формы респираторных болезней, вызывающих боли в груди справа лечатся в комплексе несложными антивирусными и противогриппозными препаратами. Но, мы уже убедились, что неправильное лечение либо осложнения смогут привести к развитию пневмонии. Как раз исходя из этого так принципиально важно делать все советы лечащего доктора и следование руководствам применения препаратов. Принятие решения о госпитализации больного при пневмонии и других серьёзных болезнях дыхательных путей зависит от возраста и состояния больного. Значительно чаще взрослым людям лечение назначается дома. Но в любом случае рентген грудной клетки и неспециализированный анализ крови всем больным проводится в обязательном порядке до и по окончании лечения. От воспалительных процессов пневмонии назначаются бактерицидные препараты. Их необходимо принимать по строгим рекомендациям доктора. Кроме того в случае если больному стало лучше, но курс лечения ещё не пройден — это совсем не свидетельствует, что медикаментозное лечение стоит прекратить, та как заболевание может возвратиться с двойной разрушительной силой. В случае если медикаментозное действие на организм больного не даёт результатов, то антибиотик по прошествии трёх дней заменяют другим. Кроме этого назначаются бронхорасширяющие препараты. При стационарном лечении практикуется инфузионная терапия, проводятся ингаляции кислорода, а для улучшения дренажной функции назначается массаж.

Боль в грудной клетке справа из-за с болезней пищеварительной системы. При болезнях пищеварительной системы нередким симптомом есть изжога. Исходя из этого дабы избавиться от неё, необходимо лечить причину, другими словами главное заболевание. Помимо этого назначается использование лекарств, помогающих усмирить излишнюю кислотность в желудка. Но всё это делается лишь по окончании тщательного изучения и проведения анализов. Запомните — изжога ни при каких обстоятельствах не приходит одна, за ней постоянно стоит важное гастроэнтерологическое заболевание! Как нам уже известно, боль в подреберье справа провоцируется кроме этого воспалениями и патологиями вспомогательных органов пищеварительной системы, таких как печень и желчный пузырь. Заболевания печени в наше время поддаётся лечению, благодаря последним достижениям в медицине. Но однако не следует забывать, что это долговременный процесс, требующий наблюдения доктора и самолечение тут неуместно. Так как печень — это орган, который более остальных подвержен чувствительности к медикаментозным нагрузкам, он страдает от некомпетентного вмешательства, способное привести к необратимым последствиям. Медикаментозное лечение должен назначать лишь лечащий доктор. Для исцеления печени применяют гепатропные препараты, объединяющие в себе три подгруппы лекарств:
- Желчегонные средства: улучшают секрецию желчи и процесс её выведения из организма.
- Гепатопротекторные средства: нормализуют обменные процессы в печени, улучшают её иммунитет к действию вредных веществ, ускоряют регенерационные процессы при разных поражениях печени.
- Холелитолитические средства: регулируют количество холестерина в печени и содействуют растворению желчных камней
К сожалению, бывают случаи, в то время, когда поражения печени приходится удалять посредством хирургического вмешательства. Но дабы этого не случилось в вашей жизни, вы должны следить за своим образом жизни, привычками и питанием. В этом случае всё зависит лишь от вас самих!
Боль в грудной клетке справа, из-за сбоев с сердечнососудистой системы. Сердце — это тот орган, без которого жизнь человека неосуществима. Принимая какие-либо независимые решения о своём лечении, у больного имеется все шансы совершить ошибку и навредить самому себе. Исходя из этого лишь высококвалифицированный эксперт может выяснить серьёзно заболевания и решить о стратегии лечения сердечно-сосудистых болезней. Самая ужасная и обобщающая черта всех сердечно-сосудистых болезней содержится в том, что все они имеют прогрессирующий темперамент. Вот из-за чего так принципиально важно при первых же симптомах обращаться к кардиологу, дабы на ранних этапах заболевания купировать разрушительные процессы, быстро и действенно скорректировать работу сердца. Поверьте, чем раньше вы начнёте лечить своё больное сердце, тем более возможен шанс вернуть его работу, тем меньше препаратов нужно будет выпить, тем чище будет ваша печень. Не забывайте, что время от времени болезни сердца имеют скрытый прогрессирующий темперамент, а больной может кроме того не подозревать, что ему в далеком прошлом пора начать лечение.
Как не допустить боль в грудной клетке справа?
В первую очередь в качестве профилактики боли в грудной клетке справа, необходимо контролировать свой образ жизни, а не плыть по течению:
- Необходимо верно питаться, имеется больше овощей и фруктов и меньше уделять внимания жирной пище, консервантам и фастфуду. Так как привычки питания человека сказываются прежде всего на работе его внутренних органов. У любителей жирной еды сердце и печень наполняется холестериновыми бляшками, что ведет к болезням сердечно-сосудистой и пищеварительной системы, нарушается обмен веществ, появляется ожирение.
- Заниматься спортом с умом вам окажут помощь рекомендации квалифицированного тренера. Они научат вас, как избежать травм и перезагрузок, и тяжёлых последствий в виде долгого лечения и боли.
- Не заниматься независимым лечением острых респираторных болезней, последствия которых смогут быть очень неутешительными для вас. Так как несложная простуда либо запущенный бронхит в один раз смогут превратиться в воспалительные либо онкологические образования.
- Если вы пережили ушиб либо травму грудной клетки, не следует думать что всё пройдёт само по себе. Имеется возможность, что органы, каковые она защищает, каковые находятся под ней кроме этого травмированы. Микроразрывы, растяжения и гематомы по окончании травмы смогут напомнить о себе через пара месяцев, а то и лет.
Любую боль легче не допустить, чем тратить свои силы, время и нечаянные капиталы, дабы её вылечить. Но боль в правом подреберье — это всего лишь симптом, поскольку из ниоткуда самостоятельно она не приходит — за ней постоянно стоит заболевание, и иногда оно может оказаться через чур важным, может не хватить оставшейся жизни дабы его вылечить. Мы честно сохраняем надежду на то, что вы до конца поняли серьёзность ситуации и сейчас понимаете, что какой бы темперамент не имела боль — она стоит того, дабы по её причине обратиться к квалифицированному эксперту и не ожидать, что она просто пройдёт самостоятельно. Так как бесследно болевые сигналы не пропадают. Будьте внимательны к своему организму, и он отплатит вам здоровьем и долголетием.
muzashtor.ru
Покалывание в грудной клетке посередине причины
Шейно-грудной остеохондроз: причины недуга
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Остеохондроз является опасным заболеванием. Когда он проявляется в шейно-грудном отделе позвоночника, то происходит постепенное разрушение костных тканей, в особенности асептическое поражение губчатой ткани. Опасность недуга заключается в его длительном развитии: человек может быть годами болен и не знать об этом. Чаще всего недуг носит хронический характер и приводит к инвалидности.
Содержание:
- Симптомы заболевания остеохондрозом
- Как лечат остеохондроз
Симптомы заболевания остеохондрозом
Сложность диагностики такого заболевания, как шейно-грудной остеохондроз, заключается в широком диапазоне внешних признаков недуга, что может привести к неверной трактовке и постановке неправильного диагноза. Первые признаки остеохондроза шейно-грудного отдела позвоночника очень схожи с симптомами вегетососудистой дистонии или вариантной стенокардии.
Это связано с характером проявлений болезни:
- нарушение сердцебиения;
- одышка;
- боли в области груди и сердца;
- головокружения и головные боли;
- учащенный пульс;
- пониженное давление;
- синие круги под глазами;
- серая кожа.
В результате диагностики можно прийти к заключению, что перед нами классический случай ВСД, однако приборы будут фиксировать несколько другие показатели. ЭКГ покажет наличие сбивающегося ритма сердца, но неопытный врач может это не учесть и на основании остальных явных симптомов поставить диагноз: стенокардия.
Только через пару лет, когда к этим симптомам добавятся еще и более явные признаки, опытные специалисты могут заметить неверно поставленный диагноз. К сожалению, зачастую к этому моменту болезнь уже успевает приобрести хронический характер. В связи с этим полностью излечить недуг становится практически невозможно.
Конечно, при необходимом уходе и качественном лечении заболевание может не иметь значительных проявлений. При последующем прогрессировании дегенерирующих процессов межпозвоночных дисков болезнь приобретает открытый характер: ее можно узнать по совокупности симптомов.
Характерные симптомы для остеохондроза позвоночника шейно-грудного отдела следующие:
- Постоянные головные боли, которые не удается снять медикаментами. Это связано с природой боли: лекарственные препараты разжижают кровь и способствуют улучшению циркуляции кровотока в голове, но если у вас остеохондроз – боль будет результатом нагрузки на спинной мозг.
- Астенический синдром. Проявляется сильная усталость и быстрая утомляемость.
- Частенько возникают головокружения и так называемые темные круги и пятна перед глазами, что является свидетельством полуобморочного состояния. Головокружение – довольно опасный симптом, ведь больной может в любую минуту потерять сознание.
- Перепады артериального давления. Этот симптом проявляется в результате плохого кровообращения в области головы. Оно связано с постоянным напряжением шейных мышц, на которые приходится сильная нагрузка. Также нестабильное давление связано с неправильным обменом веществ, которое развивается на фоне остеохондроза, усиливая его. В результате получается, что один симптом выходит из другого, так как причина их одна – заболевание спины, ведущее к истиранию межпозвоночных дисков.
- Нарушение прямохождения и координации движений. Этот симптом частично происходит в результате перегрузки нервной системы, частично из-за сильных болей, возникающих во время движения. В результате стирания дисков, начинают разрастаться остеофиты, которые затем впиваются в мышцы и приносят жуткую боль.
-
Звон в ушах. Появляется в результате перепадов давления. Вестибулярный аппарат реагирует на внутричерепное давление и дает о себе знать ощущением постороннего шума в ушах.
- Болит шея. Это связано с чрезмерной нагрузкой на мышцы.
- Появление мурашек перед глазами. В результате нарушенного кровообращения возникает кислородное голодание, что приводит к обмороку.
- Холод в руках и онемение пальцев. Проявляется на первой стадии заболевания, но часто этот симптом приписывают к вегетососудистой дистонии. В данном случае, это не является грубой ошибкой, потому как природа этого симптома всегда одна и та же, независимо от болезни: нарушение кровообращения.
- Ноющие притупленные болевые ощущения в плечевом поясе и руках. Наиболее явный симптом, характерный именно для этого недуга. Локализация заболевания именно в этой зоне создает сильный дискомфорт, который по мере прогрессирования остеохондроза будет только усиливаться.
- Болезненность ребер. Больной может жаловаться на зуд в ребрах и их болезненность. Особенно это проявляется при движении. Даже при статичной работе позвоночника в ребрах ощущается покалывание.
- Боль в грудной клетке и области сердца. Остеохондроз искривляет позвоночник, что также отражается на грудной клетке. Еще одной причиной являются разрушительные процессы неправильного обмена веществ. Чтобы облегчить боль и сдавливание грудной клетки, нужно наладить рацион питания и проводить лечебную гимнастику.
- Искривление позвоночника. Явный симптом. При помощи пальпации опытный врач легко определит нарушения позвоночника.
Главное правило для пациента: не отчаиваться. Правильный диагноз – половина лечения! Конечно, важно настроить себя на длительное лечение.
Обычно, остеохондроз в этом отделе позвоночника характеризуется приступами боли, которые наступают периодически. По мере прогрессирования заболевания, такие рецидивы случаются все чаще. Болевой симптом усиливается в моменты резкой смены положения тела, при повороте головы или сгибании шеи. Еще один симптом, указывающий на недуг, – храп. Он возникает вследствие постоянного напряжения мышц шеи, которые не расслабляются даже во время сна.
Также могут возникать периодические зубные боли, даже может наступать жжение кожи на шее и голове. Частенько боль сопровождается тошнотой и головокружением. Если не лечить вовремя заболевание, то это может привести к сдавливанию остеофитами позвоночной артерии, что чревато развитием мозговых нарушений. Именно по этим симптомам остеохондроз шейно-грудного отдела позвоночника путают с вегето-сосудистой дистонией.
Как лечат остеохондроз
Лечение этого недуга практически невозможно на последних стадиях, поэтому лучше всего приступать к нему пораньше. Остеохондроз легко можно затормозить на первых стадиях. К сожалению, полностью излечиться от него невозможно. Чтобы болезнь не прогрессировала, необходимо полностью изменить образ жизни: сесть на специальную диету, заниматься лечебной гимнастикой, периодически проходить курс лечения и советоваться с лечащим врачом. Также нужно быть внимательным к перемене климата, поэтому, собираясь на курорт, проинформируйте доктора. Пусть специалист посоветует вам витамины или препараты.
Лечение включает в себя:
- медикаментозную терапию;
- фитотерапию и БАДы;
- лечебную гимнастику, массаж, рефлексотерапию.
Первым делом больному назначаются обезболивающие препараты и противовоспалительные средства. Обычно это нестероидные препараты, направленные на купирование болевого симптома. Также очень важно убрать воспалительный процесс, который стимулирует разрушение межпозвоночных дисков.
Далее обязательно назначают кортикостероиды. Это препараты, которые применяют в виде инъекций. Они способны восстанавливать хрящевую ткань и участвуют в метаболизме костной ткани. Таким образом, врачи останавливают прогрессирующий остеохондроз. Кортикостероиды способны потенцировать действие анальгетиков, что позволяет снизить дозировку не в ущерб эффективности.
БАДы также являются частью лечения. Применение активных добавок и фитопрепаратов позволяет улучшить состояние костной и мышечной ткани. БАДы оказывают положительный эффект.
Также часто используют мази и гели. Хотелось бы сразу предупредить, что применение многих из них не влияет на процесс лечения и совершенно не помогает вашему позвоночнику. Максимум, на что способны мази – улучшить состояние кожи. Что бы вы ни слышали в рекламном ролике и в аптеке: не верьте, они не помогут.
Кроме медикаментозного лечения, больному обязательно придется проходить лечебную гимнастику и физиотерапевтические процедуры. Они окажут положительный эффект и помогут забыть о болезни.
Полезные статьи:
Жжение в спине при остеохондрозе чаще всего возникает при поражениях шейного и грудного отделов позвоночного столба. Такое жжение при остеохондрозе может проявиться вместе с появлением острой боли, стреляющих эффектов в пояснице и спине. Если это произошло, то человек должен немедленно обратиться к врачу. Самостоятельное лечение может только ухудшить ситуацию, поэтому рекомендуется пройти обследование и начать лечебный процесс.
Факторы, приводящие к развитию недуга
Жжение в спине является последствием следующих заболеваний позвоночника:
- Остеохондроз на поясничном или грудном отделе позвоночного столба.
- Развитие этой болезни в шейном отделе.
- Появление симптомов радикулита.
- Развитие грыжи между позвонками.
Обычно причиной развития болезни является малоподвижный образ жизни, наличие больших физических нагрузок. Но не только остеохондроз может привести к жжению в области спины. Причины появления этого симптома могут крыться в травмах, проявлении признаков сколиоза. Во время этого недуга жжение проявляется на спинных мышцах из-за возникновения воспалительного процесса.
Так как жжение может возникнуть в любой части тела при болезнях внутренних органов, то врач должен дифференцировать во время обследования симптоматику таких недугов от признаков остеохондроза. Для этого применяются современные методы диагностики, например компьютерная томография, ультразвук, электрокардиограмма и т. д.
Как различить болезни по симптомам?
При радикулите обычно жжение носит стреляющий характер. Во время остеохондроза чаще всего проявляется боль и жжение в ногах, коленях, спине. Причем при шейном варианте болезни жжение и болезненные ощущения не только возникают на шейных позвонках, но и передаются на локтевой сустав и кисти. При этом у больного проявляются следующие симптомы:
- Возникает шум в ушах.
- Кружится голова.
- Боль появляется на локтевых суставах, плечах, предплечье.
Так как шейный отдел имеет слабую конструкцию, у человека может развиться смещение позвонка даже при минимальных нагрузках.
Во время грудного остеохондроза у больных возникает боль за грудиной или болезненные ощущения появляются между лопатками. У женщин поражение грудного отдела позвоночника может вызвать жжение в груди, болезненные ощущения в молочных железах. Болезненность в грудной клетке при остеохондрозе может свидетельствовать о нарушениях в работе кишечного и желудочного трактов, различных эндокринных и репродуктивных расстройствах у женщин.
Симптомы болезни в виде жжения или острой боли возникают при резких движениях рук, наклонах туловища. Чаще всего жжение в груди и боль возникают из-за защемления нервных окончаний на позвоночнике, но могут выявиться и другие болезни, например, сердечно-сосудистой системы.
Если у больного развилась грыжа межпозвоночных дисков, то надо срочно обратиться к врачу. Обычно такая болезнь проявляется у людей после достижения возраста в 40–45 лет. Тогда вместе со жжением у пациента появляется сильная боль во время кашля или наклона туловища. Болезненность сразу отдается в коленях и тазобедренном суставе. Человек быстро теряет работоспособность.
Курс лечебных мероприятий
После установления типа остеохондроза лечение пациента начинается назначением постельного режима, если недуг находится в острой фазе. Больному выписывают противовоспалительные лекарства, различные обезболивающие медикаменты.
После устранения острой фазы болезни пациент во время ремиссии должен пройти ряд процедур, которые будут способствовать исчезновению жжения и боли. Такие методы позволяют увеличить расстояние между отдельными позвонками, снимают воспалительный процесс. Для устранения симптоматики остеохондроза или радикулита применяется лечебная гимнастика. Могут понадобиться сеансы физиотерапии. Чаще всего пациента отправляют на массаж. В некоторых случаях благоприятное воздействие оказывает рефлексотерапия.
Жжение и боль практически полностью устраняются при комплексном использовании указанных процедур. При таком лечении происходит значительное улучшение питания кровью и кислородом пораженных болезнью областей позвоночника, исчезает воспаление. Человек может спокойно спать, к нему возвращается былая работоспособность.
Для снятия болевых ощущений во время сна врач может посоветовать больному использовать ортопедический матрас. Этот предмет имеет повышенную жесткость, помогает больному во время сна поддерживать спину в нужном положении. Если остеохондроз развился на шее, то доктора рекомендуют в некоторых случаях применение специального корсета.
Это приспособление может применяться и для фиксации позвоночного столба при стреляющем жжении в спине, болевых ощущениях, приводящих к онемению конечностей. Корсет в виде пояса используется при радикулите. Может это устройство применяться и при сколиозе. Есть специальные корсеты, которые могут прогреть пораженные участки тела пациента. Корсеты выписывают больным, которым произведена операция на позвоночнике.
При симптомах шейного остеохондроза больному выписывают препараты для предотвращения разрушения тканей хряща. Ему прописывается изменение режима отдыха и работы. Если он выполняет сидячую работу, рекомендуется делать перерывы для выполнения упражнений лечебной гимнастики для шеи. Как уже было сказано выше, при этом виде недуга врач может выписать специальный корсет, который облегчит фиксацию шейных позвонков, резко уменьшит жжение и боль.
Борьба с межпозвоночной грыжей
При этой болезни пациент должен сразу обратиться за врачебной помощью. Жжение и болезненность в спине при таком повреждении можно устранить консервативными и хирургическими путями.
Обычно для снятия болевого синдрома больным выписывают лекарственные препараты, позволяющие снять спазм. Затем может быть предложена иглотерапия. Часто во время начальной стадии этого вида остеохондроза больным помогают методы точечного массажа или применение пиявок. Может потребоваться введение в биологически активные точки различных гомеопатических лекарственных средств, которые снимают болезненность.
Если недуг находится в запущенной стадии, то делается операция.
Хирургическое вмешательство позволяет быстро устранить грыжу, избавить человека от симптомов болезни. Но у операции есть такие недостатки, как риск рецидива недуга, возможность нанесения травмы позвоночнику больного при хирургическом воздействии, длительный срок реабилитации.
Для всех указанных типов лечения болезни в качестве дополнительной терапии может быть использована народная медицина. Существует много рецептов борьбы с болезнью народными способами, но применять их можно только по указанию врача. Самостоятельное использование народных рецептов может осложнить течение болезни, резко ухудшить состояние больного.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Боль в шее с правой стороны: причины появления и следствия
В медицине болезненные ощущения в области шеи называют цервикалгиями. Данный термин не указывает на конкретное заболевание, а лишь косвенно говорит о наличии патологии. Цервикалгии могут возникать не только на фоне других болезней. Правая сторона шеи может болеть вследствие переохлаждения, тяжелой физической нагрузки, длительного сидения или сна в неудобной позе.
Односторонние боли в шее часто указывают на патологию опорно-двигательной системы, травматические повреждения позвоночника, инфекционные, неврологические или онкологические заболевания. Поэтому при появлении таких цервикалгий нужно немедленно обращаться в больницу.
Хотите знать, почему у вас болит шея с правой стороны? Сходите на прием к врачу. Тот осмотрит вас, назначит нужные анализы и консультации других специалистов, чтобы поставить правильный диагноз. Зная причину болей в шее справа, врачи смогут подобрать вам наиболее эффективное лечение.
Причины сильной боли в шее с правой стороны
Резкая боль в шее справа чаще всего возникает вследствие переохлаждений, травм, защемления нервов или мышечных спазмов. Помимо сильных болей, человека может беспокоить чувство онемения в затылке, болезненная скованность в плечах, слабость в мышцах или даже нарушение подвижности верхних конечностей. В некоторых случаях болезненные ощущения сопровождаются повышением температуры тела и чувством онемения рук.
Невралгия затылочного нерва
Для заболевания характерно поражение чувствительных нервов затылочного сплетения. У человека с невралгией болит правая сторона шеи сбоку и сзади. Неприятные ощущения усиливаются при поворотах и движениях головой. Пульсирующие боли могут иррадиировать в лопатку или ключицу. У многих больных появляются болезненные ощущения в области глаз.
Причины затылочной невралгии:
- простудные заболевания;
- переохлаждение;
- травмы;
- перенапряжение мышц шеи и плеч.
Невралгии хорошо поддаются лечению. При адекватной терапии они проходят без каких-либо последствий. В случае длительного течения невралгия может переходить в невротическую стадию, которая сопровождается структурными изменениями в нерве; может нарушаться чувствительность в области затылка.
Для невралгии затылочного нерва характерно отсутствие другой неврологической симптоматики: нет двигательных нарушений и чувствительных расстройств в области шеи, плеча и верхней конечности.
Заглоточный абсцесс
У больного появляется острая боль в шее с правой стороны, нарушается носовое дыхание, появляется гнусавость, повышается температура тела до 39-40 градусов. Болезненность в шее справа усиливается при глотании, вызывая поперхивания. По этой причине больные с заглоточным абсцессом отказываются от употребления пищи.
Для подтверждения диагноза пациенту проводят фарингоскопию. Во время осмотра врачи выявляют шарообразное выпячивание в области задней стенки глотки. В первые дни оно локализуется с правой стороны, позже смещается к середине.
Голова у пациентов с заглоточным абсцессом обычно принимает вынужденное положение. Они запрокидывают ее назад и наклоняют в сторону. Больные делают это потому, что у них болит горло и шея с правой стороны.
Острые гнойные заболевания мягких тканей
В области шеи расположено множество анатомических образований, между которыми находится жировая клетчатка. Клетчаточные пространства разделены между собой шейными фасциями. Они формируют своеобразные замкнутые отсеки, в которых могут возникать воспалительные процессы. Все они сопровождаются болью в шее спереди справа.
- Фурункул. Это поверхностно расположенный плотный узелок, в центре которого через 3-4 дня появляется некротический стержень. В зависимости от локализации образования шея у человека болит справа спереди или сзади. Также больного беспокоит зуд и отек места фурункула;
- абсцесс. Проявляется покраснением кожи, отеком и болью в шее справа спереди. При пальпации можно нащупать мягкое круглое образование. На наличие абсцесса указывает флюктуация. Этот симптом говорит о локальном скоплении гноя;
- флегмона. Отличается от абсцесса отсутствием капсулы, которая ограждала бы гной от окружающих тканей. Воспалительный процесс распространяется на все клетчаточное пространство. У больного очень болезненна шея справа спереди, повышается температура тела, появляется озноб и признаки общей интоксикации.
Гнойные поражения мягких тканей в шейной области крайне опасны. Они могут вызывать воспаление близрасположенных органов, лимфатических узлов, сосудов и нервов. В худшем случае может развиться гнойный менингит – тяжелое воспаление оболочек головного мозга, которое приводит к летальному исходу.
Никогда не пытайтесь самостоятельно вскрывать фурункулы или абсцессы на шее. Во время манипуляции вы можете повредить магистральные сосуды, нервные пучки или другие жизненно важные структуры. Занимаясь самолечением, вы рискуете собственным здоровьем и даже жизнью.
Острый тиреоидит
Является довольно редким заболеванием. Для патологии характерно очаговое или диффузное воспаление щитовидной железы. У больных с острым тиреоидитом болевой сидром локализован в шее спереди, с левой и/или правой стороны. Клиническая картина зависит от активности и характера воспалительного процесса (гнойный, негнойный), локализации патологии.
Острый тиреоидит проявляется резким повышением температуры тела, ознобом, головными болями, слабостью и другими признаками общей интоксикации. Щитовидная железа увеличивается в размерах, в ней могут появляться округлые болезненные образования. Поначалу у человека болит шея спереди справа, позже неприятные ощущения распространяются на затылок, нижнюю челюсть и ухо.
Ноющая боль в шее справа
У многих людей постоянно болит шея с правой стороны. Чаще всего причиной ноющих ощущений является патология позвоночного столба. Реже этиологическими факторами выступают злокачественные новообразования или их метастазы, эндокринные болезни, костно-суставной туберкулез.
Дисфункции дугоотросчатых суставов
Плоские дугоотросчатые (или фасеточные) суставы соединяют суставные отростки шейных позвонков, которые располагаются по бокам позвоночника. Нарушение их подвижности может возникать из-за травмы, резкого неаккуратного движения, шейного остеохондроза или длительного пребывания в неудобной позе.
Подробнее
У людей с дисфункцией дугоотросчатых суставов боли обычно локализуются сзади, реже у них болезненна правая или левая сторона шеи. Болевые ощущения усиливаются при движениях головой и затихают в состоянии спокойствия. При пальпации врачи обнаруживают болевые очаги в месте проекции пораженных суставов.
В отличие от спондилоартроза, при дисфункции нет рентгенологических признаков органического повреждения дугоотросчатых суставов. В некоторых случаях на рентгенограммах видны признаки шейного спондилеза. Иногда на дисфункцию фасеточных суставов указывает болезненность при пальпации в местах их проекции (по бокам позвоночного столба).
Шейный спондилез
Боли справа в шее могут быть обусловлены спондилезом, который обычно развивается на фоне шейного остеохондроза. Из-за прогрессирующего разрушения ядра межпозвоночного диска у больного страдает весь позвоночно-двигательный сегмент. Патология провоцирует развитие миофасциальных болевых синдромов, дисфункции дугоотросчатых суставов и даже радикулита.
Признаки спондилеза не всегда заметны при рентгенологическом исследовании позвоночника. На патологию может указывать уменьшение расстояния между отдельными позвонками. На рентгенограммах иногда видны остеофиты – шипообразные наросты по краям позвонков, которые состоят из костной ткани. Более информативна в диагностике патологии магнитно-резонансная томография.
МРТ-признаки шейного спондилеза:
- снижение высоты межпозвоночного диска;
- появление протрузий или грыж;
- образование остеофитов;
- артроз фасеточных суставов позвоночника.
Поначалу шейный спондилез может протекать бессимптомно. Позже у человека начинает болеть шея справа сзади. Поначалу болезненные ощущения возникают из-за физических нагрузок или длительного сидения в одной позе и проходят после полноценного отдыха. Со временем болевой синдром становится все сильнее и не исчезает даже во время сна.
Спондилоартроз
Если у вас постоянно болит шея с правой стороны, причиной этого может спондилоартроз. Патология может развиваться на фоне остеохондроза или быть следствием возрастных изменений в позвоночнике. Для спондилоартроза характерно органическое повреждение и деформация фасеточных межпозвоночных суставов.
Патология проявляется постоянной ноющей болью в области шеи. Неприятные ощущения усиливаются при разгибании, то есть запрокидывании головы назад. При наклоне головы в сторону пораженного сустава болевой синдром также становится сильнее. У многих людей отмечается нарушение подвижности в шейном отделе позвоночника.
Подтвердить диагноз спондилоартроза можно с помощью МРТ. Магнитно-резонансная томография показывает патологические изменения в фасеточных суставах, которые не визуализируются при рентгенологическом исследовании.
Злокачественные новообразования или их метастазы
Злокачественные опухоли шейного отдела позвоночника — редкое событие. Чаще болит шея справа сбоку у людей с синдромом Панкоста, который развивается за 7-12 месяцев до постановки диагноза «рак легких». Причина болезненных ощущений — сдавление тканей опухолью в области верхушки легкого или верхней легочной борозды.
Справа спереди шея может болеть при наличии злокачественной или доброкачественной опухоли глотки. На патологию указывает першение в горле, трудности при глотании, гнусавость голоса, затрудненное носовое дыхание.
Болезненные ощущения в шее и затылке также могут вызывать метастазы злокачественных новообразований.
В позвоночный столб может метастазировать:
- рак молочной железы;
- меланома;
- рак легких;
- злокачественные опухоли почек;
- рак щитовидной железы;
- опухоли предстательной железы.
Человека со злокачественным новообразованием беспокоит общая слабость, апатия, снижение трудоспособности. При раке легких у больного появляются кашель и боли в грудной клетке. При поражении груди у женщины можно пропальпировать округлое плотное образование, спаянное с окружающими тканями.
Боль в шее, иррадиирующая в другие части тела
Болезненные ощущения в области шеи могут распространяться на затылок, голову, верхнюю конечность или спину. Такая иррадиация говорит о многом. Она позволяет заподозрить то или иное заболевание, а в некоторых случаях – даже поставить диагноз и определить локализацию патологии.
Если у человека сильно болит правое плечо, рука и шея справа, скорее всего, у него защемлен четвертый шейный корешок, выходящий из спинного мозга. Болезненность в области шеи и лопатки, чувство онемения верхней конечности говорит о защемлении пятого корешка.
Миофасциальные синдромы
Патология развивается на фоне заболеваний позвоночного столба. Миофасциальные боли обычно возникают у людей с шейным остеохондрозом вследствие рефлекторного напряжения мышц. Болезненные ощущения усиливаются после переохлаждения, длительного сидения или сна в неудобной позе.
Факторы, способствующие развитию миофасциальных синдромов:
- малоподвижный образ жизни;
- избыточная масса тела;
- неправильная осанка;
- тяжелый физический труд;
- «сидячая» работа;
- частые пребывания на сквозняках;
- длительное ограничение подвижности (например, после травм или операций).
Болезненные ощущения при миофасциальных синдромах могут локализоваться в трапециевидной или других мышцах. Чаще всего больные жалуются на болезненные ощущения в межлопаточной области. У пациентов с миофасциальным синдромом болит шея сбоку справа, что обусловлено поражением грудино-ключично-сосцевидной мышцы. Боль при этом может распространяться на правую половину головы (цервикокраниалгия).
Иррадиация боли в верхнюю конечность характерна для синдрома передней лестничной мышцы. У больных появляется чувство онемения и покалывания в безымянном пальце, мизинце, внутренней поверхности кисти и предплечья, возможны похолодание и изменение цвета кожных покровов верхней конечности. Кожа может становиться бледной или приобретать синеватый оттенок. У некоторых болевой синдром локализуется в ключице справа около шеи, а в надключичной области появляется отек.
Грыжи межпозвоночных дисков
Образуются на последних стадиях остеохондроза. Для грыж характерно резкое появление симптомов после травмы, резкого движения или тяжелой физической нагрузки. Яркую клиническую картину имеют грыжи дисков, расположенных между пятым и шестым, шестым и седьмым шейными позвонками. Они вызывают защемление спинномозговых корешков, которые иннервируют ткани шеи и верхней конечности.
Особенности болевого синдрома при грыжах:
- внезапное начало, имеющее определенную причину;
- усиление болезненности при кашле, чихании, натуживании;
- вынужденное положение головы: человек наклоняет ее вперед и в сторону, противоположную месту защемления;
- у больного появляются сильные боли при откидывании головы назад, ее вращении или наклоне в пострадавшую сторону.
При защемлении спинномозговых корешков грыжами человек ощущает боли во всей верхней конечности, в области шеи и плеча с правой стороны, немеют кончики пальцев.
Ревматоидный артрит
Шейный отдел позвоночника поражается у 80% больных, страдающих ревматоидным артритом на протяжении 10 и более лет. У многих пациентов развивается спондилодисцит – неинфекционное воспаление межпозвоночных дисков. Патология приводит к нестабильности в шейном отделе позвоночника и даже подвывихам позвонков.
Помимо классических симптомов ревматоидного артрита, появляются:
- локальные ноющие боли в области шеи;
- парестезии в верхней конечности;
- чувство онемения в затылке;
- усиление болевого синдрома при наклонах и поворотах головы.
У пациентов с ревматоидным артритом, ЮРА и анкилозирующим спондилитом часто развивается атланто-аксиальный подвывих между первым и вторым позвонками. Патология может протекать бессимптомно и проявляться во время рентгенологического обследования. Иногда подвывих вызывает ноющие боли в шее и затылке.
Головная боль
Вторичные головные боли, обусловленные патологией шейного отдела позвоночника, принято называть цервикогенными. По статистике, их выявляют у 15-20% пациентов с хроническими цефалгиями. 60-80% людей, испытывающих головные боли, жалуются на одновременное появление неприятных ощущений в шее.
Основные причины:
- травмы головы и шеи;
- остеохондроз шейного отдела позвоночника;
- дисфункция или спондилоартроз фасеточных суставов;
- сдавление нервных корешков остеофитами;
- повреждение атланто-аксиального сустава.
У людей с данными патологиями может болеть правая, левая или сразу обе стороны шеи и головы. Особенность цервикогенной головной боли — она исчезает после диагностической анестезирующей блокады шейных структур. При МРТ у некоторых больных удается обнаружить признаки поражения шейного отдела позвоночника.
Головные боли цервикогенной природы следует отличать от мигрени. Последняя является неврологическим заболеванием. У человека с мигренью болезненна вся правая сторона головы и шеи. Появлению таких ощущений обычно предшествует аура (молнии, цветные точки, туман перед глазами, покалывание и чувство онемения в области головы).
Почему болит шея у ребенка с правой стороны
В некоторых случаях у детей может появляться боль спереди или сзади в шее. Она может быть обусловлена неправильной осанкой, несоответствием высоты мебели росту ребенка, ношением неудобного портфеля или поднятием тяжести. Болезненные ощущения в области шеи могут указывать на лимфаденит, фарингит, заглоточный абсцесс, патологию позвоночника, воспалительные заболевания мягких тканей шеи и т. д.
Рассмотрим наиболее трудно диагностируемые и опасные болезни, при которых болит шея с правой стороны у ребенка.
Отит
Отитом называют острое воспаление среднего, наружного или внутреннего уха. Заболевание возникает после переохлаждения, острой респираторно-вирусной инфекции или насморка. У ребенка с отитом болит ухо и шея с правой стороны, повышается температура тела, появляется озноб, общая слабость и другие признаки интоксикации.
При отсутствии адекватного лечения отит может приводить к параличу лицевого нерва, менингиту, энцефалиту, абсцессам мозга и другим тяжелым осложнениям. Поэтому если у вашего малыша болит шея с правой стороны и ухо, немедленно идите на консультацию к детскому ЛОР-врачу.
Кривошея
Патология может иметь врожденный или приобретенный характер. Кривошея проявляется наклоном головы с ее одновременным поворотом в сторону. Развитие заболевания обусловлено врожденным укорочением грудино-ключично-сосцевидной мышцы, родовыми травмами или дефектами развития позвоночника.
Заподозрить патологию можно по вынужденному положению головы малыша. Из-за постоянного напряжения у ребенка болит грудино-ключично-сосцевидная мышца шеи справа. При длительном течении заболевание может приводить к асимметрии лица и деформации позвоночника.
Лечение суставов Подробнее >>
Инфекционный паротит
В народе заболевание хорошо известно, как «заушница» или «свинка». Для инфекционного паротита характерно острое воспаление околоушных слюнных желез, вызывающее сильные боли и отек в области шеи, затылка и за ушами. Внешний вид ребенка напоминает поросенка.
Паротит проявляется повышением температуры до 38-39 градусов, насморком, болью и першением в горле, неприятным запахом изо рта. У некоторых детей воспаляется поджелудочная железа, из-за чего у них возникают боли в левом подреберье, тошнота, понос. Отметим, что болезнь чаще всего поражает мальчиков. При вовлечении в патологию яичек паротит может приводить к бесплодию.
Что делать, если болит шея справа
У вас болит шея с правой стороны, и вы не знаете, что делать? Сходите на консультацию к врачу и пройдите полноценное обследование. Это поможет выявить причину болей и выбрать тактику лечения.
Для борьбы с невралгией затылочного нерва используют миорелаксанты, обезболивающие и противовоспалительные средства. При неэффективности медикаментозного лечения больному выполняют лекарственные блокады. Для этого в ткани рядом с воспаленным нервом вводят кортикостероидные гормоны.
При вертеброгенных болях, обусловленных остеохондрозом позвоночника или его осложнениями, человеку требуется изменить образ жизни: начать больше двигаться, выполнять специальные упражнения и ходить на физиопроцедуры. Для купирования болевого синдрома можно использовать мази на основе НПВС (Диклофенак, Найз Гель, Нимесулид). При развитии серьезных осложнений остеохондроза человеку требуется помощь врача.
Резкая боль справа в шее спереди всегда должна вызывать у вас серьезные опасения. Она указывает на воспалительные заболевания глотки или клетчаточных пространств шеи. Эти заболевания лечатся в условиях стационара антибиотикотерапией. Часто больным требуется хирургическое вмешательство. В ходе операции врачи вскрывают абсцесс или удаляют флегмону.
zdor.lechenie-sustavy.ru
Спазмы в грудной клетке: причины, способы снятия
С торакалгией, болью в области грудной клетки, сталкиваются 22–24% людей. Почти 30% пациентов, обратившихся за помощью, жалуются на кардиалгию – спазмы и дискомфортные ощущения с левой стороны туловища. Судороги в области грудины могут быть результатом банального переутомления или симптомом серьезного заболевания, в том числе и сердечного приступа, поэтому очень важно уметь отличать стенокардию от невралгии и своевременно обращаться за помощью.

Что такое спазмы в грудной клетке
Спазмы – непроизвольное и резкое сокращение мышечных волокон. Грудные мышцы будто каменеют и теряют подвижность. В большинстве случаев судороги сопровождаются болями различного характера и интенсивности. Приступы длятся от нескольких секунд до нескольких минут или даже часов.
Спазмы могут быть:
- локализованными – затрагивают 1–2 мелкие мышцы;
- обширными – распространяются на большие мышечные группы.
Судороги сопровождаются не только болью. Они способны вызывать проблемы с дыханием, учащенное сердцебиение, головокружения, покалывания и онемение верхних и нижних конечностей, слабость в ногах, приступы удушья, панические атаки и даже потерю сознания.
При слабых спазмах наблюдается тянущая боль и подергивание мышц. При сильных сокращениях мышечные волокна травмируются, что приводит к воспалительному процессу, который сохраняется длительное время.
Спазмы бывают эпизодичными и цикличными. Эпизодичные судороги возникают редко и через большие временные промежутки. У некоторых пациентов сокращение мышечных волокон – единичное явление, которое повторяется не больше 1–2 раз за всю жизнь.
Цикличные спазмы носят приступообразный характер. Они стихают и повторяются по несколько раз в день. Длительность перерыва между мышечными сокращениями варьируется от 30–40 секунд до 2–6 минут или часов.
Судороги локализуются в разных частях грудной клетки: посредине, с левой или правой стороны, спереди или сзади. Спазмы могут затрагивать нижнюю или верхнюю часть грудного отдела, а также другие внутренние и внешние органы, расположенные рядом с зоной поражения.
Почему возникают спазмы у здорового человека
Судороги в грудной клетке – результат нарушения сократительной функции мышц. Точные причины патологии не изучены до конца, но врачи считают, что она может возникать и у совершенно здорового человека под воздействием внешних факторов.
Механические травмы
Ушибы грудной клетки и спины способны вызвать защемление спинных или периферических нервов. Это приводит к сокращению мышечного корсета и возникновению болевого синдрома.
Защемление нервных окончаний происходит сразу после травмы или спустя определенное время. Например, после нагрузки на ушибленную область, неправильной позы или слишком резкого движения корпуса.
Спазмы, вызванные ушибами и защемлением нервов, сопровождаются острой болью. Она усиливается при вдохе и выдохе, при надавливании на травмированную область.
Мышечная усталость
Судороги в грудной клетке появляются после интенсивных тренировок и тяжелой физической работы. В мышцах из-за больших нагрузок замедляется метаболизм, и накапливаются токсины, которые образуются в результате обменных процессов организма.
Продукты распада приводят к сокращению мышечных волокон. Процесс сопровождается ощущением усталости, слабостью и болевым синдромом.
Электролитический дисбаланс
Напряжение и сокращение мышечных волокон провоцирует дефицит микро- и макроэлементов:
- кальция;
- калия;
- фосфора.
Электролитический дисбаланс возникает из-за неправильного питания, употребления алкогольных и наркотических веществ, а также из-за обезвоживания организма в результате диареи, рвоты, повышенного потоотделения и/или несоблюдения питьевого режима.
При дефиците минералов спазмы могут возникать не только в грудной клетке, но и в других частях тела. Сильная нехватка полезных веществ приводит к тахикардии, аритмии, мышечной слабости и проблемам с кровообращением.
Стрессовые ситуации
В стрессовых ситуациях тело вырабатывает гормоны, которые провоцируют сжатие сосудов и мышечных волокон. Процесс сопровождается болевым синдромом, подергиванием мышц, иногда – головокружениями, затрудненным дыханием, ощущением покалывания и холода в конечностях, паническими атаками.
Мышечные спазмы грудной клетки возникают только на фоне сильных эмоциональных потрясений. Толчком к появлению судорог может стать как плохое событие, так и хорошее. При частых стрессах сокращение мышечных волокон и сосудов становится хроническим, что приводит к проблемам со здоровьем и ограничению подвижности.
Температурные перепады
Спазмы в грудной клетке вызывает и резкое изменение температурного режима. Например, контрастный душ, прыжок в холодный бассейн после бани или сауны, сквозняк или переход из более теплого помещения в более прохладное и наоборот.
Температурные перепады также могут привести к воспалительному процессу в области грудной клетки, который сопровождается частыми слабыми или сильными судорогами, болевым синдромом, повышением температуры тела и симптомами общей интоксикации организма.
Гиповитаминоз
Спазмы за грудиной также возникают из-за низкой концентрации витаминов группы В: пантотеновой кислоты и тиамина. К причинам гиповитаминоза относят длительный прием антибиотиков, нехватку жиров и белка, переизбыток простых углеводов и сахара, плохое усвоение питательных веществ из-за заболеваний пищеварительного тракта.
Дефицит витаминов B1 и B5 чреват дыхательной и сердечной недостаточностью, проблемами с нервной системой. При низкой концентрации тиамина и пантотеновой кислоты судороги в грудине могут сопровождаться онемением пальцев, физической слабостью, ощущением «ползания мурашек», головными и мышечными болями.
Спазмы в грудине и проблемы со здоровьем
Частые сокращения грудных мышц – повод для полноценного обследования. Спазмы и болевой синдром могут указывать на серьезные патологии внутренних органов и нервной системы.
Заболевания желудка
Если судороги постоянно локализуются посредине груди или рядом с центром, необходима консультация гастроэнтеролога. Спазмы, возникающие в определенное время или после определенных действий, могут указывать на язву желудка, а также патологии желчного или мочевого пузыря.
При заболеваниях пищеварительных органов мышцы начинают сокращаться после приема пищи. К стандартным симптомам добавляет изжога, тошнота или даже рвота.
Панкреатит – еще одна причина спазма в грудной клетке посередине. Признаки острой стадии заболевания похожи на признаки инфаркта: сильная боль, ощущение тошноты и рвота. Отличить одну патологию от другой в домашних условиях очень сложно. Точный диагноз можно поставить только после полноценной диагностики.
Не лишней при мышечных сокращениях будет консультация хирурга. Боль и спазмы в центре грудной клетки возникают при диафрагмальной грыже. Главная особенность патологии в том, что симптомы появляются преимущественно в ночное время. Они усиливаются при изменении положении тела и не поддаются анальгетикам. Единственный способ уменьшить спазмы – принять горизонтальное положение и лежать неподвижно на спине.
Патологии со стороны нервной системы
К частым судорогам, которые локализуются в области сердца, приводит кардионевроз – психосоматическое заболевание. Патология развивается на фоне хронической усталости, депрессивных состояний, психического и физического стресса, постоянных конфликтов.
Спазмы при кардионеврозе бывают двух типов:
- слабые и длительные, сопровождаются ноющей тупой болью;
- интенсивные, краткосрочные, напоминают признаки стенокардии.
Судороги при кардионеврозе начинаются с ощущения тревоги или панической атаки. Они сопровождаются покраснением или побледнением кожных покровов, холодным потом, слабостью, перепадами настроения, тахикардией и затрудненным дыханием.
Заболевания спинного отдела
К спазматическим болям и сокращениям мышечных волокон приводят невралгия и остеохондроз шейно-грудного отдела.
Характерными признаками невралгии являются:
- интенсивная и давящая боль за грудиной, которая усиливается при физических нагрузках, чихании, кашле, а также вдохах и выдохах;
- онемение кожных покровов в зоне спазмов;
- повышенное потоотделение;
- бледность либо покраснение кожи над областью защемления нервных окончаний.
К характерным признакам остеохондроза причисляют:
- дискомфортные ощущения, которые могут опускаться к диафрагме;
- ощущение «мурашек» в грудном отделе;
- опоясывающие спазматические боли.
Судороги при остеохондрозе усиливаются от резкого движения туловища или попытки поднять руку, а уменьшаются при глубоких вдохах-выдохах.
К спазмам в нижней части или центре грудины также приводят сколиозы и кифозы, скелетно-мышечная торакалгия, синдром Титце и спинномозговые грыжи. У всех патологий похожие симптомы, поэтому точный диагноз способен поставить только хирург или нейрохирург.
Другие заболевания
Судороги в грудном отделе могут возникать из-за гормональных сбоев, инфекционных и воспалительных заболеваний, цирроза печени и сбоев в работе эндокринной системы.
К распространенным причинам спазмов в грудной клетке посередине относится ишемическая болезнь. Сильная боль и сдавливание возникает у пациентов преимущественно в утреннее время, сразу после пробуждения. Симптомы часто сопровождаются затрудненным дыханием. Уменьшить спазмы при ишемической болезни помогает горизонтальное положение и расслабление всех мышц.
Как отличить спазмы в грудине от сердечного приступа
Стенокардия, предвестник инфаркта миокарда, имеет несколько характерных признаков:
- боль возникает только при физической или эмоциональной нагрузке;
- болевой синдром носит давящий или сжимающий характер;
- дискомфортные ощущения локализуются ближе к центру грудины;
- сердечный ритм становится нерегулярным, учащается сердцебиение;
- боль исчезает в состоянии физического и эмоционального покоя или после приема нитратов.
Симптомы спазмов похожи на стенокардию, но они имеют несколько отличий:
- в области судорог при пальпации можно обнаружить уплотнение;
- сердечный ритм учащается при тревожности и панической атаке;
- болевой синдром в большинстве случаев купируется анальгетиками.
Поставить точный диагноз способен только врач. Специалист должен сделать ЭКГ, провести визуальный и мануальный осмотр пациента, а при необходимости назначить рентгенографию грудной клетки.
Чем снять спазм
При судорогах в области грудины рекомендуют:
- Лечь на ровную поверхность и завести прямые руки за голову. Горизонтальное положение способствует расслаблению мышц.
- Принять теплый душ или ванну, приложить к болезненной области теплый компресс. Высокие температуры улучшают кровообращение, уменьшают спазм в мышечных волокнах и болевой синдром. Длительное применение тепла может спровоцировать воспаление и отек, поэтому прогревание не должно длиться больше 3–5 минут.
- Нанести местный обезболивающий препарат с противовоспалительными свойствами: «Индометацин», «Диклофенак». Также разрешено использовать раствор новокаина (0,25 – 0,5%).
- Принять перорально спазмолитик: «Папаверин», «Нимесил», «Галидор», «Дротаверин».
- При отсутствии медикаментов для внутреннего и внешнего применения можно воспользоваться народными рецептами: втереть в болезненную область сок хрена или черной редьки, приложить кашицу из листьев герани.
В качестве профилактики судорог стоит:
- пить минимум 2 л воды для поддержания электролитического баланса;
- пройти курс иглоукалывания или мануальной терапии;
- употреблять витаминные комплексы с тиамином и пантотеновой кислотой;
- принимать расслабляющие ванны с морской солью и шалфеем;
- при частых стрессах пить отвары ромашки, мелиссы или валерианы.
Пациентам также рекомендуют избегать тяжелых физических нагрузок, но регулярно выполнять специальные упражнения для укрепления мышечного корсета грудной клетки и спины.
Дополнительно стоит пройти обследования у кардиолога, эндокринолога, гастроэнтеролога и хирурга для выяснения причины частых спазмов. При наличии заболеваний нужно в обязательном порядке пройти курс медикаментозного, физиотерапевтического или хирургического лечения.
www.mammologia.ru
Покалывание в грудной клетке | Лечение Суставов
Боль в грудной клетке, локализирующаяся слева: причины такого состояния и его коррекция
Ощутив однажды боли в грудной клетке слева, человек, как правило, думает о болезнях сердечно-сосудистой системы. Для того чтобы успешно справиться с данной проблемой, необходимо обратиться к врачу, который назначит всеобъемлющее обследование, поставит правильный диагноз и назначит необходимое лечение.
Содержание статьи:ПричиныНарушения работы СССЗаболевания органов дыханияБолезни костного и мышечного аппарата
Причины болевого синдрома
Боль в левой части грудной клетки может быть вызвана заболеваниями органов, расположенных именно в этой части: сердце, околосердечная сумка – перикард, легкие, органы средостения, раздражением блуждающего нерва – nervus vagus. Вызывать болезненность грудной клетки слева могут патологии суставного и костного аппарата, мышечной системы, желудочно-кишечного тракта. Заболевания позвоночника занимают второе место среди причин.
Разобраться в происхождении болевых приступов опытному врачу поможет характеристика этого явления с помощью субъективных жалоб:
- острота болевых ощущений;
- длительность болей;
- наличие сопутствующих ощущений или явлений;
- предшествующие травмы или оперативные вмешательства;
- наличие вредных факторов для здоровья, связанных с профессиональной деятельностью пациента.
Точное указание и описание этих факторов поможет как можно точнее и быстрее найти причину болей в грудной клетке с левой стороны.
Сердечно-сосудистая патология
Патогенез сердечных заболеваний связан с нарушением кровоснабжения миокарда. Коронарные сосуды, снабжающие сердечную мышцу кровью, часто страдают и приводят к появлению ишемической болезни миокарда, инфаркту миокарда. Это наиболее опасные, стремительно развивающиеся заболевания, которые требуют оказания немедленной терапевтической помощи, иначе последствия могут быть весьма печальные.
Ишемическая болезнь и инфаркт миокарда
Развитие ишемии – нарушения снабжения кислородом тканей сердечной мышцы, развивается на фоне общего атеросклероза сосудистой системы. Отложение холестерина, формирование атеросклеротических бляшек на стенках коронарных сосудов приводит к недостаточному кровоснабжению мышечного аппарата. Развивается кислородное голодание сердечной мышцы в целом или ее отдельных участков.
Результатом хронической ишемии может стать инфаркт миокарда – острая ишемия. Если больному вовремя не оказать помощь, можно его потерять. Выяснить, что причина боли в левой части груди кроется именно в наличии ишемических патологий, поможет точное описание характера болевого приступа:
- чрезвычайная острота боли;
- внезапность возникновения симптомов;
- появление одышки, потливости;
- похолодание конечностей;
- землистый цвет кожных покровов на лице;
- возможно, спутанность сознания или предобморочное состояние;
- резкая слабость.
Боль описывается как острая, кинжальная, не дает пациенту дышать, заставляет ограничивать дыхательные движения грудной клетки. Сопровождаться болевой приступ в грудной клетке слева может появлением сопутствующих симптомов: тошнота, изжога, отрыжка, головокружение. Если инфаркт развивается вне лечебного учреждения, следует принять необходимые меры по доставке больного в специализированный стационар или вызвать кардиологическую бригаду скорой помощи. Необходимо обеспечить полный покой, доступ достаточного количества свежего воздуха, тщательно наблюдать пациента, дать средства срочной сердечно терапии: валидол, нитроглицерин.
Другие заболевания сердечно–сосудистой системы
К патологиям, которые не связаны с заболеваниями сосудов, относятся:
- перикардиты – воспаления околосердечной сумки;
- миокардиты – воспалительные заболевания сердечной мышцы;
- кардиомиопатия;
- врожденные или приобретенные пороки сердца;
- дистонические нарушения нейроциркуляторного звена.
Наличие хронических очагов инфекции является фактором риска развития воспалительных заболеваний различной локализации, в том числе, перикарда и миокарда. Симптомы этих патологий заключаются в появлении болевых приступов или постоянных болей в верхней части грудной клетки слева.
Помимо острых болей в груди слева, при перикардите можно установить резкое ограничение движений грудной клетки, снижение звучности сердечных тонов. На рентгенографическом снимке видны изменения границ сердца по сравнению с картиной нормы. Появление воспалительного выпота в перикардиальной полости приводит к ограничению сердечных сокращений, резкому его сдавлению, развитию состояния под названием тампонада сердца. При этом страдает весь организм.
Диагностика и лечение сердечных заболеваний
Точный диагноз можно поставить только, если провести полное обследование:
- осмотр и опрос больного;
- перкуторное и пальпаторное обследование;
- рентгенография;
- кардиограмма;
- функциональные тесты;
- биохимический и общий анализ крови; при необходимости, ангиография.
По совокупности данных, полученных в ходе обследования, врач поставит диагноз и назначит правильное лечение. Наличие воспалительных явлений требует введения в список необходимых средств антибактериальных компонентов с соответствующим спектром действия.
Назначение лечения также включает в себя антигипертензивные средства, препараты, которые снижают уровень холестерина в крови, ферментов, ангиопротекторов, коррекция образа жизни и характера питания пациента. После устранения острых явлений необходимо рекомендовать таким больным рацион со сниженным содержанием жиров, углеводов, рациональные физические нагрузки, которые следует назначать индивидуально. Такие назначения в период восстановительной терапии порекомендует специалист по лечебной физкультуре.
Дыхательная патология
Боль внутри грудной клетки слева может возникать по причине заболеваний органов дыхания. Наиболее частыми причинами, которые вызывают подобные явления, становятся следующие заболевания дыхательных органов:
- пневмония;
- пневмоторакс;
- легочная тромбоэмболия.
Воспаление легких встречается часто, однако, в современной клинической картине преобладает болевой синдром в верхней части грудной клетки слева. Боль появляется, если в воспалительный процесс вовлекаются листки плевры, покрывающие легкое. Тогда развивается интенсивный болевой синдром, особенно связанный с глубоким вдохом.
Пневмоторакс – проникновение воздуха в грудную полость. Такое состояние возникает при открытых травмах грудной клетки, падениях. Факторами риска развития спонтанного пневмоторакса становятся такие тяжелые заболевания, как ВИЧ – инфекция, СПИД – ассоциированные заболевания легких, эмфизематозные поражения, астма, муковисцидоз, онкологические заболевания, а также длительный стаж курения, вредные профессиональные факторы. К ним относятся запыленность воздуха рабочей зоны силикатными соединениями, химическими соединениями, имеющими склонность оседать в тканях легких.
Диагностика и лечение
Перкуторное и аускультативное обследование поможет определить локализацию очага воспаления. Необходимо провести рентгенологическое обследование пациента, следует назначить компьютерную томографию.
Пневмоторакс необходимо лечить только в условиях стационара, меры должны быть предприняты незамедлительно. Пневмония требует назначения антибактериальной терапии, противовоспалительных средств. Комплексное лечение легочных заболеваний включает в себя меры по улучшению качества дыхания, очищению бронхиального аппарата, при наличии вредных внешних факторов следует принять меры по их устранению или максимальной коррекции профессиональных или бытовых условий.
Левая половина грудной клетки может болеть по причине мышечного воспаления – миозита грудной мышцы. Это может быть связано с переохлаждением, резким поднятием тяжестей, ушибом или травмой грудной клетки. В таком случае, лечение назначает врач с учетом анамнеза. При травматических поражениях необходима консультация хирурга, полное обследование на предмет повреждения внутренних органов.
Заболевания костного и мышечного аппарата
Возникновение болевых явлений грудной клетки слева нередко связано с патологий костной и суставной системы. Травматические патологии позвоночника, грыжевые выпячивания в его грудном отделе, наличие опухолевых или метастазных явлений – все это может быть причиной болей в грудной клетке с левой стороны Остеохондрозные изменения грудного отдела позвоночного столба вызывают недостаток в кровоснабжении мышечного аппарата грудной клетки. Появление остеофитов на телах грудных позвонков приводит к хроническому сдавливанию нервных окончаний, которые проходят через специальные отверстия в позвонках.
Постепенно усугубляясь, ишемические явления приводят к воспалениям нервных окончаний, далее — к межреберной невралгии. Она может поражать различные отделы скелета человека, однако наиболее часто встречается именно в грудном отделе. Развитие подобных ущемлений в левой части грудной клетки может по клинической симптоматике маскироваться под заболевания сердечно – сосудистых органов. Поэтому важно правильно расставить акценты при диагностировании.
Отличительной чертой боли в грудной клетке суставного или остеохондрозного происхождения является зависимость от физической нагрузки. После значительного напряжения или после длительного нахождения в вынужденной позе, появляется боль в верхней части груди слева. Также может наблюдаться резкий болевой синдром при резком изменении позы: вставании, переворачивании. Некоторые пациенты характеризуют боль как острую, которая на время затруднила дыхание.
Межреберная невралгия усиливается на вдохе. Больной при этом старается снизить глубину вдохов, что способствует снижению аэрации всего организма. Развиваются симптомы, которые сопровождают боль левой части грудной клетки:
- головокружения;
- слабость;
- отсутствие аппетита;
- снижение жизненного тонуса;
- ограничение привычного образа жизни.
Дифференцировать подобные явления необходимо от описанных заболеваний сердечных органов и системы дыхания. Отличие патологии сердечно – сосудистой системы, прежде всего в том, что при использовании во время болевого приступа сердечных средств наблюдается отсутствие лечебного эффекта. Одновременно с этим, применение противовоспалительных препаратов приводит к улучшению состояния.
Диагостика и лечение
Заболевания позвоночного столба необходимо лечить комплексно. Патология костно-суставной системы позвоночника непосредственно влияет на состояние здоровья всего организма.
Для диагностирования воспалительных или деформирующих заболеваний позвоночника, которые вызывают появление болей грудной клетки слева необходимо назначить следующие обследования:
- рентгенологическое исследование позвоночника;
- неврологическое обследование;
- компьютерная томография.
Рентгенологическая картина может показать наличие остеофитов на телах грудных позвонков, что является диагностическим признаком остеохондроза. Компьютерная томография позволит точно установить наличие межпозвоночной грыжи или опухолевых заболеваний позвоночника.
Прежде всего, необходимо устранить болевые приступы. Для этого используют анальгетические средства, противовоспалительные препараты. Предпочтение отдается группе нестероидных средств, которые помимо противовоспалительной активности обладают обезболивающим эффектом, оказывают противоотёчное действие.
Назначают мочегонные средства, которые снижают отечность окружающих тканей. В комплексной терапии патологий костных заболеваний активно используют витамины группы В, способствующие улучшению нервной проводимости, восстанавливающие нервно — мышечные синапсы. Обязательно следует принимать препараты, содержащие кальций. Это восстанавливает нормальную структуру костей, позвонков грудного отдела.
Помимо медикаментозного лечения необходимо улучшить качество жизни пациента за счет правильной физической активности, которая улучшит кровоснабжение мышечной ткани грудной клетки, питание костных структур. Однако, стоит помнить, что это стоит делать только во время отсутствия резких болевых ощущений и воспалительных явлений. Необходимо также уделить должное внимание снижению избыточного веса при его наличии. Поскольку ожирение негативно влияет на позвоночник, дает лишнюю нагрузку на позвонки и мышцы, что приводит к преждевременному изнашиванию костно-мышечных соединений.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Болит в плечевом суставе правой руки: причины боли в плече
Боли в правом плече не всегда появляются вследствие патологии плечевого сустава. Есть вероятность того, что боли могут быть отраженными. Лучше всего, если больной понимает это и дифференцирует свои болевые ощущения.
Если человека беспокоит боль в правом плече, потребуется различное лечение, которое будет зависеть от того, какие причины ее вызвали. Сустав руки более функционален и подвижен, чем другие, поэтому требует к себе внимательного и бережного отношения.
Боль в плечевом суставе может быть отраженной или локализовываться в шейном отделе позвоночника. Наиболее простой способ различить эти виды болей – сделать движение плечом. Настоящая боль в плече отзовется при движении сустава, а отраженная появится при повороте шеи.
Плечо болит вследствие самых разных причин, боли, в любом случае, симптомы выраженной патологии. Их всегда необходимо правильно диагностировать, чтобы вовремя начать лечение.
Если пытаться бороться с болью в домашних условиях, это приведет к усугублению состояния. Важно выяснить не только вид боли, но и ее локализацию, а это может сделать только квалифицированный врач.
Если боль в суставе наблюдается постоянно, вне зависимости от ее выраженности, следует прийти на медицинский осмотр.
Часто, при сильной скованности в плече, руки могут легко двигаться, поэтому человек не спешит выяснять причины, что ведет к серьезным последствиям в будущем.
Почему возникают болевые ощущения в плечевом суставе
Существуют определенные причины скованности и болезненности в плечевом суставе:
- неправильная осанка,
- недостаточная физическая активность,
- перегрузка сустава.
Также причины боли – это недолеченные растяжения и травмы, разрывы сухожилий, мышц и вывих плеча.
Болевой синдром вызывает также тендинит – воспаление сухожилий, и подакромиальный бурсит — воспаление в сумке, которая находится между плечевым суставом и отростком.
Частые причины боли в суставе – инфекции, например, хламидиоз, стрептококк, кандидоз, туберкулез и другие.
Остеохондроз шейного отдела позвоночника, как правило, отзывается жгучей и острой болью. У людей пожилого возраста боли возникают при неврите плечевого нерва и дегенеративном процессе – артрозе.
Плечелопаточный периартрит выступает патологией плечевой области. В этом случае поражаются грудные и шейные узлы симпатического ствола, который контролирует трофику тканей кисти и плеча.
Нередко боли в плечевом суставе возникают у тех, кто постоянно работает в неудобном положении: с поднятыми руками, в положении стоя, либо поднимает и переставляет тяжести.
Симптомы заболеваний плеча
Боль в правом или левом плече (а иногда сразу в обоих), появляется при:
- тендините – заболевании, характеризующимся воспалением сухожилий возле плечевого сустава. Тендинит плечевого сустава появляется при сильных и постоянных нагрузках на плечо. Сухожилия часто трутся о кости, появляется боль и раздражение, которые становятся больше при пальпации и движении,
- если есть бурсит, то боль хронического характера и небольшой интенсивности. В районе суставной сумки возникает отек, появляется дискомфорт, и человек не может спать на больном плече. Кроме этого, характерна острая боль во время отведения руки в сторону либо заведения ее за голову,
- боль, отдающая в шею и руку, появляется при периартрите. Боль усиливается при поднятии руки вверх либо при попытке завести ее за спину. Как правило, ноющая и жгучая боль возникает в ночное время суток.
«Замороженным» плечом называют развившуюся атрофию мышц. В этом случае появляется ощущение «мурашек», покалывания. Также нарушается чувствительность лопатки, плеча и руки. Это тяжелое заболевание, которое может длиться несколько месяцев.
Сильная боль в суставе появляется также при:
- инфаркте миокарда, стенокардии, патологии печени, пневмонии, опухолях грудной клетке и шейном радикулите. В этих случаях боль отраженная.
- если есть отложения солей. Мелкие частички кальция попадают в субакромиальную сумку, появляется боль, похожая на приступ подагры. Большое отложение солей может дать о себе знать в возрасте 30-50 лет, боль появляется неожиданно и не проходит длительное время.
- травмы – причины сильных болей в суставе. Например, во время падения, верхняя часть руки может вылететь из суставного углубления и сухожилие, которое дает вращение руке – разорвется.
Диагностические меры и лечение патологий
Сильная и острая боль в правом плече может быть следствием различных нарушений. Нужна качественная диагностика и правильная стратегия лечения. Человек, прежде всего, должен посетить терапевта и невролога.
Если в процессе выяснения причин будут обнаружены заболевания внутренних органов, которые стимулируют боль в правом плече, то нужно немедленно проконсультироваться с профильными врачами и начать лечение.
Врачи рекомендуют комплексно подходить к лечению и направлять его на искоренение причин заболевания. Важно проводить патогенетическое лечение, которое затормаживает развитие заболевания, ликвидирует симптомы. После основного лечения необходимо делать специальные упражнения для того, чтобы сустав восстановился полностью.
Если тактика лечения учитывает все названные принципы, то можно без труда выяснить, почему возникает боль в правом плече и ликвидировать ее без серьезных осложнений.
Хондропротекторы и нестероидные противоспалительные средства применяются при:
- бурситах,
- артритах,
- артрозах.
Если по каким-либо причинам, заболевание перешло в серьезную стадию, и лечение не дает результатов, то следует прибегнуть к использованию гормонов, а также наркотических анальгетиков, чтобы снизить общий дискомфорт у больного. Данные препараты применяются и при прогрессировании злокачественной опухоли.
Препараты могут вводиться и перорально, и внутривенно. Можно делать внутрисуставные инъекции. Однако, довольно часто, эффективно лечить деформирующий артроз плечевого сустава, не удается.
В этих случаях принимается решение о проведении хирургической операции. На сегодняшний день, самой действенной операцией считается эндопротезирование суставов.
Если есть разрывы связок и суставов, то, прежде чем их лечить, на область нужно положить лед или холодный предмет. После этого, прибегают к арсеналу народных средств – вечером можно сделать уксусный компресс.
Нужно растирать больное плечо специальным раствором. 3 больших цветов сирени, 1 большую лодку измельченного корня лопуха, а также три стручка острого перца смешать с литром спирта и настоять трое суток.
Чтобы сделать мазь, нужно 100 г сала растопить, добавив один красный перец и три чайной ложки измельченного зверобоя и сабельника.
Лечение периартрита невозможно без применения:
- анальгетиков,
- противовоспалительных средств.
Препараты вводят в суставную капсулу, делают акупунктуру и новокаиновые блокады. Если заболевание выражается в сильном воспалении, то используют глюкокортикостероидные средства в виде инъекций и мазей.
Йога дает прекрасные результаты при болях в плече. Она расслабляет мышечную систему тела, что положительно сказывается на общем состоянии организма, особенно для плеч и шеи. Кроме этого, эффективны:
- противовоспалительные мази,
- магнитотерапия,
- электрофорез,
- компрессы из бишофита.
Нужно помнить, что в любом случае нельзя лечить заболевания плечевых суставов дома. Для этого недостаточно информации, полученной из интернета и от ближайшего окружения.
Лечение всегда должно быть квалифицированным и индивидуальным. В домашних условиях разрешается только заниматься профилактической деятельностью.
Профилактика подразумевает регулярные физические нагрузки, но при снижении сильных нагрузок на суставы. Крайне нежелательно травмировать суставы и переохлаждать их. Показано рациональное питание и поддержание правильной осанки.
Многие люди приходят на прием врача с жалобами на боли в спине и грудной клетке. Подобная ситуация широко распространена в любом возрасте и может внушать вполне объяснимое беспокойство. Но без посещения врача сложно предполагать, с чем это связано. Более того, предпринимать какие-либо действия, не проконсультировавшись со специалистом, может быть не только малоэффективно, но и опасно.
Причины
Боль в груди справа приносит ощутимый дискомфорт, но до поры до времени может не вызывать серьезного опасения у пациентов. Другое дело – боли в левой половине грудной клетки, которые многие связывают с заболеваниями сердца. Здесь люди все же склонны проявлять осторожность. Хотя боли в правой части и не связаны напрямую с кардиальной патологией, но могут быть проявлением не менее серьезных заболеваний. А промедление в вопросах диагностики эффективности лечению никак не прибавит.
Причины болевых ощущений в правой половине грудной клетки достаточно разнообразны. Такой симптом связан с болезнями позвоночного столба или имеет не вертеброгенное происхождение. В последнем случае имеют в виду заболевания органов дыхательной и пищеварительной систем. Таким образом, боль в груди справа появляется при таких состояниях:
- Болезни позвоночника.
- Патология органов дыхания.
- Заболевания печени и желчного пузыря.
- Болезни пищевода.
- Сосудистая патология.
- Межреберная невралгия.
- Травмы.
Лишь после врачебного обследования и дополнительных методов диагностики станет ясно, что послужило причиной боли. А пациенту нужно всего лишь обратиться за медицинской помощью в профильное учреждение.
Появление боли в грудной клетке и спине обусловлено вертеброгенными состояниями или патологией внутренних органов.
Симптомы

Проявления того или иного заболевания выявляются в виде субъективных жалоб или объективных симптомов, выявляемых при клиническом осмотре. В первую группу признаков как раз и относится боль. Она характерна для каждого из перечисленных состояний и является главной жалобой пациентов, при этом имея свои особенности:
- Острая или тупая.
- Ноющая, колющая, спастическая, пульсирующая.
- Интенсивная или слабая.
- Постоянная или периодическая.
- Локализуется справа от грудины, в подреберье, боли в правом боку или спине.
- Усиливается при глубоком вдохе, кашле, наклонах и поворотах туловища.
Как правило, боль в грудной клетке справа не является единственным симптомом – большинство заболеваний сопровождается различными признаками, которые иногда имеют преобладающую позицию в клинической картине. И чтобы их выявить, врачу необходимо детализировать жалобы и провести осмотр. От пациента требуется отвечать на вопросы и следовать указаниям специалиста.
Чтобы исключить ту или иную патологию, нужно провести дифференциальную диагностику состояний со схожей симптоматикой.
Болезни позвоночника

Вертеброгенные причины боли в спине являются самыми распространенными. К ним относят остеохондроз, межпозвонковые грыжи, спондилоартроз и другие заболевания осевого скелета. Болевые ощущения становятся следствием корешковых нарушений и мышечного спазма. Как правило, они локализуются в позвоночнике, иррадиируя в различные стороны: надплечье, руки, правую часть грудной клетки, область сердца, верхние отделы живота. Состояние усугубляется при движениях туловищем и глубоком вдохе. Мышцы спины при этом находятся в спазмированном состоянии, а паравертебральные точки болезненны при пальпации.
Кроме этого, в структуру корешкового синдрома (радикулопатии) входят неврологические расстройства, связанные с нарушением импульсации по сенсорным, двигательным и вегетативным волокнам. К ним относят:
- Чувство покалывания, онемения, жжения, «ползания мурашек».
- Снижение чувствительности.
- Мышечная слабость.
- Усиление или угнетение сухожильных рефлексов.
- Изменение цвета и влажности кожного покрова.
Подобные симптомы появляются в тех зонах, которые иннервируются пораженным корешком. При более серьезных нарушениях может повреждаться и спинной мозг, что приведет к проводниковым нарушениям в виде парезов и параличей, тазовых расстройств (недержание мочи, кала, импотенция у мужчин).
Заболевания позвоночного столба занимают важное место в структуре болевого синдрома в области спины и грудной клетки. Поэтому о них думают в первую очередь.
Патология органов дыхания
Если боль в груди справа сопровождается кашлем, то многие станут подозревать проблемы в дыхательной системе. И это вполне обоснованно. Подобная симптоматика часто встречается при пневмониях, плевритах, пневмотораксе, раке легких. Подобные заболевания в основном сопровождаются такими признаками:
- Сухой или влажный кашель.
- Затруднение вдоха или выдоха (одышка).
- Выделение мокроты: слизистая, гнойная, кровянистая.
Боли в грудной клетке в области легких возникают во время кашля или глубокого вдоха. При плевритах они уменьшаются в положении на пораженной стороне. Если заболевание имеет воспалительный характер, то повышается температура тела, беспокоит общая слабость и недомогание. В случае рака нередко наблюдается исхудание, бледность, отсутствие аппетита. При клиническом обследовании обнаруживаются хрипы, шум трения плевры, ослабленное дыхание, изменение перкуторного звука над патологическим участком.
Заболевания печени и желчного пузыря

Патология гепатобилиарной системы также сопровождается болями в правой половине грудной клетки. При холецистите, дискинезии желчевыводящих путей или гепатите они возникают в подреберье и могут отдавать в спину (под лопатку), околоключичную зону и шею. Кроме того, будут присутствовать следующие симптомы:
- Чувство горечи во рту.
- Снижение аппетита.
- Подташнивание.
- Вздутие живота.
- Изменение стула.
При воспалении печени или камнях в желчном характерно пожелтение склер и кожных покровов. Гепатиты могут сопровождаться сыпью на коже или болями в суставах. В этом случае увеличивается печень, которая становится болезненной при пальпации.
Хроническое течение гепатитов часто приводит к нарушению всех функций печени и со временем станет источником цирротических изменений.
Болезни пищевода
Если появилась боль в грудной клетке справа, нужно подумать и о патологии пищевода, ведь подобный симптом встречается при эзофагите, ахалазии кардии или диафрагмальной грыже. Неприятные ощущения могут локализоваться за грудиной, в области сердца или спине, они часто связаны с приемом пищи и имеют жгучий характер. Дополняют клиническую картину следующие симптомы:
- Нарушение глотания и прохождения пищи (дисфагия).
- Изжога.
- Отрыжка.
Неприятные ощущения также усиливаются в горизонтальном положении, когда происходит обратный заброс (регургитация) содержимого желудка в пищевод.
Сосудистая патология

Боль в груди справа может наблюдаться при сосудистой патологии, к которой относят тромбоэмболию легочной артерии и аневризму аорты. Это очень серьезные состояния, связанные с высоким риском для жизни. Общими признаками указанной патологии могут быть:
- Интенсивные боли в грудной клетке или области сердца, напоминающие стенокардию или инфаркт миокарда.
- Цианоз лица или верхней части туловища.
- Набухание шейных вен.
При тромбоэмболии характерна внезапная одышка, кашель с кровянистой мокротой, снижение артериального давления, резкая слабость. Аневризма аорты может приводить к скоплению крови в сердечной сумке (гемоперикард), отрыву клапанов.
Острая патология сосудов грудной клетки требует своевременного выявления и неотложной помощи.
Межреберная невралгия
Наиболее простой причиной боли в груди справа считается межреберная невралгия. Она часто появляется из-за переохлаждения, мышечной нагрузки или неловкого движения. Боли распространяются по ходу ребер и могут отдавать в сердце, спину или другие участки грудной клетки. Они усиливаются при вдохе, чихании, кашле, смехе, поворотах туловища. В области пораженного нерва отмечается участок повышенной чувствительности (гиперестезия), а пальпация болезненна.
Травмы

Если у пациента колет в области груди, то нельзя забывать и о возможных травмах. В быту или спорте нередко встречаются ушибы ребер или переломы. Клиническая картина травмы зависит от вида и степени повреждения. Местные симптомы могут включать:
- Припухлость.
- Ссадины, гематому.
- Боли при движениях в грудной клетке и пальпации.
Перелом ребер может сопровождаться повреждением плевральных листков и легочной ткани, что вызовет развитие пневмоторакса и внутреннее кровотечение. Тяжелые ушибы также приводят к структурно-функциональным нарушениям во внутренних органах.
Вид повреждения устанавливается на основании анализа механизма травмы и ее клинической картины.
Диагностика
Почему возникает боль в грудной клетке справа, можно окончательно установить по результатам дополнительного обследования. Оно включает некоторые лабораторные и инструментальные средства, назначаемые врачом исходя из предполагаемого заболевания. Чаще всего требуются такие диагностические процедуры:
- Клинические анализы крови и мочи.
- Биохимия крови (печеночные пробы, острофазовые показатели, д-димер, коагулограмма).
- Рентгенография позвоночника и легких.
- Магнитно-резонансная (компьютерная) томография.
- Ангиография.
- УЗИ органов брюшной полости, сердца и аорты (с допплерографией).
- Эзофагогастроскопия.
При необходимости пациентов консультируют смежные специалисты: вертебролог, пульмонолог, кардиолог, гастроэнтеролог, травматолог. На основании полного обследования делается окончательное заключение о той или иной патологии. И только после выяснения происхождения болевого синдрома, приступают к лечению.
fiz.lechenie-sustavy.ru
Покалывание в грудной клетке - Лечение Суставов
Почему может неметь левая рука, кисть и пальцы — причины
Онемение только левой руки может быть обусловлено множеством различных болезней.
При неправильном положении кисти во время работы происходит сдавливание нерва. Чаще всего от этого страдают люди с сидячей работой (офисные сотрудники, пианисты). То же самое происходит во время долгого сна в одной позе. Особого лечения для этого нет, для избежания онемения необходимо чаще делать перерывы и самомассаж.
- Почему немеют пальцы на левой руке
- Немеет рука и другая часть тела
- Лечение
- Профилактические меры
Онемение в левой руке может быть признаком патологии сердечно-сосудистой системы, стенокардии. Если онемение сочетается с болью в грудной клетке, паникой, тошнотой, паническими атаками, то это сигнал о сердечном приступе.
Онемевать левая рука может после травм и ушибов. Также длительная или чрезмерная физическая нагрузка будет причиной онемения. Если оно вызвано просто усталостью, то лечение заключается в полноценном отдыхе.
Неметь рука может при неврологических патологиях, таких как остеохондроз или смещение позвонков. Кроме того, онемение происходит при нарушении питания мышечной ткани из-за сдавливания нервных окончаний.
Нарушение кровообращения в головном мозге и шейном отделе вызывать онемение левой руки. Кроме того, в сочетании с высоким давлением и холестерином, это признак прединсультного состояния.
Иногда обычный стресс или длительное негативное эмоциональное состояние становится причиной онемелой левой руки. Лечение проводится психотерапевтами и этот симптом проходит.
Почему немеют пальцы на левой руке
Кроме всей кисти, могут неметь пальцы по отдельности. На этот фактор стоит обратить особое внимание, так как это говорит о разных заболеваниях и лечение будет соответствующие.
- Зачастую пациенты жалуются на онемение пальцев после лечения медикаментозными средствами, обезвоживания или нервного потрясения. Также это может быть симптомом нехватки витаминов группы В и низкого содержания сахара в крови.
- Причиной немоты в пальцах может быть инсульт. В сочетании со спутанной речью и потерей сознания необходимо как можно быстрее обратиться к врачу и начать лечение.
- Неметь пальцы могут в самом начале сердечного приступа. На это указывает боль в левой части грудной клетки и нехватка воздуха у больного.
- Причиной онемения пальцев синдром запястного канала. При нем также наблюдается болезненные покалывания и слабость кисти.
- Синдром Рейно — это спазм сосудов. Он развивается при переохлаждении,опухолей, инфекций, алкоголизма.
- Зачастую пальцы могут неметь из-за органов, не имеющих к руке никакого отношения. Онеметь рука может после оперативных вмешательств, патологии внутренних органов, лечения инфекционных и вирусных заболеваний.
Почему немеет мизинец
Часто к врачам больные обращаются именно с дикомфортом из-за онемения мизинца. Медики связывают онемение мизинца с работой, предполагающей однообразные движения. Особенно это касается людей, большую часть своего времени проводящих за компьютером. Неметь только мизинец может и при развитии так называемого туннельного синдрома. В этом случае при сдавливании нервов образуется туннель и при долгом нахождении в одном положении мизинец начинает неметь, ощущается слабость и легкое покалывание.
Немеет безымянный палец
Если часто немеет безымянный палец, то не стоит откладывать поход к кардиологу. Если онемение и чувствительность пальца возрастает в весенний период, то, возможно, причина кроется в нехватке витаминов А и В, при этом кожа на пальцах шелушиться. У старшего поколения атеросклероз часто характеризуется онемением кончиков пальцев.
Онемение большого пальца
Это является симптомом патологии работы дыхательной системы. Кроме того, онемение большого пальца будет косвенным признаком нарушения работы печени и почек.
Немеет указательный палец
В этом случае нередко наблюдается воспаление в плече или локте. Дополнительными симптомами будут болевой синдром при движении руки и слабость. Постоянные однообразные движения вызывают перенапряжение и спазм мышц, что тоже может быть причиной онемения.
Онемение среднего пальца
Как правило, средний палец немеет при нарушениях в шейном отделе позвоночника, в частности, при остеохондрозе. Возможной причиной могут быть нарушения кровообращения и патологии в грудном отделе позвоночника.
Онемение левой кисти
Нередко немеет именно кисть. Причиной этого может быть передавливание запястного нерва, дисфункция эндокринной системы, артриты, туннельный синдром, однообразные движения. При длительно зажатом нерве позже развивается воспаление, отек и боли. Если вовремя не обратиться к врачу, то возникает сильный болевой синдром.
Если кисть немеет снизу вверх, то следует как можно скорее пройти обследование на наличие тромба в артерии.
Немеет рука и другая часть тела
- Немеет рука и лицо. Этот признак часто указывает на начало инсульта. Кроме того, это нарушение может быть при рассеянном склерозе, переохлаждении, воспаление лицевого нерва, патологии позвоночника.
- Онемение языка и руки. К такому приводит злоупотребление алкоголем, авитаминоз, некоторые аптечные препараты, патологии позвоночника.
- Немеют руки при беременности. У женщин в интересном положении возникают и обостряются различные заболевания. Неметь пальцы могут из-за перенапряжения позвоночника, анемии или банальной нехватки витаминов. Женщина стремительно набирает вес и меньше двигается. Вследствие этого нарушается кровообращение, что и будет причиной онемения. Увеличившаяся матка сдавливает нервные окончания, тело отекает и естественным следствием будет онемение.
- Онемение руки ночью. Самой частой причиной ночного онемения будет неправильное положение тела. Но это может указывать на проблемы с сердцем, позвоночником и нервной системой. Нередко у тех, кто сидит за компьютером по ночам млеет рука.
Лечение
При хронических неприятных ощущениях стоит посетить специалиста. Большинство патологий, симптомом которых является онемевшая конечность, излечимы.
Для восстановления нормальной работы руки обычно назначают специальную гимнастику и физиотерапию. Часто достаточно делать перерывы во время работы для небольшого массажа и тратить несколько минут на упражнения.
Профилактические меры
Для профилактики онемения стоит отказаться от вредных привычек, нормализовать сон и отдых, меньше переутомляться,есть здоровую пищу. Для приведения организма в норму полезно принимать комплекс поливитаминов.
В случае когда онемение не удается связать с естественными факторами (сон, переутомление), необходимо срочно обратиться к специалисту. Самолечение — это весьма небезопасная мера избавления от дискомфорта, которая может привести к осложнениям.
Почему возникает боль в грудине и в спине?
Грудная клетка и позвоночник – довольно обширные анатомические области. Эти области вмещают в себя органы, принадлежащие к различным системам и выполняющие различную функцию. Нарушение функции этих органов и систем практически всегда сопровождается болью. Поэтому боль в грудине и в спине – симптом неспецифический. И устранение этой боли требует индивидуального подхода в зависимости от выявленной причины.
Причины
Прежде чем говорить о причинах, стоит определиться с некоторыми понятиями и терминами. Некоторые склонны ошибочно называть грудиной грудную клетку вообще. Это неверно. Грудина – это плоская непарная кость грудной клетки, которая посредством хрящей и связок сочленяется с ребрами, ключицами и некоторыми мышцами. Состоит из тела, рукоятки, мечевидного отростка и является одним из элементов грудной клетки. А спина – это вообще расплывчатое и не совсем корректное определение. То, что мы называем спиной, состоит из лопаточной, подлопаточной, поясничной, крестцовой и позвоночной областей.
Боли в спине и в грудной клетке возникают в силу ряда причин, среди которых:
- Болезни позвоночника (остеохондроз, различные виды искривлений)
- Заболевания сердца (стенокардия, инфаркт миокарда)
- Патология желудка, желчного пузыря, грыжи пищеводного отверстия диафрагмы
- Болезни дыхательной системы (бронхиты, пневмонии, ОРВИ)
- Травмы (переломы и ушибы) ребер, грудины, позвоночника
- Различные злокачественные новообразования. В том числе и болезни крови (лейкоз)
- Психоэмоциональные расстройства.
Поражение опорно-двигательного аппарата
Остеохондроз в грудном отделе позвоночника встречается намного реже, чем шейный и пояснично-крестцовый. Это обусловлено тем, что грудина и ребра с прилегающей мускулатурой создают жесткий каркас, препятствующий смещению межпозвонковых дисков в грудном отделе. Тем не менее, случаи данного заболевания в последнее время участились из-за малоподвижного образа жизни, увеличения числа работников умственного труда, повального увлечения молодежью компьютерами и интернетом. В результате дистрофии межпозвонковых хрящей происходит сдавливание корешков спинномозговых нервов. Первоначально возникшая боль в грудном отделе позвоночника иррадиирует (отдает) в ребра и в грудину.
Примерно такая же картина наблюдается и при боковом искривлении позвоночника (сколиозе). Этот вид деформации позвоночного столба может быть как врожденным, так и приобретенным при рахите, патологии паращитовидных желез и других патологических состояниях. Характерная боль в спине с иррадиацией в грудную клетку может возникать еще до наступления видимого искривления позвоночника. Болевой синдром в грудной клетке и в спине наблюдается при воспалении мышц спины (миозитах) и межреберных невралгиях.
Болезни внутренних органов и злокачественные новообразования
Жжение в грудине – типичный признак острой сердечной патологии – стенокардии, инфаркта миокарда. Вопреки расхожему мнению, боль при этих состояниях возникает не слева, в проекции сердца, а именно посредине, в области грудины. Жгучая, тянущая или распирающая боль нередко сопровождается ощущением страха смерти. В данном случае боль может иррадиировать с грудины в спину, живот, поясницу. Такая же боль может возникать и при другом угрожающем для жизни состоянии – тромбоэмболии легочной артерии.
Боль в грудной клетке зачастую беспокоит пациента при заболеваниях органов дыхания – бронхите, пневмонии, плеврите. Механизмы развития боли здесь различны. С одной стороны, мокрота при откашливании раздражает воспаленную слизистую оболочку бронхов. При этом пациент испытывает болезненные ощущения в груди и в спине. С другой стороны, постоянный сильный кашель – это мышечная работа, почти такая же, как при беге или переноске тяжестей. И мышцы груди и спины болят из-за накопившейся в них молочной кислоты так же, как и мышцы конечностей. Кроме того, трение друг о друга воспаленных листков плевры при плеврите тоже может приводить к развитию вышеописанной боли.
При болезнях желудка (гастрит, язва), воспалении желчного пузыря и диафрагмальной грыже может раздражаться диафрагмальный нерв. Веточки этого нерва идут к околосердечной сумке (перикарду). В результате может возникать характерная боль в грудине, отдающая в спину. Как правило, подобная боль связана с приемом пищи.
Боль в грудине может быть первым признаком злокачественного заболевания крови, лейкоза. В народе это заболевание именуют белокровием. Впоследствии, по мере прогрессирования заболевания и вовлечения в патологический процесс новых анатомических отделов, боль в грудине может сочетаться с болью в спине, общей слабостью и поражением других органов. Вообще, клинические проявления при опухолях и травмах позвоночника, грудной клетки могут быть разнообразными и зависеть от стадии и распространенности патологического процесса.
Диагностика и лечение
Из всего вышесказанного следует, что один и тот же симптом (в данном случае болезненные ощущения в спине и в грудной клетке) может быть признаком многих болезней. Одни из этих болезней сравнительно легко поддаются лечению, другие представляют нешуточную угрозу для здоровья и жизни. Халатность может дорого обойтись. Поэтому при появлении вышеописанных болей необходимо обратиться за помощью в лечебное учреждение.
Иногда врач заподозрит ту или иную патологию уже при первом же осмотре пациента. Тем не менее, чтобы исключить все остальные заболевания, в обязательном порядке проводят весь комплекс диагностических исследований. Берут кровь для лабораторных исследований, регистрируют электрокардиограмму. Желательно провести УЗИ внутренних органов и рентгенологическое исследование позвоночника. При необходимости прибегают и к более серьезным методам – фиброгастродуоденоскопии (ФГДС), компьютерной томографии.
Лечение болевого синдрома в спине и в грудной клетке проводится в зависимости от его причины. Обезболивание, хотя и не устраняет болезнь, используется почти во всех случаях. В этом качестве применяются противовоспалительные средства, препараты для местного обезболивания, а при необходимости и наркотики. Наряду с обезболиванием в зависимости от показаний могут быть назначены сердечные средства, антибиотики, противокашлевые лекарства, противоопухолевые средства. Важно, чтобы препараты назначались врачом и применялись под его контролем.
Добавить комментарий
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
sustav-med.ru
Покалывание в левой части грудной клетки при вдохе
Другие симптомы
Появившееся покалывание в грудной клетке с одной из сторон должно насторожить человека. Действовать в подобной ситуации необходимо быстро, ведь не исключено, что начинаются проблемы с сердцем. Для исключения смертельно опасного диагноза необходимо провести ЭКГ. После этого участковый терапевт назначает углубленное обследование для определения причин нарушения состояния здоровья.
1
Проведение первичных диагностических мероприятийСоциальный статус, экологическая обстановка, наличие вредных привычек и хронических заболеваний, возраст - все это оказывает влияние на возможные причины неприятных ощущений в области грудной клетки. Только после сбора первоначальной информации можно с высокой степенью локализовать проблему. В большинстве случаев располагается она в одной из перечисленных ниже систем:
- нервная;
- дыхательная;
- сердечно-сосудистая;
- желудочно-кишечная;
- разноплановые психиатрические патологии.

Определенную помощь в постановке правильного диагноза врачу окажет характер диагностированных болей. Когда речь идет о сердечно-сосудистых патологиях, например, инфаркт или стенокардия, неприятные ощущения носят резкий характер. Дополняются боли в грудине патологическим страхом смерти.
В меньшей степени проявляют себя патологии в работе дыхательной системе. Болевые ощущения появляются в левой секции, когда начинается воспалительный процесс плевральных листков. Именно там находится наибольшее скопление нервных окончаний, которые чутко реагируют на появление воспалительной жидкости.
Аналогичные симптомы возможны, когда в легких появляется новообразование. В этом случае пациенты жалуются на боли, появляющиеся при вдохе. В подобной ситуации врачу необходимо разграничить возможную онкологическую патологию с различными формами воспалительного процесса.

Что может вызывать дискомфорт в грудной клетке
2
Патологии в работе нервной системыМалейший сбой периферических органов приводит к тому, что у пациента колет за грудиной. Как и в случае с сердечно-сосудистыми патологиями, действовать необходимо быстро. Профессиональный осмотр во врачебном кабинете поможет оперативно диагностировать развивающуюся патологию. Если игнорировать неприятные проявления или пробовать самостоятельно употреблять лекарства, у пациента в большинстве случаев развиваются невралгические патологии.
По мере развития заболевания неприятные ощущения слева дополняются симптомами. Если раньше речь шла о кратковременном приступе боли, то теперь пациенты жалуются, что у них стреляет в области груди. В дальнейшем стрельба дополняется давящим чувством и нехваткой кислорода.

Отклонения в работе ЖКТ тесно связаны с проблемами грудной клетки. Неправильное питание, избыточная масса тела, вредные привычки - все это не лучшим образом влияет на состояние ЖКТ. Вызвать неприятные ощущения может грыжа - патологическое сдавливание внутренних органов. Каждая из перечисленных патологий несет опасность для жизни и здоровья человека, поэтому крайне нежелательно откладывать визит к врачу. Это может стоить жизни в прямом смысле этого слова.
Особенно внимательными к своему здоровью необходимо быть пожилым людям.
В силу возрастных изменений и накопившихся заболеваний у них часто развиваются неприятные ощущения в области грудной клетки. Только на основании проведенного обследования врач имеет возможность поставить диагноз и начать лечение.
Рекомендуется родственникам отказаться от снабжения пожилого человека лекарствами, которые не прошли врачебное назначение. Самолечение в подобной ситуации принесет больше вреда, нежели само заболевание. Чем быстрее врач проведет осмотр, тем больше шансов консервативными методиками восстановить ранее утраченное здоровье.

3
Терапевтические методики и профилактикаПоявление болей в одной части грудной клетки не избежать даже здоровому человеку после продолжительных физических нагрузок, но это не является поводом перестать следить за своим здоровьем. Чем быстрее человек побывает в лечебном учреждении, тем быстрее можно установить истинного виновника нарушения состояния здоровья. Для постановки диагноза врачу необходимо изучить:
- ранее перенесенные заболевания в острой форме;
- наличие генетической предрасположенности;
- наличие подтвержденных факторов риска;
- работа или проживание в местах с неблагоприятной экологической обстановкой;
- пристрастие к спиртным напиткам и табаку;
- неправильное питание;
- избыточная масса тела оказывает негативное влияние на работу многих органов и систем.

В некоторых случаях назначается дополнительное обследование и дополнительная сдача анализов. При необходимости на этапе диагностики к процессу могут подключаться более узкие специалисты. Их задача - подтвердить или опровергнуть ранее сделанное врачом предположение. После того, как все клинические проявления были изучены, назначается необходимый терапевтический курс.
В зависимости от характера боли в грудной клетке, проходит он дома или в больничных стенах. Госпитализация носит обязательный характер, если речь идет о болях у несовершеннолетнего. Максимальная продолжительность терапевтического курса ограничена фактическими результатами лечения. Если положительных сдвигов не обнаружено, то ранее назначенный курс корректируется.
vashflebolog.com
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа