37 недель. Низкое прикрепление плаценты (Низкая плацентация). Возможны ли ЕР? Прикрепление низкое
Низкое прикрепление плода – в чем опасность
 Особое волнение у будущих мам вызывает положение малыша в животике, поскольку он постоянно двигается и часто меняет свое положение. Правильным положением ребенка перед родами является головное предлежание, но иногда малыш может повернуться ножками или попкой вниз.
Особое волнение у будущих мам вызывает положение малыша в животике, поскольку он постоянно двигается и часто меняет свое положение. Правильным положением ребенка перед родами является головное предлежание, но иногда малыш может повернуться ножками или попкой вниз.
При осмотре у акушера-гинеколога или на очередном УЗИ женщина может узнать о низком расположении малыша. Это может произойти на разных сроках, начиная с 20 недели. Оптимальным является опускание плода в родовые пути на 38 неделе. Если же это произошло немного раньше, то женщине следует стать более внимательной к себе. Необходимо понимать, что это не патология, а особенность организма, поэтому паниковать при этом не нужно.
Среди причин низкого прикрепления плода следует выделить воспаления матки во время беременности, многоплодную беременность и чрезмерные физические нагрузки.
Симптомы низкого предлежания плода
Есть несколько признаков, которые сопровождают данную особенность. Особое внимание следует уделить длительным болям внизу живота ноющего характера. Периодически могут возникать кровотечения, поскольку низкое расположение плода часто сопровождается низким предлежанием плаценты. Поэтому из-за того, что плацента не может растягиваться за постоянно растущей маткой, возможно появление кровотечения. В результате такого расположения происходит отслоение плаценты, поэтому кровотечение возникает из сосудов матки. Опасность состоит в том, что малыш постоянно подвержен кислородному голоданию, что негативно может сказаться на внутриутробном развитии ребенка. Бывают ситуации, когда симптомы не проявляются. Есть поверье, что если плод низко располагается, то следует ожидать появление на свет девочки. Но научно этот факт не подтвержден.
Расположение плода в матке зависит от индивидуальных особенностей организма будущей мамы, наличия у нее заболеваний и каких-либо патологий, а также от образа жизни.
Низкое прикрепление плода. Рекомендации врача
Низкое предлежание плода требует особого внимания со стороны врачей и повышенной осторожности и внимательности со стороны будущей мамы. Основной опасностью данной особенности протекания беременности является повышенный риск преждевременных родов, что связано с повышенным давлением на шейку матки, оказываемое плодом, которое может спровоцировать более раннее ее раскрытие.
Чаще всего никакой опасности ни для малыша, ни для мамы низкое предлежание не представляет. Однако для профилактики осложнений врачи рекомендуют носить беременным специальные дородовые бандажи, избегать каких-либо физических нагрузок, меньше ходить по лестнице, отдыхать как можно чаще.
Чтобы провести более детальное обследование и вести тщательное наблюдение, будущую маму могут положить в стационар.
Главное, в данном положении не паниковать, а тщательно выполнять все рекомендации акушера-гинеколога. Более того, согласно статистике, практически все роды, предшествовала которым беременность с подобной особенностью, заканчиваются благополучно, как для долгожданного малыша, так и для мамы.
baby-days.ru
20 неделя, расположение и предлежание, чем грозит низкое прикрепление
 Низкую плацентацию может обнаружить любой квалифицированный специалистПлацента связывает между собой маму и ребенка, обеспечивая последнего питанием и кислородом. Если беременность протекает нормально, она находится на задней или же передней стенке матки, но бывают исключения при ее расположении.
Низкую плацентацию может обнаружить любой квалифицированный специалистПлацента связывает между собой маму и ребенка, обеспечивая последнего питанием и кислородом. Если беременность протекает нормально, она находится на задней или же передней стенке матки, но бывают исключения при ее расположении.
Причины низкой плацентации при беременности на 20 неделе
Иногда встречаются отклонения в месте расположения плаценты в полости матки, определяют ее расположение с помощью УЗИ. При этом выясняется, что она расположена в нижнем отделе матки и, в некоторых случаях, способна перекрыть внутренний зев.
Причины возникновения этого явления при беременности могут быть следующие:
- Многоплодная беременность.
- Проблемы с маткой, например, такие как недоразвитие данного органа.
- Последствия абортов или каких-либо инфекционных заболеваний.
- Также влияет и возраст пациентки – риск такой патологии увеличивается после 35 лет.
Чаще всего, такая патология может возникать у тех женщин, у которых беременность уже не первая, например, их было уже две и более, также есть риск низкого расположения плаценты при эндометрите и наличия рубцов кесарева сечения.
 Чтобы уменьшить риск возникновения низкой плацентации, следует придерживаться здорового образа жизни
Чтобы уменьшить риск возникновения низкой плацентации, следует придерживаться здорового образа жизни
Точной причины возникновения данной патологии у беременных до сих пор не выявлено, но можно с полной уверенности отметить, что низкая плацента может привести к целому ряду осложнений, вплоть до прерывания беременности.
Женщин с такой патологией врачи ставят на особый контроль и, в некоторых случаях, кладут в стационар для постоянного наблюдения. Но, не стоит паниковать будущей маме, если данная патология выявлена на 20 неделе, как правило, в связи с ростом плода, ее прикрепление поднимается, и, до момента родов, она должна расположиться на нормальном уровне.
Меры устранения низкого расположения плаценты
Беременность – это радостное явление для каждой женщины, но, к сожалению, не всегда она протекает гладко, и могут возникнуть различные отклонения, в частности, расстояние до плаценты увеличено. Это означает, что плацента прикреплена к стенкам матки близко от ее шейки.
Такое патологическое состояние требует пристального внимания врачей и принятия, определенных мер:
- Обеспечение покоя.
- Ограничение физической активности, вплоть до постельного режима, при этом врач назначает препараты, которые способствуют уменьшению сократительной деятельности матки.
- Назначают и другие препараты для сохранения и нормального развития в целом плодного яйца, такие, как Утрожестан или Дюфастон.
Врач может назначить переливание крови для того, чтобы не допустить падения уровня гемоглобина. Также назначают препараты, которые позволяют укрепить стенки сосудов, половая жизнь, гимнастика при таком диагнозе полностью запрещена.
Патологией считается положение плаценты от зева матки в 6 см и менее.
Низкое расположение плаценты подразделяется на несколько видов, например, нижний край плаценты едва касается канала шейки матки, при такой патологии женщина может родить ребенка естественным путем. Если плацента частично перекрывает канал шейки матки, то в этом случае врач назначает кесарево сечение. То же самое касается в случае полного перекрытия плацентой шейки матки плацентой. К счастью, далеко не у всех беременных такое состояние сохраняется до родов, так как происходит миграция плаценты, в связи с ростом плода, она приподнимается все выше и выше.
Чем грозит наличие низкого предлежания плаценты при беременности
Каждой беременной женщине нужно быть готовой к тому, что могут происходить какие-либо отклонения. Примером такого отклонения может быть низкое расположение плаценты. Обычно плацента располагается примерно в 6 см от внутреннего зева матки. Если плацента расположена, ниже, то в этом случае врачи ставят диагноз – низкая плацентация или предлежание. При таком расположении, плацента может частично или полностью перекрывать канал шейки матки.
К тому же, это может грозить и другими негативными последствиями:
- При активных движениях плода, особенно на позднем сроке беременности, плацента может повреждаться.
- Помимо этого, у плода есть риск развития гипоксии. Все дело в том, что шейка матки снабжается кровью не так активно и, при расположении плаценты в этом месте, ребенок может недополучать кислород.
- Также возможно возникновение кровотечения из-за повреждения оболочки плаценты и даже может возникнуть отслоение плаценты.
 Ни в коем случае при низкой плацентации нельзя использовать народную медицину
Ни в коем случае при низкой плацентации нельзя использовать народную медицину
Низкое расположение плаценты может препятствовать нормальным родам, если она своим нижним краем едва касается канала шейки матки. В этом случае естественные роды еще возможны.
Если канал перекрыт хотя бы частично, то женщине рожать самой нельзя, в этом случае потребуется лечение и кесарево сечение.
Опасность данной патологии заключается еще в том, что она практически себя никак не проявляет, и можно выявить такую патологию только лишь на плановых УЗИ.
Виды низкого прикрепления плаценты
Плацента – это временный орган, который формируется только лишь во время беременности, и выполняет ряд важных функций, таких как дыхание, питание, а также способствует формированию иммунитета и т.д. При беременности данный орган может по разным причинам начать формироваться в нижней части матки, что считается патологией.
Существует несколько видов низкого расположения в полости матки:
- Расположение плаценты на нижней стенке матки – в этом случае плацента перекрывает частично или полностью канал шейки матки. В результате этого, естественные роды у женщин невозможны и, когда придет срок рожать, необходимо будет делать кесарево сечение.
- Расположение плаценты на передней стенке матки – при этом есть риск повреждения плаценты непосредственно плодом. А также есть риск обвития плода пуповиной и ее частичное передавливание, что может привести к недостаточному снабжению плода питанием, кислородом и т.д.
- Краевое расположение плаценты – при такой патологии происходит либо полностью перекрытие плаценты зева матки, либо частичное перекрытие.
Низкое расположение врачи могут обнаружить практически на любом сроке беременности, но чаще всего, обнаруживается патология во время первого планового УЗИ. При постановке такого диагноза, женщине не стоит пока волноваться.
Краевая патология также подразумевает под собой роды с помощью кесарева сечения.
В большинстве случаев, в связи с ростом плода, матка как бы растягивается в длину и, из-за ее увеличения, происходит поднятие плаценты до почти нормального положения.
Рекомендации при низкой плацетации при беременности на 21 неделе
Низкоплацентарная патология может быть выявлена врачами практически на любом сроке, обычно ее выявляют еще во время первого УЗИ. Но обычно, уже ко второму триместру, норма, но в некоторых случаях, плацента по-прежнему опущена. Если это так, то в этом случае врач назначает дополнительные исследования (21 неделя, второй триместр) и дает рекомендации женщине, как и что делать, чтобы подготовится к нормальным родам.
А именно:
- Самое главное, что нужно сделать женщине, это успокоится, практически в 90% случаев беременность протекает нормально и заканчивается рождением здорового ребенка.
- Нужно стараться по возможности создать вокруг себя благоприятную атмосферу.
- Стараться не нервничать и не переживать.
Запрещено заниматься сексом, спортом, нельзя также поднимать и носить тяжести. По возможности, следует ограничить количество пеших прогулок, нужно стараться поменьше ходить и побольше отдыхать.
Во время отдыха следует подкладывать подушку под ноги, это может способствовать поднятию плаценты вверх.
 При низкой плацентации следует регулярно наблюдаться у врача и выполнять его рекомендации
При низкой плацентации следует регулярно наблюдаться у врача и выполнять его рекомендации
Можно носить бандаж для поддержания живота. Обязательно следует прислушиваться к рекомендациям врача принимать лекарства, которые назначены, например, Курантил. При необходимости, следует лечь в стационар, выбрав лучшие отзывы. Плацентарность, это не какое-либо заболевание, а особое состояние, требующее более пристального внимания врачей. Плацентарное состояние требует не столько лечения, сколько корректировки состояния. И, если женщина будет соблюдать все рекомендации, то у нее есть шанс поднять плаценту. До скольки нужно – до нормы, не более.
Советы: что делать, если плацента при беременности низко расположенная
Для обеспечения потребности плода кислородом, кровью, образуется своеобразный орган, который называется плацентой. Она образуется в полости матки в том месте, где прикрепился зародыш, чаще всего, его локализация находится на дне матки.
Иногда зародыш обнаруживается внизу матки близко от маточного зева.
Данная локализация плода и плаценты обнаруживается в ходе ультразвукового исследования. Данная патология грозит тем, что невозможно естественное родоразрешение, и врачи прибегают к кесареву сечению.
Симптоматика:
- При низком расположении плаценты, как правило, не наблюдаются какие-либо симптомы.
- В некоторых случаях могут наблюдаться какие-либо признаки, например, может болеть живот.
- Иногда может слегка идти кровь, в этом случае следует немедленно ехать в больницу, так как это может свидетельствовать об отслоении плаценты, что требует незамедлительного врачебного вмешательства.
Если поставлен такой диагноз, то беременной самое главное не стоит волноваться, в большинстве случаев, процесс протекает нормально. Главное соблюдать все рекомендации врача, например, если поставлен диагноз пониженная плацента, следует исключить интимные отношения и физические упражнения, резкие движения, поднятия тяжестей и т.д.
Что такое плацента у беременных: описание
Плацента нужна для того, чтобы обеспечивать связь будущего ребенка с мамой. Плацента появляется не сразу, она постепенно образуется из хориона. Хорион состоит из 2 частей – зародышевой и разрыхленных клеток эпителия матки. Плацента имеет форму лепешки, одна сторона крепится к матке, а вторая обращена к ребенку. Сначала, в начале беременности, она маленькая и, по мере увеличения роста плода, увеличиваются ее размеры и толщина. Традиционно плацента формируется в области дна матки или ее тела, как на задней стенке, так и на боковых. Реже плацента располагается на передней стенке матки. В любом случае, несмотря на то, в каком месте располагается плацента, такое ее расположение считается нормой.
Плацента способна перемещаться за счет изменения строения матки, благодаря чему ее уровень занимает нормальное положение, благодаря чему улучшается снабжение ребенка кровью, кислородом и питательными веществами. Но, если она располагается в области дна практически на стенке матки, и перекрывает частично или полностью зев, то в этом случае врачи говорят о низко расположенной плаценте.
Но могут наблюдаться разнообразные отклонения, она может располагаться слишком низко, опущение может грозить недостаточным снабжением ребенка кровью, кислородом и т.д. В таком случае требуется лечить путем определенных ограничений на физические нагрузки. А также врачи стараются сделать так, чтобы плохая плацента пришла в норму, и будущая мама родила здорового малыша.
Чем грозит низкая плацентация при беременности (видео)
Теперь понятно, чем опасна данная ситуация и такое положение плаценты, почему матка опустилась, какой есть тип плаценты (например, экстрахориальный), что значит, высокая плацента и что нужно сделать, чтобы она пришла в норму.
Внимание, только СЕГОДНЯ!
Добавить комментарий
mamafm.ru
Низкое расположение плаценты при беременности, что оно собой представляет?
Плацента – это особый орган, который формируется во время беременности. Начиная с 7-й недели, она обеспечивает плод питанием, кислородом, с ее помощью выводятся отходы жизнедеятельности. Другими словами, плацента - это очень важный орган, обеспечивающий внутриутробную жизнь вашему еще не родившемуся малышу.
Плацента, прикрепления которой низко - как это?
Нормально, если плацента располагается в верхней части матки (около ее дна). Патологией считается ее расположение в непосредственной близости от входа в шейку матки (внутреннего зева). Низкое расположение плаценты при беременности - это тот случай, когда плацента прикрепляется на расстоянии приблизительно 5 см от входа в шейку матки. В случае если прикрепление произошло при входе в шейку матки, до 5 см от внутреннего зева, такое состояние называют предлежанием плаценты. Оно может быть боковым, краевым или полным в зависимости от того насколько плацента перекрывает область внутреннего зева. Низкое прикрепление плаценты и ее предлежание - это разные вещи, второе состояние считается более серьезной патологией и требует большего внимания. В то время как низкое расположение плаценты при беременности с приближением срока родов может и вовсе перестать быть проблемой. Дело в том, что по статистике низкое прикрепление плаценты встречается приблизительно у 30% женщин на раннем сроке беременности, а после 20-й недели матка начинает интенсивно расти, и плацента обычно «мигрирует» вверх, и только в одном из двухсот случаев остается на месте, возле шейки матки. И все же, несмотря на столь благоприятные прогнозы, не стоит халатно относиться к своему здоровью и пускать все на самотек, с надеждой «авось рассосется». Если на первом УЗИ у вас определили низкое расположение плаценты при беременности – это повод к серьезному наблюдению у врача на протяжении всего периода вынашивания.
Из-за чего так случилось?
Не всегда просто определить причины возникновения данной патологии. Конечно, для тех, у кого диагностировали подобное состояние, по большому случаю, причины не столь важны. Важно провести при необходимости адекватное лечение, и родить здорового ребенка. Но для вашего лечащего врача важно знать делали вы ранее кесарево сечение, вообще какие-нибудь операции на матке, ведь главной причиной является нарушение стенки матки. Чаще всего плацента, прикрепления которой ниже допустимой нормы встречается у тех, кто курит, делал аборты, у кого были выкидыши, частые воспаления половых органов, больное сердце, почки и т.д. Отсюда вывод берегите себя, заботьтесь о здоровье еще до наступления беременности.
Можно ли без УЗИ по симптомам определить данную патологию?
Основным методом, диагностирующим низкое расположение плаценты при беременности, является УЗИ, так как симптомы данной патологии не всегда ярко выражены. У женщины могут быть скудные кровянистые выделения, сопровождающиеся неприятными (не болевыми) ощущениями в низу живота, в крови почти всегда снижен гемоглобин.
Что делать, как лечить низкое прикрепление плаценты?
Без лишних эмоций и паники следует регулярно посещать врача наблюдающего за беременностью, основным лечением при таком состоянии является постоянный контроль. При выявлении опасных для жизни плода осложнений женщину желательно госпитализировать, оградить от физических нагрузок и эмоциональных переживаний, обеспечить полноценное питание. Если не соблюдать постельный режим и все рекомендации врача, можно потерять ребенка (велика угроза выкидыша), так как низкое положение плаценты зачастую сопровождается гипоксией плода. На 36-й неделе беременности вам предложат пройти дополнительно УЗИ, по результатам которого врач определит, как будут проходить роды (самостоятельно или кесарево). В любом случае настраивайтесь только на положительный результат, ведь совсем скоро вы встретитесь со своим малышом.
fb.ru
Низкое расположение плаценты низкое прикрепление плаценты низкое предлежание плаценты
Многих будущих матерей волнует, насколько может быть опасным низкое расположение плаценты. В норме плацента – орган, через который происходит обмен между кровью матери и плода – прикрепляется ближе к дну матки или по задней ее стенке. Это участки, которые в силу анатомических причин кровоснабжаются лучше всего, значит, и обмен веществ будет протекать наилучшим образом. Однако существуют причины, по которым место прикрепления плаценты может оказаться ниже. Если оно расположено ниже 6 см от внутреннего зева матки, это будет низкое расположение плаценты. При этом принципиально важно, перекрывает ли плацента внутренний маточный зев или нет – от этого зависит и течение беременности, и ее разрешение. В случае, если низко расположенная плацента совсем не перекрывает внутренний зев, говорят просто о низкой плацентации, если частично перекрывает – о неполном предлежании, и если полностью – о полном предлежании плаценты. В последнем случае самостоятельное родоразрешение становится невозможным и беременную женщину готовят к плановому кесареву сечению. Дело в том, что полное перекрытие маточного зева не даст головке или тазовому концу ребенка, в зависимости от предлежания, вставиться в малый таз и обеспечить нормальное течение родов. Кроме того, начало схваток обычно приводит к отслойке плаценты и угрожающему жизни женщины кровотечению. Если внутренний зев прикрыт не полностью, самостоятельные роды возможны, но возможность срочной операции уже после их начала остается высокой. Если просто имеет место низкое расположение плаценты, женщина обычно допускается до самостоятельных родов, но всегда нужно помнить о возможности отслойки плаценты, что может привести к острой гипоксии плода. Отчего возникает патология прикрепления плаценты? В норме при оплодотворении зародыш внедряется в стенку матки, создает в ней углубление – лакуну, через которую поступают нужные вещества, позже все это трансформируется в плаценту. Лучшим местом является дно и задняя стенка – там обычно и прикрепляется яйцо. Но если на матке есть какие-либо дефекты – рубцы после абортов или оперативных родов, миоматозные или аденомиозные узлы или врожденные анатомические дефекты, прикрепиться в нужном месте плодное яйцо не может и делает это ниже, там, где возможно. Там же формируется позже и плацента. Низкое расположение плаценты всегда чревато нарушениями питания зародыша, потому у женщин с низкой плацентацией существует изначальная угроза гипоксии и гипотрофии плода, кроме того, всегда надо быть настороже на предмет отслойки плаценты. Не всегда эта отслойка происходит полностью, вызывая сильное кровотечение и гибель плода – иногда появляются отслойки небольших участков, под которыми скапливается кровь в виде гематомы –наружного кровотечения нет и беременность сохраняется, но чем больше площадь отслоившейся плаценты, тем хуже чувствует себя ребенок. К счастью, далеко не у всех беременных с низким расположением плаценты это состояние остается до конца – происходит так называемая миграция плаценты, это связано с тем, что нижний сегмент матки постоянно видоизменяется, становится больше, а место прикрепления плаценты при этом приподнимается все выше. Таким образом, по статистике, только у 5% женщин низкая плацентация сохраняется до 32 недели ( те, у кого был поставлен диагноз), и только треть из оставшихся сохраняет эту особенность до 37 недель. Никаких приемов или методов лечения низкого расположения плаценты не существует, надо только постоянно наблюдаться у врача и надеяться войти в тот самый удачный процент!
www.baby.ru
Низкое расположение плаценты при беременности (прикрепление, предлежание, расположение)
Плацента — уникальный орган, образующийся в организме женщины с началом беременности и «работающий» вплоть до самых родов.

Плацента выполняет крайне важную функцию — доставляет питательные вещества и кислород ребёнку, а вредные вещества фильтрует и, кроме того, регулирует гормоны беременности.
Этот орган ещё называют «детским местом», т.к без него жизнь и развитие ребенка в утробе матери не возможна.
Диагностирование и выявление проблем
С двенадцатой недели беременности в организме у женщины образуется очень важный элемент для развития плода — плацента. Плацента является уникальным и незаменимым органом. При обследовании врач акушер-гинеколог обязательно проверяет все параметры, которые влияют на здоровье женщины и течение беременности.
Один из критериев — расположение плаценты. При диагнозе «низкое расположение плаценты» у женщины в голове сразу возникает множество вопросов.

Патология выявляется акушер-гинекологом без особых трудностей.
Во-первых, сама женщина может заметить у себя скудные кровянистые выделения, которые могут быть свидетельством низкого крепления плаценты. При этом боли пациентку не беспокоят.
Во-вторых, основой для постановки такого диагноза является УЗИ. Во время его проведения можно выявить неправильное расположение плода. Из-за низкого расположения плаценты нижняя часть плода не может опуститься, поэтому находится над входом в малый таз. Ультразвуковое исследование подтверждает или опровергает подозрения врача о низком положении.
Такая диагностика является безопасной для здоровья мамы и малыша, но главное, что она помогает точно поставить диагноз. Именно для этого врачи назначают 3-х разовый УЗИ-контроль на протяжении всей беременности.
Нормальное и низкое расположение плаценты
Для наилучшего и эффективного функционирования плацента должна располагаться ближе ко дну матки (вверху) на задней или передней стенке. Плацента всегда обосновывается в той части стенок матки, где нет рубцов, опухолей, миоматических узлов и т.д.
Часть женщин в положении, особенно повторнородящих, сталкиваются с тем, что низко расположена плацента при беременности. Это выявляется на УЗИ. Насколько неблагоприятна такая особенность для малыша и состояния будущей матери, зависит от сроков беременности, состояния организма беременной и прочих факторов.
 Чем полезна прививка бцж новорожденным? Стоит ли её делать сразу после рождения?
Чем полезна прививка бцж новорожденным? Стоит ли её делать сразу после рождения? Обсуждаем действие свечей тержинан тут, узнаем как правильно применять.
А здесь вы узнаете как вылечить гайморит у деток.
Причины низкого расположения
Точно установить причины возникшей ситуации женщине способен объяснить наблюдающий ее врач.
Каковы они могут быть:- Повреждение эндометрия, то есть внутреннего слоя матки.
- Воспалительные процессы матки.
- Инфекционные заболевания.
- Ранее случившиеся у женщины аборты, выкидыши, чистки, выскабливания.
- Ранее проводимые роды путем кесарева сечения.
- Рубцы, образовавшиеся после гинекологических заболеваний.
- Проблемы развития матки: недоразвитие, неправильная форма органа.
- Многоплодная беременность.
Именно наличие этих аспектов способствует возникновению низкого положения плаценты.
Но не стоит пугаться, ведь положение плаценты может меняться от месяца к месяцу. Поэтому точный диагноз доктор поставит непосредственно перед родами. В случае постановки диагноза «низкое положение плаценты» нужно больше беречь себя и выполнять все рекомендации доктора.
Низкое прикрепление плаценты в 1 триместре
Иногда плацента, сформировавшись, прикрепляется слишком низко в матке. Полное развитие плаценты происходит к 16 неделям, тогда же и назначают первое плановое УЗИ. Причин низкого прикрепления плаценты при беременности может быть несколько:- особенности строения репродуктивных органов женщины;
- наличие воспалительных заболеваний матки в анамнезе;
- последствия хирургических вмешательств;
- наличие определённых гинекологических заболеваний или опухолей;
- возраст старше 35 лет;
- осложнения предыдущих родов.
В большинстве случаев с течением и развитием беременности плацента сама собой перемещается вверх. Гинекологи называют такой процесс «миграцией». Происходит это по причине того, что с увеличением размера плода матка активно растёт, её эластичные стенки вытягиваются и ведут за собой плаценту. Следовательно, если низкое расположение плаценты диагностировано в 1 триместре беременности, то очень велика возможность, что в дальнейшем орган примет нормальное положение.
Женщин, у которых обнаружили низкое предлежание плаценты, врачи тщательно наблюдают и обследуют на протяжении всей беременности, и помимо УЗИ назначают эхографические исследования, чтобы убедится, что процесс «поднятия» плаценты идёт стабильно.
Стоит заметить, что низкое расположение плаценты не относится к патологическим состояниям беременности, а определяется как пограничное между нормой и аномалией.
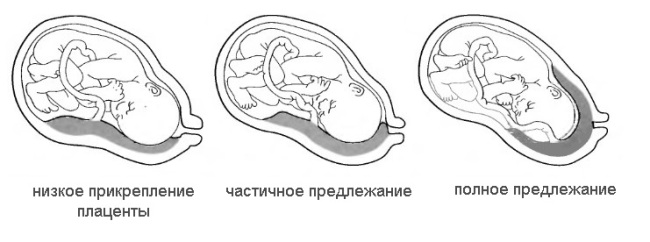
Краевое и полное предлежание плаценты
Низкое предлежание плаценты при беременности может быть краевым и полным. Данные случаи уже являются патологией и требуют постоянного наблюдения, ведь расположено детское место настолько низко, что частично или полностью перекрывает собой зев матки и испытывает постоянное давление растущего плода. А это значительно ухудшает функционирование органа — питательные вещества и кислород поступают в гораздо меньшем объёме, чем необходимо ребёнку. Выявляется эта патология во втором триместре беременности.

Краевое предлежание означает, что часть плаценты заслоняет собой зев матки, но не весь, примерно на треть.
Беременная женщина может сама заподозрить у себя краевое предлежание плаценты по периодическим кровотечениям, пониженному давлению и общему ухудшению самочувствия.
Полное предлежание плаценты характеризуется полным перекрытием маточного зева. Является крайне серьёзной патологией и даже при отсутствии кровотечений и жалоб пациентки назначается лечебный стационар вплоть до самых родов.
Низкое расположение плаценты при беременности: как лечить?
Если плацента в матке располагается не критически низко и нет кровотечений, то специальная терапия не требуется. Беременной женщине стоит лишь придерживаться некоторых правил:- Поддержание ровного эмоционального состояния, избегание стрессов;
- Крепкий полноценный сон;
- Регулярные прогулки подальше от загазованных зон;
- Употребление пищи, максимально богатой железом, белком, витаминами;
- Отказ от интимных отношений.
При появлении кровотечений без помощи специалистов не обойтись. Назначают стационарный режим и длительное наблюдение. Лечат проявления низкого предлежания плаценты препаратами, понижающими тонус матки, средствами для укрепления стенок сосудов и повышения уровня свёртываемости крови. При таком диагнозе женщине рекомендуется постельный и полупостельный режим, исключены резкие движения, активность и т. п.
Чем грозит предлежание плаценты при берменности?
Под наблюдением специалистов велика вероятность благополучного завершения беременности при предлежании плаценты. Но тем не менее данная аномалия несёт в себе определённые риски.
 Так, плацента, находящаяся рядом с маточным зевом, далеко не в полной мере выполняет свои функции, а это чревато рождением ребёнка с малым весом или с гипоксией (кислородным голоданием).
Так, плацента, находящаяся рядом с маточным зевом, далеко не в полной мере выполняет свои функции, а это чревато рождением ребёнка с малым весом или с гипоксией (кислородным голоданием).
При сочетании неблагоприятных факторов и несоблюдении рекомендаций врача может произойти отслойка плаценты, а это неминуемо влечёт за собой выкидыш или, если срок уже большой, рождение мёртвого ребёнка.
Физически исправить местоположение плаценты в матке не представляется возможным. Для максимального снижения осложнений, связанных с этой патологией, рекомендуется исполнять все предписания врача и внимательно прислушиваться к себе и к будущему малышу.
Поделитесь с друзьями
mamavika.com
37 недель. Низкое прикрепление плаценты (Низкая плацентация). Возможны ли ЕР? - запись пользователя Юля_China (chinagirl) в сообществе Благополучная беременность в категории Предлежание
10 сентября была снова у врача на сроке полных 37 недель. Моего врача не было, она укатила на срочную операцию, поэтому я попала к другому врачу, чему собственно и обрадовалась, ведь это был шанс узнать мнение другого специалиста на счет ЕР при низкой плацентации.
В общем показатели такие:
20 недель - частичное предлежание плаценты (0 см)
23 недели - 1 см от края
24 недели - 1.5 см от края
30 недель - частичное предлоежание (0 см от края) как таак??
36 недель - 1.5 см от края. То есть я не вошла в список счастливчиков у кого плацента поднялась к сроку родов.
Стоит ли делать еще УЗИ в 39 недель?
Прикрепление по задней стенке, а по ней плацента хуже поднимается, так как задняя стенка хуже растягивается. Других противопоказаний к ЕР нет.
Врач настаивает на ПКС. Я умоляю ее дать мне попробовать ЕР, в случае сильного кровотечения ЭКС.
Вторая врач сказала, чтобы я даже думать о ЕР забыла.
О каких рисках меня предупреждают если пробовать ЕР:
- Откроется сильное кровотечение и кровь не будет поступать к малышу, нет крови - нет кислорода, малыш погибнет.
- Откроется сильное кровотечение, остановить его не смогут, прийдется делать ЭКС, возможно удалят матку, если не смогут остановить кровь. При самом худшем раскладе - моя смерть или смерть обоих.
- Откроется сильное кровотечение, малыш родится, но с сильной нехваткой кислорода, в итоге малыш будет отставать в развитии.
Возможно конечно, что все будет хорошо и кровотечение будет не сильным, малыш опустится, прижмет головкой кровоточащие сосуды и родится без проблем. Но риски исключать тоже нельзя.
Я бы хотела узнать ваше мнение. Как бы вы поступили на моем месте? Стали бы наставивать на том что сначала попробовать ЕР и в случае проблем в ЕР прибегнуть ЭКС? Или сразу согласиться на ПКС?
Если у вас была низкая плацентация на ПОЗДНЕМ сроке, напишите как у вас прошли роды. Спасибо.
P.S. Девочки, спасибо всем кто откликнулся. Я конечно не хочу рисковать своим малышом. По словам врача риск тут 50 на 50. Просто я всегда мечтала о большой семье с пятью детьми. А врач разрешает только троих раз первый с кесарево. Вот собственно и вся моя причина в желании ЕР.
низкое прикрепление плацентыwww.babyblog.ru
Низкое прикрепление хориона
Доступно: Для всех
19 февраля 2011, 23:49
Низкое прикрепление хориона или предлежание плаценты (в начале беременности она называется хорион) в ранние сроки беременности бывает довольно часто (до 40-50% всех беременностей). Иногда при этом бывают скудные кровяные выделения, что не опасно. Необходимости в постельном режиме также нет. Из огрничений – нельзя жить половой жизнью и выполнять тяжелую физическую работу. Плацента имеет способность к миграции (перемещению) с увеличением срока беременности. Если плацента расположена на передней стенке матки, то этот процесс может происходить быстрее, чем когда плацента прикреплена к задней стенке. Повлиять на скорость перемещения плаценты при помощи лекарственных препаратов или упражнений мы не можем. Просто должно пройти время (от одного месяца и более). Повторюсь, что до того момента, пока плацента не уйдет от внутреннего зева, нельзя жить половой жизнью – это может спровоцировать кровотечение. В остальном, можно вести обычный образ жизни, исключая тяжелые физические нагрузки. К концу беременности предлежание плаценты остается только у 1 % беременных. Если в 38 недель плацента будет ближе, чем 2 см к внутреннему зеву, то это потребует кесарева сечения. Если выше 2 см, то роды протекают обычно. При нормальном течении беременности госпитализация показана, если предлежание плаценты остается в 36 недель. Гипертонус миометрия при УЗИ – обычное явление. Если нет схваткообразных болей (каждые 10-15 минут и чаще) или постоянных ноющих болей, то диагноз угрозы прерывания беременности поставить нельзя, т.к. матка – это мышца. Обычно она находится в т.н. состоянии нормотонуса, но периодически бывает гипертонус (матка напрягается и твердеет, что может сопровождаться болями). Это абсолютная норма. В норме до 10-15 раз в день тонус матки может повышаться. Это положительный момент. Таким образом улучшается кровоснабжение матки, приток крови к ребенку и обмен между материнской кровью и плацентой. Гипертонус при УЗИ возникает из-за волнения пациенток перед исследованием и из-за реакции на прикосновение датчика. Так что Вам не стоит сильно волноваться. Старайтесь вести спокойный образ жизни, обязательно принимайте что-либо успокаивающее (к примеру, валериану по 2 табл 3 раза в день).
www.baby.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа











