Причины, симптомы и лечение рецидивирующего кольпита. Кольпит рецидивирующий
Причины, симптомы и лечение рецидивирующего кольпита
Кольпит является воспалительным процессом, затрагивающим стенки влагалища. Он может возникнуть в результате попадания инфекции, травмирования слизистых, а также на фоне иммунных, обменных и эндокринных нарушений. Симптоматикой заболевания служат обильные выделения, зуд, болезненные ощущения внизу живота. Если воспалительный процесс не будет купирован вовремя, он начнет подниматься вверх, что приведет к попаданию инфекции в матку и придатки, а также вызовет эрозию шейки матки и срастание стенок влагалища. Осложнением этой болезни является бесплодие и внематочная беременность. В качестве диагностических процедур при выявлении вагинита, проводится кольпоскопическое исследование и бактериология.
Общая информация о кольпите
Рецидивирующий кольпит (вагинит) – недуг, имеющий инфекционно-воспалительный характер, приводящий к поражению слизистых оболочек стенок влагалища, условно-патогенными микроорганизмами. Болезнь может иметь острую, подострую и хроническую рецидивирующую форму течения. Зачастую его диагностируют у женщин детородного возраста, но встречается он у пожилых пациенток и детей.
Воспаление влагалища могут вызвать общие и местные причины.
В зависимости от локализации недуга он может быть:
- Первичным. С развитием воспаления во влагалище.
- Вторичным. С восхождением инфекции из вульвы в матку и придатки.
Также кольпит может быть гнойно-серозным и диффузным. Клиника гнойно-серозного кольпита может быть разной: от небольшого воспалительного процесса слизистой до сильной отечности с появлением гнойных эрозированных участков.
Что может спровоцировать появление кольпита
В нормальном состоянии естественная среда во влагалище в большинстве случаев представлена бактериями молочно-кислого типа. Благодаря кислой реакции среды, гениталии надежно защищены от проникновения вирусов и размножения патогенной микрофлоры. Снижение иммунитета пагубно влияет на микрофлору влагалища и приводит к усиленному росту патогенных микроорганизмов, приводящих к развитию воспалительного процесса.
Причины, увеличивающие риск развития кольпита, представлены:
- Несоблюдением правил интимной гигиены.
- Острыми и хроническими недугами внутренних органов, приводящих к воспалениям и снижению иммунных функций.
- Инфекциями, передающимися при незащищенных половых контактах.
- Неправильным питанием.
- Нарушением трофики сосудов в стенках влагалища в период менопаузы.
- Аллергия на используемые контрацептивы и средства интимной гигиены.
- Травмы слизистой влагалища, вызванные различными факторами.
- Анатомическими изменениями влагалища, вызванными родами и возрастными изменениями.
У девочек кольпит может развиваться на фоне попадания патогенных микроорганизмов с кровотоком, при других инфекционных заболеваниях. Также недуг может быть вызван снижением иммунитета и аллергией.
Зачастую воспалительный процесс и рецидивы недуга возникают в результате инфекции циркулирующей в организме, при различных заболеваниях инфекционной этиологии типа ангины или гайморита. У пожилых женщин кольпит возникает ввиду возрастных особенностей. Слизистая влагалища изменяется, становится тонкой и сухой, в результате чего появляются микротравмы и воспалительный процесс.
Симптомы при колите
В зависимости от патогенного микроорганизма, вызвавшего недуг, тяжести и остроты течения заболевания симптоматика кольпита различается.
Острое течение недуга характеризуется:
- Обильными выделениями.
- Зудом и жжением.
- Отечностью и гиперемией наружных и внутренних половых органов.
- Болью внизу живота и при мочеиспускании.
Для хронического рецидивирующего кольпита не характерна вышеперечисленная симптоматика. Течение заболевания проходит спокойно, всплески наблюдаются лишь во время рецидивов отмечая обильные бели, зуд, жжение и язвочки на внешних половых губах.
Кольпит может перетекать в вульвовагинит. Он представлен гиперемией и раздражением наружных половых органов, ягодиц и внутренней поверхности бедер. Часто вместе с ним диагностируют цервицит, уретрит и псевдоэрозию.
Из-за боли и дискомфорта у пациенток снижается либидо и пропадает желание интимной близости. Также отечность слизистой стенок влагалища не дает врачу провести осмотр при помощи зеркала.
При появлении симптоматики недуга необходимо сразу обращаться к гинекологу для прохождения обследования. При лечении недуга на начальной стадии можно избежать серьезных осложнений. В запущенных случаях недуг приводит к внутреннему воспалению матки, приводя к эндометриту, бесплодию и эрозии.
Как диагностируют кольпит
Гинеколог диагностирует кольпит, осматривая влагалище и шейку матки при помощи зеркала. Если заболевание имеет острое течение, специалист видит следующую клинику: утолщение стенок влагалища, отчётность, гиперемия и гнойная пленка, покрывающая слизистые стенок влагалища и шейку матки. При соскабливании налета, слизистая начинает кровоточить. При тяжелой форме наблюдаются эрозии. Рецидивирующий хронический кольпит при осмотре обнаруживается плохо, так как изменения и выделения минимальны. Если есть подозрение на хроническое течение заболевания, назначают кольпоскопию.
Также может быть назначены бактериологические анализы, УЗИ органов малого таза и консультация иммунолога.
Прогнозы и профилактические мероприятия при кольпите
Профилактические мероприятия рецидивирующего кольпита заключаются в:
- Соблюдении интимной гигиены.
- Защищенных половых актах.
- Своевременном лечении недугов половой системы.
- Прохождении профилактического осмотра у гинеколога не реже чем раз в шесть месяцев.
- Приеме иммуномодуляторов и витаминов.
- Правильном питании и отсутствии стрессов.
- Лечение хронических недугов и недопуск их рецидивов.
Кольпит, выявленный на начальной стадии не несет серьезной угрозы здоровью женщины. Прогноз на этой стадии благоприятен. Запущенное заболевание или его самолечение имеет негативные прогнозы, заключающиеся в появлении эрозии и бесплодия в будущем.
Чтобы избежать появления этого неприятного недуга достаточно соблюдать профилактику, ну а если он все же появился вовремя начинать лечение у квалифицированного специалиста, в таком случае, кольпит пройдет без осложнений и рецидивов в будущем.
www.drvolkov.ru
Рецидивирующий кольпит: профилактика и лечение
 По статистике 30% женщин имеют заболевания кольпит. Причинами возникновения молочницы являются следующие факторы: нарушения функции яичников, не соблюдение личной гигиены, общие хронические заболевания.
По статистике 30% женщин имеют заболевания кольпит. Причинами возникновения молочницы являются следующие факторы: нарушения функции яичников, не соблюдение личной гигиены, общие хронические заболевания.
А также травмы влагалища, острые инфекционные заболевания, например скарлатина, корь, дифтерия, опущение стенок влагалища и нерациональное использование антибиотиков.
Симптомы заболевания кальпит у девочек. Если у девочек идет нехарактерное выделения из влагалища, стоит обратиться к детскому гинекологу. Скорее всего, идет воспалительный процесс слизистой оболочки влагалища и воспаление внешних половых органов. Часто кольпит у девочек возникает от родителей, так как пользуются одними и теми же средствами личной гигиены. Также молочница переходит бытовым путем. И родителям стоит поговорить с детьми на тему секса, чтобы девочки тщательно выбирали себе партнера.
Дрожжевой кольпита женщин: обильные гнойные выделения из влагалища, ощущение дискомфортно внизу живота, появления зуда, жжения. Возраст женщины напрямую зависит интенсивность клинических проявлений.
У женщин более зрелого возраста рецидивирующий кольпитпоявляется на фоне возрастных изменений. Это связано с угасанием функционирования яичников. В этом возрасте влагалище становится атрофичной, легко травмируется, тонкая ткань. Если стали появляться гнойные выделения и кровотечения, следует срочно обратиться к врачу. Симптомы говорят не только о кольпите, но и о более сложных заболеваниях.
Чаще всего кольпит появляется у беременных женщин. Симптомы проявляются, как и в обычном случае, только появляются боли внизу живота, раздражение в зоне ягодиц. Если не заниматься лечением во время беременности, то это опасно для плода. Во время беременности опасные последствия, а не симптомы. Не исключено, что когда ребенок будет проходить по родовым путям может подцепить инфекцию.
Основные угрозы для малыша во время беременности: в околоплодные воды может попасть инфекция. При беременности могут возникнуть патология плода. А также заражение самого плода. Это опасно на ранних стадиях беременности, поскольку может случиться выкидыш. Поэтому следует при первых изменениях выделения из влагалища, немедленно обратиться к врачу.
Лечение молочницы у беременных — очень серьезное и ответственное дело. Стоит отметить, что лечение более длительное, чем в обычном состоянии. Назначения выписывает врач и беременная должна находиться под пристальным наблюдением. Лечится в основном антибиотиками, чтобы не навредить малышу. Использовать для лечения народные средства не стоит, они не могут устранить очаг инфекции. Поставить точный диагноз может только специалист.
Причины возникновения дрожжевого кольпита:
Ослабление иммунитета.
Приемом антибиотиков.
Использование тесного и синтетического нижнего белья.
Спринцеванием.
Другими заболеваниями.
Беременностью.
Рак.
Сахарный диабет.
Спровоцировать болезнь кольпиты может и переохлаждение организма. Но в большинстве случаев болезнь проявляется и передается половым путем от мужчины к женщине. Девушкам следует пользоваться контрацептивами или совершать половой акт с одним партнером.
Часто в рекламных роликах показывают, что кольпиты — этонедуг, от которого можно избавиться раз и навсегда. Но это далеко не так, от молочницы можно избавиться навсегда. Кольпит в целом не опасен для организма. Но стоит отнестись серьезно, ведь заболевание может перерасти в более сложное заболевание. Не стоит забывать, что одной из причин появления кольпита — это ослабление иммунитета. Если не лечить молочницу, то можно поразить шейку матки и всю матку.
Общие правила лечения кольпита. Воспаленная вульва чувствителен к физическим и химическим воздействиям. Следует тщательно подбирать средства личной гигиены. Следует відязикатися от мыла и химических средств. Лучше всего подмываться слабым раствором соли или отваром из трав. Также эффективными считаются специальные свечи, которые назначит врач при осмотре.
К лечению рецидивирующего кольпита существует особый подход. Кольпит считается рецидивирующим, если молочница появляется раньше чем через полгода. При беременности после лечения кольпита — профилактика проводится вплоть до самых родов.
Многие женщины убеждены, что если они будут менять врача и препараты, то смогут быстро избавиться от молочницы. Но на самом деле это не так. При рецидиве продолжительность лечения увеличивается, и применяются сразу несколько препаратов. Так хотя бы снизится риск частых появлений рецидивов.
Также можно лечить народными средствами. Для этого пьют специальный отвар из трав. Чтобы отвар приготовить самостоятельно, понадобится одинаковое количество листьев шалфея, тысячелистника, цветков календулы, ромашки, ягод можжевельника, почки березы и черного тополя и эвкалипт.
Еще стоит делать постоянные профилактики. Для этого необходимо следить за нижним бельем и придерживаться правил личной гигиены. Нижнее белье должно быть из натуральных материалов, во время менять и не должно быть узким и тесным. Стоит ограниваются себя в употреблении сладкого.
Напоследок можно сказать, что все излечимо. Тем более кольпит — это не приговор, а безвредное заболевание. Кроме случая с беременными женщинами. Главное во время обратиться к врачу, чтобы он мог точно поставить диагноз и назначить правильное лечение. Не стоит забывать о профилактике и посещать гинеколога как можно чаще. Ведь это несет очень важную информацию для человека, в том смысле, что женщины при такой болезни не смогут забеременеть, а это очень важно для них.
Тогда йязицірність появления заболевания кольпита будет сведено к минимуму. И это касается женского пола абсолютно всех возрастов, начиная от девочек и заканчивая женщинами преклонного возраста.
diagnoz.info
что это такое, лечение и симптомы, рецидивирующий как вылечить, препараты от кандидоза

Что это такое кандидозный кольпит
Кольпит – это воспалительное поражение слизистой оболочки половых органов. В простонародье, кандидоз известен, как молочница. В связи с анатомическими особенностями, чаще всего этому заболеванию подвержены представительницы женского пола.
В основном, хотят вылечить кольпит женщины, достигшие генеративного возраста (20-45 лет).
Появление кольпита обусловлено повышением активности дрожжеподобных грибов Кандида, которые находятся в нормальной среде микрофлоры влагалища. Кольпит может появиться у любой женщины, на фоне ослабленной иммунной защиты. И к венерическим это заболевание не относится.
Существует еще ряд факторов, способствующий развитию кандидозного кольпита:
- Дисбактериоз кишечной микрофлоры – еще одна причина развития кандидоза.
- Медикаментозные препараты – часто грибок может появиться, после длительного применения антибиотиков, гормональных лекарств и спринцеваний.
- Внешние микроорганизмы, вызывающие кольпит, могут попасть на слизистую обыденными способами – немытые руки, отсутствие должной гигиены половых органов, несвежее белье.
В детском и подростковом возрасте также может возникнуть кольпит, который имеет название – вагинит. Причиной заболевания становятся инфекции бактериального происхождения или попадание инородных тел во влагалище, реже – аллергические реакции на продукты питания и средства гигиены.
Симптомы кандидозного кольпита
При отсутствии должного лечения, кольпит из острой формы переходит в хроническую, которая носит рецидивирующий характер. В такой форме женщина чувствует себя достаточно комфортно, где все признаки кольпита становятся вялотекущими, но при малейшем ослаблении иммунной защиты все симптомы обостряются. Форме острого кольпита характерна незначительная продолжительность, обычно, не более 2 месяцев.

Проявляются следующие, ярко-выраженные симптомы:
- Зуд, часто нестерпимый, жжение влагалища и вокруг него. Иногда распространяется на область анального отверстия.
- Дискомфорт и жжение во время полового акта.
- Выделения творожестого белого цвета.
- Мочеиспускание может носить болезненный характер.
- Неприятный кислый запах.
- Сбой месячного цикла.
В случае первой или второй формы кольпита, незамедлительно необходимо обратиться к специалисту и приступить к лечению. Если игнорировать лечение, то может возникнуть ряд осложнений – воспаление всей мочеполовой системы женщин, проблемы с зачатием ребенка.
Возможно появление таких болезней, как цистит и уретрит.
Существует такая разновидность заболевания, как аллергический кольпит. Может возникнуть на средства контрацепции, у некоторых женщин, а также на свечи, спринцевание и инородные предметы.
Способы лечения кандидозного кольпита
Лечение подбирается для каждой пациентки в индивидуальном порядке, в зависимости от ее возраста, формы и степени кольпита и т.д. Как правило, лечение предлагает местную и общую терапию. Местная терапия – это внутренняя и внешняя обработка половых органов.
Она предлагает следующие методы:
- Спринцевание и обмывание. Однако, к спринцеванию относятся с осторожностью, чтобы не усугубить ситуацию.
- Введение тампонов, таблеток и вагинальных свечей.
- Физиотерапевтические процедуры.
- Антибиотики – используются в редких случаях.
Общая терапия – лечение сопутствующих заболеваний. Одним из важных моментов, в ходе лечение кольпита, является соблюдение диеты. Когда лечение кольпита завершено, назначаются препараты, нормализующие естественную микрофлору влагалища и способствующие повышению его защитных свойств.
Лечение кандидозного кольпита необходимо проводить обеим сторонам половой жизни, так как велика вероятность, что носитель кандидоза мог передать его своему партнеру.
Кольпит при климаксе имеет название атрофический, сенильный или старческий. Основная причина заболевания – понижение выработки женских половых гормонов. Изменяется микрофлора влагалища, в следствии снижается количество лактобактерий, что ведет к увеличению нежелательных микроорганизмов и проникновению внешних бактерий. В этот период заболеванием кольпита подвержены многие женщины. Часто, причиной развития атрофического кольпита становятся гормональные препараты и чрезмерное их употребление.
К группе риска более подверженных развитию атрофического кольпита можно отнести женщин:
- С избыточной массой тела;
- Болеющие сахарным диабетом, ВИЧ;
- Имеющие беспорядочные половые связи;
- С заболеванием мочеполовой системы хронического характера;
- С заболеванием эндокринной системы;
- Перенесшие операцию по удалению матки или яичников;
- После лучевой терапии в тазовой области.
В начале кольпит не имеет ярко-выраженных симптомов, и все признаки болезни могут проявляться достаточно вяло. Но, при появлении подозрительных признаков, необходимо обратиться к специалисту. Игнорирование получения помощи от специалиста, может привести к тяжелым последствиям.
Последствия неправильного лечения кандидозного кольпита
Основная причина появления кольпита у беременных – снижение иммунитета. Во время беременности не столь страшен процесс протекания кольпита, сколько его последствия.
 Неправильное лечение кандидозного кольпита может привести к преждевременному прерыванию беременности или фитоплацентарной недостаточности
Неправильное лечение кандидозного кольпита может привести к преждевременному прерыванию беременности или фитоплацентарной недостаточности
Последствия могут отразиться на процессе протекания беременности и на самом ребенке:
- Преждевременное прерывание беременности;
- Замершая беременность;
- Инфицированный рожденный ребенок;
- Задержка в развитии плода;
- Многоводие;
- Фитоплацентарная недостаточность.
Но, при немедленном обращении к специалисту и должном лечении, исход переходит в благоприятную сторону. В процессе беременности, женщина должна думать не только о себе, но и о будущем ребенке, а потому, проводить лечение самостоятельно не рекомендуется, во избежание неправильного самолечения. Лечение кольпита беременных женщин осложняется тем, что им не разрешены многие эффективные препараты. Однако, при правильном подборе курса лечения, осложнения не проявляются. Кольпит является достаточно серьезным и неприятным заболеванием, которое приносит массу дискомфорта и не терпит отлагательств.
Рецидивирующий кандидозный кольпит (видео)
При несвоевременном обращении к специалисту, кольпит может иметь плачевные последствия с осложнениями. Своевременное лечение может быстро и эффективно устранить кольпит. Прием любого медикамента разрешается только после консультации специалиста. Беременные должны проявлять двойную осторожность с самолечением и не допускать упущения прогрессирования кольпита.
Рекомендуем прочитать:
Добавить комментарий
2vracha.ru
Симптомы кольпита и подходы к лечению воспалительного процесса
Кольпит – это воспалительный процесс, протекающий с поражением слизистой влагалища. Болезнь относится к частым недугам, которые возникают у женщин. Особенно часто заболевание встречается в репродуктивном возрасте.

Кольпит является воспалением слизистой влагалища
Описание заболевания
Возбудители болезни проникают во влагалище в результате прямого контакта, крайне редко возможен гематогенный путь заражения. Попадая на слизистую, они размножаются в эпителии, вызывая воспалительную реакцию. С течением времени при отсутствии лечения, процесс распространяется на все стенки влагалища, затем переходит на шейку матки и далее вверх по половой системе женщин.
Так как влагалище не отделено никакими барьерами от внешней среды, то контакт с инфекционными агентами происходит регулярно. Тем не менее, инвазия и размножение возбудителей происходят далеко не всегда. В норме реакция слизистой кислая. Это способствует уничтожению и элиминации попавших в просвет влагалища микробов. Такая реакция поддерживается типичной естественной флорой, которая у женщин постоянно персистирует в половой сфере. Одним из представителей является палочка Додерлейна, которая помогает повышать местный иммунитет и бороться с патогенными микроорганизмами.
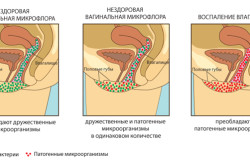
Болезнь возникает в том случае, если нарушается баланс естественной и патогенной флоры на стенках влагалища. В этом случае местная иммунологическая защита не справляется с количеством опасных микробов. Это приводит к подавлению деятельности палочек Додерлейна, ощелачиванию среды, возникновению дисбиоза, в результате которого и происходит воспаление слизистой влагалища.

Кольпит возникает при нарушении баланса микрофлоры влагалища
Причины заболевания
Основной этиологический фактор – инфекционные возбудители. Это может быть неспецифическая флора, к которой относятся следующие наиболее часто вызывающие болезнь, микроорганизмы:
- кишечная палочка;
- стрептококк;
- стафилококк;
- гемофильная палочка;
- клебсиелла.
Помимо неспецифической, возможно поражение специфической флорой. К таким возбудителям относят:
- хламидии;
- трихомонады;
- гарднереллы;

К возбудителям кольпита относятся хламидии
- кандиды;
- микоплазмы;
- туберкулезная палочка.
Если у женщин, которые ведут беспорядочную половую жизнь и не следят за личной гигиеной, развился кольпит, причины его могут быть смешанными. При этом представители разной флоры могут усиливать воспалительный процесс во влагалище.
Существуют предрасполагающие факторы, способствующие внедрению и размножению возбудителей. К ним относятся:
- переохлаждение;
- несоблюдение личной гигиены;
- частая смена половых партнеров;
- медицинские манипуляции в женской половой сфере;

Любые нарушения интимной гигиены повышают риск развития кольпита
- использование фаллоимитаторов;
- хронические инфекции в верхних отделах половой системы женщин.
Предрасполагающие факторы снижают активность местной иммунной защиты, повреждают естественную флору влагалища или напрямую способствуют проникновению возбудителя на слизистую оболочку.
Формы заболевания
Различают следующие формы болезни:
- острая;
- хроническая;
- специфический кольпит;
- неспецифический;
- атрофический кольпит;
- сенильный кольпит.

Хронический кольпит возникает при отсутствии адекватного лечения острого процесса
Острый процесс возникает на слизистой, ранее не подвергавшейся воспалительным изменениям. Имеет бурное начало и выраженные симптомы. Обычно встречается в молодом возрасте, чаще у девочек. При неэффективности лечения острого процесса, а также при длительных контактах с возбудителями, болезнь приобретает хроническое течение с периодами обострения и ремиссии.
В зависимости от типа специфической флоры, различают несколько разновидностей кольпитов:
- кандидозный кольпит;
- трихомонадный кольпит;
- хламидиозный;
- туберкулезный;
- гарднереллезный.
Свое название болезнь получает в зависимости от вида возбудителя.

Кандидозный кольпит провоцируется грибковой нфекцией
Если персистенция болезнетворной флоры во влагалище сохраняется длительное время, при этом лечение проводится нерегулярно и неполноценными курсами, развиваются дегенеративные изменения в структуре эпителия слизистой. Он истончается, сосуды подслизистой извиваются, кровообращение нарушается. В итоге развивается атрофический кольпит. Процессам дегенерации способствует низкий уровень личной гигиены у женщин.
С наступлением менопаузы изменяется гормональный фон у женщин. В результате такого процесса формируются тотальные атрофические изменения слизистой влагалища. Этому способствует малое количество половых контактов, которые могли бы улучшить кровоток половой системы. Так возникает сенильный кольпит у женщин старческого возраста.
Симптомы болезни
Проявления болезни сильно зависят от возбудителя, который вызвал кольпит. Симптомы атрофического процесса также имеют некоторые особенности. Тем не менее, можно выделить несколько характерных проявлений болезни:
- выделения из влагалища;

Отличительным признаком кольпита является зуд половых органов
- боли внизу живота;
- зуд половых органов;
- неприятный запах, исходящий из влагалища;
- небольшие кровотечения из половых путей.
Острый кольпит начинается неожиданно для больной. На фоне полного здоровья, как правило, утром, появляются обильные выделения, начинается сильный зуд. Выделения носят гнойный характер, хотя вначале могут быть и серозными. Иногда в первые двое суток при общем ослабленном фоне организма у женщин может появляться субфебрилитет.
Такой процесс требует адекватного лечения с целью недопущения рецидивов болезни. Обычно острые воспалительные болезни женской половой сферы вызываются неспецифическими бактериальными возбудителями. При хронизации болезненного состояния, выделения в незначительном количестве могут продолжаться постоянно. Это связано с тем, что микрофлора влагалища сильно изменена, а это ведет к постоянной персистенции болезнетворных микроорганизмов.

Трихомонадный кольпит является самой распространенной формой заболевания
Наиболее частым специфическим вариантом болезни является трихомонадный кольпит. Болезнь носит хронический характер, основным источником возбудителя служит зараженный сексуальный партнер. Трихомонадный кольпит проявляется пенисто-гнойными выделениями с зеленоватым оттенком. Часто в процесс вовлекается уретра и вульва.
Это проявляется резями при выделении мочи, а также гиперемией наружных половых органов. Трихомонадный кольпит требует длительного упорного лечения с применением современных трихомонацидных средств. Тем не менее, даже при полной ремиссии, возможны рецидивы, особенно ярко проявляющиеся после употребления спиртного.
Нередким вариантом является кандидозный кольпит. Это типичный медленнопрогрессирующий хронический процесс. Боли у женщин обычно полностью отсутствуют, но выделения носят типичный белый цвет. Кандидозный кольпит характеризуется типичной только для него консистенцией выделений. Они выделяются хлопьями, внешне напоминающими творог.

Применение пероральных антибиотиков может вызвать рецидив кольпита
Кандидозный кольпит требует лечения специальными противогрибковыми средствами, но полностью стабилизировать болезнь удается не всегда. Любое применение пероральных антибиотиков по любому поводу способно изменить баланс флоры во влагалище, вследствие чего кандидозный кольпит обострится.
Несколько иначе протекает атрофический кольпит. Женщин мучает сухость влагалища, придающая дискомфорт и болевые ощущения при любом половом контакте. Слизистая легко мацерируется, что приводит к появлению скудных кровянистых выделений.
Атрофический кольпит сопровождает травматизация эпителия влагалища, что приводит к проникновению инфекции в глубокие слои. Так как кровоснабжение поврежденной области нарушено, то заживление подобных мацераций происходит медленно, что усугубляет болевой синдром. Атрофический кольпит часто сопровождает аллергия, которая усиливает воспалительные процессы во влагалище и зуд половых органов.

Некоторые формы кольпита провоцируют образование спаек
Так как при сенильном кольпите прогрессирует атрофия, то сухость слизистой и зуд будут длительное время беспокоить женщин. Зачастую из-за травматизации слизистой вследствие зуда, возникают спаечные процессы, и половая жизнь становится невозможной из-за сильного болевого синдрома.
Кольпит при беременности
Болезненный процесс при беременности проявляется болями и выделениями. Беременность провоцирует развитие болезни, так как создает условия для застойных явлений в малом тазу. Кольпит при беременности, который был вовремя выявлен и вылечен, опасности для плода не представляет. Если болезнь не лечить, то инфекция быстро распространяется на шейку матки и далее на околоплодные воды. Так кольпит при беременности может привести к многоводию, инфицированию плаценты, что скажется на количестве кислорода, которое получает ребенок.
Перспективы прогрессирования инфекции приведут к осложнениям во время родов и в послеродовом периоде. Так как полость матки после появления ребенка представляет собой раневую поверхность, то кольпит при беременности может спровоцировать послеродовый эндометрит. Это тяжелое состояние, которое может привести к утрате органа и даже смерти женщины. Для избежания негативных явлений, кольпит при беременности необходимо своевременно излечить.

При беременности лечение кольпита проводится консервативным методом
Диагностика заболевания
Типичные клинические проявления дают основание заподозрить процесс без применения каких-либо диагностических манипуляций. Тем не менее, следует выполнить следующие процедуры, для верификации воспалительного процесса:
- мазок из влагалища на флору;
- посев выделений на питательные среды;
- кольпоскопия.
Обычный мазок дает возможность оценить активность воспаления, выявить некоторых возбудителей, которые видны под микроскопом. Для уточнения характера неспецифической флоры, проводят засевание материала на питательные среды. Готов такой анализ будет через 3 дня, поэтому эмпирическое лечение все равно начать придется раньше. Метод служит для уточнения типа возбудителя и пригодится, если лечение затянется.

Диагностика кольпита осуществляется методом кольпоскопии
Кольпоскопия – инструментальный метод, с помощью увеличительного приспособления осматривается шейка матки и слизистая влагалища. Все происходящие воспалительные изменения будут хорошо заметны визуально. Однако метод не позволяет определить тип возбудителя.
Лечение заболевания
Терапия болезни осуществляется только консервативными методами. Прежде чем ее начинать, необходимо выяснить, какой возбудитель вызвал кольпит. Лечение по этиотропному принципу будет направлено на элиминацию соответствующего микроорганизма. Обычно сочетается местное лечение с помощью суппозиториев с системным применением противомикробных средств.
При неспецифическом кольпите применяются антибиотики широкого спектра действия. Если обострения хронического процесса можно лечить только вагинальными суппозиториями, то терапия острого кольпита должна быть радикальной для профилактики рецидивов болезни. С целью радикализации применяются два разноплановых противомикробных препарата – внутрь и местно.

Лечение кольпита проводится с помощью вагинальных суппозориев
Системно можно использовать следующие антибиотики:
- Амоксиклав.
- Азитромицин.
- Цефалексин.
- Левофлоксацин.
Для местного использования при неспецифическом кольпите подойдут препараты в суппозиториях:
- Полижинакс.
- Клион.
- Гексикон.
- Фемифлекс.

Для лечения кольпита используются представленные препараты
Препаратов для местного применения очень много, поэтому как лечить кольпит с помощью суппозиториев, лучше разберется специалист с учетом индивидуальных особенностей течения инфекции.
Кандидозный кольпит следует санировать с помощью противогрибковых средств. Внутрь обычно используется Флуконазол, а местно свечи, содержащие кандидоцидные вещества. При этом можно применять антисептики, которые уничтожают всю патогенную флору, включая грибы, например, Гексикон или Фемифлекс. Кроме того, есть специальные противогрибковые суппозитории, к которым относятся Ифенек, Тержинан и другие.
Трихомонадный кольпит лечится по принципам терапии неспецифического воспаления. Только антибиотики нужно применять с трихомонацидным уклоном, например, Сумамед. Тем не менее, на трихомонады влияют большинство антибактериальных средств с широким спектром активности.

При диагнозе «трихомонадный кольпит» назначается Сумамед
Кольпит при беременности нужно санировать обязательно, так как инфекция может распространиться по половой системе и причинить вред плоду. Амоксициллин, Азитромицин при необходимости допустимо применять внутрь, а спектр местных препаратов широк, так как лекарства из суппозиториев всасываются незначительно и не способны нарушить процесс формирования плода.
Лечение атрофического кольпита, а также сенильного несколько отличается. Задача врача не только нормализовать флору влагалища, но и попытаться восстановить гормональный фон женщины. Для этого используются специальные суппозитории, содержащие эстрогены и гестагены в комбинации с эубиотическими культурами. К таким лекарствам относятся:
- Триожиналь.
- Гинофлор.
- Анжелик.
- Фемафлор.

Лечение кольпита может осуществляться с помощью гормональных препаратов
Применение системной заместительной терапии затруднено многочисленными противопоказаниями. Такое лечение следует применять совместно с эндокринологом. При наличии инфекционной воспалительной реакции во влагалище при атрофическом кольпите, его терапию следует дополнить антибактериальными препаратами.
Профилактика заболевания
Основа предупредительных мер – недопущение попадания инфекции в половые пути. Кроме этого, важно сохранить устойчивый гормональный фон на протяжении жизни женщины.
Профилактические меры включают:
- регулярное посещение гинеколога;
- исключение беспорядочных половых отношений;

Профилактика кольпита заключается в ведении здорового образа жизни
- использование защитных контрацептивных средств;
- своевременное лечение любых инфекций женской половой сферы;
- адекватная терапия острых состояний;
- избегать абортов;
- неукоснительное соблюдение личной гигиены;
- заместительная терапия гормонами в климактерическом периоде;
- здоровый образ поведения, препятствующий застою крови в малом тазу.
При выполнении простых профилактических мер можно предупредить развитие кольпита, а при остром процессе эффективно и навсегда вылечить.
Общая информация о кольпите предоставлена в следующем видео:
bolezni.com
Кандидозный кольпит - симптомы и лечение у женщин
Кольпит- это инфекционно-воспалительное заболевание, при котором происходит поражение слизистой влагалища. Вагинальное отверстие не изолировано от внешней среды, в нем влажно и тепло, поэтому вагину населяют различные условно-патогенные микроорганизмы, а сдерживают их активное размножение молочнокислые бактерии.
Палочки Дедерлейна являются теми полезными бактериями, которые выделяют молочную кислоту и предупреждают размножение вредных микроорганизмов. Если по какой-то причине местный иммунитет снижается, то условно-патогенные микробы становятся возбудителями инфекционного заболевания.
Грибки рода Кандида являются микроорганизмами условно-патогенными. Это значит, что в норме они содержатся в микрофлоре влагалища и воспаления не вызывают. Но если создаются приятные для них условия, то грибки начинают размножаться и вызывают кандидозный кольпит.
Причины
Кандидозный кольпит в народе называют молочницей, так как это заболевание сопровождается появлением творожных выделений из влагалища и кефирного запаха. Дрожжевой кольпит не является заболеванием, передающимся половым путем, так как грибки условно-патогенные микроорганизмы, но мужчина может переносить их от женщины к женщине.
Например, представим ситуацию, у одной женщины присутствует кандидозный кольпит, а у другой воспаления нет, но имеется бактериальный вагиноз, то есть нарушение баланса микроорганизмов и снижение местного иммунитета. В такой ситуации мужчина может стать переносчиком грибков. Они попадут в ослабленную среду и начнут активно размножаться, вторая женщина тоже заболеем кольпитом.
Но если вторая женщина полностью здорова, то ее иммунитет среагирует на увеличение количество грибков адекватно и уничтожит излишки, не давая делиться. В таком случае кандидозный кольпит ее скорее всего не затронет.
Поэтому основная причина развития дрожжевого вагинита — ослабление иммунной системы, а вовсе не попадание дрожжевых грибков во влагалище, как при заболеваниях, передающихся половым путем. В свою очередь, такое состояние может возникнуть под воздействием различных негативных факторов:
- Авитаминоз, плохое несбалансированное питание, голодные диеты.
- Частые простуды, отказ от адекватного лечения инфекционных заболеваний.
- Воспалительные патологии органов мочеполовой системы, особенно вялотекущие инфекции.
- Длительные кровотечения на фоне патологий репродуктивной системы.
- Гормональный сбой, возрастные гормональные изменения.
- Механические травмы влагалища.
- Сахарный диабет. Повышенный уровень сахара создает благоприятную среду для размножения дрожжевых грибков.
- Длительный прием антибиотиков.
- Ношение синтетического и тесного белья.
- Несоблюдение правил личной гигиены.
- Переохлаждение.
- Хронические заболевания ЖКТ.
Под воздействием одного или нескольких негативных факторов происходит нарушение в микрофлоре влагалища и возникает кольпит.
Симптомы
Симптомы и лечение кольпита — это те моменты, которые должны в обязательном порядке согласовываться с гинекологом. Кандидозный кольпит может проявляется в разной степени, все зависит от формы заболевания. Существует три формы кандидозного вагинита: острый, хронический и рецидивирующий.
Для острого кольпита, который возникает впервые или через большой промежуток времени, характерна яркая клиническая картина:
- обильные белые густые выделения, напоминающие творог;
- зуд во влагалище и в области вульвы;
- при запущенной форме наблюдаются высыпания на коже.
Для хронической формы грибкового кольпита характерно отсутствие выраженной симптоматики, но грибок проникает глубоко в эпителий, поэтому вылечить заболевание довольно трудно. Рецидивирующий кандидоз постоянно обостряется и курс лечение помогает лишь на некоторое время. Такая патология требует грамотной и длительной терапии.
Хроническая молочница является достаточно серьезной патологией и может вызывать ряд осложнений. Нередко микроорганизмы поражают цервикальный канал, матку и яичники, вызывая воспаление и в этих органах. Также длительный вялотекущий кандидозный кольпит увеличивает риск возникновения бактериальной инфекции, патология часто сочетается с ЗППП.
Диагностика
При первых признаках грибкового кольпита необходимо обратиться к гинекологу. Врач проведет осмотр влагалища и шейки матки в зеркалах, возьмет мазки из цервикального канала и со стенок влагалища.
Как правило, гинеколог сразу же может отличить молочницу по характерным выделениям. Но дополнительное исследование проводится обязательно, чтобы исключить наличие других микроорганизмов, потому что дрожжевой кольпит нередко протекает на фоне ЗППП и бактериальной инфекции.
Рецидивирующая молочница свидетельствует о серьезных нарушения в организме, которые нужно выявить и устранить. Причиной могут быть гормональные нарушения, патологии эндокринной системы, дизбактериоз кишечника и влагалища, хронические патологии ЖКТ и многое другое.
Чтобы точно установить причину рецидивов кольпита, женщина проходит следующие исследования:
- УЗИ малого таза;
- кольпоскопия;
- анализ крови на сахар;
- анализ на гормоны;
- консультация гастроэнтеролога, уролога, эндокринолога при необходимости.
По результатам обследования будет назначено лечение кандидозного вагинита.
Лечение
Первичный острый грибковый кольпит успешно лечится препаратами местного действия. Это могут быть свечи, которые вводят во влагалище, а также мази для наружного применения, чтобы снять зуд. Препараты подбираются индивидуально, но самыми популярными из них можно назвать:
- Клотримазол;
- Пимафуцин;
- Нистатин;
- Миконазол и др.
Все эти средства эффективны, но только в том случае, если грибок находится на поверхности. Запущенная и хроническая форма воспаления влагалища потребует обязательно приема противогрибковых таблеток. Самые популярные из них:
- Дифлюкан;
- Флюкостат;
- Клотримазол;
- Нистатин;
- Низорал;
- Пимафуцин и др.
На фармацевтическом рынке можно найти большое количество противогрибковых препаратов, эффективных при вагините. Но лучше всего, если такое средство подберет врач.
Лечение противогрибковыми средствами должно проводиться так долго, как этого требует инструкция к препарату. Например, Дифлюкан принимают всего единожды, но Нистатин требуется пить неделю. В некоторых случаях терапия может быть продлена по усмотрению врача.
Самовольно прекращать прием препарата от кандидозного кольпита не рекомендуется, в таком случае есть риск возникновения рецидива и перехода заболевания в хроническую форму,
Народное
В комплексном лечении кандидозного вагинита могут применяться рецепты народной медицины, но перед их применением рекомендуется проконсультироваться с гинекологом.
Женщинам с кандидозом рекомендуется перед введением противогрибковых свечей проводить спринцевания водой или отварами трав, чтобы смыть обильные творожнистые выделения. Тогда лекарственное средство быстрее и лучше подействует.
Для проведения спринцевания чаще всего используют отвар ромашки. Она успокаивает слизистую, снимает зуд, оказывает противовоспалительный эффект. При этом ромашка редко вызывает аллергическое реакции. Еще одно популярное народное средство от грибкового воспаления — спринцевания и ванночки с содой. Метод позволяет быстро избавиться от зуда.
Профилактика
Дрожжевой кольпит — очень неприятное заболевание, которое сильно нарушает качество жизни женщины. Поэтому каждой представительнице прекрасного пола следует придерживаться рекомендаций по профилактике патологии:
- Правильно питаться, употреблять здоровую и полезную пищу, исключить вредную еду и алкоголь.
- Заниматься спортом, вести активный образ жизни.
- Избегать беспорядочных сексуальных связей.
- Не переохлаждаться.
- Вовремя лечить любые инфекционные заболевания.
Здоровый образ жизни — это самая лучшая профилактика молочницы и других инфекционно-воспалительных патологий женской репродуктивной системы.
uterus2.ru
Неспецифический кольпит: причины, симптомы и лечение
24 ноября 2015
Просмотров: 3543
Инфекционным заболеванием, способным поражать слизистую влагалища является неспецифический кольпит (вагинит). Попадая в вагинальную среду, инфекция начинает стремительно размножаться, что впоследствии приводит к тяжелым осложнениям вплоть до заражения других органов. Это заболевание проявляется в любом возрасте у женщин. Очень частыми явлениями становятся в последнее время заражения кольпитом девочек школьного возраста.

Большое значение уделяется тому, чтобы лечение этого недуга начиналось как можно быстрее, так как причиной его развития становятся серьезные инфекции, способные спровоцировать размножение патогенных организмов таких, как стафилококк, стрептококк, гемофильная палочка, грибы Кандида, диффузная инфекция.
Особенности развития болезни
Неспецифический кольпит может по-разному себя проявлять. Известны самые распространенные его формы — острый, подострый и рецидивирующий кольпит, а также:

- Серозойно-гнойная воспалительная форма болезни с появлением язв и маточных выделений.
- Диффузный кольпит, проявляющийся обширным воспалением половых органов.
Кроме того, отмечают первичный кольпит, когда воспалительный процесс присутствует во влагалище и вторичный, в процессе которого орган инфицируется от матки или вульвы. Очень часто причины заражения в подростковом возрасте кроются в перенесенных инфекционных заболеваниях. Это может быть краснуха, гнойная ангина, ветрянка, скарлатина. В детском возрасте неспецифический кольпит может появиться в результате попадания во влагалище инородного тела. При лечении болезни в юношеском возрасте первостепенной задачей является исключение основного заболевания.
Микрофлора влагалища имеет кисломолочную среду, что позволяет полезным бактериям влагалища при ее количественном равновесии создавать благоприятные условия для их размножения и жизнедеятельности. Но как только начинается количественный дисбаланс кисломолочных бактерий в слизистой, это приводит к развитию неспецифического кольпита.
В медицинской практике известны такие распространенные причины этого вида заболевания, как:

- половые инфекции;
- патологии, способные спровоцировать нарушение защитной системы организма;
- заболевания эндокринной системы: сахарный диабет, патология веса, яичниковая недостаточность;
- неправильные диеты, результатом которых стало истощение внутренних органов;
- аллергия на медицинские препараты;
- некачественные средства интимной гигиены;
- длительное лечение антибиотиками;
- аборты и механические воздействия на стенки влагалища;
- процессы менопаузы, которые приводят к сосудистым аномалиям и изменениям мышц тонуса стенок матки.
Симптомы кольпита, который перешел в острую фазу, имеют следующие проявления:
- содержимое во влагалище с неприятным запахом;
- слизистые выделения с кровью и гноем;
- зуд и ощущение жжения внутри и снаружи влагалища;
- болезненное мочеиспускание;
- отечность и краснота на половых губах.
 Неспецифический вагинит хронической формы развития при наличии всех признаков острой формы, он характерен тем, что общее состояние пациентки остается удовлетворительным. Стоит отметить, что эта форма заболевания с характерной симптоматикой не дает возможности гинекологу провести медосмотр при помощи гинекологических зеркал, так как половые органы увеличиваются, а болезненное состояние и жжение внутри влагалища усиливается.
Неспецифический вагинит хронической формы развития при наличии всех признаков острой формы, он характерен тем, что общее состояние пациентки остается удовлетворительным. Стоит отметить, что эта форма заболевания с характерной симптоматикой не дает возможности гинекологу провести медосмотр при помощи гинекологических зеркал, так как половые органы увеличиваются, а болезненное состояние и жжение внутри влагалища усиливается.
Большой проблемой в этот период становится осуществление половой близости. Сексуальные отношения доставляют дискомфорт и болезненные ощущения. При хроническом кольпите могут наблюдаться очаговые или повсеместные расширения кровеносных сосудов. При сенильном (старческом) кольпите может наблюдаться атрофия слизистой оболочки, на ее поверхности могут образовываться геморрагические пятна и гранулирующие поражения ткани, которые приводят к сращению в сводах влагалища. В таком случае может произойти полное сращение стенок влагалища.
Некачественное запоздалое лечение болезни, причиной которого стали половые инфекции, может привести к тяжелым последствиям — бесплодию и внематочной беременности. Так гонококковая инфекция, которую не вылечила беременная женщина, способна привести к заражению малютки бленнореей новорожденных — болезнью глаз, характерной сильными отеками.
Вернуться к оглавлению
Диагностирование болезни
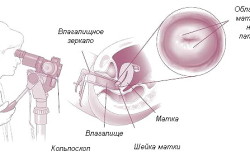 Перед началом лечебных процедур женщина с заболеванием неспецифического вагинита проходит обязательную смотровую гинекологическую диагностику. Если заболевание развивается в острой форме, и это сделать невозможно, проводится дифференцированная диагностика, врач определяет степень и форму болезни при помощи кольпоскопии и микробиологического исследования мазков. Анализ мазков позволяет выявить количество лейкоцитов. Обязательным при диагностировании заболевания является бактериологический посев. Эти анализы помогают выявить главного возбудителя инфекции — бактерию, которая стала виновницей воспалительного процесса во влагалище.
Перед началом лечебных процедур женщина с заболеванием неспецифического вагинита проходит обязательную смотровую гинекологическую диагностику. Если заболевание развивается в острой форме, и это сделать невозможно, проводится дифференцированная диагностика, врач определяет степень и форму болезни при помощи кольпоскопии и микробиологического исследования мазков. Анализ мазков позволяет выявить количество лейкоцитов. Обязательным при диагностировании заболевания является бактериологический посев. Эти анализы помогают выявить главного возбудителя инфекции — бактерию, которая стала виновницей воспалительного процесса во влагалище.
Кроме основных клинических анализов проводится ультразвуковое исследование. Это позволяет дифференцировать развитие аномалий органов малого таза и другие болезни внутренних органов, которые тесно связаны с кольпитом.
Чтобы назначить эффективное лечение, врач учитывает возрастные особенности больной, степень тяжести болезни, форму течения, наличие сопутствующих заболеваний внутренних органов и диагностических показателей взятых анализов.
Вернуться к оглавлению
Лечебные мероприятия
 Лечение кольпита осуществляется в 2 направлениях — общем и местном воздействии на болезнь. К местным методам лечения относят мероприятия, которые направлены на то, чтобы улучшить состояние половых органов внешних стенок, слизистой матки за счет увеличения количества полезных бактерий. С этой целью врачи рекомендуют применять ванночки на основе лекарственных трав, антисептических растворов ромашки, календулы, перманганата калия, Риванола, цинк сульфата.
Лечение кольпита осуществляется в 2 направлениях — общем и местном воздействии на болезнь. К местным методам лечения относят мероприятия, которые направлены на то, чтобы улучшить состояние половых органов внешних стенок, слизистой матки за счет увеличения количества полезных бактерий. С этой целью врачи рекомендуют применять ванночки на основе лекарственных трав, антисептических растворов ромашки, календулы, перманганата калия, Риванола, цинк сульфата.
Хорошим средством при неспецифическом вагините являются противовоспалительные глицериновые свечи. Тампоны с облепиховым маслом и настоем шалфея признаны прекрасным заживляющим и противомикробным средством. Врачи при тяжелой форме заболевания назначают лекарственные препараты, нейтрализующие инфекцию. Основной акцент в лечении ставится на проведение процедур, направленных на улучшение общего состояния пациенток. Эти мероприятия необходимы при гормональных сбоях, нарушениях в эндокринной системе, заболеваниях органов малого таза.
Для спринцеваний и подмываний врачи назначают:
- Хлоргексидин, который применяют однократно в течение 5 минут.
- Цитеал — курсом лечения 10-14 дней.
- Инстиллагель — курсом 7 дней.
- Мирамистин — 2 раза в сутки.
- Раствор Вокадин — 4 раза в сутки.
Для местного применения используют в качестве свечей во влагалище: крем Ацикловир, мазь Бонафтон, свечи вагинальные Гексикон, Гиналгин, Клион-Д 100, Клотримазол, Мератин-комби, Микожинакс, Нистатин, Нитазол, Пимафукорт, Полижинакс, Тержинан, Фазижин.
Для восстановления микрофлоры слизистой влагалища местно применяют: свечи Ацилак, Бифидумбактерин, Бификол, Вагилак.
 На время проведения лечебных процедур врачи рекомендуют воздержаться от половых отношений до момента, пока партнер не пройдет полное обследование и при необходимости не проведет лечение. Беременные женщины весь период лечения находятся под наблюдением медиков.
На время проведения лечебных процедур врачи рекомендуют воздержаться от половых отношений до момента, пока партнер не пройдет полное обследование и при необходимости не проведет лечение. Беременные женщины весь период лечения находятся под наблюдением медиков.
В разряд лечебных мероприятий врачи относят и диетическое питание, благодаря которому больная может нормализовать состояние слизистой влагалища и восстановить ее функционирование.
Для этого рекомендуется употреблять в пищу кисломолочные продукты, яйца, овощи, мясо диетических сортов. Необходимо полностью исключить мучную, жаренную, соленую пищу.
Вернуться к оглавлению
Народное лечение
Из народных средств, которые прекрасно дополняют общее лечение заболевания, используют облепиховое масло, цветы бузины черной, ромашку, зверобой, материнку, шалфей. В гомеопатической аптеке можно приобрести гинекологические сборы, которые успешно используют для местного лечения неспецифического кольпита.
Необходимо помнить, что любое, даже самое популярное, лекарство требует консультации с лечащим врачом.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
 Загрузка...
Загрузка... Похожие статьи
ginekologdoma.ru
Кандидозный кольпит - лечение, симптомы, причины
 Кандидозный кольпит – это изменения в слизистых влагалища вследствие инфицирования дрожжеподобными грибами на фоне ослабленных механизмов местной и системной иммунной защиты. В качестве особенности кандидозного кольпита можно отметить не только его широкую распространенность (47%), необычен и механизм заражения грибковой инфекцией. Болезнь провоцируется не попавшими извне патологическими микроорганизмами, а собственными, живущими на слизистых влагалища любой здоровой женщины, грибами Candida.
Кандидозный кольпит – это изменения в слизистых влагалища вследствие инфицирования дрожжеподобными грибами на фоне ослабленных механизмов местной и системной иммунной защиты. В качестве особенности кандидозного кольпита можно отметить не только его широкую распространенность (47%), необычен и механизм заражения грибковой инфекцией. Болезнь провоцируется не попавшими извне патологическими микроорганизмами, а собственными, живущими на слизистых влагалища любой здоровой женщины, грибами Candida.
Причины и механизмы формирования кандидозного воспаления объясняют современные представления о нормальной влагалищной микрофлоре. Влагалищная микросреда отличается значительным видовым разнообразием (более 40 видов). Живущие в ней микроорганизмы образуют ассоциации и занимают свои экологические ниши на слизистых. Поэтому у каждой женщины имеется «свой», присущий только ей, микробиоценоз слизистых влагалища.
Вне зависимости от уникальности состава микрофлоры, влагалищная среда имеет обязательные постоянные характеристики: соотношение микробных популяций и уровень pH. У девочек периода новорожденности влагалище абсолютно стерильно и контролируется эстрогенами матери, накопившимися за время беременности. По мере освобождения организма новорожденной от материнских гормонов, слизистая ее влагалища постепенно «заселяется» различными микроорганизмами, которые впоследствии и сформируют индивидуальную микросреду. Этот процесс происходит поэтапно, медленно и завершается в подростковом (16 лет) возрасте.
В норме во влагалище присутствует значительное (95-98%) количество молочнокислых бактерий и малочисленная ассоциация условно-патогенных микроорганизмов, которая чаще представлена стрептококками, стафилококками, анаэробной флорой, микоплазмами, гарднереллами, кишечной палочкой и многими другими микробами. Также в слизистых здорового влагалища в составе условно-патогенных ассоциаций могут присутствовать и грибы.
Лактобактерии синтезируют молочную кислоту и таким образом поддерживают постоянный уровень pH в пределах 3,8 – 4,5, не позволяющий нежелательной микрофлоре размножаться и провоцировать воспаление.
До тех пор, пока лактобактерии сохраняют значительное численное преимущество, слизистые влагалища надежно защищены от инфекции. Если, в силу неблагоприятных причин, их количество снижается, условно-патогенные микроорганизмы начинают усиленно вегетировать и стремятся вытеснить оставшуюся лактофлору. По такому механизму формируется большинство воспалительных неспецифических инфекционный процессов в слизистых влагалища, включая кандидозную инфекцию.
Поскольку влагалищная микросреда функционирует по принципу саморегуляции, она способна справиться с колебаниями микробного состава самостоятельно, но только при условии хорошо работающей иммунной защиты. Единичные эпизоды влагалищного дисбиоза с симптомами кандидозного воспаления случаются у 75% здоровых женщин, но заболевание развивается только у имеющих «плохой» иммунитет.
Кандидозный кольпит чаще имеет яркую клинику и упорное, рецидивирующее течение. Его симптомы похожи на таковые при кольпитах другой этиологии, поэтому достоверный диагноз устанавливается только после лабораторного исследования. Если в материале (мазок, посев) обнаруживаются грибы Candida в больших концентрациях, лечение кольпита подразумевает антигрибковую терапию.
Кандидозный кольпит при беременности диагностируется в 2 – 3 раза чаще, чем у небеременных. Его появление связано с естественными количественными изменениями в составе местной микрофлоры и снижением иммунной защиты.
Причины кандидозного кольпита
Виновниками инфекционного воспаления влагалища являются относящиеся к роду Candida дрожжеподобные грибы. Их присутствие на слизистых влагалища здоровых женщин считается физиологической нормой. Симптомы кандидозного кольпита возникают только при повреждении защитных иммунных механизмов, когда колонии грибов становятся настолько многочисленными, что провоцируют воспаление.
Провоцирующие кандидозный кольпит факторы подразделяются на:
1. Физиологические:
— Беременность. 40-60% беременных страдают кандидозным кольпитом по вполне естественным причинам. Состояние влагалищного эпителия зависит от уровня эстрогенов, которые помогают лактобактериям сохранять количественное преимущество. Естественные гормональные перемены в организме беременной совместно с изменениями иммунной защиты могут спровоцировать кандидозное воспаление. Аналогичные причины провоцируют развитие грибковой инфекции у кормящих в первые месяцы после родов.
— Постменопауза. Естественное угасание гормональной функции у пожилых пациенток приводит к структурным изменениям слизистых: при отсутствии должного эстрогенного влияния слизистая влагалища истончается (атрофируется), и лактофлора постепенно теряет доминирующую роль.
— Менструация. Кандидозный кольпит чаще манифестирует во второй фазе цикла, когда количество эстрогенов уменьшается.
— Детский и подростковый период. Слизистая детского влагалища тонкая, а механизмы иммунной защиты работают некорректно.
У девушек-подростков кандидозный кольпит имеет дисгормональную природу.
2. Механические. В их основе находится повреждение влагалищного эпителия при проведении аборта, диагностических или лечебных манипуляций, внутриматочная контрацепция. Когда на слизистой появляется участок повреждения, условно-патогенная микрофлора беспрепятственно проникает в более глубокие слои и при наличии слабого иммунитета способна спровоцировать воспаление.
3. Эндокринные. Кандидозный кольпит нередко сопровождает сахарный диабет и патологию щитовидной железы.
4. Иммунные: аллергические и иммунодефицитные недуги. Воспалительные заболевания половой сферы также негативно влияют на местный иммунитет.
5. Ятрогенные. Кандидозный кольпит могут спровоцировать антибиотики, гормональные средства и иммуномодуляторы.
Симптомы и признаки кандидозного кольпита
Клиническая картина кандидозного кольпита зависит от нескольких следующих факторов:
— От количественного и качественного состава влагалищной микросреды: нарушение должного равновесия между молочнокислой микрофлорой и условно-патогенными микробами провоцирует изменение кислотности и патологическое увеличение грибковых популяций. Соответственно, чем выраженнее местный дисбиоз, тем ярче клиника кандидозного кольпита.
При слабо выраженном дисбактериозе во влагалище лактобактерии сохраняют свои защитные свойства и способны ограничивать рост грибов, препятствуя их проникновению в более глубокие слои. Однако полностью восстановить микробное равновесие не удается, поэтому кандидозная инфекция находится в «дремлющем» состоянии, когда ее наличие не вызывает клиники заболевания. Подобное состояние называется кандидоносительством. Носители Candida не считаются больными.
Уменьшение количества лактобацилл и сдвиг pH провоцируют рост не только грибов, имеющиеся во влагалище условно-патогенные микроорганизмы также начинают усиленно размножаться. Чтобы стать «сильнее», нежелательная микрофлора объединяется в микробные ассоциации, в дальнейшем они либо начинают конкурировать с грибами и вытесняют их, либо, напротив, помогают грибковой инфекции распространяться в эпителии влагалища. Так, например, при обследовании пациенток с острым кандидозным кольпитом у каждой пятой обнаруживаются трихомонады и граднереллы. Если у истоков кандидозного кольпита находится смешанная инфекция, картина заболевания будет более яркой и отличаться большим разнообразием клинических симптомов.
— От состояния местного и системного иммунитета. Здоровая иммунная система способна самостоятельно предотвратить распространение грибковой инфекции и восстановить микробное равновесие.
— От наличия сопутствующих эндокринных и дисгормональных недугов.
Острый кандидозный кольпит отличается выраженными местными симптомами. Характерны жалобы на умеренные или обильные патологические выделения белого цвета характерного вида: они напоминают творог или прокисшее молоко. Помимо белей у пациенток имеются жалобы на выраженный зуд во влагалище, усиливающийся в вечернее и ночное время, после контакта с водой и в период месячных. Воспалительный процесс в эпителии влагалища может ассоциироваться с поражением вульвы, мочеиспускательного канала (уретры) и кожных покровов аногенитальной зоны.
Во время осмотра во влагалище обнаруживается выраженный воспалительный процесс: слизистая резко гиперемирована и покрыта серо-белыми пленками, имеются обильные выделения характерного «творожистого» вида с кислым запахом.
Острый кандидозный кольпит требует адекватной и своевременной терапии. В противном случае, спустя два месяца заболевание приобретает черты хронического воспаления.
Хронический кандидозный кольпит отличается упорным, плохо поддающимся терапии, рецидивирующим течением. Вне обострения заболевание бессимптомно, а в период обострения протекает неярко. Чаще пациенток беспокоит вагинальный зуд. Выделения могут быть белыми или иметь «нормальный», слизистый, вид. Во время осмотра во влагалище определяется истончение эпителия (аторофия) и незначительные признаки местного воспаления: умеренная гиперемия (может отсутствовать) и небольшое количество белей.
Кандидозный кольпит при беременности чаще протекает в острой форме. Диагностируется преимущественно на ранних сроках либо накануне родов.
Помимо жалоб пациентки и визуального осмотра слизистых влагалища диагностику кандидозного кольпита дополняет лабораторное исследование. В отделяемом влагалища обнаруживаются споры или мицелий дрожжеподобных грибов, а их количество указывает на форму заболевания: истинный кандидоз, бессимптомное носительство, сочетание грибковой инфекции с трихомониазом, гарднереллезом или бактериальным вагинозом.
Самодиагностика кандидозной инфекции нередко приводит к нежелательным последствиям. Наличие специфических «творожных» выделений и зуда действительно иногда указывают на присутствие во влагалище грибов Candida, однако этого недостаточно для постановки достоверного диагноза.
Несвоевременная диагностика и/или некорректная терапия провоцируют следующие негативные последствия кандидозного кольпита:
— развитие хронической формы заболевания;
— стеноз (сужение) влагалища;
— повреждение механизмов местной защиты и увеличение риска тазовых инфекций.
Присутствие грибковой инфекции у беременных в сочетание с ослаблением иммунной защиты способно негативно отразиться на беременности: спровоцировать воспаление плодных оболочек, увеличить риск несвоевременных родов.
Последствия кандидозного кольпита ликвидировать гораздо сложнее, чем вылечить острое воспаление. Чтобы избежать негативного сценария, необходимо вовремя обратиться к специалисту.
Лечение кандидозного кольпита
Успех терапии кандидозного кольпита зависит от формы болезни и наличия неблагоприятного фона. Как правило, самые хорошие результаты дает лечение впервые возникшей острой грибковой инфекции, тогда как хронический кандидозный кольпит излечивается очень сложно.
Противогрибковая терапия может осуществляться путем локального или системного воздействия на инфекцию. Сложные случаи предполагают сочетанные методы лечения. Лечение кандидозного кольпита свечами по эффективности не уступает системной (с помощью таблеток) терапии.
Несмотря на обширный ассортимент антимикотических препаратов, сделать правильный выбор может только врач после изучения результатов лабораторного исследования. Нередко женщины предпочитают лечиться сами, выбирая самое разрекламированное в СМИ лекарство. Самостоятельное лечение кандидозного кольпита таблетками или свечами, к сожалению, может привести только к исчезновению субъективных проявлений инфекции (зуд, жжение, бели), но не излечивает саму болезнь.
Назвать конкретные схемы и сроки лечения, подходящие для всех, невозможно, так как они подбираются индивидуально.
Лечение кандидозного кольпита таблетками осуществляется с помощью препаратов Флуконазол, Нистатин, Интраконазол и их аналогов.
Лечение кандидозного кольпита свечами используется гораздо чаще, особенно в случае острой инфекции. Применяют Кетоконазол, Миконазол, Сертаконазол и их аналоги.
Кандидозный кольпит при беременности подлежит обязательной терапии. В связи с рисками для развивающегося плода на ранних сроках лечение кандидозного кольпита таблетками не проводится.
Эффективность проведенного лечения оценивается спустя неделю после его окончания. Проводится стандартное лабораторное обследование и осмотр слизистых влагалища. В случае хронического кандидозного кольпита контрольные анализы необходимо проводить в течение трех последовательных циклов. Отсутствие симптомов болезни, признаков воспаления во влагалище при осмотре и отрицательные результаты на наличие возбудителя при лабораторном исследовании служат критериями выздоровления.
К сожалению, иногда даже самая тщательная терапия грибковой инфекции не гарантирует отсутствие рецидивов болезни.
vlanamed.com
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа











