Патологии после вакцинации: может ли заболеть малыш. После прививка
что нельзя делать после прививки, через сколько можно ставить следующую
Туберкулез — одно из распространенных заболеваний XXI века, победить которое до сих пор не удалось. Ежегодно в мире инфицируется палочкой Коха до миллиона человек.
Для того чтобы предупредить возможное заражение и распространение инфекции, делают профилактические прививки.
Единственной вакциной, применяемой во всем мире, является БЦЖ (BCG) — ослабленный штамм живых туберкулезных бацилл. Открыта она была в начале двадцатого века французскими учеными Кальметтом и Гереном, по имени которых и названа.
Google+
Vkontakte
Odnoklassniki
Когда ставят БЦЖ
В России обязательная вакцинация детей против туберкулеза проводится с 1962 года в соответствии с Национальным календарем прививок. Первое введение БЦЖ осуществляют в роддоме до седьмого дня жизни малыша. Укол ребенку делают внутрикожно в области плеча. Ревакцинация проводится при отрицательных пробах Манту и отсутствии противопоказаний у детей в семилетнем возрасте и у подростков в 14 лет.
Фото 1. Новорожденному ставят прививку БЦЖ в роддоме в течение 7 дней после рождения.
Ставить БЦЖ одновременно с другими вакцинами нельзя, поскольку она является живой, и ослабление иммунитета дополнительными прививками способно спровоцировать генерализацию туберкулезного процесса.
Противопоказания к вакцинации БЦЖ
Далеко не всем детям можно делать прививку от туберкулеза. Существует ряд причин, по которым ребенок получает временный или постоянный медотвод от БЦЖ. У новорожденных это:
- глубокая недоношенность;
- экстремально низкая ма
no-tuberculosis.ru
Прививка АКДС — побочные эффекты: перечень, лечение, как избежать
Просмотров: 49355
Отзывов: 10
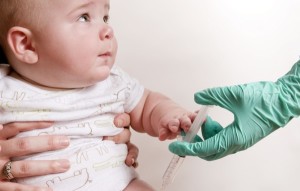 Введение любой вакцины малышу — это в первую очередь волнение родителей за состояние своего чада. Никто не может предсказать реакцию новорождённого на неизвестный препарат. Сложно предугадать и возможные последствия такой помощи незащищенному организму.
Введение любой вакцины малышу — это в первую очередь волнение родителей за состояние своего чада. Никто не может предсказать реакцию новорождённого на неизвестный препарат. Сложно предугадать и возможные последствия такой помощи незащищенному организму.
Прививка АКДС относится к числу самых аллергенных и тяжело переносимых. Редкая мама не пожалуется врачу на изменение в настроении или самочувствии ребёнка после введения этого вещества. Какие осложнения после прививки АКДС можно ожидать? Как помочь ребёнку справиться с побочными реакциями?
Почему на АКДС тяжело реагируют дети
Эта прививка содержит дифтерийные и столбнячные анатоксины, защищающие организм от этих инфекций. Но реакцию в большинстве случаев вызывает другая составляющая — убитые коклюшные микробы.
Первая вакцина АКДС делается ребёнку в три месяца — это время, когда начинает ослабевать естественная защита, которая досталась малышу с маминым молоком. Поэтому вакцинация в большинстве случаев совпадает со снижением собственных защитных возможностей организма ребёнка. В совокупности с этим немаловажным событием является введение чужих клеток, пусть даже и неживых, из-за чего вакцинация приводит к нежелательным последствиям у детей от прививки АКДС. Их организм часто отвечает различными реакциями на введение таких чужеродных клеток.
Кому положен медотвод
В каких случаях прививку АКДС не делают? Существуют абсолютные противопоказания, когда иммунизацию не проводят из-за развивающихся заболеваний или выраженных реакций на компоненты препарата. Есть временные противопоказания, когда врачи рекомендуют отсрочить вакцинацию на несколько дней.
 Абсолютные противопоказания — это прогрессирующие заболевания нервной системы: неконтролируемая эпилепсия, продолжительные афебрильные судороги, прогрессирующая энцефалопатия.
Абсолютные противопоказания — это прогрессирующие заболевания нервной системы: неконтролируемая эпилепсия, продолжительные афебрильные судороги, прогрессирующая энцефалопатия.- К первой группе также относится и сильная реакция на введение предыдущей вакцины.
- Относительные противопоказания к АКДС — острые заболевания и обострение хронических процессов.
Чем опасна прививка АКДС? — она временно снижает иммунитет. Это нормально и переносится относительно благоприятно в случае, когда ребёнок полностью здоров. Но если накануне перед проведением прививки у ребёнка даже незначительно повысилась температура (выше 37 ºC) — сообщите об этом врачу, ведь такой симптом может свидетельствовать о начале инфекции. Попросите дать направление на развёрнутый анализ крови, чтобы определить, можно ли вводить малышу препарат. Это один из эффективных способов избежать нежеланных осложнений на вакцину АКДС.
Какие бывают осложнения на прививку АКДС
Реакции и осложнения на введение АКДС делятся на две основные группы:
- местные или локальные, которые наблюдаются в месте введения препарата;
- общие, когда реагирует весь организм недомоганием, повышением температуры и другими изменениями самочувствия.
 Сколько длится реакция на прививку АКДС, зависит от иммунных возможностей организма, а также от соблюдения режима и правил введения препарата. К примеру, температура тела повышается по-разному, вследствие чего различают:
Сколько длится реакция на прививку АКДС, зависит от иммунных возможностей организма, а также от соблюдения режима и правил введения препарата. К примеру, температура тела повышается по-разному, вследствие чего различают:
- слабую вакцинальную реакцию, когда температура не превышает 37,5 ºC;
- среднюю реакцию с увеличением температуры тела до 38,5 ºC;
- сильную, если температура выходит за рамки 38,5 ºC.
Сколько держится температура после прививки АКДС? В норме такая реакция организма быстро проходит в течение одних или двух суток, но бывают затяжные реакции. Они могут зависеть от множества сопутствующих факторов — присоединение острой вирусной или бактериальной инфекции, развитие аллергической реакции.
Какие осложнения даёт вакцина АКДС? Каждый ребёнок реагирует по-своему. Главное правило, которому должны следовать родители — не слушать другие семьи о предыдущих осложнениях и реакциях на препарат.
Местные реакции организма
Какие бывают местные осложнения на введение АКДС?
- К местным осложнениям относится уплотнение после прививки АКДС. Что делать в случае его появления? Незначительное по размеру (до 1 см) уплотнение ткани может быть в течение 2–3 суток. Чтобы справиться с ним быстрее рекомендуется приложить компресс на поражённый участок. Если уплотнение не проходит и увеличивается в размере — сообщите лечащему врачу.
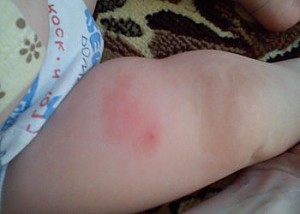 Что делать, когда появилась шишка после АКДС в месте введения вакцины? Этот симптом может свидетельствовать о развитии серьёзного осложнения — инфильтрации или местного гнойного воспаления тканей. Кроме этого, у ребёнка повысится температура и появится болезненность в области бедра. Такое состояние часто наблюдается при занесении инфекции во время проведения иммунопрофилактики. Как сбить температуру после АКДС в таком случае? Нужно немедленно показаться врачу. Он назначит антибиотики и необходимые симптоматические препараты.
Что делать, когда появилась шишка после АКДС в месте введения вакцины? Этот симптом может свидетельствовать о развитии серьёзного осложнения — инфильтрации или местного гнойного воспаления тканей. Кроме этого, у ребёнка повысится температура и появится болезненность в области бедра. Такое состояние часто наблюдается при занесении инфекции во время проведения иммунопрофилактики. Как сбить температуру после АКДС в таком случае? Нужно немедленно показаться врачу. Он назначит антибиотики и необходимые симптоматические препараты.- В области введения препарата нередко возникают аллергические реакции с незначительным отёком кожи и гиперемией или покраснением места прививки АКДС. Так организм человека реагирует на введение чужеродного вещества. Первые «защитники» — это клетки крови, которые пытаются справиться с незнакомыми для них анатоксинами и убитыми коклюшными микробами.
Общие реакции организма ребёнка на АКДС
Они носят разнообразный характер. Реакции организма делят на четыре большие группы:
- токсические реакции;
- поражение нервной системы;
- осложнения из-за неправильной техники введения;
- выраженные аллергические проявления.
Остановимся немного подробнее на каждой из них.
- Гипертермия, ухудшение самочувствия, слабость, вялость, потеря аппетита и редкая рвота — это первая группа осложнений. Какую температуру нужно сбивать после АКДС? Считается, что критическое повышение температуры тела — это 38,5 ºC и выше. Но в случае, когда ребёнок нервный, капризный и плаксивый при температуре ниже этого уровня можно помочь ему, назначив жаропонижающие препараты.
- Нервная система тоже реагирует на новое вещество в организме. Родители замечали у ребёнка после вакцинации монотонный крик, беспокойство, кратковременное незначительное повышение температуры, судороги после прививки АКДС. Судороги появляются чаще в течение первых суток после прививки или спустя 2–3 дня. Они однократные либо повторяющиеся, иногда сопровождаются потерей сознания. Это редкие осложнения, они связаны с кратковременным отёком головного мозга.
 Поствакцинальный энцефалит (воспаление головного мозга). Встречается такое осложнение после АКДС в одном случае на миллион. Симптомы могут быть разными. Начальная стадия характеризуется повторными судорогами и гипертермией, тошнотой, рвотой, головными болями.
Поствакцинальный энцефалит (воспаление головного мозга). Встречается такое осложнение после АКДС в одном случае на миллион. Симптомы могут быть разными. Начальная стадия характеризуется повторными судорогами и гипертермией, тошнотой, рвотой, головными болями.- Ребёнок хромает после прививки АКДС. Это результат неправильного введения препарата. В норме вакцина вводится внутримышечно в передненаружную область бедра. Случайное попадание в нервные волокна приводят к вышеназванному симптому.
- Выраженные аллергические реакции. Сопли после прививки АКДС, чиханье, высыпания по всему телу — последствия аллергической реакции. В более тяжёлых случаях образуется развитие отёка Квинке или анафилактического шока, чаще всего через 20–30 минут после инъекции. У детей раннего возраста развивается коллаптоидное состояние на АКДС — ребёнок становится вялый, бледный, адинамичен, на лбу выступают капельки холодного пота, артериальное давление падает.
Можно выделить ещё одну группу осложнений — это присоединение сопутствующей инфекции после введения препарата. Кашель после прививки АКДС, боль в горле, слабость и покраснение миндалин в течение нескольких дней развиваются в случае, когда у ребёнка был контакт с инфицированным человеком до или после вакцинации.
Понос после прививки АКДС, тошнота, рвота и слабость случаются при добавлении кишечной инфекции. Причиной тому бывает употребление некачественной пищи.
Лечение побочных реакций
Чтобы справиться с осложнениями на введение АКДС нужно заранее проконсультироваться с врачом о возможных последствиях прививки и первой помощи ребёнку при их возникновении. В большинстве случаев лечение симптоматическое и заключается оно в назначении всем знакомых препаратов.
 Что делать, если поднялась температура после прививки АКДС? При обычном повышении температуры назначают жаропонижающие лекарственные средства в течение одного или двух дней. Но если гипертермия беспокоит ребёнка дольше или температура тела превышает 38,5 ºC — это повод для обращения к врачу.
Что делать, если поднялась температура после прививки АКДС? При обычном повышении температуры назначают жаропонижающие лекарственные средства в течение одного или двух дней. Но если гипертермия беспокоит ребёнка дольше или температура тела превышает 38,5 ºC — это повод для обращения к врачу.- Появление местной реакции на АКДС в виде уплотнения, развития инфильтрата тоже требует осмотра медработника. В таких ситуациях иногда необходимо назначать противовоспалительные вещества, антибиотики, но только после консультации со специалистом.
- Некоторые аллергические реакции можно исправить назначением антигистаминных (противоаллергических) средств в течение нескольких дней до исчезновения симптомов. В тяжёлых случаях ребёнка доставляют в больницу.
- Если у ребёнка после прививки АКДС болит нога нужно направить его для осмотра к неврологу, чтобы исключить воспалительный процесс нерва.
Как избежать побочных реакций на введение АКДС
Введение АКДС — это нагрузка не только на детский организм, но и на близких людей. Нервы, суета, бег за препаратами — не самое приятное времяпрепровождение родителей. Чтобы этого избежать, нужно заранее подготовиться к предстоящей вакцинации.
 Перед введением АКДС посетите врача и пройдите исследование анализа крови.
Перед введением АКДС посетите врача и пройдите исследование анализа крови.- Проконсультируйтесь со специалистом о возможных последствиях и что делать в случае их возникновения, а также какими препаратами стоит запастись.
- Если на предыдущее введение вакцины была реакция — уточните, чем можно заменить АКДС.
- Не купайте ребёнка в течение суток после прививки, не мочите место инъекции.
- Прогулки на свежем воздухе не запрещены, но старайтесь избегать скоплений людей (аптеки, магазины, рынки). Прогуливайтесь до и после прививки АКДС по тем местам, где ограниченное количество детей и взрослых людей.
- Нельзя в период иммунизации давать новые продукты ребёнку. Это может вызвать аллергическую реакцию.
Какие есть аналоги АКДС
Как было сказано выше самый реактогенный компонент АКДС — это коклюшный. Поэтому, чтобы снизить вероятность появления осложнений на прививку, можно использовать импортные аналогичные вакцины, сделанные с применением бесклеточного коклюшного компонента:
- «Инфанрикс»;
- «Инфанрикс ИПВ» с дополнительной защитой от полиомиелита;
- «Пентаксим» — это пятикомпонентный препарат, который включает в дополнение к вышеназванным компонентам защиту от гемофильной палочки.
Многокомпонентные вакцины могут быть приобретены на платной основе в поликлинике по месту жительства по желанию родителей.
Прививка АКДС защищает ребёнка от трёх опасных заболеваний, которые до начала активной борьбы с ними приводили к развитию тяжелейших состояний. Многие осложнения такой защиты можно избежать, если позаботиться об их профилактике заранее и быть более внимательным к своему малышу.
privivku.ru
Последствия прививок
Ввод прививки в организм делается с целью укрепления иммунитета, то есть вырабатывается устойчивость к опасным микроорганизмам. Поэтому у детей последствия прививок могут проявляться по-разному. Нарушения проявляются в виде поствакцинальных реакций и поствакцинальных осложнений.

Реакции, возникающие после введения вакцины, могут менять состояние малыша, но через короткий промежуток времени они проходят самостоятельно. Такие нарушения не способны вызвать сильных изменений и не опасности для человека не создают.
Отдельный вид инъекции вызывает определенное состояние у детей. Изменения происходят обычно в очень маленький промежуток времени.
Доктор Комаровский, известный в педиатрии, вот что говорит в отношении прививок: «… в отношении всех болезней, против которых прививки делаются, вероятность заражения остается весьма реальной. Поэтому у здравомыслящих родителей не должно возникать сомнений: делать прививку или нет».
Основные проявления после различного рода противовирусных инъекций:
- Отеки, синдром Дайела – аллергические исходы, которые затрагивают весь организм.
- Неврит.
- Менингит.
- Жар не больше 38. 5 градусов, сопровождается судорогами. Судороги могут беспокоить длительное время.
- Изменяется чувствительность.
- Количество лейкоцитов в крови уменьшается.
- Паралич.
- Полиневрит.
- Анемия.
- В месте, где был сделан укол, появляется язва или абсцесс.
- Болезнь, вызывающая воспаление костей, название ее остеит.
- Крик и плач малыша на протяжении трех часов.
- Рубец.
- Внезапная смерть.
- В первые часы возможен анафилактический шок.
Все эти исходы проявляются, если были определенные для того причины.
- противопоказания, которые нужно было учитывать при введении прививки;
- процесс вакцинации был выполнен неправильно;
- качество препарата для вакцины было под сомнением;
- индивидуальная реакция организма.
Поэтому соблюдать технику безопасности необходимо, а также тщательно следить за состоянием ребенка. Качество препарата изменяется в процессе перевозки и хранения. Поэтому завод, который изготовил вакцину, может не быть виновником нарушений.

Обострение после АКДС
Вакцина АКДС вырабатывает стойкость иммунитета к таким заболеваниям, как коклюш, дифтерия и столбняк. Такая прививка у детей вызывает последствия очень редко. 1 малыш на 15000-50000 привитых страдает осложнениями. Вызывается ответ организма на действие вакцины в виде температуры. Она через несколько дней проходит самостоятельно. Инфанрикс – препарат, который может вызвать неблагоприятный исход у одного малыша из 100000-250000 привитых. Реакции от АКДС разделяют на системные и местные.
Системные:
- температура больше 39 градусов;
- плачь на протяжении 3 часов;
- судороги, как при обычной температуре тела, так и при 38 градусах;
- головная боль;
- изменение работы системы пищеварения;
- раздраженное состояние;
- анафилактический шок;
- потеря сознания.
Местные обострения:
- в месте инъекции возникает отек, который достигает в диаметре 8 см;
- место от укола уплотняется и увеличивается:
- аллергия;
- кожа становится красной.
Местные типы проявляют себя в первые двое суток, проходят они так же быстро.
Последствия после инъекции от столбняка
Для снижения уровня риска появления ответа организма соблюдайте все правила безопасности и меры предосторожности.
Осложнения:
- На протяжении 62 часов жар у малыша сохраняется.
- На протяжении двух дней место от укола остается красным.
- Лимфоузлы увеличиваются и болят. Такое состояние держится около недели.
- Часто в течение двух суток сон детей нарушается.
- Нарушение аппетита, а также пищеварения в течение 3 дней.
- Аллергическая реакция в виде сыпи.
- Судороги, возникающие в процессе повышения температуры.
- Неврит зрительных и слуховых нервов в течение месяца.
Результат от прививки против дифтерии
Это, пожалуй, самый не реактогенный препарат. Малышами эта прививка переносится очень хорошо и легко. Есть некоторые недуги, которые появляются достаточно редко:
- болезненность в месте укола;
- сыпь;
- анафилактический шок;
- неврологические нарушения.
Причем болезненность, возможно, будет проявляться у всей конечности.
Гепатит В – нарушения
В определенные сроки у детей могут развиваться следующие недуги:
- Отек от вакцины растягивается до 5 см, а краснота увеличивается до 8 см. Такое выраженное осложнение сохраняется на протяжении 2 суток.
- Нарушение сна, сильная раздражительность сохраняется в течение 3 дней.
- Появляется насморк и держится около 3 дней.
- Болезненность суставов и мышц.
- Аллергия в виде крапивницы держится 62 часа.
- Низкое давление, приводящее к обмороку.
- Артрит может проявить себя на 5 день и проявить себя в течение 30 дней.

Полиомиелит
Такая вакцина вводится в организм двумя способами, каждый из них влечет за собой следующие осложнения.
- Малыш плохо спит, плохо кушает, достаточно раздражителен в течение 2 суток, не более.
- Вялый паралич.
Эти признаки проявляются в результате капель от полиомиелита, которые вводят орально. Прививка, которая делается в виде укола, дает другие осложнения:
- повышается температура;
- возникает аллергия, покраснение, уплотнение;
- отек и крапивница в течение 3 суток.
БЦЖ
Сама прививка дает минимум каких-либо проблем после ввода. У детей поднимается температура, на это понадобится до 2 суток. Абсцесс или язва в размере 1 см является реакцией организма. А через год или полгода может появиться рубец, что не страшно. Имеется еще группа осложнений:
- инфекция генерализованная;
- воспаление лимфоузлов;
- остеит;
- остеомиелит.
Проба манту
Такую пробу используют для детей, чтобы не делать рентген. Таким образом, выявляется наличие возбудителя инфекции. Какие исходы возникают после пробы манту:
- воспаление лимфоузлов, а также их протоков;
- вялость и недомогание;
- слабость, головные боли;
- повышение температуры.
Ветрянка, краснуха, корь, вакцина Приорикс
Приорикс – это комбинированный препарат, который укрепляет иммунитет комплексно от кори, краснухи и паротита. Даже в отдельности последствия могут проявлять себя в качестве повышения температуры. Причем она поднимается не сразу, а на 4 день и вплоть до 15 суток. Сильный отек, который образуется в диаметре до 5 см, образуется в течение 48 часов. Также чреваты следующие следствия:
- плохой сон и головные боли на 4 день;
- сыпь, которая носит не аллергический характер;
- насморк;
- анафилактический шок;
- понижение давления;
- расстройство органов желудочно-кишечного тракта;
- у мальчиков могут воспалиться половые органы;
- при сдаче анализа крови количество тромбоцитов уменьшается.
Все недуги, которые могут настигнуть детей после вакцинации, во многом зависят и от самих родителей. Вот, что считает Комаровский: «… ведь очевидно, что способность ребенка нормально реагировать на прививки в большей степени зависит от качества ухода и воспитания». Подробно о последствиях прививок и том, как их делать нельзя, можно посмотреть на видео:
В России проводится учет количества осложнений от каждого вида вакцины. Но начался этот контроль только с 1998 года. Контроль проводят специалисты из ВОЗ.
privivkainfo.ru
Может ли ребенок заболеть после прививки: профилактика и причины
Родителей интересует, может ли ребенок заболеть после прививки той болезнью, от которой она ставится. Но не менее распространена проблема других заболеваний, которые формируются как тяжелое осложнение вакцинации. Однако ждать подобных состояний не следует после прививки. Ведь они могут возникнуть только при стечении определенных обстоятельств.
АКДС – адсорбированная-коклюшно-дифтерийно-столбнячная инъекция проводится практически во всех странах и рекомендуется ВОЗ как обязательная процедура. Побочные эффекты от нее возникают чуть чаще, чем, например, после прививки от гриппа. Но она же защищает малышей и от смертельно опасных патологий, которые 100-200 лет назад носили неизлечимый характер.
Осложнения после прививки как болезнь
Осложнения и тяжелые последствия прививки могут проявляться у ребенка местно в виде шишек, воспалений, покраснений. Есть и общие симптомы, которые нередко принимаются за болезнь, — температура, крики, дискомфорт. Проходят они обычно самостоятельно и не нуждаются в коррекции.
Проявление общих симптомов может быть достаточно выраженным – температура тела малыша повышается до 39 градусов, его лихорадит. Возможно появление вялости, сонливости и отсутствие аппетита.
Беспокоиться не обязательно, если у ребенка не возникают следующие симптомы:
- температура до 38,5 градусов;
- вокруг места инъекции возникло воспаление до 8 см в диаметре;
- появилась слабость, пропал аппетит;
- место укола чешется и болит.
Однако если появляются красные пятна, пульс и дыхание становятся тяжелыми и учащенными, а также развивается косоглазие, то это может быть симптомом развития острой формы какого-либо заболевания.
При наличии температуры от 38 можно дать сироп от жара типа Нурофена или препараты с главным действующим веществом парацетамолом в форме сиропа, свечей. На место укола наносят гель Троксевазин.
После инъекции от кори или краснухи на 15 сутки может возникнуть сыпь, а также увеличение слюнных желез. Это не значит, что малыш заболел. Однако в некоторых ситуациях инъекция от полиомиелита приводит к болезни, и обращаться в больницу нужно, если малых перестал вставать на ноги в пределах 40 суток после инъекции.
Если температура неуклонно повышается, малы не хочет есть и вяло себя ведет, сообщите об этом педиатру. Дайте ребенку Нурофен или Панадол, а если врач предложит госпитализацию, согласитесь. Если врач предлагает положить вас с ребенком в больницу, то это лучший способ избежать заболевания менингитом или энцефалитом. Ребенок может заболеть после прививки ОРВИ и простудой, но при наличии подобных состояний также следует обращаться к доктору.
 Как возникает болезнь, от которой прививались
Как возникает болезнь, от которой прививались
После введения вакцины, основанной на ослабленном микробе вируса (инфекции), от которого делается прививка, то может возникнуть что-то похожее на эту же болезнь. Развитие патологии наблюдается в среднем на 5-15 сутки после вакцинации. Такие болезни, как туберкулез и полиомиелит, развиваются вплоть до 5-6 недель.
Болезни, которые могут возникнуть после прививок
Заболевания чаще всего возникают после АКДС – до 6 случаев на 1 млн. привитых малышей. Остальные инъекции редко вызывают заболевания даже у 1 ребенка на 1 млн. Симптомы осложнений часто проявляются, как отдельные болезни.
Симптомы после АКДС
АКДС ставят от столбняка, разных видов коклюша и дифтерии. Ставят обычно вакцины Тетракок, АКДС и Инфанрикс. Последняя считается максимально ареактогенной. Ее ставят с 3 до 5 месяцев после рождения, а потом спустя год после проведения инъекций. Обычно, если после первого укола не последовало негативных реакций, то и после 2 и последующих их не будет. Осложнения и норма:
- Нормой после АКДС считается появление небольшой болезненности и отека в области укола. Температура иногда поднимается до 38,5 градусов и держится до 5-6 суток.
- Осложнения могут возникнуть в 1 случае на 50 000 привитых (до 100 тысяч при использовании Инфанрикса).
После прививки в течение 2 часов могут возникать патологические состояния. В течение нескольких дней-недель возможны приступы различных заболеваний.
Среди аллергии в первые сутки выделяют: отёк Квинке, анафилактический шок, легкую аллергию.
Энцефалит, синдром Гийена Барре могут развиться в течение месяца. Они сопровождаются постоянным сном и хромотой.
Также в первые сутки может развиться астма – ребенку станет сложно дышать. Однако температура обычно находится в пределах нормы. Почти во всех этих ситуациях требуется госпитализация.
Последствия БЦЖ
После БЦЖ вакцинирования ребенок может получить как временные побочные эффекты, так и заболевания:
- Язвы на эпидермисе, которые возникают через 4 недели.

- Болезненный абсцесс – холодное гнойное поражение кожи из-за неправильной техники укола.
- Рубцы – выступающие клеоидные шрамы, которые появляются примерно через год после вакцинации.
- Воспаление лимфоузлов – временное состояние, которое обычно проходит самостоятельно.
- Остеомиелит – заболевание костного мозга, сопровождаемое сильными болями при ходьбе и температурой. Может появиться через 1,5 года после вакцинации.
- Если у ребенка был иммунодефицит, то может появиться туберкулез, опасность которого высока из-за тяжелого протекания (в этом случае нужно делать предварительные анализы в роддоме на наличие проблем с иммунной системой у малыша).
- Пост-БЦЖ-синдром – аллергическая реакция на вирус, которая может проявиться рубцами и узловатой эритемой.
Большинство осложнений требует помощи врача. Некоторые заболевания лечатся в условиях стационара, который назначается терапевтом.
Может заболеть ребенок и после прививки Манту, если нарушена технология ее проведения (инфицирование кожи). Хотя сама вакцина никак не влияет на иммунную систему и не может провоцировать болезни.
Вакцины от полиомиелита, кори и краснухи редко также приводят к развитию заболеваний, но спектр их несколько шире.
Болезни от других прививок
Так, после живой прививки от полиомиелита может сформироваться аналогичное заболевание (примерно через месяц после прививания):
- у здорового ребенка патологию можно зафиксировать на 5-30 сутки;
- у малыша с врожденным или приобретенным иммунодефицитом она развивается до полугода;
- если с привитым контактировал другой ребенок, у него может развиться патология через 60 суток.
 Обычно после прививки развивается облегченная форма патологии – ребенок не может вставать на 1 ногу. Кожа теряет эластичность и бледнеет в пораженной области. Иногда развивается синдром Гийена-Барре. При нем поражаются обе ноги, чувствительность нарушена, появляются болезненные ощущения. Подобная патология требует госпитализации, так как приводит к параличу дыхательных путей.
Обычно после прививки развивается облегченная форма патологии – ребенок не может вставать на 1 ногу. Кожа теряет эластичность и бледнеет в пораженной области. Иногда развивается синдром Гийена-Барре. При нем поражаются обе ноги, чувствительность нарушена, появляются болезненные ощущения. Подобная патология требует госпитализации, так как приводит к параличу дыхательных путей.
После прививки от паротита или таких патологий, как краснуха и корь, могут возникнуть аллергические реакции вплоть до отека Квинке. А также некоторые другие заболевания и реакции: паротит, кореподобная сыпь, воспаление суставов, коревой энцефалит, подострый склерозирующий панэнцефалит.
Только быстрая помощь доктора способна предотвратить любые осложнения подобных заболеваний. Наблюдайте за поведением малыша и его самочувствием в течение нескольких месяцев после прививок. И обязательно готовьтесь заранее: проходите обследования, сдавайте анализы, консультируйтесь с иммунологом.
immunoprofi.ru
Прививки - Статьи - Доктор Комаровский
Как человек, достаточно много времени проработавший в инфекционной больнице, с уверенностью заявляю: в отношении всех болезней, против которых прививки делаются, вероятность заболевания остается весьма реальной. Дети этими болезнями болеют, а исходы бывают, мягко говоря, разные. Поэтому для нормальных, здравомыслящих и благоразумных родителей нет и не может быть никакой дискуссии по поводу того, надо прививки делать или не надо.
Делать обязательно!
Совершенно другой вопрос состоит в том, что ответные реакции на прививки самым существенным образом зависят от состояния организма ребенка. И если вы очень боитесь, то логика не в том, чтобы прививки не делать. Логика — в целенаправленной подготовке организма: нормальном образе жизни, естественном вскармливании, закаливании, устранении контактов с источниками аллергии и т. п.Прививки необходимо проводить в назначенные педиатром сроки, и чем более вы точны, тем выше профилактическая эффективность. Это обязательно следует учитывать при планировании, например, летнего отпуска; неплохо бы и самим поинтересоваться, когда и какую прививку необходимо делать.Каждая страна мира имеет свой, утвержденный соответствующим государственным органом календарь профилактических прививок. Этот календарь учитывает возраст ребенка, интервал между прививками и перечень конкретных болезней, для предупреждения которых прививки, собственно говоря, и делают.В чем же состоит суть профилактических прививок?В организм вводится медицинский препарат — вакцина. В ответ на введение вакцины организм вырабатывает особые клетки — специфические антитела, которые и защищают человека от соответствующей болезни.Каждая из вакцин имеет свои строго определенные показания, противопоказания и сроки применения, свою схему и свои пути введения (через рот, внутримышечно, подкожно, внутрикожно).На каждую вакцину организм реагирует по-разному. В некоторых случаях одной прививки вполне достаточно для выработки длительного иммунитета. В других — необходимы многократные введения. Отсюда возникли два медицинских слова — вакцинация и ревакцинация. Суть вакцинации — добиться выработки специфических антител в количестве, достаточном для профилактики конкретной болезни. Но этот стартовый (защитный) уровень антител постепенно снижается, и необходимы повторные введения для поддержания их (антител) нужного количества. Вот эти повторные введения вакцины и есть ревакцинация.Упомянутое нами выражение «реагирует по-разному» относится не только к качеству и срокам формирования иммунитета, но и непосредственно к ответным реакциям организма ребенка. К реакциям, которые и врачи, и родители могут непосредственно наблюдать (нарушение общего состояния повышение температуры тела и т. д.).
Выраженность и вероятность этих реакций определяются тремя факторами.Первый — о нем мы уже говорили — состояние здоровья конкретного прививаемого дитяти.Второй — качество и свойства конкретной вакцины. Все вакцины, разрешенные к применению (сертифицированные) Всемирной организацией здравоохранения (а в нашей стране применяются только такие вакцины), обладают высокой профилактической эффективностью, и нет среди них ни одной заведомо плохой и некачественной. Тем не менее вакцины разных производителей могут вмещать разные дозы антигенов, отличаться по степени очистки, по виду используемых консервирующих субстанций. Кроме этого, вакцины, даже предназначенные для профилактики одной и той же болезни, могут отличаться одна от другой самым принципиальным образом — например, могут представлять собой препарат, созданный на основе живого, но ослабленного микроба, или препарат на основе микроба убитого (или даже части этого убитого микроба). Понятно, что если микроб хоть и ослабленный, но живой, всегда есть вероятность развития болезни (той самой болезни, от которой прививку делали), а с убитым микробом такой вероятности нет.Третий фактор — действия медицинских работников. Вакцинация — это не рядовой стандартный процесс, по принципу «в три месяца всех уколоть», а индивидуальные, совершенно конкретные и очень ответственные действия, которые конкретный врач осуществляет в отношении конкретного дитя. И действия эти вовсе не так просты, как может показаться на первый взгляд. Необходимо оценить состояние здоровья ребенка, подобрать вакцинный препарат, дать родственникам малыша четкие и доступные рекомендации касательно того, как подготовить дитя к прививке и как обращаться с ним после нее (питание, питье, воздух, гуляние, купание, лекарства). А еще очень важно скрупулезно соблюсти множество прививочных тонкостей: как вакцину правильно хранить, как перед использованием нагреть, в какое место сделать укол и т. п.
***
Теперь несколько слов про конкретные прививки от конкретных болезней.Самая первая прививка - это прививка против туберкулеза (знаменитая противотуберкулезная вакцина называется БЦЖ).Она, как правило, делается непосредственно в роддоме на 4-7 день после рождения, однократно. В дальнейшем, теоретически, ревакцинация осуществляется в 7, 12 и 16-17 лет. Почему теоретически? Да потому, что вопрос о том, делать или не делать ревакцинацию против туберкулеза, во многом зависит от реакции Манту. Эту реакцию делают детям ежегодно, но подавляющее большинство родителей понятия не имеют, что это и для чего это.Дело в том, что практически каждый человек рано или поздно инфицируется бактерией туберкулеза, то есть микроб попадает в человеческий организм. Но сам факт инфицирования вовсе не свидетельствует о том, что человек заболел туберкулезом. Допустим, микроб попал, а организм, благодаря все той же прививке, имеет защитное количество антител - вот болезнь и не развивается, хотя туберкулезная бактерия присутствует. Реакция Манту - это не прививка, это проба на инфицирование туберкулезом. Выражение "не прививка, а проба" весьма принципиально. После проб не бывает общих реакций - не повышается температура, не изменяется самочувствие. Местная реакция, т. е. непосредственно в том месте, куда укололи, вполне может быть, собственно для этого проба и делается.Если в организме туберкулезных бактерий нет - проба отрицательная, а после инфицирования она становится положительной.Как же все это осуществляется на практике? Ребенку ежегодно делают реакцию Манту, она, разумеется, отрицательная, но вот, в один не очень прекрасный момент, из отрицательной проба становится положительной. Медики называют это вираж туберкулиновой пробы, и этот самый вираж рано или поздно имеет место практически у всех людей, но у одного в 3 года, а у другого - в 12 или 19. И вот тут-то возникает весьма ответственная ситуация. Необходимо получить ответ на очень принципиальный вопрос: человек инфицировался, но не заболел, естественно потому, что имел иммунитет, или заражение привело к возникновению заболевания - защитных антител не хватило.Отвечают на этот вопрос врачи, специалисты по туберкулезу (фтизиатры). Для этого ребенок осматривается, берутся определенные анализы, при необходимости делается рентгенография органов грудной клетки. В зависимости от результатов врач делает соответствующее заключение. Выявлен туберкулез - лечим туберкулез, сомнительные результаты - курс профилактического лечения особыми противотуберкулезными антибиотиками, все в порядке - все в порядке, но ревакцинации теперь уже делать не надо - противотуберкулезный иммунитет будет поддерживаться уже не вакциной, а непосредственно попавшим в организм микробом. А задача медиков - не упускать такого ребенка из поля зрения, поставить на учет и регулярно осматривать, дабы вовремя выявить ситуацию, когда организм не справится и таки придется лечить.В возрасте около 3 месяцев начинаются прививки непосредственно в поликлинике. За три введения с интервалом в 1-1,5 месяца осуществляют вакцинацию сразу от четырех болезней - полиомиелита (вакцина жидкая, ее капают в рот) и коклюша, дифтерии, столбняка - тут уже укол. Используется вакцина, которая называется АКДС: один препарат и сразу от трех заболеваний (К - коклюш, Д - дифтерия, С - столбняк). На втором году жизни проводится ревакцинация от всех этих болезней.В годовалом возрасте делается прививка от кори, в 15-18 месяцев - от паротита (свинки).Календарь профилактических прививок постоянно пересматривается. Это зависит от эпидемической ситуации, появления новых вакцин, наличия средств у государства. Современный календарь предусматривает, например, прививки против гепатита В, но их почти нигде не делают - нет денег на вакцину. Конкретно сроки проведения конкретных прививок вы всегда можете уточнить у вашего педиатра.
***
После любой прививки (любой!) может иметь место реакция организма - повышение температуры тела, отказ от еды, вялость. Это нормально: организм вырабатывает иммунитет (защиту) к конкретной болезни. Одни вакцины переносятся очень легко и почти никогда не дают серьезных реакций - типичный пример - вакцина против полиомиелита. Введение других препаратов, напротив, часто сопровождается выраженным повышением температуры и существенным нарушением общего состояния ребенка - опять-таки, типичный пример - коклюшный компонент вакцины АКДС.Для родителей очень важно осознавать принципиальную разницу между реакцией на прививку и осложнением после прививки.Реакции на вакцинацию, в той или иной степени выраженности, просто обязаны быть и это, как мы уже отметили, абсолютно нормально.Что же такое осложнения? Вот это, как раз то, чего быть не должно, что бывает крайне редко. Не должно быть ни судорог, ни потери сознания, ни температуры выше 40 °С. Не должен ребенок покрываться с ног до головы сыпью, а в том месте, куда укололи, не должно быть никаких нагноений.Осложнения после прививок - это всегда серьезно. Каждый такой случай подробно анализируется, целая врачебная комиссия решает - почему так получилось и что же делать дальше? Прививать или нет, если да, то каким препаратом и от каких болезней.Когда можно и когда нельзя делать прививки?Прежде всего, помнить, что любая прививка делается ребенку, у которого в этот момент нет никакой острой инфекционной болезни - ни насморка, ни поноса, ни сыпи, ни повышения температуры тела. Почему важно именно отсутствие инфекционной болезни? Да потому, что любая вакцина - это нагрузка на иммунитет. Для того, чтобы отреагировать на прививку правильно и выработать достаточное количество антител, организм должен быть более менее свободен от других дел, в свою очередь связанных с выработкой иммунитета. Отсюда два вывода: если у ребенка нога в гипсе, то это не противопоказание к прививке. Если любая, пусть даже инфекционная болезнь, протекает с нормальной температурой и с ненарушенным общим состоянием - понятно, что такая болезнь не несет в себе существенной нагрузки на иммунитет и не является противопоказанием к вакцинации.Из приведенного правила есть исключения. Некоторые инфекционные болезни специфически поражают именно те клетки человеческого организма, которые ответственны за выработку иммунитета. Это, к примеру, ветряная оспа и инфекционный мононуклеоз. Т. е. если у ребенка ветрянка, то нормальная температура и удовлетворительное общее состояние все равно не являются поводом к тому, чтобы делать прививки. Но исключения лишь подтверждают правила - умеренное шмыганье носом при общем бодром состоянии вполне позволяет прививки делать.Некоторые перенесенные ребенком инфекционные болезни вызывают длительное ослабление защитных сил организма и это, в свою очередь, является противопоказанием к проведению прививок на определенный срок (около 6 месяцев после выздоровления). К таким болезням относят менингит, вирусный гепатит, уже упомянутый нами инфекционный мононуклеоз.В то же время делать или не делать прививку - вопрос, относящийся исключительно к компетенции врача. Для каждой болезни - аллергической, врожденной, неврологической и т. п. - разработаны соответствующие правила: как, когда и чем прививать.
Как подготовиться к прививке?
Специально ничего делать не надо. Ну разве что всячески избегать экспериментов в отношении еды — никаких новых продуктов не давать.Помните: подготовить здорового ребенка к вакцинации какими бы то ни было лекарствами невозможно. Любые препараты, якобы облегчающие переносимость прививки: «витаминчики», гомеопатические средства, травки «для сосудов», полезные бактерии, капельки «для иммунитета» и т. д. и т. п. — все это популярные способы психотерапии мамы и папы, попытка реализации распространенного ментального принципа «ну надо же что-то делать» и бизнес производителей (распространителей) этих лекарств.
И еще несколько советов:
- чем меньше нагрузка на систему пищеварения, тем легче переносится прививка. Ни в коем случае не заставляйте ребенка есть. Не предлагайте еду, пока не попросит. За сутки до вакцинации по возможности ограничивайте объем и концентрацию съедаемой пищи;
- не кормите (ничем) минимум час до прививки;
- собираясь в поликлинику на прививку, очень-очень постарайтесь не переусердствовать с одеждой. Будет крайне нежелательно, если прививку сделают сильно пропотевшему малышу с дефицитом жидкости в организме. Если в поликлинику все-таки попали потные, подождите, переоденьте, хорошо напоите;
- 3—4 дня перед прививкой максимально ограничьте общение ребенка с людьми (детьми). Не ищите инфекций: по возможности избегайте многолюдных мероприятий, магазинов, общественного транспорта и т. д.;
- находясь в поликлинике, сдерживайте свою общительность. Постойте (посидите) в сторонке, сократите контакты. В идеале посадите в очередь папу, а сами погуляйте с малышом на свежем воздухе.
Действия после прививки
- Гулять!!!
-
Стараться немного недокармливать (при наличии аппетита) или кормить только по аппетиту (если аппетит снижен или отсутствует).
-
Побольше пить - минеральная вода, компот из сухофруктов, зеленый, фруктовый, ягодный чай.
-
Чистый прохладный влажный воздух.
-
Максимально ограничить общение с людьми - ребенок вырабатывает иммунитет, его организм занят. Другие микробы нам сейчас нежелательны. А источник этих других микробов - другие люди.
-
При повышении температуры тела и существенном нарушении общего состояния - осмотр врача, но парацетамол в любом виде (свечи, таблетки, сироп) вполне можно дать. Чем выше температура тела, тем актуальнее правила, изложенные в пунктах 2,3 и 4.
Если ребенок после прививки заболел
В пятницу Пете сделали прививку, в понедельник он начал кашлять, а в среду врач поставил диагноз "воспаление легких". Вечные вопросы: почему это произошло и, разумеется, кто виноват?С точки зрения родителей, виновата прививка - этот факт очевиден и лежит на поверхности - углубляться не очень то и хочется. На самом деле вероятных причины три:
-
Неправильные действия непосредственно после прививки.
-
Дополнительное инфицирование, чаще всего, острая респираторная вирусная инфекция на фоне "занятого" иммунитета.
-
Снижение иммунитета вообще - "благодаря" соответствующему воспитанию.
Так кто виноват и что делать, дабы этого не произошло? Вопрос риторический, ведь очевидно, что способность ребенка нормально реагировать на прививки во многом зависит от системы ухода и воспитания. А это уже полностью в компетенции родителей.
автор Комаровский Е.О.опубликовано 18/01/2007 14:24обновлено 17/08/2018— Образ жизни
articles.komarovskiy.net
Иммунитет после прививок: сколько восстанавливается
В помощь иммунитету приходят разнообразные прививки, которые вводятся в организм, с целью будущего предотвращения того или иного вируса. В наше время, идет много споров, действительно ли нужно делать прививки от различных заболеваний. Ведь прививки, вводимые в организм, имеют неестественную природу, и также наносят вред всему организму.
К тому же, прививки сильно влияют на иммунную систему, которая в редких случаях не справляется с введенным вирусом. Как же понять надо ли делать вакцинацию того и иного вируса?
Как действует прививка на иммунную систему?
Введенная прививка имеет неактивную часть вируса, но, несмотря на это она наносит большой вред иммунной системе. Но это происходит только в том случае, если в прививке были живые клетки вируса, хотя это делают очень редко. К такому виду вырабатывается иммунитет после прививки в течение года, максимум полутора лет.
Основные прививки делаются из неактивных клеток вирусов. В данном случае иммунитет будет полностью восстановлен через две недели, максимум месяца. Это и был ответ на вопрос: Сколько восстанавливается иммунитет после прививки?

После введения прививки не следует общаться с больными людьми минимум две недели, потому что это будет дополнительной нагрузкой на иммунитет. Ведь сделанная прививка большую часть иммунной системы забирает на себя, чтобы выявить антитела введенного вируса.
Сколько дней после прививки ослаблен иммунитет?
Так через, сколько вырабатывается иммунитет после прививки? Организм после прививки является ослабленным, так как вся иммунная система занята распознанием нового вируса, введенного во время вакцинации. Каждая прививка требует разного времени на ее преодоление, а также это зависит от того, каков иммунитет был до заражения вакциной.
Если иммунитет сильный, то иммунитет будет ослаблен не более двух недель, конечно же, это зависит от полученной вакцины. Если же иммунитет был понижен или был иммунодефицит, то сражение иммунитета с вирусом может продлиться около месяца, и немного больше.
Чтобы такого не происходило, перед тем, как делать прививку нужно употреблять необходимые витамины для поддержания иммунитета. А после этого смело можно делать прививки. Тем более, если поступить именно так, иммунная система справиться с новым вирусом намного быстрее, потому что он уже укреплен.

Поэтому многие врачи рекомендуют принимать специальные пищевые добавки для поддержки иммунитета. Приобрести такие биологически активные добавки можно в интернет-магазине iHerb. Широкий ассортимент средств для повышения иммунитета позволит подобрать добавку как для себя, так и для своих близких. Особой эффективностью отличаются:
- Натуральный эликсир SuperFood 60, Nature’s Answer (900 мл). В состав добавки входит более 60 активных компонентов, которые придают организму заряд энергии на весь день. В их числе мощные стимуляторы работы иммунной системы: куркума, зеленый чай, женьшень и бузина.

- Комплекс Immune Renew в капсулах, Now Foods (90 штук). Особенность этой добавки заключается в ее составе, который содержит грибную смесь и экстракт корня астрагала. Эти компоненты активно борются с нездоровыми клетками в организме.

- Комплекс для активации иммунитета Counter Attack в таблетках, Rainbow Light (30 штук). В этой добавке собраны травяные компоненты, которые активизируют работу иммунной системы. В состав входит 16 натуральных ингредиента, а также витамин С и цинк. Можно принимать детям от 10 лет.

- AHCC Поддержание иммунитета в капсулах, Now Foods (60 штук). Это специальная добавка, которая содержит активный гемицеллюлозный компонент (АНСС) на основе определенного вида грибов. Компонент поддерживает работу печени, иммунной системы, а также является мощным антиоксидантом.

- Бета-1,3/1,6-D-Глюкан в капсулах, Now Foods (90 штук). Главным компонентом этой добавки является биоактивный углевод, который получают из пекарских дрожжей. Доказано, что Бета-Глюкан взаимодействует с иммунными клетками в организме, повышая их активность. Действие добавки усиливают грибы Мейтаке.
 Нужно не забывать, что поддержка иммунитета нужна не только взрослым, но и детям.
Нужно не забывать, что поддержка иммунитета нужна не только взрослым, но и детям. - Чёрная бузина для детей, Sambucol (120 мл). Эта добавка разработана специально для детей от 2-х лет. Ее эффективность доказана в ходе клинических исследований.

- Витамины С Gummy в форме долек, Rainbow Light (90 штук). Апельсиновые жевательные конфеты с витамином С придутся по вкусу и взрослым, и детям. Добавка не только вкусная, но и полезная. Витамин С поддерживает работу иммунитета, обеспечивает антиоксидантную защиту. В ее состав входят только натуральные компоненты. Подходит для детей от 4-х лет.

Перед употреблением добавок обязательно проконсультируйтесь с лечащим врачом!
Что происходит с иммунитетом после прививки от гепатита?
Как известно, прививку от гепатита нужно делать раз в пять лет. Это все потому что, иммунитет на гепатит действует от пяти до семи лет, но врачи советуют проходить вакцинацию раз в течение пяти лет.
Всем известно, что гепатит это очень серьезная болезнь, и люди, болеющие этим заболеванием, очень плохо себя ощущают. Именно поэтому не стоит пренебрегать этой прививкой.
Также следует знать, что эту прививку нужно делать в три этапа. Первый этап – это первая прививка, вторую прививку следует повторить через месяц после первой. Третью прививку от гепатита следует делать не позднее шести месяцев после второй вакцинации.

Иммунитет ребенка после прививки подвержен большему риску. Именно по этой причине после вакцинации у ребенка происходит повышение температуры. Также, врачи запрещают прогулки в течение недели после проведения вакцинации, так как этот период наиболее опасный для иммунитета ребенка.
Иммунитет у ребенка не такой сильный, как у взрослых и не стоит им пренебрегать. После вакцинации ребенка, ему не следует находиться вблизи больных людей. Потому что ребенку не следует нагружать и без того слабую иммунную систему. А при повторном заболевании у ребенка может образоваться иммунодефицит.
Что происходит с иммунитетом после прививки от бешенства?
При укусе бешенного животного, нужно в ускоренном режиме обращаться к врачу. Если же Вы не уверены, что животное было бешенным, то в любом случае лучше сделать прививку от бешенства. Как известно, в мире идут споры по поводу необходимости вакцинаций.
Если укушенный является сторонником против прививок, то ему предстоит выбор: здоровая жизнь или бешенство, а после смерть. Выбор очевиден. Прививка от бешенства действует в течение одного года. Иммунитет начинает восстанавливаться через три месяца после вакцинации. Сама прививка больше приносит пользу, чем вред, как и многие прививки.
Решение, конечно, может быть нелегким, но жизнь дороже, и многие соглашаются на вакцинацию. Как говорится «предупрежден, значит вооружен». Лучше не рисковать жизнью и здоровьем, и прививаться от всех обязательных прививок. Иммунитет можно легко поднять, если придерживаться правил здорового образа жизни и питания.
Открытие прививок привело человечество на новый уровень познания. Благодаря этому открытию многие смертельные болезни нашли правильное лечение. При этом вирусы побеждаются не с помощью лекарств, а с помощью самого иммунитета. А значит, денежных средств на это не требуется.
Люди, которые отказываются от вакцинации, рискуют жизнью своей и собственных детей. Конечно, у каждой прививки есть свои противопоказания, и если они есть, участковый врач обязан рассказать об этом. В иных случаях, лучше отбросить сомнения по поводу прививок и отправиться на вакцинацию.
Заключение!

Немногие прививки делаются в первые дни жизни, которые действуют в течение всей жизни. Многие врачи считают, что делать прививки детям необходимо, ведь благодаря этому у ребенка повышается сопротивляемость к разнообразным вирусам. Что естественно является огромным плюсом.
Детский организм с четвертого дня рождения и до пяти лет нарабатывает собственную иммунную систему, которая понадобится ему в будущем. Без собственной приобретенной иммунной системы, ребенок во взрослой жизни будет очень часто болеть. И болезни будут продолжаться до тех пор, пока не наработается собственный иммунитет.
Здоровья Вам и Вашим близким!
evehealth.ru
Календарь прививок детям: почему нужно делать прививки, противопоказания и побочные действия вакцин
В настоящее время в России ведется активная антипрививочная пропаганда. Это наносит огромный вред населению, к сожалению, не все это осознают, а поддаются на «утки» средств массовой информации. Эта пропаганда уже приносит свои ужасные плоды.
Начало ей было положено еще в конце 80-х годов. В результате массового отказа от вакцинации с разной периодичностью в стране возникают эпидемии дифтерии, кори, полиомиелита. Ведь заражаются и переносят инфекцию именно те, кто не вакцинирован.
Вакцинация – это способ профилактики тяжелых инфекционных (вирусных и бактериальных) заболеваний, с помощью введения в организм антигенного материала, в результате чего формируется иммунитет к данному заболеванию.
Вопрос делать ли прививки детям встает перед каждым родителем сразу после рождения малыша. И ответ на него один – если нет противопоказаний, если ребенок здоров, то прививки делать нужно!
Часто делается сразу несколько прививок детям (АКДС, например, сразу включает в себя 3 компонента). Это допустимо и не страшно, хотя многие бояться этого, но часто сами не знают почему. Для иммунной системы здорового ребенка это вполне нормально. Более подробно об этом будет рассказано ниже.
Для некоторых возбудителей формируется стойкий иммунитет сразу, для других требуется ревакцинация, то есть повторное введение антигена для поддержания стойкого иммунитета.
Немного истории
Еще в древние времена в Индии и Китае практиковалась инокуляция. Если инфекционное заболевание сопровождалось появлением пузырьков на теле человека, то брали жидкость из них и вводили здоровым людям. Конечно, в древние времена это не всегда было безопасно, и нередко случались заражения таким путем, так как возбудитель был не ослабленный в инокуляте. Но начало было положено.
Если говорить не о древних временах, то еще в Англии было замечено, что доярки, которые заболевали коровьей оспой, никогда впоследствии не болели натуральной оспой. Эдвард Дженнер тоже знал об этой примете и решил ее проверить. Сначала он привил ребенка от коровьей оспы, а через некоторое время ему был введен возбудитель натуральной оспы. Ребенок не заболел. Так было положено начало вакцинации. Но сам термин появился значительно позже, его предложил Луи Пастер, он же смог изготовить первые вакцины с ослабленными микроорганизмами.
В России прививки появились во времена правления Екатерины II

Виды вакцин
- Живая вакцина – в качестве антигена выступает живой ослабленный микроорганизм, к ним относятся вакцины против полиомиелита (в виде капель), краснухи, паротита.
- Инактивированная вакцина – в качестве антигена выступает либо убитый микроорганизм, либо его части, например, клеточная стенка. К ним относятся вакцины против коклюша, менингококковой инфекции, бешенства.
- Анатоксины — в качестве антигена выступает инактивированный (не приносит никакого вреда организму человека) токсин, который вырабатывает возбудитель. К ним относятся прививки против столбняка и дифтерии.
- Биосинтетические вакцины – получены в результате генно-инженерных технологий, например, вакцина от гепатита В.
Работа иммунной системы при вакцинации
Иммунная система – это страж нашего организма. На любой чужеродный агент она реагирует. При попадании такого агента (антиген) иммунная система активируется, происходит выработка массы биологически активных веществ, усиливается выработка лейкоцитов костным мозгом и вырабатываются антитела. Антитела являются специфичными для разных антигенов. Таким образом, эти антитела могут сохраняться длительное время или всю жизнь, а это позволяет защитить организм от патогенного воздействия данного антигена. При попадании этого же чужеродного агента, имеющиеся антитела уничтожат его.
Принцип действия прививки основан на этом – в организм вводится антиген (ослабленный или убитый возбудитель, или его часть). Иммунная система активируется, происходит продукция антител к этому возбудителю. Эти антитела сохраняются в организме человека длительное время, защищая его от этого заболевания. При этом человек не заболевает, так как ослабленный микроорганизм, а тем более убитый или его часть не может вызвать развитие заболевания. Если в будущем человек столкнется с возбудителем данного заболевания, то при попадании инфекционного агента в организм, имеющиеся антитела сразу атакуют эти микроорганизмы и уничтожают их. Таким образом, заболевание не развивается.
Пути введения вакцин
Внутримышечный
Наиболее часто используется при введении вакцин. Мышцы тела человека отлично кровоснабжаются, что обеспечивает отличную скорость попадания иммунных клеток в место введения антигена, а это обеспечивает наиболее быструю выработку иммунитета. Удаленность от кожных покровов снижает риск местных побочных явлений. Прививки детям до 3 лет вводятся в передне-боковую поверхность бедра. Введение в ягодичную мышцу не рекомендуется, так как на ягодицах толщина подкожно-жирового слоя велика, а иглы для вакцинации короткие, в этом случае получится подкожное введение, а не внутримышечное. Также всегда сохраняется риск попадания в седалищный нерв. В 2 года, но лучше после 3 лет, разрешается вводить вакцины в дельтовидную мышцу (в области плеча, в проекции головки плечевой кости).
Внутрикожный и накожный
Внутрикожно вводятся вакцина против туберкулеза (БЦЖ), против туляремии, ранее также вводилась вакцина против натуральной оспы. Традиционное место введения – плечо или сгибательная поверхность предплечья. При правильном введении вакцины образуется «лимонная корочка». Выглядит она как белесоватое пятно с мелкими углублениями, как на корке лимона, отсюда и такое название. 
Подкожный
Таким способом вводят гангренозные или стрептококковые анатоксины, а также этот способ можно использовать при введении живых вакцин. Так как в этом случае снижается скорость выработки иммунитета, не рекомендуется вводить таким способом вакцины против бешенства и гепатита В. Также предпочтительным становится этот способ введения у пациентов с нарушениями свертываемости крови, так как риск кровотечения при подкожном введении значительно ниже, нежели при внутримышечном введении.
Пероральный (через рот)
Таким образом, согласно календарю профилактических прививок для детей в России, вводится живая вакцина против полиомиелита после 1 года. В других странах перорально вводят также вакцину против брюшного тифа. Если вакцина имеет неприятный вкус, ее предлагают на кусочке сахара.
Аэрозольный (через нос, интраназальный)
Одна из отечественных вакцин против гриппа имеет такой путь введения. Он обеспечивает появление местного иммунитета во входных воротах инфекции. Иммунитет нестойкий.
Одновременное введение вакцин
Некоторых пугает, что в ряде случаев одновременно вводится несколько вакцин. Но не следует этого бояться. Исходя из многолетнего опыта, никаких осложнений это не несет. Единственные вакцины, которые нельзя вводит одновременно – это против холеры и против желтой лихорадки.
Состав вакцин
В составе вакцины, кроме основного действующего вещества (антигена) может быть консервант, сорбент, стабилизатор, неспецифические примеси и наполнитель.
К неспецифическим примесям относятся белок субстрата, где культивировали вирусную вакцину, микроскопическое количество антибиотика и белки сыворотки животных, если они использовались при культивировании необходимых клеточных культур.
Консервант входит в состав любой вакцины. Его присутствие необходимо для обеспечения стерильности раствора. Условие их наличия выставлено экспертами ВОЗ.
Стабилизаторы и наполнители не являются обязательными компонентами, но в ряде случаев они встречаются в составе вакцин. Используются только те стабилизаторы и наполнители, которые разрешены для введения в организм человека.
Все, что касается противопоказаний к проведению вакцинации
После вопроса «какие прививки делают детям?», следующим вопросом у молодых мам появляется «какие бывают противопоказания?». Этот вопрос достоин пристального внимания, поэтому мы рассмотрим все возможные аспекты.
В настоящий момент список противопоказаний уменьшается. Этому есть логичное объяснение.
- В результате многолетних наблюдений и исследований было установлено, что инфекции, от которых прививают детей, протекают гораздо тяжелее у лиц, кому ранее прививки были противопоказаны. Например, у детей с нарушением питания, инфицированных туберкулезом, заболевание протекает гораздо тяжелее. У недоношенных детей, инфицированных коклюшем риск летального исхода выше. Краснуха протекает гораздо тяжелее у больных сахарным диабетом, а грипп – у больных бронхиальной астмой. Запрещать прививать таких детей, значит, подвергать их большой опасности.
- Исследования, проводившиеся под контролем ВОЗ, показали, что поствакцинальный период у таких детей протекает так же, как и у здоровых детей. Еще было установлено, что в результате вакцинации течение фоновых хронических заболеваний не ухудшается.
- Благодаря усовершенствованию технологии производства вакцин удалось добиться значительного уменьшения балластных веществ и белков, которые могут провоцировать побочные реакции. Например, у ряда вакцин содержание яичного белка сведено к минимуму и даже не определяется. Это позволяет делать такие вакцины детям, имеющих аллергию к яичному белку.
Существует несколько видов противопоказаний:
- Истинные противопоказания – это те, которые перечислены в аннотациях к вакцинам и имеются в приказах и международных рекомендациях.
- Ложные – они по сути не являются ими. Они являются выдумками родителей или из-за традиций. Например, почему-то некоторые врачи до сих пор считают перинатальную энцефалопатию противопоказанием, хотя это не так.
- Абсолютные – при наличии их, прививка, даже если она указана среди обязательных в календаре прививок, ребенка не прививают.
- Относительные – это противопоказания, относящиеся к истинным, но окончательное решение о проведении вакцинации принимает врач, сравнивая риски каждого из решений. Например, при аллергии на яичный белок, обычно не проводят прививку от гриппа, но в случае опасной эпидемической ситуации, риск аллергии ниже риска заражения гриппом. В других странах это даже не является противопоказанием, просто проводят подготовку, уменьшающую риск проявления аллергии.
- Временные – например, ОРВИ у ребенка или обострение хронического заболевания, после выздоровления ребенка разрешается введение вакцины.
- Постоянные – они не будут сняты никогда, например, первичный иммунодефицит у ребенка.
- Общие – они касаются всех прививок, например, нельзя делать никакую прививку, если имеется температура или ребенок переносит острое заболевание.
- Частные – это такие противопоказания, которые касаются только нескольких прививок, но при этом разрешены другие вакцины.
Истинные противопоказания к проведению профилактических прививок:
| Вакцина | Противопоказания |
| Любые вакцины | Сильная реакция на предыдущее введение данной вакцины (повышение температуры выше 40◦С или (и) покраснение и отек в месте введения вакцины диаметром более 8 см у ребенка после прививки). Осложнения – анафилактический шок, ангионевротический отек, артрит или другие осложнения. |
| Живые вакцины | Первичный иммунодефицит, злокачественные новообразования, беременность. |
| БЦЖ | Низкая масса тела при рождении (менее 2 кг), образование келоидного рубца в месте предыдущего введения, внутриутробная инфекция, тяжелые неврологические нарушения, Генерализованная БЦЖ–инфекция (у других близких родственников), гемолитическая болезнь новорожденных, системные патологии кожи, ВИЧ у матери, иммунодефицит у ребенка (см. о прививке БЦЖ и ее последствиях — мнение к.м.н.). |
| АКДС | Наличие судорог в анамнезе у ребенка, прогрессирующие неврологические заболевания. |
| КПК | Тяжелая аллергия на аминогликозиды. Анафилактический шок на яичный белок в анамнезе. |
| Вакцина от гепатита В | Аллергическая реакция на хлебопекарные дрожжи, если у новорожденного ребенка была длительная физиологическая желтушка (гипербилирубинемия) с высокими показателями билирубина. |
Побочные реакции
Прививка – это иммунобиологический препарат, который вызывает желаемые изменения в организме в виде выработки иммунитета к тяжелым инфекционным заболеваниям, но при этом могут быть и побочные реакции.
Часто мамы беспокоятся, что у ребенка после прививки температура тела повышается или возникают местные реакции, но не следует переживать, если реакция не становится запредельной.
Побочная реакция является нормальной реакцией организма, это отражает процесс выработки иммунитета после попадания в организм ребенка чужеродного антигена. Если эти реакции выражены не очень сильно, то это является даже положительным моментом, говорящим о высокой активности иммунной системы. Но и их отсутствие не говорит о том, что недостаточно иммунитет вырабатывается, это лишь индивидуальная особенность реактивности иммунной системы.
При возникновении тяжелых побочных реакция, например, подъем температуры выше 40 градусов, необходимо срочно об этом сообщить врачу. Так как помимо оказания помощи ребенку, врачу необходимо будет заполнить ряд документов и передать их в специальные органы, которые занимаются контролем качества вакцин. При появлении нескольких таких случаев, партия вакцин конфискуется и тщательно проверяется.
Читайте подробно об осложнениях и поведении после прививок.
Очень важно иметь в виду типичность этих побочных реакций. Например, если известно, что дети после прививок от краснухи могут иметь небольшую припухлость в области суставов, то обострение гастрита в этот период не будет иметь к прививке никакого отношения. Не стоит различные совпадения «списывать» на прививку.
Частота побочных явлений также известна. Например, вакцина против вирусного гепатита В в 7% случаев дает местную реакцию, а вакцина против краснухи в 5% - общую побочную реакцию организма.
| Местные побочные реакции | Общие побочные реакции |
К ним относятся:
Причиной этого является асептическое воспаление в месте введения препарата. Это воспаление может вызвать как сам препарат, так и сам укол, травмирующий кожу, мышцу. Во многих инактивированных вакцинах в составе имеются специальные компоненты, вызывающие местную реакцию, для того, чтобы увеличился приток крови к месту введения вакцины, что приведет к попаданию большего количества иммунных клеток в это место, а значит, иммунитет будет сильнее. |
Наиболее частые из них – это гипертермия и сыпь. Сыпь возникает чаще после введения противовирусных вакцин, например, против краснухи. Она обусловлена попаданием вируса в кожу, что опасности в себе не несет. Подъем температуры тела обусловлен обычной реакцией иммунитета. При контакте иммунных клеток с антигеном выделяются в кровь пирогены, вещества, вызывающие повышение температуры. |
По результатам контроля Государственного Института стандартизации и контроля вакцин и сывороток, в течение 8 лет осложнений после введения любых вакцин было около 500! Тогда как смертность от того же коклюша составляет 4000 на 100000.
Антивакцинаторство
Антивакцинаторство – это общественное движение, представители которого оспаривают эффективность и безопасность вакцин.
Впервые об этом заговорили еще в конце 19 века. В современном мире ситуация усугубляется заказными репортажами в СМИ и множеством недостоверных статей, написанных дилетантами, в интернете. Большинство людей, не понимая, о чем идет речь, не понимая в иммунологии ничего, слишком уверенно судит о проблеме. «Заражая» и других своими неверными суждениями.
Развенчаем мифы антивакцинаторов:
«Заговор фармацевтов и врачей»
Почему-то некоторые считают, что на вакцинах пытаются делать деньги врачи и фармацевты. Но почему же крайними оказываются вакцины? Любая отрасль фармацевтики или в любой другой сфере является так или иначе прибыльной для кого-то, но почему-то «виноваты» в этом лишь прививки для некоторых людей. И главная цель производства вакцин была и остается – профилактика опасных инфекционных заболеваний, а не прибыль.
Неэффективность вакцин
Статистика же говорит об обратном. Случаи заболевания среди привитых встречаются редко, а если и происходит развитие заболевания, то протекает оно в легкой форме. А вот непривитой человек столкнувшись с носителем инфекции заболеет с вероятностью, приближающейся к 100%.
Вспомним, какие эпидемии были по всему миру, во времена натуральной оспы и сколько умирало людей. Но вакцина против нее в корне изменила ситуацию. Только благодаря поголовному вакцинированию всех уже более 30 лет случаи инфицирования возбудителем натуральной оспы не регистрируется.
Отрицание необходимости вакцинации
Не имея данных о заболеваемости, антивакцинаторы ошибочно думают, что эти инфекции встречаются достаточно редко. Но это также ошибка. Заболеваемость гепатитом В за 6 лет активного вакцинирования детей упала с 9 на 100 тыс. до 1,6 на 100 тыс. Но при этом все еще эта цифра велика, потому что количество родителей, отказывающихся от проведения вакцинации, согласно календарю прививок, детям до года или отказывающихся совсем, очень велико. А это ведет к тому, что формируется неиммунная прослойка населения, а это потенциальные переносчики этих инфекций.
Утверждение об отрицательных влияниях вакцин
Одним из самых смехотворных утверждений на этот счет, что в вакцинах содержатся соединения ртути, вызывающие аутизм. Начнем с того, что в организме человека можно найти почти все элементы таблицы Менделеева и ртуть там не на последнем месте. Мы ежедневно с пищей получаем микродозы подобных соединений. А в вакцинах это соединение имеется в еще меньшем количестве и играет роль консерванта. Не говоря уже о том, что подобные экзогенные факторы вообще не могут никак влиять на появление аутизма. Даже студент медицинского института знает больше об этиологии этого заболевания, нежели антивакцинаторы, потому что даже минимальных знаний хватило бы, чтобы не утверждать подобную глупость. Именно из-за незнания появляются и подобные слухи об эпилепсии и других заболеваниях. Вспомним о типичности побочных реакций – не стоит винить прививку в том, что произошло бы и без нее.
Прививки уничтожают иммунитет
Еще одна глупость от людей, незнающих как работает иммунная система. Мы уже говорили о том, что при вакцинации иммунная система активируется, не стоит повторяться, я думаю.
Памятка для родителей
- В день прививки и на следующий день не рекомендуется купание и прогулка. Так как переохлаждение и контакты с большим количеством людей могут послужить причиной ОВРИ у ребенка. В первые 2 дня иммунная система активно вырабатывает иммунитет к введенным антигенам и дополнительная иммунная нагрузка ни к чему, иммунитет может попросту не справится и разовьется ОРВИ.
- Если у ребенка поднялась температура выше 37,5, то следует дать жаропонижающее и проконсультироваться с Вашим врачом.
- Если появилась местная реакция, то может помочь прием антигистаминных препаратов, но перед тем, как что-либо дать ребенку из лекарств, спросите у своего врача!
- На момент введения вакцины ребенок должен быть здоров. От момента окончания последнего заболевания должно пройти не менее 2 недель. Ребенок должен быть осмотрен педиатром и должны быть нормальные показатели общего анализа крови и мочи.
Календарь профилактических прививок для детей в России
| Подлежащие обязательной вакцинации | Наименование профилактической прививки |
| Новорожденные в первые 24 часа жизни | Первая вакцинация против вирусного гепатита B |
| Новорожденные на 3 - 7 день жизни | Вакцинация против туберкулеза |
| Дети 1 месяц | Вторая вакцинация против вирусного гепатита B |
| Дети 2 месяца | Третья вакцинация против вирусного гепатита B (группы риска) |
| Первая вакцинация против пневмококковой инфекции | |
| Дети 3 месяца | Первая вакцинация против дифтерии, коклюша, столбняка |
| Первая вакцинация против полиомиелита | |
| Первая вакцинация против гемофильной инфекции (группы риска) | |
| Дети 4,5 месяцев | Вторая вакцинация против дифтерии, коклюша, столбняка |
| Вторая вакцинация против гемофильной инфекции (группы риска) | |
| Вторая вакцинация против полиомиелита | |
| Вторая вакцинация против пневмококковой инфекции | |
| Дети 6 месяцев | Третья вакцинация против дифтерии, коклюша, столбняка |
| Третья вакцинация против вирусного гепатита B | |
| Третья вакцинация против полиомиелита | |
| Третья вакцинация против гемофильной инфекции (группа риска) | |
| Дети 12 месяцев | Вакцинация против кори, краснухи, эпидемического паротита |
| Четвертая вакцинация против вирусного гепатита B (группы риска) | |
| Дети 15 месяцев | Ревакцинация против пневмококковой инфекции |
| Дети 18 месяцев | Первая ревакцинация против полиомиелита |
| Первая ревакцинация против дифтерии, коклюша, столбняка | |
| Ревакцинация против гемофильной инфекции (группы риска) | |
| Дети 20 месяцев | Вторая ревакцинация против полиомиелита |
| Дети 6 лет | Ревакцинация против кори, краснухи, эпидемического паротита |
| Дети 6 - 7 лет | Вторая ревакцинация против дифтерии, столбняка |
| Ревакцинация против туберкулеза | |
| Дети 14 лет | Третья ревакцинация против дифтерии, столбняка |
| Третья ревакцинация против полиомиелита | |
| Взрослые от 18 лет | Ревакцинация против дифтерии, столбняка - каждые 10 лет от момента последней ревакцинации |
Дети от 1 года до 18 лет, взрослые от 18 до 55 лет, не привитые ранее
Вакцинация против кориДети от 1 года до 18 лет включительно и взрослые в возрасте до 35 лет (включительно), не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках против кори
Вакцинация против краснухиДети от 1 года до 18 лет, женщины от 18 до 25 лет (включительно), не болевшие, не привитые, привитые однократно против краснухи, не имеющие сведений о прививках против краснухи
Вакцинация против гриппа- Дети с 6 месяцев, учащиеся 1 - 11 классов
- обучающиеся в профессиональных образовательных организациях и образовательных организациях высшего образования
- взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных организаций, транспорта, коммунальной сферы)
- беременные женщины
- взрослые старше 60 лет
- лица, подлежащие призыву на военную службу
- лица с хроническими заболеваниями, в том числе с заболеваниями легких, сердечно-сосудистыми заболеваниями, метаболическими нарушениями и ожирением
zdravotvet.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа











