Хронический гайморит: симбиоз науки и лечения народными методами. Синусит челюстной
причины, симптомы и лечение гайморита
 Категория: Органы дыхания Просмотров: 22049
Категория: Органы дыхания Просмотров: 22049Верхнечелюстной синусит - основные симптомы:
Верхнечелюстной синусит – воспалительный процесс слизистой верхнечелюстных пазух, которые называют гайморовыми. Именно по этой причине заболевание носит второе название — гайморит. Воспаление распространяется не только на слизистую оболочку, но также на подслизистый слой, надкостную и костную ткань верхнего зубного ряда. По медицинской статистике такое заболевание является наиболее распространённым среди всех патологий носовых пазух. Может протекать в острой и хронической форме. Возникает как у взрослых, так и у детей.
Причин для формирования такого недуга довольно много — зачастую это различные инфекционные заболевания внутренних органов, воспаления ротовой полости, ВИЧ-инфекция, различные новообразования или травмы носа, а также генетические факторы. Проявление симптомов болезни зависит от тяжести течения и типа воспалительного процесса.
Диагностические мероприятия включают в себя изучение анамнеза жизни пациента, общий осмотр и проведение инструментальных обследований. Зачастую применяют рентгенографию, УЗИ, эндоскопические методы диагностики, среди которых пункция. Лечение может выполняться лекарственными препаратами или при помощи хирургического вмешательства.
Этиология
Существует большое количество факторов, которые могут способствовать развитию верхнечелюстного синусита. Самыми распространёнными причинами возникновения подобного заболевания являются:
- широкий спектр инфекционных процессов, которые развиваются в верхних дыхательных путях;
- длительное влияние на организм холодных температур;
- различные аллергические реакции;
- хронический насморк;
- деформация носовой перегородки;
- аденоидит;
- заболевания зубов верхней челюсти или хирургические вмешательства на них;
- ВИЧ-инфекция или другие расстройства, которые снижают уровень иммунной системы.
К менее распространённым причинам прогрессирования недуга относятся:
- ведение нездорового образа жизни, пристрастие к спиртным напиткам, наркотическим веществам или никотину;
- генетические заболевания;
- загрязнённость окружающей среды;
- недоразвитость внутренних выходов из полости носа, при которой человек не может дышать через нос;
- множество травм или ушибов области носа;
- новообразования, которые негативно влияют на выполнение дыхательных функций.
Такое заболевание может быть вызвано как одной причиной, так и совокупностью факторов.

Механизм образования гайморита
Разновидности
В зависимости от происхождения существует несколько типов верхнечелюстного синусита. Таким образом, заболевание бывает:
- риногенным – факторов формирования несколько: насморк, грибковые или инфекционные расстройства. Болезнь сначала формируется в области носа, после чего распространяется на верхнечелюстные пазухи;
- гематогенным – причиной может выступать очаг воспалительного процесса. Инфекция попадает в пазуху с потоком крови;
- травматическим – развивается при переломах верхней челюсти;
- вазомоторным – появляется из-за нарушения реакции организма на холодный воздух, неприятный запах или другие внешние раздражители;
- одонтогенным. Причина возникновения – влияние патологических микроорганизмов на поражённые зубы верхней челюсти. Кроме этого, одонтогенный верхнечелюстной синусит может стать осложнением после стоматологических процедур по удалению или пломбированию зуба;
- аллергическим – протекает на фоне аллергического ринита.
По характеру протекания и выражения симптомов, заболевание делится на острую и хроническую форму. Каждая из них, в свою очередь, имеет собственную классификацию.
Острый верхнечелюстной синусит делится на:
- катаральный гайморит – зачастую ничем не отличается от обычного насморка, потому что выражается такими признаками, как заложенность и обильные выделения из полости носа. Есть два типа исхода такого расстройства – полное выздоровление или перетекание в гнойную стадию;
- гнойный гайморит – отличается скоплением гнойного содержимого в верхнечелюстных пазухах. Отмечаются сильные головные боли и ухудшение состояния человека (по сравнению с катаральной формой).
Кроме этого любой из видов острого верхнечелюстного синусита может быть односторонним или двухсторонним.
Хронический верхнечелюстной синусит имеет собственное разделение, в зависимости от типа воспалительного процесса:
- катаральный гайморит – выражается отёком слизистой гайморовых пазух;
- полипозный – формируется по причине разрастания полипов в пазухе;
- кистозный – причина возникновения: кистозные новообразования;
- гнойный гайморит – характеризуется периодами обострений с выделением гнойной жидкости из полости носа;
- смешанный – содержит в себе проявление нескольких типов недуга.
Любая из форм хронического синусита может быть левосторонней, правосторонней или двусторонней.
Симптомы
Основными признаками любой из разновидностей такого заболевания считаются – затруднённое дыхание и заложенность носовой полости. Другие симптомы будут выражаться в зависимости от характера протекания верхнечелюстного синусита. Острое течение недуга характеризуется:
- резким повышением температуры;
- насморком – вначале выделяется прозрачная слизь, а через неделю переходит в гнойную форму;
- частым чиханием;
- ощущением болезненности в верхней части лица и в голове. Усиление отмечается при движении головой, чихании или кашле;
- снижением или полным отсутствием обоняния;
- гнусавостью.
При хроническом протекании заболевания, в периоды обострения наблюдаются аналогичные симптомы, а во время ремиссии признаки менее ярко выражаются и носят непостоянный характер. К ним относятся:
- повышенная слезоточивость;
- постоянный насморк, который не поддаётся лечению и нередко переходит в гнойную форму;
- признаки катарального течения – из-за отёчности слизистой появляется ощущение стекания слизи по задней стенке глотки;
- периодические головные боли;
- тяжесть лица и чувство распирания;
- отёчность очень часто наблюдается после сна;
- конъюнктивит;
- полное отсутствие обоняния.
Все вышеуказанные симптомы характерны как для одностороннего синусита, так и для двухстороннего.
Осложнения
В случаях игнорирования признаков или несвоевременно начатого лечения существует вероятность развития осложнений верхнечелюстного синусита, среди которых:
- хронический воспалительный процесс слизистой глотки;
- кислородная недостаточность;
- дакриоцистит;
- апноэ сна;
- распространение воспаления в полость черепа и поражение головного мозга;
- гнойное поражение костей черепа – в таком случае необходимо хирургическое лечение;
- заражение крови.
Все вышеуказанные осложнения могут привести к летальному исходу.
Диагностика
Диагностические мероприятия осуществляются врачом оториноларингологом, для которого не составит труда определить заболевание при осмотре, но для подтверждения диагноза необходимо проведение инструментального обследования пациента. Перед этим врач должен ознакомиться с историей болезни больного для поиска возможных причин прогрессирования. Помимо этого, необходимо выяснить степень интенсивности проявления симптомов, что поможет отличить хроническое течение от острого протекания.
К инструментальным диагностическим методам относят:
- рентгенографию;
- МРТ;
- риноскопию – осмотр носовой полости при помощи специальных инструментов;
- эндоскопический осмотр;
- УЗИ;
- диагностическую пункцию – забор содержимого пазухи для бакпосева и выявления восприимчивости микроорганизмов к антибиотикам;
- диафаноскопию лампочкой Геринга.
Кроме этого, необходим осмотр стоматологом ротовой полости пациента. После подтверждения диагноза врач назначает наиболее эффективную тактику лечения.
Лечение

Операции и процедуры при гайморите
Терапия острого и хронического верхнечелюстного синусита осуществляется несколькими способами, которые выбирают в зависимости от типа и стадии заболевания. Лечение состоит из:
- применения лекарственных препаратов, направленных на устранение неприятных симптомов и воспалительного процесса в полости носа. Для этого назначаются сосудосуживающие спреи с содержанием антибиотиков и стероидных гормонов;
- немедикаментозной терапии – заключается в проведении пункции, во время которой дренируется жидкость из пазухи, после чего область промывают антисептическими растворами и вводят лекарственное вещество. Также могут использовать безпункционное лечение – установление ЯМИК-катетера;
- промывания полости носа солевыми, травяными и лекарственными растворами;
- физиотерапии;
- хирургического вмешательства – применяется только при наличии глазных и внутричерепных последствий. Терапия сводится к удалению гнойной жидкости.
Профилактика
Профилактические мероприятия от верхнечелюстного синусита сводятся к выполнению несложных правил, таких как – своевременное устранение насморка и различных расстройств, которые негативно влияют на дыхательную функцию, лечение аллергий и стоматологических проблем. Кроме этого, нужно придерживаться правильного питания и здорового образа жизни, а также укреплять иммунитет.
Поделиться статьей:
Если Вы считаете, что у вас Верхнечелюстной синусит и характерные для этого заболевания симптомы, то вам могут помочь врачи: оториноларинголог, терапевт.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Заболевания со схожими симптомами:
Ринит (совпадающих симптомов: 6 из 15)Ринит (насморк) — это заболевание, поражающее носовые пазухи. Причиной его прогрессирования могут стать вирусные и бактериальные инфекции, а также механические повреждения слизистой оболочки носа. Наиболее часто данная патология развивается на фоне ослабленного иммунитета.
...Хронический риносинусит – воспалительный недуг хронического характера, поражающий слизистые оболочки носа и постепенно распространяющийся на околоносовые пазухи. Чаще патология поражает людей из возрастной категории 45–70 лет. Представительницы прекрасного пола болеют чаще, чем мужчины.
...Задний ринит иначе называется ринофарингитом и является воспалительным заболеванием, которое легко по симптомам можно перепутать с обыкновенной простудой. Протекает болезнь в районе верхних дыхательных путей, а именно в носоглотке, миндалинах или лимфатическом кольце. Как правило, часто можно встретить задний ринит у ребёнка, однако и у взрослых он наблюдается нередко.
Гнойный ринит - представляет собой довольно распространённую и одновременно тяжёлую патологию, встречающуюся как у детей, так и у взрослых. Особенностью такой болезни является то, что помимо воспаления в слизистой носовой полости формируется гнойный процесс.
...Ринофарингит представляет собой воспаление, которое образуется в области слизистой носа и глотки. Данное заболевание имеет сходство сразу с двумя аналогичными заболеваниями, которые сосредотачиваются в указанной области, а именно с фарингитом и ринитом. Иными словами, ринофарингит является осложнением, возникшим в результате острого ринита, при котором воспаляется слизистая глотки, что также делает актуальными жалобы на возникновение боли, возникающей при глотании. В свою очередь, глотка становится покрасневшей, а ее слизистая приобретает утолщение оболочек, покрываясь в некоторых случаях слизью либо гнойным налетом.
...simptomer.ru
Острый верхнечелюстной синусит: основные симптомы и лечение
Острый верхнечелюстной синусит представляет собой воспалительный процесс, который протекает в гайморовых пазухах. Несложно догадаться, почему второе название этой болезни – гайморит. Недуг быстро распространяется на подслизистый слой, надкостную и костную ткань верхнего зубного ряда. Если верить статистике, данная патология – самый распространенный повод для визита к лор-врачу, ведь воспаление носовых пазух встречается и у взрослых, и у детей.
Выраженность симптомов во многом зависит от тяжести течения заболевания. В ходе диагностики гайморита отоларингологи тщательно изучают анамнез жизни больного, проводят осмотр и инструментальные процедуры. Обычно для подтверждения воспаления в носовых пазухах оказывается достаточно рентгенографии, УЗИ, в отдельных случаях прибегают к пункции. Лечение синуситов проводится консервативными и хирургическими методами.
Причины гайморита
Если вам не понаслышке известно о том, что это такое – острый верхнечелюстной синусит (на фото, представленной в статье, можно наглядно ознакомиться с расположением околоносовых пазух), вы наверняка слышали о причинах его формирования. Среди факторов, которые могли бы спровоцировать развитие гайморита, бесспорное лидерство занимают:
- вирусные инфекции;
- длительное пребывание на холоде, промерзание организма;
- воспаления ротовой полости;
- заболевания верхних дыхательных путей;
- аллергический ринит;
- хронический насморк;
- искривление носовой перегородки;
- аденоидит;
- сложное хирургическое лечение верхних зубов;
- травмы и ушибы носа;
- ослабленный иммунитет;
- ВИЧ-инфекция.
 Причинами прогрессирования острого верхнечелюстного синусита и его обострения можно уверенно считать неправильный образ жизни, злоупотребление алкоголем и прием наркотических веществ. Влиять на развитие гайморита способны и соответствующие генетические отклонения, внутриутробные аномалии. В конце концов, огромную роль играет качество экологии и загрязненность окружающей среды. Симптомы острого верхнечелюстного синусита могут быть вызваны одним или несколькими провоцирующими факторами одновременно.
Причинами прогрессирования острого верхнечелюстного синусита и его обострения можно уверенно считать неправильный образ жизни, злоупотребление алкоголем и прием наркотических веществ. Влиять на развитие гайморита способны и соответствующие генетические отклонения, внутриутробные аномалии. В конце концов, огромную роль играет качество экологии и загрязненность окружающей среды. Симптомы острого верхнечелюстного синусита могут быть вызваны одним или несколькими провоцирующими факторами одновременно.
Классификация болезни
Ежедневно с гайморитом к врачам обращаются тысячи людей. При этом у всех пациентов может быть разный тип острого верхнечелюстного синусита. Код по МКБ–10, соответствующий гаймориту, J32.0 – воспаление в верхних придаточных пазухах носовой полости. Кроме того, специалисты разделяют заболевание на несколько типов, в зависимости от этиологии:
- Риногенный. Спровоцировать такой вид синусита может хронический насморк, грибковые инфекции.
- Гематогенный. Развивается патология при попадании в кровоток инфекции, присутствующей ранее в организме.
- Травматический. Является следствием перелома верхней челюсти или носовой перегородки.
- Вазомоторный. Формируется по причине неправильной реакции организма на внешние раздражители (холодный воздух, химические вещества и т. д.).
- Одонтогенный. Острый верхнечелюстной синусит такого типа – результат влияния болезнетворных бактерий, локализующихся в кариозных полостях верхних зубов.
- Аллергический. Этот вид гайморита является осложнением аллергического ринита.
Формы верхнечелюстного синусита
Существует еще одна классификация болезни околоносовых пазух – симптоматическая. В зависимости от характера течения, болезнь разделяют на:
- Острый катаральный верхнечелюстной синусит. Как правило, такой гайморит мало чем отличается от привычного в нашем понимании насморка, поскольку выражен заложенностью и слизистыми выделениями из носа. Катаральный синусит можно вылечить и избежать осложнений. Если запустить болезнь, она может перейти в гнойную форму.
- Острый гнойный верхнечелюстной синусит. В отличие от предыдущего характеризуется наличием экссудативного содержимого в пазухах. При гнойном гайморите у пациентов может существенно ухудшиться самочувствие, появляются головные боли.
Любая из разновидностей синусита может быть односторонней или двусторонней.
Чем проявляется воспаление околоносовых пазух
Отдельного внимания заслуживает симптоматика гайморита. Главные признаки острого верхнечелюстного синусита – это:
- заложенность носа;
- затрудненное дыхание.
Остальные симптомы, которые приписывают различным формам гайморита, будут проявляться в зависимости от характера течения болезни. При остром синусите чаще всего наблюдается:
- субфебрильная температура тела;
- сначала выделение прозрачной слизи, а позже – гнойного инфильтрата;
- частое чихание;
- головные боли;
- гнусавость;
- отсутствие или притупление обоняния;
- дискомфорт и болезненность в верхней части лица.
Усиливаться симптомы могут в моменты резких движений, чихания, кашля. К острому двустороннему верхнечелюстному синуситу добавляется повышенная слезоточивость и конъюнктивит. К слову, при хронической форме верхнечелюстного синусита наблюдаются аналогичные проявления.
Какие могут быть осложнения
Диагностированный гайморит требует лечения. Игнорировать болезнь, которая, казалось бы, не создает серьезной угрозы здоровью, нельзя. Бездействие чревато опасными осложнениями. Большинство из них требует срочного хирургического лечения:
- воспаление слизистой гортани;
- кислородная недостаточность;
- апноэ;
- заражение крови;
- поражение черепных костей и головного мозга.
Гайморит в детском возрасте
В отличие от взрослых, носовые пазухи у малышей развиты слабо, поэтому в них редко происходит застой слизи. В возрасте до 3 лет гайморит чаще всего носит бактериальный характер. К тому же у детей острый верхнечелюстной синусит проявляется намного реже, чем у взрослых. При этом рецидиву хронического насморка нередко сопутствует воспаление среднего уха.
Гайморит у детей младшего возраста достаточно трудно диагностировать. Неспособность ребенка внятно пожаловаться на боль и описать свое самочувствие мешает родителям распознать проблему. Но несмотря на это, догадаться о гайморите у малыша можно. Малыши, которые болеют острым синуситом, тяжело дышат. Груднички становятся беспокойными и капризными, плохо спят, часто отказываются от еды и питья – заложенный нос мешает им нормально сосать грудь или соску.
Дети более старшего возраста уже в состоянии рассказать, что их беспокоит, и охарактеризовать свое состояние. Малыши ясельного и дошкольного возраста чаще страдают воспалением одновременно нескольких пазух. При общем поражении синуситов в гнойно-слизистых выделениях могут появиться примеси крови.
Другими распространенными симптомами острого гайморита в детском возрасте, помимо заложенности носа, можно назвать:
- светобоязнь;
- снижение чувствительности к запахам;
- сухость и першение в горле;
- частый кашель в ночное время суток;
- высокая температура тела;
- нарастание раздражительности к вечеру.
Дети тяжело переносят обострение верхнечелюстного синусита. Во время болезни ухудшается внимание, снижается память и способность к обучению. Малыш плохо спит ночью, может храпеть.
Диагностика синуситов верхнечелюстных пазух
Любой специалист-отоларинголог без труда способен определить гайморит, но для уточнения диагноза больному все-таки придется пройти несколько исследовательских процедур. Прежде чем направлять пациента на диагностику, врач ознакомится с его историей болезни и попытается найти причины болезни. Кроме того, для успешного лечения недуга немаловажно уточнить характер его течения – хронический или острый. Для этого выясняют степень интенсивности симптомов.
Диагностика верхнечелюстного гайморита подразумевает использование инструментальных методов исследования:
- рентгенография;
- магнитно-резонансная томография;
- риноскопия;
- эндоскопия носовой полости;
- УЗИ;
- пункция.
Помимо лор-обследования пациентам обычно рекомендуют получить консультацию стоматолога о состоянии верхней челюсти и зубов на ней. Лечение начинают только после результатов всех исследований, убедившись, что у больного именно острый верхнечелюстной синусит. В истории болезни врач расписывает оптимальную терапевтическую тактику, которая может подлежать корректировке в зависимости от индивидуальных особенностей организма и темпов выздоровления.
Принципы и тактика терапии заболевания
Нынешние тенденции лечения гайморита базируются на ингаляторных процедурах. Сегодня многие специалисты уверены, что введение препаратов аэрозольным способом позволяет увеличить физическую и химическую активность действующих компонентов. А вот к приему таблеток специалисты стали все чаще относиться скептически – по их мнению, эффективность таких лекарств не может быть максимальной из-за слабого кровоснабжения околоносовых синусов.
Второй популярный способ лечения гайморита – применение электрофореза, подразумевающее введение минимальных доз лекарства в ионизированной форме. Лекарственные препараты поступают к месту непосредственного очага воспаления и оказывают мощное санирующее воздействие. Совокупное использование аэрозолей и электрофореза дает неплохие результаты. В отличие от системных препаратов, действие которых блокируется воспаленными сосудами, местные препараты проникают в пазухи через поры, прямо к тканям.
При терапии острого гайморита перед врачом стоят следующие задачи:
- снять отечность слизистой пациента;
- освободить носовые ходы для оттока инфильтрата из верхнечелюстных пазух;
- борьба с бактериальным или вирусным возбудителем;
- устранение симптомов и лечение вторичных болезней.
В отличие от ринита, течение секрета из полости синусов при гайморите нарушается, и чтобы не допустить инфицирования патогенной микрофлорой, больному назначают местные противомикробные препараты, которые вводят ингаляторно.
Все лекарственные средства, которые сегодня используют в отоларингологии при лечении носовых пазух, условно разделяют на:
- муколитические;
- противоотечные;
- антибактериальные;
- противовоспалительные.
При остром двухстороннем верхнечелюстном синусите обязательно применяют иммуномодуляторы, чаще всего гомеопатического происхождения. Наиболее эффективными являются настойки элеутерококка, женьшеня, календулы. Эти растительные средства не просто повышают защиту организма, но и препятствуют размножению болезнетворных бактерий в полости пазух. Лечиться иммуномодуляторами нужно под строгим наблюдением и контролем врача.
Применение фитопрепаратов для борьбы с гайморитом показывает неплохие результаты. Если течение синусита не осложнено бактериальной инфекцией, лечение выстраивается без антибиотиков. Хорошие результаты демонстрирует применением ингаляторов вместе с антисептиками и сосудосуживающими спреями, благодаря которым удается подавить воспалительный процесс в пазухах.
Поскольку острый гнойный верхнечелюстной синусит считается наиболее тяжелой формой, для его лечения прибегают к использованию лекарственного комплекса «ударной» силы. Чаще всего при таком гайморите ключевую роль играет правильно подобранная комбинация антибиотиков (иногда вводят их внутривенно) и антисептиков. В некоторых случаях на фоне ослабленного иммунитета болезнь может привести к расплавлению окружающих тканей и, как следствие, поражению головного мозга, сепсису. Это очень опасные патологии, которые в преимущественном числе случаев оканчиваются для пациента инвалидностью или летальным исходом.
Препараты для лечения острого синусита
Если подходить к вопросу терапии острого верхнечелюстного синусита предметно, стоит обратить внимание на самые популярные лекарственные препараты, которые назначают врачи. Заниматься самолечением при гайморите, как вы уже могли догадаться, нельзя. Кроме того, один и тот же препарат может по-разному воздействовать на организм пациентов. Именно поэтому подбирать лекарственные средства должен только лечащий доктор.
При легкой и средней степени тяжести гайморита, правостороннем и левостороннем остром верхнечелюстном синусите неплохо зарекомендовал себя немецкий «Синупрет». В его составе только растительные компоненты, снимающие воспаление, протекающее в верхних дыхательных путях (щавель, вербена, генциана, бузина, первоцвет). У «Синупрета» нет аналогов с идентичным содержанием. Это лекарство является уникальным в своем роде, поскольку:
- оказывает одновременно противовирусный и иммуномодулирующий эффект;
- регулирует вязкость мокроты;
- борется с мукостазом;
- улучшает естественное отхождение инфильтрата из пазух;
- восстанавливает нормальные функции эпителия.
Если фитотерапия не производит ожидаемого эффекта, врач может назначить больному прохождение пункции носовых пазух. Эта малоприятная процедура позволит узнать о типе возбудителя и подобрать действующие антибиотики. После забора биоматериала потребуется несколько дней для того, чтобы выяснить, к каким антибактериальным веществам чувствительна патогенная микрофлора. При гайморите прописывают такие препараты:
- «Цефуроксим»;
- «Амоксициллина клавуланат»;
- «Амоксициллин»;
- «Триметоприм».
Если же диагностированный острый верхнечелюстной синусит имеет вирусную природу происхождения, лечение выстраивают по иному принципу. К сожалению, пока не существует достаточно эффективных препаратов, которые способны окончательно элиминировать возбудителя из организма. Противовирусные лекарства всего лишь угнетают активность болезнетворных микроорганизмов. Основной упор в терапии делается на укрепление иммунной системы.
Пункцию не делают пациентам в неосложненных случаях гайморита. Тогда лечение синусита производится по «классической» схеме:
- Антисептические ингаляции.
- Сосудосуживающие средства (не дольше недели).
- Антибиотики широкого спектра действия до получения результатов пункции («Цефтриаксон», «Нафциллин»).
- Антигистаминные препараты (при склонности к аллергическим реакциям).
В среднем лечение острого синусита длится около 2-4 недель. Если гайморит стал вторичным заболеванием, пункцию и бакпосев проводят обязательно.
Как предупредить болезнь
Профилактика острого верхнечелюстного синусита сводится к простому правилу – своевременно лечить риниты, в том числе насморк аллергической этиологии, заболевания дыхательных путей, а также следить за состоянием ротовой полости. Шансы на развитие гайморита минимальны, если пациент правильно питается и ведет здоровый образ жизни. Помните о том, что любую болезнь легче предупредить, чем лечить.
fb.ru
Верхнечелюстной синусит
Верхнечелюстной синусит или гайморит - это воспаление верхнечелюстной пазухи (гайморовой пазухи). Этим заболеванием занимаются как ЛОР-врачи, так и хирурги-стоматологи. В стоматологической практике, как правило, имеют дело с одонтогенным гайморитом (см. ниже).
Этиология: инфекция, распространившаяся со стороны ротовой полости или носового хода.
Патогенез. По происхождению различают две формы гайморита: риногенный (когда воспаление переходит со стороны носовой полости) и одонтогенный (когда источником инфекции является больной зуб). Очень важно определить причину гайморита, так как подход к лечению этих двух форм различен ввиду совершенно разных возбудителей.
Риногенный гайморит вызывается инфекцией, сходной с той, что является причиной простудных заболеваний.
Одонтогенный гайморит вызывают микроорганизмы, обитающие в полости рта - в зубном налете, в кариозных зубах верхней челюсти и в очагах хронической инфекции.
Причинными зубами являются только зубы верхней челюсти. Как правило, это вторые премоляры (малые коренные) и первые моляры (большие коренные), так называемая "группа риска". Несколько реже - вторые и третьи моляры, а также первые премоляры, очень редко - клыки. Практически никогда не возникает воспаление от резцов, так как их корни отстоят достаточно далеко от пазухи. Стоит отметить, что в силу особенностей анатомии нижней стенки пазухи костная перегородка между корнями зубов и пазухой может быть очень тонкой или просто отсутствовать. Это значительно облегчает проникновение инфекции. Верхнечелюстной синусит возникает, как правило, по причине обострения заболеваний вышеперечисленных зубов. Это может быть пульпит, периодонтит, околокорневая киста.
Достаточно часто гайморит возникает по причине образования сообщения (перфорации, соустья, свища) верхнечелюстной пазухи с ротовой полостью. Это могло произойти по нескольким причинам: некачественное лечение корневых каналов, во время которого произошло проникновение инструмента в пазуху или в нее был выведен излишек пломбировочного материала; травматичное удаление зуба, когда была разрушена костная пластинка между корнем зуба и пазухой; при неправильно проведенной операции имплантации зуба или синус-лифтинге на верхней челюсти. Иногда во время удаления зуба происходит проталкивание зуба или его фрагмента (корня) в пазуху.
Также различают острый и хронический верхнечелюстной синусит. Острый возникает сразу после проникновения инфекции со стороны полости и долго не может разрешиться, так как в пазухе скапливается большое количество гнойного отделяемого. Хронический синусит развивается, как правило, после острого и характеризуется образованием полипов (разрастаний) в пазухе или, наоборот, истончением ее стенок - в зависимости от особенностей организма.
Клиническая картина. Острый гайморит начинается, как правило, с появления ноющих болей в подглазничной области на одной стороне лица. Также появляется заложенность одной половины носа, из которой отмечается гнойное отделяемое с неприятным запахом; появляются боли в области половины зубов на верхней челюсти. Это отличает одонтогенный гайморит от риногенного, заложены обе половины носа, имеются боли в обеих подглазничных областях. Риногенному, как правило, предшествует простуда; одонтогенному - боли в области зуба на верхней челюсти, лечение или удаление одного из них. Появляются головные боли, тяжесть в голове, причем эти признаки усиливаются при наклоне головы.
Если лечения не было или больной занимался самолечением (без назначения врача использовал средства от заложенности носа, обезболивающие, противопростудные средства), острый гайморит переходит в хронический. При хроническом гайморите картина несколько схожая, но отличается меньшей выраженностью симптомов. Периодически беспокоит заложенность половины носа, из нее отмечается скудное выделяемое белесоватого цвета с неприятным запахом. Стоит отметить, что из пазухи процесс может перейти и на носовую полость. В таком случае носовой ход полностью или частично перекрывается полипозными разрастаниями (полипами) и лечение возможно только хирургическое. Помимо описанных симптомов могут наблюдаться неспецифические (возникающие в связи с близостью околоносовых пазух к головному мозгу) - слабость, быстрая утомляемость, вялость, снижение работоспособности.
Для установления диагноза применяется рентгенологическая диагностика. Ранее широко применялись рентгеновские снимки в прямой и полуаксиальной проекции. Сейчас наиболее современные методы - это компьютерная томография и магнитно-резонансное исследование. Они позволяют не только получить четкую картину состояния пазухи, но и локализовать область поражения, что невозможно сделать на обычном рентгеновском снимке.
Лечение заключается не только в купировании воспаления в пазухе, но и в ликвидации (санации) очага инфекции, послужившего причиной синусита. В отличие от риногенного, в случае одонтогенного верхнечелюстного синусита одного консервативного (медикаментозного) лечения недостаточно, необходимо выявить и устранить источник заболевания - вылечить или удалить причинный зуб, закрыть существующий свищ или перфорацию, удалить инородные тела из пазухи, обеспечить адекватный отток выделяемого.
Ранее широко применялась операция радикальной гайморотомии, когда в передней стенке создавали отверстие, через которое санировали пазуху. Операция достаточно травматична и далеко не всегда обеспечивала хороший результат.
В настоящее время самой современной методикой лечения гайморитов, в том числе одонтогенных, является эндоскопия. Особенность этого лечения в том, что обычно не приходится производить дополнительных отверстий или разрезов - в пазуху проникают с помощью гибкого или твердого инструмента с видеокамерой, через естественное соустье или через существующие перфорации или свищи. В некоторых случаях производят только одно отверстие, его диаметр составляет 0,5-1 см. Тонкими инструментами удаляют полипозные разрастания и инородные тела, расширяют естественные сообщения для лучшего оттока секрета, забирают материал для исследования. Эндоскопия позволяет также удалить из пазухи пломбировочный материал, попавший туда в процессе некачественного эндодонтического лечения (лечения корневых каналов). Операция проводится, как правило, под общим обезболиванием.
Если причиной гайморита было созданное отверстие или сообщение, его закрывают с помощью биоматериала или путем перемещения небольших лоскутов с других отделов полости рта. При этом добиваются полной герметичности.
Прогноз благоприятный при своевременном обращении и обследовании, причем не только ЛОР-врачом, но и обязательно врачом-стоматологом. Больные с проявлениями гайморита зачастую обращаются в первую очередь к ЛОР-врачу, и там далеко не всегда выявляют очаг инфекции, локализующийся в ротовой полости. Назначают медикаментозное лечение, снимают симптомы, но при этом воспаление не купируется полностью, а "приостанавливается" и грозит в будущем грозными осложнениями. Только тщательное обследование как со стороны полости носа, так и со стороны рта и зубов, может помочь выявить причины заболевания и назначить соответствующее лечение.
Неправильное лечение может привести к прогрессированию заболевания и возникновению опасных осложнений, таких как распространение гнойного процесса по венозным сплетениям в синусы мозговой оболочки с развитием менингита и энцефалита; озлокачествление полипов и возникновение раковых опухолей.
Профилактика заключается в соблюдении гигиены полости рта, регулярном посещении стоматолога и выявлении пораженных кариесом зубов.
Читайте также: имплантация зубов: ДО и ПОСЛЕ, минусы имплантации зубов, имплантация зубов: больно ли?.
www.lafater.ru
Острый верхнечелюстной синусит – признаки и лучшие метода лечения
Гайморовы пазухи, как и все другие, представляют собой пустые полости, которые изнутри покрыты слизистой. С носом они соединяются через соустья (небольшие проходы) и через эти самые соустья происходит вентиляция и выходит слизь.
Острый верхнечелюстной синусит: разновидности

Особенности развития и виды заболевания
При воспалении слизистая отекает, блокируя при этом соустья, и слизь, которая вырабатывается в пазухах, не может выйти наружу и накапливается внутри. Постоянно вырабатываясь, она может до отказа заполнить весь синус (пазуху) и начать давить на его стенки, вызывая неприятную боль.
Постепенно накопившаяся слизь превращается в плотный гной, который не может выйти наружу самостоятельно, даже если соустья уже открыты.
Без своевременного лечения гной может заполнить всю пазуху целиком и даже прорваться в соседние ткани. Когда этот процесс происходит в верхнечелюстных (гайморовых) пазухах – это и называется острый верхнечелюстной синусит или гайморит.
Разновидности:
- Риногенный – инфекция попадает в пазухи из носовой полости после затяжного насморка и таких заболеваний как скарлатина, корь, ОРВИ, ОРЗ и др.
- Одонтогенный — здесь причиной заболевания становятся воспаление в верхних зубах (в большинстве случаев коренных), если их корни достигают полости гайморовых пазух.
- Гематогенный — переносчик инфекции попадает в кровь из отдаленных очагов.
- Травматический — воспаление провоцируют травмы и повреждения лицевых костей черепа.
- Аллергический – причиной является аллергическая реакция.
- Вазомоторный — происходит, из-за расширения сосудов, в результате которого происходит отек слизистой, который блокирует выход содержимого пазух наружу.
Причины

Возможные причины возникновения заболевания
Исходя из перечисленных выше разновидностей верхнечелюстного синусита, можно выделить следующие причины его возникновения:
- анатомические особенности – искривление носовой перегородки и т.д.
- пониженный иммунитет, ослабленный длительными заболеваниями, паразитами и аллергиями
- отсутствие лечения или неправильное лечение простуды, ОРЗ, запущенный ринит
- инфекция, сходна с той, что провоцирует многие простудные заболевания
- аденоиды
- воспалительные заболевания зубов — пульпит, периодонтит, околокорневая киста
- разрушение костной пластины между корнем зуба и пазухой в результате травматического удаления зуба
- плохое лечение корневых каналов, когда в пазуху происходить проникновение инструмента или излишков пломбировочного материала
- проталкивание зуба или его корня в пазуху при удалении
Таким образом, две основные причины возникновения гайморита – это инфекция или затяжное простудное заболевание и проблемы с зубами
Симптомы

Признаки острого верхнечелюстного синусита
При возникновении острого гайморита человек ощущает следующие симптомы:
- заложенность носа, или одной его половины, которая временно устраняется сосудосуживающими препаратами, после чего появляется вновь
- гнусавый голос
- выделения из носа – сначала прозрачные, а затем гнойные
- острый насморк из одной половины носа в течение 7-10 дней
- снижение или полное отсутствие обоняния
- подъем температуры (причем при гнойном гайморите температура может подняться до 39-40°С)
- озноб, недомогание, потеря аппетита
- боль в области верхнечелюстных пазух, которая усиливается при наклоне головы вперед
- тяжесть в голове
- ощущение распирания и давления в одной половине лица
- слезотечение
- покраснение, припухлость кожи в области возле носа под нижним веком (там, где располагается пазуха)
Диагностика

Способы исследования патологии
Для современной медицины диагностика острого верхнечелюстного синусита не вызывает практически никаких затруднений.
Более детальное и тщательное обследование требуется только в случаях хронического гайморита (когда симптомы не так сильно выражены), грибкового или посттравматического гайморита и т.п.
Для диагностики гайморита могут быть применены следующие методы:
- Общий осмотр. Его проводит ЛОР-врач, при этом происходит подробный опрос пациента о симптомах и составление общей клинической картины. Врач осматривает носовую полость в том месте, где находится соустье, соединяющее ее с гайморовой пазухой, также проводятся исследования крови. Уже на этом этапе можно поставить точный диагноз.
- Рентгенологическое исследование. Это один из самых распространенных и недорогих методов, который позволяет подробно изучить все особенности строения костей черепа, пазух, а также наличие и уровень гноя в них, наличие или отсутствие кист, инородных тел, полипов и всего тому подобного. Если есть гнойный гайморит, то врач четко увидит на снимке заполненные гноем пазухи (только одну или обе). Как правило, для постановки диагноза достаточно сочетания первых двух методов.
- Компьютерная томография (КТ). Это очень точный и чувствительный, но при этом дорогой (и вследствие этого редко используемый) метод диагностики. С помощью него можно определить размеры каждой пазухи, наличие в них жидкости и ее количество, наличие каких-либо осложнений. Несмотря на дороговизну и недоступность этот метод все же незаменим при тяжелых травмах лицевых костей черепа, сложных формах гайморита, при хроническом гайморите и при возникновении каких-либо осложнений. Метод противопоказан беременным.
- Магнитно-резонансная томография (МРТ). Это тоже один из самых эффективных и высокоточных методов, дает такие же результаты, как и КТ и назначается по тем же показаниям.
- Эндоскопическое исследование пазух черепа. Это относительно молодой метод и на данный момент используется он только в узкоспециализированных клиниках, так как требует особого оборудования и специалистов. В носовой ход при использовании местно анестезии вводится специальный инструмент – эндоскоп, используемый для изучения строения и формы носовых пазух, а также для взятия биологического материала для дальнейшего его изучения. Используется чаще всего при диагностике запущенного гайморита с осложнениями.
- УЗИ пазух носа. Это универсальный метод, который не имеет противопоказаний, легко выявляет форму пазух, наличие и количество гноя, однако назначается довольно редко, так как требует специального оборудования и специально обученного персонала.
- Лечебно-диагностическая пункция. Активно используется в странах СНГ и назначается при отсутствии альтернативных методов. Под местной анестезией через носовой проход производится прокол носовой пазухи специальной длинной иглой и берется вещество, наполняющее пазуху. После этого она промывается антисептическим раствором, а полученный материал отправляется на исследование.
Медикаментозное и хирургическое лечение

Традиционные методы лечения заболевания
Лечение острого верхнечелюстного синусита назначается только врачом и зависит от факторов, вызвавших заболевание. Главное, на что направлено лечение в любом случае — это снятие отека слизистой, чтобы открылись соустья, и слизь с гноем могли выйти наружу.
Если начать лечение гайморита своевременно, то будет достаточно одного только медикаментозного лечения. В этом случае проводят мягкую антибактериальную терапию, используя антибиотики средней силы. Назначаются препараты, помогающие снять отек, а также сосудосуживающие средства. Врачом также зазначаются смягчающие средства для восстановления поврежденной слизистой носовой полости, а также слизистой пазухи, в которой произошло воспаление.
Организм избавляют от микробов и гнойных масс, скопившихся в пазухах. Для этого синусы промывают Аквалором, Аква Марисом или Долфином. Пациенту могут назначить процедуру под названием «кукушка» — это промывание всех околоносовых пазух с целью извлечения слизи и гноя, а также антибактериальной обработки.
Когда гной из пазух полностью удален наступает очередь дополнительного лечения, поэтому пациенту надо будет посетить несколько сеансов инфракрасной лазерной и виброакустической терапии и кварцевания слизистой оболочки носовых ходов (УФО).
Когда болезнь уже запущена и одними только медикаментами излечить недуг невозможно, для извлечения из синуса слизи и гноя, пациенту назначается пункция гайморовой пазухи.
Это эффективная методика, которая применяется даже чаще, чем нехирургические методы. Под местной анестезией в самом тонком месте пазуха прокалывается специальной иглой, и с помощью её извлекается вся жидкость и доставляется лекарство в синус.
Народные методы лечения

Лечение гайморита — советы народной медицины
Народные методы тоже очень эффективны, однако использовать их можно только с разрешения врача и в дополнение к основному лечению, назначенному специалистом.
Промывание носа. Его можно делать с помощью следующих растворов:
Ингаляции. Вдыхание целебных паров тоже чрезвычайно полезно, и для этого можно использовать следующие растворы и отвары:
- отвар лаврового листа
- отвар из смеси чистотела, ромашки и подорожника
- отвар из смеси календулы, эвкалипта и малины
- отвар из смеси зверобоя, ромашки, тысячелистника и чистотела
- эфирные масла герани, мяты, чайного дерева, эвкалипта, сосны, пихты
Полезное видео — Лечение гайморита.
Компрессы. Они прикладываются к области пораженной пазухи и хорошо помогают снять отек и воспаление. Можно использовать следующие компрессы:
- горячие лепешки из глины
- салфетка или тампон, смоченный в отваре лаврового листа
- лепешка из натертого прополиса и густого меда
- салфетка или тампон, смоченная в свежем соке редьки, а затем в растительном масле
Возможные осложнения

Последствия неправильного лечения
Крайне важно своевременно начать лечение гайморита, так как заболевание может перетекать в другие, более опасные формы, среди которых следующие:
- Абсцесс глазницы. Так как гайморит – это гнойное воспаление, массы могут проникать сквозь костные перегородки и вырываться в другие ткани, поэтому воспаление переходит и на соседние органы. Ближайший орган к верхнечелюстным пазухам – это глаза, поэтому воспаление может легко перейти и на них.
- Менингит. Это одно из самых опасных осложнений, так как гнойное воспаление переходит на мягкие оболочки головного и спинного мозга.
- Острый отит. Через глотку инфекция через евстахиеву трубу попадает в среднее ухо и вызывает там острое воспаление.
- Сепсис. Это заражение крови, которое возникает при наличии гнойного очага воспаления и резкого снижения иммунитета. Бактерии попадают в кровь и разносятся по всему организму, провоцируя воспаление в других органах.
Методы профилактики гайморита просты и банальны. Укрепляйте иммунитет с помощью спорта и правильного, сбалансированного питания. Займитесь закаливанием, бегом, начните регулярно ходить в бассейн или в тренажерный зал, в конце концов, хотя бы просто почаще совершайте активные прогулки по лесу. Употребляйте свежие фрукты и овощи, соблюдайте баланс белков, жиров и углеводов.
Чтобы избежать возникновения гайморита из-за проблемных зубов, регулярно посещайте стоматолога и тщательно следите за гигиеной полости рта.
Поделись с друзьями! Будьте здоровы!
tvojlor.com
Хронический верхнечелюстной синусит: причины и лечение
Хронический челюстной синусит (или гайморит) — это воспаление слизистой оболочки, выстилающей каверну придаточных полостей носа. Возбудителями заболевания, в большинстве случаев, являются бактериальные инфекции (чаще всего стрептококк), а также вирусы и грибки.

Гайморов синус
В случае перехода воспалительного процесса в хроническую форму происходит закрытие (обструкция) соустья полости (выводного отверстия), что ведет к накоплению в ней слизи и обострению воспалительного процесса.
Хронический верхнечелюстной синусит подразделяется на несколько видов (для каждого из которых характерны свои специфические симптомы):
- Гнойный (отечный и гипертрофический)
- Отечно-катаральный
- Аллергический
- Слизисто-гнойный (смешанный)
- Одонтогенный (вызванный инфекцией из кариозных зубов)
Причины развития хронического синусита
Как правило, главной причиной, вызывающей верхнечелюстной синусит, является длительный по времени (или острый, возникающий через какие-либо промежутки времени) воспалительный процесс в гайморовой пазухе. Если он затрагивает одну полость, то ставится диагноз «односторонний (левосторонний или правосторонний) синусит», если обе – «двусторонний синусит».
Помимо бактерий и вирусов, к заболеванию могут привести и ушибы лица, патологии перегородки носа, попадание в пазуху инородного тела (например, материала для пломбирования зубов). Нахождение неподалеку от гайморовой полости чужеродного предмета может также вызвать симптомы этого заболевания.
Еще следует помнить, что хроническую стадию течения синусита может вызвать и несвоевременное или неадекватное лечение при диагнозе «острый гайморит». При этом симптомы, свидетельствующие о том, что недуг приобрел признаки хронического заболевания, будут следующие:
- Головная боль (особенно по вечерам)
- Общая слабость
- Заложенность носа
- Снижение обоняния
- Выделение из носовых ходов слизистого или слизисто-гнойного экссудата
Также верхнечелюстной хронический синусит и острый гайморит дифференцируются по признаку отсутствия высокой температуры тела и пульсирующей боли, которая характерна только для второго варианта течения синусита. А причиной, вызвавшей острый гайморит, может быть и обычный насморк.
Вернуться к оглавлениюОсобенности течения хронического синусита

Диагностика на основе симптомов
В случае наступления хронической стадии болезни, ее течение и лечение протекают довольно длительно. Больной постоянно жалуется на слабость и выделение из носа гноя с неприятным запахом. Чаще всего врачи диагностируют односторонний (правосторонний или левосторонний) верхнечелюстной синусит (скопление гноя происходит только в одной полости). Возможным осложнением хронического течения синусита может быть образование полипов в носу, с нарушением нормального процесса дыхания и деформацией слизистой оболочки. Если вовремя не разобраться в причинах, вызывающих эти симптомы, то разрастаясь, полипы могут заполнить всю носовую раковину.
Для правильной постановки диагноза, врач должен собрать всю возможную информацию о причинах и протекании синусита (анамнез), а также тщательно изучить симптомы у конкретного пациента. В дополнение к личному осмотру больного может быть назначен рентген, прокол верхнечелюстной пазухи и промывание обеих носовых полостей (как при постановке диагноза «двусторонний гайморит», так и «односторонний»). Лечение проводится медикаментозно или хирургически.
Необходимо понимать, что такие симптомы, как наличие гноя в гайморовых пазухах в совокупности с разрастающимися полипами могут свидетельствовать и о заболевании решетчатых или лобных пазух носа. В случае если через полчаса после промывания пазух от гноя, он появляется там опять, то можно предположить наличие воспалительного процесса в лобных пазухах (фронтит) и изменить лечение.
Вернуться к оглавлениюЛечение хронического синусита
Чтобы победить верхнечелюстной хронический синусит, нужно, в первую очередь, восстановить слизистую оболочку пазух. Этого можно добиться с помощью мер, направленных на повышение иммунитета, который окажет неоценимую помощь организму в борьбе с болезнетворными микроорганизмами, вызвавшими неприятные симптомы.
Также пристальное внимание уделяется восстановлению дренажно–вентиляционной функции гайморовой пазухи, то есть необходимо удалить из полости болезнетворный экссудат и стимулировать восстановительные процессы в слизистой оболочке.
Антибиотики являются обязательной составляющей правильной терапии при постановке диагноза «хронический (острый) верхнечелюстной гайморит». Чаще всего лечение происходит с помощью антибиотиков широкого спектра действия: «Аугментин», «Панклав», «Амоксициллин» и другие.

Правосторонний одонтогенный гайморит
Среди современных методов, хорошо зарекомендовавших себя при лечении синусита, можно выделить фотодинамический. Гайморова пазуха прокалывается тонкой иглой под местным наркозом. Через иглу в полость впрыскивается фотодинамический раствор (с активным кислородом) и проводится специальный светодиод. А уже через светодиод, с помощью полупроводникового лазера, на пораженную поверхность подаются лучи света.
При взаимодействии фотоактивного раствора с фотонами лазера синтезируются атомы синглетного кислорода, улучшающие состояние слизистой оболочки пазух и нейтрализующие болезненные симптомы синусита.
В целом, лечение таким методом способствует:
- Сокращению сроков лечения синусита
- Отказу от оперативного вмешательства
- Развитию стойкой ремиссии или наступлению выздоровления
Лечение синусита народными методами
Из народных методов, которые помогают победить хронический (острый) верхнечелюстной синусит, можно отметить препараты из зверобоя. Активные вещества в его составе способны уничтожать болезнетворные микроорганизмы, и выступают в роли растительных антибиотиков, отлично действующих на главные симптомы заболевания.

Отвар для промывания носа
Для приготовления целебного раствора необходимо одну чайную ложку сухой травы заварить в стакане кипящей воды. Когда отвар станет теплым, им промывают и носовые пазухи. Аналогичный раствор, излечивающий синусит, можно приготовить и с применением тысячелистника.
Другим эффективным средством в борьбе с этим заболеванием является лечение глиняным компрессом. Глину для такой процедуры можно купить в аптеке (любую). Далее нужно развести ее до тестообразного состояния горячей водой, потом взять два небольших куска марли и смочить их в любом растительном масле.
Марлю накладывают под глазами, в область гайморовых пазух, а сверху кладут по небольшому комочку глины. Далее нужно лечь и расслабиться. Время процедуры – один час. Если во время этого возникнут неприятные ощущения (проявятся острые симптомы болезни), то не стоит пугаться и убирать компресс. Обычно состояние больных после лечения глиной улучшается уже через три дня.
При выборе народных методов следует помнить, что такое лечение может идти только как дополнительное к медикаментозной терапии, назначенной врачом и с его согласия!
Вернуться к оглавлениюВерхнечелюстной синусит и кариозные зубы
Одонтогенный верхнечелюстной синусит – это хронический гайморит, вызванный инфекцией, попавшей в гайморову пазуху из очага воспаления зубочелюстной системы (например, кариозный зуб, инородное тело).
Типичные симптомы, характеризующие одонтогенный верхнечелюстной гайморит — это:
- Общее недомогание
- Потливость
- Повышение температуры тела до 37,5 -38,5°С
- Тяжесть в определенной половине головы
- Болевые ощущения в височной области, области лба или верхней челюсти, зуба
- Снижение обоняния, нарушение носового дыхания
- Болезненность при надавливании на переднюю стенку верхней челюсти
Лечение этого вида синусита начинается с удаления больного зуба, послужившего источником инфекции. После этого проводятся антибактериальная и противовоспалительная терапия, с введением в пораженную пазуху лекарственных средств и удалением патологически измененной слизистой оболочки. Например, для улучшения оттока болезнетворной слизи из пазух, в нос вводится сосудосуживающий препарат – 5% раствор эфедрина гидрохлорида. А для промывания полостей (при проколе) используют 1% раствор фурацилина или риванола (1:1000).
Если консервативное лечение не приносит желаемого результата и симптомы синусита появляются снова, врач принимает решение о хирургическом вмешательстве.
progaymorit.ru
Одонтогенный гайморит - причины, симптомы, диагностика и лечение
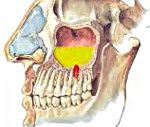
Одонтогенный гайморит – это воспаление слизистой оболочки верхнечелюстного синуса, вызванное распространением патологического процесса из первичного очага инфекции, находящегося в верхней челюсти. Основные проявления заболевания – ярко выраженная головная боль, которая усиливается при наклоне головы, выделения из носа гнойного или серозного характера, слезотечение, интоксикационный синдром. Диагностика базируется на сборе анамнестических данных, общем осмотре, риноскопии, пункции синуса и лучевых методах визуализации. Лечение включает антибиотикотерапию, промывание антисептиками, хирургическую санацию полости пазухи и первичного очага.

Одонтогенный гайморит – часто встречающееся заболевание. Распространенность колеблется от 3 до 52%, в среднем патология возникает у 35-43% населения. Этот вариант поражения верхнечелюстного синуса составляет порядка 14% бактериальных инфекций, требующих лечения в отделении хирургической стоматологии. На долю данной разновидности синусита приходится 20-24% от всего количества воспалительных заболеваний челюстно-лицевой области. Среди всех форм гайморита от 80 до 96% имеют одонтогенную этиологию. Статистически чаще заболевание наблюдается у людей с пневматическим типом строения верхнечелюстной пазухи, что связано с тонкостью костных стенок и ее внедрением в альвеолярный отросток. Мужчины и женщины страдают одинаково часто.
Причины одонтогенного гайморита
Эта форма синусита является осложнением воспалительного процесса в зоне зубов либо верхней челюсти. Практически всегда вызывается смешанной патогенной микрофлорой, которая может включать в себя стафилококки, стрептококки, диплококки, энтерококки, грамположительные и грамотрицательные бациллы, дрожжевые грибы. К состояниям, чаще всего осложняющимся одонтогенным гайморитом, относятся:
- Заболевания моляров и премоляров. Обычно это инфекционные поражения зубов верхней челюсти, одонтогенный периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и нагноившиеся челюстные кисты.
- Эндодонтическая терапия. Заболевание может возникать в результате стоматологического лечения премоляров и моляров, в процессе которого происходит перфорация апикального отверстия, введение в полость пазухи пломбировочного материала, элементов внутрикостного имплантата и т. д.
- Травмы. Травматические повреждения зубов и/или верхней челюсти, которые сопровождаются перфорацией стенки гайморового синуса и образованием гематомы, являются наименее распространенной причиной развития данной формы гайморита.
Патогенез
Патогенез одонтогенного гайморита связан с распространением бактериальной микрофлоры и продуктов ее жизнедеятельности (токсинов) в полость гайморовой пазухи из первичных очагов инфекции – пораженных зубов или очагов в верхней челюсти. Это становится возможным из-за особенностей строения альвеолярных отростков 6 и 7 (в редких случаях – 5 и 8) верхних зубов, которые отграничены от синуса только конкой костной стенкой. В результате гнойного расплавления или механической перфорации перегородки инфекционные агенты проникают в полость синуса и вызывают воспаление слизистых оболочек.
В дальнейшем происходит обтурация природного входного отверстия пазухи. Это становится причиной нарушения вентиляции и скопления большого количества катарального или гнойного экссудата внутри костной полости. Всасывание кислорода слизистыми оболочками приводит к возникновению отрицательного давления, усиливающего отечность, развитию гиперкапнии и гипоксии, образованию большого количества недоокисленных продуктов. Создается благоприятная среда для дальнейшего размножения анаэробной микрофлоры, формируется порочный круг.
Классификация
С учетом длительности течения все одонтогенные гаймориты разделяют на три основных клинических варианта:
- Острый. Длительность заболевания составляет менее 21 дня.
- Подострый. Для этого варианта характерна продолжительность от 21 дня до 6 недель.
- Хронический. Затяжная форма болезни, при которой клинические симптомы сохраняются на протяжении 6 недель и более.
В зависимости от характера одонтогенного поражения верхнечелюстной пазухи выделяют следующие формы патологии:
- Закрытая. Характеризуется развитием воспаления без прямого соединения между первичным очагом и гайморовой пазухой. Основные причины – хронические периодонтиты и нагноение кист, вросших в синус.
- Открытая. Распространение микрофлоры из ротовой полости происходит вследствие гнойного расплавления одной из стенок полости верхнечелюстного синуса. Включает перфоративные гаймориты и осложнения остеомиелита верхней челюсти.
По характеру морфологических изменений слизистой оболочки гайморовой пазухи принято различать следующие варианты:
- Катаральный. Проявляется заполнением полости пазухи серозным экссудатом и выраженной отечностью слизистых оболочек.
- Гнойный. Отмечается образование большого количества гнойных масс, выявляются воспалительные и деструктивные изменения внутренних оболочек пазухи.
- Полипозный. Главное отличие от других вариантов – образование на слизистой оболочке синуса уплотнений, из которых позднее формируются полипы.
- Гнойно-полипозный. Представляет собой сочетание гнойной и полипозной форм.
Симптомы одонтогенного гайморита
С клинической точки зрения целесообразно выделять две формы заболевания – острую и хроническую. При остром варианте вначале появляется острая пульсирующая приступообразная головная боль, тяжесть или чувство распирания в области правой или левой верхней челюсти. Болевые ощущения также могут локализироваться в области зубов и имитировать пульпит. Боль усиливается при опускании головы. В последующем возникает синдром общей интоксикации, который характеризуется ознобом, общей слабостью, разбитостью, лихорадкой до 38,5-39,5° C и ознобом. Процесс пережевывания пищи становится резко болезненным, зубы ощущаются как значительно более длинные, чем есть на самом деле. У многих больных нарушается носовое дыхание, теряется способность различать запахи, развивается фотофобия и усиленное слезоотделение. Выявляется односторонний насморк, который сопровождается выделением большого количества слизи и/или гнойных масс.
При хроническом одонтогенном гайморите клиническая картина развивается постепенно. Течение патологии волнообразное, обострения возникают после переохлаждения или перенесенных острых вирусных заболеваний верхних дыхательных путей. Первичный признак – интенсивная односторонняя головная боль или ярко выраженное чувство тяжести. К этому симптому почти сразу присоединяется боль в верхнечелюстной области с иррадиацией в орбиту, височную и лобную область, прилегающие верхние зубы. Выделения из носа могут иметь различный характер и объем – от обильных до скудных, от серозных до гнойных. Наибольшее количество выделений обычно отмечается утром и постепенно снижается в течение суток. Характерный симптом – усиление гноетечения при прижатии нижней челюсти к груди. При негнойных формах и образовании свищей выделения могут отсутствовать.
Осложнения
К наиболее распространенным осложнениям одонтогенного гайморита относятся менингит, флегмона орбиты, и тромбоз венозного синуса. Их возникновение обусловлено распространением патогенной флоры через переднюю лицевую и глазничную вены в полость орбиты, сигмовидный синус и венозную систему головного мозга. В тяжелых случаях на фоне отсутствия своевременного лечения развивается диффузный остеомиелит верхней челюсти, который приводит к деструкции кости и образованию выраженного косметического дефекта. Реже у больных возникает сепсис, поражение миокарда и почек. Генерализация инфекции связана с попаданием бактериальных агентов и их токсинов в системный кровоток.
Диагностика
Диагностика одонтогенного гайморита основывается на комплексном анализе анамнестических сведений, результатах клинических и вспомогательных методов исследований. Постановка диагноза и ведение пациента, как правило, осуществляется совместно отоларингологом и челюстно-лицевым хирургом. Полный перечень диагностических мероприятий включает в себя:
- Сбор жалоб и анамнеза. При опросе пациента наряду с детализацией специфических жалоб важно уточнить наличие имеющихся или ранее перенесенных стоматологических заболеваний, суть недавно выполненных терапевтических мероприятий в области верхней челюсти.
- Общий осмотр. Позволяет выявить припухлость околоносовой области и щеки, покраснение кожных покровов с больной стороны. При пальпации и перкуссии гайморовой пазухи и скуловой кости наблюдается усиление болевых ощущений.
- Переднюю риноскопию. При визуальном осмотре носовой полости со стороны пораженного синуса определяется гиперемия и отечность слизистой оболочки средней и/или нижней носовой раковины. Возможно выделение экссудата из-под свободного края средней раковины.
- Зондирование верхнечелюстной полости. Дополнение к риноскопии, позволяющее определить наличие гнойного содержимого в верхнечелюстном синусе при закупорке его природного дренажного отверстия.
- Пункцию гайморовой пазухи. Сочетает в себе диагностическую и терапевтическую цели, так как позволяет идентифицировать даже небольшое количество патологического содержимого в синусе, а затем провести промывание антисептическими средствами.
- Рентгенографию придаточных пазух носа. На рентгенограмме выявляется затемнение полости синуса и наличие горизонтального уровня жидкости. Для установления этиологии проводится рентгенография зубов с пораженной стороны.
- Лабораторные анализы. В общем анализе крови обнаруживается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. При наличии гнойных выделений с целью определения конкретного возбудителя и его чувствительности к антибиотикам выполняется бактериологическое исследование.
Дифференциальная диагностика проводится с риногенным и аллергическим гайморитом, раком верхнечелюстной пазухи. Для первых двух заболеваний характерно вовлечение в патологический процесс обеих гайморовых пазух, отсутствие связи со стоматологическими патологиями или манипуляциями. Развитие клинической симптоматики при риногенном гайморите происходит на фоне заболеваний полости носа, при аллергическом варианте – после контакта с аллергеном или во время сезонного обострения. При злокачественной опухоли симптомы прогрессируют постепенно, интоксикационный синдром и выделение гнойных масс или серозного экссудата из носа отсутствуют.
Лечение одонтогенного гайморита
Терапевтическая тактика во многом зависит от варианта болезни. Лечение острой формы при отсутствии тяжелой стоматологической патологии проводится в условиях поликлиники. При хроническом воспалении гайморовой пазухи зачастую требуется госпитализация в стационар с последующей операцией. К основным терапевтическим мероприятиям относятся:
- Антибактериальная терапия. Применяется независимо от формы и этиологии гайморита. До получения результатов бактериального посева назначаются антибиотики широкого спектра действия, после – препараты, к которым проявила чувствительность высеянная микрофлора.
- Промывание антисептиками. Введение антисептических растворов выполняется через сформировавшийся дефект в нижней челюсти или путем диагностической пункции при помощи иглы Куликовского. После промывания устанавливается дренаж полости синуса.
- Хирургическое лечение. Применяется при хронических и полипозных формах поражения. Оперативное вмешательство (гайморотомия) проводится по методике Колдуэлла-Люка. Его суть заключается в санации полости пазухи, иссечении патологически измененной слизистой оболочки и формировании искусственного соустья с носовой полостью.
Прогноз и профилактика
Прогноз при одонтогенном гайморите зависит от своевременности и рациональности лечебных мероприятий. При правильно подобранной терапии лечение острой формы заболевания занимает 7-14 дней, исходом становится выздоровление. При хроническом варианте комплексное лечение может длиться до 3 недель с последующей ремиссией или полным выздоровлением. Профилактические мероприятия заключаются в своевременной санации очагов инфекции, предотвращении травм лицевой области, соблюдении рекомендаций стоматолога или челюстно-лицевого хирурга после перенесенных оперативных вмешательств.
www.krasotaimedicina.ru
одонтогенный, острый, хронический, левосторонний, правосторонний
Верхнечелюстной синусит представляет собой воспалительный процесс, протекающий в верхнечелюстных пазухах (гайморовых пазухах). Исходя из этого можно определить второе название болезни – гайморит. Воспалительный процесс распространяется на слизистую верхнечелюстной пазухи, и при отсутствии должного лечения поражает костную ткань и надкостницу.
Лечением этого заболевания занимаются такие специалисты, как ЛОР-врач, хирург, стоматолог. Как правило, врач стоматологической практики занимается лечением одонтогенного синусита.
Содержание статьи
Классификация верхнечелюстного синусита

Классифицировать верхнечелюстной синусит можно в нескольких направлениях.
По течению заболевания болезнь подразделяется на:
- Острую форму – длительность заболевания не более 3 недель.
- Хроническую – длительность от 3 недель до нескольких месяцев.
По форме воспаления:
- Экссудативный – воспалительная жидкость следующего плана: серозная, катаральная, гнойная.
- Продуктивный – полипозная, пристеночно-гиперпластическая, кистозная форма.
По виду происхождения патология группируется следующим образом:
- Риногенный – воспаление образуется по причине таких заболеваний, как ринит, скарлатина, грипп, корь, острые респираторные заболевания.
- Одонтогенный – инфекция распространяется в результате проблем с больными зубами. В большинстве случаев «виновниками» являются большие и малые коренные зубы, в редких случаях – клыки. Корни именно этих зубов выходят в верхнечелюстные пазухи.
- Гематогенный – инфекция проникает в пазуху из каких-либо очагов воспаления в организме через кровь.
- Травматический – источником инфекции является травма костей черепа лицевой зоны.
- Вазомоторный – развивается по причине отека слизистой оболочки, нейрогенного расширения сосудов. Характеризуется транссудацией серозной жидкости.
- Аллергический – возникает на фоне аллергического насморка.
По локализации воспалительного процесса:
- Односторонний – воспаление в одной из пазух (левосторонний или правосторонний).
- Двухсторонний – воспалительный процесс охватывает сразу несколько пазух по обе стороны носа.
Острая форма верхнечелюстного синусита развивается по многим причинам – это может быть инфекция носовой полости, зубов. Одонтогенный синусит чаще всего бывает односторонним. Острый двусторонний синусит образуется на фоне инфекций верхних дыхательных путей вирусного и бактериального характера.
Верхнечелюстной синусит хронического характера развивается в результате затяжных инфекций дыхательных путей, аденоидов, не полностью вылеченного синусита. Стрептококк является самый частым возбудителем этого заболевания. Запущенное лечение приводит к образованию полипов. Так образуется полипозный синусит.
Симптомы заболевания

Боль при синусите — один из симптомов развития верхнечелюстного синусита.
Синусит верхнечелюстного характера начинается с заложенность носовой полости, как и многие вирусные заболевания верхних дыхательных путей. Как правило, прием сосудосуживающий капель на время снимает заложенность, которая вновь возвращается. Через несколько дней у человека может повыситься температура тела, достигая 40 градусов, особенно при гнойном синусите.
Головная боль и боль в области верхних пазух являются основными признаками заболевания. Болевой синдром обычно усиливается при наклонах головы и пальпации области челюсти и переносицы.
Помимо этого, у человека ухудшается общее состояние, нарушается сон, снижается работоспособность. Как известно, носовая полость непосредственно сообщается с полость слезного протока, поэтому в больного наблюдается слезотечение. Слезотечение образуется по причине закупорки слезного канала.
Следующим симптомом верхнечелюстного синусита являются выделения из носа. На начальном этапе болезни выделения прозрачные, но с дальнейшим воспалением они приобретают гнойный характер. Развивается атрофия слизистой носа, которая приводит к потере обоняния.
Диагностика
Клиническая картина заболевания позволяет диагностировать верхнечелюстной синусит, однако требуются и другие методы диагностики для подтверждения окончательного диагноза. К одному из важных, эффективных и наипростейших методов диагностики относится риноскопия. При помощи специального прибора, оснащенного зеркалами, врач-отоларинголог осматривает слизистую оболочку носа, оценивает возможное искривление носовой перегородки, а также симметричность носовых ходов.
Не менее важными методами диагностики заболевания является томография, проводимая в двух видах: компьютерная и магнитно-резонансная, а также рентгенография. Врач делает обзорные снимки областей придаточных околоносовых пазух. По данным снимков можно определить, насколько и в какой области произошло поражение пазух.
Охваченная воспалением пазуха выглядит на снимке затемненной стороной. При верхнечелюстном двустороннем синусите на снимке можно будет наблюдать затемнение гайморовых пазух по обе стороны переносицы.
Томография позволяет более досконально и детально определить проблему воспаления, провести дифференциацию кисты от гайморита, рассмотреть наличие либо отсутствие полипов. Если врач имеет подозрение на одонтогенный характер воспаления, в этом случае потребуется консультация, снимки зубов и осмотр врача-стоматолога.
Лечение верхнечелюстного синусита
Лечение верхнечелюстного синусита острой либо хронической формы осуществляется двумя путями:
- Консервативный – использование сосудосуживающих препаратов и антибиотиков
- Оперативный – хирургический метод лечения.
Врач может назначить такие сосудосуживающие препараты, как Ксилометазолин, Нафазолин, Галазолин и др. Лекарственные препараты этой группы необходимы для снятия отечности слизистых носа для более лучшего оттока патогенного содержимого пазух.
Прием антибиотиков направлен на уничтожение очага инфекции. Используются следующие антибиотические средства: группа пенициллинов (Амоксициллин, Ампициллин), группа цефалоспоринов (Цефазолин, Цефалексин), группа макролидов (Азитромицин, Эритромицин), тетрациклины. Антибиотики принимают в разных формах, в зависимости от состояния больного и течения болезни. Выбор того или иного антибиотика осуществляется только врачом. Лечение острого воспаления длится около 7-10 дней. В некоторых случаях назначается местное применение антибактериального препарата – Биопарокса.
Практически во всех формах синусита назначается промывание носа. Особенно эффективен этот метод лечения для детей. Носовые пазухи можно промывать следующими средствами:
- АкваМарис;
- Фурациллин;
- Настой ромашки, зверобоя;
- Солевой раствор.
Оперативный (хирургический) метод лечения включает в себя пункцию верхнечелюстной пораженной пазухи с целью извлечения гнойного содержимого. Некоторые ошибочно предполагают, что пункция может запустить хронический процесс. Но это совершенно неверное мнение. Оперативный метод полностью извлекает патогенное гнойное содержимое, моментально облегчая состояние больного.
Если по каким-либо причинам острый синусит принял хроническую форму, антибиотикотерапия в таком случае продолжится на более длительное время.

Оцени:
 Загрузка...
Загрузка...stopotit.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа











