Синдром персистирующей галактореи-аменореи. Лакторея у женщин
Лакторея-аменорея функционального генеза - Ваше здоровье

Лакторея
В группу причин, вызывающих гиперпролактинемию данного вида, входят следующие: длительное кормление грудью; стрессовые (психогенные) травмы; длительный прием различных лекарственных и гормональных препаратов; нейроэндокринные заболевания; гипотиреоз; нарушение функции шишковидной железы.
Практически для всех форм лактореи-аменореи характерными являются увеличение секреции пролактина, выделение молока из молочных желез и аменорея или гипоменструальный синдром. Выраженность лактореи оценивается по следующей шкале: единичные капли при сильном надавливании (+), обильные (++) капли и спонтанное отделение молока (+++). Однако в редких случаях возможны два противоположных проявления заболевания. В одном случае лакторея может протекать без аменореи, т.е. развивается при нормальном уровне пролактина; это явление объясняется повышенной чувствительностью цитоплазматичес-ких рецепторов молочных желез к пролактину. В другом случае — при повышенном уровне ПРЛ и наличии аменореи может отсутствовать лакторея, что объясняется малой чувствительностью рецепторов молочных желез. З.Ш.Гилязутдинова и Ф.А.Фаттахова (1989) у 87,5% больных с синдромом лактореи-аменореи выявили лакторею, а у остальных (12,5%) при высоких показателях пролактина была агалактия. Синдром лактореи-аменореи сопровождается повышением ПРЛ в сыворотке крови постоянного характера до 2000—2800 мМЕ/мл, что вызывает не только лакторею и аменорею, но и другую симптоматику. При пролактиноме уровень ПРЛ может достигать до 4000 и более мМЕ/мл. Повышенный уровень ПРЛ вызывает увеличение продукции андрогенов и кортико-стероидов корой надпочечников, что обусловливает гирсутизм, ожирение и симптомы гиперкортицизма (Зяблицев СВ., Яковлева Э.Б., 1996).
По мнению ряда авторов, доминирующую роль в развитии ги-перпролактинемии играет снижение эндогенной продукции дофамина нейроцитами гипоталамуса, т.е. она обусловлена гипоталами-ческими нарушениями катехоламинового контроля секреции ПРЛ.
Таким образом, регулятором синтеза ПРЛ гипофизом является ПИТ (пролактинингибирующий гормон) — по действию он аналогичен дофамину. Однако остается нерешенным вопрос, стимулирует ли дофамин ПИГ или он сам обладает пролактинингибируюшим свойством.
Вторичным стимулятором пролактина является тиреолиберин. Оказалось, что после его введения происходит увеличение в гипофизе не только тиреолиберина, но и пролактина. Причем количество тиреолиберина повышается при гипотиреозе.
Следующим, третьим, фактором, вызывающим гиперпролакти-немию, являются лекарственные и гормональные препараты, в основном нейролептики, подавляющие гипоталамические нейрогор-моны (дофамин). К ним относятся резерпин, галоперидол, хлорпро-мазин, препараты опия, инсулин, производные фено- и бензотиази-нового ряда, церукал, оральные контрацептивы, при длительном их приеме происходит подавление дофамина.
Четвертым патогенетическим фактором гиперпролактинемии являются стрессы и другие психологические факторы, вызывающие нарушение контроля гипоталамических нейрогормонов.
Следовательно, эти патогенетические варианты гиперпролактинемии имеют гипоталамический и гипофизарный характер.
Гипоталамический характер синдрома галактореи-аменореи подтверждается не только биохимическими и радиоиммунологическими показателями, но и клиническими проявлениями: изменением массы тела, слабостью, сонливостью, раздражительностью, плаксивостью, снижением либидо, выпадением волос и т.д. О гипофизар-ном характере синдрома свидетельствуют гипоменструальный синдром, аменорея, лакгорея, бесплодие, так как в результате гиперпролактинемии происходит нарушение стероидогенеза не только в яичниках, но и в надпочечниках. Снижение продукции эстрогенов и прогестерона, увеличение выработки андрогенов усиливают гипо-таламо-гипофизарно-яичниковую дисфункцию.
Г.А.Мельниченко (1988), В.П.Сметник, Л.Г.Тумилович (1995) представляют следующий механизм развития гиперпролактинемиче-ского гипогонадизма. Хроническая гиперпролактинемия вызывает снижение чувствительности гипоталамуса к эстрогенам с подавлением синтеза гонадотропин-рилизинг-гормона (ГнРГ), вследствие этого нарушается цикличность выделения гипофизом ЛГ и ФСГ, уменьшаются частота и амплитуда пиков секреции Л Г. Пролактин, конкурентно связываясь с рецепторами гонадотропинов в яичниках, тормозит влияние гонадотропинов (ГТ) на стероидогенез и снижает чувствительность яичников к экзогенным и эндогенным ГТ, что, в свою очередь, приводит к формированию синдрома гипогонадизма с нарушением менструальной и репродуктивной функций женщины.
В литературе подчеркивается значение функциональной активности шишковидной железы в секреции пролактина, в частности гормона мелатонина. При высоких показателях мелатонина наблюдается гиперпролактинемия (Фаттахова Ф.А., 1889; Tharandt L. et al, 1987).
Кроме того, описано влияние шишковидной железы на секрецию пролактина в эксперименте (Чазов Е.И., Исаченков В.А., 1974; Гудошников В.А. и др., 1988; Rao M., Mager Т., 1987; Leadem C.A. et al., 1988). При удалении эпифиза авторы наблюдали снижение уровня пролактина, они объясняют это устранением подавляющего действия эпифиза на пролактин-ингибирующий гормон. Мелатонин, подавляя освобождение дофамина, снижает дофаминергическую активность, что приводит к увеличению пролактина (Zisapel N.N. et al., 1986). G.E.Webley, K.P.Webley (1986) изучены и циркадные ритмы продукции пролактина и мелатонина; авторы выявили два подъема уровня пролактина в течение суток: в 6 и 20 ч, причем уровень мелатонина увеличивается через 2—3 ч после вечернего пика пролактина. Оказалось, что характер секреции его не меняется по фазам менструального цикла.
Особый интерес представляют исследования З. Ш. Гилязутдиновой и Ф. А. Фаттаховой (1989), которые выявили взаимосвязь и взаимообусловленность между показателями мелатонина, пролактина и некоторыми нейромедиаторами у данной группы больных. Авторы отмечают, что низкое содержание НА, дофамина сопровождается гиперфункцией эпифиза, т.е. повышением экскреции мелатонина. Это позволило им допустить, что шишковидная железа при этом синдроме играет патогенетическую роль в механизмах развития гиперпролакти-немии, обусловленной подавляющим действием мелатонина на сим-патоадреналовую систему. При этом не исключают и значение серото-нина как стимулятора секреции пролактина. Авторами подтверждается, что серотонин, являясь предшественником мелатонина, при повышенном его уровне способствует гиперпродукции мелатонина.
Высокие показатели мелатонина и пролактина при снижении экскреции норадреналина и дофамина дают основание говорить об инги-бирующем действии мелатонина на дофаминергическую систему.
Основными клиническими проявлениями данного синдрома являются: нарушение менструальной функции в 33,6—95% случаев по типу олиго- и опсоменореи, первичной или вторичной аменореи, ановуляции, недостаточности лютеиновой фазы; лакторея в 30— 87,5%, гирсутизм в 38—65,6%, бесплодие в 30—65%, сочетание лакто-реи и бесплодия в 70% случаев (Гилязутдинова З.Ш., Фаттахова Ф.А., 1989; Овсянникова Т.В. и др., 1997; Dalkin AC, Marshall J.C., 1989; Grosignani P.G., Ferrari С, 1990; Vanderpump M.P.J., 1997).
Наряду с вышеописанными патологическими состояниями при гиперпролактинемии у этих больных выявляются синдром ПКЯ, снижение либидо, мастопатия, изменение массы тела и инволютив-ные изменения половых органов.
Е.Г.Филатова, ГА.Мельниченко (1983) обнаруживают у этих больных и некоторые нарушения мозговых функций (вегетативную дисфункцию и эмоциональные расстройства, наличие тревожно-депрессивных особенностей личности).
По вышеуказанной классификации к гиперпролактинемическо-му гипогонадизму функционального генеза относятся идиопатичес-кая, симптоматическая, смешанная формы заболевания.
Считается, что идиопатическая гиперпролактинемия является самостоятельной формой этой патологии или, возможно, недиа-гностированной современными методами органической патологией гипофиза.
К симптоматической гиперпролактинемии относятся гиперпролактинемия при первичном гипотиреозе, при синдроме ПКЯ и других заболеваниях.
tetrad-smerti.ru
Синдром персистирующей галактореи-аменореи - причины, симптомы, диагностика и лечение

Синдром персистирующей галактореи-аменореи — вариант гиперпролактинемического гипогонадизма, возникающий у женщин репродуктивного возраста. Проявляется опсоолигоменореей, аменореей, лактореей, бесплодием, сексуальными расстройствами, гирсутизмом. Диагностируется на основании лабораторных данных о содержании пролактина, эстрогенов, прогестинов, гормонов щитовидной железы, надпочечников, результатов КТ, МРТ турецкого седла. Для лечения применяют агонисты ДА-рецепторов, предшественники дофамина, блокаторы рецепторов серотонина. При наличии макроаденом гипофиза выполняется их хирургическое удаление или рентген-деструкция.
Распространенность персистирующей галактореи-аменореи (СПГА, гиперпролактинемического гипогонадизма, синдромов Киари-Фроммеля, Форбса-Олбрайта, Аюмады-Аргонса-дель Кастильо) у женщин достигает 0,1%. Заболевают преимущественно молодые пациентки в возрасте 20-35 лет, у подростков, больных пожилого возраста расстройство диагностируется крайне редко. Как отдельное патологическое состояние СПГА был впервые описан в 1855 году австрийскими учеными Г. Киари, К. Брауном, Дж. Спатом, в 1882 году была установлена связь патологии с эндокринной несостоятельностью организма. В последние годы увеличивается число атипичных форм расстройства: с нормальной концентрацией гиперактивных форм пролактина или повышенной чувствительностью к гормону тканей молочных желез, отсутствием лактореи и аменореи при высоком содержании лактотропного гормона, обладающего низким биоэффектом, галактореей без аменореи при гиперсекреции маммотропина с малыми размерами молекулы.
Причины СПГА
Расстройство развивается на фоне повышенного содержания пролактина в крови. Генез гиперпролактинемии неоднороден. Синдром галактореи может возникать при поражении любого звена нейроэндокринной регуляции, влияющей на синтез маммотропного гормона. Специалисты в сфере эндокринологии, акушерства и гинекологии выделяют следующие группы причин, вызывающих галакторею-аменорею:
- Патология гипоталамуса. Нарушения гипоталамической регуляции синтеза пролактина могут иметь как органический, так и функциональный характер. Гиперпролактинемический синдром наблюдается при ксантоматозе, саркоидозе, гистиоцитозе Х, декомпенсации врожденного дефекта тубероинфундибулярной зоны с нарушением секреции дофамина, реже — вазоактивного интестинального пептида.
- Заболевания гипофиза. Гиперпролактинемия с галактореей и аменореей наблюдается у пациенток с микро- и макропролактиномами, производящими избыточное количество лактотропного гормона. Гиперсекреция также возможна при гипофизите, сдавливании ножки гипофиза гормонально-неактивными опухолями, ее перерезке, что способствует нарушению транспорта дофамина по аксонам или капиллярам.
- Сопутствующие заболевания. Секрецию маммотропина регулирует не только дофамин, но и половые гормоны, эндогенные стероиды, тиролиберин, простагландины. Поэтому симптоматические формы персистирующей галактореи формируются на фоне эндокринных расстройств (синдрома Штейна-Левенталя, адреногенитального синдрома, первичного гипотиреоза), печеночной и почечной недостаточности.
- Прием лекарственных препаратов. Уровень пролактина повышается при длительном приеме дофаминоблокаторов, — нейролептиков фенотиазинового ряда, трициклических антидепрессантов, антигипертензивных препаратов, метоклопрамида, опиоидов. Гиперторможение гонадотропной функции гипофиза отмечается после отмены некоторых КОК с высоким содержанием эстрогена.
- Секреция пролактина другими тканями. Установлено, что маммотропин производится клетками некоторых злокачественных неоплазий, проксимальных канальцев почек, эндометрием, слизистой кишечника, кожей, другими тканями. Этим объясняется возникновение СПГА при раке шейки матки, языка, прямой кишки, легких, рассеянном склерозе, остром миелолейкозе, ревматоидном артрите.
- Стрессовые нагрузки. Тормозное влияние гипоталамуса на секрецию лактогенного гормона может ослабляться при остром и хроническом стрессе, изнуряющих физических нагрузках. Роль эмоциональных причин и неблагоприятных факторов окружающей среды особенно велика в пубертатном возрасте, когда негативные воздействия и стрессы препятствуют нормальному становлению менструального цикла.
Убедительных фактов, подтверждающих наследственную природу синдрома, не выявлено. Хотя в единичных случаях гиперпролактинемия с признаками галактореи-аменореи наблюдалась у сестер, частота возникновения расстройства у родственников практически не отличается от показателей в целом по популяции. Изменения на уровне генетического аппарата также пока не обнаружены.
Патогенез
Ключевым звеном в развитии синдрома персистирующей галактореи-аменореи является усиленный гипофизарный или внегипофизарный синтез пролактина. Гиперсекреция маммотропина гипофизом вызвана снижением продукции и нарушением транспорта дофамина, тормозящего выделение лактотропного гормона, усилением синтеза VIP, выполняющего функцию пролактолиберина, гиперплазией и гиперактивностью пролактоцитов. Уровень гормона также повышается при его образовании клетками других тканей, преимущественно злокачественных опухолей. На фоне постоянной или частой транзиторной гиперпролактинемии стимулируется лактогенная функция молочных желез, нарушается циклическая секреция гонадотропинов и лютеинизирующего гормона, что приводит к угнетению клеток овариальной ткани, развитию аменореи, гипогонадизма.
Классификация
Систематизация форм СПГА, разработанная отечественными эндокринологами, основана на этиологии персистирующей галактореи. Такой подход позволяет выработать оптимальную лечебную тактику, направленную на достижение терапевтического эффекта у конкретной пациентки. Выделяют следующие варианты синдрома гиперпролактинемического гипогонадизма с лактореей-аменореей:
- Первичная гиперпролактинемия. В эту группу отнесены формы заболевания, вызванные нарушениями на уровне ЦНС — функциональными и органическими расстройствами гипоталамической регуляции, наличием аденом гипофиза, хронической внутричерепной гипертензией, синдромом «пустого» турецкого седла. Вариантами первичного СПГА также являются сочетание гиперпролактинемии с другой гипоталамо-гипофизарной патологией (акромегалией, болезнью Иценко-Кушинга, синдромом Нельсона, диссеминированными системными заболеваниями).
- Вторичная гиперпролактинемия. О симптоматической галакторее-аменорее говорят при развитии заболевания на фоне экстрацеребральных нарушений. Группу составляют варианты СПГА, возникающие из-за поражения щитовидной железы, яичников, коры надпочечников, почечной и печеночной недостаточности, ятрогенных воздействий, наличия внегипофизарных пролактин-секретирующих опухолей, стрессовых нагрузок. Обычно в таких случаях персистирующая лакторея-аменорея усугубляет симптоматику основного патологического процесса.
Симптомы СПГА
Пациентки с синдромом персистирующей галактореи-аменореи обычно жалуются на нарушенный менструальный цикл. Месячные укорочены до 1-2 дней, межменструальные промежутки превышают 35 дней, кровянистые выделения скудные, возможна вторичная аменорея. Обильные менструации наблюдаются только при вторичной персистирующей галакторее, возникшей на фоне первичного гипотиреоза. У 20% больных нерегулярность месячных отмечается с момента менархе, которое нередко наступает после 15-16 лет. Задержки месячных провоцируются тяжелыми конфликтами, длительными заболеваниями, эмоциональными переживаниями при сдаче экзаменов и в других сложных ситуациях. Аменорея часто развивается после начала интимной жизни, отмены комбинированных оральных контрацептивов, абортов, родов, полостных операций, установки ВМС.
Только у 20% пациенток первым симптомом заболевания становится транзиторная либо постоянная лакторея, которая сохраняется более 2 лет после предшествующих родов или не связана с беременностью. Интенсивность галактореи варьирует от единичных капель при сильном сдавливании до обильного, струйного выделения из сосков молокоподобного секрета при легком надавливании и его спонтанного истечения. Частой жалобой при синдроме гиперпролактинемии является первичное или вторичное бесплодие, спонтанные выкидыши на 8-10 неделях беременности. У женщин с галактореей-аменореей наблюдаются сексуальные расстройства: снижение полового влечения, аноргазмия, фригидность, диспареуния. Пациентки отмечают избыточное оволосение на лице, вокруг ареол, по белой линии живота.
При первичном гипофизарном генезе синдрома галактореи возможны головные боли мигренеподобного типа, головокружения, редко — нарушения зрения (появление искр, мелькание мушек, выпадение полей зрения). При СПГА нередки эмоциональные расстройства в виде повышенной тревожности, склонности к субдепрессивному реагированию, неспецифические жалобы на слабость, быструю утомляемость, тянущие боли в прекардиальной области, которые не имеют четкой локализации и не иррадиируют, а также легкая пастозность век, лица, стоп, голеней.
Осложнения
Кроме нейроэндокринного бесплодия расстройство осложняется вторичной гипоэстрогенией с гипотрофическими и атрофическими изменениями мочеполовых органов, ранним климаксом, инволюцией молочных желез, остеопорозом, вирилизацией. Обильная лакторея может стать причиной воспалительных заболеваний груди и соска — телита, ареолита, мастита. При интенсивном росте опухолей гипоталамуса и гипофиза возможны симптомы повышения внутричерепного давления, нарушение зрения вплоть до полной слепоты, малигнизация. Отдаленными последствиями гиперпролактинемии являются мастопатии, другие доброкачественные дисплазии молочной железы, рак груди, нарушения жирового обмена (дислипопротеинемии), снижение толерантности к глюкозе и развитие сахарного диабета.
Диагностика
Основные задачи диагностического поиска у женщин, предъявляющих жалобы на аменорею, бесплодие и персистирующую галакторею, — выявление связи расстройства с гиперпролактинемией и уточнение причин, вызвавших заболевание. С учетом существования этиологически разных форм СПГА пациентке назначают комплексное обследование, включающее такие методы, как:
- Определение уровня пролактина. Содержание маммотропина в крови при персистирующей лакторее повышено в 3-5 и более раз. Во избежание ошибок исследование рекомендуется проводить неоднократно с использованием тормозящих и стимулирующих выделение гормона тестов (с допамином, церукалом, инсулином, циметидином).
- Изучение содержания других гормонов. Обычно отмечается нормальная или сниженная концентрация ФСГ, ЛГ с хорошей реакцией на введение люлиберина. Уровни эстрадиола и прогестерона снижены, увеличено содержание ДЭА-сульфата. При первичном гипотиреозе уменьшается концентрация общего тироксина и трийодтиронина.
- Томография области турецкого седла. С помощью МРТ, КТ, МСКТ выявляются объемные образования в гипофизе. Преимущество томографического исследования по сравнению с рентгенографией состоит в возможности обнаружения микропролактином, недоступных для диагностирования традиционными лучевыми методами.
У давно болеющих пациенток при гинекологическом осмотре обнаруживаются признаки гипоплазии матки, сухость влагалища, отрицательные симптомы «натяжения слизи» и «зрачка». Инволюция внутренних половых органов подтверждается результатами УЗИ органов малого таза. Дифференциальная диагностика проводится с заболеваниями, при которых развивается гиперпролактинемия. В качестве дополнительных скрининговых методов рекомендованы рентгенография легких, УЗИ почек, печени, надпочечников, исследование уровней кортизола, АКТГ. По показаниям пациентку консультируют эндокринолог, невропатолог, нейрохирург, окулист, маммолог, уролог, нефролог, гастроэнтеролог, гепатолог, проктолог, онколог.
Лечение СПГА
Выбор врачебной тактики определяется причинами, вызвавшими синдром персистирующей галактореи-аменореи, выраженностью симптоматики, репродуктивными планами пациентки. При выявлении микроаденомы гипофиза с минимальной клинической симптоматикой и содержанием пролактина не более 100 нг/мл возможно динамическое наблюдение за состоянием женщины. Показаниями для проведения терапевтических мероприятий считаются желание пациентки забеременеть, клинически значимые опсоолигоменорея или аменорея с признаками гипоэстрогении, выраженные сексуальные расстройства, интенсивная лакторея. Основным методом лечения является медикаментозная терапия, направленная на снижение уровня маммотропина и коррекцию за счет этого симптомов аменореи, персистирующей лактореи, других проявлений гиперпролактинемического синдрома. Наиболее эффективны:
- Агонисты рецепторов дофамина. Полусинтетические алкалоиды спорыньи, воздействуя на дофаминовые рецепторы, тормозят выделение лактогенного гормона. При постоянном приеме возможно полное восстановление менструальной и фертильной функций. Уменьшают размеры пролактотрофов, поэтому эффективны при микропролактиномах.
- Предшественники дофамина. Угнетают секрецию пролактина за счет повышения концентрации дофамина в ЦНС. Благодаря непосредственному влиянию на альвеолоциты молочных желез эффективны при нормопролактинемических формах лактореи. Обычно назначаются пробно на 2-3 месяца, при отсутствии улучшений заменяются другим препаратом.
- Блокаторы серотониновых рецепторов. В отношении секреции маммотропного гормона оказывают умеренный дофаминоподобный эффект. Действие препаратов этой группы основано на уменьшении тормозящего влияния серотонина на гипоталамическую активность. Менее эффективны, чем ДА-миметики и синтетические предшественники дофамина.
Несмотря на сведения об ингибировании секреции пролактина глюкокортикоидами и гамма-аминомасляной кислотой, средства этих групп в терапии персистирующей галактореи с аменореей пока не применяют. При лечении бесплодия медикаментозную схему дополняют стимуляторами овуляции. Наличие макропролактином и быстро растущих аденом гипофиза служит показанием для оперативного лечения – транскраниального или трансназального удаления опухоли, стереотаксической радиохирургии. Выявление признаков воспалительно-инфильтративного поражения головного мозга является основанием для назначения противовоспалительных, дегидратирующих, рассасывающих средств.
Прогноз и профилактика
При своевременном выявлении и адекватном лечении СПГА репродуктивные функции могут полностью восстановиться. Пациенткам с диагностированной гиперпролактинемической галактореей-аменореей показана диспансеризация у эндокринолога, а при выявлении опухолей гипофиза — у нейрохирурга. Уровень пролактина контролируется 2-4 раза в год, через каждые 1-3 года проводится МРТ или КТ. Раз в 6 месяцев больную осматривают окулист и акушер-гинеколог. С профилактической целью женщинам с нарушенным менструальным циклом не рекомендуется назначать препараты, которые способны усилить продукцию лактотропного гормона. При наличии эндокринных и соматических заболеваний, осложняющихся гиперпролактинемией, необходима правильная корригирующая и заместительная терапия.
www.krasotaimedicina.ru
симптомы у женщин и методы лечения
 В организме человека вырабатывается множество самых разных гормонов, продуцируемых внутренними органами и железами. Как нехватка, так и избыток любого гормона всегда указывают на протекание какого-либо патологического процесса. У мужчин и у женщин содержатся одни и те же гормоны, разница состоит лишь в их концентрации.
В организме человека вырабатывается множество самых разных гормонов, продуцируемых внутренними органами и железами. Как нехватка, так и избыток любого гормона всегда указывают на протекание какого-либо патологического процесса. У мужчин и у женщин содержатся одни и те же гормоны, разница состоит лишь в их концентрации.
Пролактинемия, а точнее гиперпролактинемия – это избыточное содержание в крови гормона пролактина. В последнее время наблюдается частота симптомов гиперпролактинемии у женщины.
 Вы забудете про заболевания щитовидной железы, если по утрам будите пить 1 стакан...
Вы забудете про заболевания щитовидной железы, если по утрам будите пить 1 стакан...Читать далее...
Гиперпролактинемия в организме
Гиперпролактинемия у женщины вырабатывается эндокринной железой гипофиза, отвечающего за полноценное функционирование всей эндокринной системы человека.
Щитовидная железа, яичники и яички, надпочечники – все эти органы способны правильно работать только при должном руководстве гипофиза.
Известны также такие патологические состояния и симптомы, как гипопролактинемия (снижение уровня пролактина) и макропролактинемия (это тот случай, когда в крови содержится пролактин, имеющий высокую молекулярную массу).
Пролактин у женщины – это один из самых важных гормонов. Он синтезируется в головном мозге человека, а именно в передней доле гипофиза. Гиперпролактинемия у женщин – это повышение основного гормона, непосредственно влияющего на ее репродуктивную функцию. Этот же гормон в организме мужчин также имеет отношение к детородной функции.
Половая активность, качество сперматозоидов и выраженность вторичных половых признаков – все это зависит от концентрации гормона в крови.
Однако нельзя сказать, что единственная функция гормона – это детородная функция. Пролактин у женщины – это многофункциональный гормон и он отвечает также за обмен веществ, работу иммунной системы, психологическое поведение, образование новых сосудов в органах и тканях, поэтому нужно знать его симптомы.

Содержание пролактина у женщины в крови может меняться в течение дня, его норма составляет от 5 до 25 нг/мл. На выработку не оказывают влияния гормоны, он синтезируется самостоятельно и в больших количествах. Регулировку и поддержание у женщины нормального уровня осуществляет гипоталамус.
Наличие гиперпролактинемии можно обнаружить уже у эмбриона в возрасте 5-7 недель и, начиная с 20-й недели, концентрация гормона в крови плода постоянно растет. После рождения ребенка, примерно к 1-1,5 месяцам, наблюдается установление нормальных показателей пролактина в крови малыша.
Как уже упоминалось, в организме женщины гормон играет очень важную роль. Можно выделить несколько основных функций пролактина у женщины:
- непосредственное участие в формировании и росте молочных желез;
- полноценное развитие половых клеток женщины;
- вызревание фолликулов в яичниках;
- правильная работа желтого тела;
- слаженность механизма овуляции и созревания фолликулов;
- поддержание баланса между рецепторами пептидного (лютеинизирующего) гормона и рецепторами эстрогена;
- подготовка молочных желез к грудному вскармливанию и сама выработка молока после родов;
- влияние на состав и качество околоплодных вод (амниотической жидкости).

В том случае, когда в организме наблюдается превышение уровня гормона, возникает гиперпролактинемии, в организме женщины происходят следующие процессы:
- гипоталамус становится менее восприимчив к эстрогенам;
- снижается выработка гонадотропин-рилизинг-гормона (ГнРГ) из-за гиперпролактинемии;
- снижается синтез лютеинизирующего гормона (ЛГ);
- блокировка рецепторов лютеинизирующего гормона из-за гиперпролактинемии;
- подавляется выработка фермента овариальная ароматаза;
- снижение выработки эстрогена – как результат предыдущих нарушений из-за гиперпролактинемии.
Причины развития патологии
Существует множество причин, которые могут привести к развитию такого состояния, как гиперпролактинемия, поэтому нужно знать симптомы. К ним относятся:
Физиологические причины гиперпролактинемии:
- резкие снижения уровня сахара в крови (гипогликемические состояния);
- употребление продуктов питания с большим содержанием белка;
- период вынашивания ребенка, а также на протяжении 2-3 недель после родов;
- грудное вскармливание младенца (непосредственно сам процесс сосания);
- проведение различных медицинских процедур;
- физические нагрузки и перенапряжение;
- периоды сна;
- состояния стресса, в котором пребывает организм (причем, стресс как физический, так и умственный);
- во время секса, раздражения грудных сосков;
- вторая фаза менструального цикла.

Патологические причины гиперпролактинемии у женщины:
- поражения гипоталамуса: новообразования различной природы, метастазирование прочих внутренних органов, хирургические вмешательства, лучевые поражения, болезни сосудов, патологические процессы инфильтративной природы.
- патологии гипофиза при гиперпролактинемии: аденомы, кисты, опухоли, травмы и операции на черепе и прочие.
- маститы, травмы и операции на груди, лишай, герпес и ожоги в этой области.
- поликистоз яичников и опухоли, которые вырабатывают огромное количество гормонов, тем самым нарушая работу эндокринной системы.
- эндометриоз и различные миомы матки при гиперпролактинемии.
- заболевания печени.
- значительно реже рак легких, бронхов или почек.
- эпилептические припадки.
- неправильное функционирование коры надпочечников и ее недостаточность (врожденного характера) в момент гиперпролактинемии.
- гипер- или гипотиреоз.
- простатит, красная волчанка.
Симптомы гиперпролактинемии
Симптомы гиперпролактинемии у женщин зависит от того, какие органы и системы затронуты этим процессом.
Галакторея – выделение молока из молочных желез.
Этот симптом гиперпролактинемии имеет три стадии:
- 1 стадия симптомов: выделение молока, в случае прощупывания. Интенсивность выделений невысокая – незначительные капли молока из соска.
- 2 стадия симптомов гиперпролактинемии: появление струек молока при пальпации.
- 3 стадия симптомов: самопроизвольное выделение молока, без каких-либо раздражающих факторов.
Однако симптомы лакторея могут наблюдаться не всегда при гиперпролактинемии. В 67% всех случаев такой симптом может отсутствовать вообще, несмотря на то, что концентрация пролактина у женщины будет оставаться значительно выше нормы. Возможен и обратный процесс гиперпролактинемии – при незначительном повышении гормона в крови могут наблюдаться признаки галактореи.

Замечено, что чаще всего выделения молока наблюдаются в тех случаях, когда менструальные циклы проходят с отсутствием овуляции и фазы развития желтого тела (ановуляторные менструальные циклы), хотя обычные маточные кровотечения сохраняются при этом. Из-за этого был сделан вывод о тесной взаимосвязи такой патологии, как гиперпролактинемия, с беременностью.
Причем, излишнее содержание пролактина у женщины в крови может быть связано как с окончанием беременности, так и с бесплодием. Также доказано, что излишний синтез пролактина снижает вероятность овуляции. Зачатие становится невозможным и развивается бесплодие, которое называется вторичным бесплодием.
Галакторея, как симптом гиперпролактинемии, наблюдается чаще всего у пациенток, которые жалуются на различные нарушения менструального цикла.
Другие симптомы:
- Увеличение молочных желез – один из симптомов гиперпролактинемии. При этом состоянии железы равномерно увеличиваются, о чем женщина может судить по ощущению дискомфорта при ношении бюстгальтера обычного своего размера. Выделение молока в таком случае может быть отмечено далеко не всегда, а вот нарушения менструального цикла встречаются гораздо чаще в совокупности с увеличением молочных желез.
- Если гиперпролактинемия возникает у девочек с неустановившимся менструальным циклом, то у них наблюдается излишне интенсивное и быстрое развитие молочных желез. Из симптомов гиперпролактинемии возможны выделения молока и в этих случаях, хотя и не всегда.
- Еще один из симптомов гиперпролактинемии – различные сбои менструальных циклов (почти 90% всех случаев при данной патологии). Это может быть как аменорея (полное отсутствие месячных в течение нескольких месяцев), так и опсоменорея (увеличение цикла до 35 дней при его нерегулярном характере) или олигоменорея при гиперпролактинемии. Особенно заметными такие сбои цикла становятся при перенесенном стрессе, отмене оральных противозачаточных средств, в связи с началом половой жизни, из-за абортов, выкидышей или естественного разрешения от беременности.
- Самопроизвольные выкидыши на небольших сроках беременности или же невозможность зачатия. Это может быть связано как с нарушением овуляций, так и с симптомами короткой лютеиновой фазой.
- Снижение либидо при гиперпролактинемии или же отсутствие оргазмов (фригидность). Примечательно то, что психологически женщина желает сексуальных контактов, однако, сам половой акт не приносит ей желаемых ощущений. Это связано с незначительной выработкой эстрогена из-за гиперпролактинемии.

- Симптомы угревых высыпаний на коже лица возможны в 25% случаев.
- Возможно не слишком сильное появление волос по мужскому типу (гирсутизм) – в области сосков, живота, на лице и конечностях (приблизительная вероятность такого симптома составляет 25%).
- Частые и довольно сильные головные боли также являются симптомом гиперпролактинемии.
- Ярко выраженный предменструальный синдром гиперпролактинемии (ПМС).
- Дискомфортные ощущения в молочных железах (мастодиния или масталгия): чувство набухания, отечности, излишней чувствительности.
- Остеопения проявляется уже как результат отсутствия гиперпролактинемии в течение длительного времени. При этом состоянии пациентка чувствует болезненность в костях и суставах – этот симптом гиперпролактинемии связан с повышенным вымыванием кальция из костной ткани, ее истончением.
- Один из симптомов – это снижение остроты зрения.
- Не слишком выраженная инволюция наружных половых органов и снижение размеров матки (гипоплазия) – такие симптомы гиперпролактинемии наблюдаются также при долговременном отсутствии необходимой терапии.
- Также один из симптомов – это значительная прибавка массы тела, вплоть до ожирения.
- Проблемы, связанные с психоэмоциональной активностью женщины: истеричность, неадекватное восприятие событий, бессонница, затяжные депрессии, снижение запоминаемости, слабость.
Диагностика гиперпролактинемии
Диагностирование и лечение такого заболевания, как гиперпролактинемия у женщины, осуществляется эндокринологом или гинекологом-эндокринологом. В первую очередь врач собирает полный анамнез пациента. После этого назначается ряд медицинских исследований, направленных на подтверждение или опровержение предварительного диагноза гиперпролактинемии.

К ним относятся:
- Лабораторное исследование крови пациентки на содержание гормона пролактина. Для получения достоверного результата по гиперпролактинемии у женщины, рекомендуется проводить такое исследование троекратно.
- Анализ крови на концентрацию гормонов щитовидки. Это необходимо для того, чтобы определить, из-за чего происходит нарушение выработки пролактина у женщины и возникновение симптомов. Среди возможных вариантов может быть высокий уровень тиреотропного гормона (ТТГ), а также низкий уровень гормонов Т3 и Т4.
- Пробы с метоклопрамидом и тиролиберином. В ходе такого исследования, перед забором крови внутривенно вводится 10 мг какого-либо из этих веществ при гиперпролактинемии.
- Рентгенологическое обследование турецкого седла (образования в клиновидной кости черепа человека). В этой области головного мозга расположен гипофиз.
- Исследование глазного дна, а также всех полей, которые охватывает взгляд человека. Если при этом обнаруживается наличие каких-либо изменений, это может свидетельствовать о появлении новообразований гиперпролактинемии у женщины в гипофизе.
- Магнитно-резонансная томография гипофиза.

Типы гиперпролактинемии
Основные виды гиперпролактинемии:
- Функциональная гиперпролактинемия у женщины. Такое состояние возникает из-за таких серьезных патологических процессов, как туберкулез, цирроз печени, травмы грудной клетки, а так же частые выскабливания полости матки или поликистоз яичников. В таких случаях к описываемой патологии присоединяется гипотиреоз.
- Ятрогенная гиперпролактинемия у женщины является следствием применения каких-либо лекарственных препаратов. Это могут быть оральные контрацептивы с содержанием эстрогенов, препараты, влияющие на содержание дофамина, а так же амфетамины и галлюциногены.
- Органическая гиперпролактинемия у женщины, как правило, это следствие развития аденомы гипофиза (пролактиномы). Если эта опухоль имеет размер менее одного сантиметра, то это микроплактинома, если более, то это – макроплактинома. Злокачественное новообразование также может послужить причиной повышенного уровня пролактина в организме. Микроаденома гипофиза в 90% всех случаев является причиной гиперпролактинемии.
- Идиопатическая гиперпролактинемия у женщины – это тот случай, когда нет точной причины проявления состояния.
- Транзиторная гиперпролактинемия у женщины часто сопутствует бесплодию.

Лечение
Лечение гиперпролактинемии у женщины подразумевает, в первую очередь, снижение уровня пролактина в крови и устранение симптомов.
Также терапия направлена на:
- Медикаментозное лечение симптомов гиперпролактинемии у женщины. В том случае, если в гипофизе пациентки обнаружено новообразование доброкачественного характера и если она больше не планирует беременность, то специального лечения не назначается. Необходим только постоянный контроль уровня пролактина. Когда имеют место нарушения менструального цикла, то показаны гормональные препараты. Чаще всего в роли таких лекарственных средств выступают алкалоиды на основе спорыньи. Препарат Бромкриптин как раз относится к таким медикаментам, он стимулирует выработку дофамина, который, в свою очередь, подавляет гиперпролактинемию у женщины.
 В случае, когда диагностируется данное заболевание, но беременность все же наступила, этот препарат также часто применяется. То же самое относится и к периоду грудного вскармливания – Бромкриптин не противопоказан при лактации, не принесет вреда ни малышу, ни женщине. Когда обнаружено, что причиной симптомами повышенного уровня гиперпролактинемии у женщины являются заболевания каких-либо внутренних органов, то лечение сводится к устранению основного заболевания.
В случае, когда диагностируется данное заболевание, но беременность все же наступила, этот препарат также часто применяется. То же самое относится и к периоду грудного вскармливания – Бромкриптин не противопоказан при лактации, не принесет вреда ни малышу, ни женщине. Когда обнаружено, что причиной симптомами повышенного уровня гиперпролактинемии у женщины являются заболевания каких-либо внутренних органов, то лечение сводится к устранению основного заболевания. - Хирургическое вмешательство для лечения симптомов гиперпролактинемии у женщины. Такой вид лечения назначается, когда применяемая медикаментозная терапия не принесла положительных результатов. Операция показана в случае быстрого роста новообразования у женщины, стремительно прогрессирующего ухудшения зрения – один из симптомов гиперпролактинемии. Доступ к полю операции происходит через носовые пазухи с последующим иссечением тканей опухоли. Следует заметить, что проведение операции не является гарантией от возникновения рецидивов гиперпролактинемии у женщины и ее симптомов.
 Хирургическое вмешательство может повлечь за собой такие осложнения, как повреждения сонной артерии, порез глазного нерва, менингит. Если после медикаментозного лечения Бромкриптином отмечено утолщение тканей, то это еще больше усложнит проведение операции. Операция может быть проведена только в специализированной клинике.
Хирургическое вмешательство может повлечь за собой такие осложнения, как повреждения сонной артерии, порез глазного нерва, менингит. Если после медикаментозного лечения Бромкриптином отмечено утолщение тканей, то это еще больше усложнит проведение операции. Операция может быть проведена только в специализированной клинике. - Народное лечение гиперпролактинемии у женщины и ее симптомов рекомендовано в виде дополнительного средства к основному лечению, назначенному врачом после тщательного обследования. Однако, так как пролактин – это гормон стресса, то использование травяных настоев, действие которые направлено на успокоение человека и улучшение сна, может быть очень полезным. К травам для таких настоев можно отнести пустырник, валериану, мелиссу, шишки хмеля, зверобой.

Соблюдение дневного режима, полноценный ночной сон и отдых, умеренные физические нагрузки – являются обязательными дополнительными мерами к лечению гиперпролактинемии у женщины и ее симптомов.
Рекомендован также отказ от курения, употребления алкоголя, крепкого кофе и черного чая.
к содержанию ↑Последствия гиперпролактинемии
Как и любое заболевание, гиперпролактинемия у женщины имеет ряд негативных последствий, особенно при неправильном лечении симптомов.
К осложнениям можно отнести:
- Недостаточность различных органов эндокринной системы (в том числе гипофиза). Если такое осложнение проявляется, то необходимо обязательное медикаментозное поддержание деятельности щитовидки или надпочечников;
- Сдавливание зрительного нерва. Если зрение быстро снижается, то в таких случаях показано удаление сдавливающей опухоли.
- Остеопороз, как осложнение, возникает при отсутствии адекватного лечения гиперпролактинемии у женщины и ее симптомов;
- Преобразование доброкачественной опухоли в злокачественную требует срочной госпитализации пациентки и назначения лучевой терапии или хирургической операции.

Профилактика
Каких-либо специальных профилактических мер для предотвращения симптомов гиперпролактинемии у женщины не существует. Нет необходимости также в установлении каких-либо диет. Скорее, необходимо сбалансировать эмоциональные и физические нагрузки.
К абсолютным противопоказаниям можно отнести использование оральных контрацептивов с эстрогенами – именно они могут служить фактором повышения уровня гормона у женщины в крови.
Применение внутриматочных спиралей в качестве противозачаточного средства также может служить причиной гиперпролактинемии у женщины, а также появления симптомов. Это объясняется излишним и постоянным воздействием на эндометрий, что влечет за собой негативные последствия в виде повышения уровня концентрации гормона у женщины в крови.
к содержанию ↑Заключение
Прогнозы при лечении гиперпролактинемии у женщины крайне благоприятны. После прохождения полного курса лечения женщина может вести обычный образ жизни и планировать беременность.
Женщины с пролактиномой гипофиза должны находиться на диспансерном учете у эндокринолога для предупреждения рецидивов заболевания.
ogormone.com
Лакторея
Лакторея (Incontinentia lactis). Это - признак атрофии, слабости или паралича сфинктера на почве травм, воспалительных процессов в молочной железе, Рубцовых разращений или новообразований в сосковом канале. У некоторых коров лакторея появляется периодически в стадии возбуждения. Клинические признаки. Проявляются самопроизвольным выделением молока при задержке доения, особенно по возвращении с пастбища. Молоко выделяется каплями или струйками; начинает вытекать при обтирании вымени в процессе подготовки к доению. При пробном доении молоко выделяется из цистерны широкой струей, не встречая сопротивления со стороны сфинктера.
Прогноз при понижении тонуса сфинктера благоприятный; при параличах, рубцах и новообразованиях - очень сомнительный.
Лечение. При слабости сфинктера хороший эффект получают от массажа верхушки соска путем катательных движений между большим, средним и указательным пальцами. Массировать необходимо регулярно каждый сосок после доения в течение 10-15 мин. Для стимуляции сфинктера пользуются 1 - 2%-ной йодной мазью.
Иногда положительные результаты дает применение коллодийного колпачка. Для этого тщательно, досуха протертую верхушку соска после каждого доения погружают на 1 с в эластический коллодий. Образующаяся пленка в виде колпачка механически препятствует вы-делению молока и, кроме того, тонизирует сфинктер соска и способствует удержанию молока.
Для возбуждения парализованного сфинктера и механического уменьшения просвета молочного канала применяют также заволоку: под кожей вокруг соскового канала несколькими стежками проводят тонкую увлажненную 5%-ным раствором йода лигатуру, которой, как кисетным швом, слегка стягивают сосок. Перед закреплением узла в просвет канала вставляют толстый зонд или молочный катетер. Через 9-10 сут лигатуру снимают. Механическое раздражение, наступающее под влиянием лигатуры, способствует регенерации мышечно-нервных элементов и повышению тонуса сфинктера; кроме того, образующиеся в области шва нежные рубцы механически уменьшают просвет канала. Последний фактор может играть и отрицательную роль, выражающуюся излишним стягиванием соска и возникновением тугодойности. Для ее устранения иногда приходится применять операцию расширения соска. Для сужения соскового канала бывает достаточно 1 - 2 узловатых швов, захватывающих только 1/4 окружности верхушки соска.
При рубцах и новообразованиях делают пластическую операцию (иссекают и накладывают швы с укреплением в канале молочного катетера). При сильном расслаблении сфинктера приходится надевать на кончик соска резиновое кольцо, которое во избежание некроза не должно сильно перетягивать сосок.
Подробности Раздел: Гинекологические болезни животных Просмотров: 8424zoovet.info
причины, симптомы и лечение, синдром аменореи при нормальном пролактине
Галакторея – выделение молока из груди женщины, которое не связано с лактацией. Количество таких выделений может быть разным: иногда женщины замечают на своем нижнем белье небольшие пятна, в других же случаях – молоко вытекает в гораздо большем объеме. Галакторея может быть как одно-, так и двухсторонней. Обычно такое явление встречается у женщин детородного возраста. Статистика ВОЗ показывает, что 20% представительниц слабого пола в течение всей жизни сталкивались с этим заболеванием. Рассматривать выделения из сосков как галакторею можно как минимум через 6 месяцев после последнего кормления.
Причины
Галакторея – заболевание, которое вызвано повышением содержания пролактина в сыворотке крови. Пролактин – гормон, который вырабатывается гипофизом. Повлиять на его выработку в большом количестве могут следующие факторы:
- Употребление гормональных препаратов и пищи с лактогенным действием.
- Формирование доброкачественной опухоли в гипофизе или гипоталамусе.
- Резкие скачки уровня гормонов щитовидной железы.
- Поликистоз яичников.
- Заболевания надпочечников, при которых увеличивается выработка кортизола.
- Воспалительные процессы в почках.
- Чрезмерное раздражение груди.
- Заболевания печени или печеночная недостаточность.
- Повреждения симпатических и парасимпатических нервов.
- Хирургические вмешательства на спинном мозге.
Симптомы
Распознать галакторею несложно – вы сразу же заметите выделения из сосков, которые могут оставаться на нижнем белье или же появляться при небольшом надавливании на молочную железу. Обычно они зеленоватого или желтоватого цвета, не имеют запаха.
Кровянистые выделения из сосков не являются галактореей, однако также требуют немедленного обращения за медицинской помощью.
Распознать заболевание можно по следующим признакам:
- Увеличению молочной железы в размерах.
- Частым головным болям.
- Появлению проблем с кожей.
- Резкому снижению остроты зрения.
- Снижению полового влечения.
Аменорея при галактореи
Аменорея при галактореи – отдельное заболевание, которые характеризуется отсутствием месячных и появлением выделений молока из груди. Процесс никак не связан с грудным вскармливанием. Обычно такое явление диагностируется у женщин 25-30 лет, у более молодых или пожилых женщин синдром аменореи-галактореи встречается редко. Причиной таких изменений в организме является гиперпролактинемия – явление, при котором количество пролактина в крови значительно превышает норму. Спровоцировать это заболевание может выработка в большом количестве эстрогена или в недостаточном – гормонов щитовидной железы.
Галакторея при нормальном пролактине
Галакторея при нормальном уровне пролактина обычно возникает из-за образования злокачественных опухолей в груди. В таком случае регулярные выделения из сосков сопровождаются болевыми ощущениями в молочной железе, ухудшением общего состояние организма, общей слабость. Спровоцировать такое явление также могут заболевания щитовидной железы или яичников, почечная недостаточность, расстройства психического здоровья, недавние хирургические операции на груди или спинном мозге и бронхогенный рак.
Диагностика
Выявить галакторею достаточно просто. Для этого достаточно провести визуальный осмотр молочных желез. После этого врачу необходимо собрать подробный анамнез: узнать дату последней менструации, характер кровотечений, наличие серьезных заболеваний со стороны репродуктивной системы. Также необходимо исключить или подтвердить наличие беременности, оценить функции почек и печени. Диагностика при галактореи включает следующие мероприятия:
 Биохимический анализ крови.
Биохимический анализ крови.- Анализ крови на гормоны.
- Исследование выделений.
- Маммография.
- Ультразвуковое исследование молочной железы, органов брюшной полости и малого таза.
- Компьютерная томография головного мозга.
- Магнитно-резонансная томография.
Лечение
В основе лечения галактореи лежит избавление от влияния факторов, которые провоцировали выделения из сосков. Также оно направлено на снижение уровня пролактина в крови. Если после диагностики врач установил у вас гипоталамическую опухоль, вам назначат медикаментозную терапию. Она сопровождается соблюдением специальной диеты, проведении физиотерапевтических процедур, рефлексотерапии, а также занятия лечебной физкультурой. На запущенных стадиях на галакторею воздействуют при помощи лучевой терапии. Также для лечения этого недуга применяют:
- Хирургическое вмешательство, во время которого удаляется опухоль.
- Проведение химиотерапии.
- Прием препаратов для стимуляции центральных и периферических рецепторов.
- Прием препаратов, в основе которых гормоны щитовидной железы.
В зависимости от того, каким нарушением обусловлена галакторея, лечение может проводиться терапевтом, нейрохирургом или же эндокринологом. Для увеличения эстрогенов в крови врачи назначают стимулирующие препараты. После этого у женщины исчезают выделения из сосков, повышается вероятность беременностей, снижается риск образования проблем с опорно-двигательным аппаратом. При игнорировании медикаментозного лечения формируются осложнения, которые требуют хирургического иссечения молочной железы
Прогноз
Галакторея на начальных стадиях отлично поддается медикаментозной терапии. После этого у вас не возникнет никаких последствий или осложнений. Если вовремя не приступить к лечению, велик риск развития мастита, бесплодия или снижения остроты зрения.
Профилактика
Как таковой профилактики галактореи не существует – дело в том, что точных причин образования этого заболевания выявлено не было. Чтобы защититься от этого явления, женщина должно внимательно относиться к состоянию собственной груди. Также не забывайте регулярно проходить медицинские осмотры у гинеколога и маммолога. Постарайтесь не стимулировать молочные железы и подобрать подходящее нижнее белье. Не забывайте регулярно осматривать свою грудь. Если вы заметили какие-либо выделения из сосков, незамедлительно обратитесь к лечащему специалисту.
www.ginomedic.ru
cимптомы и лечение. Журнал Медикал
Гиперпролактинемия – состояние, при котором повышено содержание гормона пролактина в крови. Возникновение такой ситуации возможно как в норме (физиологическая гиперпролактинемия), так и при патологии, которая в иных случаях может оказаться предвестником тяжелых заболеваний.
Для понимания проблемы стоит в первую очередь обратиться к нормальной физиологии и разобраться что такое пролактин, откуда он берется и какова его роль в организме женщины?
 Человеческий пролактин – это белковый гормон, состоящий из 198 аминокислот, вырабатываемый в трех формах: малой – в самом большом количестве, средней и большой (моно-, поли- и димеры). Основной функцией этого гормона является регуляция лактации.
Человеческий пролактин – это белковый гормон, состоящий из 198 аминокислот, вырабатываемый в трех формах: малой – в самом большом количестве, средней и большой (моно-, поли- и димеры). Основной функцией этого гормона является регуляция лактации.
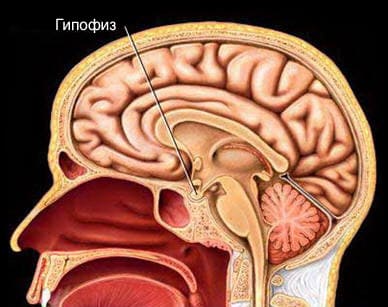
Пролактин выделяется аденогипофизом, а точнее заднебоковой его частью. Гипофиз (или питуитарная железа) представляет собой как бы нижний «придаток» головного мозга, располагаясь на его основании, и вместе с гипоталамусом играет роль главной регулятора эндокринной системы (или главного эндокринного органа). Гипофиз тесно связан с гипоталамусом и контролируется им. В нем разделяют две части – адено- и нейрогипофиз.
В нейрогипофизе вырабатываются такие вещества как: вазопрессин – гормон, регулирующий обратное всасывание жидкости в почках; окситоцин – необходим для нормального месячного цикла, беременности, родов.
В аденогипофизе вырабатываются: соматотропный гормон – гормон роста; тириотропный гормон – регулирует деятельность щитовидной железы и т.д. В том числе, здесь же формируется и пролактин.
Контроль выделения пролактина осуществляется за счет действия дофамина – вещества вырабатываемого гипоталамусом. Оно способно подавлять секрецию пролактина, и контролировать его на определенном уровне.
Норма пролактина
В норме в крови среднее содержание пролактина не больше 15 нг/мл, секретируется импульсами, в среднем бывает до 14 выбросов в сутки. Максимальных значений он достигает между 5:00 и 7:00 утра, минимальных – через несколько часов после пробуждения (именно в это время берут кровь для исследования). Когда женщина начинает кормить грудью, раздражение рецепторов в области соска передается в головной мозг, гипоталамус начинает выделение пролактин-рилизинг факторов, которые в свою очередь способствуют выделению большого количества пролактина гипофизом (больше обычной нормы в 15 нг/мл). Кроме того, на секрецию пролактина влияют уровни эстрогенов, тиреоидных гормонов и некоторые другие. Нарушение на любом из уровней регуляции может повлечь к повышенному выделению пролактина. Уровень гормона может повышать также физическое и эмоциональное напряжение, исследование, прием препаратов.
Нормы содержания пролактина в крови определяются в нг/л (нанограмм/литр) и в мМЕ/л (международные мили-единицы/литр). Однако, чаще встречаются измерение в нг/л. Наиболее распространены следующие нормы:Взрослые женщины 64 – 395 мМЕ/л или от 1* до 27-29 нг/млВзрослые мужчины 78 – 380 мМЕ/л или от 1* до 18 нг/мл* - По данным других авторов уровень пролактина должен быть не ниже 10 нг/мл.Кроме того, уровень пролактина у женщин считают и по фазам цикла:Фолликулярная 252 – 504 мМЕ/л 4,5 – 33 нг/лПериовуляторная 361 - 619 мМЕ/л 5 – 42 нг/лЛютеиновая 299 – 612 мМЕ/л 4,9 – 40 нг/л
Все эти нормы очень относительны.
К основной функции пролактина, как уже говорилось выше, относится обеспечение нормального процесса кормления ребенка материнским молоком. Кроме того, пролактин необходим для торможения овуляторного цикла и «удлинения жизни» желтого тела – способ организма женщины предохраняться от беременности в момент кормления; способствует росту молочных желез; имеет обезболивающий эффект; способствует наступлению оргазма и т.д. Есть даже предположение о его участии в иммунном контроле.
Причины гиперпролактинемии:
К основным причинам гиперпролактинемии относятся:
1. Физиологические А. Новорожденность Б. Раздражение сосков В. Беременность, весь послеродовый период (у некормящих матерей – от 1 до 7 суток) Г. Прием пищи, сон, стресс, половой акт.
2. Патологические А. Патология гипоталамуса и ножки гипофиза (синдром пустого турецкого седла, кисты, опухолевые поражения, нейросифилис, гистиоцитоз Х, саркоидоз, туберкулез, механические повреждения) Б. Патология гипофиза • Аденома гипофиза (пролактинома, соматотропинома, кортикотропинома, гормонально неактивная аденома) • Краниофарингиома • Гипотиреоз первичный • Метастазы злокачественных опухолей • Саркоидоз, туберкулез В. Большие операции, общая анестезия Г. Патология грудной клетки (ожог, опоясывающий лишай) Д. Цирроз печени Е. Хроническая почечная недостаточность – у 20-75% женщин. Уровень нормализуется при трансплантации почки.
3. Прием лекарственных препаратов А. Блокаторы дофаминовых рецепторов Б. Средства, снижающие уровень дофамина (метилдофа, резерпин, эстрогены, верапамил и т.д.) В. Фенотиазины (тиоксантены, бутирофеноны, амоксапин и т.д.) Г. Оральные контрацептивы
Функциональная гиперпролактинемия нередко наблюдается у женщин с различными гинекологическими заболеваниями, в частности при эндометриозе, миоме матки, воспалительных процессах. Это объясняется постоянным раздражением интерорецепторов при патологическом процессе и импульсацией в ЦНС, как бы состоянием хронического эндогенного стресса.
В последние годы выделяют так называемую транзиторную гиперпролактинемию, часто сопутствующую бесплодию, что проявляется лютеолитическим эффектом пролактина на желтое тело. Функциональная гиперпролактинемия отмечается примерно у трети женщин с СПКЯ, что обусловлено нарушением дофаминергического контроля не только синтеза и выделения ГнРГ, но и ПРЛ. Кроме того, хроническая гиперэстрогения при СПКЯ оказывает стимулирующий эффект на синтез пролактина. И, наконец, хорошо известен факт клинического эффекта терапии бромкриптином при нормопролактинемии, что связано с повышением уровня биологически активного иммунонереактивного пролактина.
Механизм нарушения репродуктивной функции на фоне гиперпролактинемии:
- в гипоталамусе под влиянием пролактина уменьшается синтез и выделение ГнРГ и, соответственно, ЛГ и ФСГ за счет снижения чувствительности гипоталамуса к эстрогенам;
- в яичниках пролактин тормозит гонадотропинзависимый синтез стероидов, снижает чувствительность яичников к экзогенным гонадотропинам, снижает секрецию прогестерона желтым телом.
Описанные выше причины показывают то, насколько велик ряд причин, вызывающих гиперпролактинемию. Самыми частыми причинами остаются микропролактиномы (доброкачественная опухоль гипофиза, размером менее 1 см) и гиперплазии гипофиза. Микропролактиномы редко растут и превращаются в макропролактиному. Рационально разобрать их. В большинстве остальных случаев гиперпролактинэмия играет второстепенную роль и устраняется вместе с устранение основной патологии. Так, отмена лекарственного препарата при лекарственной гиперпролатинемии или нормализация функции щитовидной железы при гипотиреозе, как правило, сразу же способствует нормализации ситуации.
Симптомы гиперпролактинемии:
К основным симптомам гиперпролактинемии относятся:
1. Аменорея (нет месячных) – примерно в 15% случаев. Наблюдается ановуляция и прекращение менструаций и, как следствие, проблемы с зачатием. Пациентки жалуются на то, что не могут забеременеть длительное время. 2. Галакторея – патологическое самопроизвольное истечение молока из молочных желёз вне связи с процессом кормления ребёнка. Несмотря на то, что данный симптом считается наиболее характерным, уровень пролактины у половины пациенток с галактореей оказывается нормальным и количество отделяемого из груди (от капель молозива при надавливании до самопроизвольного истечения молока) не напрямую зависит от цифр пролактина. Это может быть связано с тем фактом, что гиперпролактинемия была преходящей, но привела к стойкой галакторее.3. Сухость влагалища, диспареуния (болезненный половой акт), снижение либидо. При длительном течении возможно развитие остеопороза.4. Ухудшение зрения – является следствием увеличения в размерах опухоли гипофиза, сдавливающей зрительные нервы. 5. Задержка полового развития - необходимо так же проверять уровень ТТГ.6. Возможно сочетание гиперпролактинемии с гиперандрогенией – в следствие усиления выделения пролактина усиливается деятельность ткани надпочечников. 7. Кроме того, гиперпролактинэмия может возникать и у мужчин. Она ведет к снижению либидо и импотенции.
2. Галакторея – патологическое самопроизвольное истечение молока из молочных желёз вне связи с процессом кормления ребёнка. Несмотря на то, что данный симптом считается наиболее характерным, уровень пролактины у половины пациенток с галактореей оказывается нормальным и количество отделяемого из груди (от капель молозива при надавливании до самопроизвольного истечения молока) не напрямую зависит от цифр пролактина. Это может быть связано с тем фактом, что гиперпролактинемия была преходящей, но привела к стойкой галакторее.3. Сухость влагалища, диспареуния (болезненный половой акт), снижение либидо. При длительном течении возможно развитие остеопороза.4. Ухудшение зрения – является следствием увеличения в размерах опухоли гипофиза, сдавливающей зрительные нервы. 5. Задержка полового развития - необходимо так же проверять уровень ТТГ.6. Возможно сочетание гиперпролактинемии с гиперандрогенией – в следствие усиления выделения пролактина усиливается деятельность ткани надпочечников. 7. Кроме того, гиперпролактинэмия может возникать и у мужчин. Она ведет к снижению либидо и импотенции.
Галакторея – наиболее характерный симптом гиперпролактинемии.
В последние годы показано, что у 30-40% женщин с гиперпролактинемией повышен уровень надпочечниковых андрогенов — ДЭА и ДЭА-С. Доказано, что их уровень снижается на фоне лечения бромкриптином. В сетчатой зоне коры надпочечников были найдены рецепторы к пролактину; кроме того, гиперпродукцию андрогенов можно объяснить общностью гипоталамической регуляции пролактин-секретирующей и АКТГ-секретирующей функции гипофиза. Снижение уровня ПССГ объясняют непосредственным влиянием пролактина на печень, где они синтезируются.
Из других эффектов пролактина интерес представляет его диабетогенное действие, связанное с непосредственным стимулирующим влиянием пролактина на β-клетки поджелудочной железы, что может привести к развитию периферической инсулинорезистентности, яичниковой гиперандрогении и формированию СПКЯ. Кроме того, пролактин способствует деминерализации костной ткани путем подавления секреции кальцитонина, а также снижения синтеза эстрогенов в яичниках. Поэтому у женщин с гиперпролактинемией имеется риск развития остеопороза.
Диагностика гиперпролактинемии:
После сбора анамнеза и детального выяснения жалоб пациентки врач, как правило, проводит следующие диагностические мероприятия:
1. Забор крови на определение уровня гормона в крови – осуществляется на 5-8 день цикла, с 9 до 12 часов утра натощак, после полового воздержания накануне. При обнаружении повешенного уровня – берут 3х кратно, для исключения ошибки. Верхней границей нормы может служить показатели от 15 до 25 нг/мл (в разных лабораториях по разному).
2. Определение уровня гормонов щитовидной железы – изменение их уровня может говорить о наличии патологии в той области гипофиза, где продуцируется пролактин. Как говорилось выше, формирование тириотропного гормона происходит на уровне аденогипофиза. Для гипотиреоза характерно изменение поведенческих реакций (апатия, безразличие, ухудшение памяти), что связано с резким снижением обменных процессов в ЦНС, являющимся результатом уменьшения концентрации тиреоидных гормонов. Отмечается также резкая слабость, утомляемость с нарушением трудоспособности, отеки, сухость кожных покровов, ломкость ногтей и выпадение волос, запоры. Иногда первым проявлением гипотиреоза является спонтанная галакторея с различными нарушениями менструального цикла, по поводу которых пациентки обращаются к гинекологу. Решающая роль принадлежит исследованию гормонов крови, при котором отмечается повышение ТТГ и снижение тиреоидных гормонов — Т3 и Т4 на фоне повышенного или нормального уровня ПРЛ.
3. Пробы с метоклопромидом и тиролиберином (антагонисты дофамина).
При введении метоклопромида (10мкг в кровь с определением уровня пролактина на 0, 15, 30, 60 и 120й минутах исследования) уровень пролактина в норме увеличивается в 10-15 раз, тогда как при патологии он стабилен. При физиологической гиперпролактинемии уровень продолжает расти.
При введении тиролиберина (200-250 мкг одномоментно с измерением уровня пролактина на 0, 15, 30, 60, 120й минутах исследования) так же можно уточнить характер гиперпролактинемии, так как в случае вызванной другими (не гипофизарными) факторами уровень пролактина значительно выше, чем при пролактиноме, при которой после введения тиролиберина уровень пролактина ниже.
Следует заметить, что эти пробы утратили свою важность в связи с появлением более совершенных методов компьютерной диагностики.
4. Краниограмма (рентгеновский снимок черепа в 2-х проекциях) – благодаря этому возможна диагностика турецкого седла (область расположения гипофиза в клиновидной кости черепа).
5. Исследование глазного дна и полей зрения обязательно в комплексе обследования женщин с гиперпролактинемией, особенно при наличии олиго-, аменореи. Изменение сосудов глазного дна и/или битемпоральное сужение полей зрения на белый, красный, зеленый и синий цвета может указывать на наличие опухоли гипофиза, располагающейся над турецким седлом, супраселлярно.
6. Компьютерная томография (КТ) и магниторезонансная томография (МРТ) – на сегодняшний день МРТ является методом выбора для диагностики патологии гипофиза. КТ не показана женщинам, планирующим беременность.
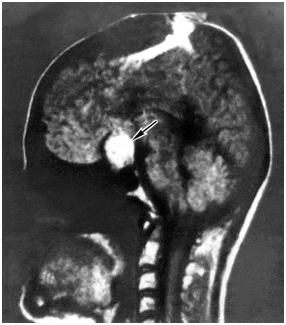
Пролактинома на томограмме
Размеры турецкого седла при микроаденомах нормальные. При небольших аденомах размеры турецкого седла составляют: 12-15 мм. сагиттальный и 10-12 мм. вертикальный, а при макроаденомах размеры увеличиваются до 15-17 и 12-14 мм. соответственно. Выявляется «пустое» турецкое седло.
Важно подчеркнуть, что проведения КТ и МРТ, равно как и краниографии имеет смысл только в том случае, если нет ранее диагностированной патологии со стороны других систем органов, одним из симптомов которой является гипрепролактинемия. Тоже справедливо и для приема медицинских препаратов – очевидно, что назначение дорогостоящих процедур не имеет смысла при наличии у пациента в анамнезе данных о приеме лекарственных препаратов, вызывающих гиперпролактинемию. Следовательно, в диагностике данного состояния значительную роль играет квалификация врача. Предпочтительнее всего посещение гинеколога-эндокринолога или эндокринолога, который в свою очередь может направить пациента к квалифицированному врачу-рентгенологу для качественной оценки снимков.
Трасвагинальная эхография, проводящаяся помимо специальных методов диагностики, помогает в дифференциальной диагностике с СПКЯ. Гиперпролактинемии свойственны МФЯ, которые характеризуются нормальными размерами и объемом с множеством фолликулов диаметром 4-8 мм., диффузно расположенных в строме.
Лапароскопия проводится женщинам с гиперпролактинемией и бесплодием при регулярном овуляторном менструальном цикле, так как у данного контингента женщин повышение ПРЛ не является причиной бесплодия и возникает вторично на фоне различной гинекологической патологии. При лапароскопии наиболее частой патологией является наружный эндометриоз, хронический сальпингит, спаечный процесс в малом тазе.
Клинико-диагностические критерии отдельных форм гиперпролактинемии
Функциональная гиперпролактинемияхарактеризуется отсутствием изменений турецкого седла на рентгенограмме и КТ при повышении уровня ПРЛ до 2000 мМЕ/л и положительных функциональных пробах. Менструальный цикл регулярный у 32% женщин, олигоменорея — у 64%. Галакторея выявляется примерно у 30% пациенток. Гиперпластические процессы эндометрия и молочных желез в 2 раза чаще, чем при опухолевом генезе гиперпролактинемии. У 80% пациенток выявляются сопутствующие патологические процессы: СПКЯ, наружный эндометриоз, воспалительные заболевания и спаечный процесс в малом тазе.
Для микроаденомы гипофиза характерно отсутствие изменений на рентгенограмме и наличие объемного образования в области гипофиза по данным КТ. Уровень ПРЛ — 2500-10000 мМЕ/л, функциональные пробы отрицательные. Нарушение менструального цикла по типу аменореи у 80% женщин, олигоменореи — у 20%. Частота галактореи доходит до 70%. Сопутствующая гинекологическая патология встречается в 15% случаев. Эффект терапии бромкриптином — до 85%.
Для макроаденомы гипофиза характерны патологические изменения на рентгенограмме: увеличение размеров, двухконтурное дно, признаки склерозирования, нарушения целостности контуров и/или расширение входа в турецкое седло. На КТ участки повышенной плотности в области гипофиза. Уровень ПРЛ выше 5000 мМЕ/л. Функциональные пробы отрицательные. Аменорея у 100% женщин, галакторея в 96% случаев.
При «пустом» турецком седле имеет место несовпадение клинико-рентгенологических и гормональных параметров. При уровне ПРЛ до 3000 мМЕ/л турецкое седло на рентгенограмме не изменено, а на КТ типичная картина «пустого» турецкого седла. Функциональные пробы отрицательные. Нарушение менструального цикла от олигоменореи до аменореи с галактореей или без таковой.
Лечение гиперпролактинемии
Медикаментозное лечение гиперпролактинемии
В первую очередь необходимо исключить первичный гипотиреоз, лечение которого проводится тиреоидными препаратами под наблюдением общего эндокринолога, на фоне такого лечения уровень пролактина, как правило, снижается.
При гиперпролактинемии, обусловленной микропролактинэмией или гиперплазией гипофиза, у больных, не планирующих в дальнейшем иметь детей, в отсутствие нарушений менструального цикла ограничиваются наблюдением. При нарушении менструального цикла у таких женщин показана заместительная гормональная терапия.
Основным препаратом для лечения гиперпролактинемии является полусинтетическое производное одного из алкалоидов спорыньи – бромкриптин (парлодел). Он подавляет секрецию пролактина, активизируюя дофаминовые рецепторы и выделение дофамина. Как правило, назначают по 1,25 мг/сут, затем каждую третью неделю добавляют по 1,25 мг/на ночь, и каждую 4 неделю 1,25 мг/утром под контролем пролактина в крови. Противопоказано при заболеваниях печени. Отмена препарата возможна через 2-3 года. Обязательно контроль УЗИ (6-12 мес. после нормализации уровня пролактина). Овуляция восстанавливается, как правило, на 4-8-й неделе лечения. Отсутствие беременности при восстановлении овуляторных менструальных циклов требует исключения перитонеальных факторов бесплодия при ГСГ или лапароскопии. Из побочных эффектов лечения парлоделом отмечаются слабость, головокружения, обмороки, запоры, заложенность носа, тошнота.
Кроме того, предложены схемы лечения следующими препаратами: лизурид, тергурид, каберголин (1 мг в неделю) – более длительное действие, метерголин и дигидроэргокриптин – меньше побочных эффектов, но и более низкая эффективность. Назначение препаратов проводится квалифицированным врачом-эндокринологом.
При макропролактиноме бромкриптин может значительно уменьшить размер опухоли (до 30% от исходного). МРТ при этом каждые 6 мес., т.к. образование может вновь увеличиться.
Применение бромкриптина при беременности короткими курсами, кормление грудью при этом не противопоказано. Установлено, что беременность на фоне лечения парлоделом у больных с микроаденомой гипофиза протекает благополучно. В период беременности обязательно наблюдение невропатолога и окулиста. Риска развития опухоли на фоне беременности можно избежать предварительным лечением парлоделом в течение года и более. Доказано, что лечение парлоделом на фоне беременности безопасно для матери и ребенка.
При функциональной гиперпролактинемии на фоне различных гинекологических заболеваний у женщин с бесплодием первоочередным должно быть лечение основного заболевания. После этого, при планировании беременности, можно назначать небольшие дозы парлодела (1,25-2,5 мг в день) под контролем ПРЛ крови и базальной температуры. У женщин с СПКЯ лечение парлоделом проводится на фоне стимуляции овуляции в дозе 1,25-2,5 мг в день и отменяется при наступлении беременности.
Лечение первичного гипотиреоза проводится совместно с эндокринологом; назначаются тиреоидные препараты: тиреоидин, L -тироксин или тиреокомб. Лечение, как правило, длительное и под контролем гормонов крови и общего самочувствия пациентки. Появление типичных признаков передозировки препаратов (сердцебиение, возбудимость, плаксивость, раздражительность, тремор и т. д.) требует снижения их дозы. На фоне лечения улучшается общее самочувствие, прекращается лактация и нормализуется овуляторный менструальный цикл. На фоне беременности обязательно продолжение приема тиреоидных препаратов, так как гипотиреоз является причиной неразвивающихся беременностей и пороков развития плода.
Хирургическое лечение при гиперпролактинемии
При неэффективности бромкриптина, а так же при стойком прогрессировании процесса (например, нарушение полей зрения) показано хирургическое лечение, которое, к сожалению, не исключает рецидивов заболевания. Оперативный доступ как правило осуществляется через носовые пазухи, с удаление патологической ткани. Операция проводиться в специализированном стационаре, квалифицированной бригадой хирургов, так как возможны серьезные осложнения: ранение внутренней сонной артерии, менингит, паралич глазодвигательного нерва и т.д. При этом, если принято решение о проведении операции, лечение бромкриптином прекращают, т.к. после него ткань уплотняется и это осложняет вмешательство.
Положительным эффектом хирургического лечения считают нормализацию уровня пролактина уже через 2 ч после операции и то, что в течение 40 дней тестируется овуляция.
Осложнения гипрепролактинемии:
1. Возможно развитие гипофизарной недостаточности, и как следствия, недостаточности органов эндокринной системы – при этом может понадобиться применение гормональной терапии, направленной на коррекцию недостаточности того или иного эндокринного органа – надпочечников, щитовидной железы и т.д.2. Сдавление зрительного нерва – проявляется уменьшением полей зрения, резким ухудшением и потерей зрения до устранения сдавливающего воздействия опухоли.3. Остеопороз – при длительном некорегированном процессе. 4. Возможное озлакочествление доброкачественных опухолей гипофиза – требует госпитализации в онкологический стационар, лучевого и оперативного (по возможности) лечения
Гиперпролактинэмия – это состояние, которое требует немедленного обращения к квалифицированному специалисту. Ни в коем случае не следует заниматься самолечением, самостоятельно назначать себе препараты и отменять их. Как указывалось выше, данное состояние может быть маркером большого количества патологических процессов, следовательно несвоевременное обращение к врачу может привести к плачевны последствиям.
Профилактика гиперпролактинемии
Мер специфической профилактики нет. Само состояние не требует каких-либо реабилитационных мероприятий и санаторно-курортного лечения.
Специфической диеты и правил питания нет. Образ жизни женщина может и должна вести обычный, любое психоэмоциональное и физическое перенапряжение недопустимо (см. выше).
Трудности представляет выбор метода контрацепции у женщин, прошедших лечение гиперпролактинемии и выполнивших генеративную функцию, поскольку наиболее популярные эстрогенсодержащие комбинированные оральные контрацептивы, повышающие пролактин, им противопоказаны. Кроме того, имеются данные, что на фоне внутриматочной спирали также наблюдается повышение пролактина, что связывают с постоянным раздражением рецепторов эндометрия. Исходя из указанного, методом выбора являются лапароскопическая стерилизация или оральные контрацептивы, содержащие чистые гестагены, а также пролонгированные — депо-провера, популярность которого невысока из-за побочных эффектов в виде ациклических кровянистых выделений.
Гиперопролактинемия у мужчин
Следует в двух словах коснуться и этого состояния. Гиперопролактинемия встречается у мужчин значительно реже, однако у мужчин причиной чаще всего служат макроаденомы гипофиза довольно «больших» размеров. Повышение уровня пролактина в крови, как правило, не намного выше 25-30 нг/мл. Когда цифры достигают 200 можно с уверенностью говорить об опухолевом процессе.
Наиболее частыми клиническими проявлениями гиперпролактинемии у мужчин служат: снижение либидо и импотенция, причиной которого сначала считают «психогенные факторы». Дифференцировать позволяет размягчение яичек, гинекомастия (припухлость груди). Кроме того, реже чем у женщин, однако все же возможен остеопороз. Лакторея бывает в 20-25% случаев. Грозным признаком является выпадение полей зрения – может говорить о росте опухоли.
Диагностика чаще всего та же, что была описана выше, с учетом особенностей мужского организма и данных анамнеза. Лечение, как правило, так же схоже, с оглядкой на вышеописанные особенности.
Прогноз при гиперпролактинемии
Прогноз при современных методах диагностики и лечения гиперпролактинемии благоприятный как для здоровья, так и для выполнения генеративной функции. Необходимо диспансерное наблюдение, особенно при пролактиномах гипофиза, для профилактики рецидива заболевания. С этой целью рекомендуют раз в год проводить компьютерную томографию, осмотр окулиста, два раза в год определять пролактин в крови.
Врач гинеколог-эндокринолог Купатадзе Д.Д
medicalj.ru
Гиперпролактинемия: причины, симптомы, диагностика, лечение

Повышение уровня гормона пролактина в крови вызывает состояние, известное как гиперпролактинемия, касающееся не только женщин, но и мужчин. Нормативное повышение данного гормона характерно для беременных женщин и в период грудного вскармливания, поскольку действие пролактина стимулирует выработку молока. По окончании кормления грудью содержание данного гормона в женском организме становится нормальным. Возникновение и развитие патологии происходит в случае увеличения уровня пролактина в другие периоды, когда отсутствует беременность и лактация.
Что такое гиперпролактинемия
При возникновении данной патологии гормон пролактин заметно концентрируется в крови в избыточном количестве. Его выработка происходит совместно с лютеинизирующими и фолликулостимулирующими гормонами. В этом процессе непосредственно участвует эндокринная железа гипофиза, являющегося центральным органом во всей эндокринной системе. С его помощью осуществляется регулировка работы других желез внутренней секреции, таких как щитовидная железа, надпочечники, яички и яичники.
Пролактин известен под названием молочного гормона, стимулирующего появление женского грудного молока в послеродовой период. Этот же гормон может образовываться и в мужском организме, только в значительно меньшем количестве. Вместе с другими гормонами пролактин оказывают влияние на регулировку половой жизни и размножения. Под его влиянием симулируется образование эстрогенов – женских половых гормонов, созревают яйцеклетки, происходит регулировка менструального цикла. В мужском организме начинает усиленно вырабатываться тестостерон, активизируется подвижность сперматозоидов.
Причины гиперпролактинемии
Уровень пролактина повышается под влиянием различных факторов. В связи с этим, гиперпролактинемия может быть физиологической и патологической. В первом случае патологические факторы не зависят от каких-либо заболеваний и затрагивают женщин с нормальным состоянием здоровья. Повышение уровня гормона пролактина может произойти в период сна, во время кормления, полового акта, при беременности и после родов. В некоторых случаях в качестве причин выступают повышенные физические нагрузки и стрессы.
Патологическая форма гиперпролактинемии проявляется в органическом и функциональном виде. Причинами органической патологии являются опухоли доброкачественного характера, поражающие гипофиз и способствующие вырабатыванию пролактина. Они отличаются различными темпами роста и размерами. В зависимости от этого проявляются симптомы той или иной опухоли.
При наличии функциональной гиперпролактинемии наблюдаются различные виды заболеваний. Среди них следует отметить гипотиреоз, связанный с недостаточностью функций щитовидной железы, а также цирроз печени и хроническую почечную недостаточность, синдром поликистозных яичников и другие болезни. Возникновению патологии способствуют травмы грудной клетки, операции, частые выскабливания маточной полости.
На повышение уровня пролактина оказывают большие дозы отдельных видов лекарственных средств. Среди них следует отметить антидепрессанты, нейролептики, гипотензивные средства, эстрогены, простагландины и пероральные контрацептивы.
В некоторых случаях уровень пролактина может повыситься без видимых причин, при наличии так называемой идиопатической формы, при которой повышается функция клеток гипофиза. Количество этих клеток остается на нормальном уровне или наблюдается их незначительное увеличение.
Симптомы гиперпролактинемии
Признаки данной патологии проявляются в первую очередь в зависимости от количества пролактина, содержащегося в крови. При дальнейшем развитии гиперпролактинемии может наступить задержка менструации. Иногда наблюдается ее полное отсутствие. Овуляционный цикл нарушается, из молочных желез регулярно выделяется молоко или молозиво. Данная патология в совокупности с серьезными нарушениями менструального цикла может стать одной из причин женского бесплодия.
Кроме того, молочные железы увеличиваются в размерах, развиваются аденомы или кисты. В некоторых случаях возможно перерождение доброкачественных образований в рак груди.
В мужском организме повышенное содержание пролактина связано с понижением тестостерона, содержащегося в крови. В конечном итоге снижается интерес к сексуальной жизни, то есть у мужчины понижается либидо. При дальнейшем развитии и прогрессировании заболевания созревание в яичках сперматозоидов угнетается, размеры мужских молочных желез могут увеличиться, что означает наличие гинекомастии. Поздние стадии патологии характеризуются развитием импотенции или бесплодием. При наличии таких признаков обращение к специалисту является обязательным не только для женщин, но и для мужчин.
Диагностика
Для более точного и правильного установления диагноза, определение пролактина в кровяной сыворотке может проводиться несколькими способами.
Основным методом считается проведение лабораторных исследований. Спонтанные уровни пролактина или связанные со стрессами определяются за три раза. С этой целью используются отдельные или объединенные порции крови.
Функциональное состояние щитовидной железы уточняется путем исследования уровня свободного тироксина, содержащегося в крови, а также тиреотропного гормона. Таким же образом исключается наличие гипотиреоза. Концентрация гонадотропинов, тестостерона и эстрадиола определяется в кровяной сыворотке на 5-7 день менструального цикла. Особое значение это имеет при наличии синдрома поликистозных яичников. При наличии гиперпролактинемии у мужчин, содержание гонадотропинов в крови может быть пониженным или нормальным.
Если результаты опросов и данные анализов исключают лекарства, как причину патологии, в этом случае предполагаются нарушения гипофиза или гипоталамуса, требующие дополнительных исследований. Проводится рентгенография черепа, различные виды томографии пораженных областей. Данные методы позволяют установить диагноз даже при размерах патологических образований, не превышающих 3-4 миллиметров.
Макроаденома гипофиза может вызвать нарушения зрения. Поэтому в обязательном порядке исследуется глазное дно и поле зрения – периметрия.
В случае необходимости исследуются матка и яичники у женщин и предстательная железа у мужчин с помощью УЗИ. Если синдром поликистозных яичников имеет биохимические и клинические признаки, используется специальный интравагинальный датчик. Исследование предстательной железы у мужчин происходит с помощью УЗИ с применением трансректального датчика, чтобы исключить хронический простатит.
Проведение лапароскопии показано при наличии гиперпролактинемии и бесплодия, если цикл менструаций регулярный. У таких больных чаще всего встречается киста яичников, наружный генитальный эндометриоз в малой форме, небольшие миомы, нарушенная проходимость труб, хронический сальпингит и спайки в малом тазу.
Лечение
Терапевтические мероприятия проводятся в соответствии с причинами, вызвавшими данную патологию. Тем не менее, вне зависимости от конкретных причин, конечная цель лечения заключается в нормализации секреции пролактина, снижении его уровня. Должны уменьшиться размеры аденомы гипофиза, корректируется лакторея и гипогонадизм, восстанавливается нарушенное зрение и функции черепных нервов.
Если причиной гиперпролактинемии стали различные лекарственные средства, то их дальнейший прием прекращается. После этого нарушения менструального цикла восстанавливаются через 4-5 недель. При отсутствии положительных результатов назначаются специальные препараты, например, леводоп, лизурид, парлодел, ципрогептадин. Данные средства оказывают комплексное терапевтическое воздействие. Уровень пролактина в крови становится нормальным, восстанавливается фертильность и менструальный цикл.
В некоторых случаях больным показано хирургическое вмешательство. Оно проводится при наличии микро- и макроаденом, нечувствительных к обычной медикаментозной терапии, а также в случае непереносимости лекарственных препаратов, при наличии прорастающих опухолей. В основном, гиперпролактинемия лечится методом аденомэктомии. Максимальный эффект достигается при удалении опухолей небольшого размера. Если уровень пролактина не нормализуется или не снижается через 10-15 дней после проведенной операции, вполне возможно неполное удаление аденомы. В этих случаях дополнительно назначаются агонисты дофамина или лучевая терапия.
ginekologiyainfo.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа