Расположение плаценты по передней стенке матки. Может ли подняться плацента
Может ли плацента подняться
Может ли плацента подняться
Экспертное УЗИ, включая
акушерской и гинекологической
патологии, рака органов
врача высшей категории
контурная пластика, и др.
дом 10, корпус 1
Понедельник — суббота 9.00-21.00;
Внимание! Вся информация, которая представленна на сайте медицинского центра Витамед, не может быть использована для самостоятельной диагностики и лечения. Статьи и публикации размещенные специалистами нашей клиники не могут служить заменой очной консультации врача.
Перепечатка информационных материалов с сайта запрещена без письменного согласия владельца.
Здравствуйте, Наталья! Центральное предлежание плаценты — это расположение плаценты, при котором внутренний зев матки полностью перекрывается плацентарной тканью. Так как в нижнем сегменте матки мышечный слой очень тонкий, и при росте матки происходит сильное его растяжение, то возникает опасность преждевременной отслойки плаценты. Так же эту опасность провоцирует давление массы плода на плаценту и маточный зев. Роды возможны только путем оперативного вмешательства (кесарево сечение). Но до родов необходимо соблюдать следующие рекомендации: исключить половую жизнь (во всех ее проявлениях), исключить физические нагрузки, носить дородовый бандаж. При возникновении мажущих кровянистых выделений из половых путей необходимо срочно обратиться к врачу (как правило в таких случаях сразу же госпитализируют и занимаются женщиной в стационаре). С уважением, врач акушер-гинеколог клиники.
Здравствуйте, Тина! Действительно, при обнаружении низкой плацентации у беременной женщины на ранних сроках беременности тревогу не бьют. Плацента имеет способность мигрировать до 30 недель беременности. Но, если к этому сроку край плаценты остается на расстоянии меньше 5-7 см от внутреннего зева, то докторами должен решаться вопрос об операционном методе родоразрешения (кесарево сечение). С уважением, врач акушер-гинеколог клиники. (мед.центр ВИТАМЕД , www.vitamed-mc.ru)
Добрый день,Вероника.Не стоит отчаиваться,при такам сроке по УЗИ у многих определяется предлежание плаценты,но с ростом матки плацента поднимается. Кроме постельного режима (по возможности), необходим половой покой, исключить подъем тяжестей, поход в сауны, бани, солярии, не принимать ванны. Госпитализация в Вашем случае не обязательна. С уважением, врач акушер-гинеколог клиники. (мед.центр ВИТАМЕД , www.vitamed-mc.ru)
Низкая плацентация при беременности
Беременность — это один из самых незабываемых и замечательных периодов в жизни каждой женщины. Во время ожидания чуда она чувствует шевеление своего маленького малыша внутри себя, мечтает, как она будет носить его на руках, целовать его. Ничего более прекрасного невозможно себе представить. Но беременность это еще и очень волнительный период, когда женщина как никогда беспокоится и особенно следит за своим здоровьем, для того, чтобы обеспечить всем необходимым своего малыша пока он развивается в ее утробе.
Плацента является главной защитой для малыша в период его внутриутробного развития. Плацента — это зародышевая оболочка, помогающая дышать и питаться малышу. Образуется плацента в маточной стенке, вокруг оплодотворенной яйцеклетки. В норме она образуется на дне матки. Бывает, что плацента может образоваться в нижней части матки – такое явление называют низкой плацентацией или предлежанием плаценты. Вот основные причины, почему яйцеклетка может внедриться в нижнюю часть стенок матки:
1. патологии матки;
2. болезни органов малого таза;
3. проблемы маточного развития;
4. беременная женщина преклонного возраста.
Яйцеклетка прикрепляется к нижней части, и если длина между зевом шейки и плацентой очень маленькая — менее 6-ти сантиметров, то диагностируется плацентация . Она зачастую встречается у женщин, которые рожают уже не первого ребенка. Это видно при проведении УЗИ. За положением матки очень внимательно наблюдают врачи, которые ведут беременность. УЗИ назначают обычно от 4 до 5 раз за весь период наблюдения беременной женщины.
Из-за того, что плацента находится очень близко к зеву, то она некоторую часть, а иногда даже полностью перекрывает отверстие. Из-за этого могут возникать кровотечения, отслоение плацентарной оболочки и даже выкидыш.
Но не стоит паниковать. На самом деле может произойти и такое, что во время беременности плацента может подняться и встать на свое обычное место – это может произойти в середине срока, а возможно и в конце беременности.
У женщин, которые страдают низкой плацентацией. обычно наблюдают пониженное артериальное давление. а также возможен поздний гестоз и ребенок может страдать от нехватки кислорода. Женщине нужно быть крайне осторожной, ей нежелательны физические нагрузки, переутомления, необходимо отказаться от секса. При больших нагрузках у нее может подняться давление в плаценте, что приведет к сильному кровотечению. Женщине совсем нельзя делать резких движений, даже садиться и ложиться нужно очень осторожно, на транспорте ездить только в самых необходимых случаях, чтобы лишняя тряска и давка в переполненных автобусах ей не повредили. При сидении врачи советуют ноги приподнимать немного, что значительно может улучшить кровообращение. Но если врач вдруг порекомендует лечь на сохранение, то сделать это необходимо.
Нужно внимательно следить и за своим организмом и за его сигналами, потому как может произойти отслоение плаценты, это происходит абсолютно безболезненно, поэтому если обнаружены на белье кровяные выделения. нужно сразу звонить своему врачу или в скорую помощь.
Предлежание плаценты может негативно повлиять на плод, потому как в нижнем маточном отделе не очень хорошее кровоснабжение сосудов, как в верхних, поэтому не исключено, что плод может получать недостаточное количество кислорода и необходимые питательные вещества.
Если срок для родов уже близок, а плацента все же не заняла свое правильное место, то не стоит беспокоиться, а довериться врачам. Если малыш находится головкой к зеву матки, то женщина сможет родить сама.
El diario personal
Более позитивно о низком предлежании плаценты. @ 17:43
Источник: сайт Rodi.Ru
Низкое расположение плаценты бывает очень часто в ранние сроки беременности, с увеличением срока беременности плацента поднимается. Что касается повышения тонуса матки и болевых ощущений — здесь важно не заниматься гипердиагностикой. Матка — это мышца. Обычно она находится в т.н. состоянии нормотонуса, но периодически бывает гипертонус (матка напрягается и твердеет). Это абсолютная норма. В норме до 10-15 раз в день тонус матки может повышаться. Таком образом улучшается кровоснабжение матки, приток крови к ребенку и обмен между материнской кровью и плацентой. Диагноз угрозы прерывания беременности можно поставить лишь в случае учащения спазмов (каждые 10-15 минут на протяжении более чем 1-2 часов) или при появлении кровяных выделений. На фоне лишних переживаний тонус матки может повышаться значительно чаще, поэтому необходимо принимать валериану. Такого чтобы ничего не болело — не бывает во время беременности. Рост матки и растяжение связок вызывает болевые ощущения, иногда — довольно острые. Если боли кратковременные и сами проходят, то лечение не проводится.
Консультант: врач акушер-гинеколог Зябликова Раиса Владимировна
Низко — это когда до 35мм, все остальное — норма. Так как матка будет еще расти, то и плацента еще поднимется. Причин для волнения нет. Тонус возникает у всех, чем ближе к родам, тем чаще — это тоже норма, и даже хорошо — матка готовится к родам.
Предлежание плаценты, действительно, не лечится. Единственное, что требуется — половой покой и исключение тяжелой физической нагрузки. Плацента может сама подняться с ростом матки. Повлиять на этот процесс каким-либо методом извне невозможно. При отсутствии кровяных выделений и признаков угрозы выкидыша предлежание плаценты не является показанием для госпитализации в 20 недель (только после 36 недель). Вероятность того, что плацента поднимется остается до конца беременности. Если к 38 неделям плацента не поднимется или будет расположена ближе, чем 2-3 см к области внутреннего зева, то это станет показанием к плановому кесареву сечению.
Консультант: врач акушер-гинеколог Зябликова Раиса Владимировна
Источник: форум Няня.ру
Из ответов форумчан.
Мне например до 30 недели все грозили кесаревым — тоже была низкая плацентация, а потом все нормализовалось. Рожать самой можно, если плацента минимум на 3 см отстоит от выхода из матки. У меня в начале беременности она вообще этот выход перекрывала частично, а на последнем УЗИ была уже на 5 см выше. Рожала сама. Так что не волнуйтесь, все еще поправимо.
Мне врач рекомендовала витамины Магне В6, потом все встало на место. Ну и естественно ничего тяжелого не поднимать, не толкать, по возможности больше отдыхать в лежачем положении.
У меня низко плацента была. Врач строго запретила заниматься любовью, поднимать тяжелое, долго не ходить, лучше полежать.
На 32 неделе на узи сказали-плацента поднялась! Рожала сама и все оки-доки =)
Я жутко переживала но как мне сказала врач 90 процентов из ста беременных к 28 неделе плацента поднимается. Только беречь себя нужно!
. на сроке в 18-19 недель делала узи — плацента была низко- 1,5 см от внутр. зева. Через неделю делала контрольное узи — поднялась до 3 см, что тоже низковато. Но врач сказала даже не заморачиваться — так как плацента мигрирует до 30 недель точно, если не до 35. Так что даже и не волнуйтесь.
у меня еще и головой вверх ребенок лежал — полный набор.
Действительно, при обнаружении низкой плацентации у беременной женщины на ранних сроках беременности тревогу не бьют. Плацента имеет способность мигрировать до 30 недель беременности. Но, если к этому сроку край плаценты остается на расстоянии меньше 5-7 см от внутреннего зева, то докторами должен решаться вопрос об операционном методе родоразрешения (кесарево сечение).
Когда край плаценты перекрывает внутренний зев — это называется полное предлежание плаценты. В 50% случаев плацента может мигрировать, т.е. подниматься. Миграция плаценты происходит, как правило, после 15-18 недель беременности и продолжается до 30-32 недель. Если край плаценты поднимается на 7см и более, относительно внутреннего зева, то самостоятельное родоразрешение возможно. Если плацента не проходит это расстояние, то роды возможны только путем кесарева сечения, так как плацента будет мешать в процессе родов плоду двигаться по родовым путям.
Вопросы специалисту о беременности
Может ли подняться плацента, если она перекрывает внутр зев на 20мм на 24 неделе беременности?
Отвечают эксперты:
Матка растет и происходит миграция плаценты – она немного поднимается. К 32 недели беременности ситуация может измениться в лучшую сторону, но это не касается полного предлежания плаценты.
Если вам поставлен подобный диагноз следует исключить любые физические нагрузки и половые акты, в таких случаях риск отслойки повышается еще больше. Если у Вас низкое расположение плаценты, то в этом случае не рекомендуют перелеты на самолете или длительные поездки.
Низкая плацента
Прошу принять меня в свои ряды. Читаю Вас давно, но пишу впервые.
Нам 16,5 недель. В последние 2 недели каменеет низ живота, особенно по вечерам, и ощущается дискомфорт и тяжесть именно внизу живота. В 12 недель поставили низкую плацентацию. Сегодня позвонила врачу, она предлагает лечь в больницу дней на 10, прокапать актовегин и обеспечить себе покой, мотивируя это тем, что мой активный образ жизни не дает плаценте возможности подняться.
Девочки, так ли это необходимо? Может ли плацента подняться сама и на каком сроке это обычно происходит?
Мне в свое время врач говорила, что плаценту реально поднять до 20 недели, потом бесполезно что-либо предпринимать. Месяц спала с поднятой в ногах кроватью (на высоту 2 кирпичей). Улучшение было значительное. Правда, не уверена, от положения кровати это произошло или само собой.
В 12 недель на УЗи было предлежание, в 14.5-плацента поднялась,ничего не делала.
я лежала в свое время 2 недели и капала актовегин
еще с подушкой под попой спала
мой совет — лучше полежать, а дальше решайте сами 🙂 удачи _)
не знаю как лучше — лежать в больнице или дома, но если активный образ жизни, то тогда объяснимы неприятные ощущения внизу живота и действительно хорошо бы активность снизить..
у меня тоже самое — поставили диагноз: предлежание хориона. прописали какие-то гомеопатические капельки, сказали, никакого спорта, не поднимать ничего тяжелее 2-х кило и спать с поднятыми ногами (я под них подушку подкладываю) — вот недельки через две пойду на второе узи (будет 18-19 недель) — посмотрим, как это все помогло!
у меня в 22 недели плацента была еще низко, а в 26 уже поднялась.
у знакомой ставили низкую плацентацию-ничего не пила, но с 20 по 36 носила бандаж.
плацента поднялась к последнему узи (где-то к 32 неделе)
для такого срока диагноз низкая плацентация вообще рановато, плацента еще сто раз будет расти и подниматься
Лучше лежать и капаться.
Что Вам так трудно 2 недели полежать? вреда не будет — а вероятность пользы большая. кстати — по два кирпича под ножки кровати рулят))))
странно все это в мозгах беременных происходит. мы до дыр зачитываемся аннотациями к лекарствам — пить или не пить, мы выбираем супер врачей для родов и платим за это бешеные деньги, а когда реально надо полежать в больнице — мы спрашиваем совета у таких же не желающих лежать там — и не ложимся..
а покоя нигде кроме больницы не будет.
«Лежать и капаться» можно и дома. Мне, например, уколы мама делала, а с врачом я каждый день созванивалась и она мое состояние мониторила.
Капельницы дома Вы сами себе ставить будете?
Отностельно хамоватых медсестер и прочего — так надо в нормальные роддома ложиться, а не абы куда.
Я говорю не про роддом, а про больницу, куда попадают на скорой. Роддом, безусловно, можно выбрать, предварительно его посетив и пообщавшись с врачами, а вот экстренные случаи никто не планирует, а иметь на примете несколько нормальных больниц на такой случай? Я, например, исследованием больниц не занималась и попала в одну из них по скорой. Впечатлений хватило настолько, что теперь я твердо уверена, что в подобной ситуации лучше лежать дома под контролем врача, который ведет беременность, и платить деньги медсестре, которая будет приходить домой и делать капельницы (если это действительно будет необходимо), чем еще раз попасть в такую больницу. Но это мое личное мнение.
ну, когда мама рядом, и других детей по близости не наблюдается — то без сомнения))))
а я вот сбегу от всех. сестры меня не так раздражают — как обязанности, которые я не могу выполнить, а кроме меня всем забить на все. ну я такая — да, неправильная. И бытовые проблемы всех — мне будут по барабану. ))))
У нас в 16 нед. была в области зева, к 24-м перешла на заднюю стенку, а сейчас в дне (в самом верху) сама не пойму, как она там передвигается.. (?)
САМА плацента не поднимется. Вы можете не ложиться в больницу, но вести тогда ОЧЕНЬ спокойный образ жизни дома и принимать, например, тот же актовегин.
неправда Ваша. Сама она не поднимается на поздних сроках — а в 16 недель она еще будет подниматься за счет роста матки, и будет недель до 26 точно. Так что низкая плацентация — это не диагноз на таком сроке, а особенность расположения. Зев не перекрывает? ну и ладно, просто ждем.
Так что перестраховки врачей «на всякий случай» стоит проверять консультациями у других врачей.
а лежка в больнице просто актовегином ни у кого еще не ограничивалась.
у меня и в мыслях не было никого пугать. я рассказываю все на своем опыте, а консультировалась я за время двух беременностей у многих врачей. и имхо считаю, что при беременности лучше перестраховаться. тем более, что касается актовегина, это разрешенный для беременных препарат и вреда он не нанесет. а если ждать. ну, можно и дождаться того, что зев перекроет. каждому свое
плацента все же не сползает 🙂 но в 16 недель о низком расположении говорить рано — да и актовегин, при всех положительных качествах, все же может (не всегда приводит — но может)привести к крупному плоду.
да, собственно, даже не в нем дело, а втом, что все, кто так попадает в патологию, не отделываются только актовегином.
про домашний отдых — хорошо, что сказали. а вот категоричное «сама не поднимется» — повторюсь опять же — в корне не верно. Может подняться недостаточно — но поднимется. просто потому, что матка растет.
про «не сползает» никто не говорил, просто потому, что в динамике, как я поняла, плаценту никто пока не наблюдал у автора.
а почему вот Вы именно к моему комменту прикопались изначально, мне не понятно. я, не являясь врачом, не претендую на истину в последней инстанции, хоть и говорю все со слов своих врачей. но и Вы вроде не врач.
почему бы было просто не высказать собственное мнение в отдельном комменте?
добрый день! у меня была абсолютно аналогичная проблема с плацентой на 12й неделе. Я посоветовалась с несколькими врачами и с акушеркой, и получила следующую информацию, которая, возможно, вам также будет интересна
1 — на 12 неделе в принципе преждевременно ставить такой диагноз, тк. плацента еще окончательно не сформирована на этом сроке ( только к 16 неделе доформируется)
2 — при предлежании плаценты важно знать по какой она стенке находится. плацента на передней стенке имеет больше шансов подняться чем по задней, т.к. матка спереди более активно растет (сзади она слегка ограничена костным скелетом)
3 — вчера приехала знакомая акушерка с акушерских курсов, из Англии. так вот она радостно сообщила, что там вообще избегают ставить такой диагноз до 3.. недели, т.к. матка постоянно растет. они считают, что морального вреда от такого диагноза больше чем физической пользы
4 — есть еще нелекарственные способы помочь плаценте.
у меня к 20 неделе она поднялась сама так высоко, что вопрос о предлежании уже не стоит.
+1 к последнему посту
только разве что не активным образом жить. а стараться себя таки поберечь!
У меня тоже ставили низкую плацентацию в районе 12 недель, матка по передней стенке. поднялась сама по себе, ничего не делала. ну разве что не прыгала до потолка:)
Девочки, спасибо всем за советы. Начала спать, подложив подушку под ноги. Тяжеловато, но привыкаю:) Видимо, ложусь в 32 роддом в понедельник. Надеюсь, что поможет!
Источники: http://beremennostrody9m.ru/placenta/mozhet-li-placenta-podnjatsja.htmlhttp://www.budumamoi.ru/faq.php?id=8138http://www.ljpoisk.ru/archive/103283.html
promother.ru
Плацента, на каком сроке поднялась? | LIFE | Беременность
- Главная
- Форум
- Архив
- Беременность
Открыть тему в окнах
-
У меня срок 15 недель, была на УЗИ, врач сказал, что плацента находится в области внутреннего зева, я не знаю перекрывает его или нет-не спросила. В предыдущую бер-ть еще на сроке 20 недель плацента доходила до края внутреннего зева, потом поднялась как нужно. У кого как было, на каком сроке поднималась?
-
у меня окончательно, хорошо поднялась только к 21 неделе.Вторая Б.
-
Она всю Б. может потихонечку подниматься. Сильно не переживайте, но мониторьте. Главное, чтобы к родам поднялась. У Вас заключение узи на руках? Если да, посмотрите, там должно быть написано, перекрывает внут. зев или нет.
-
В 17 недель была еще низко,а в 19 уже там где надо.
-
К 22 была в норме, в 17 еще низко.
-
девушки, а вы какой-нибудь особый режим соблюдали при предлежании плаценты? у меня она по задней стенке, краевой синус до внутреннего зева (так в узи написано). врач прописала половой и физич покой. но ведь физический покой - это не значит постельный режим? как лучше себя вести? просто Б первая, очень долгожданная, экошная. боюсь всего..
-
на узи в 16 и 19 нед. плацента доходила до внутреннего зева, на узи в 22 нед. уже поднялась на 6 см.
-
у меня к 33 неделям поднялась.
-
на 20 неделе были плохие показатели, а на 24 уже нормально поднялась ...ни переживайте, поднимется
-
я соблюдала только половой покой. А о физическом только мечтала, т.к. как раз переезжали на нов. квартиру. Поднялась неделе к 20-22, уже точно не помню. А поставили, что низко недель в 16-18. Как я поняла, она чаще всего поднимается, т.к. врач мне сразу сказала, что срок маленький, чтобы беспокоиться.
-
в 22 нед уже не ставили низкую плацентацию.
-
Во вторую Б начала подниматься после 28 недель(было предлежание) к 40 неделе поднялась на 2,5 см по задней стенке. Г рекомендовала половой покой и минимальные нагрузки, особо не соблюдала. ЕР на 41 неделе, все ок со мной и малышкой.
-
УЗИ то на руках, но там только написано, что в области внутреннего зева...Надо было самой спросить. Мне всегда раньше писали, где она, а когда стала подниматься, то на сколько см выше вн. зева.
-
Спасибо всем, кто ответил, буду надеяться, что поднимется. Я еще после УЗИ, купила Роды.ру, ну а там, конечно, статья про предлежание)), так вот в этой статье было написано, что кровотечения могут быть при предлежании, аж, с 16-й недели, вот я и напряглась(
eva.ru
Полное предлежание плаценты может ли подняться
Предлежание плаценты ли подняться
центральное(полное) предлежание плаценты
девочки, откликнитесь у кого такое было. в 23 недели узи показало полное предлежание плаценты, пл. по передней стенке переходит на заднюю. в 24 -25 недель положили в стационар на схранение до родов. в роддоме диагноз подтвердили, прописали препараты для расслабления матки. две недели я уже пролежала. сейчас 27 недель. врачь сказала, что будем через 2 недели контролировать перемещение плаценты. сказала, что возможно еще подниметься, я тоже надеюсь, но как-то не очень вериться. у меня такие вопросы: Как проходили беременность с таким диагнозом, до какого срока доходили, поднялась ли плацента, были ли кровотечения? Очень переживаю.
13 февраля 2011 — 23:03
Мне в 22 нед поставили предлежание, положили в стационар. Каждые 2 нед контролировали на УЗИ — ждали что поднимется плацента. Но, не дождались. Все это время лежала в 11 рд. был постельный режим — еду носили в комнату, носились со мной как с писаной торбой,где-то с 27-28 медель ставили уколы для созревания легких у ребенка на случай экстр родов. Когда он закрылся на мойку переехала в 8 рд.В 35-36 отпустили домой из 8 рд, плацента была в 1 см от зева — сказали не так это и страшно. Но через неск дней поднялось давление и уложили опять в 17 рд, там пытались поддерживать давление 10 дней, но в конце концов, после очередного скачка давления (это оч. опасно при предлежании) в 37-38 нед прокесарили. Малыш был немного недоношен 2770 47 см, но сейчас ему 2 и у нас все ОК! За все 4 мес уйти из больницы боялась, хотя чувствовала себя норм. Лучше перестраховаться! Врачи откровенно предупреждали, что если начнется кровотечение, то спасать будут мать. а не ребенка. Совет один — лежи в больнице под наблюдением!
13 февраля 2011 — 23:24
Вообще считается, что если плацента по передней стенке, она лучше поднимается, у меня по задней была, поднялась только к 28 неделям на 1 см от зева, а так прекрывала зев (в 20нед), правда на другую сторону не переходила. Ой, начиталась ужасов в инете по этому поводу, кошмар, лучше не читай, правда 1 раз наткнулась на мнение одного Г, что кровотечения случаются всего в 1% случаев с предлежанием, это и успокоило. Надо все ж тебе лежать в больничке, полное предлежание посерьезнее. А много ли см она переходит на зад. стенку? Вообще представь плаценту, ведь она там не сама по себе и мигрирует не потому, что захотелось ей, она срощена с маткой, матка вытягивается за счет роста дитя и вместе с собой оттягивает плаценту вверх, если немного она заходит за зев и не сильно там прикреплена, шанс есть, что поднимется.
12 октября 2011 — 22:57
девочки, откликнитесь у кого такое было. в 23 недели узи показало полное предлежание плаценты, пл. по передней стенке переходит на заднюю. в 24 -25 недель положили в стационар на схранение до родов. в роддоме диагноз подтвердили, прописали препараты для расслабления матки. две недели я уже пролежала. сейчас 27 недель. врачь сказала, что будем через 2 недели контролировать перемещение плаценты. сказала, что возможно еще подниметься, я тоже надеюсь, но как-то не очень вериться. у меня такие вопросы: Как проходили беременность с таким диагнозом, до какого срока доходили, поднялась ли плацента, были ли кровотечения? Очень переживаю.
У вас в итоге роднялось?
Девочки,вот стоило мне написать,что ничего не чувствую,как схватила камин ,пронеслась его 2 метра.
Предыдущая тема ЭКО в УКРАИНЕ. ЭКО в УКРАИНЕ. ЭКО в УКРАИНЕ.
Тромбофилия и беременность
Добрый день всем#33; Д димер был 635. 9 дней на фраксипарине 0,3 1 раз. Сегодня д димер 400 Ф.
Как приучить ребёнка есть самому ложкой?
Девочки, привет!Моему сыну 2.10, и он совершенно не ест сам ложкой. То есть он категорически ложк.
хочется жить. про нелюбимую работу.
Пришла сегодня реально с нелюбимой работы. Всего второй день и понимаешь, что это не твоё и перер.
после замершей: подскажите
Девочки, подскажите, пожалуйста, как быть: в понедельник меня почистили после замершей. Переживан.
Доброе утро. Верхние два теста — 8 дпо день и вечер. Нижний — 9 дпо утро Я очень переживаю что ут.
14 неделек#33; На всех планюшек заразный аппччччхиииии девчачий#33;#33;#33; Заражайтесь скор.
Беременность в зрелом возрасте, или Вторая молодость
Как гласит популярный в социальных сетях статус: «Сорок лет – интересный возраст: одна подруга ст.
Заразные чихи, кулачки и прочее.
Как здорово, что все мы здесь сегодня собрались. Нет, правда, здорово? Просыпаемся утром, открыва.
Предлежание плаценты: краевое, полное. Всегда ли КС?
Вот весьма и весьма интереснеько. Я в этой группе только из-за такого нюанса протекания моей второй беременности. Первые роды были естественные. При второй беременности (текущей) в 21 неделю на УЗИ было выявлено краевое предлежание плаценты (поэтому у меня была два раза кровомазания). Время вроде как еще есть — плацента ведь мигрирует вверх по мере роста матки — но это не 100%, что до родов она поднимется на необходимое расстояние от внутреннего зева матки. Очень хочу сама родить. Но если надо будет кесарить никуда не денешься тут. Очень хочется узнать — кто с этим сталкивался и чем все закончилось (ЕР или КС). -$
При полном предлежании плаценты, даже говорить нечего, это прямая дорога к КС. Это слишком опасно и для мамы и для ребенка. И еще не ясно для кого больше.
А при краевом. Во-первых, плацента, действительно, может подняться за время беременности. А кроме этого, делать КС или нет, зависит от процента перектырия плацентой родовых путей. Если больше 50%, то как и в первом случае КС, а если меньше, все зависит от умения врача. В принципе, такие роды можно принимать, а не направлять сразу на КС.
В этом случае конечно кесарево.
У меня было полное предлежание плаценты. И заметили это уже в процессе стимуляции. Сынуля до последнего головой двигал. Причем, я врачам говорю, что чувствую голову ребенка, а они говорят, что мне показалось, что это попка. И тут же — ребенок в головном предлежании. А когда они наконец засомневались — почему это ребенок в таз не опускается, и посмотрели меня — экстренное КС!
Последнее УЗИ делали в 24 недели. Было все ОК, плацента была расположена по задней стенке, предлежания не было.
У меня полное предлежание,4 месяца в роддоме на сохранении,не отпускали ни на выходные ни праздники,23 июля назначили плановое КС,а 22 в 20.00 я закровила.Срочное кесарево,вертикальный шов,у меня большая потеря крови,но в итоге все ОК,правда месяц ребенка на руки не разрешали брать
Ольга, плацента не может так опустится. Видимо тот кто делал вам УЗИ не туда смотрел. Если прилежание по стенкам и не затрагивает края, то она уже не опусится до полного предлежание. Мне это гинеколог объяснял, и я это очень хорошо помню
Поздравляем Танечку Рябинину с рождением дочки!
11 августа произошло это счастливое событие. Обошлось все без помощи КС (слава Богу, плацента поднялась )
Танечка, здоровья вам с дочкой и счастья!
У меня на сроке 22-23 недели обнаружили предлежание плаценты с перекрытием области внутреннего зева на 1,5 -2 см. К 38 неделе оставалось краевое предлежание плаценты. Мой врач рассматривала возможность проведения родов через естественные родовые пути. Но на УЗИ обнаружилось тройное обвитие пуповины и сомнения отпали.
Предлежание плаценты
П редлежание плаценты является патологией, при которой плацента располагается в нижних отделах матки по любой стенке, частично или полностью перекрывая область внутреннего зева. Считается, что частота возникновения данной патологии составляет в среднем от 0,1% до 1% от общего числа родов.
Девочки! Откликнитесь, у кого был похожий диагноз. Вчера сходила на плановое третье УЗИ. Вердикт печальный: предлежание плаценты. Почитала в Интернете информацию, что роды только через кесарево сечение (это еще цветочки), пишут, что вряд ли дохожу до срока, меня ждет маточное кровотечение из-за преждевременной отслойки плаценты. В послеродовом периоде часто развиваются осложнения, обусловленные постгеморрагической анемией и оперативными вмешательствами, создающими опасность септических послеродовых заболеваний. Очень часто в процессе родов случается кровотечение, что приводит к удалению матки. Я в шоке! И большая смертность матери и ребенка.
Плацента, вроде, мигрирует и поднимается почти до родов. У меня в первом триместре, частично, зев перекрывала, к окончанию беременности была в норме. Рожала сама. Одной подруге делали КС, у нее так и не поднялась, но все хорошо и все на месте. Не переживайте, берегите себя, не поднимайте тяжести, ложитесь на сохранение, если врачи скажут и все будет в порядке.
Я, конечно, надеюсь, что поднимется. Спасибо за ответ.
У меня на первом УЗИ, как мне сказали, было полное закрытие внутреннего зева. На втором УЗИ на 2,5 см плацента поднялась: скоро вот третье УЗИ, посмотрим, что там будет. Но диагноза такого не ставили, просто врач сказала, что если не поднимется, то это показания к кесареву сечению, успокоила, что у многих к родам плацента поднимается. У меня у подруги тоже был риск, но к концу родов все поднялось. Так что Булочка, не переживай раньше времени.
Как такое может быть: на первых двух УЗИ не говорили, а на третьем стало видно, что предлежание?
Плацента, и правда, поднимается, но это происходит в первом-втором триместре. Если у вас уже такой срок, то, вероятно, будет кесарево, что не страшно. Вам нужно ограничить физические нагрузки и половую жизнь до самых родов.
Нет, я не написала, мне говорили на втором УЗИ про предлежание. Я не предала огромного значения. Почему-то была уверена, что к сроку в 32 недели все будет хорошо.
Ну, в общем, если так, то честно, маловероятно, что она поднимется, поэтому лучше настраивайтесь на легкое кесарево и врача ищите соответствующего. Все пройдет хорошо.
Мне тоже поставили предлежание плаценты. Полностью закрыт внутренний зев. Булочка, я перелопатила много информации в сети. Прежде всего, вы успокойтесь. Не нервничайте. Выполняйте все предписания доктора. Настройтесь на то, что кесарево сечение именно у вас пройдет замечательно и никаких осложнений после него не будет. Все у вас будет хорошо! По-другому быть просто не должно!
Здравствуйте. Не надо так паниковать. Да, если предлежание плаценты на таком сроке, то вряд ли это изменится сильно к родам. А там полностью перекрывает зев или ничего не написано? Ужасов читать никаких не надо. Вам сделают КС планово, и все будет в порядке. Совершенно не надо паниковать, поверьте!
Написано, что перекрывает зев полностью. Девочки! Всем спасибо за ответы и поддержку! Буду настраиваться на хорошее кесарево, действительно, от настроя много что зависит.
Ну и ладно, тогда точно кесарево, и назначат все заранее, и все будет в порядке. Не волнуйтесь. При любых кровянистых выделениях — сразу к врачу!
Источники: http://www.babyplan.ru/blog/67236/entry-103465-tsentralnoepolnoe-predlezhanie-platsenty/, http://deti-mother.ru/detistat/efiig-turism1-miras1402950.htm, http://sovet.passion.ru/l.php/predlezhanie-platsenty.htm
Комментариев пока нет!
Избранные статьи
С чего нужно начинать планирование беременности
С чего нужно начинать планирование беременности? Если сейчас вы оказались далее.
Почему идут красные выделения во время беременности
Белые густые выделения без далее.
Как избавиться от дряблого живота после родов
Мы все хотим быть стройными, привлекательными, красивыми и здоровыми. далее.
Популярные статьи
Какой у вас был сахар при беременности
Беременность и повышенный сахар Девочки, очень срочно нужна консультация. У дочери 31-я неделя беременности, перебирает в весе. На прошлой неделе сдала.
Кровяные выделения после овуляции
Выделения после овуляции Какие выделения могут быть после овуляции Выделения после овуляции волнуют женщин не менее, чем в период.
Чем опасно полное предлежание плаценты при беременности
Плацента или детское место является основой полноценного развития плода вплоть до родов. В норме этот важнейший орган должен прикрепляться вблизи дна матки. Но в некоторых случаях плацента крепится рядом с ее шейкой, целиком перегораживая путь появления на свет новой жизни. Такое явление называют полным предлежанием плаценты.
Общая характеристика плаценты
Для того чтобы понять, насколько опасно полное предлежание, нужно разобраться в роли плаценты и механизме ее взаимодействия с организмом ребенка и матери.
Плацентарная ткань пронизана так называемыми ворсинками или мелкими сосудами. Они практически срастаются с маткой в месте прикрепления к ней плаценты. Это необходимо для обеспечения обмена веществ между матерью и ребенком. Из материнской крови малыш через пуповину получает питание и кислород, а через плаценту происходит выделение отработанных им веществ.
Плод развивается и растет, вместе с ним растет и матка. Она увеличивается в размерах от спичечной коробочки до «мешка» высотой в 35 сантиметров. Стенки матки очень эластичны и могут свободно растягиваться. Особенно это проявляется в нижней ее части, там, где находится шейка. Плацента же далеко не так податлива и растяжима.
Если у беременной наблюдается полное центральное предлежание плаценты, то увеличивающаяся матка «тянет» за собой плаценту, а та не успевает растягиваться за ней, так как не рассчитана на столь значительное увеличение размеров. Говоря медицинскими терминами, миграция плаценты при полном предлежании по сравнению с маткой замедленная. В результате происходит ее отслоение от стенки матки.
Причины возникновения
Специалисты считают, что все причины можно разделить на 2 категории — маточные и плодные.
Возникновение проблем подобного рода связано с тем, что плодное яйцо из-за аномалий эндометрия прикрепляется к матке не там, где ему положено.
Дефекты эндометрия наблюдаются по многим причинам, главными среди которых являются.
- Проведенные ранее инструментальные аборты, в том числе и самопроизвольные, с травмированием слизистой.
- Перенесенные воспаления или заболевания, вызвавшие деформацию матки — рубцы, миомы, секреторные нарушения.
- Атрофия слизистой.
- Эндометриоз.
- Патология развития матки.
- Ухудшение кровоснабжения матки из-за хронических заболеваний печени, почек и сердечно-сосудистой системы.
Вышеперечисленные факторы в большинстве случаев наблюдаются у женщин при повторных беременностях. Это вызвано накоплением проблем со здоровьем у этой категории беременных по сравнению с первородящими.
Эта категория причин патологии беременности связана с отклонениями в развитии плода. Точно сказать, почему происходит задержка в развитии плодного яйца на самых ранних сроках беременности невозможно.
Оно не успевает вовремя имплантироваться на маточный эндометрий, а в результате этого располагается не у дна матки, а вблизи ее шейки. В этом месте и закладывается плацента. Вероятность того, что в будущем она полностью закроет маточный зев, в этом случае практически 100%.
Чем опасно
Отклонения, которые встречаются при полном предлежании плаценты.
- Кровянистые выделения и кровотечения, вызванные разрывом плаценты с маткой. Появляются они в середине беременности. Кровотечения эти всегда наружные, без внутренних гематом, как правило, безболезненные и внезапные, чаще начинаются ночью. Их нередко провоцируют физические нагрузки, осмотр гинеколога или даже сильный кашель. Половую жизнь при полном предлежании плаценты (во избежание усиления кровотечений) желательно свести к минимуму или вовсе отказаться от нее уже на сроке в 25 недель.
Диагностика
Распознавание и постановка диагноза полного предлежания для дальнейшего наблюдения за ходом миграции плаценты может быть проведено уже в начале второго триместра беременности. Основывается оно на жалобах о периодически появляющихся безболезненных кровотечениях.
При помощи УЗИ можно установить положение плода. Низко стоящая плацента не позволяет ему опуститься в нижний отдел матки. Поэтому и на УЗИ, и при осмотре можно обнаружить, что предлежащая часть малыша находится выше входа в малый таз. Эти данные и позволяют диагностировать патологию.
Если же данное обследование не выявило отклонений расположения плаценты, тогда надо искать другие причины кровотечений. Это могут быть патологии в нижних отделах родовых путей.
Формы предлежания
Предлежание плаценты зачастую диагностируется в первой половине беременности. Различают следующие формы предлежания.
- Центральное — самое опасное из форм. Оно практически не дает шансов на дальнейшее улучшение положения и миграцию плаценты на безопасное расстояние по отношению к родовым путям.
- Частичное, когда зев на 2/3 загораживается задней стенкой, дает небольшой шанс, что положение в дальнейшем исправится.
- Краевое. При такой форме предлежания преграда составляет около 1/3 шейки матки. В этом случае обычно лишь незначительная доля беременностей заканчивается оперативным вмешательством. Детское место в дальнейшем самостоятельно отдаляется от зева и роды проходят естественным образом. Причем вопрос может ли краевое предлежание плаценты стать полным, будущих мам в этом случае беспокоить не должен. Они могут рассчитывать на благоприятное течение беременности.
Женщина с диагностированным предлежанием должна находиться под усиленным наблюдением лечащего врача. Для адекватного медицинского контроля будущей маме назначают регулярные анализы крови. При отрицательной динамике гемоглобина и обнаружении снижения свертываемости крови назначаются препараты железа, так как риск анемии и кровотечений очень высок.
Нужны также средства для улучшения кровоснабжения плода. Это Аскорутин, Курантил, витамин Е, фолиевая кислота, Трентал, Сорбифер, Феррум Лек и другие.
При кровянистых выделениях больных с таким диагнозом наблюдают в стационаре уже со срока свыше 24 недель. Даже при прекращении кровотечений постоянное наблюдение продолжается вплоть до родов.
При удовлетворительном состоянии беременной с этим диагнозом ей предписан постельный режим, препараты для снижения тонуса матки и общеукрепляющие средства — Гинипрал, Но-шпа, Папаверин, витамины. Кроме того, назначаются успокаивающие средства – корень валерианы, пустырник и другие. Беременным категорически противопоказаны слабительные.
Если кровотечения продолжаются, то также назначают инъекции магнезии, Магне В6 и другие препараты. При интенсивных и длительных кровотечениях направляют в отделение реанимации или интенсивной терапии.
Роды с подобным диагнозом
На 38 неделе беременным с диагнозом предлежание плаценты делают плановую операцию кесарева сечения. Дожидаться естественных родов в этом случае опасно из-за большого риска кровотечений вследствие отслоения плаценты.
Его применяют при:
- Центральном предлежании.
- Неполном с неправильным расположением плода.
- Рубцах на матке.
- Многоплодной либо многоводной беременности.
- Узком тазе.
- Первых родах в возрасте свыше 30 лет.
- Дополнительных рисках, связанных с прошлыми прерываниями беременности или операциями на матке.
- Постоянном и обширном кровотечении.
При других формах предлежания роды могут протекать естественным образом, но во избежание осложнений в роддоме должна быть готова детская реанимация и операционная для экстренного кесарева сечения. Благоприятными для естественного родоразрешения являются следующие обстоятельства:
- Отсутствие кровотечения или его прекращение после прокалывания плодного пузыря.
- Явные признаки готовности зева к родам.
- Нормальное протекание схваток.
- Правильное положение плода.
Стимулирование родов при этом не проводится. Плодный пузырь прокалывают уже при незначительном самостоятельном раскрытии шейки. Но если при этом кровотечение усиливается, то прибегают к ургентной операции.
После завершения родов (даже если они проходили физиологическим путем) роженица остается под наблюдением. У нее может длительно продолжаться кровотечение из-за пониженной сократительной способности матки в месте ее срастания с плацентой. Анемия и гипотония тоже отягощают послеродовое состояние.
При предлежании детское место часто не может самопроизвольно и целиком отслоиться от тела матки, поэтому после обследования приходится под наркозом делать операцию по отделению последа. В редчайших случаях кровотечение по окончании кесарева сечения остановить невозможно и, чтобы спасти роженицу, приходится удалить матку.
Полное предлежание плаценты не приговор для материнства, а лишь предостережение к тщательному соблюдению всех рекомендаций специалиста, серьезной подготовке к родам и последующему щадящему режиму восстановления для молодой мамы.
центральное(полное) предлежание плаценты
Мне в 22 нед поставили предлежание, положили в стационар. Каждые 2 нед контролировали на УЗИ — ждали что поднимется плацента. Но, не дождались. Все это время лежала в 11 рд , был постельный режим — еду носили в комнату, носились со мной как с писаной торбой,где-то с 27-28 медель ставили уколы для созревания легких у ребенка на случай экстр родов. Когда он закрылся на мойку переехала в 8 рд.В 35-36 отпустили домой из 8 рд, плацента была в 1 см от зева — сказали не так это и страшно. Но через неск дней поднялось давление и уложили опять в 17 рд, там пытались поддерживать давление 10 дней, но в конце концов, после очередного скачка давления (это оч. опасно при предлежании) в 37-38 нед прокесарили. Малыш был немного недоношен 2770 47 см, но сейчас ему 2 и у нас все ОК! За все 4 мес уйти из больницы боялась, хотя чувствовала себя норм. Лучше перестраховаться! Врачи откровенно предупреждали, что если начнется кровотечение, то спасать будут мать , а не ребенка. Совет один — лежи в больнице под наблюдением!
Вообще считается, что если плацента по передней стенке, она лучше поднимается, у меня по задней была, поднялась только к 28 неделям на 1 см от зева, а так прекрывала зев (в 20нед), правда на другую сторону не переходила. Ой, начиталась ужасов в инете по этому поводу, кошмар, лучше не читай, правда 1 раз наткнулась на мнение одного Г, что кровотечения случаются всего в 1% случаев с предлежанием, это и успокоило. Надо все ж тебе лежать в больничке, полное предлежание посерьезнее. А много ли см она переходит на зад. стенку? Вообще представь плаценту, ведь она там не сама по себе и мигрирует не потому, что захотелось ей, она срощена с маткой, матка вытягивается за счет роста дитя и вместе с собой «оттягивает» плаценту вверх, если немного она заходит за зев и не сильно там прикреплена, шанс есть, что поднимется.
девочки, откликнитесь у кого такое было. в 23 недели узи показало полное предлежание плаценты, пл. по передней стенке переходит на заднюю. в 24 -25 недель положили в стационар на схранение до родов. в роддоме диагноз подтвердили, прописали препараты для расслабления матки. две недели я уже пролежала. сейчас 27 недель. врачь сказала, что будем через 2 недели контролировать перемещение плаценты. сказала, что возможно еще подниметься, я тоже надеюсь, но как-то не очень вериться. у меня такие вопросы: Как проходили беременность с таким диагнозом, до какого срока доходили, поднялась ли плацента, были ли кровотечения? Очень переживаю.
Источники: http://oberemennosti-rodah.ru/placenta/predlezhanie-placenty-li-podnjatsja.htmlhttp://woman-l.ru/polnoe-predlezhanie-placenty/http://www.babyplan.ru/blog/67236/entry-103465-tsentralnoepolnoe-predlezhanie-platsenty/
promother.ru
Тонкая плацента — опасно ли это?

Основную функциональную роль в вынашивании ребенка отводится плаценте. Ее образование начинается с того момента, как оплодотворенная яйцеклетка имплантируется в стенку матки. С помощью плаценты устанавливается прямая связь между плодом и организмом матери. Функции плаценты заключаются в обеспечении плода жизненно необходимыми питательными веществами, микроэлементами и кислородом. Еще одной немаловажной функцией плаценты является выработка гормонов. Помимо этого, плацента выступает в роли естественного барьера от проникновения вирусов в организм плода.
Содержание:
Но не всегда плаценте удается выполнять возложенные на нее функции полноценно.
Плацента, или детское место, начинает формироваться в месте прикрепления оплодотворенной яйцеклетки в стенке матки. Где это произойдет, не поддается ни одному медицинскому прогнозу, и может произойти, как на передней или задней стенке матки, так и на дне, в области внутреннего зева нижней ее части. Расстояние от места начала формирования плаценты до внутреннего зева, менее чем 6 см является самым неблагоприятным вариантом в расположении детского места. Но в 95 случаях из 100 к третьему триместру плацента поднимается значительно выше за счет быстрого роста матки. 5% беременных относится к группе риска патологического плацентарного расположения, грозящей отслойкой детского места и сопутствующего ей кровотечения.
Плацента должна иметь регламентированную по неделям толщину:
- 3.3 см в 22 недели
- 3.9 см в 25 недель
- 4.6 см в 33 недели
Утолщение плаценты говорит о внутриутробной инфицированности плода, конфликте резуса матери и ребенка, наличии сахарного диабета или анемии.
Истончение детского места также указывает на конкретные проблемы в организме матери. Основными причинами тонкой плаценты могут стать воспалительные процессы, протекающие в материнском организме. Последствием служит замедленное развитие плода, который не получает в достаточном количестве питательные вещества и кислород.
При обнаружении на УЗИ патологии в строении плаценты за течением беременности устанавливается наблюдение регулярными КГТ и УЗИ.
Существует условное разделение состояния четырех степеней зрелости плаценты:
- «Нулевая» степень зрелости соответствует сроку до 30-й недели беременности
- Первая степень соответствует сроку от 27 до 34 недели
- Вторая степень – с 34 по 39 неделю
- Третья степень зрелости наступает по истечении 36-й недели
Физиологическое старение плаценты происходит ближе к окончанию беременности. В связи с этим процессом происходит уменьшение площади обменной поверхности, связанные с участками отложения солей. В последнем триместре уже определяется место крепления плаценты и определяется толщина детского места.

К 36-37 неделе нормально протекающей беременности толщина плаценты должна составлять 20-40 мм, в дальнейшем ее утолщение прекращается. На этом же этапе выявляются различные патологии, связанные с протеканием беременности, в том числе – тонкая плацента. Опасно ли это для дальнейшего развития плода и как это влияние на состояние матери в целом зависит от степени патологии. Диагностика истончения, равно, как и утолщения плаценты, требует дополнительного УЗИ и проведения своевременных мероприятий со стороны лечащего врача.
Едва сформировавшись, плацента начинает свой путь в сторону старения. На протяжении всех 9-ти месяцев она не прекращает выполнять свои функции, питая организм ребенка, поставляя ему кислород и оберегая его от инфекции, одновременно выполняя обменные и выделительные функции.
Степень изношенности детского места определяется не только сроком беременности. На быстрое старение плаценты существенно влияют внешние факторы со стороны матери: стрессы, табакокурение, употребление алкогольных напитков. Степень старения детского места можно определить по результатам УЗИ. На последних сроках беременности плацента находится на последней, 4-й стадии старения.
В заключение следует сказать, что подвергнуть плаценту каким-либо «омолаживающим» процедурам невозможно. С диагнозом высокой степени изношенности плаценты женщина, как правило, попадает под стационарное наблюдение с целью сохранения беременности. Оно заключается в комплексном введении препаратов, направленных на улучшение кровяного потока и обуславливающих дополнительную передачу кислорода ребенку от матери.
Подобные методы служат предметом многих споров среди специалистов, причем неоднократно признаны малоэффективными. Основным мероприятием для предупреждения раннего старения плаценты, несоответствие сроку по степени зрелости, это избавиться матери от вредных привычек: бросить курить и прекратить длительное пребывание в непроветриваемом помещении как фактора образования внутриутробной гипоксии.
Не игнорировать назначенные врачом дополнительные исследования на УЗИ, кардиотокографии, доплерографии. При ухудшении состояния плода назначается кесарево сечение экстренного порядка на любом сроке.
04 Авг 2012 Юки 494 Поделитесь записью Рекомендуем прочитать вместе с этой статьейmamyideti.com
Плацента: что о ней нужно знать
Во время беременности малыш крепко-накрепко связан с материнским организмом. Это необходимо для правильного и гармоничного развития будущего человечка. Одним из органов, который обеспечивает подобную связь, является плацента, или, как говорят в народе, детское место.

Что это такое?
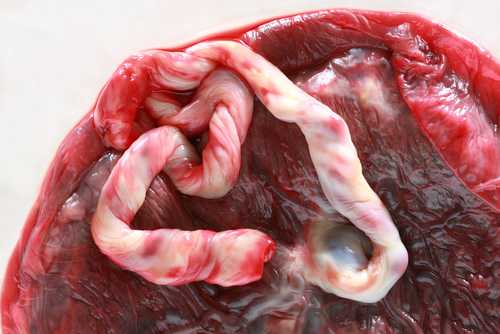
Этот удивительный орган формируется и функционирует только во время беременности, сразу же после рождения малыша детское место покидает материнский организм. С латыни «плацента» переводится как «лепешка». Такое название дано плаценте за ее внешний вид, ведь внешне она напоминает большую круглую лепешку или диск, к центру которого крепится пуповина.
Плацента, или детское место, начинает формироваться практически с момента прикрепления яйцеклетки к стенке матки, или, как говорят доктора, с момента имплантации яйцеклетки в полость матки. Сначала, с 9 дня после зачатия и до 13-16 недели беременности, развивается предшественник плаценты – ворсинчатый хорион. Клетки трофобласта, которые окружают зародыш, интенсивно делятся, и вокруг эмбриона образуется ветвистая оболочка из ворсин. В каждую подобную ворсинку врастают сосуды зародыша.
На сроке 16 недель хорион превращается в плаценту, которая имеет 2 поверхности: одна обращена к малышу и называется плодовой, другая, которая называется материнской, в сторону внутренней стенки матки. К плодовой стороне крепится пуповина будущего человечка, а внутри ее ворсин протекает кровь малыша. Снаружи эти ворсины омываются кровью матери. Материнская сторона плаценты разделена на 15-20 долек, отделенных друг от друга перегородками.
Таким образом, в плаценте присутствуют 2 системы кровеносных сосудов – малыша и мамы. И именно здесь происходит постоянный обмен веществ между мамой и ее будущим ребенком. При этом кровь матери и ребенка нигде не смешивается, так как две сосудистые системы разделены плацентарным барьером – особой мембраной, которая пропускает одни вещества и препятствует проникновению других. Полноценно трудиться плацентарный барьер начинает к 15-16 неделям.
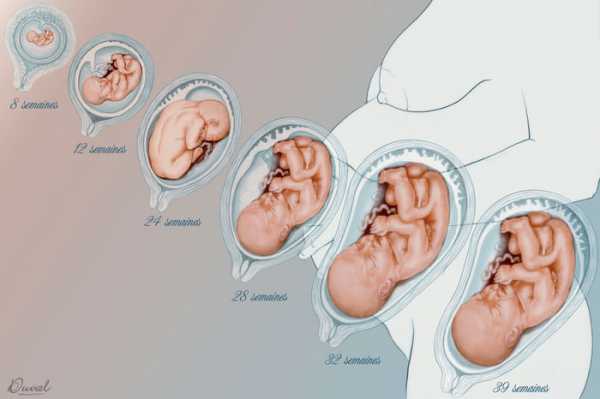
Окончательно структура плаценты формируется к концу I триместра, но ее строение продолжает изменяться в зависимости от развития малыша и роста его потребностей. Причем поначалу плацента растет быстрее, чем ребенок. Например, в 12 недель беременности будущий кроха весит 4 г, а плацента – уже до 30 г. К концу беременности детское место становится более компактным, плотным и принимает форму диска. С 22 по 36 неделю беременности масса плаценты постоянно увеличивается, и ближе к моменту родов диаметр плаценты будет около 15-18 см, толщина – 2-3 см, а весить она будет 500-600 г, то есть 1/6 от веса малыша. После 36-37 недели рост плаценты прекращается, ее толщина немного уменьшается или остается на прежнем уровне.
Для чего нужна плацента?
Как мы уже говорили, в плаценте происходит постоянный обмен веществ между будущей мамой и ее ребенком. Из крови женщины поступают кислород и питательные вещества, а малыш «возвращает» продукты обмена и углекислый газ, которые надо выводить из организма.
Плацента также защищает малыша от неблагоприятного воздействия: плацентарный барьер задерживает содержащиеся в материнской крови бактерии, некоторые вирусы, антитела мамы, вырабатывающиеся при резус-конфликте, но беспрепятственно пропускает кислород, питательные вещества и защитные белки матери к ребенку. Но защитная функция плаценты избирательна. Одни и те же вещества по-разному преодолевают барьер в сторону крохи и в сторону матери. Например, фтор прекрасно проходит от мамы к малышу, но совершенно не проникает в обратном направлении. Бром проникает к малышу намного быстрее, чем обратно.
Кроме того, детское место играет роль железы внутренней секреции, вырабатывая гормоны, которые поддерживают беременность, готовят грудь к лактации, а организм мамы – к успешным родам.
На что обращает внимание доктор?
Делая УЗИ на разных сроках беременности, доктор внимательно следит за состоянием плаценты. Для него важны:
1. Место расположения и прикрепления плаценты, а также ее приращение
При нормально протекающей беременности плацента чаще всего располагается в слизистой оболочке передней или задней стенки матки. На ранних сроках беременности детское место нередко доходит до выхода из матки. И тогда женщина слышит термин «низкое прикрепление плаценты».
Но волноваться преждевременно: надо учитывать, что у большинства женщин при увеличении размеров матки плацента поднимается вверх. Существует даже термин «миграция плаценты». Перемещение происходит за счет того, что нижний сегмент матки во время вынашивания ребенка изменяет свое строение, и плацента растет к дну матки (ее верхнего сегмента), ведь эта часть матки лучше снабжается кровью. «Миграция» плаценты протекает в течение 6-10 недель и заканчивается к 33-34 неделе беременности. По этой причине диагноз «низкое расположение (прикрепление) плаценты» пугать не должен. Такое положение до 32-й недели сохраняется лишь у 5% женщин, и только у трети из этих 5% плацента остается в таком же положении и к 37-й неделе. В последнем случае врачи решают вопрос о тактике ведения родов и методе родоразрешения. Ведь низкое расположение детского места чревато отслойкой плаценты до рождения ребенка, что опасно и для мамы, и для крохи. При таком осложнении женщину госпитализируют. Если отслойка незначительна, симптомы выражены слабо, чтобы ее замедлить или прекратить, в родах вскрывают плодный пузырь. Если же начинается внутреннее кровотечение и его симптомы (учащение пульса, снижение артериального давления, сильные боли в матке) нарастают, прибегают к кесареву сечению.
Если плацента доходит до внутреннего зева матки (выхода из матки) или перекрывает его, говорят о предлежании плаценты. Чаще всего это встречается у неоднократно беременевших и рожавших женщин. Способствуют предлежанию плаценты и аномалии развития матки. Но определенное на УЗИ в ранние сроки предлежание плаценты на поздних сроках может не подтвердиться. Тем не менее врачи настороженно относятся к подобной ситуации, так как она может спровоцировать кровотечения и преждевременные роды. По этой причине, чтобы не пропустить подобное осложнение, с интервалом 3-4 недели будущей маме будут делать УЗИ на протяжении всей беременности, а также перед родами. Тактика ведения беременности и родов при предлежании плаценты такая же, как и при низком ее расположении.
Ворсины хориона (предшественника плаценты) в процессе образования детского места «прорастают» в слизистую оболочки матки – эндометрий. В очень редких случаях бывает, что ворсины прорастают в мышечный слой или в толщу стенки матки. В таком случае говорят о приращении плаценты, которое чревато кровотечением после рождения ребенка. Если подобное происходит, приходится делать операцию – удалять плаценту вместе с маткой.
Если ворсины хориона проросли не столь глубоко, говорят о плотном прикреплении плаценты. Оно обычно встречается при низком расположении плаценты или ее предлежании. Увы, распознать приращение или плотное прикрепление плаценты можно только во время родов. В последнем случае врач, принимающий роды, будет отделять плаценту вручную.
2. Степень зрелости плаценты
Плацента растет и развивается вместе с ребенком. С помощью УЗИ доктор определяет степень ее зрелости – строение на определенном сроке беременности. Это нужно, чтобы понять, хватает ли ребенку питательных веществ и как плацента справляется со своими задачами.
Выделяют 4 степени зрелости плаценты: нулевую, первую, вторую и третью. Когда беременность протекает нормально и без осложнений, до 30 недели плацента находится в нулевой степени зрелости. Мембрана у нее в этот период гладкая, структура – однородная. На сроке 27-34 недели плацента достигает первой степени зрелости. Мембрана становится слегка волнистой, структура – неоднородной. В 34-37 недель беременности говорят уже о второй степени зрелости. В некоторых местах этот орган истончается, начинает покрываться известковыми (солевыми) отложениями, но это не мешает плаценте справляться со своими функциями. С 37 недели беременности и до момента родов плацента должна пребывать в третьей степени зрелости. В этот период плацента делится на дольки, в мембране появляются заметные углубления.
Если степень зрелости меняется раньше времени, это может говорить о преждевременном созревании (старении) плаценты. Оно может возникнуть из-за нарушения в плаценте кровотока. Причиной последнего становится, например, такие серьезные осложнения беременности, как преэклампсия и анемия. В то же время подобный процесс может быть и индивидуальной особенностью материнского организма. Так что не стоит расстраиваться раньше времени. Обычно в такой ситуации женщине делают допплерометрию и наблюдают за маточно-плацентарным кровотоком и развитием ребенка. Если малыш не страдает, значит, все в порядке. Женщине порекомендует лишь профилактическое лечение. Когда же появляются настораживающие симптомы, будущую маму направляют в стационар. Там доктора снижают тонус матки, что облегчает доставку ребенку питательных веществ. Кроме того, врачи стараются улучшить кровообращение у будущей мамы и ее малыша.
Стремительное старение плаценты может быть и результатом перенесенных во время беременности инфекционных заболеваний (например, внутриматочной инфекции) или вредных привычек, например, курения. Также подобная ситуация возникает, если у женщины есть хронические заболевания, как сахарный диабет, или беременность осложняется резус-конфликтом.
В очень редких случаях речь может идти о позднем созревании плаценты. Иногда это может косвенно указывать на врожденные пороки развития плода.
3. Толщина плаценты и ее размеры
Толщину можно определить после 20 недели беременности. Если беременность протекает нормально, этот параметр до 36 недели все время увеличивается. На 7-й неделе она будет составлять 10-11 мм, на 36-й – максимум 35 мм. После этого рост плаценты останавливается и ее толщина не только не меняется, но может даже уменьшаться. Последнее будет первым симптомом старения. На 40-й неделе стареющая плацента является показанием к стимуляции еще не наступивших родов.
О тонкой плаценте говорят, если в III триместре толщина менее 20 мм. Подобная ситуация характерна для преэклампсии (повышение артериального давления, отеки и белок в моче). При этом есть угроза прерывания беременности и гипотрофии плода (отставание в росте). Когда при резус-конфликте возникает гемолитическая болезнь плода (организм резус-отрицательной мамы вырабатывает антитела к резус-положительным эритроцитам ребенка, и последние разрушаются) о нарушениях свидетельствует толстая плацента (толщина 50 мм и более). Похожие симптомы бывают и при сахарном диабете. Обе ситуации требуют лечения.
Размеры плаценты тоже могут не дотягивать до нормы или ее превышать. В первом случае при нормальной толщине меньше нормы оказывается площадь плаценты. Это может следствием генетических нарушений (таких, как синдром Дауна), преэклампсии и других осложнений. Из-за того, что маленькая плацента не может полноценно снабжать малыша кислородом и питательными веществами и выводить продукты обмена из организма, ребенок отстает в росте и весе. Подобное осложнение называется плацентарной недостаточностью. Те же последствия имеет и гиперплазия (увеличение размеров) плаценты. Своевременное лечение позволяет скорректировать развитие малыша.

Последовый период родов
Как только рождается малыш и акушерка отрезает пуповину, плацента заканчивает свою работу. В течение 30 минут она выходит наружу вместе с плодными оболочками. В этом случае говорят, что рождается послед. Доктор прежде всего внимательно осматривает плаценту, измеряет и взвешивает. Все данные записываются в историю родов. Благодаря этому врачи получают ценную информацию о том, как проходила беременность и каково самочувствие ребенка. Если показатели отличаются от нормы, об этом сообщают педиатру.
Главное – плацента и плодные оболочки должны полностью покинуть организм женщины. Если после тщательного осмотра плаценты у врачей по этому поводу возникают сомнения, проводится ручной осмотр полости матки. Ведь оставшиеся в матке частички плаценты могут стать причиной кровотечения или воспалительного процесса. Это обследование и удаление неотделившихся частиц проводятся под наркозом.
После этого плацента врачей уже не интересует. Ее либо уничтожают, либо используют в научных или лечебных целях.
www.parents.ru
Опасности расположения плаценты по передней стенке матки
Плацента - важный орган, основное предназначение которого заключено в связи кровообращения матери и ребенка во время беременности. Первые признаки плаценты закладываются в самом начале срока, но свой окончательный вид данный орган приобретает лишь к 16 неделе. От плаценты к ребенку по пуповине направляются 2 артерии и 1 вена (иногда бывает единственная артерия в пуповине). Благодаря данным сосудам ребенок питается, из его организма выводятся отходы жизнедеятельности, происходит постоянная поставка кислорода к клеткам плода и защита от основных инфекций.
Где должна располагаться плацента?
Находится плацента там, где оплодотворенная яйцеклетка прикрепилась к стенке матки после окончания движения по маточной трубе.
Положительные моменты расположения органа по задней стенке матки
-
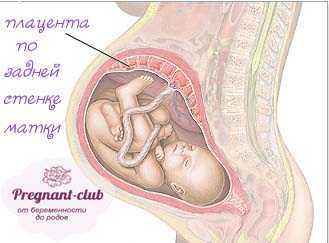 Лучше всего снабжаются кровью задняя стенка и место, которое ближе к ее дну. Поэтому не удивительно, что данные места в матке для прикрепления детского места наиболее благоприятны. Но это не значит, что так происходит у каждой беременной женщины.
Лучше всего снабжаются кровью задняя стенка и место, которое ближе к ее дну. Поэтому не удивительно, что данные места в матке для прикрепления детского места наиболее благоприятны. Но это не значит, что так происходит у каждой беременной женщины. - Помимо хорошего кровоснабжения данной области, она менее подвержена растяжению во время стремительного роста ребенка во 2 и 3 триместре. А в связи с тем, что ткани детского места не имеют свойство растягиваться, классическое прикрепление является лучшим вариантом.
- У плода меньше шансов во время шевелений задевать и толкать "детское место".
- Отслойка и предлежание данного органа наблюдается в разы реже, чем при плаценте по передней стенке.
- У будущей мамы с опытом кесарева сечения классическое расположение снижает риск приращения плаценты.
Это не значит, что женщинам, у которых при беременности диагностировали плаценту по передней стенке матки, необходимо срочное лечение! Просто такая беременная должна знать, какие возможные осложнения могут быть в данном случае.
Вариантов прикрепления плаценты очень много и они зависят только от индивидуальных особенностей организма будущей мамы. Это может быть дно матки, полностью левая или правая сторона матки, задняя стенка. Узнать, как располагается детское место именно в вашем случае, можно с помощью второго планового УЗИ на 19-24 неделе беременности.
Если плацента расположена на передней стенке матки
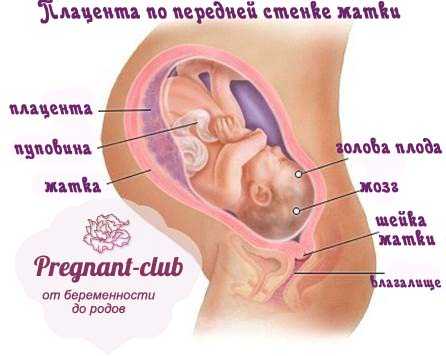
В таких случаях бывают некоторые неудобства:
- акушеру трудно прослушать сердцебиение плода,
- труднее пальпировать расположение ребенка в матке,
- шевеления малыша будущая мама будет чувствовать менее отчетливо и первые толчки могут начаться позже обычного срока (18-22 недели), потому как плацента в данном расположении выступает в роли "подушки", которая снижает чувствительность.
Но, несмотря на эти неудобства, само по себе такое расположение не опасно для здоровья беременной и плода.
В очень редких случаях возникают осложнения:
- Повышается вероятность предлежания плаценты. Здесь нужно подключить свое воображение. Представьте себе (для пущей наглядности используйте рисунки сверху), что плацента прикрепилась к задней стенке матки сильно низко к внутреннему зеву (читай про низко расположенную плаценту). По мере роста живота она будет подниматься и к родам в большинстве случаев она уже будет на безопасном расстоянии от зева. Но если детское место расположилось низко и на передней стенке, то с течением времени матка будет расти и плацента будет сдвигаться, повышается вероятность, что она полностью или частично перекроет внутренний зев. В данной ситуации акушер-гинеколог примет решение в пользу кесарева сечения, чтобы обезопасить роженицу от возможного кровотечения. Поэтому при данном расположении плаценты нужно особое внимание обратить на расстояние до внутреннего зева матки.
- Если женщина перенесла в прошлом кесарево сечение или другую операцию "на матке", то повышается вероятность приращения плаценты.
- Повышается риск отслоения плаценты. Ребенок в утробе матери ведет активную жизнь: он шевелится, толкается, сжимает пуповину. Это не опасно, но в случае закрепления детского места по передней стенке, риск отслоения повышается. Когда подходит срок родов, могут возникать тренировочные схватки и чрезмерные сокращения при необычном расположении данного органа также повышают вероятность отслойки.
Не стоит пугаться и примерять все возможные осложнения на себя. Они встречаются очень редко, в 1-3% беременностей, в остальных случаях роды проходят благополучно естественным путем.
pregnant-club.ru
Плацента при беременности
Современная семейная пара, ожидающая счастливого прибавления, существенно отличается от своих родителей. К услугам молодых – с десяток специальных журналов для беременных, столько же сайтов в Интернете, различного толка курсы, консультации врачей... Да, наш современник – продвинутый пользователь в этой области, и латынью его не запугаешь. Но, как говорили древние: «Во многой мудрости – много печали!» Ни для кого не секрет, какую важную роль играет плацента при беременности. И конечно, мы пугаемся, когда врачи говорят нам о различных отклонениях, связанных с ней. Опасаемся за благополучный исход беременности, волнуемся за малыша. И не всегда точно знаем, что делать.
Сегодня мы поговорим обо всем, что надо знать на эту тему грамотным родителям. Само слово «плацента» греческого происхождения и в переводе означает «лепешка». Такое прозаическое и, в общем-то, непочтительное название дано плаценте за ее внешний вид. Действительно, с виду она очень напоминает толстую и круглую лепешку. Но мы-то с вами знаем, сколь обманчива бывает внешность!
Что такое плацента

Строение плаценты, или, как ее еще называют, детского места, очень сложно. Она начинает формироваться практически с момента прикрепления зародыша к стенке матки, или, как говорят медики, с момента имплантации. Главную часть плаценты представляют ворсины, которые ветвятся в ней, создавая сходство с кроной могучего древнего дуба. Внутри ворсин протекает кровь малыша; снаружи они омываются кровью матери. Таким образом, становится ясно, что в плаценте присутствуют две системы кровеносных сосудов – плодовая и материнская, и именно здесь происходит постоянный обмен веществ между мамой и ребенком. Из маминой крови поступает кислород и питательные вещества, малыш «возвращает» углекислоту и продукты обмена, подлежащие выведению из организма. И, что особенно интересно, при этом кровь матери и ребенка нигде не смешивается! Дело в том, что две сосудистые системы разделены удивительной мембраной, способной пропускать одни вещества и препятствовать проникновению других. Называется она «плацентарный барьер».
Полноценно трудиться для защиты плода плацентарный барьер начинает к 12 неделям. Он задерживает содержащиеся в материнской крови бактерии, некоторые вирусы, антитела мамы, вырабатывающиеся при резус-конфликте, но беспрепятственно пропускает кислород и питательные вещества. О барьерной функции плаценты при беременности известно, что она очень избирательна. Одни и те же вещества по-разному пре одолевают этот рубеж в сторону плода и сторону мамы. Например, фтор прекрасно проходит через барьер от мамы к малышу, но совсем не пропускается в обратном направлении. Или бром: этот микроэлемент к малышу проникает гораздо быстрее, чем обратно.
Помимо защитной, выделительной, дыхательной (ведь она заменяет малышу легкие!) и прочих описанных функций есть у плаценты еще одна, не менее важная – гормональная. Представьте себе, плацента вырабатывает около 15 гормонов различного назначения! И среди них первое место занимают половые гормоны, призванные сохранять беременность.

Роль плаценты при беременности столь велика, что поначалу она даже растет быстрее, чем малыш. Действительно, в 12 недель плод весит 4 г, а плацента – до 30 г . В конце беременности, ближе к моменту родов, диаметр плаценты будет около 15-18 см, толщина – 2-3 см, вес – 500-600 г.
Плацента соединяется с ребенком пуповиной, в которой проходят сосуды (две артерии и вена). Пуповина, или пупочный канатик, может прикрепляться к плаценте тремя разными способами. Первый и самый распространенный – центральное прикрепление; реже встречается боковое и краевое прикрепление. И совсем редко пуповина крепится не к самой плаценте, а к плодным оболочкам. Этот тип прикрепления так и называется – оболочечный.
К сожалению, не всегда все складывается так, как нам бы хотелось. Любая система, даже самая слаженная, иногда дает сбои. В силу самых различных причин на разных сроках беременности происходят отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия. Поэтому всем родителям необходимо знать причины и проявления аномалий плаценты. Мы расскажем вам о самых распространенных проблемах, с которыми приходится сталкиваться сегодня акушерам-гинекологам, и о методах профилактики и лечения патологии плаценты.
Плацента при беременности
Гипоплазия плаценты или изначально маленькое детское место, встречается нечасто. Говоря «маленькая плацента», мы подразумеваем значительное уменьшение ее размеров относительно нижней границы нормы, предполагаемой для данного срока беременности. Точное происхождение этой патологии неизвестно, но статистически доказано сочетание первичной гипоплазии плаценты с генетической патологией плода.
Сразу стоит оговориться: такой диагноз может быть выставлен только после длительного наблюдения. То есть одного ультразвукового исследования недостаточно для таких серьезных выводов. И конечно, не надо забывать о том, что существуют индивидуальные отклонения от общепринятых норм, которые не будут являться патологией для данной женщины и конкретной беременности. У маленькой изящной мамочки и плацента будет гораздо «субтильнее». Наконец, речь не идет о стопроцентном сочетании гипоплазии плаценты при беременности и генетических нарушений. При подтвержденном диагнозе родителям стоит пройти медико-генетическое обследование.

Во время беременности возможно вторичное уменьшение размеров плаценты, связанное с различными неблагоприятными факторами. Это стрессы, недостаточное питание, курение, алкоголизм, наркомания матери. Часто причиной вторичной гипоплазии плаценты является гипертоническая болезнь беременной, обострение хронических заболеваний, перенесенная во время беременности острая инфекция. Однако на первом месте остается гестоз беременных, проявляющийся отеками, повышением артериального давления и появлением белка в моче.
Гигантская или очень большая плацента при беременности чаще всего развивается при тяжелом течении сахарного диабета. Встречается также резкое увеличение размеров детского места при заболевании беременной женщины такими инфекционными заболеваниями, как сифилис или токсоплазмоз. Наконец, гигантская плацента может являться проявлением патологии почек малыша, резус-конфликта – ситуации, при которой эритроциты резус-положительного плода разрушаются антителами, выработанными в организме резус-отрицательной матери. Значительное увеличение размеров плаценты наблюдается при тромбозе ее сосудов, когда просвет сосуда закрывается тромбом, или патологическом разрастании мелких сосудиков в ворсинах.
Иногда встречается пленчатая – обширная и тонкая – плацента. Такое детское место имеет 30-40 см в диаметре (в норме его размер 18-20 см), а толщина его резко снижена. Причинами развития этой аномалии является хронический воспалительный процесс в матке, ведущий к истончению (дистрофии) ее слизистой оболочки – эндометрия.
Чем опасно значительное изменение размеров плаценты при беременности? В этом случае часто развивается функциональная недостаточность плаценты, та самая фетоплацентарная недостаточность – ФПН, о которой многие читатели уже слышали. Это означает, что плацента не справляется со своими задачами должным образом и малышу хронически не хватает кислорода и питательных веществ. Проблема растет как снежный ком: организм ребенка, страдающий дефицитом необходимых веществ, начинает отставать в развитии – формируется задержка внутриутробного развития плода (сокращенно – ЗВУРП или СЗРП – синдром задержки роста плода).
Ясно, что профилактикой в этом случае является лечение хронических заболеваний, причем лучше – заблаговременно, перед беременностью. При этом особое внимание следует уделить заболеваниям матки и придатков. Необходимы также коррекция показателей артериального давления, показателей сахара крови, максимальное ограждение беременной от вероятности инфицирования (поликлиники, больницы, общественный транспорт, детские учреждения и пр.), полноценное рациональное и сбалансированное питание, обязательный прием поливитаминных комплексов для беременных.

Для лечения фетоплацентарной недостаточности используют такие препараты, как АКТОВЕГИН, КУРАНТИЛ, ТРЕНТАЛ. Эти лекарства способны улучшать кровообращение в системе «мать – плацента – плод». Помимо основных препаратов, при задержке развития плода назначают внутривенное введение реополиглюкина, глюкозы, аскорбиновой кислоты, солевых растворов. Как и любая патология, и ФПН, и ЗВУРП бывают различной степени тяжести; от этого зависит тактика лечения. В любом случае, категорически нельзя заниматься самолечением. И патология, и применяемые препараты достаточно серьезны, поэтому строго следуйте предписаниям вашего врача!
Строение плаценты
В норме плацента имеет дольчатое строение. Вся она разделена на 15-20 долек, каждая из которых сформирована из ворсин и ткани, находящейся между ворсинами; дольки разделены между собой неполными перегородками.
При изменениях формирования плаценты при беременности возникают новые варианты дольчатого строения. Так, встречается плацента двухдольная, которая состоит из двух долей, связанных плацентарной тканью. Иногда формируется двойная или тройная плацента. Она представлена соответственно двумя или тремя равными частями, к одной из которых идет пуповина. У обычно сформированной плаценты может образоваться отдельно расположенная добавочная долька. Реже обнаруживается окончательная плацента, в которой есть покрытые оболочкой участки, напоминающие окна.
Причины возникновения изменений строения плаценты при беременности очень разнообразны. Чаще всего нарушение строения обусловлено генетически или является следствием воспаления слизистой оболочки матки; соответственно профилактикой также будет серьезное лечение воспалительных заболеваний половой сферы перед планируемой беременностью. Надо сказать, что отклонения строения в меньшей степени влияют на малыша во время беременности, зато способны доставить массу проблем и хлопот в родах и послеродовом периоде – такая плацента может с затруднением отделяться от стенки матки после рождения малыша, что потребует ручного обследования матки. Поэтому изменение строения плаценты не нуждается в лечении во время беременности, но требует повышенного внимания от врача во время рождения последа и особенно — в раннем послеродовом периоде. Если по результатам УЗИ вам известно о патологии строения плаценты, непременно предупредите об этом доктора, принимающего роды!
Созревание плаценты
За время своего существования плацента во время беременности последовательно проходит 4 стадии развития: формирования, роста, зрелости и старения. На каждую стадию природой отпущен свой срок. При нарушении нормального течения беременности возможно чересчур быстрое или замедленное созревание плаценты.
Преждевременное или ускоренное созревание бывает двух типов: равномерное и неравномерное. Равномерным ускорением созревания плаценты «грешат» мамочки с дефицитом веса, так что помните, «тонкие и звонкие», беременность -не время для диет! Последствием могут стать преждевременные роды.
Неравномерно созревание плаценты протекает при нарушении кровообращения в отдельных участках плаценты. Это осложнение встречается у беременных с ожирением, при длительном позднем токсикозе, чаще – при повторной беременности. При этом повышается риск выкидышей, мертворождений и преждевременных родов. Лечение сходно с таковым при ФПП, профилактика – предупреждение и коррекция позднего токсикоза. Задержка созревания плаценты наблюдается гораздо реже. Наиболее распространенные причины – сахарный диабет у матери, курение и алкоголизм. Последние две причины, вероятно, в комментариях не нуждаются!
Заболевания плаценты
Увы, плацента при беременности болеет, так же как и мы с нами! Она подвержена инфицированию, инфарктам, когда возникают участки, лишенные кровоснабжения; в сосудах плаценты могут возникать тромбы, плацента может подвергнуться даже опухолевому перерождению. К счастью, это бывает не часто. Все же коснемся и этой проблемы.
Плацентит или инфекционное поражение плаценты, вызывается различными микроорганизмами, которые силятся попасть в плаценту всеми мыслимыми путями. Они могут заноситься током крови, проникать по маточным трубам из придатков, «подниматься» из влагалища. И уж конечно, если микроб и так постоянно проживает в полости матки, ему не составит труда проникнуть в плаценту!
Воспаление может распространяться на всю плаценту или па отдельные ее составляющие. Безусловно, и здесь различают степени тяжести течения заболевания. Лечение будет специфическим, зависящим от вида возбудителя; конечно, из возможных препаратов ваш доктор выберет те, которые разрешены для беременных. Что же касается профилактики, то вы, вероятно, уже поняли: необходимо лечение хронической инфекции, в первую очередь – половых путей!
Плацентарный инфаркт, как и инфаркт миокарда, развивается в результате длительного спазма сосуда; участок плацентарной ткани, который кровоснабжался этим сосудом, испытывает ишемию – острый недостаток кислорода – и погибает. Инфаркт плацентарной ткани обычно является следствием тяжелого течения позднего токсикоза или гипертонической болезни у беременной, поэтому профилактика будет соответствующей. Оба названных осложнения способны вызывать плацентарную недостаточность и задержку развития малыша.
Внутриплацентарные тромбы возникают в сосудах плаценты как результат воспаления, повреждения стенки сосуда, нарушения вязкости крови при токсикозе или, элементарно, при движении малыша. О непосредственном влиянии тромбов на течение беременности и развитие ребенка ничего не известно.
Что касается опухолей плаценты при беременности, то не хотелось бы останавливаться на них подробно. Отметим, что они бывают доброкачественные и злокачественные, часто сопровождаются многоводием, пороками развития плода, мешают ему своими размерами и «крадут» у него питательные вещества.
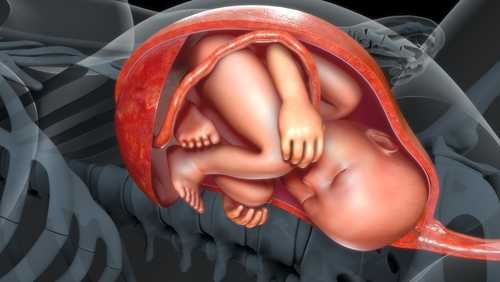
Расположение плаценты
В идеале детское место располагается в верхних отделах матки. Однако существуют состояния и заболевания, препятствующие привычному местонахождению плаценты при беременности. К таким недугам относятся миомы матки (доброкачественные опухоли мышечной ткани), врожденные пороки развития матки, большое количество беременностей у мамы в прошлом, а главное – аборты и воспалительные процессы в матке.
Располагаясь на «нижнем этаже», плацента может краешком, частью или целиком закрывать выход из полости матки – внутренний зев. При последнем варианте расположения самостоятельные физиологические роды однозначно невозможны, при двух предыдущих – ставятся под сомнение; в большинстве случаев проводится операция кесарева сечения. Неправильное положение плаценты называется предлежанием и зачастую проявляется повторяющимися кровяными выделениями из половых путей. Последствиями кровотечений может стать значительная анемия (снижение гемоглобина в крови), кислородное голодание малыша, частичная и полная отслойка плаценты и гибель ребенка. Соответственно, лечение в этом случае будет серьезным, в условиях стационара. Даже при отсутствии кровотечений беременной с таким диагнозом необходим покой, в том числе и половой!
Противопоказаны занятия физкультурой, бассейн, длительные прогулки, разъезды, работа.
Расскажем сразу о преждевременной отслойке нормально расположенной плаценты. Как следует из названия, плацента в этом случае находится на положенном месте, но покидает его раньше, чем положено. В норме плацента отделяется только после рождения малыша – в третьем периоде родов. Если это случается раньше, необходима экстренная операция для спасения жизни мамы и ребенка! В тех случаях, когда отслойка происходит на незначительном участке, ее пытаются остановить и сохранить беременность; но даже при незначительном эпизоде кровотечения опасность возобновления отслойки остается до самых родов.
Причинами преждевременной отслойки плаценты могут служить травмы, удары в область живота, различные хронические заболевания беременной, приводящие к дефектам формирования и кровоснабжения плаценты (заболевания сердца, легких, почек и т.д.). К преждевременной отслойке плаценты могут приводить и различные осложнения беременности, чаще всего это гестоз – осложнение, при котором страдают все органы беременной и плод (оно проявляется повышением артериального давления, появлением белка в моче, отеков). В любом случае, преждевременная отслойка плаценты – очень грозное осложнение, и лечат ее только в условиях стационара!
Прикрепление плаценты
Плацента при беременности может находиться на своем месте, но неправильно прикрепляться к стенке матки. Обычно она связана со слизистой оболочкой матки и легко отделяется после рождения малыша. Но в результате воспалительных изменений в стенке матки или самой плаценте она может плотно прикрепляться к слизистой, прирастать к ней и даже врастать в мышечный слой. В последнем случае все очень серьезно: женщина может потерять способность рожать детей. При плотном прикреплении врач под наркозом вводит в полость матки руку и отделяет «прилипшую» плаценту.
Заканчивая разговор о плаценте, хочется подчеркнуть, что никакие несчастья не случаются с нами просто так. Патология плаценты, как говорили старые доктора, не возникает «среди полного здоровья». Дорогие будущие мамы! Относитесь серьезно к своему здоровью и перед наступлением беременности, и во время нее!
www.9months.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа