Клиническое обследование и постановка диагноза в эндодонтии. Перкуссия зубов
Зубная формула постоянных зубов
Верхняя челюсть
Правая сторона Левая сторона
| 8 7 6 5 4 3 2 1 | 1 2 3 4 5 6 7 8 |
| 8 7 6 5 4 3 2 1 | 1 2 3 4 5 6 7 8 |
Нижняя челюсть
Зубная формула временных зубов
| V IV III II I | I II III IV V |
| V IV III II I | I II III IV V |
Зубная формула в период прорезывания постоянных зубов (пример)
| 6 V IV III II 1 | 1 II III IV V 6 |
| 6 V IV III II 1 | 1 2 III IV V 6 |
При этом отдельные зубы можно записывать в виде части графической таблицы. Примеры:
6| - первый постоянный моляр верхней челюсти справа;
|5 - второй премоляр верхней челюсти слева.
В зубной формуле рекомендуемой ВОЗ и принятой в настоящее время в России используется двухзначная система, в соответствии с которой любой зуб записывается в виде двухзначного числа. Первая цифра двухзначного числа обозначает сторону конкретной челюсти, а вторая цифра, как обычно, порядковый номер зуба. Для постоянных зубов правая половина верхней челюсти обозначается цифрой 1, левая – 2, левая половина нижней челюсти – 3, правая – 4.
Для постоянных зубов обозначение квадрантов следующее: _1_|_2_
4 | 3
Для временных зубов обозначение квадрантов следующее: _5_|_6_
7 | 8
При этом порядковый номер временного зуба записывается так же, как и постоянного зуба – арабской цифрой. Примеры:
зуб 17 – постоянный второй моляр верхней челюсти справа;
зуб 23 – постоянный клык верхней челюсти слева;
зуб 34 – первый премоляр нижней челюсти слева;
зуб 53 – временный клык верхней челюсти справа;
зуб 62 – временный боковой резец верхней челюсти слева.
Состояние твердых тканей зубов определяется путем зондированиявсей поверхности эмали. Если при зондировании целостность эмали не нарушена, то зонд свободно скользит по поверхности зуба, не задерживаясь в углублениях эмали. При наличии кариозной полости или дефекта эмали, даже не заметной для глаза, острый зонд задерживается в ней.
Кроме зондирования, при клиническом осмотре зубов применяют методы перкуссии и пальпации, холодовую пробу.
Перкуссия – постукивание по зубу – применяется для определения состояния периодонта и пародонта. Может применяться вертикальная и горизонтальная. Пинцетом или ручкой зонда, зеркала слегка постукивают по режущему краю или жевательной поверхности зуба. Если в периодонте нет очага воспаления, перкуссия безболезненна. При наличии воспаления в периодонте (пародонте) возникает болевое ощущение. Начинать перкуссию следует с заведомо здоровых зубов для сравнения.
Пальпация – применяется для определения подвижности зуба и исследования слизистой в проекции верхушки корня зуба.
Холодовая проба – проводится путем внесения в кариозную полость ватного шарика, смоченного холодной водой или орошения кариозной полости холодной водой из пустера. При кариесе, пульпите возникает болезненность.
ЭОД – электроодонтодиагностика– проводится для уточнения заболевания постоянных зубов, позволяет правильно оценить состояние пульпы и периодонта зубов. Метод основан на свойстве живой ткани возбуждаться под влиянием раздражения. Одна и та же ткань в зависимости от состояния (норма, воспаление, атрофия и т.п.) обладает различной возбудимостью. О степени ее судят по силе раздражения, достаточной для того, чтобы получить ответную реакцию ткани. В качестве раздражителя используют электрический ток. Здоровые зубы реагируют на ток от 2 до 6 мкА, при глубоком кариесе – на 10-18 мкА, при некрозе коронковой пульпы – на 50-60 мкА, периодонтитный зуб реагирует на силу тока 100-200 мкА и выше.
Результаты клинического визуально-инструментального обследования зубов фиксируется в зубной формуле в виде буквенных обозначений:
C– кариес;
P – пульпит;
Pt– периодонтит;
R– корень;
П– пломба;
О– зуб отсутствует в зубной дуге;
К– коронка;
И– искусственный зуб.
Пример: П С Pt
| 6 V IV III 2 1 | 1 2 III IV V 6 |
| 6 V IV III 2 1 | 1 2 III IV V 6 |
Р С
Одновременно с записью зубной формулы врач оценивает величину, форму, цвет коронок зубов, блеск эмали зубов. Величина и форма коронок зубов определяется путем сравнения объективных данных пациента с данными анатомо-морфологической нормы зубов человека соответственно их групповой принадлежности. В результате осмотра могут быть выявлены аномалии величины (макродентия, микродентия) и изменения формы зубов: врожденные и приобретенные вследствие разрушения коронок зубов кариозным процессом, гипоплазии или гиперплазии эмали, повышенной стираемости, травмы. В норме эмаль имеет белую окраску с желтоватым оттенком, при отражении света поверхность эмали создает эффект блеска. Отсутствуют пятна на эмали, нет отложений на зубах.
При клиническом осмотре зубов следует знать особенности строения временных зубов и отличать их от постоянных.
Цвет коронок временных зубов чаще бело-голубоватый. Форма временных зубов подобна форме постоянных зубов соответствующей групповой принадлежности, однако величина коронок временных зубов значительно меньше таковой постоянных зубов; у коронок временных зубов преобладает ширина, у постоянных зубов – высота. Самая широкая часть коронки временных зубов – пришеечная, постоянных зубов – в области экватора; переход коронки в шейку у временных зубов резкий за счет эмалевого валика, у постоянных зубов – плавный. В отличие от постоянных зубов в детском возрасте бугорки и режущие края временных зубов к 4-5 годам значительно стираются. Толщина твердых тканей коронок временных зубов и степень минерализации эмали существенно меньше, чем у постоянных зубов. В периоде смены зубов наблюдается подвижность временных зубов вследствие физиологической резорбции корней.
В итоге обследования устанавливается заключение по стоматологическому статусу больного или диагноз.
studfiles.net
Дифференциальная диагностика периодонтита | Терапевтическая стоматология
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПЕРИОДОНТИТА
Периодонтит острый и в стадии обострения дифференцируют с острым диффузным пульпитом, невралгией тройничного нерва, острым гайморитом, острым остеомиелитом.
Острый диффузный пульпит
Общее: сильная боль с иррадиацией по ходу соответствующих ветвей тройничного нерва. Различие: при остром и обострившемся периодонтите — постоянная боль, усиливающаяся при дотрагивании и накусывании на зуб, ощущение «выросшего» зуба. Перкуссия (вертикальная и горизонтальная) вызывает острую боль; при зондировании определяется сообщение кариозной полости с полостью зуба, отсутствие болезненности в полости зуба и корневых каналах; зуб патологически подвижен; пальпация болезненна в области проекции верхушки корня. На рентгенограмме при остром периодонтите изменений в периапикальных тканях нет или рисунок губчатого вещества кости смазан; при хроническом в стадии обострения — изменения, характерные для хронических форм периодонтита. При остром диффузном пульпите боль приступообразная с короткими интермиссиями, усиливающаяся при воздействии механических, химических и термических раздражителей. Перкуссия безболезненна или слегка болезненна; зондирование дна кариозной полости вызывает усиление боли; сообщения с полостью зуба нет; он неподвижен; пальпация в области проекции верхушки корня безболезненна. На рентгенограмме изменений в периапикальных тканях не обнаруживается.
Невралгия тройничного нерва
Общее: сильная боль с иррадиацией по ходу соответствующих ветвей тройничного нерва. Различие: при невралгии тройничного нерва боль приступообразная со значительными безболевыми промежутками; может
возникнуть при раздражении определенных участков кожи лица или слизистой оболочки рта. Перкуссия зубов безболезненна, они могут быть интактными или запломбированными, неподвижными; пальпация в области проекции верхушек корней безболезненна. Электровозбудимость пульпы зубов в пределах нормы (2—6 мкА). На рентгенограмме изменений в периапикальных тканях нет.
Острый гайморит
Общее: сильная иррадиирующая боль. Различие: при остром гайморите боль локализуется в области премоляров и моляров верхней челюсти, отмечаются тяжесть в половине лица, заложенность половины носа, выделения из него, головная боль. Перкуссия зубов слегка или умеренно болезненна; зубы могут быть интактными или запломбированными, неподвижными; пальпация вызывает болезненность в области передней стенки гайморовой полости. Электровозбудимость пульпы зубов снижена. На внутриротовой рентгенограмме изменений периапикальных тканей нет; при обзорной рентгенографии обнаруживаются воспалительные изменения в гайморовой полости.
Острый остеомиелит
Общее: сильная иррадиирующая боль. Различие: боль локализуется в области нескольких зубов, имеются отек и гиперемия переходной складки и слизистой оболочки альвеолярного отростка в области этих зубов. Перкуссия зубов резко болезненна; они могут быть кариозными, интактными или запломбированными, патологически подвижными; пальпация вызывает болезненность в области проекции верхушек корней нескольких зубов. Электровозбудимость пульпы зубов снижена. На рентгенограмме изменений в периапикальных тканях не выявляется.
Хронические формы периодонтита дифференцируют с хроническим гангренозным пульпитом. Общее: кариозная полость, сообщающаяся с полостью зуба. Различие: зондирование пульпы в полости зуба или корневых каналах болезненно, зуб реагирует на температурные раздражители (теплое и горячее) медленно проходящей болью. Электроодонтометрия — 60—90 мкА. На
рентгенограмме изменений в периапикальных тканях, как правило, нет, но возможны изменения, характерные для хронического периодонтита.
Контрольные вопросы
- 1. Причины воспаления периодонта.
- 2. Классификация периодонтита.
- 3. Общие признаки острого и хронического периодонтита.
- 4. Клиника острого периодонтита.
- 5. Клиника хронических форм периодонтита.
- 6. Дифференциальная диагностика острого периодонтита.
- 7. Дифференциальная диагностика хронических форм периодонтита.
terastom.com
Десны, подвижность и болезненная перкуссия зубов в очаге воспаления
D) деформация челюсти, симптом Дюпюитрена, боль в челюсти
E) воспалительный инфильтрат с четкими границами, отрицательный симптом нагрузки
16.Такие местные признаки как муфтообразное, без четких границ, утолщение альвеолярного отростка, симптом Венсана, подвижность зубов, абсцессы и флегмоны характерны для: (укажите наиболее вероятный ответ).
A) абсцедирующей формы пародонтита
B) острого одонтогенного гайморита
C)+острого одонтогенного остеомиелита
D) острого гнойного периостита
E) актиномикоза
17.Первичными очагами (воротами) инфекции при развитии одонтогенного периостита челюсти является:
А) ушиб мягких тканей лица, обострение хронического периодонтита, эпулид
B) перелом мыщелкового отростка нижней челюсти
C) фиброма альвеолярного отростка, эпулид, нагноившаяся радикулярная киста
D) обострение хронического гайморита, пародонтит, фиброма альвеолярного отростка
Е)+обострение хронического периодонтита, перикоронарит, парадонтит, альвеолит, нагноившаяся киста
18. Мужчина обратился с жалобами на боли и припухлость мягких тканей в области нижней челюсти справа. Врач после обследования поставил диагноз: Острый гнойный периостит нижней челюсти от 4.7 зуба справа. С какими заболеваниями следует дифференцировать?
А) острый остеомиелит, обострение хронического периодонтита.
B) специфические воспалительные процессы.
C) флегмона дна полости рта
D) абсцесс окологлоточного пространства.
E) фурункул щечной области, нагноившаяся атерома.
19. Мужчина обратился с жалобами на резкое ухудшение общего состояния, боли и припухлость в области нижней челюсти. Был поставлен диагноз: острый одонтогенный остеомиелит нижней челюсти слева от 3.6 зуба. На основании какого объективного признака был поставлен диагноз?
А) инфильтрат в области переходной складки с вестибулярной стороны.
B) резкое ухудшение общего состояния пациента.
C) припухлость мягких тканей.
D) муфтообразный инфильтрат в области нижней челюсти слева
E) подвижность причинного зуба.
20. Мужчина обратился с жалобами на боли и припухлость мягких тканей в области нижней челюсти слева. Врач после обследования поставил диагноз: Острый гнойный периостит нижней челюсти от 3.7 зуба слева. На основании какого объективного признака был поставлен диагноз?
А) инфильтрат в области переходной складки с вестибулярной стороны на уровне 35, 36, 37 зубов.
B) резкое ухудшение общего состояния пациента.
C) припухлость мягких тканей.
D) муфтообразный инфильтрат в области нижней челюсти слева
E) подвижность причинного зуба.
21. Мужчина обратился с жалобами на постоянные боли в зубе на нижней челюсти справа и ощущение «выросшего» зуба. Зуб беспокоит в течение 3 дней, ранее лечен. Объективно: 4.6 зуб под пломбой, изменен в цвет, перкуссия 4.6 зуба резко болезненна, слизистая оболочка в области этого зуба гиперемирована, слегка отечна, при пальпации болезненна. На внутриротовой рентгенограмме медиальный корень 4.6 зуба запломбирован на ½ длины, дистальный – полностью. Определяется разрежение костной ткани с нечеткими границами у верхушки медиального корня.
Поставьте НАИБОЛЕЕ вероятный диагноз.
А) острый периодонтит.
В) острый гнойный пульпит
С) острый гнойный периостит.
D) острый одонтогенный остеомиелит.
E).обострение хронического гранулирующего периодонтита.
22. Мужчина обратился с жалобами на постоянные боли и наличие припухлости в области нижней челюсти справа, повышение температуры тела до 39 градусов, озноб. 4 дня назад заболел зуб, затем появилась припухлость. Объективно: лицо асимметрично за счет муфтообразного утолщения нижней челюсти справа, открывание рта слегка ограниченно. 4.6 зуб под пломбой, изменен в цвет, перкуссия 46 зуба резко болезненна; 45. 4.6, 4.7 зубы подвижны, из-под десны выделяется гной. Слизистая оболочка в области 4.5, 4.6, 4.7 зубов гиперемирована, отечна, Поставьте НАИБОЛЕЕ вероятный диагноз.
А) острый периодонтит 4.6 зуба.
В) обострение хронического гранулирующего периодонтита 4.6 зуба.
С) острый одонтогенный остомиелит нижней челюсти от 4.6 зуба.
D) острый гнойный переостит от 4.6 зуба.
E) острый гнойный пульпит 4.6 зуба.
23. С каким заболеванием следует проводить дифференциальную диагностику острого гнойного периодонтита?
А) кариес
В) флюороз зубов
С) хронический пульпит
D) острый гнойный периостит челюсти.
E) ретенция зуба
24. С каким заболеванием следует проводить дифференциальную диагностику острого гнойного периостита челюстей?
А) кариес
В) флюороз зубов
С) хронический пульпит
D) острый гнойный периодонтит
E) ретенция зуба
25. С каким заболеванием следует проводить дифференциальную диагностику острого одонтогенного остеомиелита челюстей?
А) кариес
В) флюороз зубов
С) хронический пульпит
D) острый гнойный периодонтит
E) ретенция зуба
26. Какие изменения на внутриротовой рентгенограмме характерны для острого периодонтита?
megaobuchalka.ru
Зубная формула постоянных зубов
Верхняя челюсть
Правая сторона Левая сторона
| 8 7 6 5 4 3 2 1 | 1 2 3 4 5 6 7 8 |
| 8 7 6 5 4 3 2 1 | 1 2 3 4 5 6 7 8 |
Нижняя челюсть
Зубная формула временных зубов
| V IV III II I | I II III IV V |
| V IV III II I | I II III IV V |
Зубная формула в период прорезывания постоянных зубов (пример)
| 6 V IV III II 1 | 1 II III IV V 6 |
| 6 V IV III II 1 | 1 2 III IV V 6 |
При этом отдельные зубы можно записывать в виде части графической таблицы. Примеры:
6| - первый постоянный моляр верхней челюсти справа;
|5 - второй премоляр верхней челюсти слева.
В зубной формуле рекомендуемой ВОЗ и принятой в настоящее время в России используется двухзначная система, в соответствии с которой любой зуб записывается в виде двухзначного числа. Первая цифра двухзначного числа обозначает сторону конкретной челюсти, а вторая цифра, как обычно, порядковый номер зуба. Для постоянных зубов правая половина верхней челюсти обозначается цифрой 1, левая – 2, левая половина нижней челюсти – 3, правая – 4.
Для постоянных зубов обозначение квадрантов следующее: _1_|_2_
4 | 3
Для временных зубов обозначение квадрантов следующее: _5_|_6_
8 | 7
При этом порядковый номер временного зуба записывается так же, как и постоянного зуба – арабской цифрой. Примеры:
зуб 17 – постоянный второй моляр верхней челюсти справа;
зуб 23 – постоянный клык верхней челюсти слева;
зуб 34 – первый премоляр нижней челюсти слева;
зуб 53 – временный клык верхней челюсти справа;
зуб 62 – временный боковой резец верхней челюсти слева.
Состояние твердых тканей зубов определяется путем зондирования всей поверхности эмали. Если при зондировании целостность эмали не нарушена, то зонд свободно скользит по поверхности зуба, не задерживаясь в углублениях эмали. При наличии кариозной полости или дефекта эмали, даже не заметной для глаза, острый зонд задерживается в ней.
Кроме зондирования, при клиническом осмотре зубов применяют методы перкуссии и пальпации, холодовую пробу.
Перкуссия – постукивание по зубу – применяется для определения состояния периодонта и пародонта. Может применяться вертикальная и горизонтальная. Пинцетом или ручкой зонда, зеркала слегка постукивают по режущему краю или жевательной поверхности зуба. Если в периодонте нет очага воспаления, перкуссия безболезненна. При наличии воспаления в периодонте (пародонте) возникает болевое ощущение. Начинать перкуссию следует с заведомо здоровых зубов для сравнения.
Пальпация – применяется для определения подвижности зуба и исследования слизистой в проекции верхушки корня зуба.
Холодовая проба – проводится путем внесения в кариозную полость ватного шарика, смоченного холодной водой или орошения кариозной полости холодной водой из пустера. При кариесе, пульпите возникает болезненность.
ЭОД – электроодонтодиагностика – проводится для уточнения заболевания постоянных зубов, позволяет правильно оценить состояние пульпы и периодонта зубов. Метод основан на свойстве живой ткани возбуждаться под влиянием раздражения. Одна и та же ткань в зависимости от состояния (норма, воспаление, атрофия и т.п.) обладает различной возбудимостью. О степени ее судят по силе раздражения, достаточной для того, чтобы получить ответную реакцию ткани. В качестве раздражителя используют электрический ток. Здоровые зубы реагируют на ток от 2 до 6 мкА, при глубоком кариесе – на 10-18 мкА, при некрозе коронковой пульпы – на 50-60 мкА, периодонтитный зуб реагирует на силу тока 100-200 мкА и выше.
Результаты клинического визуально-инструментального обследования зубов фиксируется в зубной формуле в виде буквенных обозначений:
C – кариес;
P – пульпит;
Pt – периодонтит;
R – корень;
П – пломба;
О – зуб отсутствует в зубной дуге;
К – коронка;
И – искусственный зуб.
Пример: П С Pt
| 6 V IV III 2 1 | 1 2 III IV V 6 |
| 6 V IV III 2 1 | 1 2 III IV V 6 |
Р С
Одновременно с записью зубной формулы врач оценивает величину, форму, цвет коронок зубов, блеск эмали зубов. Величина и форма коронок зубов определяется путем сравнения объективных данных пациента с данными анатомо-морфологической нормы зубов человека соответственно их групповой принадлежности. В результате осмотра могут быть выявлены аномалии величины (макродентия, микродентия) и изменения формы зубов: врожденные и приобретенные вследствие разрушения коронок зубов кариозным процессом, гипоплазии или гиперплазии эмали, повышенной стираемости, травмы. В норме эмаль имеет белую окраску с желтоватым оттенком, при отражении света поверхность эмали создает эффект блеска. Отсутствуют пятна на эмали, нет отложений на зубах.
При клиническом осмотре зубов следует знать особенности строения временных зубов и отличать их от постоянных.
Цвет коронок временных зубов чаще бело-голубоватый. Форма временных зубов подобна форме постоянных зубов соответствующей групповой принадлежности, однако величина коронок временных зубов значительно меньше таковой постоянных зубов; у коронок временных зубов преобладает ширина, у постоянных зубов – высота. Самая широкая часть коронки временных зубов – пришеечная, постоянных зубов – в области экватора; переход коронки в шейку у временных зубов резкий за счет эмалевого валика, у постоянных зубов – плавный. В отличие от постоянных зубов в детском возрасте бугорки и режущие края временных зубов к 4-5 годам значительно стираются. Толщина твердых тканей коронок временных зубов и степень минерализации эмали существенно меньше, чем у постоянных зубов. В периоде смены зубов наблюдается подвижность временных зубов вследствие физиологической резорбции корней.
В итоге обследования устанавливается заключение по стоматологическому статусу больного или диагноз.
КАРИЕС
Кариес – полиэтиологический патологический процесс, проявляющийся после прорезывания зуба, при котором под воздействием неблагоприятных внешних и внутренних факторов происходит деминерализация твердых тканей зуба с последующим образованием дефекта в виде полости.
Классификация кариеса
studfiles.net
Клинико-инструментальные методы исследования | Терапевтическая стоматология
Цель занятия. Обучение методам исследования при заболеваниях зубов, пародонта и слизистой оболочки полости рта.
Оснащение. Набор стоматологических инструментов (зеркало, пинцет, зонд), аппарат для электроодонтометрии (ОД-2м или ИВН-1), люминесцентный фотодиагноскоп (или лампа Вуда), микроскоп, шприцы с изогнутой иглой для орошений, шприцы, иглы для инъекций, набор аллергенов, физиологический раствор, раствор гистамина (1:1000), раствор Люголя, 0,01% водный раствор метиленового синего, 0,25% раствор трипанового синего, набор рентгенограмм.
Содержание. С помощью различных инструментов определяют состояние зубов, пародонта, слизистой оболочки (рис 14 ). Инструментальное исследование тканей полости рта должно проводиться независимо от жалоб больного.
Стоматологическое зеркало. Выпускается двух видов: плоское (не увеличивающее объекта) и вогнутое (увеличивающее объект исследования). Зеркало состоит из рабочей части (округлое зеркало, заключенное в металлическую оправу и укрепленное на металлическом стержне под углом 110—120°) и металлической ручки, в которую ввинчивается стержень. Это сделано для того, чтобы при порче зеркала его можно было заменить. Кроме того, зеркало и ручка стерилизуются отдельно. Зеркало используется для освещения объекта исследования, осмотра зубов и слизистой оболочки, отодвигания мягких тканей; ручкой зеркала можно производить перкуссию зубов. При исследовании полости рта врач всегда держит зеркало в левой руке.
Стоматологический пинцет. В отличие от анатомического и хирургического имеет тонкие бранши, загнутые под прямым или тупым углом (120°). Внутренняя поверхность браншей может быть гладкая или с поперечными нарезками. Врач держит пинцет в правой руке и с его помощью вводит ватные валики (для изолирования зубов от слюны), ватные тампоны в кариозную полость или полость зуба, жидкие лекарственные вещества. Захватывая зуб в щечно-оральном направлении и смещая его, определяют степень подвижности зуба.
Стоматологический зонд. Состоит из рабочей части и ручки. Рабочая часть имеет форму тонкого заостренного конца, согнутого под углом 110—120° или штыкообразно. Ручка имеет шестигранную форму, длина ее 15 см. Зонд, как и все другие инструменты, врач держит в правой руке. Путем зондирования обнаруживаются кариозные полости, размягчение дентина, устья корневых каналов, наличие поддесневого зубного камня и остатки камня после его удаления, определяется качество имеющейся пломбы (плотность краевого прилегания, выступание или снижение пломбы), тактильная и болевая чувствительность слизистой оболочки. Ручка зонда используется для перкуссии зубов. Зондом определяют глубину зубо-десневого кармана. Для этого используются зонды с градуировкой на рабочей части. Такую градуировку может сделать врач путем нанесения насечек с ценой деления 1—2 мм. При обнаружении патологического зубо-десневого кармана измерение его производят у всех поверхностей зуба.
Исследование слизистой оболочки при жалобах на снижение тактильной и болевой чувствительности нужно проводить на симметричных участках. Например, для определения чувствительности слизистой оболочки половины спинки языка прикасаются острием зонда к симметричным участкам другой половины и на основании ощущений больного определяют патологию.
Перкуссия (постукивание) зуба ставит целью определить состояние периодонта. Она производится ручкой зонда или зеркала, направленной по продольной оси зуба (вертикальная перкуссия) или перпендикулярно по отношению к коронке зуба (горизонтальная перкуссия). Вертикальная перкуссия позволяет определить реакцию верхушечной части периодонта, а горизонтальная— маргинальной. Постукивание должно быть равномерным, легким; начинать его всегда следует со здоровых зубов. Удары производятся по режущему краю, жевательной поверхности (вертикальная перкуссия) или боковой поверхности (горизонтальная перкуссия) зуба.
Пальпация (ощупывание) позволяет определить инфильтрат, опухоль, отек, флюктуацию, выбухание тканей, оценить состояние регионарных лимфатических узлов. Ощупывание мягких тканей производится путем надавливания указательным пальцем на исследуемый участок или захватывания его между II и I пальцами. При исследовании щек, дна полости рта пальпацию осуществляют двумя руками (бимануальное исследование): пальцы одной руки находятся снаружи, а II палец другой — обследует патологический участок.
В диагностике ряда заболеваний определенное значение имеет состояние регионарных лимфатических узлов. Пальпация подчелюстных узлов производится одновременно обеими руками. Больной наклоняет голову вниз, расслабляя мышцы дна полости рта. Врач становится прямо перед больным и четыре пальца каждой руки (большие пальцы располагают на щеках) медленно погружает в глубь мягких тканей в области средней линии дна рта. Достигнув глубины 0,5—1,0 см, начинают смещать мягкие ткани по направлению к телу нижней челюсти справа и слева. Под пальцами оказываются лимфатические узлы. Пальпацию проводят от угла челюсти до подбородка. Подподбородочные лимфатические узлы пальпируют одной рукой (правой или левой), а другой наклоняют голову больного. Для пальпации шейных узлов просят больного повернуть голову в сторону, чтобы напряглась грудинно-ключично-сосцевидная мышца. По ее переднему краю четырьмя пальцами правой руки (если голова повернута влево) или левой (при повороте головы вправо) пальпируют лимфатические узлы. В норме они не прощупываются. При острых воспалительных процессах во рту узлы увеличены, болезненны, подвижны; в первичном периоде сифилиса отмечается склераденит (увеличение и уплотнение лимфатических узлов, безболезненность) ; при первичной туберкулезной язве регионарные узлы увеличиваются, могут размягчаться и нагнаиваться с появлением свищей; метастазы раковой опухоли в лимфатические узлы приводят к их увеличению, уплотнению, спаянности с окружающими тканями, такие узлы, как правило, безболезненны.
terastom.com
Клиническое обследование и постановка диагноза в эндодонтии
Только в этом случае диагноз будет в полной мере основан на знаниях стоматолога и результатах обследования. В этом плане особое значение имеет грамотное ведение истории болезни.
Анамнез
Сбор анамнеза является важной частью клинического обследования, позволяющей получить информацию, имеющую иногда решающее значение при постановке диагноза. Учитывая то, что общих противопоказаний к проведению эндодонтического лечения не существует, можно было бы ограничиться достаточно кратким сбором анамнеза. Однако врачу следует иметь представление об общем состоянии здоровья пациента, поскольку в ряде случаев это может иметь непосредственное отношение к диагнозу. Таким образом, история болезни должна включать следующие вопросы:
Страдаете ли Вы заболеваниями сердца? Страдаете ли Вы аллергией на что-нибудь? Страдаете ли Вы диабетом? Проводилось ли Вам исследование на гепатит и ВИЧ-инфекцию? Принимаете ли Вы на данный момент какие-нибудь препараты? Ваше полное имя, адрес и номер телефона.
В зависимости от ответов пациента может потребоваться более подробный сбор анамнеза. При необходимости следует позвонить лечащему врачу вашего пациента для получения более подробной информации, а при наличии у пациента явной патологии может потребоваться совместное ведение такого больного с его лечащим врачом.
Стоматологический анамнез должен включать основную стоматологическую жалобу (причину, по которой пациент обратился к врачу). При этом попросите пациента описать все своими словами. Затем стоматолог задает несколько наводящих вопросов для уточнения информации, полученной от пациента. В ходе беседы пациент обычно вспоминает дополнительные детали, в результате чего врач получает полное представление о развитии заболевания.
Клиническое обследование
Обследование начинается с внешнего осмотра пациента в процессе сбора анамнеза. Затем проводится осмотр области, на которую указывает сам пациент, а также окружающих тканей и одноименных областей на противоположной стороне лица. Иногда даже беглого взгляда бывает достаточно для постановки диагноза и выбора плана лечения. Например, при значительном разрушении коронковой части зуба кариозным процессом может быть принято решение об удалении остатков зуба. В других клинических ситуациях, таких как кариес, изменение цвета зубов, отек мягких тканей, свищевой ход и т.п., может потребоваться дополнительная информация. В этом случае осмотр продолжается с помощью стоматологического зеркала, зонда, парадонтологического зонда и других инструментов и приспособлений, необходимых для осмотра зубов и полости рта.
Перкуссия и пальпация
Перкуссия зубов является очень простым, но крайне полезным клиническим тестом, позволяющим выявить очаг воспаления в периапикальной области.
Перкуссия проводится путем постукивания по зубу рукояткой инструмента, обычно зеркала, в вертикальном направлении. В случае острого или обострившегося апикального периодонтита зуб будет реагировать разной степенью боли по сравнению с соседними зубами и одноименным зубом с противоположной стороны. Однако следует помнить, что даже здоровые зубы могут обладать некоторой болевой чувствительностью к перкуссии, в связи с чем в случае смазанной и неясной клинической картины апикального периодонтита следует несколько раз провести перкуссию нескольких зубов в произвольной последовательности для того, чтобы убедиться, что чувствительность всегда связана с одним и тем же зубом.
Зубы с патологией пульпы без периапикальных изменений не обладают болезненностью к перкуссии. Пародонтальные абсцессы и заболевания пародонта с бессимптомным течением и выраженной атрофией костной ткани, напротив, могут давать болезненность при перкуссии. Однако в отличие от зубов с патологией в области верхушки корня эти зубы будут в большей степени реагировать на горизонтальную перкуссию, т.е. направленную перпендикулярно продольной оси зуба, нежели на вертикальную. Таким образом, тест на перкуссию является клиническим признаком апикального периодонтита.
На основании пальпации можно оценить болезненность, наличие отека, флюктуации, уплотнения и крепитации подлежащих тканей. В данном случае также следует проводить сравнительную оценку окружающих тканей и одноименных областей с противоположной стороны. Пальпацию тканей полости рта следует проводить кончиком указательного пальца. В некоторых случаях, например при пальпации дна полости рта, можно использовать указательные пальцы обеих рук. Данные, полученные при пальпации, могут быть крайне полезны, при этом информация, которую позволяет получить данный метод, будет тем больше, чем лучше мануальные навыки и клинический опыт врача.
Тесты на жизнеспособность зуба
Основной задачей проведения тестов на чувствительность является оценка жизнеспособности пульпы зуба. Нередко результаты этих тестов имеют принципиальное значение. Для оценки жизнеспособности зубов существует целый ряд методов. Чаще всего используются тепловые, холодовые тесты и раздражение электрическим током. Независимо от того, какой именно тест будет проводиться, поверхность зуба следует тщательно очистить и высушить для уменьшения вероятности проведения импульсов по нервным волокнам десны и периодонтальной связки. Для проведения теплового теста можно использовать гуттаперчу. Гуттаперча разогревается в пламени спиртовки и прижимается с небольшим давлением к режущему краю или вестибулярной поверхности зуба подальше от десневого края. В случае положительной реакции гуттаперча сразу же удаляется с поверхности зуба.
Холодовой тест можно проводить с использованием кубика льда, однако более эффективно применение охлажденной двуокиси углерода (-78°С). Тест можно также проводить с помощью ватного шарика, смоченного дифтордихлорметаном (ДДМ) (-50°С), который быстро прижимают к режущему краю или вестибулярной поверхности зуба. Ватный шарик удаляется в случае положительной реакции.
Для оценки электрической чувствительности (электровозбудимости пульпы) используются специальные приборы.
Аппарат для оценки электрической чувствительности зубов оснащен электродами, которые располагаются на поверхности тестируемого зуба, аналогично тому, как это делается при температурных тестах (рис. 4.1).
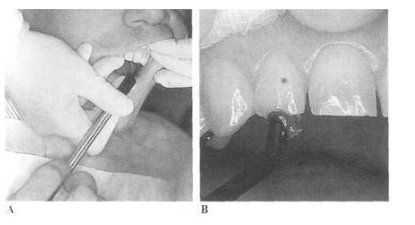 Рис. 4.1. А— использование прибора для оценки электровозбудимости пульпы зуба. Поскольку врач работает в перчатках, для того чтобы замкнуть круг, пациенту следует касаться насадки электроприбора.
В — электрод устанавливается на режущий край резца. Для улучшения контакта с поверхностью зуба используется зубная паста.
Рис. 4.1. А— использование прибора для оценки электровозбудимости пульпы зуба. Поскольку врач работает в перчатках, для того чтобы замкнуть круг, пациенту следует касаться насадки электроприбора.
В — электрод устанавливается на режущий край резца. Для улучшения контакта с поверхностью зуба используется зубная паста.
По электродам к зубу подается электрический ток, при этом напряжение изменяется вручную или автоматически до появления чувствительности.
Тесты на чувствительность не всегда достаточно надежны, и их результаты следует оценивать только в комплексе с другими клиническими симптомами.
Многие считают тест на электрическую чувствительность наименее надежным, однако он имеет свои преимущества, в связи с чем аппарат для оценки электрической чувствительности зубов должен входить в арсенал средств каждого стоматолога. Основным преимуществом теста на электрическую чувствительность является то, что он позволяет оценить порог болевой чувствительности для каждого зуба. Впоследствии, при проведении повторного исследования полученные данные можно будет сравнить с теми, что были получены раньше. Это может быть особенно полезно при наблюдении пациентов с травматическими поражениями зубов, а также во всех случаях, требующих оценки отдаленных результатов лечения зубов методами сохранения жизнеспособной пульпы. Использование аппаратов для оценки электрической чувствительности зубов у пациентов с кардиостимуляторами противопоказано.
В случаях, когда оценка чувствительности зубов не дает однозначных результатов относительно жизнеспособности пульпы, проводится диагностическое препарирование полости. Препарирование полости проводится таким образом, чтобы в последующем ее можно было бы использовать в качестве эндодонтического доступа для лечения корневых каналов.
С другой стороны, если тесты указывают на жизнеспособность пульпы, препарирование прекращают, а полость пломбируют, как и любые другие полости, пломбировочным материалом с подкладкой. Диагностическое препарирование может быть особенно ценно в зубах с реставрациями коронковой части, когда края реставрации находятся на уровне десневого края. Этот метод может быть также использован у детей в зубах с незавершенным формированием верхушки корня, которые дают парадоксальную реакцию на любые раздражители вследствие несовершенной иннервации.
В последние годы много усилий было направлено на создание новых методов, которые позволяют оценить пульпарный кровоток без стимуляции нервных окончаний. Хорошие результаты могут быть получены при использовании лазерной допплерографии (см. рис. 4.2), так что в будущем этот метод может получить широкое применение.
Провокационные тесты
Температурные тесты могут быть информативными в зубах с бессимптомным течением пульпита. Нередко встречаются пациенты с жалобами на периодические боли, возникающие в ночное время в течение длительного периода. Однако на момент обследования пациент не испытывает болевых ощущений и не имеет клинических проявлений, позволяющих выявить пораженный зуб. В этом случае можно использовать как тепловые, так и холодовые раздражители, однако нагревание обычно действует более эффективно.
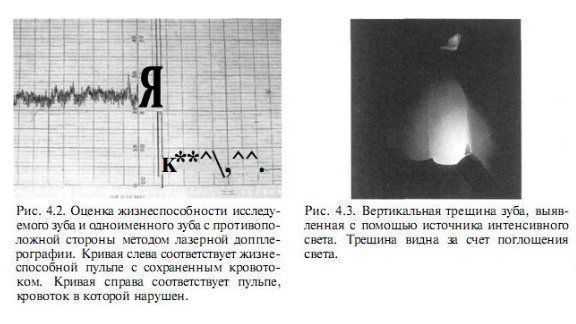 Сохранение болевых ощущений в течение некоторого времени после прекращения действия раздражителя будет указывать на причинный зуб.
Сохранение болевых ощущений в течение некоторого времени после прекращения действия раздражителя будет указывать на причинный зуб. Тест с использованием анестезии Иногда пациенты обращаются к стоматологу с жалобами на сильные боли, характерные для пульпита, однако выявить причинный зуб не удается. В этих случаях провокационные тесты могут быть неинформативными, поскольку у пациента уже имеются непроходящие сильные боли. Пациент измучен и ждет, а иногда и требует от врача помощи. В этом случае можно прибегнуть к местному введению анестетика. В последние годы чаще используют интралигаменшарную анестезию, поскольку этот метод позволяет очень точно вводить небольшие дозы анестетика, при этом анестезия распространяется на пульпу одного или двух зубов. При проведении теста с анестезией введение анестетика начинают с наиболее дистально расположенного зуба, постепенно продвигаясь в мезиальном направлении, обезболивая по одному зубу до тех пор, пока боль не пройдет.
Оптический тест с источника интенсивного света
Оптический тест проводится для выявления трещин и неполных переломов зуба.
Переломы в коронковой части могут иметь самые различные клинические проявления в зависимости от локализации и протяженности. Диагностика при этом часто бывает затруднена. Использование источника яркого света, обычно волокнистой оптики, позволяет выявить трещины, которые поглощают свет, препятствуя его прохождению через ткани зуба (рис. 4.3).
Для обнаружения неполных переломов можно нанести на поверхность зуба такие красители, как йодинол или специальный раствор для выявления зубного налета. После установки коффердама краситель наносится на поверхность зуба на 5-6 мин. Трещина проявляется после проникновения в нее красителя. Для подтверждения наличия «трещины» или «неполного перелома зуба» проводится избирательное накусывание объекта средней твердости, например деревянной палочки.
Рентгенологическое обследование
Рентгенография является одним из основных диагностических методов в эндодонтии. Нередко постановка диагноза основывается на результатах рентгенологического исследования.
 Однако следует помнить, что рентгенологические изменения не являются патогномоничным признаком какого-либо заболевания или патологического состояния. Так, наличие очага рентгенологического просветления з области верхушки корня характерно для апикального периодонтита, однако оно может также встречаться при цементоме, гигантоклеточной гранулеме, различных кистах, метастазах злокачественных опучолей и других патологических и физиологических состояниях. В связи с этим во всех случаях без исключения рентгенологические данные следует оценивать в комплексе с результатами клинического обследования.
Однако следует помнить, что рентгенологические изменения не являются патогномоничным признаком какого-либо заболевания или патологического состояния. Так, наличие очага рентгенологического просветления з области верхушки корня характерно для апикального периодонтита, однако оно может также встречаться при цементоме, гигантоклеточной гранулеме, различных кистах, метастазах злокачественных опучолей и других патологических и физиологических состояниях. В связи с этим во всех случаях без исключения рентгенологические данные следует оценивать в комплексе с результатами клинического обследования.
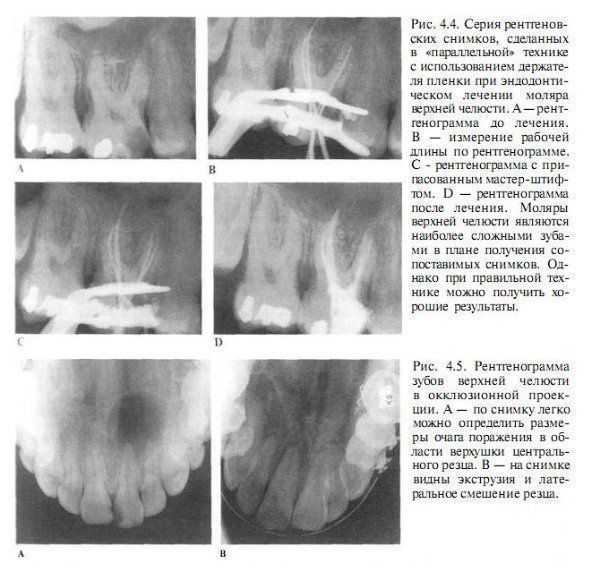
Для оценки состояния периапикатьной области предпочтительно использование «параллельной» техники, поскольку она позволяет добиться наиболее точной ориентации зуба и окружающих тканей на рентгенограмме. Кроме того, следует использовать держатель рентгеновской пленки для получения сопоставимых снимков.
Это особенно важно при наблюдении пациентов, когда новый снимок сравнивают со старым, полученным в прошлое посещение (рис. 4.4). Иногда в эндодонтии используются рентгенограммы в окклюзионной проекции (рис. 4.5). Это позволяет лучше оценить состояние челюстей, особенно верхней челюсти, кроме того, этот снимок может оказать неоценимую помощь при оценке вестибулооральных размеров очага периапикального поражения. Снимки в окклюзионной проекции могут также потребоваться пациентам с травматическими повреждениями зубов и тканей пародонта.
Предполагаемый диагноз
Бывают случаи, когда рентгенологическая и клиническая картины недостаточно ясные, при этом пациент испытывает боль. В данном случае необходимо избегать проведения любых необратимых манипуляций до постановки окончательного диагноза. В то же время врач должен как-то облегчить состояние пациента.
С этой целью ставится предполагаемый диагноз. Чаше это бывает у пациентов, которые тщательно следят за своими зубами и имеют множественные реставрации, а не кариозные полости. При этом удается определить сегмент зубного ряда, в котором располагается пораженный зуб. Затем, основываясь на данных рентгенологического исследования (наличие наиболее обширных реставраций, вторичный кариес под пломбой, некачественные реставрации), выявляют зуб, который является наиболее вероятной причиной болей. Пломба в этом зубе удаляется, и проводится осмотр полости.
Нередко при этом под пломбой обнаруживаются размягченный кариозный дентин или признаки того, что пульпарная камера ранее была вскрыта, указанные симптомы подтверждают пробный диагноз. Однако возможен вариант, когда ничего особенного не обнаруживается. Затем полость пломбируется цинкоксид-эвгеноловым цементом, который обладает выраженным местноанестезирующим и успокаивающим действием на пульпарную ткань даже в случае сильных болей (см. с. 101). При необходимости в каждое посещение таким образом проводят лечение одного зуба, до тех пор, пока не будет поставлен окончательный диагноз.
Клинический диагноз
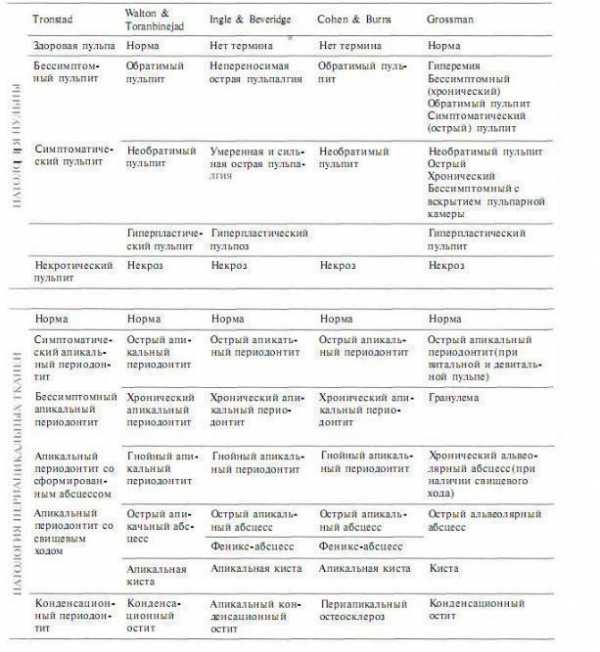
Как уже отмечалось выше, в традиционной эндодонтической терминологии особое значение уделяется связи между истинным (микроскопическим) состоянием пульпы зуба и клиническими проявлениями и симптомами. В результате современная классификация включает и гистологические, и клинические термины (см. табл. 4.1).
На сегодняшний день известно, что установить степень поражения пульпы, основываясь только на клинической картине без лабораторных исследований, невозможно (см. табл. 3.1). Ниже представлена простая и удобная классификация, использующая только клиническую терминологию.
Здоровая пульпа. Данный термин относится к жизнеспособной пульпе без признаков воспаления. Диагноз может быть использован в случаях эндодонтического лечения здоровых зубов, например по ортопедическим показаниям, а также в первые часы после травмы зуба с переломом коронки и вскрытием пульпарной камеры.
Пульпит. Этим термином определяется жизнеспособная пульпа, в тканях которой протекает воспалительная реакция. Данный диагноз не уточняет степени повреждения тканей, а также характера процесса: обратимый или необратимый, — поскольку эту информацию невозможно получить, основываясь только на клинических методах исследования. Несмотря на то что это практически не отражается на выборе метода лечения, следует также учитывать, предъявлял ли пациент жалобы на момент обращения. С этой точки зрения целесообразно выделить две формы воспаления пульпы.
Симптоматический пульпит. В случае этого диагноза пульпа жизнеспособная, воспаленная, при этом пациент предъявляет жалобы, характерные для пульпита.
Симптоматический пульпит является признаком острой воспалительной реакции, чаще обострения хронического воспаления в пульпе зуба.
Бессимптомный пульпит. Термин описывает состояние, при котором пульпа зуба жизнеспособная, воспаленная, однако пациент не предъявляет никаких жалоб. Диагноз ставится на основании знания этиологии и патогенеза воспаления пульпы.
Таблица 4.1 Клинические классификации, представленные в различных руководствах по эндодонтии
 Типичным примером использования этого термина может быть ситуация, когда в результате кариозного процесса происходит бессимптомное вскрытие пульпарной камеры.
Типичным примером использования этого термина может быть ситуация, когда в результате кариозного процесса происходит бессимптомное вскрытие пульпарной камеры.
Некроз пульпы. Данный термин относится к нежизнеспособной некротизированной пульпе. Подобное состояние можно заподозрить при отрицательной реакции зуба при проведении тестов на проверку чувствительности, однако уточнить этот диагноз можно только после оценки содержимого корневых каналов. Следует вьшелять частичный и тотальный некроз пульпы, поскольку это имеет принципиальное значение при выборе метода лечения.
Апикальный периодонтит. Этим термином определяется воспаление в области верхушечного пародонта, имеющее пульпарное происхождение. Воспалительные изменения могли локализоваться только в области периодонтальной связки, однако чаще происходит вовлечение в процесс дентина и цемента корня, а также альвеолярной кости (апикальная гранулема, киста). Апикальный периодонтит в стадии обострения. Данный диагноз описывает острую фазу воспаления либо обострение хронической инфекции. В случае острого воспаления рентгенологические изменения в периапикальных тканях отсутствуют.
Бессимптомный апикальный периодонтит. Термин относится к состоянию, когда воспаление в периапикальных тканях не сопровождается жалобами со стороны пациента. Бессимптомный апикальный периодонтит следует заподозрить в случае некроза пульпы, однако окончательный диагноз ставится только на основании рентгенологического исследования, в результате которого определяется зона рентгенологического просветления (в редких случаях рентгеноконтрастности) в области верхушки корня.
Апикальный периодонтит со сформированным абсцессом. Термин используется в случаях, когда при апикальном периодонтите происходит выход гнойного содержимого с образованием поднадкостничного, подслизистого или подкожного абсцесса.
Апикальный периодонтит со свищевым ходом. Диагноз используется в случаях, когда происходит выход экссудата из периапикальных тканей на поверхность тела за счет образования свищевого хода.
Латеральным, или межкорневым, периодонтитом называется патологический процесс, при котором в отличие от апикального периодонтита, очаг деструкции кости локализуется на боковой поверхности корня или в области би- и трифуркации многокорневых зубов.
Лейф Тронстад Клиническая эндодонтия
medbe.ru
Электрометрическое исследование | Терапевтическая стоматология
Электрометрическое исследование
Более точные данные получаются при исследовании реакции пульпы на электрический ток. Для этой цели лучше всего пользоваться источником постоянного тока, обеспечивающим возможность плавной регулировки подаваемого напряжения в широких пределах. Можно также пользоваться и индуктивным током, например, от санного аппарата. Один электрод больной берет в руку, другой, тонкий, желательно с пуговчатым утолщением на конце, прикладывают к зубу. Исследуемый зуб должен быть высушен и хорошо изолирован от прилегающих мягких тканей и соседних зубов. Можно оба электрода приложить к зубу — к наружной и внутренней поверхности. Не следует прикладывать электроды к пломбам, особенно металлическим.
Неповрежденная эмаль оказывает значительное сопротивление прохождению тока. Сопротивление эмали в 20 раз превышает сопротивление вдвое более толстого слоя дентина. При наличии живой здоровой пульпы ток вызывает чувство легкой боли. Отдельные группы зубов по-разному реагируют на электрический ток: резцы реагируют на более слабый ток, клыки и премоляры — на более сильный и, наконец, моляры реагируют на ток большей силы, чем прочие зубы. Один и тот же зуб различно реагирует на раздражение током в зависимости от толщины эмалевого покрова в месте раздражения; электрод, приложенный к жевательной поверхности, вызывает более слабую реакцию, чем при положении электрода у шейки. Различная чувствительность пульпы к току зависит от общего состояния организма: при утомлении наблюдается повышенная чувствительность, то же отмечено у женщин во время менструации. Наркотики понижают чувствительность пульпы. Все эти колебания надо иметь в виду и пользоваться электрометрическим исследованием для сравнения чувствительности к току по возможности одинаковых зубов, фиксируя электроды на одних и тех же точках. Зубы с омертвевшей пульпой или без пульпы реагируют лишь на очень сильный ток (реакция не пульпы, а перицемента).
Воспаленная пульпа реагирует на ток меньшей силы, чем здоровая. Этими данными можно пользоваться для распознавания поражения пульпы, особенно ее омертвения. Следует учесть, что живая пульпа может не реагировать на ток в случае применения местной анестезии.
Перкуссия зубов. Перкуссия, постукивание зубов, применяется главным образам для обнаружения болезненной реакции периодонта, а не для получения звуковых показаний. Правда, тонкий и опытный слух может уловить различие в оттенках звука, возникающего при выстукивании здорового зуба и зуба больного —со скрытой кариозной полостью, с погибшей пульпой, с поврежденной альвеолой при амфодонтозе. Но этот метод исследования вое же мало надежен. Совершенно иные результаты дает перкуссия при исследовании болезненного состояния периодонта; здесь данные получаются точные и отчетливые. При здоровом периодонте зубы обычно не реагирует болью на нормальное постукивание, и только удары значительной силы вызывают болевое ощущение. Наоборот, при остром воспалении уже слабое постукивание (иногда даже прикосновение к зубу) вызывает отчетливую боль. В случаях хронического периодонтита боль возникает при более или менее энергичной перкуссии.
Перкуссия производится с помощью небольших инструментов. Для этой цели можно воспользоваться пинцетом или зондом, взяв их за противоположный конец и ударяя тем концом, который обычно служит ручкой. Опуская инструмент на жевательную поверхность (или режущий край) коронки, мы передаем давление по вертикальной оси зуба. Рекомендуется перкутировать не более двух-трех раз подряд. В случае отрицательного результата полезно применять двустороннюю боковую перкуссию: постукивание по щечной и небной поверхности коронки. Если и в этом случае больной не отмечает болезненности, то данный зуб можно расценивать как нормально реагирующий на постукивание.
При перкуссии зубов важно иметь сравнительные данные, для чего следует перкутировать и заведомо здоровые зубы.
terastom.com
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа