Симптомы и лечение обсессивно-компульсивного расстройства (ОКР). Психическое расстройство окр
Обсессивно-компульсивное расстройство (ОКР): симптомы и лечение
Обсессивно-компульсивное расстройство (ОКР ) — это психическое состояние, которое характеризуется наличием у пациента обсессий и компульсий. Под первым термином подразумевают навязчивые идеи, возникающие внезапно и побуждающие к совершению каких-либо действий — компульсий. Также эту патологию называют неврозом навязчивых состояний и причисляют к психическим заболеваниям. Симптоматика ОКР отличается у каждого отдельно взятого больного. Существуют распространенные поведенческие стереотипы, часто встречающиеся у пациентов, жалующихся на навязчивые мысли и действия. Однако у каждого человека присутствуют и свои собственные ритуалы, являющиеся основным признаком этого психического состояния.
1
Типы навязчивых состоянийЧаще всего симптомы ОКР цикличны. То есть действия, совершаемые человеком, повторяются им изо дня в день.
Навязчивые состояния бывают:
- 1. Интеллектуально-аффективными. По-другому они называются фобиями. Человек боится какого-то иррационального явления, поэтому совершает одно действие или ряд поступков, предотвращающих его. Страх и поведение часто не имеют между собой ничего общего. Пациент осознает нелогичность своих поступков, но продолжает потакать себе в исполнении компульсий, так как испытывает эмоциональный дискомфорт, беспокойство или даже панику. В пример такого навязчивого состояния можно привести повторение одних и тех же мыслей, часто неприятных для человека — текст молитв, визуализация каких-то определенных моментов из жизни, а также печальных рассуждений и воспоминаний.
- 2. Двигательными, или моторными. Заключаются они в том, что больной ОКР регулярно совершает поступки, не несущие в себе никакого смысла. Часто они надоедают пациенту, вызывают у него физический или эмоциональный дискомфорт, но перестать повторять их он неспособен. Самыми распространенными двигательными навязчивыми состояниями являются хаотичное расставление предметов, постоянное мытье рук, бесцельное передвижение по помещению. Еще одним частым симптомом ОКР считают многократное возвращение домой, чтобы проверить выключен ли к квартире газ, заперта ли дверь, закрыты ли окна.
- 3. Аффективно-индифферентными, или отвлеченными. Отмечается, что люди, страдающие от психического расстройства, не могут сосредоточиться на конкретном задании. Многим свойственна арифмомания — постоянное сложение и вычитание чисел. Это может распространяться на пересчет букв и строк в книгах, складывание адресов домов, номеров машин и тому подобное.
Большая часть клинических случаев сочетает в себе сразу несколько типов навязчивых состояний. Довольно часто выделение отдельных признаков не имеет никакого отношения к реальной картине болезни. Качественный психоанализ обычно позволяет увидеть причину состояния пациента в депрессии.
При обсессивно-компульсивном расстройстве человека посещают абсурдные идеи, невыполнение которых вызывает ряд неприятных эмоций. Пациент может раздражаться, беспокоиться, паниковать, иногда даже плакать. Противостояние больного обычно ни к чему не приводит, поэтому ему, как он сам расценивает, приходится выполнять ряд действий, чтобы успокоиться и перестать испытывать стресс. Очень часто люди, которым поставили диагноз ОКР, чувствуют себя подавленно и расстроено, так как устают от навязчивых идей. Они понимают абсурдность этого состояния, но справиться с ним не могут.
Если пациент испытывает сильное нервное напряжение, его состояние способно усугубиться. Количество навязчивых идей и беспокойство повышаются, от этого человек начинает чувствовать себя еще хуже. Такое состояние может доходить до истерик и психозов. Также больные часто испытывают стыд и смущение, потому что симптоматика ОКР способна проявиться и при других людях. Человек совершает странные поступки, при этом не может объяснить окружающим свое поведение, из-за чего боится показаться странным и быть осмеянным.
2
Причины появления обсессий и компульсийНаиболее частыми предпосылками к развитию психической патологии являются генетические факторы. Это и особенности психоастенической структуры личности, и события из прошлого, травмировавшие больного.
Причиной развития ОКР могут быть следующие заболевания:
- эндогенные депрессивные состояния;
- вялотекущая шизофрения;
- эпилепсия;
- ипохондрически-фобический или нозофобический синдром;
- период восстановления после черепно-мозговых или соматических травм.
Довольно часто невроз навязчивых состояний проявляется у людей, имеющих противоречивый характер. Большая часть специалистов, занимающихся изучением этого расстройства, полагает, что генезис заключается в травмах психики или в раздражителях условных рефлексов, совпавших с факторами, провоцирующими боязнь. Обсессии и компульсии часто вызывают противоречивые чувства у пациентов, так как идут вразрез с их представлениями, взглядами и желаниями.
Обсессивно-компульсивное расстройство считается очень распространенным диагнозом, поскольку имеет высокий процент заболеваемости. При возникновении первых симптомов стоит обращаться к врачу. Если не сделать этого вовремя, велика вероятность того, что пациент станет нервным, раздражительным и не сможет вести нормальную социальную деятельность. У многих больных снижается работоспособность, тяга к обучению, интересы к различным сферам жизни.
3
ЛечениеНа данный момент врачи значительно расширили представления об этиологии этого заболевания. Важным является фактор направления терапии ОКР к серотонинергической нейротрансмиссии. Восполнение дефицита серотонина в человеческом организме происходит с помощью употребления лекарственных средств и продуктов, содержащих триптофан, — одну из незаменимых аминокислот. Интенсивное ингибирование обратного захвата нейромедиаторов ведет к эффективной терапии ОКР. Этот факт является первой ступенькой в ряде исследований, направленных на излечение пациентов от невроза навязчивых идей.
На сегодняшний день работники медицинских учреждений проводят терапию и выписывают больному лекарственные средства — чаще антидепрессанты. Нет единого медикамента, позволяющего снять проявления невроза навязчивых идей, поэтому подбор препарата проводится индивидуально. Полное избавление от симптоматики ОКР происходит крайне редко. Чаще всего пациенты чувствуют облегчение, у них снижается беспокойство, они ощущают себя свободнее.
Врачи выписывают больным ОКР следующие препараты:
- триазоловые бензодиазепины;
- нейролептики;
- серотонинергические антидепрессанты;
- антиксиолики;
- ингибиторы МАО;
- бета-блокаторы.
Специалист выписывает один препарат, наблюдая за измененным состоянием больного. Если лекарство не помогает, его заменяют на другое. Иногда назначаются сразу два вида медикаментов.
Терапия заключается в беседах с пациентом. Целью этого мероприятия является успокоение больного. Важно дать понять, что вера в выздоровление и избавление от навязчивых мыслей существуют. Также необходимо убедить человека, что психотропные препараты снимут симптоматику заболевания.
Терапевтические мероприятия проводятся не всегда. Они играют второстепенную роль, так как основным средством лечения являются медикаментозные препараты. Но поддержка психолога очень важна для пациента.
Для стабилизации состояния людей, страдающих от раздражающих их обсессий и компульсий, следует обеспечить благоприятную обстановку: исключить перенапряжение, избавить от стрессов и неврозов. Навязчивые идеи способны пропадать, если пациент забудет о них. Случается такое крайне редко, так как человек, давно страдающий от этого диагноза, заменяет одни мысли на другие. Количество совершаемых действий и идей способно возрасти, если больной постоянно испытывает отрицательные эмоции. На время лечения его стоит оградить от решения важных вопросов, сложной работы, если он не желает принимать в этом участия.
Чтобы помочь пациенту, страдающему от ОКР, в домашних условиях, стоит придерживаться некоторых правил:
- Не нужно давить на человека или запрещать ему совершать ритуальное действие. Это только повысит тревожность и обострит состояние больного. Также не следует постоянно напоминать ему об этом. Человек должен самостоятельно попытаться побороть навязчивую идею.
- Не следует спрашивать о состоянии пациента или задавать ему вопросы о его ритуалах. Это заставит его вспомнить о необходимости выполнить какое-то действие.
- Нельзя чрезмерно опекать человека, беспокоясь о его состоянии. Это может спровоцировать негативную реакцию с его стороны. Симптоматика ОКР усугубляется с повышением тревожности, поэтому не стоит нервировать члена семьи, следует дать ему возможность побыть одному, если он нуждается в этом.
Лечение этого психического заболевания самостоятельно недопустимо. Обязательна консультация специалиста. Препараты, способные снизить тревожность, продаются только по рецепту, который выпишут при посещении медицинского учреждения.
neurofob.com
ОКР (ОБСЕССИВНО-КОМПУЛЬСВНОЕ РАССТРОЙСТВО), ДЕПРЕССИЯ И ПТСР (ПОСТРАВМАТИЧЕСКОЕ СТРЕССОВОЕ РАССТРОЙСТВО) — MRTE терапия для лечения фобий, страхов, тревожности, панических приступов, депрессии, боли и других нарушений
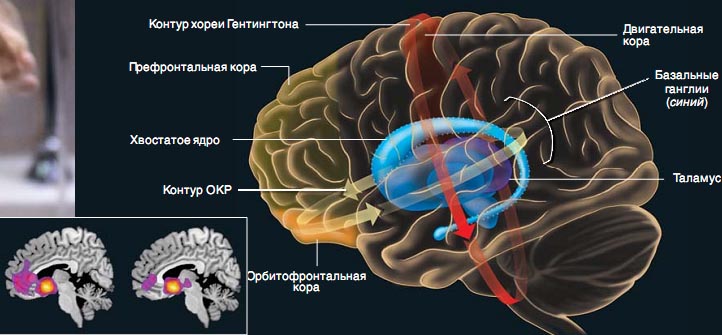
Если нарушения деятельности поля 25 приводят к «зависанию» мозга в состоянии аномальной активности, то целью лечения может стать его «перезагрузка». Тот же принцип может использоваться и в отношении других психических расстройств. В особенности это относится к ОКР: даже для неспециалиста очевидно, что при данном заболевании как бы замыкается постоянный порочный круг ненормальных мыслей и поступков.
Когда-то обсессивно-компульсивное расстройство, или невроз навязчивых состояний, считалось классическим неврозом — состоянием, вызванным психологическим конфликтом, идеальным объектом для психоанализа. Больные ОКР страдают от навязчивых повторных мыслей (обсессий) и непреодолимого стремления к навязчивым повторным действиям-ритуалам (компульсий). Некоторых из них преследуют мысли об инфицированности и они постоянно моются, порой до крови стирая кожу. Другим все время кажется, что они забыли что-то сделать, и перед уходом из дома они по много раз проверяют, выключена ли на кухне плита, закрыты ли краны и заперта ли дверь. Такие больные обычно осознают беспочвенность своих опасений, но не в состоянии преодолеть навязчивые мысли или действия. В тяжелых случаях больные фактически превращаются в полных инвалидов. Страдающие ОКР часто описывают свои симптомы как «психический тик» — как будто бы их действия неподвластны сознательному контролю. Действительно, при ОКР нередко наблюдаются настоящие тики. Известно, что в управлении движениями участвуют многочисленные контуры, связывающие, в частности, кору головного мозга с базальными ганглиями — структурами, отвечающими за запуск и координацию движений. Непроизвольные движения, наблюдаемые при тиках или, в особенно тяжелой форме, при хорее Гентингтона, обусловлены нарушениями данных контуров и, как правило, поражениями базальных ганглиев. При ОКР методами визуализации также была обнаружена аномальная активность в одном из таких контуров, включающем орбитофронтальную кору (отвечающую, в частности, за приня-
|
|
тие решений), вентральную часть хвостатого ядра (одну из структур базальных ганглиев) и таламус (отвечающий за передачу и интеграцию чувствительной информации).
Данные о повышенной активности в этом контуре были получены не только методами нейровизуализации. У большинства больных ОКР лечение (будь то психотерапия или лекарственная терапия) существенно облегчает состояние, и снижается активность орбитофронтальной коры. Если же при тяжелом ОКР обычное лечение оказывается неэффективным, то разобщение орбитофронтальной коры и хвостатого ядра (путем пересечения связывающих их нервных волокон либо подавления передачи по ним импульсов) приводит к ослаблению симптоматики. Такой явный клинический эффект воздействия на определенные связи в определенном нервном контуре служит веским аргументом в пользу того, что проявления психических расстройств могут быть обусловлены нарушениями активности конкретных мозговых структур.
Что же касается причин аномальной активности нервных контуров при ОКР и других психических расстройствах, то это отдельная тема. Причин может быть несколько, и они способны взаимодействовать сложным образом. В некоторых случаях имеет место врожденная предрасположенность — как, например, при семейной склонности к высокому уровню холестерина или глюкозы в крови. У таких лиц генетические особенности влияют на развитие и работу мозга. Однако, как и при других заболеваниях со сложными причинами, генетические особенности вызывают развитие патологии не сами по себе, а во взаимодействии с влиянием окружающей среды и индивидуальным опытом. Именно поэтому у одних людей психическое расстройство возникает, а у других — нет. Итак, взаимодействие биологических особенностей мозга и факторов окружающей среды в определенных условиях может вызывать или усугублять нарушения функционирования нервных контуров. Такие представления оказались особенно плодотворными для понимания причин психической травмы.
Неуправляемый страх
Посттравматическое стрессовое расстройство (ПТСР), ранее называвшееся боевой усталостью, неврозом военного времени и т.д., — одно из самых частых патологических состояний у ветеранов боевых действий. В настоящее время его рассматривают как тревожное расстройство, сопровождающееся назойливыми неприятными мыслями (в частности, постоянными воспоминаниями о психотравмирующих событиях), кошмарами, постоянной тревожностью и нарушениями сна. Сегодня известно, что ПТСР наблюдается не только у ветеранов, но и у жертв изнасилования, террористических актов и даже автомобильных аварий. На первый взгляд ПТСР мало похоже на состояние, вызванное нарушением функционирования нервных контуров. Даже из названия видно, что его причиной становится внешнее психотравмирующее воздействие. Нарушения сна, повышенная тревожность и другие симптомы наблюдаются непосредственно после таких воздействий у всех людей, постепенно стихая со временем. Однако примерно у 20% лиц через несколько месяцев после психической травмы развивается ПТСР: при воспоминаниях или напоминаниях о пережитом у них возникают реакции, характерные для острого стресса (как правило, сильный страх).
Постепенное притупление чувства страха обусловлено так называемым угасанием. Оно заключается в том, что при повторном воздействии раздражителя, связанного с психической травмой (например, воспоминании или напоминании о ней), но не вызывающего ее последствий, реакция в виде страха постепенно исчезает и заменяется новой, нейтральной реакцией. Ясно, что угасание (естественное или обусловленное психотерапией) представляет собой один из вариантов научения. При таком подходе ПТСР можно расценивать как нарушение угасания. Результаты недавних исследований на животных и человеке позволяют предположить, что данный процесс может страдать при нарушении функционирования определенного нервного контура, что приводит к предрасположенности к ПТСР.
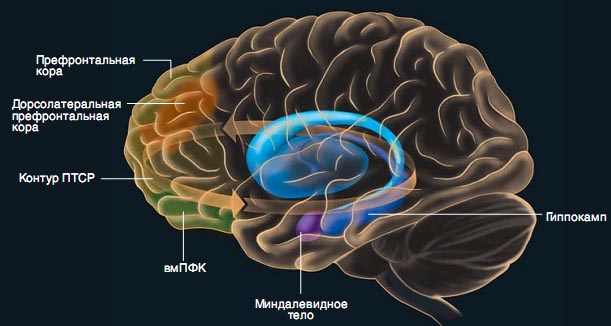
Ключевые структуры, отвечающие за формирование страха, — миндалевидное тело и прилежащее к нему скопление нейронов, называемое ядром ложа терминальной полоски. Активация данных структур сопровождается практически всеми признаками реакции страха: учащением сердцебиения, потливостью, «замиранием» и усиленными реакциями на раздражители. Длинные тонкие отростки нейронов миндалевидного тела идут к центрам ствола мозга, ответственным за перечисленные реакции, а также к отделам переднего мозга, влияющим на мотивации, принятие решений и выделение значимых раздражителей. Однако если миндалевидное тело — это двигатель страха, то в мозге должен существовать и тормоз, блокирующий реакцию страха.
Лечение по своей сути может быть сходным с перезагрузкой зависшего компьютера
Исследования Грега Квирка (Greg Quirk) и его сотрудников из Университета Пуэрто-Рико показали, что ключевую роль в угасании страха у грызунов играет крохотный участок префронтальной коры, известный как инфралимбическая зона. Исследователи вызывали у животных реакцию страха на определенные условные раздражители, а затем формировали угасание. Выяснилось, что в процессе угасания активность в инфралимбической зоне возрастает, т.е. именно этот отдел служит «тормозом» для миндалевидного тела. Прицельное раздражение нейронов инфралимбической зоны вызывало угасание страха даже без обычного повторного предъявления неподкрепляемого раздражителя. Наконец, подавление активности инфралимбической зоны сопровождалось нарушением уже сформировавшегося угасания. Все это говорит о том, что у крыс нормальная функция инфралимбической зоны — необходимое и достаточное условие для подавления страха.
Методами нейровизуализации у больных ПТСР были выявлены нарушения функционирования вентромедиальной префронтальной коры (вмПФК) — области, аналогичной инфралимбической зоне крыс. В пяти независимых работах было показано, что у больных ПТСР снижена активность вмПФК при предъявлении связанного с психической травмой раздражителя, более того, даже размеры этой области у них меньше. По данным Мохаммеда Милада (Mohammed Milad) и его сотрудников из Массачусетсской больницы, толщина вмПФК у здоровых добровольцев коррелировала со способностью подавлять вызываемый условными раздражителями страх. Элизабет Фелпс (Elizabeth Phelps) и ее сотрудники из Нью-Йоркского университета обнаружили, что при угасании у человека, как и у грызунов, активность вмПФК повышается, а миндалевидного тела — снижается. Данные нейровизуализации постепенно проясняют механизмы положительного воздействия когнитивно-поведенческой психотерапии — разновидности психотерапии, направленной на изменение реакций больного на сложные ситуации. На изображениях мозга видно, что в оценке смысла слов психотерапевта играет роль гиппокамп, а в подавлении страха — дорсолатеральная префронтальная кора. Однако поскольку последняя не име-
ОБ АВТОРЕ
| Томас Инсел (Thomas R. Insel) — психиатр, нейрофизиолог и директор Национального института психиатрии (федерального учреждения, занимающегося изучением психических расстройств). В его ранних клинических исследованиях была вскрыта роль серотонина в развитии обсессивно-компульсивного расстройства, а в работах на животных была показана важность мозговых рецепторов окситоцина и других веществ в формировании социальных связей. В своем обзоре роли нервных контуров в развитии психических расстройств, как и в остальных своих трудах, Инсел пытается «навести мосты» между физиологией и психологией, в данном случае — между нервной активностью и поведением. |
Исследования функции нервных контуров не только доказали эффективность некоторых видов лечения, но и вскрыли их мозговые механизмы
ет прямых связей с миндалевидным телом, можно предположить, что роль ключевого связующего звена, соединяющего указанные отделы и обеспечивающего эффект психотерапии, играет вмПФК.
Коренные перемены
При всех описанных здесь расстройствах — депрессии, ОКР и ПТСР — выявлена связь между активностью определенных нервных контуров и нарушениями поведения или внутреннего состояния. Во всех случаях оказалась затронутой префронтальная кора. Это и неудивительно: именно эта область мозга наиболее развита у человека, что затрудняет интерпретацию работ на животных, но зато позволяет понять, что делает нас людьми. Считается, что префронтальная кора — главный «распорядитель» мозга, и именно в ней анализируются наши самые сложные цели и мотивации, принимаются решения и планируются действия.
В то же время при разных заболеваниях, по-видимому, страдает функция разных отделов префронтальной коры и связанных с ней областей мозга. Можно привести и другие примеры: так, при шизофрении выявлена аномальная активность дорсолатеральной префронтальной коры, а при синдроме дефицита внимания с гиперактивностью (СДВГ) наблюдается замедленное развитие всей префронтальной коры в возрасте от 7 до 12 лет.
При всей убедительности фактов необходимы еще многие исследования для того, чтобы надежно связать разные психические расстройства с нарушением тех или иных мозговых функций. Существенную помощь может оказать изучение генов, ответственных за повышенный риск конкретных психических расстройств. Выявление нарушений нервных контуров, обусловливающих психические расстройства, может иметь большие последствия для диагностики и лечения. В настоящее время классификация таких расстройств строится не на объективных критериях, а лишь на субъективных симптомах, которые вдобавок бывают сходными при разных заболеваниях. Построение новой классификации, основанной на функционировании мозга, может дать совершенно новые подходы к диагностике, при которых будут использоваться такие объективные показатели, как активность мозговых структур, биохимические или морфологические изменения. Объективные критерии, например биохимические показатели крови, электрокардиография или данные лучевой диагностики, служат важным подспорьем во всех областях медицины, и можно надеяться, что и в психиатрии они будут способствовать более точной, а может и более ранней диагностике. В настоящее время диагноз шизофрении ставится на основании
|

хотя бы одного психотического эпизода — так же как раньше диагноз ишемической болезни сердца ставили лишь после приступа стенокардии. Однако в случае заболеваний мозга поведенческие или когнитивные патологии могут быть лишь поздним проявлением нарушения функционирования нервных контуров, развивающимся только после исчерпания компенсаторных механизмов. Так, при болезни Паркинсона симптоматика возникает лишь после гибели 80% нейронов черной субстанции, а при хорее Гентингтона — после утраты 50% нейронов базальных ганглиев.
Можно ожидать, что и лечение будет зависеть от характера поражения мозга. Исследование влияний разных видов лечения, в частности психотерапии, на активность нервных контуров может способствовать усовершенствованию методов терапевтического воздействия. Многие современные антидепрессанты и нейролептики, безусловно, эффективны, но не намного больше, чем их предшественники сорокалетней давности. На основании более точных представлений о мозговых механизмах развития таких заболеваний, как депрессия, могут быть разработаны более направленные и эффективные методы воздействия.
Представления о психических болезнях как результате нарушения определенных мозговых механизмов могут принести плоды уже сегодня — в виде изменения общественного мнения об этих болезнях. В разные времена душевнобольные считались одержимыми, преступными, слабовольными, изуродованными воспитанием и т.д. Современные данные отметают все эти представления. Научно обоснованный подход требует не отвергать таких больных, а подходить к ним со всем тем участием, которого они заслуживают.
Трудно найти этап в развитии медицины, подобный тому, в который вступает современная психиатрия. На наших глазах она превращается из умозрительной дисциплины, основанной на субъективной оценке «психических симптомов», к полноценной нейронауке. Накапливающиеся данные о механизмах психических расстройств несут революционные преобразования в диагностику и лечение для врачей и облегчение страданий для миллионов больных.
ДОПОЛНИТЕЛЬНАЯ ЛИТЕРАТУРА
- Targeting Abnormal Neural Circuits in Mood and Anxiety Disorders: From the Laboratory to the Clinic. Kerry J. Ressler and Helen S. Mayberg in Nature Neurosci ence, Vol . 10, No. 9, pages 1116 –1124; September 2007.
- Neural Circuitry Underlying the Regulation of Conditioned Fear and Its Relation to Extinction. Mauricio R. Delgado et al. in Neuron, Vol. 59, No. 5, pages 829–838; September 11, 2008.
- Disruptive Insights in Psychiatry: Transforming a Clinical Discipline. Thomas R. Insel in Journal of Clinical Investigation, Vol. 119, No. 4, pages 700–705; April 1, 2009.
Перевод: Н.Н. Алипов
mindfulnesstherapy.ru
невроз или шизофрения, лечение шизофрении
Постоянная тревога, странные идеи и беспокойство – частые причины обращения к психотерапевту. В каждом клиническом случае важно правильно определить нарушение психики, при которых могут возникать навязчивые плохие мысли и страхи, – невроз или шизофрению. Это позволит назначить грамотное лечение.

Только грамотный специалист сможет определить, что присутствует у его пациента на самом деле — невроз или шизофрения
Навязчивые мысли в психиатрии
Синдром навязчивых мыслей на языке психиатрии называется «обсессия». Впервые такое явление с медицинской точки зрения было описано в 1614 году швейцарцем Феликсом Платером. Изучение обсессий представляет интерес и сегодня, нередко вызывая споры.
Это обширное понятие обозначает появление у человека мыслей, непроизвольно возникающих в его сознании через неопределенные промежутки времени. Они обязательно имеют негативный оттенок и вызывают стресс, вплоть до неспособности думать о чем-то другом. Пациенты отмечают, что они не в силах справиться со своими мыслями и идеями, постоянно прокручивают их в голове и испытывают при этом большую тревожность. Качество жизни заметно ухудшается.
Обсессии часто сочетаются с фобиями и навязчивыми действиями, но современная психиатрия придерживается точки зрения, что их нужно дифференцировать между собой. Поэтому классификация навязчивых мыслей очень затруднена. Немецкий психиатр Карл Ясперс предложил условно разделять все обсессии на две большие группы:
- Относительно не приносящие ни вреда, ни пользы пациенту: например, желание постоянно рассказывать окружающим о своих воспоминаниях;
- Вызывающие тревожность и иррациональный страх. Например, это опасение сделать что-то неправильно. После завершения какого-либо действия человек может стремиться постоянно проверять результат своей работы (компульсия), или просто вспоминать в деталях процесс, мучительно пытаясь найти ошибку.
Навязчивые мысли могут иметь биологическую причину (например, отклонения от нормы в строении головного мозга), но чаще бывают приобретенного характера. Появление обсессии провоцируют комплексы, постоянные стрессы и психологические травмы. Такое состояние может быть свидетельством невроза навязчивых мыслей или шизофрении.

Синдром навязчивых мыслей называется «обсессия»
Обсессивно-компульсивное расстройство
Обсессивно-компульсивное расстройство – нарушение психики, второе название которого – невроз навязчивых мыслей. Течение заболевания может проходить в хронической и эпизодической форме, с тенденцией к прогрессированию симптомов. Причиной большинства клинических случаев расстройства являются нарушения невротической природы (стрессы, психологические травмы), и, гораздо реже, – серьезные заболевания. Так, иногда встречается сочетание обсессивно-компульсивного расстройства и шизофрении.
Согласно медицинской статистике, около 1–3% процента населения страдает той или иной формой ОКР при разной степени проявления симптомов. Первые эпизоды навязчивости обычно происходят в молодом возрасте – в период от 10 до 30 лет. Далеко не все стремятся получить психиатрическую помощь, и от дебюта расстройства до посещения врача может пройти 8 лет. Отсутствие адекватной терапии в конечном счете способно привести к временной потере нетрудоспособности и стационарному лечению.
Навязчивые мысли включают в себя целый спектр негативных и деструктивных для личности переживаний: сомнений, страхов, идей, представления будущего в пессимистичном свете. Пациент может жить в ожидании, что скоро его уволят с работы или у него найдут неизлечимую болезнь. Происходит зацикливание на обсессии. Но при этом человек понимает нелогичность своих мыслей, но беспомощен перед их появлением.

Навязчивые мысли могут носить разный характер
Идеи и страхи могут заставлять человека совершать странные действия и ритуалы. Такая деятельность называется компульсией. Например, опасение заразиться дизентерией заставляет постоянно мыть руки или обрабатывать их антисептиком. Такие «процедуры» иногда повторяются 20–30 раз в сутки. И человек ничего не может с собой поделать – все его сознание сосредоточено на выполнении компульсии, хотя и признает абсурдность тревоги и действий. В результате пациент теряет много времени, отвлекается от важных дел, сталкивается с насмешками и непониманием окружающих, что еще больше вносит разлад в его психоэмоциональное состояние.
В основе появления обсессий и компульсий лежит механизм разрядки нервной системы. Так, человек может переживать старую психологическую травму на подсознательном уровне. Чтобы старые воспоминания снова не «всплыли на поверхность», рассудок пациента стремиться концентрироваться на чем-то другом. Идеальным вариантом для этого становятся навязчивые мысли – занимая все внимание пациента, они защищают его разум от нежелательных образов прошлого.
Лечение ОКР
Обсессивно-компульсивное расстройство – это обратимое нарушение психики. Пациентам удается сохранить свою личность, но при отсутствии психотерапевтической помощи навязчивые мысли становятся постоянными. Человек не может нормально жить, работать, отдыхать.
Существует 2 основных направления терапии ОКР:
- Психотерапевтическая. Это основа лечения, позволяющая найти и устранить причину появления нарушений. Используются поведенческие методы, индивидуальная психотерапия и работа в группах. Важную роль играет снижение уровня тревоги и корректирование неадекватного поведения. Но основная цель работы с психотерапевтом – поиск избегаемого стимула навязчивых мыслей из воспоминаний прошлого и замедление реакции на него. Для этого может понадобиться больше 10 сеансов.
- Медикаментозная терапия невозможна без психотерапевтической помощи, и в комплексе с ней дает хорошие результаты. Применяются антидепрессанты и нейролептики. Перечень препаратов, их дозировка и схема приема обязательно подбираются индивидуально в каждом клиническом случае.
Лечение, как правило, приносит хорошие результаты. Наступает длительная ремиссия. Важно, чтобы психотерапевт смог различить ОКР и шизофрению на ранней стадии.

Назначается психотерапевтическое или медикаментозное лечение
Шизофрения
Шизофрения – тяжелое психиатрическое заболевание, при котором также могут наблюдаться обсессии и компульсии. В лечении, в отличие от ОКР, на первый план выходит долгосрочный прием медикаментов, и только потом – психотерапия. Различен и механизм возникновения психических нарушений: если обсессивно-компульсивное расстройство чаще всего спровоцировано травмой или стрессом, то причиной шизофрении являются генетические отклонения. Внешние обстоятельства могут только стать толчком к развитию недуга или ухудшить его течение.
При этом заболевании человек теряет себя как личность. Важное отличие невроза от шизофрении заключается в том, что в первом случае пациент может критически относиться к своему состоянию. Он пытается прогнать свои иррациональные тревоги и идеи, понимает их безосновательность и разрушительное воздействие на сознание. Навязчивость при шизофрении воспринимается пациентом как данность и реальность, причем мысли могут принимать совершенно причудливые формы, сопровождающиеся галлюцинациями и бредом. Опытный психиатр сможет отличить заболевание у человека и поставить диагноз: невроз или шизофрению.

Шизофрения — тяжелое психическое расстройство
Неврозоподобная шизофрения
Довольно сложно дифференцировать невроз навязчивых мыслей с шизотипическим расстройством, который также называют вялотекущей шизофренией. Симптоматика стерта и не ярко выражена. Один из видов шизотипического расстройства неврозоподобная шизофрения, которой также свойственны обсессии.
У пациентов с таким диагнозом не наблюдаются галлюцинации и бред. Не появляются дефекты личности, хотя другие признаки шизофрении могут присутствовать в той или иной мере. Но все же пациент должен наблюдаться у врача.
Как различить шизотипическое расстройство и ОКР? При неврозоподобной шизофрении наблюдается его общая странность в поведении и чудаковатость, тогда как отклонения в психики у невротика ограничиваются рамками обсессий и компульсий. Пациенты с шизотипическим расстройством часто одержимы глобальными идеями и планами, небрежно относятся к своему внешнему виду, могут увлекаться оккультными учениями.
Еще одно отличие вялотекущей шизофрении от невроза заключается в отношениях с окружающим миром. Невротик старается сохранить социальные роли и связи, тогда как пациента с неврозоподобной шизофренией это мало заботит. Он увольняется с работы, не стремится обзавестись семьей.

Странность в поведении — один из ярких признаков неврозоподобной шизофрении
Сочетание ОКР и шизофрении
Обсессионно-компульсивное расстройство и шизофрения – это принципиально разные диагнозы. Но они могут сочетаться друг с другом. Датскими учеными установлено, что невроз навязчивых мыслей способен стать толчком к развитию более тяжелых психиатрических болезней. Лечение ОКР при шизофрении комплексное: прием медикаментов в сочетании с психотерапией.
Главное отличие нервоза от шизофрении – это сохранение личности и критического отношения к своему состоянию. Если начать лечение вовремя, можно войти в длительную ремиссию и вернуться к нормальной жизни. Медикаменты и психотерапия помогут избежать возможных тяжелых нарушений психики в дальнейшем.
Вам будет интересно почитать:
psycholekar.ru
Обсессивно-компульсивное расстройство | База знаний
- страх заражения или загрязнения;
- страх пр33инения вреда себе или другим;
- сексуально откровенные или жестокие мысли и образы;
- религиозные или нравственные идеи;
- страх потерять или не иметь какие-то вещи, которые могут понадобиться;
- порядок и симметрия: идея, что всё должно быть выстроено «правильно»;
- суеверия, чрез4ерное внимание к чему-то, что рассматривается как везение или невезение.
Компульсивные действия или ритуалы представляют собой повторяющиеся вновь и вновь стереотипные поступки, смысл которых заключается в предотвращении каких-либо объективно маловероятных событий. Обсессии и компульсии чаще переживаются как чужеродные, абсурдные и иррациональные. Пациент страдает от них и им сопротивляется.
Следующие симптомы являются показателями обсессивно-компульсивного расстройства:
- навязчивые, всё время повторяющиеся мысли;
- тревога, следующая этим мыслям;
- определённые и, с целью устранения тревоги, часто повторяемые одинаковые действия.
Классическим примером этой болезни считается страх загрязнения, при котором у больного каждое соприкосновение с грязными, по его мнению, предметами вызывает дискомфорт и, как следствие, навязчивые мысли. Чтобы избавиться от этих мыслей, он начинает мыть руки. Но даже если ему в какой-то момент кажется, что он достаточно вымыл руки, любое соприкосновение с «грязным» предметом заставляет его начать свой ритуал заново. Эти ритуалы позволяют пациенту достичь временного облегчения состояния. Несмотря на то, что больной осознаёт бессмысленность этих действий, бороться с ними он не в состоянии.
Обсессии
Больные ОКР переживают навязчивые мысли (обсессии), как правило, неприятные. Спровоцировать обсессии способны любые незначительные события — такие, как посторонний кашель, соприкосновение с предметом, который воспринимается больным как нестерильный и неиндивидуальный (поручни, дверные ручки и т. п.), а также личные опасения, не связанные с чистотой. Обсессии могут носить страшный или непристойный характер, чаще чуждый личности больного. Обострения могут произойти в местах большого скопления людей, например, в общественном транспорте.
Компульсии
Для борьбы с обсессиями больные применяют защитные действия (компульсии). Действия представляют собой ритуалы, призванные предотвращать или минимизировать опасения. Такие действия, как постоянное мытьё рук и умывание, сплёвывание слюны, многократное предотвращение потенциальной опасности (бесконечная проверка электроприборов, закрытия двери, закрытия молнии на ширинке), повторение слов, счёт. Например, с целью убедиться, что дверь закрыта, больному необходимо дёргать ручку определённое количество раз (при этом считать разы). Проведя ритуал, больной испытывает временное облегчение, переходя в «идеальное» постритуальное состояние. Однако спустя какое-то время всё повторяется заново.
Этиология
На данный момент конкретный этиологический фактор неизвестен. Существует несколько обоснованных гипотез. Можно выделить 3 основные группы этиологических факторов:
- Биологические:
- Заболевания и функционально-анатомические особенности головного мозга; особенности функционирования вегетативной нервной системы.
- Нарушения в обмене нейромедиаторов —5в первую очередь,серотонинаи дофамина, а также — норадреналина и ГАМК.
- Генетические — повышенная генетическая конкордантность.
- Инфекционныйфактор (теория PANDAS-синдрома).
- Психологические:
- Психоаналитическая теория.
- Теория И. П. Павлова и его последователей.
- Конституционно-типологические — различные акцентуацииличности или характера.
- Экзогенно-психотравмирующие — семейные, половыеили производственные.
- Социологические (микро- и макросоциальные) и когнитивные теории (строгое религиозное воспитание, моделирование окружающей обстановки, неадекватный ответ на специфические ситуации).
Психологические теории
6>Психоаналитическая теория
В 1909 году Зигмунд Фрейд опубликовал работу 1907 г. «Заметки об одном случае невроза навязчивости», с описанием случая, вошедшего в историю как «Случай человека с крысой» (или Человека-крысы), описание психоанализа невроза навязчивых состояний.
Теория И. П. Павлова и его последователей
По И. П. Павлову невроз навязчивых состояний возникает у людей с разными типами высшей нервной деятельности, но чаще — мыслительного «истинно человеческого типа».
Павлов счи8ал, что у навязчивостей механизм общий с бредом. В основе обоих лежит патологическая инертность возбуждения, образование изолированных «больших пунктов» очагов необычной инертности, усиленной концентрированности, чрезвычайной тоничности возбуждения с развитием отрицательной индукции. Инертный очаг возбуждения при навязчивости не подавляет возбуждение конкурирующих очагов, как при бреде.
В дальнейшем И. П. Павлов предполагал, что суть патофизиологии нарушения не в инертном возбуждении, а в лабильности торможения. Так же считали его ученики М. К. Петрова и Ф. М. Майоров, несколько дополнив эти положения.
ОКР в кинематографе и мультипликации
История
Античность и Средневековье
Навязчивые явления известны давно. С IV века до н. э. навязчивости входили в структуру меланхолии. Так, в её комплекс по Гиппократу входили:
«Страхи и уныние, существующие продолжительное время».
В Средневековье таких людей считали одержимыми.
Новое время
Первое клиническое описание расстройства принадлежит Феликсy Платерy (1614 год). В 1621 Робертом Бартоном в книге «Анатомия меланхолии» был описан навязчивый страх смерти. Аналогичные навязчивые сомнения, опасения описывал в 1660 Джереми Тейлор и Джон Мур, епископ Эльский. В Англии XVII веканавязчивые состояния также причисляли к «религиозной меланхолии», однако, наоборот, считали, что происходят они из-за чрезмерного посвящения себя Богу.
XIX век
В XIX веке впервые широко распространился термин «невроз», к которому и причислили навязчивости. Обсессии стали дифференцировать от бреда, а компульсии — от импульсивных действий. Влиятельные психиатры дискутировали, относить ли ОКР к расстройству эмоций, воли или интеллекта.
В 1827 году Жан-Этьен Доминик Эскироль описал одну из форм невроза навязчивых состояний — «болезнь сомнений» (фр. folie de doute). Он колебался между классификацией её как расстройства интеллекта и воли.
И. М. Балинский в 1858 году отметил, что у всех навязчивостей есть общая черта — чуждость сознанию, и предложил термин «навязчивое состояние». Представитель французской психиатрической школы Бенедикт Огюстен Морель в 1860 году считал причиной навязчивых состояний нарушение эмоций через болезньавтономной нервной системы, в то время как представители немецкой, В. Гризингер и его ученик Карл-Фридрих-Отто Вестфаль в 1877 году указывал, что они всплывают при незатронутом в других отношениях интеллекте и не могут им быть изгнаны из сознания, а в их основе лежит расстройство мышления, подобное паранойе. Именно термин последнего нем. Zwangsvorstellung, преведённый на английский в Великобритании какангл. obsession, а в США — англ. compulsion дал современное название болезни.
0>XX век
В последней четверти XIX века неврастения включала в себя огромный список разных болезней, в том числе и ОКР, который всё ещё не считался отдельным заболеванием. В 1905 году Пьер Мария Феликс Жане выделил этот невроз из неврастении как отдельное заболевание и назвал его психастенией в своём труде фр. Les Obsessions et la Psychasthenie (Obsessions and Psychasthenia). В этом же году данные о нём систематизировал С. А. Суханов. Термин «психастения» стал широко применяться в российской и французской науке, в то время как в немецкой и английской использовался термин «невроз навязчивых состояний». В США его стали называть обсессивно-компульсивным неврозом. Разница здесь не только в терминологии. В отечественной психиатрии под неврозом навязчивых состояний понимают не только обсессивно-компульсивное расстройство, но и фобические тревожные расстройства (F40.), которые как в МКБ-10, так и в DSM-IV-TR имеют разные обозначения. П. Жане и другие авторы рассматривали ОКР как заболевание, причиной которого являются врождённые особенности нервной системы. В начале 1910-х Зигмунд Фрейд относил обсессивно-компульсивное поведение к бессознательным конфликтам, которые проявляются в виде симптомов. Э. Крепелин помещал его не к психогениям, а к «конституциональным душевным заболеваниям» наряду с маниакально-депрессивным психозом и паранойей. Многие учёные относили его к психопатиям, а K. Kolleи некоторые другие — к эндогенным психозам типа шизофрении, но на данный момент его относят именно к неврозам.
Современная терапия навязчивых состояний непременно должна предусматривать комплексное воздействие: сочетание психотерапии с фармакотерапией.
Психотерапия
Даёт свои результаты применение когнитивно-поведенческой психотерапии. Идею лечения ОКР когнитивно-поведенческой терапией продвигает американский психиатр Джеффри Шварц. Разработанная им методика позволяет пациенту сопротивляться ОКР, изменяя или упрощая процедуру «ритуалов», сводя её к минимуму. Основа методики — осознание пациентом болезни и пошаговое сопротивление её симптомам.
По методике четырёх шагов Джеффри Шварца необходимо объяснить больному, какие из его опасений оправданы, а какие вызваны ОКР. Следует провести между ними грань и объяснив больному, как в той или иной ситуации повёл бы себя здоровый человек (лучше, если примером послужит человек, представляющий авторитет для пациента). Как дополнительный приём может использоваться метод «остановки мысли».
По мнению некоторых авторов, наиболее эффективная форма поведенческой терапии при ОКР — метод экспозиции и предупреждения. Экспозиция заключается в помещении пациента в ситуацию, которая провоцирует дискомфорт, связанный с обсессиями. Одновременно пациенту даётся инструкция, как сопротивляться выполнению компульсивных ритуалов — предупреждение реакции. По данным многих исследователей, большинство пациентов после этой формы терапии достигают стойкого клинического улучшения. Рандомизированные контролируемые исследования показали, что данная форма терапии превосходит целый ряд других видов вмешательств, включая препараты плацебо, релаксацию и тренинг навыков управления тревогой.
В отличие от медикаментозной терапии, после отмены которой симптоматика обсессивно-компульсивного расстройства часто обостряется, достигаемый поведенческой психотерапией эффект сохраняется в течение нескольких месяцев и даже лет. Компульсии обычно лучше поддаются психотерапии, чем обсессии. Общая эффективность поведенческой психотерапии примерно сопоставима с медикаментозной терапией и составляет 50—60 %, однако многие пациенты отказываются от участия в ней из-за боязни усиления тревоги.
Применяются также групповая, рациональная, психообразовательная (обучение пациента отвлекаться на другие стимулы, облегчающие тревогу), аверсивная (использование болезненных стимулов при появлении навязчивостей), семейная и некоторые другие методы психотерапии.
Психоаналитическая психотерапия может помочь с некоторыми аспектами расстройства. Некоторые психологи и психиатры считают, что психодинамическая терапия, психоаналитическая терапия, гипнотерапия или транзакционный анализ бесполезны для лечения ОКР.
Терапия психотропными средствами
Среди всех классов психотропных средств наибольшую эффективность при ОКР обнаружили антидепрессанты, в особенности трициклический антидепрессант кломипрамин, который эффективен при навязчивостях вне зависимости от их нозологической принадлежности: как при навязчивостях, сочетающихся с депрессией, так и в рамках невроза или при шизофрении. Показали свою эффективность и антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (сертралин, пароксетин, флуоксетин, флувоксамин, циталопрам,эсциталопрам), а также антидепрессант группы НаССА миртазапин.
При наличии выраженной тревоги в первые дни фармакотерапии целесообразно назначение бензодиазепиновых транквилизаторов (клоназепам, алпразолам, гидазепам, диазепам, феназепам). При хронических формах ОКР, не поддающихся лечению антидепрессантами группы ингибиторов обратного захвата серотонина (около 40 % пациентов), всё чаще применяют атипичные антипсихотики (рисперидон, кветиапин).
По данным многочисленных исследований, применение бензодиазепинов и нейролептиков оказывает в основном симптоматический (анксиолитический) эффект, но не влияет на ядерную обсессивную симптоматику. Более того, экстрапирамидные побочные эффекты классических (типичных) нейролептиков могут привести к усилению навязчивостей.
Есть также данные, что некоторые из атипичных антипсихотиков (обладающие антисеротонинергическим действием — клозапин, оланзапин, рисперидон) могут вызывать и усиливать обсессивно-компульсивные симптомы. Выявляется прямая зависимость между выраженностью такой симптоматики и дозами/продолжительностью применения этих препаратов.
Для усиления действия антидепрессантов можно использовать также нормотимики (препараты лития, вальпроевая кислота, топирамат), L-триптофан, клоназепам, буспирон, тразодон, гонадотропин-рилизинг-гормон, рилузол, мемантин, ципротерон, N-ацетилцистеин.
Биологическая терапия
Её используют только при тяжёлом течении ОКР, рефрактерном к другим типам лечения. В СССР в таких случаях применяли атропинокоматозную терапию.
На Западе в данных случаях используют электросудорожную терапию. Однако в странах СНГ к ней показания значительно более узкие, и при данном неврозе она не применяется.
Физиотерапия
По данным за 1905 год, для лечения обсессивно-компульсивного расстройства в дореволюционной России применяли:
- Тёплые ванны(35 °С) длительностью 15—20 минут с прохладным компрессом на голове в хорошо проветренной комнате 2—3 раза в неделю с постепенным снижением температуры воды в форме обтираний и обливаний.
- Обтирания и обливания водой от 31 °С до 23—25 °С.
- Купание в речнойили морской воде.
Профилактика
- Первичная психопрофилактика:
- Предотвращение психотравмирующих влияний на работе и в быту.
- Предотвращение ятрогенийи дидактогений (правильное воспитание ребёнка, например, не прививать ему мнения о его неполноценности или превосходстве, не порождать чувство глубокого страха ивины при совершении «грязных» поступков, здоровые отношения между родителями).
- Предотвращение семейных конфликтов.
- Вторичная психопрофилактика (предотвращение рецидивов):
- Изменение отношения больных к психотравмирующим ситуациям путём бесед (лечение убеждением), самовнушения и внушения; своевременное лечение при их выявлении. Проведение регулярной диспансеризации.
- Способствование увеличению яркости в помещении — убрать плотные шторы, использовать яркое освещение, максимально использовать светлое время суток, светолечение. Свет способствует вырабатыванию серотонина.
- Общеукрепляющая и витаминотерапия, достаточный сон.
- Диетотерапия (полноценное питание, отказ от кофеи алкогольных напитков, включить в меню продукты питания с повышенным содержанием триптофана (аминокислоты, из которой образуется серотонин): финики, бананы, сливы, инжир, томаты, молоко, сою, чёрный шоколад).
- Своевременное и адекватное лечение других заболеваний: эндокринных, сердечно-сосудистых, особенно атеросклерозасосудов мозга, злокачественных новообразований, железо- и витамин B12-дефицитной анемии.
- Обязательно избегать возникновения пьянства и тем более алкоголизма, наркомании и токсикомании. Употребление алкогольных напитков нерегулярно в малых количествах действуетседативно, поэтому не может спровоцировать рецидив. Влияние употребления «лёгких наркотиков» типа марихуаны на рецидив ОКР не исследовалось, поэтому их также лучше избегать.
- Всё вышесказанное относилось к индивидуальной психопрофилактике. Но необходимо на уровне учреждений и государства в целом проводить социальную психопрофилактику — оздоровление труда и бытовых условий, службы в вооружённых силах.
Прогноз
Наиболее характерна для ОКР хронизация. Эпизодическое проявление болезни и полное выздоровление встречается сравнительно редко (острые случаи могут не рецидивировать). У многих больных, особенно при развитии и сохранении одного какого-то типа проявлений (арифмомания, ритуальное мытьё рук), возможно длительно стабильное состояние. В таких случаях отмечаются постепенное смягчение психопатологической симптоматики и социальная реадаптация.
При лёгких формах болезнь, как правило, протекает на амбулаторном уровне. Обратное развитие проявлений наступает через 1—5 лет с момента обнаружения. Могут остаться невыраженные симптомы, которые не нарушают существенно жизнедеятельность, за исключением периодов возросшего стресса или ситуаций, при которых развивается сопутствующее расстройство по оси I (см. DSM-IV-TR), например депрессия.
Более тяжёлые и сложные ОКР с контрастными представлениями, многочисленными ритуалами, осложнением фобиями заражения, загрязнения, острых предметов, и, очевидно, связанными с этими фобиями навязчивыми представлениями, или влечениями, наоборот, могут стать стойкими к лечению, либо обнаружить тенденцию к рецидивированию (50—60 % в первые 3 года) с сохраняющимися, несмотря на активную терапию, расстройствами. Дальнейшее ухудшение этих состояний свидетельствует о постепенном отягощении болезни в целом. Обсессии в этом случае могут быть склонны к расширению. Частая причина их усиления — либо возобновление психотравмирующей ситуации, либо ослабление организма, переутомление и длительное недосыпание.
Предпринимаются попытки установить, каким пациентам необходима длительная терапия. Приблизительно в двух третях случаев улучшение при терапии ОКР наступает в течение 6 месяцев — 1 года, чаще к концу этого периода. В 60—80 % состояние не просто улучшается, а наступает практически выздоровление. Если заболевание продолжается более года, в его течение наблюдаются колебания — периоды обострений перемежаются с периодами ремиссии, длящимися от нескольких месяцев до нескольких лет. Прогноз хуже, если речь идёт об ананкастной личности с тяжёлыми симптомами заболевания, или если в жизни больного присутствуют непрерывный стресс. Тяжёлые случаи могут быть чрезвычайно стойкими; например, в результате исследования госпитализированных больных с ОКР обнаружено, что у трёх четвертей из них симптоматика осталась без изменений и спустя 13—20 лет. Поэтому успешное медикаментозное лечение необходимо продолжать в течение 1—2 лет прежде, чем рассматривать возможность отмены и прекращение фармакотерапии должно быть тщательно рассмотрено, большинству пациентов рекомендуется продолжать лечение в какой-либо форме. Существуют данные о том, что когнитивно-поведенческая психотерапия может иметь более продолжительный эффект, чем некоторые СИОЗС после прекращения приёма. Также доказано, что люди, улучшение состояния которых основано только на медикаментозной терапии, склонны переживать рецидивы после отмены препарата.
Без лечения симптомы ОКР могут прогрессировать до такой степени, что, влияя на жизнь пациента, нарушают его способность работать и сохранять важные взаимоотношения. У многих людей с ОКР появляются мысли осамоубийстве и около 1 % его совершают. Специфические симптомы ОКР редко прогрессирует до развития физических нарушений. Тем не менее, такие симптомы, как компульсивное мытьё рук, могут привести к сухости и даже повреждению кожи, а повторяющаяся трихотилломания — к образованию корок на голове пациента.
Однако в общем, ОКР, по сравнению с эндогенными психическими заболеваниями, как и все неврозы, имеет благоприятное течение. Хотя лечение одного и того же невроза у разных людей может сильно отличаться в зависимости от социального, культурного и интеллектуального уровня пациента, его пола и возраста. Так, наиболее успешнее результаты у пациентов в возрасте 30—40 лет, женщин и женатых.
У детей и подростков ОКР, наоборот, устойчивее других эмоциональных расстройств и неврозов и без лечения через 2—5 лет очень малое их количество полностью выздоравливает.
От 30 % до 50 % детей, страдающих обсессивно-компульсивным расстройством, продолжают проявлять его симптомы по прошествии от 2 до 14 лет после постановки диагноза. Хотя у большинства, вместе с проходившими медикаментозное лечение (например, СИОЗС), наблюдается небольшая ремиссия, однако полностью её достигает менее 10 %. Причинами неблагоприятных последствий этого заболевания являются: слабый первичный ответ на терапию, тиковые расстройства в анамнезе и психопатия одного из родителей. Таким образом, обсессивно-компульсивное расстройство является для значительного числа детей серьёзным и хроническим заболеванием.
В некоторых случаях возможно состояние, граничащее между неврозом и ананкастным расстройством личности, чему благоприятствуют: акцентуация личности по психастеническому типу, инфантилизм личности, соматическая болезнь, длительная психотравма, возраст свыше 30 лет или длительный ОКР, развивающееся в 2 этапа:
- Депрессивный невроз(МКБ-9:300.4 / МКБ-10:F0, F33.0, F34.1, F43.21).
- Обсессивное пограничное состояние (по О. В. Кербикову) с преобладанием обсессий, фобий и астении.
Характеристика когнитивной (познавательной) функции
Исследование 2009 года, которое руководствовалось совокупностью нейропсихологических заданий, чтобы оценить 9 познавательных областей особым центром исполнительных функций, пришло к умозаключению, что обнаружилось немного нейропсихологических отличий между людьми с ОКР и здоровыми участниками, когда контролировались сопутствующие факторы.
Трудовая экспертиза
Неврозы обычно не сопровождаются временной утратой трудоспособности. При затянувшихся невротических состояниях врачебно-контрольная комиссия (ВКК) решает вопрос об изменении условий труда и переводе на более лёгкую работу. В тяжёлых случаях ВКК направляет больного на врачебно-трудовую экспертную комиссию(ВТЭК), которая может определить III группу инвалидности и дать рекомендации, касающиеся вида труда и условий работы (облегчённый режим, укороченный рабочий день, работа в небольшом коллективе).
Законодательство за рубежом
Хотя исследования утверждают, что больные ОКР обычно поразительно предрасположены обеспечивать безопасность себя и окружающих, некоторые законодательства имеют общий закон о психических болезнях, который может непреднамеренно оказывать неблагоприятное воздействие на гражданские права и свободы больных ОКР.
Статистические данные
На данный момент информация по исследованию эпидемиологии ОКР весьма противоречивая. Это связано с различными методологическими подходами к её подсчёту, которые сложились исторически в связи с разными диагностическими критериями, а также недостаточной исследованностью расстройства, диссимуляцией и гипердиагностикой.
Довольно часто указывается распространённость ОКР в пределах 1—3 %. По другим уточнённым данным, распространённость его примерно 1—3:100 у взрослых и 1:200—500 у детей и подростков, хотя распознанные клинически случаи встречаются реже (0,05—1 %), так как у многих это расстройство может быть не диагностировано из-за стигматизации.
Начало болезни. Первая врачебная консультация. Длительность. Тяжесть ОКР
Обсессивно-компульсивное расстройство чаще всего начинается в возрасте от 10 до 30 лет. При этом первое посещение психиатра наступает обычно только между 25 и 35 годами. Между началом болезни и первой консультацией может пройти до 7,5 лет. Средний возраст госпитализации — 31,6 лет.
Период распространения ОКР увеличивается пропорционально периоду наблюдения. За период 12 месяцев он равен 84:100000, за 18 месяцев — 109:100000, 134:100000 и 160:100000 за 24 и 36 месяцев соответственно. Этот подъём превышает ожидаемый для хронической болезни с оказываемой необходимой медицинской помощью в стабильной популяции. В течение 38 месяцев, доступных для исследования, у 43 % пациентов диагноз, поставленный при исследовании не был занесён в официальную медицинскую карту амбулаторного больного. 19 % не посещали психиатра вообще. Однако посетили психиатра как минимум раз на протяжении 1998—2000 года 43 % пациентов. Средняя частота посещения психиатра на 967 пациентов — 6 раз за 3 года. На основе этих данных можно сделать вывод, что больных с обсессивно-компульсивным расстройством курируют недостаточно.
При первом врачебном осмотре только в одном из 13 новых случаев у детей и подростков и одном среди 23 взрослых степень ОКР по шкале Йеля-Брауна в исследовании англ. CNCG study была тяжёлой. Если не учитывать 31 % случаев с сомнительными критериями, количество таких случаев возрастает к 1:9 лицам до 18 лет и 1:15 после. Пропорция лёгкой, средней и тяжёлой степени выраженности являлась одинаковой как среди впервые выявленных случаев ОКР, так и среди случаев, выявленных ранее. Она составляла 2:1:3=лёгкая: средняя: тяжёлая степень.
ОКР и социальные условия, в том числе семейная жизнь. Гендерные исследования
ОКР встречается у представителей всех социоэкономических уровней. Исследования по распределению больных по классам противоречивы. Согласно одному из них, 1,5 % больных принадлежат к высшему социальному классу, 23,81 % к высшему среднему классу и 53,97 % к среднему классу. Согласно другому, среди больных изСантьяго большую склонность к заболеванию проявлял низший класс. Данные исследования существенны дляздравоохранения, так как больные из низшего класса не всегда могут получить необходимую помощь. Распространённость ОКР также связана с уровнем образования. Частота болезни ниже у тех, кто окончил высшее учебное заведение (1,9 %), чем у тех, кто не имеет высшего образования (3,4 %). Однако среди тех, кто окончил высшее учебное заведение, частота выше у тех, кто закончил его с учёной степенью (соответственно 3,1 % : 2,4 %). Большинство больных, пришедших на консультацию, не могут учиться или работать, а если могут, делают это на очень низком уровне. Полноценно могут работать только 26 % больных.
До 48 % больных ОКР — холостые. Если степень болезни тяжёлая до свадьбы, шанс на брачный союз уменьшается, а если его заключают, в половине случаев возникают проблемы в семье.
Существуют определённые гендерные различия в эпидемиологии ОКР. В возрасте до 65 лет болезнь была чаще диагностирована у мужчин (кроме периода 25—34 года), а после — у женщин. Максимальное различие с перевесом больных мужчин наблюдалось в период 11—17 лет. После 65 в обеих группах частота обсессивно-компульсивного расстройства падала. 68 % госпитализированных — женщины.
ОКР и интеллект
Больные ОКР — чаще всего люди с высоким уровнем интеллекта. По разным данным среди больных ОКР частота высокого IQ от 12 % до 28,53 %. При этом высокие показатели вербального IQ.
ОКР и психогенетика. Коморбидность
Близнецовый метод показывает высокую конкордантность среди монозиготных близнецов. Согласно исследованиям, у 18 % родителей пациентов, больных обсессивно-компульсивным расстройством, присутствуют психические расстройства: 7,5 % — ОКР, 5,5 % — алкоголизм, 3 % — ананкастное расстройство личности, психозы и аффективные расстройства — 2 %. Среди непсихических болезней родственники пациентов с этой болезнью часто страдают туберкулёзным менингитом, мигренью, эпилепсией, атеросклерозом и микседемой. Неизвестно, связаны ли эти заболевания с появлением ОКР у родственников таких больных. Однако абсолютно точных исследований генетики непсихических болезней среди больных обсессивно-компульсивным расстройством нет. 31 больной из 40 был первым или единственным ребёнком. Однако корреляции между пороками развития и развитием ОКР в будущем не было найдено. Коэффициент фертильности у пациентов с этой болезнью равен 0—3 для обоих полов. Число недоношенных детей у таких больных небольшое.
25 % больных ОКР коморбидных состояний не имели. 37 % страдали ещё одним психическим расстройством, 38 % — двумя и более. Наиболее частыми диагностируемыми состояниями были большое депрессивное расстройство (БДР), тревожное расстройство (в том числе тревожный невроз), паническое расстройство и острая реакция на стресс. У 6 % было диагностировано биполярное аффективное расстройство. Единственной разницей в половом соотношении было то, что у 5 % женщин было диагностировано расстройство приёма пищи. Среди детей и подростков 25 % больных обсессивно-компульсивным расстройством не имели других психических расстройств, 23 % имели 1, а 52 % — 2 и более. Наиболее частыми было БДР и СДВГ. При этом, как и среди здоровых лиц до 18 лет, СДВГ чаще был у мальчиков (в конкретном случае — в 2 раза). У 1 из 6 было диагностировано оппозиционно-вызывающее расстройство и расстройство с чрезмерной тревогой (F93.8). У 1-й из 9 девочек было расстройство приёма пищи. У мальчиков часто был синдром Туретта.
ОКР в кинематографе и мультипликации
- В фильме Мартина Скорсезе «Авиатор» главный герой (Говард Хьюз в исполнении Леонардо Ди Каприо) страдал ОКР.
- В фильме «Лучше не бывает» главный герой (Мелвин Аделл в исполнении Джека Николсона) страдал целым комплексом ОКР. Он постоянно мыл руки, причём в кипятке и каждый раз новым мылом, носил перчатки, ел только своими столовыми приборами, боялся наступить на трещинку в асфальте, избегал прикосновений посторонних людей, имел свой ритуал включения света и закрывания замка.
- В сериале «Клиника» доктор Кевин Кейси в исполнении Майкла Джей Фокса страдает ОКР со множеством ритуалов.
- В романе Орсона Скотта Карда «Ксеноцид» искусственно выведенный подвид людей, «говорящие с богами», страдают ОКР, а их компульсивные жесты считаются обрядом очищения.
- В фильме «Грязная любовь» довольно реалистично показаны симптомы ОКР и синдрома Туретта, из-за которых главный герой Марк в исполнении Майкла Шина теряет дом, жену и работу.
- В сериале «Девочки» главная героиня Ханна Хорват страдает ОКР, которое выражается в постоянном счёте до восьми.
- Заглавный герой сериала «Монк» страдает ОКР.
- В фильме «Внутренняя дорога» один из главных героев страдает ОКР..
- В сериале «Теория большого взрыва» главный герой Шелдон Ли Купер (в исполнении Джима Парсонса) изводит своих друзей правилами и условиями нахождения рядом с ним из-за ОКР.
- В сериале «Хор» школьный психолог Эмма Пиллсбери помешана на чистоте из-за ОКР.
- В сериале «Скорпион» один из героев Сильвестр Додд страдает ОКР.
Факты
- В 2000 году группа учёных-химиков (Донателла Мараззити, Алессандра Росси и Джованни Баттиста Кассано из Пизанского университета и Хагоп Сурен Акискал из Калифорнийского университета в Сан-Диего) получили Шнобелевскую премию в области химии за открытие того, что на уровне биохимии романтическую любовь невозможно отличить от тяжёлого обсессивно-компульсивного расстройства.
Литература
- Фрейд З. По ту сторону принципа удовольствия (1920)
- Lacan J. L’Homme aux rats. Séminaire 1952—1953
- Melman C. La névrose obsessionelle. Séminaire 1988—1989. Paris: A.L.I., 1999.
- В. Л. Гавенко, В. С. Бітенський, В. А. Абрамов. Психіатрія і наркологія (підручник). — Київ: Здоров’я, 2009. — P. 512. — ISBN 978-966-463-022-8. (укр.)
- А. М. Свядощ. Невроз навязчивых состояний (обсессивно-компульсивный и фобический невроз). // Неврозы (руководство для врачей). — 4-е, переработанное и дополненное. — Санкт-Петербург: Питер (издательство), 1997. — С. 69—95. — 448 с. — («Практическая медицина»). — 7000 экз. — ISBN 5-88782-156-6.
psyguru.com
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа