Опухоли яичников: симптомы, лечение. Серозная опухоль что это
Серозная пограничная опухоль яичника это рак
Серозная пограничная опухоль яичника это рак
Пограничные серозные опухоли (син. серозные опухоли с «промежуточными» биологическими потенциями) составляют примерно 10 % от всех эпителиальных новообразований яичников. Чаше всего они встречаются у лиц в возрасте 30—60 лет. Как синхронные, так и метахронные поражения носят обычно двусторонний характер, причем интервал между появлением опухоли в первом и втором яичниках может равняться 6 годам и более.
Макроскопический вид таких опухолей варьирует в зависимости от типа роста. Поверхностные пограничные серозные оппухоль представлены обычно множеством сливающихся сосочков, формирующих узел вила «цветной капусты». Интраовариальные пограничные серозные опухоли могут иметь вид кист, внутренняя поверхность которых покрыта многочисленными сосочками разного размера. Под микроскопом клетки, образующие опухоль, выглядят более крупными, чем в доброкачественных серозных опухолях, и обладают умеренно выраженным полиморфизмом ядер.
Они покрывают сосочки или выстилают кистозные полости обычно в один ряд, хотя встречаются нагромождения клеток в несколько слоев. Попадаются также единичные митотические фигуры. По мере дальнейшего рост опухоли в просвете кист появляются скопления клеток, а в строме — небольшие очаги опухолевой паренхимы солидного строения.
Пограничные серозные опухоли яичников
При пограничных серозных опухолях в сальнике, брюшине и, особенно, области малого таза часто обнаруживаются узелки разного размера представленные эпителием трубного типа или мезотелиоидными структурами. В отличие от метастазов серозного рака, указанные очаги могут пронизывать имплантатами пограничных серозных опухолей. Кроме того, пограничные серозные опухоли часто сочетаются с очагами дистопированного 1ителия трубного типа (эндосальпингоз) в тошной полости.
Таким образом, имплантаты могут иметь смешанное происхождениe и состоять как из клеточных элементов, доминировавших из основного очага, так и пролифератов в зонах эндосальпингоза. Общепринято подразделение таких имплантатов на два типа. Неинвазивные имплантаты обычно расположены на поверхности сальника или серозного покрова. Они могут быть представлены сосочками с тонким фиброзным стержнем или трабекулярными структурами без выраженного клеточного атипизма. Изредка попадаются псаммомные тельца, иногда в значительном количестве. Строма вокруг имплантатов нередко имеет признаки ангиоматоза или десмоплазии.
Инвазивные имплантаты обычно лежат глубоко в толще сальника. Они представлены беспорядочно расположенными эпителиальными структурами с признаками клеточного атипизма, окруженными полями фиброза. Разные типы имплантатов могут сосуществовать у одной и той же больной.
Одной из важных особенностей пограничных серозных опухолей является их способность давать поздние рецидивы, которые могут возникать через 15—20 и даже 50 лет. По строению эти узлы, располагающиеся в малом тазу, ничем не отличаются от первичной опухоли. Они часто распространяются к мочеточникам и вызывают обструкцию мочевыводящих путей.
Оглавление темы «Опухоли матки и яичников.»:
Пограничная опухоль яичника
Патологии в репродуктивной системе женщины встречаются довольно часто. Наиболее распространенная проблема – это пограничная опухоль яичника. Главной ее особенностью является отсутствие специфической клинической картины. Выявить недуг можно исключительно посредством диагностического обследования. Лечение подразумевает только хирургическое удаление опухоли.
Что собой представляет пограничная опухоль яичника?
Пограничные образования относятся к опухолям с низкой степенью злокачественности. Это подтверждает тот факт, что особой опасности заболевание не несет. Если на протяжении длительного времени не проводится лечение, опухоль прогрессирует, но за пределы яичника не выходит.
Поражение выявляется преимущественно у женщин в возрасте 30-50 лет. Обусловлено это колебаниями гормонального фона, отсутствием половой жизни и нерегулярным циклом. На формирование опухоли влияют второстепенные факторы, в частности поздний родовой процесс, а также использование внутриматочных средств контрацепции.
серозная; муцинозная; эндометриоидная; опухоль Бреннера.
Серозные поражения охватывают верхний слой эпителия и погружаются внутрь яичника. По своей форме напоминают капсулу, в которой содержится жидкость.
Муцинозные образования встречаются в 10% всех случаев. Состоят из слизистой оболочки, в связи, с чем отличаются гигантскими размерами. В 95% случаев не выходят за пределы пораженного яичника.
Эндометриоидные по своему строению схожи с эндометрием. Опухоли Бреннера встречаются редко, они безопасны, риск развития рецидива после лечения минимальный.
Опасна ли пограничная опухоль яичника для жизни женщины?
Пограничные образования не опасные. Они крайне редко переходят в злокачественную форму патологии. Правильное лечение опухоли позволяют снизить вероятность развития рецидива.
Основные симптомы
На ранних стадиях выявить развитие опухоли невозможно без диагностических мероприятий. Специфической клинической картины не наблюдается. По мере прогрессирования болезни, женщины отмечают появление болевого синдрома в области живота. Проявления заболевания зависят от его стадии и типа образования. В большинстве случаев состояние не критичное. Озлокачествление и метастазирование практически не встречаются.
У некоторых женщин наблюдается скопление жидкости в брюшной полости и развитие анемии.
Что входит в диагностику?
Предварительный диагноз ставится на основании жалоб пациентки и ее осмотра. Подтвердить предположения помогут диагностические обследования. К их числу относят:
Точный диагноз ставится на основании гистологии. УЗИ и КТ помогают в подтверждении наличия образования, но не выявляют его тип.
Лечение пограничной опухоли яичника
Главной лечебной тактикой является применение хирургического удаления. Данная методики позволяет полностью устранить образование и снизить вероятность развития рецидива.
Если заболевание выявлено на ранней стадии, и необходимо сохранить репродуктивную функцию, проводится резекция яичника. В этом случае удаляется часть органа, в котором находится опухоль. Вероятность рецидива при таких условиях высокая. При полном удалении органа повторное оперативное вмешательство не требуется.
Если образование крупное, применяется химическая или лучевая терапия. По мере прогрессирования заболевания, лечебная тактика может изменяться. Специалисты нередко прибегают к полному удалению придатков вместе с маткой.
Профилактика
Специфических профилактических мероприятий нет. Развитие опухоли связано с нарушениями обменных процессов и изменениями гормонального фона. С целью снижения риска развития новообразования рекомендуется следить за питанием. Дефицит некоторых витаминов, в частности А, В и С приводит к изменениям в эндокринной системе, что негативно сказывается на общем самочувствии женщины. Отрицательное влияние наблюдается и при употреблении жирной пищи.
Нормализация гормонального фона снижает риск развития опухоли, но не дает 100% гарантий.
Частота рецидивов напрямую зависит от стадии развития заболевания. Повлиять на дальнейшее состояние может грамотно проведенный лечебный курс. От правильности хирургического воздействия зависит дальнейшее состояние женщины.
На первой стадии при удалении сальника и лимфоузлов вероятность рецидива минимальная. Если состояние дополняется разрывом образования, шансы на повторное появление заболевания увеличиваются.
Чаще всего рецидивируют муцинозные опухоли, но при этом они не влияют на выживаемость. В этом случае увеличивается количество проводимых оперативных вмешательств. Практически во всех случаях сохраняется 100% выживаемость.
Прогноз благоприятный, однако, на его течение может повлиять стадия развития заболевания. В большинстве случаев опухоли удаляются хирургическим путем и в дальнейшем не беспокоят пациента. При этом вероятность негативного исхода сохраняется, хотя риск минимальный. На этот фактор влияет состояние женщины и индивидуальные особенности ее организма.
Пограничная опухоль яичника – распространенное явление. Она легко устраняется хирургическим путем с высокой вероятностью сохранения репродуктивной функции.
Pro-Gynecology.com
Гинекологические заболевания и их лечение
Пограничная серозная цистаденофиброма яичника
В пограничной серозной цистаденофиброме яичника солидные зоны могут возникать вследствие заполнения кист сосочками или, в основном, наличия фиброматозных компонентов.
Патогномоничной микроскопической чертой серозной цистаденофибромы яичника является отсутствие стромальной инвазии. Микроинвазия в строму возможна в 10-15% случаев и характеризуется одним или более дискретными фокусами опухолевых клеток с пограничными чертами в строме, причем ни один из этих фокусов не должен превышать 10 мм2. Фокусы состоят из отдельных эпителиальных клеток, часто с эозинофильной цитоплазмой, маленькими группами сосочковых агрегатов этих клеток, иногда с псамомными тельцами; стромальный ответ обычно отсутствует. Инвазивные клетки могут распространяться на лимфатические пространства.
Екстраяичниковые перитонеальные поражения, ассоциированные с пограничными серозными опухолями, включают эндосальпингоз, неинвазивные и инвазивные импланты (последние не имеют отличий от серозной карциномы низкой степени злокачественности).
Неинвазивные импланты, которые составляют около 90% случаев всех имплантов, состоят преимущественно из неопластических эпителиальных клеток (так называемые эпителиальные импланты) или десмопластических стромальных клеток (десмопластические импланты). Неинвазивные эпителиальные импланты напоминают сосочковую пролиферацию в первичных яичниковых опухолях. Десмопластические импланты образуют четко очерченные диски или узелки на поверхности брюшины, иногда с распространением между дольками сальника (перегородки). На ранних стадиях развития имплантов могут проявляться очаги некрозов и острого воспаления, на поздних стадиях — плотная фиброзная десмопластическая строма содержит небольшое количество различных по размерам «гнезд» опухолевых клеток и псамомные тельца.
Инвазивные и неинвазивные импланты следует тщательно исследовать (они могут сосуществовать в разных местах), некоторые импланты серозной карциномы могут быть неинвазивными. В последнем случае их эпителиальный компонент, в отличие от неинвазивных десмопластичных имплантов пограничных опухолей, обычно занимает более 25% поверхности опухоли и характеризуется отчетливым ядерным плеоморфизм.
Пограничные серозные опухоли нередко распространяются на слизистую оболочку и просвет маточной трубы (псамомные тельца в окружении неопластических эпителиальных опухолей).
Дифференциальный диагноз пограничной серозной цистаденофибромы яичника проводят с ретиформными опухолями Сертоли-Лейдига, экстраяичниковыми серозными пограничными опухолями, неинвазивными имплантами серозной карциномы, метастатическим поражением лимфоузлов при других заболеваниях, муцинозными пограничными опухолями эндоцервикального типа. Последние характеризуются наличием клеток, содержащих интрацеллюлярный муцин.
Биологическая поведение серозной цистаденофибромы яичника. Пограничные серозные опухоли ограничены одним или двумя яичниками в 70% случаев; распространяются за пределы таза, что проявляется во время диагностики у 10% пациенток, и в верхние отделы брюшной полости и (или) лимфоузлы в 20% случаев и имеют отдаленное распространение лишь у 1 % больных (это свидетельствует о редкости их гематогенной диссеминации). Риск экстраовариальных имплантов значительно увеличивается при наличии экзофитного серозного компонента (62% против 4%). Поражение тазовых и парааортальных лимфатических узлов отмечается в 23-50% случаев. Пятилетняя выживаемость больных колеблется в пределах 90-95%.
Лечение пограничной серозной цистаденофибромы яичника зависит от возраста и репродуктивных намерений пациентки.
Прогноз. Пограничные серозные цистаденофибромы яичника рецидивируют в 10-15% случаев и почти все из них имеют II или большую стадию. Средний интервал между оофоректомией и рецидивом опухоли равен 16 годам; почти каждая рекуррентная опухоль является серозной карциномой. Пациентки с неинвазивными имплантами имеют лучший прогноз (30% рецидивов через 10,3 года). Ухудшать прогноз могут такие характеристики имплантов, как тяжелая степень ядерной атипии, митотическая активность, анеуплоидия. Прогностическое значение нетипичной структуры первичной опухоли и поражение лимфоузлов окончательно не определено. Опухоли с микроинвазией в строму имеют прогноз, как при неинвазивных опухолях. Наличие фокусов серозной карциномы (<50%) в пограничной серозной опухоли предоставляет заболеванию более агрессивные черты; прогноз аналогичен серозной карциноме яичника.
http://medicalplanet.su/oncology/226.html
http://orake.info/pogranichnaya-opuxol-yaichnika/
http://pro-gynecology.com/gynecology/article-337.html
Может быть интересно:
protiv-rak.ru
Доброкачественные и злокачественные опухоли яичников
Опухоль — это избыточное разрастание патологически измененных клеток какой-либо ткани. Ткани яичников формируются из клеток различного происхождения и выполняют разные функции. Независимо от клеточной структуры, опухоли яичников у женщин представляют собой объемное образование, которое растет из ткани яичников. В классификации существует и такое понятие, как опухолевидные образования, которые формируются не за счет клеточного роста, а в результате ретенции (накопления) в полости яичника жидкости. В числе всех заболеваний женской половой сферы опухоли составляют в среднем 8%.

Общая характеристика по типу опухолей
В зависимости от клеточных изменений, все патологиеские образования объединяют в две большие группы — злокачественные и доброкачественные. Такое деление носит условный характер, поскольку многие доброкачественные образования склонны к переходу в репродуктивный период в злокачественные.
Злокачественные опухоли яичников
Характеризуются отсутствием оболочки, быстрым ростом, способностью к проникновению отдельных клеток и тканевых тяжей опухоли в соседние здоровые ткани с повреждением последних. Это приводит к прорастанию также в соседние кровеносные и лимфатические сосуды и распространению (диссеминации) раковых клеток с током крови и лимфы в отдаленные органы. Вследствие диссеминации образуются метастатические опухоли в других близлежащих и отдаленных органах.
Гистологическое (под микроскопом) строение раковой ткани своей атипичностью значительно отличается от соседних здоровых участков тканей яичника. Кроме того, сами злокачественные клетки по виду разнообразны, так как находятся в процессе деления и на разных стадиях развития. Наиболее характерным признаком злокачественных клеток является их сходство с эмбриональными (аплазия), но они не тождественны последним. Это объясняется отсутствием дифференцировки и, следовательно, утратой изначально предназначенной функциональности.
В России в общем числе онкологических заболеваний женского населения злокачественные новообразования занимают седьмое место, а среди всех опухолей женских репродуктивных органов на их долю приходится около 13-14%. На ранних стадиях развития злокачественные опухоли яичников излечиваются полностью, тогда как на III и IV — этот процент значительно ниже.
Доброкачественные опухоли яичников
Образования отграничены от соседних тканей оболочкой и не выходят за ее пределы. Однако по мере своего увеличения они способны сдавливать соседние органы и нарушать их анатомическое взаиморасположение и физиологические функции. По гистологическому строению доброкачественные опухоли незначительно отличаются от окружающей здоровой ткани яичника, не разрушают ее и не склонны к метастазированию. Поэтому в результате хирургического удаления доброкачественного новообразования наступает полное выздоровление.
Доброкачественные опухоли и опухолевидные образования яичников
Их актуальность объясняется следующими факторами:
- Возможностью возникновения в любом периоде жизни.
- Большим число случаев с тенденцией к увеличению показателей заболеваемости: они находятся на 2-м месте в числе всех патологических новообразований женских половых органов. На их долю приходится около 12% всех эндоскопических операций и лапаротомий (операции с разрезом передней брюшной стенки и брюшины), выполняемых в гинекологических отделениях.
- Снижением женского репродуктивного потенциала.
- Отсутствием специфической симптоматики, в связи с чем имеются определенные затруднения в ранней диагностике.
- При 66,5-90,5% доброкачественности этих новообразований существует высокий риск их малингизации.
- Громоздкостью гистологической классификации в связи с тем, что яичники представляют собой одну из самых сложных клеточных структур.
В современной классификации Всемирной организации здравоохранения от 2002 г. представлено большое число доброкачественных опухолей яичников с делением их на группы и подгруппы по различным принципам. Наиболее часто встречающимися в практической гинекологии и абдоминальной хирургии являются:
- Опухолевидные образования яичников.
- Поверхностные эпителиально-стромальные, или эпителиальные опухоли яичников.
Опухолевидные образования
К ним относятся:
- Фолликулярная киста, которая развивается в одном яичнике и чаще встречается у женщин молодого возраста. Диаметр ее составляет от 2,5 до 10 см. Она подвижна, эластична, может быть расположена над маткой, позади или сбоку от нее, не склонна к злокачественному перерождению. Киста проявляется нарушениями менструальных циклов в виде задержки менструаций с последующими обильными кровотечениями, однако после нескольких (3-6) менструальных циклов она самостоятельно исчезает. Тем не менее, возможен перекрут ножки опухоли яичника, в связи с чем при ее обнаружении во время УЗ исследования необходимо постоянное наблюдение с проведением УЗ биометрических измерений до ее исчезновения.
- Киста желтого тела. При пальпации (мануальное прощупывание) живота она имеет сходство с предыдущей. Ее размер в диаметре колеблется в пределах 3-6,5 см. В зависимости от вариантов опухоли, при проведении УЗИ могут определяться однородная структура, наличие единичных или множественных перегородок в кисте, различной плотности сетчатые пристеночные структуры, сгустки крови (предположительно). Симптоматически киста характеризуется задержкой менструаций, скудными кровяными выделениями из половых путей, нагрубанием молочных желез и другими сомнительными признаками беременности. Поэтому необходимо проведение дифференциальной диагностики кисты желтого тела с эктопической беременностью. Возможен разрыв кисты, особенно при половом акте.
- Серозная, или простая киста. До проведения гистологического исследования ее часто принимают за фолликулярную. Предполагается возможность малигнизации (озлокачествление) серозной кисты, что окончательно не доказано. Киста развивается из остатков первичной зародышевой почки и представляет собой подвижное плотноэластичное образование диаметром около 10 см, но иногда, хотя и очень редко, может достигать значительных размеров. Опухоль чаще обнаруживается в результате перекрута ее ножки или во время проведения УЗИ по другому поводу. При этом рядом с новообразованием хорошо просматривается ткань яичника.
Фолликулярная киста
Киста желтого тела
Эпителиальные опухоли яичников
Они представляют собой наиболее многочисленную группу, составляющую в среднем 70% всех новообразований яичников и 10-15% злокачественных опухолей. Их развитие происходит из стромы (основы) и поверхностного эпителия яичника. Эпителиальные опухоли обычно односторонние (двухсторонний характер рассматривается как подозрение на малигнизацию), при пальпации — безболезненные и подвижные плотноэластичной консистенции.
При значительных размерах сдавление соседних органов опухолью происходит в основном у подростков, а у взрослых девушек и женщин это бывает крайне редко. Расстройства менструального цикла эпителиальные образования не вызывают. Возможны перекрут ножки опухоли яичника, кровоизлияние в капсулу или ее дегенерация и разрыв, сопровождающиеся выраженной болью.
Пограничные опухоли
Среди эпителиальных образований в классификации выделена специальная группа пограничного типа: серозные, муцинозные (слизистые), эндометриодные и смешанные пограничные опухоли яичников, пограничная опухоль Бреннера и некоторые другие виды. Каждый из первых трех видов включает опухоли различных типов, зависящих от структур, из которых они развиваются. После удаления пограничных образований возможных их рецидивы.
В результате исследований, проведенных в течение последних десятилетий, установлено, что пограничные опухоли — это образования низкой степени злокачественности и предшественники I-го и II-го типов злокачественных опухолей яичников. Они встречаются чаще у молодых женщин и диагностируются преимущественно на начальных стадиях.
Морфологически для пограничного типа опухолей характерным является наличие некоторых признаков злокачественного роста: разрастание эпителия, распространение по брюшной полости и поражение сальника, увеличенное число делений клеточных ядер и атипия последних.
Метод ультразвуковой компьютерной томографии достаточно информативен в диагностике пограничных опухолей. Критериями являются формирование единых многослойных плотных односторонних образований, иногда — с участками некроза (омертвения). При серозных же пограничных опухолях процесс, напротив, носит в 40% двухсторонний характер, яичники имеют вид кистозных образований с сосочковыми структурами без участков некроза внутри опухоли. Еще одна особенность серозных опухолей состоит в возможности их рецидивирования спустя многие годы после оперативного лечения — даже через 20 лет.
Бесплодие среди женщин с пограничными опухолями встречается в 30-35% случаев.
Эндометриоидная киста
Симптомы
Независимо от того, доброкачественное или злокачественное новообразование, ранние субъективные его проявления неспецифические и могут быть одинаковыми при любых опухолях:
- Незначительные болезненные ощущения, которые обычно характеризуются пациентами как слабые «тянущие» боли внизу живота, преимущественно одностороннего характера.
- Ощущение тяжести в области нижних отделов брюшной полости.
- Боли неопределенной локализации в различных отделах брюшной полости постоянного или периодического характера.
- Бесплодие.
- Иногда (у 25%) отмечается нарушение менструального цикла.
- Дизурические расстройства в виде частых позывов на мочеиспускание.
- Увеличение объема живота за счет метеоризма, нарушение функции кишечника, проявляющееся запорами или частыми позывами на малоэффективную дефекацию.
При увеличении размеров опухоли выраженность любых из этих симптомов возрастает. Последние два симптома являются достаточно редким, но наиболее ранним проявлением даже небольшой по размерам опухоли. К сожалению, часто самими больными и даже врачами эти признакам не придается должного значения. Они обусловлены расположением опухоли впереди матки или позади нее и раздражением соответствующих органов — мочевого пузыря или кишки.
Кроме того, некоторые виды кист, развившихся из зародышевых, половых или, реже, жироподобных клеток, способны продуцировать гормоны, что может проявляться такими симптомами, как:
- отсутствие менструаций на протяжении нескольких циклов;
- увеличение клитора, уменьшение молочных желез и толщины подкожной клетчатки;
- развитие угревой болезни;
- избыточный рост волос на теле, облысение, низкий и грубый голос;
- развитие синдрома Иценко – Кушинга (при секреции глюкокортикоидных гормоновопухолями яичников, исходящими из жироподобных клеток).
Эти симптомы могут появляться в любом возрасте и даже во время беременности.
Развитие метастазирования на поздних стадиях раковых опухолей приводит к появлению выпота в брюшной полости, слабости, анемии, одышке, симптомам кишечной непроходимости и другим. Часто симптоматика серозных пограничных опухолей мало чем отличается от симптомов метастазирования раковых опухолей яичников.
Симптомы при перекруте ножки опухоли
Перекрут ножки опухоли яичника может быть полным или частичным, возникать как при доброкачественных и пограничных, так и при злокачественных новообразованиях. В состав хирургической (в противоположность анатомической) ножки входят сосуды, нервы, маточная труба, участок брюшины, широкая связка матки. Поэтому возникают симптомы нарушения питания опухоли и соответствующих структур:
- внезапные выраженные односторонние боли в нижних отделах живота, которые могут постепенно уменьшаться и приобретать постоянный характер;
- тошнота, рвота;
- вздутие живота и задержка акта дефекации, реже — дизурические явления;
- бледность, «холодный» липкий пот;
- повышение температуры тела и увеличение частоты пульса.
Все эти симптомы, кроме первого, не являются постоянными и характерными. При частичном перекруте их выраженность значительно меньше, они даже могут исчезнуть совсем (при самостоятельной ликвидации перекрута) или возникать повторно.
Лечение опухоли яичников
Результатом диагностики доброкачественной опухоли яичников диаметром больше 6 см или сохраняющейся дольше полугода, а также любого злокачественного образования является хирургическое лечение. Объем оперативного вмешательства зависит от типа и вида опухоли. При злокачественной — осуществляется экстирпация матки с придатками и частичной резекцией большого сальника лапаротомическим доступом.
При наличии доброкачественной опухоли учитываются гистологический тип опухоли, возраст женщины, ее репродуктивные и сексуальные возможности. В настоящее время все чаще операция по удалению опухоли яичника осуществляется лапароскопическим методом, что дает возможность обеспечить пациента условиями сохранения высокого жизненного качества и быстрого возвращения к привычной семейной и социальной жизни.
При выявлении доброкачественных опухолей в репродуктивный период объем операции минимальный — резекция (частичное удаление) яичника или односторонняя аднексэктомия (удаление яичника и маточной трубы). В случае пограничных опухолей в периодах пери- и постменопаузы объем операции тот же, что и при злокачественной опухоли, но в репродуктивном возрасте возможна только аднэксэктомия с последующей секторальной (иссечение участка ткани) биопсией второго яичника и при условии постоянного наблюдения у гинеколога.
Опухолевидные образования (ретенционные кисты) иногда могут удаляться путем секторальной резекции яичника или вылущивания кисты. Перекрут ножки кисты является прямым показанием к экстренной операции в объеме аднексэктомии.
Регулярные осмотры врачом женской консультации и проведение ультразвуковых исследований позволяют в большинстве случаев своевременно диагностировать, лечить опухоли яичников, предотвратить развитие злокачественных новообразований и их метастазирование.
ginekolog-i-ya.ru
Доброкачественные опухоли яичников: причины, симптомы и лечение
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ И ОПУХОЛЕВИДНЫЕ ОБРАЗОВАНИЯ ЯИЧНИКОВ
Доброкачественные опухоли яичников — одна из самых актуальных проблем современной гинекологии, так как они возникают в любом возрасте, снижают репродуктивный потенциал женщины, являются показанием для оперативного лечения. Риск малигнизации остаётся высоким, результаты лечения злокачественных опухолей яичников неудовлетворительны, так как чаще больная обращается к врачу уже с запущенной стадией.
КОД ПО МКБ-10
D27 Доброкачественные новообразования яичников..N83.0 Фолликулярная киста яичника..N83.1 Киста жёлтого тела..N83.2 Другие и неуточнённые кисты яичника..Q50.5 Эмбриональная киста широкой связки.
ЭПИДЕМИОЛОГИЯ
Считают, что одна из 70 новорождённых девочек в течение жизни заболеет опухолью яичника, а одна из 100 — умрёт от рака яичников. Опухоли и опухолевидные образования яичников составляют до 14% опухолей женских половых органов, доброкачественных — до 80% всех опухолей яичников, при этом большая часть представлена кистозными образованиями, требующими дифференциального диагноза с ретенционными кистами. Почти каждая женщина в течение жизни сталкивается с тем или иным заболеванием, сопровождающимся увеличением яичника. Доброкачественные опухоли составляют 85% всех новообразований, а шанс, что у пациентки до 45 лет опухоль окажется злокачественной, составляет 1 из 15. Рак яичников занимает первое место по позднему обнаружению среди опухолей женской репродуктивной системы, вносит самый весомый вклад в показатели смертности от рака половых органов. Так, из числа больных с впервые зарегистрированным онкологическим заболеванием среди больных раком эндометрия умерло 13,4%, молочной железы — 12%, шейки матки — 20%, раком яичников — 31,1%. При этом позднее обнаружение среди взятых на учёт при раке молочной железы составило 37,8%, эндометрия — 20%, шейки матки — 39%, яичников — 65%!
ПРОФИЛАКТИКА ОПУХОЛЕЙ ЯИЧНИКОВ
Доказана профилактическая роль длительного применения КОК монофазного действия. При применении монофазных КОК непрерывно в течение года риск опухоли снижается в 6 раз, протективное действие продолжается не менее 15 лет. У женщин с реализованной репродуктивной функцией опухоли яичников диагностируют значительно реже. Важное значение придают низкокалорийной диете с высоким содержанием растительной клетчатки, витамина А и селена. Перевязка маточных труб и гистерэктомия значительно снижают риск опухоли яичника, хотя механизм протективного действия остаётся неясным.
СКРИНИНГ
Скрининг опухолей яичников недостаточно разработан. Регулярное гинекологическое обследование достоверно не увеличивает частоту обнаружения доброкачественных опухолей яичника. Общепризнано значение регулярного УЗИ с использованием влагалищного датчика и цветового доплеровского картирования. Проводят исследование онкомаркёров, особенно СА 125, а в последнее время — сосудистого эндотелиального фактора роста (VEGF). Однако, за исключением VEGF, наиболее информативными эти показатели становятся только в постменопаузе. Рекомендован профилактический онкогенетический скрининг женщинам с семейным анамнезом опухолей яичников или излеченных от нейроэндокринных опухолей других локализаций.
КЛАССИФИКАЦИЯ
Следует отметить, что именно отечественными учёными была предложена клиникоморфологическая классификация опухолей яичников, впервые принятая в 1973 г. ВОЗ. В настоящее время считают обязательным использование современных классификаций по гистотипам МКБ 10го пересмотра на основании приказа МЗСР РФ №3 от 12.01.1998 г. Устаревшие термины («кистома») необходимо из употребления исключить. Пересмотр гистологической классификации специалистами ВОЗ в 2003 г. представлен ниже.
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ЯИЧНИКОВ ВОЗ (2003)
ПОВЕРХНОСТНЫЕ ЭПИТЕЛИАЛЬНОСТРОМАЛЬНЫЕ ОПУХОЛИ
Серозные опухоли
- Злокачественные:Аденокарцинома.Поверхностная сосочковая (папиллярная) аденокарцинома.Аденокарцинофиброма (злокачественная аденофиброма).
- Пограничные опухоли:Папиллярная кистозная опухоль.Поверхностная папиллярная опухоль.Аденофиброма, цистаденофиброма.
- Доброкачественные:Цистаденома.Папиллярная цистаденома.Поверхностная папиллома.Аденофиброма и цистаденофиброма.
Муцинозные опухоли
- Злокачественные:Аденокарцинома.Аденокарцинофиброма (злокачественная аденофиброма).
- Пограничные опухоли:Интестинальный тип.Эндоцервикальный тип.
- Доброкачественные:Цистаденома.Аденофиброма и цистаденофиброма.Муцинозная кистозная опухоль с пристеночными узлами.Муцинозная кистозная опухоль с псевдомиксомой брюшины.
Эндометриоидные опухоли, включающие варианты с плоскоклеточной дифференцировкой
- Злокачественные:Аденокарцинома, другой специфичности.Аденокарцинофиброма (злокачественная аденофиброма).Злокачественная мюллеровская смешанная опухоль (карциносаркома).Аденосаркома.Эндометриальная стромальная саркома (низкой степени дифференцировки).Недифференцируемая яичниковая саркома.
- Пограничные опухоли:Кистозная опухоль.Аденофиброма и цистаденофиброма.
- Доброкачественные:Цистаденома.Аденофиброма и цистаденофиброма.
Светлоклеточные опухоли
- Злокачественные:Аденокарцинома.Аденокарцинофиброма (злокачественная аденофиброма).
- Пограничные опухоли:Кистозная опухоль.Аденофиброма и цистаденофиброма.
- Доброкачественные:Цистаденома.Аденофиброма и цистаденофиброма.
Переходноклеточные опухоли
- Злокачественные:Переходноклеточная карцинома (небреннеровский тип).Злокачественная опухоль Бреннера.
- Пограничные:Пограничная опухоль Бреннера.Пролиферативный вариант.
- Доброкачественные:Опухоль Бреннера.Метапластический вариант.Плоскоклеточные опухолиПлоскоклеточная карцинома.Эпидермоидная киста.
Смешанные эпителиальные опухоли
Злокачественные.Пограничные.Доброкачественные.
Недифференцируемые и неклассифицируемые опухоли
Недифференцируемая карцинома.
Аденокарцинома, другой специфичности.
ОПУХОЛИ ПОЛОВОГО ТЯЖА И СТРОМАЛЬНЫЕ
Гранулёзостромальноклеточные опухолиГруппа гранулёзоклеточных опухолей:Взрослая гранулёзоклеточная опухоль.Ювенильная гранулёзоклеточная опухоль.Группа текомфибром:Текома, если другое не указано:Типичная (8600/0).Лютеиновая (8601/0).Фиброма (8810/0).Клеточная фиброма (8810/1).Фибросаркома (8810/3).Стромальная опухоль с минорными элементами полового тяжа.Склерозирующая стромальная опухоль.Signetring стромальная опухоль.Неклассифицируемые.Опухоли из клеток СертолиГруппа опухолей из клеток Сертоли и Лейдига (андробластомы):Высокодифференцируемые.Промежуточные (переходной дифференцировки):Вариант с гетерологическими элементами.Низкодифференцируемые (саркоматоидные):Вариант с гетерологическими элементами.Сетчатая:Вариант с гетерологическими элементами.Опухоли из клеток Сертоли.Опухоли из клеток Лейдига.Смешанные или неклассифицируемые опухоли стромы полового тяжаОпухоли полового тяжа с трубчатыми структурами.Гинандробластома.Неклассифицируемые опухоли полового тяжа.Стероидноклеточные опухолиСтромальная лютеома.Группа опухолей из клеток Лейдига:Опухоль из гилюсных клеток.Опухоль из клеток Лейдига, негилюсный тип.Опухоль из клеток Лейдига, если другое не указано.Липидноклеточные опухоли, если другое не указано:Высокодифференцированные.Злокачественные.
ГЕРМИНОГЕННЫЕ ОПУХОЛИ
Примитивные герминогенные опухолиДисгерминома (9060/3).Опухоль желточного мешка (9071/3):Поливезикуллярная вителлиновая опухоль.Железистый вариант.Гепатоидный вариант.Эмбриональная карциномаПолиэмбриомаХориокарцинома, не связанная с беременностьюСмешанные герминогенные опухоли (специфический компонент)Двуфазные и трёхфазные тератомыНезрелая тератома.Зрелая тератома:Солидные.Кистозные:Дермоидная киста.Фетиформная тератома (гомункулюс).Монодермальная тератома и соматический тип опухолей, ассоциированных с дерматоидными кистами:Струма яичника:Доброкачественная.Злокачественная.Карциноидная группа:Инсулярные.Трабекулярные.Муцинозные.Карциноидная струма.Смешанные.Группа нейроэктодермальных опухолей:Эпиндимома.Примитивная нейроэктодермальная опухоль.Медуллоэпителиома.Глиобластома мультиформная.Другие.
Группа карцином:Плоскоклеточная карцинома.Аденокарцинома.Другие.Группа меланоцитом:Злокачественная меланома.Меланоцитарный невус.Группа сарком.Группа опухолей сальных желёз:Сальная аденома.Сальная карцинома.Группа опухолей питуитарного типа.Группа опухолей сетчаточного типа.Другие.
ГЕРМИНОГЕННЫЕ ОПУХОЛИ ПОЛОВОГО ТЯЖА
ГонадобластомаВариант опухоли с злокачественными герминогенными клетками.Смешанные герминогенные опухоли с элементами опухоли полового тяжаВариант опухоли с злокачественными герминогенными клетками.
ОПУХОЛИ СЕТИ ЯИЧНИКА
АденокарциномаАденомаЦистаденомаЦистаденофиброма
НЕТИПИЧНЫЕ ОПУХОЛИ
Мелкоклеточная карцинома, гиперкальциемический типМелкоклеточная карцинома, пульмонарный типКрупноклеточная нейроэндокринная карциномаГепатоидная карциномаПервичная яичниковая мезотелиомаОпухоль ВильмсаГестационная хориокарциномаПузырный заносЖелезистая кистозная карциномаБазальноклеточная опухольОпухоль из вольфовых ходовПараганглиомаМиксомаОпухоли мягких тканей, не специфичные для яичникаДругие
ОПУХОЛЕВИДНЫЕ ПРОЦЕССЫ
Лютеома беременностиСтромальный гипертекоз яичникаСтромальная гиперплазия яичникаФиброматозМассивный отёк яичникаДругие
ЛИМФОИДНЫЕ И ГЕМОПОЭТИЧЕСКИЕ ОПУХОЛИ
Злокачественная лимфома (специфический тип)Лейкемия (специфический тип)Плазмоцитома
ВТОРИЧНЫЕ ОПУХОЛИ
ЭТИОЛОГИЯ (ПРИЧИНЫ) ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
Этиология опухолей яичников неизвестна. В происхождении опухолевидных образований яичников большую роль придают гормональным нарушениям и, возможно, воспалению. Однако доказать роль тех или иных гормональных нарушений достоверно не удалось. Существует концепция повышенной овуляторной нагрузки на яичник, так называемая гипотеза непрерывной овуляции, подтверждающаяся более частым возникновением опухолей в единственной оставшейся после односторонней аднексэктомии гонаде. Полагают, что эпителиальные опухоли возникают из инклюзионных кист покровного эпителия, возникших в местах частых овуляций. Однако роль стимуляторов овуляции в этой связи не доказана окончательно. Широко распространена теория развития эпителиальных опухолей яичника из покровного эпителия.
Предполагают, что опухоли полового тяжа и герминогенные опухоли могут развиваться вследствие эмбриональных нарушений на фоне гипергонадотропинемии, что объясняет возрастные пики заболеваемости опухолями яичников в периоде полового созревания и перименопаузе.
Факторы риска опухолей яичника:
- раннее менархе;
- поздняя менопауза;
- нарушения репродуктивной функции;
- высококалорийная диета с большим содержанием насыщенных жирных кислот;
- генетическая предрасположенность;
- бесплодие;
- курение.
Нейроэндокринные нарушения, заболевания щитовидной железы, ожирение достоверно не ассоциированы с опухолями яичников и в доказательных моделях не описаны.
ПАТОГЕНЕЗ
Патогенез опухолей яичников изучен недостаточно и вызывает много споров. Полагают, что эпителиальные опухоли яичников развиваются из покровного эпителия в результате формирования инклюзионных кист, возможно, на фоне гипергонадотропинемии. Гормональные нарушения, так же как и иммунные, с позиций доказательной медицины первичными не считают. Возможно, гипергормонемия связана с низким содержанием ГСПГ. Известно, что употребление с пищей растительной клетчатки приводит к выделению в просвет тонкого кишечника и повторному всасыванию в кровоток соединений со слабой эстрогенной активностью, увеличивающих синтез ГСПГ печенью. Этот механизм увеличивает содержание свободных стероидов в сыворотке крови. В патогенезе опухолей яичника доказана роль нарушений барьерных функций тонкой кишки и связанной с этим эндотоксинемии. Опухоли полового тяжа и стромальноклеточные опухоли развиваются из эмбриональных закладок на фоне гипергонадотропинемии и нереализованной репродуктивной функции.
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
Специфических клинических проявлений неосложнённые доброкачественные опухоли яичника не имеют, дебютируя в основном осложнениями. Напротив, опухолевидные образования яичников чаще проявляют себя характерной клинической картиной. Все опухоли и опухолевидные образования яичников рекомендовано описывать пятью пальпаторными признаками:
- одностороннее или двустороннее;
- подвижность;
- болезненность;
- консистенция;
- размеры.
Необходимо учитывать возможность малигнизации и отношение к менструальному циклу.
ОПУХОЛЕВИДНЫЕ ОБРАЗОВАНИЯ ЯИЧНИКОВ
- Фолликулярная киста яичника наиболее часто развивается у молодых женщин, чаще проявляя себя нарушениями менструального цикла. Нередко после задержки менструации у таких пациенток возникает обильное кровотечение. Может быть бессимптомной и проходить без лечения. Фолликулярная киста односторонняя, подвижная, безболезненная, эластической консистенции, до 6 см в диаметре. Кисты не содержат аденогенного эпителия, как цистаденомы, поэтому их малигнизация невозможна. Часто исчезает в течение 3–6 мес.
- Киста жёлтого тела характеризуется задержкой менструации, нагрубанием молочных желёз; со временем появляются скудные кровяные выделения из половых путей. Возможен весь комплекс сомнительных признаков беременности, поэтому может стать необходимым исключение эктопической беременности. Пальпаторные данные схожи с таковыми для фолликулярной кисты. Кисты жёлтого тела могут разрываться, особенно во время полового акта.
- Простая (серозная) киста яичника — как правило, находка патолога при отсутствии эпителиальной выстилки. Гинекологи до морфологического исследования обычно трактуют как фолликулярную кисту или простую серозную цистаденому. Способность к малигнизации не доказана.
- Параовариальную кисту в МКБ-10 рассматривают как эмбриональное нарушение, хотя в последнее время чаще трактуют как цистаденому мезосальпинкса. Возникает из остатков мезонефроса. Проявляется чаще перекрутом ножки. Киста односторонняя, подвижная, тугоэластической консистенции, до 10 см, хотя редко бывает очень больших размеров. При УЗИ обычно рядом с кистой хорошо визуализируется ткань яичника.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЯИЧНИКОВ
- Эпителиальные опухоли яичников специфической клинической картины не имеют. Опухоли односторонние, подвижные, безболезненные, до 10–15 см, тугоэластической консистенции. Двусторонние опухоли нужно рассматривать как подозрение на малигнизацию. Менструальный цикл не изменяют. Иногда есть жалобы на боли в низу живота, носящие самый разнообразный характер. Как правило, осложнения проявляют себя сильным болевым синдромом (перекрут ножки опухоли, дегенерация капсулы, кровоизлияние, разрыв капсулы). Сдавление соседних органов у пациенток репродуктивного возраста даже при больших размерах опухоли встречают нечасто. Это осложнение характерно для подростков. На операции особую настороженность должны вызывать двусторонние опухоли, особенно папиллярные, с эвертирующим ростом, если сосочки крошатся и кровоточат. В этих случаях необходимо выполнение объёма операции, соответствующего таковому при раке яичников. Муцинозные опухоли злокачественны в 5–10% наблюдений, что, изза нередко больших размеров опухоли, может остаться незамеченным даже при гистологическом исследовании. Миксома брюшины (муциноматоз) характеризуется наличием в брюшной полости большого количества слизи с одновременным поражением яичника (муцинозная опухоль) и червеобразного отростка. Первичным при этом поражении считают аппендикс. Пограничные опухоли или опухоли низкой степени злокачественности могут распространяться по брюшной полости, поражать большой сальник. Возможны рецидивы. Необходимы интраоперационное стадирование и выполнение объёма операции как при ранних раках яичника с учётом возраста, репродуктивного статуса и, при возможности, концентрации VEGF.
- Опухоли полового тяжа и стромальноклеточные. Эти опухоли иногда называют гормонпродуцирующими, хотя реальной гормональной активностью они обладают лишь у 10–14% пациенток. Фиброма гормонально неактивна. Как правило, опухоли односторонние, плотные, подвижные, безболезненные, небольших размеров. Возможны нарушения менструального цикла. Текаклеточную опухоль чаще обнаруживают в постменопаузе, а гранулёзоклеточную — у молодых пациенток. Диагностируют злокачественные варианты. Выделяют ювенильную гранулёзоклеточную опухоль и взрослую. При малигнизации ювенильная опухоль протекает более благоприятно. При текаклеточной опухоли и фиброме возможно развитие так называемой триады Мейгса — гидроторакс, асцит, анемия. Состояние проходит после удаления опухоли. Возможность развития синдрома Мейгса при доброкачественных опухолях яичника требует обязательной морфологической верификации диагноза до начала проведения любых схем химиотерапии. Маскулинизирующие опухоли (Сертоли–Лейдига) регистрируют очень редко. Они обладают омужествляющей активностью. Первично злокачественные, односторонние, неравномерной консистенции, могут быть до 15 см в диаметре. Встречают солиднокистозные варианты. При гомологичном строении андробластом прогноз благоприятный. Гетерологичные мезодермальные включения резко ухудшают прогноз. Стромальноклеточные опухоли обладают андрогенной активностью, описаны больше у беременных, обнаруживают их редко, диагностируют чаще при гистологическом исследовании.
- Герминогенные опухоли. Наиболее часто диагностируемая доброкачественная герминогенная опухоль — зрелая тератома. Как правило, опухоль односторонняя, у 15–25% пациенток может быть двусторонней, подвижная, неравномерной консистенции, до 15 см в диаметре. Менструальный цикл не изменяет. Малигнизация в тератобластому спорна, большинство учёных считают последнюю опухолью, возникающей de novo. Описаны остеосаркомы, образующиеся в зрелых тератомах в шестой декаде жизни, что отличает их от метастатических, когда первичный очаг развивается во втором десятилетии. В зрелой тератоме возможны находки не только волос, жировых включений и зачатков зубов, но и гомункулюсов, что и отражено в новой классификации. Риск перекрута при тератомах составляет 15%. Обычно опухоль удаётся вылущить в пределах здоровой ткани. Нарушение целостности капсулы не ухудшает послеоперационных результатов при условии тщательной санации брюшной полости.
ДИАГНОСТИКА ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
Порядок диагностики
1. Анамнез.2. Гинекологическое исследование (выявление опухоли и определение ее величины, консистенции, подвижности, чувствительности, расположения по отношению к органам малого таза, характера поверхности опухоли).3. Ректовагинальное исследование (для исключения прорас¬тания опухоли в другие органы малого таза).4. Ультразвуковое исследование: с наполненным мочевым пузырем; трансвагинальная эхография.5. Пункция кистозных образований с последующим цитоло-гическим исследованием полученной жидкости.6. Цветовая допплерография (дифференциальная диагности¬ка доброкачественных и злокачественных опухолей).7. Определение опухолеассоциированных маркеров, в част-ности, СА-125; СА-19,9; СА-72,4.8. Компьютерная и/или магнитно-резонансная томография.9. Рентгенография желудочно-кишечного тракта (для исклю-чения метастатической опухоли, рака Крукенберга).10. Ирригоскопия, ректороманоскопия, колоноскопия.11. Цитоскопия и экскреторная урография.12. Лимфо- и ангиография (в исключительных случаях).
АНАМНЕЗ
При изучении семейного анамнеза у пациенток с опухолями яичников особое внимание следует обратить на наличие злокачественных опухолей у ближайших родственников вследствие возможности развития семейных форм рака яичника, составляющего 10% от спорадических форм опухолей. Других специфических особенностей анамнеза не существует.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Определение опухолевых маркёров — этап важный, но не решающий в постановке диагноза. Как правило, концентрации онкомаркёров — существенное подспорье при определении их дискриминанты у больных с диагностированной опухолью для разработки дальнейшей тактики ведения во время химиотерапии.
Опухолевые маркёры:
- онкофетальные и онкоплацентарные Аг (раковоэмбриональный Аг, альфафетопротеин, ХГЧ) имеют диагностическую ценность при герминогенных опухолях;
- опухольассоциированные Аг (СА 125, СА 199) наиболее востребованы в практике, так как отражают риск малигнизации эпителиальных опухолей, особенно в постменопаузе. Однако концентрация СА 125 может повышаться при воспалении, эндометриозе, беременности;
- фактор роста (VEGF — сосудистый эндотелиальный фактор роста) обладает высокой степенью корреляции с процессом малигнизации. Перспективен для выбора объёма операции при пограничных опухолях в молодом возрасте;
- продукты онкогенов (BRCA1,2) отражают генетический риск развития некоторых органспецифичных форм рака, особенно молочной железы и яичников.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
- УЗИ. При проведении любого УЗИ у пациентки с подозрением на новообразование яичника необходимо учитывать возраст, фазу менструального цикла, состояние репродуктивной функции, тщательно собирать анамнез. Желательно применение трансабдоминальных и трансвагинальных датчиков, позволяющих дифференцировать некоторые структуры таза при неопорожнённом до конца мочевом пузыре. Небольшие образования яичника предпочтительно исследовать трансвагинальным датчиком, тогда как крупные — трансабдоминальным. Оценивают размеры, структуру, наличие перегородок, ячеек, структуру и толщину капсулы, наличие взвеси или другого содержимого, пристеночных включений. Следует помнить, что у пациенток репродуктивного возраста различные фолликулярные структуры яичника размером до 3 см не следует трактовать как кисты, так как даже в нестимулированном цикле доминантный фолликул может достигать 3 см. В постменопаузе трансвагинальное исследование позволяет выявить яичник у 80–85% пациенток в виде однородной гипоэхогенной структуры. Цветное допплеровское картирование имеет определённое значение в дифференциальной диагностике доброкачественных и злокачественных опухолей, так как при злокачественных новообразованиях выявляются хорошо васкуляризованные злокачественные опухоли с атипичным венозным кровотоком и низкой резистентностью кровотока. Наличие или отсутствие кровотока в яичниковых артериях в период постменопаузы, по данным ЦДК, имеет большое значение в выборе врачебной тактики. У женщин с выраженной эктрагенитальной патологией, небольшими гладкостенными образованиями (до 3–4 см в диаметре) без кровотока возможно динамическое наблюдение. Обнаружение кровотока у данного контингента больных является показанием для оперативного лечения.
- Цитологическое исследование — самый ранний метод, предложенный для диагностики доброкачественных опухолей яичника. Однако необходимость пункции брюшной полости через задний свод влагалища, высокая частота ложноотрицательных результатов ограничивают применение этого метода. Можно использовать для контроля химиотерапии у пациенток после нерадикального лечения в репродуктивном возрасте. Иногда используют для первичной диагностики рака в недостаточно оснащённых учреждениях.
- Рентгенологические методы при доброкачественных опухолях яичника малоинформативны. Исключение составляют рентгенпозитивные структуры в зрелых тератомах и диагноз триады Мейгса. Однако рентгенологическое исследование грудной клетки в обязательном порядке проводят всем больным с доброкачественной опухолью яичника для определения положения сердечнолёгочной тени, исключения метастатического поражения, триады Мейгса. Проводят и рентгенконтрастное обследование ЖКТ — ирригоскопия.
- КТ применяют для определения органности и внеорганности опухоли, дифференциального диагноза с дивертикулёзом сигмовидной кишки, дистопированной почкой, опухолями костей таза. Информативна КТ и для определения границ опухоли и вовлечения соседних органов. В качестве метода скрининга — чрезмерно дорогостоящая процедура.
- МРТ особенно ценна для определения прорастания в предлежащие к опухоли органы, характеризуется меньшей лучевой нагрузкой по сравнению с КТ. Применение в программах скрининга возможно, однако также ограничено высокой стоимостью исследования. Возможность выявления опухоли, начиная с 2 см в диаметре, лишает эти методы значительных преимуществ перед УЗИ в программах массового скрининга.
- Эндоскопические методы. Стандарты обследования и лечения включают обязательное обследование ЖКТ у всех больных с новообразованиями яичника для исключения метастазов рака желудка в яичник и вовлечения в процесс прямой и сигмовидной кишок. Обязательно проведение эзофагогастроскопии. От проведения колоноскопии можно отказаться у молодых больных с небольшими подвижными доброкачественными опухолями и кистами яичников. При невозможности провести колоноскопию допустима ирригоскопия. При любых нарушениях менструального цикла и постменопаузальных метроррагиях необходимо проведение гистероскопии и раздельного диагностического выскабливания. Выскабливание без гистероскопии вообще и у таких пациенток недопустимо. Лапароскопия в последнее время приобретает характер хирургического доступа, однако применение диагностической лапароскопии может быть полезно в качестве стадирующей процедуры при злокачественных опухолях, невозможности провести дифференциальный диагноз осложнения доброкачественных опухолей яичника, какой-либо формы тазового абсцесса (пиовар, пиосальпинкс) и острого аппендицита. Как правило, диагностическая лапароскопия переходит в лечебную. Необходимо во время диагностической лапароскопии взять смывы из латеральных каналов, поддиафрагмального пространства и малого таза. Возможна биопсия подозрительных участков. В ряде ситуаций диагностическая или стадирующая лапароскопия с успехом заменяет диагностическую лапаротомию.
- Диагностическая лапаротомия остаётся окончательным хирургическим методом дифференциальной диагностики.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику доброкачественных опухолей яичника прежде всего проводят с опухолевидными образованиями яичников, так как это важно для выбора тактики ведения и сохранения репродуктивной функции. Ретенционные кисты яичников, как правило, представляют собой тонкостенные жидкостные образования эластической консистенции, подвижные, безболезненные, редко превышают в размерах 6 см. Может присутствовать нарушение менструального цикла. Дополнительные методы исследования (УЗИ, ЦДК, КТ, МРТ) подтверждают наличие тонкой капсулы, гомогенное эхонегативное содержимое, отсутствие перегородок и кровотока. Доброкачественные опухоли яичников, как правило, односторонние, подвижные, тугоэластической констистенции, достигают 10–15 см в диаметре, а муцинозные цистаденомы и больше. Менструальная функция не изменена. При УЗИ обнаруживают достаточно толстую стенку кистозного образования, возможно наличие перегородок и пристеночных включений. В последнее время некоторые исследователи предлагают специальные таблицы, позволяющие на основании учёта определённых сонографических показателей (размеры опухоли, наличие перегородок, взвеси, пристеночных включений) с учётом возраста и показателей СА 125 и VEGF определять характер образования и прогнозировать наличие злокачественной опухоли яичника. Иногда при УЗИ удаётся выявить асцитическую жидкость, однако этот признак свидетельствует о развившемся процессе, так как, по современным представлениям, даже в так называемых ранних злокачественных опухолях яичника присутствует риск метастазирования в костный мозг.
В дальнейшем наблюдают нарастание асцита, увеличение живота в объёме. Двуручное исследование позволяет обнаружить плотные вколоченные бугристые опухоли, плохо смещающиеся в малом тазу. Нужно помнить, что синдром малых признаков для рака яичников нехарактерен, и если таковое состояние присутствует, то нужно исключить опухоль ЖКТ. При эпителиальных злокачественных опухолях менструальная функция может быть не нарушена. Эндометриоидные кисты яичников могут никак себя не проявлять, но у большой части пациенток при тщательном сборе анамнеза удаётся выявить жалобы на сильные боли и дискомфорт при половом акте, нередко приводящие к полному отказу от половой активности, иногда при наличии внутреннего эндометриоза есть скудные кровяные выделения до и после болезненной менструации. Данные УЗИ свидетельствуют о наличии образования в области придатков матки с утолщённой капсулой, изменяющегося в зависимости от фазы цикла, содержимое — мутная взвесь, трудно дифференцируемая от муцинозной цистаденомы.
Тубоовариальное воспалительное образование (абсцесс) зачастую сложно дифференцировать с доброкачественной опухолью яичника, так как характерная клиническая картина воспаления может быть стёртой, например при хламидийной этиологии воспаления, а размеры и консистенция образования может напоминать таковую при доброкачественной опухоли. Необходимо помнить, что оба состояния — абсолютное показание к оперативному лечению, и, зачастую, окончательный диагноз выставляет морфолог. Важно также учитывать, что болевой синдром при доброкачественных опухолях яичника — признак серьёзных осложнений, требующих оперативного лечения, что важно с юридической точки зрения. Миома матки с отдельным субсерозным узлом может симулировать солидную опухоль яичника. Помощь в диагностике оказывает УЗИ. При перекруте ножки узла клиническая картина практически идентична перекруту ножки опухоли яичника. Оба эти состояния — показание к оперативному лечению, при перекруте ножки опухоли — к экстренному.
При беременности редко возникает необходимость в дифференциальной диагностике с опухолью яичника. Чаще необходимо дифференцировать кисту жёлтого тела с доброкачественной опухолью яичника во время беременности. Ключевой пункт диагностики — исчезновение кисты жёлтого тела при включении гемохориального типа кровообращения, то есть к 16 неделям беременности. Если яичниковое образование к этому сроку не регрессировало — это опухоль, при которой может быть поставлен вопрос об оперативном лечении. В случае дивертикулёза сигмовидной кишки может возникнуть необходимость в дифференциальной диагностике с доброкачественной опухоли яичника слева. Необходимо проведение КТ, МРТ, колоноскопии. Окончательный диагноз иногда выставляют во время проведения диагностической лапаротомии в совместной бригаде, состоящей из гинеколога и хирурга. Спаечный процесс с образованием кистозных полостей представляет собой сложную задачу для клинициста.
Заболевание возникает после перенесённых операций на органах малого таза и может клинически никак не проявляться, вызывая резонную онкологическую настороженность наблюдающего врача наличием длительно существующего образования. Характерных клинических признаков не имеет, в редких наблюдениях возможна помощь УЗИ. Диагноз дистопированной почки устанавливают с помощью экскреторной урографии. Опухоли забрюшинного пространства и внеорганные опухоли таза возникают редко и крайне сложны в диагностике. При физикальном обследовании могут настолько деформировать анатомию малого таза, что лишь КТ и МРТ позволяют получить информацию о реальном расположении органов. Проведение всего комплекса эндоскопических и дополнительных инструментальных методов диагностики обязательно. В дифференциальной диагностике отдельных доброкачественных опухолей яичника друг с другом нет необходимости, так как опухоль яичника — абсолютное показание к оперативному лечению у любых пациенток.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИЯМ ДРУГИХ СПЕЦИАЛИСТОВ
- Невозможность исключить острый аппендицит.
- Дистопия почки.
- Любые другие пороки мочевыводящих путей.
- Внеорганные и костные опухоли таза.
- Дивертикулёз сигмовидной кишки.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
Доброкачественная опухоль яичника слева.
ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
ЦЕЛИ ЛЕЧЕНИЯ
Цели лечения доброкачественных опухолей и опухолевидных образований яичника зависят от возраста, репродуктивного статуса и гистотипа опухоли. В репродуктивном возрасте во время операции необходимо стремиться к сохранению ткани яичника и профилактике ТПБ. В перименопаузе основная задача — радикальное лечение, позволяющее избежать рецидива и сохранить высокое качество жизни. Необходимо помнить, что в настоящее время выбор тактики ведения определяется соображениями качества жизни, в том числе сексуальной, так как для полной социальной реабилитации пациентки необходимо быстрое возвращение больных к обычной активности.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Доброкачественные опухоли и кисты яичников, сохраняющиеся в течение 4–6 месяцев, или размером более 6 см в диаметре — абсолютное показание к госпитализации. Любые боли в низу живота у таких больных — также показание к экстренной госпитализации.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
С позиций доказательной медицины, немедикаментозное лечение доброкачественных опухолей яичника не проводят. Ретенционные кисты регрессируют самостоятельно (иногда назначают КОК). Если ретенционное образование не исчезает в течение 1–3 менструальных циклов, а также если размеры ретенционного образования превышают 6 см в диаметре, в силу риска осложнений показана оперативная лапароскопия.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
С позиций доказательной медицины, противовоспалительное, гормональное, ферментное лечение опухолевидных образований яичника достоверно не изменяет объективные результаты лечения. Лечение доброкачественных опухолей яичников только оперативное.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Любая истинная опухоль — абсолютное показание к оперативному лечению. Традиционно при доброкачестенной опухоли яичника выполняли нижнесрединную лапаротомию, в репродуктивном возрасте — аднексэктомию, в перименопаузе — гистерэктомию с придатками. Однако в настоящее время доступ выбора при доброкачественных опухолях яичника и ретенционных кистах — лапароскопический, что значительно уменьшает риск возникновения спаечного процесса, ускоряет реабилитацию, улучшает репродуктивные результаты. Лапароскопический доступ позволяет прецизионно визуализировать и идентифицировать ткани с целью точного отделения здоровой ткани от больной. Перенесённые лапаротомии, избыточный вес, возраст не считают абсолютными противопоказаниями к оперативной лапароскопии. Современные технические возможности визуально контролируемого введения первого троакара, дооперационное УЗИ сводят риск осложнений введения первого троакара к минимуму, хотя и не редуцируют их совсем.
В постменопаузе лапароскопический доступ позволяет снизить риск послеоперационных осложнений, в том числе тромбоэмболических, раньше активизировать пациентку, уменьшить сроки нетрудоспособности. В целом малоинвазивная хирургия позволяет обеспечить высокое качество жизни и быстрое возвращение к нормальной социальной активности. В репродуктивном возрасте при ретенционных кистах выполняют максимально щадящую резекцию яичника в переделах здоровых тканей. При доброкачественной опухоли яичника резекция яичника допустима, однако необходимы ревизия контрлатерального яичника и экстренная гистологическая диагностика. При подозрении на малигнизацию и при сомнительных данных экстренного гистологического исследования выполняют аднексэктомию с поражённой стороны, секторальную биопсию контрлатерального яичника, оментэктомию, смывы из латеральных каналов, таза и поддиафрагмального пространства. Окончательно тактику ведения определяют после получения данных планового гистологического исследования и верификации морфологического диагноза в специализированном учреждении. В перименопаузе показана гистерэктомия с придатками, при подозрении на малигнизацию необходима оментэктомия.
Пограничные опухоли яичника в репродуктивном возрасте могут быть прооперированы в объёме аднексэктомии, секторальной биопсии второго яичника, тщательной ревизии брюшной полости с взятием смывов, если не повышены концентрации СА 125 и VEGF и гарантировано диспансерное наблюдение. Пункция кистозных образований даёт 60% ложноотрицательных результатов, кроме того, её считают недопустимой манипуляцией.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИЯМ ДРУГИХ СПЕЦИАЛИСТОВ
Любые интраоперационные проблемы необходимо своевременно решать с привлечением соответствующих специалистов. Однако оперирующий гинеколог обязан владеть минимально необходимыми навыками для коррекции возникающих проблем.
ПРИМЕРНЫЕ СРОКИ НЕТРУДОСПОСОБНОСТИ
После консервативных операций, проведённых лапароскопическим доступом, сроки реабилитации не превышают 2 нед, после радикальных — 6–8 нед. Сексуальная активность возможна после операций на придатках матки с 7х суток послеоперационного периода, аэробные физические нагрузки — с 5–7х суток, после радикальных операций сексуальная и физическая активность возможна через 6–8 нед после операции.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
При любом увеличении яичника необходима немедленная консультация гинеколога.
ПРОГНОЗ
Благоприятный.
www.medsecret.net
Новая классификация опухолей яичника - Архив патологии - 2015-04
В 2014 г. под эгидой Всемирной организации здравоохранения в серии «голубые книги» (WHO Classification of Tumours) опубликовано 4-е издание классификации опухолей женской половой системы под редакцией R. Kurman, M. Carcangiu, C. Herrington и R. Young [1]. Состав авторов полностью обновлен. Нозологические формы описаны менее подробно, значительно меньше микрофотографий и таблиц. Дифференциальная диагностика исключена. В новой классификации отражены изменения, произошедшие за 10 лет существования предыдущей редакции. Настоящая статья посвящена обзору изменений классификации опухолей яичников.
В 4-й редакции основные нозологические группы формируют по категориям: эпителиальные, стромальные, мезенхимальные опухоли, опухоли стромы полового тяжа, герминогенные опухоли, смешанные, лимфопролиферативные заболевания, опухолеподобные заболевания, вторичные опухоли. Обновленная классификация опухолей яичника приведена в табл. 1, актуальная классификация TNM и FIGO (International Federation of Gynecology and Obstetrics) — в табл. 2.
 Таблица 1. Гистологическая классификация опухолей яичника
Таблица 1. Гистологическая классификация опухолей яичника
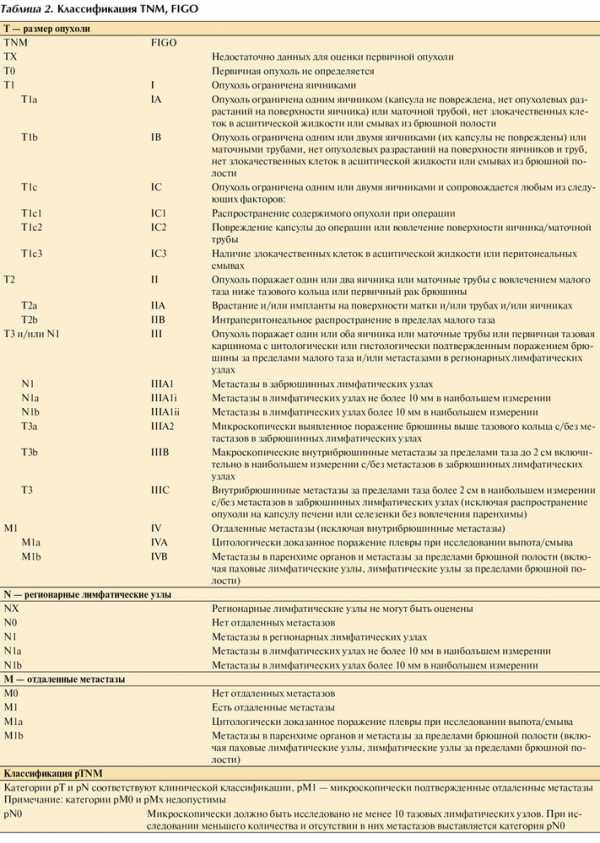 Таблица 2. Классификация TNM, FIGO
Таблица 2. Классификация TNM, FIGO
0 — доброкачественная опухоль
1 — неопределенный потенциал злокачественности или пограничная опухоль
2 — карцинома in situ, или интраэпителиальная неоплазия III степени
3 — злокачественная инвазивная опухоль
Эпителиальные опухоли
Группа эпителиальных опухолей претерпела значительные изменения. Из основных классификационных категорий в 4-м издании исключены переходноклеточные, плоскоклеточные и смешанные эпителиальные варианты, опухоли Бреннера выделены в самостоятельную группу, впервые добавлена группа серомуцинозных образований. В подгруппах сохранилось привычное деление на доброкачественные, пограничные и злокачественные.
Серозные опухоли. Во вступительной статье к серозным опухолям яичника приведены актуальные представления об их патогенезе (теория метапластического и трубного происхождения), генетические особенности (серозные карциномы I и II типов), затрагивается вопрос серозной тазовой карциномы. В частности, T. Longacre и M. Wells подчеркивают необходимость выделения категории так называемой серозной низкодифференцированной тазовой карциномы. Однако четкие критерии не разработаны, в связи с чем при диагностике следует опираться на профессиональный опыт.
Изменился подход к градации серозных аденокарцином. Учитывая генетический профиль опухолей, в настоящей классификации выделяют высокодифференцированные серозные карциномы, куда вошли опухоли, ассоциированные с пограничным поражением в виде фона, и аденокарциномы, ранее классифицируемые как G1 (генетический тип I). Низкодифференцированные серозные карциномы объединили опухоли, ранее определяемые как G2 и G3 (генетический тип II).
До настоящего времени наибольшие споры и разногласия специалистов возникают при обсуждении пограничных опухолей яичника. Накопленные знания о патогенезе и данные клинических наблюдений позволили по-новому взглянуть на эту группу. Категория пограничных опухолей была предложена FIGO в 1961 г. и определялась как «серозная цистаденома яичника с пролиферативной активностью и ядерными нарушениями эпителия без деструктивного инфильтративного роста (опухоли с низким потенциалом злокачественности)». В начале 1970-х годов появились публикации с описанием этих новообразований [2, 3]. В первую классификацию ВОЗ 1973 г. под редакцией R. Scully [4] они вошли как «опухоли с пограничной злокачественностью (карцинома с низким потенциалом злокачественности)». По мере накопления клинического опыта появлялись новые подходы. Так, к концу 1980-х годов для обозначения экстраовариального распространения стали применять термин «имплант» вместо «метастаз». Позднее были выделены инвазивные и неинвазивные импланты. Также J. Eichorn и соавт.[5] отмечено, что наличие микрососочковых структур ухудшает прогноз, в связи с чем предложены термины «атипическая пролиферирующая серозная опухоль» (синоним «пограничная опухоль») и «неинвазивная микропапиллярная (высокодифференцированная) серозная карцинома». Стало понятно, что микропапиллярные опухоли чаще бывают местно-распространенными, в части случаев ассоциированы с инвазивными имплантами, однако не являются фоном для развития инвазивной карциномы, в связи с чем термины «серозная пограничная опухоль, микропапиллярный вариант» и «неинвазивная высокодифференцированная серозная карцинома» стали использовать как синонимы.
При подготовке 4-го издания классификации эксперты ВОЗ не смогли прийти к единому мнению относительно пограничных опухолей разных гистологических типов. Основные противоречия вызывает номенклатура. Ряд экспертов настаивают на принципиальном отличии пограничных серозных опухолей и необходимости изменения номенклатуры, аргументируя это более агрессивным течением и вероятностью развития серозной аденокарциномы в отличие от опухолей несерозного типа. Однако в связи с тем что термины «пограничная опухоль» и «атипическая пролиферирующая опухоль» используются давно и привычны не только патологоанатомам, но и клиницистам, в 4-й классификации опухолей яичника ВОЗ рекомендованы оба независимо от гистологического варианта опухоли.
Доброкачественные серозные опухоли. В этой группе не произошло значительных изменений. В нее включены серозная цистаденома, серозная цистаденофиброма и серозная поверхностная папиллома. Серозная папиллярная цистаденома исключена. Диагностическим критерием для серозной цистаденомы принят размер опухоли более 1 см (образования менее 1 см следует расценивать как инклюзионную кисту). Кроме того, в отличие от предыдущей редакции отмечено, что в цистаденомах могут быть участки пограничной опухоли. В том случае, если изменения занимают менее 10% объема эпителия, их следует диагностировать как «серозную цистаденому (аденофиброму) с очаговой пролиферацией эпителия». Также добавлено описание генетических изменений цистаденом.
Группа пограничных серозных опухолей значительно переработана. Выделено две нозологические формы: серозная пограничная опухоль/атипическая пролиферирующая серозная опухоль (код 8442/1) и серозная пограничная опухоль, микропапиллярный вариант/неинвазивная высокодифференцированная серозная карцинома (код 8460/2). В отличие от предыдущей редакции, где пограничные опухоли разделялись по характеру роста и соотношению эпителиально-стромального компонента, в основу классификации 4-го издания положены эпидемиологические данные.
Термины «серозная пограничная опухоль» и «атипическая пролиферирующая серозная опухоль» равноценны, в то время как термин «серозная опухоль с низким потенциалом злокачественности» не рекомендован к использованию. Описание морфологии серозных пограничных опухолей осталось прежним. В классификацию введен термин «микроинвазия», давно уже использующийся среди специалистов [6]. Микроинвазия определена как кластеры опухолевых клеток в строме с обильной эозинофильной цитоплазмой менее 5 мм в наибольшем измерении. Важно отметить, что наличие микроинвазии не влияет на прогноз заболевания.
В новой классификации сохранена категория имплантов и их разделение на неинвазивные (эпителиальные и десмопластические) и инвазивные. Кроме этого отмечено, что возможно выявление отдельных эозинофильных опухолевых клеток, близких по цитологическим признакам к высокодифференцированной серозной карциноме, без явных признаков инвазии, наличие которых не влияет на прогноз. Ссылаясь на исследование K. Bell и соавт. [7], редакторы классификации отмечают, что инвазивные импланты значительно ухудшают прогноз заболевания и подчеркивают, что их следует расценивать как высокодифференцированную серозную карциному. В остальных случаях рекомендуется использовать термин «импланты». Таким образом ситуация неоднозначная: данное дополнение по существу исключает термин «инвазивные импланты», однако прямого указания об отказе от него нет. По сравнению с предыдущей редакцией поражения лимфатических узлов при пограничных опухолях отражены более подробно. Авторы описывают эндосальпингоз, отдельные кластеры эозинофильных клеток, импланты и высокодифференцированную серозную карциному (встречается редко), подчеркивая, что только выявление аденокарциномы влияет на прогноз заболевания. Эндосальпингоз лимфатических узлов выявляется в 45% наблюдений при серозной пограничной опухоли и микропапиллярной неинвазивной карциноме, что на 30% больше, чем при других состояниях [6]. Отмечена достоверная связь с развитием инвазивных перитонеальных имплантов [8]. Кроме того, в ряде исследований показано, что лимфатические узлы чаще поражаются при неинвазивной микропапиллярной карциноме, чем при обычной серозной пограничной опухоли яичника [9]. R. Kurman рекомендует использовать термин «ассоциированное поражение лимфатических узлов» или «вовлечение лимфатических узлов», так как патогенетически не доказана общность происхождения опухоли яичника и эпителиальных включений в узлах.
Кроме эндосальпингоза, среди эпителиальных включений в лимфатические узлы можно выделить еще две группы. Первая характеризуется наличием клеток с обильной эозинофильной цитоплазмой, одиночных или формирующих небольшие кластеры, преимущественно в синусах лимфатических узлов. Происхождение этих клеток неясно, считается, что некоторые из них мезотелиальной природы. Также могут встречаться клетки серозного типа, формирующие простые сосочки.
Второй тип поражений характеризуется наличием железистых включений и серозных сосочковых структур, расположенных обычно в толще или непосредственно под капсулой лимфатического узла, очень часто сочетающихся с эндосальпингозом лимфатического узла. Клеточная атипия низкая или умеренная, митозы отсутствуют. В отличие от описанных поражений метастазы серозной аденокарциномы обычно более распространены, располагаются в лимфатическом узле хаотично, могут содержать большое количество псаммомных телец.
Добавлен раздел иммуногистохимических характеристик серозных пограничных опухолей. Информация о генетических нарушениях представлена в свете актуальной теории патогенеза и выделения карцином I и II типов.
Серозная пограничная опухоль, микропапиллярный вариант/неинвазивная высокодифференцированная серозная карцинома (8460/2) выделена в самостоятельную нозологию. По степени злокачественности опухоль приравнена к карциноме in situ. Она определяется как неинвазивная опухоль, представленная мелкими округлыми клетками со скудной цитоплазмой и умеренной ядерной атипией, формирующими микроскопические простые сосочки и криброзные структуры. По сравнению с предыдущей редакцией классификации морфологическое описание микропапиллярного варианта пограничной опухоли не изменилось. Диагностический критерий остался прежним — очаг микропапиллярного строения размером не менее 5 мм. При выявлении участков меньшего размера рекомендовано классифицировать изменения как «серозная пограничная опухоль яичника с фокусами микропапиллярного строения». При описании генетических нарушений подчеркнуты различия между серозной пограничной опухолью яичника и микропапиллярным вариантом пограничной опухоли.
В группе злокачественных серозных опухолей выделены высокодифференцированная и низкодифференцированная серозная аденокарцинома. Высокодифференцированная серозная аденокарцинома яичника (ранее G1) определена как инвазивная карцинома с большим разнообразием вариантов строения и относительно слабой клеточной атипией. Описание морфологической картины опухоли достаточно краткое, практически не отличается от опубликованного ранее, однако особо подчеркнуто, что высокодифференцированные серозные карциномы могут развиваться на фоне серозной пограничной опухоли яичника. При оценке генетических нарушений отмечено, что высокодифференцированные аденокарциномы генетически стабильны, в 50—60% наблюдений выявляются мутации BRAF, KRAS, что соответствует опухолям I типа.
Низкодифференцированная серозная карцинома — аденокарцинома, представленная клетками с выраженной ядерной атипией, формирующими сосочки, железистые структуры, солидные поля. Микроскопическое описание соответствует предыдущей редакции. В настоящем издании добавлен раздел этиологии низкодифференцированной серозной карциномы. Патогенез не описан, однако выделен ряд факторов риска, среди которых: позднее менархе, ранняя менопауза, низкий паритет; прием пероральных контрацептивов отнесен к факторам, снижающим риск развития низкодифференцированной серозной карциномы. Расширены иммуногистохимические характеристики опухоли. На основании оценки экспрессии белка р53 выделяют два подтипа низкодифференцированных серозных аденокарцином, ассоциированных с разным вариантом мутаций гена ТР53, однако прогностическое значение этих групп не обсуждается. Для дифференциальной диагностики эпителиальных опухолей яичника наибольшее внимание уделяется маркерам WT1, PAX8, p53, ER, PR, CDKN2A. При обсуждении генетического профиля низкодифференцированных серозных карцином отмечена значительная частота мутаций ТР53, BRCA1, BRCA2 и высокая нестабильность генома.
Муцинозные опухоли. Категория муцинозных опухолей значительно сократилась: исключены опухоли эндоцервикального типа, муцинозная кистозная опухоль с морулами, муцинозная кистозная опухоль с псевдомиксомой брюшины. При описании группы доброкачественных муцинозных опухолей подчеркнуто, что в нее входят только образования с эпителием кишечного типа: муцинозная цистаденома, муцинозная аденофиброма, в разделе гистогенеза отмечена общность их происхождения с опухолями Бреннера и дермоидными кистами.
В группе пограничных муцинозных опухолей представлены также только опухоли кишечного типа. В макроскопическом описании отмечено преимущественно одностороннее поражение яичников. Приведены требования к вырезке материала: для опухолей менее 10 см в наибольшем измерении — 1 блок на каждый сантиметр максимального размера; для образований более 10 см — по 2 блока на каждый сантиметр, особое внимание следует уделять участкам солидного строения. Такая необходимость обусловлена высокой гетерогенностью муцинозных опухолей и частым сочетанием их с фокусами муцинозной карциномы. Морфологическим критерием пограничной опухоли признана пролиферация более 10% клеток эпителия, отмечено, что обычно опухоли характеризуются слабой клеточной атипией. При выявлении участков с выраженной цитологической атипией и усиленной пролиферацией эпителия (более трех слоев клеток) рекомендовано расценивать их как фокусы интраэпителиальной карциномы, не влияющие на прогноз заболевания. При этом отмечено, что пролиферация сама по себе не является диагностическим критерием. По аналогии с серозными новообразованиями введен термин «муцинозная пограничная опухоль с микроинвазией» — наличие очагов стромальной инвазии менее 5 мм в наибольшем измерении или выявление единичных опухолевых клеток с высокой ядерной атипией в строме. Прогноз их не отличается от типичной муцинозной пограничной опухоли, однако клинические данные крайне скудные. Муцинозная кистозная опухоль с морулами, ранее выделявшаяся как самостоятельная нозологическая форма, в 4-й редакции описана как один из вариантов пограничной опухоли яичника. Термин «псевдомиксома яичника» используется для муцинозных опухолей с выраженным слизеобразованием, формированием «озер» бесклеточной слизи, но не является самостоятельным нозологическим вариантом. При описании иммунопрофиля пограничных муцинозных опухолей внимание уделяется экспрессии CK7, CK20, Pax8, ER, PgR. Генетические исследования подтверждают поэтапную теорию развития муцинозных опухолей: мутации KRAS выявляются в доброкачественных, пограничных и злокачественных опухолях в 75% наблюдений.
Среди злокачественных муцинозных опухолей выделяют только муцинозную карциному яичника. По сравнению с предыдущей редакцией классификации описание ее практически не изменилось, морфологический раздел незначительно расширен за счет более детального описания инвазивного компонента: железистого и крибриформного. Сюда же перенесены описание анапластической карциномы (ранее представленное в рубрике кистозной опухоли с морулами) и некоторые данные по дифференциальной диагностике.
Эндометриоидные опухоли. По числу нозологических форм группа эндометриоидных опухолей уменьшилась в два раза. Исключены аденокарцинофиброма (злокачественная аденофиброма), злокачественная смешанная мюллерова опухоль (карциносаркома), аденосаркома, эндометриоидная стромальная саркома (low grade), недифференцированная саркома яичника, пограничная кистозная опухоль и пограничная аденофиброма/цистаденофиброма.
В группу доброкачественных эндометриоидных опухолей к эндометриоидной цистаденоме и цистаденофиброме добавлена эндометриоидная киста (эндометриома). Описание нозологических форм по сравнению с предыдущим изданием значительно не изменилось.
В группе пограничных эндометриоидных опухолей выделяемые ранее нозологические формы отнесены к вариантам роста опухоли — аденофиброматозная и внутрикистозная. В целом описание пограничных эндометриоидных опухолей не изменилось. По аналогии с другими группами эпителиальных опухолей яичника при выраженной клеточной атипии пограничных опухолей рекомендовано использовать термин «интраэпителиальная карцинома», при наличии в строме отдельных опухолевых клеток, небольших кластеров или очагов инвазии менее 5 мм — «микроинвазия», очагов более 5 мм — «фокусы инвазивной эндометриоидной карциномы». Клинического значения микроинвазия не имеет.
В группе злокачественных эндометриоидных опухолей сокращено число нозологических вариантов. Морфологические характеристики эндометриоидной аденокарциномы соответствуют представленным в предыдущей редакции. Описаны плоскоклеточная дифференцировка, секреторные изменения, участки, напоминающие герминогенные опухоли. Градация проводится как при эндометриоидной аденокарциноме тела матки и учитывает содержание солидных структур и ядерную атипию. В разделе генетических нарушений расширен спектр выявляемых мутаций.
Светлоклеточные опухоли. Описание доброкачественных светлоклеточных опухолей осталось практически прежним, однако отмечено, что в связи с низкой частотой встречаемости диагноз светлоклеточной аденофибромы/цистаденомы ставится только после тщательного изучения образца и исключения пограничной светлоклеточной опухоли или аденокарциномы.
В группе пограничных светлоклеточных опухолей уточнены эпидемиологические и макроскопические данные, при описании морфологии не используются термины «интраэпителиальная карцинома» и «микроинвазия» (это недостаточно изучено в связи с малым количеством наблюдений).
Светлоклеточные аденокарциномы отражены менее подробно, чем в прошлом издании, сокращено описание морфологических изменений, нет информации о критериях градации опухоли, исключен раздел дифференциальной диагностики. Изменилось представление о патогенезе этих опухолей: принята теория развития светлоклеточных карцином из очагов эндометриоза, предложенная H. Kajihara и соавт. [10] и подтвержденная обнаруженными генетическими изменениями.
Опухоли Бреннера заменили группу переходноклеточных опухолей яичника. Характеристики доброкачественных опухолей Бреннера не изменились, генетические данные остались крайне скудными. В качестве теории гистогенеза опухолей Бреннера рассматривается их происхождение из гнезд Вальтхарда.
При описании пограничных опухолей Бреннера используется синоним «атипическая пролиферирующая опухоль», что вызывало разногласия в прошлой редакции классификации. В определении пограничных опухолей используется сопоставление с неинвазивной уротелиальной карциномой, а участки с выраженной клеточной атипией рекомендовано описывать как фокусы интраэпителиальной карциномы.
В микроскопическом описании злокачественной опухоли Бреннера обсуждаются участки плоскоклеточной дифференцировки (в предыдущей редакции — отдельная нозология) и муцинозной метаплазии, акцентировано внимание на трудностях диагностики инвазии из-за выраженного фиброза. Инвазия стромы часто бывает незаметной, важным диагностическим признаком является десмопластическая реакция вокруг эпителиальных тяжей.
Серомуцинозные опухоли — нозологическая группа, объединяющая новообразования смешанного типа, представленные разными видами эпителия из остатков Мюллерова протока (серозного, эндоцервикального, переходноклеточного, плоского), занимающими не менее 10% объема опухоли. Большинство этих опухолей ассоциировано с эндометриозом. Образования могут иметь кистозное строение, солидный компонент, в разной степени выраженную фиброзную строму. В группе выделяют доброкачественные, пограничные и злокачественные опухоли. Доброкачественные серомуцинозные образования составляют не более 1% опухолей яичника и характеризуются благоприятным прогнозом.
Пограничные серомуцинозные опухоли ранее относились к эндоцервикальному варианту пограничных муцинозных опухолей яичника, сейчас вместе с эндометриоидными карциномами и светлоклеточными карциномами составляют группу «опухолей, развивающихся из эндометриоза» [11]. Важнейшим звеном патогенеза этих новообразований является инактивирующая мутация ARID1А — гена-супрессора опухолевого роста, кодирующего белок BAF250a комплекса SWI-SNF-A, участвующего в ремоделировании хроматина [12]. В качестве причин мутации рассматривают специфическое микроокружение эпителия эндометриоидных кист, богатое свободными радикалами кислорода (результат окисления железа) [13]. Это событие — один из ранних этапов канцерогенеза и развития опухолей из очагов эндометриоза, вероятно, обозначающее новый генетический паттерн опухолей яичника.
При описании морфологии пограничных серомуцинозных опухолей подчеркивается их сходство с пограничными серозными опухолями, возможно наличие микроинвазии, участков микропапиллярного строения и интраэпителиальной карциномы.
Сведений о серомуцинозной аденокарциноме крайне мало. Авторы раздела ссылаются на единственную работу H. Shappell и соавт. [14], в которой описано 7 серомуцинозных карцином из 54 изученных опухолей этого типа. Среди них преобладали папиллярные опухоли с экспансивным типом инвазии. Следует отметить, что авторами раздела допускается классификация смешанных опухолей по преобладающему компоненту с указанием других вариантов строения. В качестве примера предлагается диагноз «низкодифференцированная серозная карцинома яичника с эндометриоидной дифференцировкой».
Недифференцированная карцинома — редкий агрессивный вариант рака яичника без специфической дифференцировки, часто ассоциирована с эндометриозом.
Мезенхимальные опухоли
Высокодифференцированная эндометриальная стромальная саркома ранее была представлена в группе злокачественных эндометриоидных опухолей яичника. Помимо обновления генетической информации, описание макро- и микроскопических характеристик осталось прежним. При описании генетических нарушений отмечается их сходство с мутациями, характерными для эндометриальной стромальной саркомы матки. Эти данные, а также частое сочетанное поражение матки и яичников позволяют предположить общность происхождения опухолей.
Низкодифференцированная эндометриоидная стромальная саркома (ранее — недифференцированная саркома яичника) в настоящей редакции исключена из группы злокачественных эндометриоидных опухолей. Характеризуется низкой степенью дифференцировки клеток, выраженным полиморфизмом, высокой митотической активностью, прогноз неблагоприятный.
Смешанные эпителиальные и мезенхиальные опухоли
В группу включены две нозологии: ранее представленные в разделе злокачественных эндометриоидных опухолей аденосаркома и карциносаркома. Обе опухоли смешанные, представлены эпителиальным и мезенхимальным компонентом, злокачественные, с неблагоприятным прогнозом. Морфологические характеристики не подверглись значительным изменениям. Принятая ранее эндометриоидная теория развития карциносаркомы потеряла свою актуальность.
Опухоли стромы полового тяжа — «чистые» стромальные опухоли
Эта группа объединяет опухоли, развивающиеся из стромы яичника, составляет 6% новообразований яичника. В нее входят как простая фиброма, так и опухоли с компонентом, имеющим строение перифолликулярной или фолликулярной теки, включая лютеинизированные варианты. Образования значительно варьируют в размерах и зачастую являются случайными находками во время операций. Могут содержать клетки полового тяжа в небольшом количестве, что не влияет на диагноз.
Стромальные новообразования яичника дополнены стероидоклеточными опухолями (опухоль из клеток Лейдига и стероидоклеточная опухоль, доброкачественная и злокачественная), в новой классификации не представлена стромальная лютеома, а три варианта опухолей из клеток Лейдига объединены в группу лейдигом, отнесенных к доброкачественным образованиям (8650/0).
В группу фибром введена новая категория — «митотически активная клеточная фиброма», характеризующаяся наличием 4 митозов в 10 полях зрения и отсутствием коагуляционного некроза (ишемический некроз возможен). Таким образом, митотически активная клеточная фиброма заняла промежуточное положение между клеточной фибромой (не более 3 митозов) и фиброса
www.mediasphera.ru
ОПУХОЛИ ЯИЧНИКА - это... Что такое ОПУХОЛИ ЯИЧНИКА?

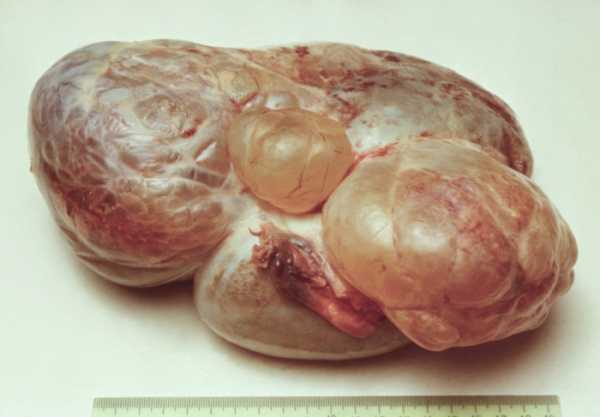
мед.Опухоли яичника подразделяют на первичные и метастатические. Первичные опухоли гистогенетически классифицируют как опухоли поверхностного эпителия, гоноцитов (герминомы), полового тяжа, стромы.Метастатические опухоли. В яичниках регистрируют метастазы карцином молочной железы, ЖКТ. Опухоль Крукенбёрга — метастаз продуцирующей муцин аденокарциномы желудка.Опухоли поверхностного эпителия яичника. Из поверхностного эпителия яичника развиваются опухоли, гистологически сходные с производными парамезонефрического (мюллерова) протока. К ним относят серозные, муцинозные и эндометриоидные опухоли. Реже образуются светлоклеточная опухоль (мезонефроидная) и переходноклеточная опухоль (опухоль Бреннера). Серозные и муцинозные опухоли имеют кистозный характер, тогда как светлоклеточная, переходноклеточная и эндометриоидная опухоли — солидный.• Серозные опухоли состоят из кубического и цилиндрического эпителиев. Эти клетки выделяют преимущественно белковый секрет. Поскольку эти опухоли практически всегда образуют кисты, добро- и злокачественные их варианты соответственно называют серозной аденокистомой и серозной кистозной аденокарциномой. Те серозные аденокарциномы, которые минимально инвазируют строму, выделяют как серозные кистомы пограничной злокачественности• Серозная аденокистома образует кисты, выстланные кубическими или цилиндрическими клетками без признаков полиморфизма и митотической активности• Серозная кистозная аденокарцинома. Её эпителиальные клетки плеоморфны, ядра атипичны. В опухоли могут формироваться сосочки, вдающиеся в полость кисты (сосочковая кистозная аденокарцинома), также возникает инфильтрация злокачественными клетками стромы опухоли. Эти опухоли склонны давать имплантационные метастазы, распространяясь по брюшине. Частое осложнение — асцит.• Муцинозные опухоли (муцинозная аденокистома, муцинозная кистозная аденокарцинома, муцинозные кистомы пограничной злокачественности) также формируют кисты, но их полости выстланы слизеобразующим эпителием • Муцинозная цистаденома построена из клеток без признаков полиморфизма, секретирующих слизь • Муцинозная кистозная аденокарцинома (с. 979).• Эндометриоидная карцинома — солидная опухоль, образующая множество желез неправильной формы с низкой секреторной активностью, гистологически напоминает аденокарциному матки.• Аденофиброма. Некоторые опухоли имеют выраженную фиброзную строму, их следует рассматривать как злокачественные.• Светлоклеточная карцинома состоит из крупных клеток кубической формы со светлой цитоплазмой. Злокачественные клетки формируют железистые структуры и солидные гнёзда.• Бреннера опухоль состоит из окружённых фиброзной стромой гнёзд опухолевых клеток переходноклеточного типа. Большинство новообразований доброкачественно. Новообразования из строиы полового тяжа. Гранулёзотекаклеточные опухоли, гранулёзоклеточные опухоли и опухоли из клеток стромы, составляющие 3% всех новообразований яичников, происходят из стволовых клеток мезенхимы коры яичников. Эти опухоли способны секретировать эстрогены. Гиперплазия эндометрия описана более чем у 50% больных этими опухолями, рак эндометрия — у 5-10%.• Текаклеточные опухоли — гормонально активные (секретируют эстрогены) доброкачественные опухоли, состоящие из удлинённых и содержащих липиды клеток, образующих солидные массы.• Гранулёзотекаклеточные опухоли возникают у женщин как до первой менструации, так и в периоды менопаузы и постменопаузы; часто вызывают патологические кровотечения и преждевременное развитие молочных желез. Опухоль состоит из клеток гранулёзы атрезирующегося фолликула и клеток стромы яичников, секретирует эстрогены.• Гранулёзоклеточные опухоли могут быть доброкачественными или низкой степени злокачественности• Двусторонние лишь в 10% случаев; развиваются в основном в постменопаузе, в 5% — до периода полового созревания • Варьируют по размеру от микроскопических до опухолей, смещающих органы брюшной полости• Неопластические клетки похожи на фолликулярные клетки яичника и часто окружают полости. Такие структуры называют тельцами фон КаляЭкснера• Рецидивы возникают приблизительно у 30% больных, обычно более чем через 5 лет после удаления первичной опухоли; иногда рецидивы появляются через 30 лет. Андробластома и арренобластома — редкие опухоли мезенхимного происхождения• Обычно обладают андрогенной активностью• Классическое проявление андрогенсекретирующих опухолей — дефеминизация, включающая атрофию молочных желез и матки с последующей маскулинизацией (гирсутизм, появление угрей, изменение линии оволосения, гипертрофия клитора и огрубение голоса). Опухоли стромы яичника. Фиброма — наиболее частая доброкачественная опухоль стромы яичника (см. Синдром Мёйга,п).Опухоли ворот яичника редки. Это обычно доброкачественные опухоли, образующие мелкие островки лютеиновых клеток. Опухоль чаще расположена в воротах органа, где и в норме обнаруживаются скопления лютеиновых клеток.
Лечение:
• Эпителиальные опухоли• Больным с хорошо дифференцированными опухолями стадии IA, подтверждёнными при лапаротомии, достаточно провести только хирургическое лечение.• Всем другим больным с ранними стадиями (I и И) рака после хирургического лечения показано внутрибрюшинное капельное введение радиоактивного коллоидного изотопа 32Р, испускающего у-излучение на глубину до 7 мм, или проведение тотальной брюшно-тазовой лучевой терапии, что значительно улучшает показатели выживаемости.• Больным со стадиями рака III и IV лучше начать лечение с хирургического иссечения видимой опухолевой массы. Дня лечения оставшейся части опухоли и метастазов рекомендуют провести шесть-девять курсов дополнительной комплексной химиотерапии цисплатином и циклофосфамидом.• Для выработки рекомендаций по дальнейшему лечению у больных с отсутствием клинических признаков заболевания после завершения химиотерапии рекомендуют проведение повторной диагностической лапаротомии.• 5-летняя выживаемость• Стадия I: 66,4%• Стадия II: 45,0%• Стадия III: 13,3%• Стадия IV: 4,1%.• Опухоли из стромы полового тяжа.• Для лечения большинства женщин применяют тотальную абдоминальную гистерэктомию и двустороннюю сальпингоофорэктомию после соответствующего хирургического определения стадии.• Молодым женщинам со стадией заболевания IA, заинтересованным в последующей беременности, показан консервативный подход с сохранением матки и придатков противоположной стороны.• Больным с запущенным или рецидивирующим заболеванием необходимо удалить видимую опухолевую массу. Если размер остаточной опухоли менее 2 см, благоприятное действие оказывает брюшно-тазовая лучевая терапия. В других случаях и при рецидиве заболевания применяют химиотерапию винкристином, актиномицином Д и циклофосфамидом.• Опухоли из зародышевых клеток • Дисгерминома• Стадия IA: лечение хирургическое.• Стадия больше IA.- Лучевая терапия всей брюшной и тазовой полостей с усиленным облучением парааортальной области.- Химиотерапия: 3-4 интенсивных курса винбластина, цисплатина и блеомицина. • Недисгерминомные опухоли из зародышевых клеток.• Стадия IA: лечение хирургическое.• Все другие случаи: химиотерапия, как при дисгерминоме.См. также Герминомы; Цистаденокарцинома яичника муцинозная; Опухоль, лучевая терапия; Опухоль, маркёры; Опухоль, методы лечения; Опухоли яичника доброкачественные; Рак яичника; Синдром Мёйга(п)МКБ
• С56 Злокачественное новообразование яичника• D27 Доброкачественное новообразование яичникаСправочник по болезням. 2012.
- ОПУХОЛИ ЯИЧКА НЕГЕРМИНОГЕННЫЕ
- ОПУХОЛИ ЯИЧНИКА ДОБРОКАЧЕСТВЕННЫЕ
Смотреть что такое "ОПУХОЛИ ЯИЧНИКА" в других словарях:
ОПУХОЛИ ЯИЧНИКА — Большинство опухолей яичника являются эпителиальными. Из других опухолей чаще встречаются герминогенные и опухоли стромы полового тяжа, обладающие гормональной активностью. Нередко в яичнике развиваются метастатические опухоли. Доброкачественные… … Энциклопедический словарь по психологии и педагогике
ОПУХОЛИ ЯИЧНИКА ДОБРОКАЧЕСТВЕННЫЕ — мед. Доброкачественные опухоли яичника часто клинически бессимптомны, за исключением опухолей больших размеров; могут быть солидными, кистозными или смешанными; гормонально активными (вырабатывающими половые гормоны) или гормонально неактивными.… … Справочник по болезням
ОПУХОЛИ — ОПУХОЛИ. Содержание: I. Распространение О. в животном мире . . .44 6 II. Статистика 0..................44 7 III. Структурная и фнкц. характеристика .... 449 IV. Патогенез и этиология............469 V. Классификация и номенклатура.......478 VІ.… … Большая медицинская энциклопедия
Опухоли детского возраста — У детей выявляются разнообразные доброкачественные и злокачественные новообразования, развивающиеся из различных тканей, в том числе эмбриональных. В ряде случаев обнаруживаются врождённые опухоли, формирующиеся уже во внутриутробном периоде,… … Википедия
ОПУХОЛИ БРЮШИНЫ — мед. Первичные опухоли брюшины возникают очень редко. • Доброкачественные первичные опухоли брюшины: фибромы, нейрофибромы, ангиомы. Лечение: хирургическое удаление в пределах здоровых тканей. • Злокачественная первичная опухоль брюшины… … Справочник по болезням
ЦИСТАДЕНОКАРЦИНОМА ЯИЧНИКА МУЦИНОЗНАЯ — мед. Муцинозные аденокарциномы яичника обычно образуют кисты. Если киста содержит слизеподобную жидкость, такую опухоль называют муцинозной цистаденокарциномой (цистаденоидный рак, муцинозная кистозная аденокарцинома). Клетки муцинозной кистозной … Справочник по болезням
Рак яичника — Рак яичников МКБ 10 C56.56. МКБ 9 183183 МКБ О различный DiseasesDB … Википедия
Киста яичника — Киста яичника … Википедия
Злокачественные опухоли — Клетки, повреждение в которых отключает апоптоз, теоретически бессмертны. Больные клетки продолжают бесконтрольное размножение. Злокачественная опухоль это опухоль, свойства которой чаще всего (в отличие от свойств доброкачественной опухоли)… … Википедия
Кистома яичника — это пролиферирующая эпителиальная доброкачественная опухоль. Различают два основных вида кистом серозные и муцинозные. При серозных кистомах озлокачествление наблюдается в 10 15%, при муцинозных в 3 5% случаев. Симптомы и течение Развитие кистом… … Справочник по болезням
Книги
- Опухоли яичника, Нейштадт Эдуард Львович, Ожиганова Ирина Николаевна. Руководство посвящено прижизненной морфологической диагностике опухолей яичников. В нем приводятся клинико-морфологические характеристики доброкачественных, пограничных и злокачественных… Подробнее Купить за 1633 руб
- Опухоли яичника, Нейштадт Э., Ожиганова И.. Руководство посвящено прижизненной морфологической диагностике опухолей яичников. В нем приводятся клинико-морфологические характеристики доброкачественных, пограничных и злокачественных… Подробнее Купить за 1337 руб
- Опухоли яичника (клиника, диагностика и лечение), Урманчеева Адилия Феттеховна, Кутушева Галия Феттяховна, Ульрих Елена Александровна. Проблема диагностики и лечения доброкачественных и злокачественных опухолей яичника остается одной из наиболее сложных в гинекологии и онкологии. В работе освещены вопросы этиологии,… Подробнее Купить за 199 руб
diseases.academic.ru
Что такое опухоль определение и виды опухолей | Рак
Опухоль – разрастание патологических тканей, связанное с влиянием негативных факторов внешней и внутренней среды. Может быть доброкачественной и злокачественной, по-другому называется рак, бластома.
Общие сведения
Раковая клеткаНаука про злокачественные и доброкачественные процессы именуется онкологией, изучает она истинные и ложные опухоли. Ложные разрастания не представляют интереса для онкологов, так как не несут опасность для здоровья, это увеличение тканей, связанное с воспалением, оттеком.
Свойства бластомы:
- автономность – раковое образование развивается независимо от организма, патологические клетки полностью выходят из нормального контроля организма и прогрессивно делятся;
- полиморфизм – опухолевые клетки недифференцированы, а сама их структура может отличаться одна от другой;
- атипичность – раковые образования состоят из клеток абсолютно не схожих с клетками органа, на котором оно разрастается, быстрый рост связан с особенностью клеточной структуры, чем он прогрессивней, тем опасней и атипичней клетки.
Доброкачественная опухоль
 Доброкачественная опухоль яичников
Доброкачественная опухоль яичников Доброкачественный процесс характеризуется относительно медленным ростом тканей, они не разрывают кровеносные сосуды, не приводят к тяжелым последствиям, легко подаются лечению. Их рост не сопровождается прохождением через орган, такой рак не сдавливает ткани. Нередко под влиянием определенных негативных факторов, доброкачественный процесс переходит в злокачественный. Тогда уже и начинаются опасности, есть необходимость проведения специального лечении и удаления опухолевого процесса.
Незлокачественное течение заболевания чаще всего происходит на фоне нарушения обменных процессов. Происходит этот так: обычный цикл клетки составляет 43 дня, после чего она отмирает, но патологически измененные клетки не делают этого, а скапливаются на органе, так и образовывается опухоль.
Причины такого изменения пока неизвестны, но существует несколько теорий, которые берут за основу, зависимо от вида патологического процесса.
Причиной доброкачественного процесса выступает химический фактор, радиация, курение, биологический фактор, вирусные заболевания, ультрафиолетовое излучение, нарушение в работе иммунной системы. Также это физические факторы, хронический алкоголизм, наркотические вещества, ионизация, профессиональные вредности и другие.
Доброкачественный рак развивается из любой ткани, в зависимости от типа выделяют несколько вариантов доброкачественной опухоли:
- Эпителиома – развивается из эпителиальной ткани, а точнее из цилиндрического и плоского, локализируется на кожных покровах, слизистой оболочке. Имеет 2 клинические формы: эпителиома кистозная и эпителиома Малебра. Кистозная форма характеризуется наличием нескольких разрастаний, они безболезненны, имеют голубоватый оттенок, распространяются преимущественно на лице и в области ушных раковин. Эпителиома малебра развивается из сальных желез, встречается чаще в детском возрасте на волосистой части головы, шее, плечах или лице. Основным методом лечения является хирургическое удаление.
- Аденома – берет начало из железистого эпителия, развивается практически в любом органе, симптомы зависят от локализации и выявляются на рентгенограмме, при обследовании эндокринной системы, глазного яблока. При локализации на щитовидной железы признаки отдышки, прогрессивного похудения, тахикардии, общей слабости, постоянной сонливости и увеличение лимфатических узлов. При локализации на предстательной железе среди симптомов аденомы выделяют нарушения мочеиспускания, почечная недостаточность.
- Фиброма – происходит из соединительной ткани, развивается на кожных покровах, в молочной железе, сухожильях, на слизистой оболочке. Проявляется общими признаками рака.
- Липома – образуется из жировой ткани, поражает чаще плечи, бедра. По-другому именуется, как жировик.
- Лейомиома – развивается из гладкомышечной ткани, диагностируется в матке, мочевом пузыре, на кожных покровах, в органах желудочно-кишечного тракта. Это происходит по причине гормонального сбоя. Такой процесс имеет четкое очертание, округлю форму, консистенция лейомиомы плотная.
- Остеома – образование ее происходит из костной ткани, место локализации может быть различным, но встречается это доброкачественный рак крайне редко.
- Хондрома – процесс берет начало из хрящевой ткани, локализуется соответственно там, где она есть. Лечение проводится хирургическим путем, после чего показана лучевая или химиотерапия.
Название опухолей менее распространенных: невринома, рабдомиома, цистаденома.
Злокачественная опухоль
 Злокачественная опухоль
Злокачественная опухоль Злокачественное разрастание тканей сопровождается тяжелыми симптомами, причиной этому выступает негативное влияние факторов внешней среды. Злокачественный раковый процесс прогрессивно растет, в процессе сдавливает ткани, может разрывать кровеносные сосуды. Злокачественный процесс опасен возможностью метастазирования, как в регионарные лимфатические узлы, так и в жизненно важные органы. Обычно именно наличие метастазов не оставляют шансов на выздоровление онкологического больного. Есть 2 варианта злокачественного разрастания, это обхватывающие опухоли и распирающие.
Распирающие новообразования
Распирающие новообразования имеют свойство сначала сдавливать ткани, а после проникать сквозь них. Приближаясь к кровеносным сосудам, они прорастают их и распространяются по всему организму, так и происходит метастазирование злокачественного новообразования в отдаленные органы и лимфатические узлы.
Обхватывающие опухоли
Обхватывающие новообразования — это группа атипичных клеток, которые давят на здоровые ткани, но в дальнейшем все происходит, как и в случае с распирающим раком.
Гарантий в лечении злокачественных процессов нет за счет метастазирования, но в случае доброкачественного новообразования гарантия выздоровления приближается к 100%. Продолжительность лечения злокачественной опухоли, независимо от пораженного органа, занимает всю жизнь. Онкологический больной обязан на протяжении всей жизни пробовать различные варианты медикаментозной терапии и народного лечения. Народное лечение занимает первое место на последних стадиях рака так, как направлено на поддержание качества жизни.
Патологические клетки злокачественного рака недифференцированы, по своему строению не схожи с клетками органа. Процесс превращения нормальных клеток в патологические ткани называется канцерогенез.
Зависимо от вида клеток выделяют несколько видов доброкачественного рака
- Лейкоз – злокачественное разрастание и изменение клеток спинного мозга.
- Лимфома – развивается из мутагенных клеток лимфатической системы.
- Глиома – процесс разрастания глиальных клеток.
- Хориокарцинома – развивается из плацентных клеток.
- Саркома – берет начало из клеток соединительной ткани, мышечной и костной.
- Таратома – злокачественное образование из клеток плода.
- Меланома – развивается из меланоцитов.
Злокачественная опухоль определяется по нескольким признакам
- изменение строения от типичного;
- распространение на близлежащие участки, прорыв через кровеносные сосуды;
- прогрессивный рост;
- патологические клетки не имеют оболочки, потому они не отделены от других структур организма.
Симптомами злокачественного разрастания можно выделить
- участок уплотнения или отека;
- беспричинное кровотечение;
- болезненность в костях и других отдаленных от рака органах;
- увеличение регионарных лимфатических узлов;
- анемический синдром;
- похудание, общее недомогание, снижение аппетита, безразличие к жизни;
- воспаление и повышенное потоотделение.
Стадии развития
Разобраться, что такое опухоль поможет описание стадий ее развития:
- Инициации – на этом этапе происходит изменение клеточной структуры под воздействием негативного фактора, происходит мутации двух генов, первый из которых отвечает за бессмертие клетки, а второй за процесс канцерогенеза. На этом этапе определить патологическое изменение крайне сложно, потому диагностика чаще проводится в запущенных случаях, что и объясняет высокую смертность среди онкологических пациентов.
- Промоция – этап, на котором измененные клетки начинают увеличиваться, вследствие чего формируется целый комплекс злокачественных клеточных структур. Эта стадия считается предраковой и ее лечение приводит к полному выздоровлению.
- Прогрессия – стадия, на которой клетки активно разрастаются, начинается непосредственное образование опухоли. Клетки утрачивают способность к дифференциации, проявляется способность к метастазированию. Эта фаза все еще протекает бессимптомно, но запущенный процесс легко определить визуально или с помощью лабораторных и инструментальных методов обследования.
Злокачественные опухоли на сегодня стали опасностью номер один, а потому разберем подробнее наиболее частые их формы.
Злокачественное образование головного мозга
 Злокачественное образование головного мозга
Злокачественное образование головного мозга Опасный процесс злокачественного характера, случается, как у взрослых, так и у детей. Образование опухоли в головном мозге может быть в любом его отделе. Опасность этого процесса зависит от места локализации, наличия метастазирования и прогрессивности роста. При локализации в затылочной области наблюдаются нарушения со зрением, больной видит смытую картинку и теряется в пространстве. Основным симптом при этом будет невыносимая головная боль, перед появлением которой отмечается тошнота, потеря веса и аппетита, психологические и психические расстройства, общая слабость. Опасность кроется в сложности проведения операции и нарушении работы любого органа, зависимо от того, где расположено образование и на какие структуры давит.
Прогноз выживаемости при этом зависит от своевременности лечения и степени поражения мозговых структур.
Злокачественное образование молочной железы
Рак молочной железы очень распространенное заболевание, случается чаще у женщин, но может развиваться и у мужчин. Основными симптомами при этом можно наблюдать визуальное изменение молочной железы, пальпаторно определяется припухлость, изменение консистенции, изменяется цвет кожи, появляется шелушение, сосок западает, сама грудь может сморщиваться. Болевые ощущения могут быть самостоятельными или вызваны прикасанием. Лимфатические узлы увеличиваются.
Лечение базируется на удалении молочной железы с последующей химиотерапией.
Злокачественное образование матки
Рак матки случается по причине хронических воспалительных процессов, при генетической предрасположенности, как последствие эндометрия. На начальном этапе развития никаких симптомов не наблюдается, но в процессе роста опухоли отмечается нарушение менструального цикла, появление кровотечения их матки, белые выделения, а сексуальный акт сопровождается болью.
Лечение образований в матке происходит путем хирургического удаления и лучевой терапии, которая проводится, как перед операцией, так и после нее.
Злокачественное образование прямой кишки
Рак прямой кишки считается наиболее опасным с самым низким процентом выживаемости, а все потому, что диагностируют его чаще уже на последней стадии, когда есть метастазирование. Лечение предполагает удаление органа, что также опасно для жизни.
Симптомы рака кишечника проявляются в виде кровоизлияний, наличия в каловых массах слизи, крови, гнойного экссудата. Больного сопровождает ощущение инородного тела, сильная болезненность во время акта дефекации, функция кишечника постепенно нарушается.
Диагностика
Диагностировать опухоль возможно при помощи лабораторных и инструментальных методов.
Этапы диагностики:
- консультация с онкологом и визуальный осмотр;
- рентгенологическое исследование: маммография, КТ, рентген;
- ультразвуковое обследование;
- эндоскопическое обследование;
- цитологический и биохимический анализ;
- лабораторные исследования.
Современные технологии включают новые варианты диагностики, это радиоизотопное исследование, магнитно-резонансная томография, термография, дадионуклидный метод.
Лечение
Разберем общие принципы лечения доброкачественной и злокачественной опухоли. Оно может быть паллиативным или же радикальным. Радикальное лечение новообразований ориентируется на полное уничтожение патологического очага ракового процесса, предполагает возможность перехода злокачественного процесса на этап продолжительной ремиссии.
Паллиативная медицина в онкологии занимается использованием всевозможных вариантов радикальной медикаментозной терапии, ее меры направлены в первую очередь не на лечение, а на продление и улучшение качества жизни. Основной принцип паллиативной медицины – это максимально уменьшить страдания онкологического больного. Рецидивы при этом случаются довольно часто, но предпринимаются всевозможные меры для того, чтобы больной был полноценным членом общества.
Стандартная схема терапия подразумевает комбинацию хирургического метода, лучевой терапии и химиотерапии, в редких запущенных случаях допускается применение биологических противоопухолевых препаратов. Планировка терапевтического курса происходит с учетом особенностей больного, его специфических нужд, общего состояния, семейного положения, статуса в обществе.
Комплексная терапия онкологических заболеваний включают следующие комбинации
- лучевая терапия и хирургическое удаление;
- хирургическое удаление и химиотерапия;
- лучевой метод и медикаментозное лечение.
Выбор комбинации будет зависеть от формы рака, стадии, переносимости больным, возраста. Лучевая терапия и операция применяется преимущественно на раннем этапе развития опухоли, а химиотерапия проводится, когда другие варианты лечения не эффективны, это последние стадии – третья и четвертая.
Химиотерапевтическое лечение и иммунотерапия используется для прекращения метастазирования, которое происходит при злокачественном течении патологического процесса.
Теории развития
Современные теория развития новообразований ничего не доказывают, но позволяют определить факторы риска:
-
 Теория мутации раковых клеток
Теория мутации раковых клеток Теория раздражения – основана на травматическом факторе, то есть постоянном раздражении хронического процесса. Впоследствии постоянного повреждения, механического, термического и иного рода, клетки могут патологически изменяться и малигнизироваться, то есть переходить в злокачественную опухоль.
- Теория мутации – под влиянием различных негативных факторов может происходить мутация определенных клеток, спровоцировать это могут канцерогены, после мутагенного изменения клеточные структуры становятся атипичными, начинают неконтролируемый рост.
- Иммунологическая теория – в каждом организме происходят изменения клеток, но иммунная система отвечает за их ликвидацию и перехода в опухоль не происходит. Снижение иммунитета приводит к тому, что организм не может справляться с любыми патологическими изменениями, это приводит к раку.
- Теория вирусов – попадая в организм, вирусы проникают в клетки и нарушают их нормальное строение, при сниженном иммунитете, когда защитные механизмы дают сбой, это может спровоцировать их неконтролируемый рост.
Онкологическим заболеваниям подвержены люди с наличием генетической предрасположенности, нарушенной работой иммунной системы, и попавшие под влияние негативных факторов внешней среды, независимо от состояния здоровья.
www.no-onco.ru
Серозная цистаденома яичника.после удаления кисты на яичнике.объясните что это за выписка по гестологии.
При серозной пограничной папиллярной цистаденоме яичника по мировым стандартам показано удаление пораженного яичника и большого сальника. В случае двустороннего поражения яичников рекомендуется их удаление. Но иногда врачи идут на риск и сохраняют хотя бы один из них. В Вашем случае лучше выполнить лапаротомию (обязательно) : удалить большой сальник, произвести биопсию брюшины множественную и резекцию яичника со срочным гистологическим исследованием, от результатов которого будет зависеть окончательный объем оперативного вмешательства. Экстирпацию матки выполняют, начиная со II стадии заболевания (стадирование как и при раке яичников) или у пациенток. которые уже выполнили репродуктивную функцию. Если маркер СА-12.5 у Вас был повышен до операции, то, вероятно, он будет также информативен при мониторинге.
Ответ: Серозная цистаденома не поддается консервативному лечению и является показанием к операции. Кроме того, кисты яичников в перименопаузном периоде могут с течением времени озлокачествляться. Простая серозная цистаденома (гладкостенная цилиоэпителиальная цистаденома, серозная киста) — истинная доброкачественная опухоль яичника. Серозная цистаденома покрыта низким кубическим эпителием, под которым располагается соединительнотканная строма. Внутренняя поверхность выстлана реснитчатым эпителием, напоминающим трубный, способным к пролиферации. Микроскопически определяется хорошо дифференцированный эпителий, напоминающий таковой в маточной трубе, который может становиться индифферентным, уплощенно-кубическим в растянутых содержимым образованиях. Эпителий на отдельных участках может терять реснички, а местами даже отсутствовать, иногда эпителий подвергается атрофии и слущиванию. В подобных ситуациях морфологически гладкостенные серозные цистаденомы трудно отличить от функциональных кист. По внешнему виду такая цистаденома напоминает кисту и называется серозной. Макроскопически поверхность опухоли гладкая, опухоль располагается сбоку от матки или в заднем своде. Чаще опухоль односторонняя, однокамерная, овоидной формы, тугоэластической консистенции. Цистаденома не достигает больших размеров, подвижная, безболезненная. Обычно содержимое опухоли представлено прозрачной серозной жидкостью соломенного цвета. Цистаденома переходит в рак крайне редко.
touch.otvet.mail.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа











