5 симптомов обсессивно-компульсивного расстройства. Симптом компульсивного расстройства
Обсессивно-компульсивный синдром (расстройство) навязчивых состояний
Обсессивно-компульсивный синдром, обсессивно-компульсивное расстройство (ОКР) – психоневротическое нарушение, проявляющееся навязчивыми мыслями и действиями больного. Понятие «обсессия» переводится с латинского языка как осада или блокада, а «компульсия» — принуждение. Здоровые люди без проблем отмахиваются от неприятных или пугающих мыслей, образов или импульсов. Лица с ОКР сделать этого не могут. Они постоянно обдумывают подобные мысли и избавляются от них только после выполнения определенных действий. Постепенно навязчивые мысли начинают конфликтовать с подсознанием больного. Они становятся источником депрессии и тревоги, а ритуалы и повторяющиеся движения перестают оказывать ожидаемое действие.
В самом наименовании патологии кроется ответ на вопрос: что же такое ОКР? Обсессия — медицинский термин, обозначающий одержимые идеи, мешающие или пугающие мысли, а компульсия — принудительное действие или ритуал. Возможно развитие локальных расстройств — только обсессивного с преобладанием эмоциональных переживаний, или только компульсивного, проявляющегося беспокойными действиями. Недуг является обратимым невротическим процессом: после психотерапевтического и медикаментозного лечения его симптомы полностью исчезают.
Синдром навязчивых состояний встречается у представителей всех социально-экономических уровней. В возрасте до 65 лет болеют преимущественно мужчины. В более преклонном возрасте недуг диагностируют у женщин. Первые признаки патологии появляются у больных к десяти годам. Возникают различные фобии и навязчивые состояния, которые не требуют немедленного лечения и адекватно воспринимаются человеком. У тридцатилетних больных развивается ярко выраженная клиника синдрома. При этом они перестают воспринимать свои страхи. Им требуется квалифицированная медицинская помощь в условиях стационара.
Больных с ОКР мучают мысли о бесчисленных бактериях, и они по сто раз в день моют руки. Они не уверены, выключен ли утюг, и по несколько раз возвращают с улицы домой проверить это. Пациенты уверены, что способны нанести вред близким людям. Чтобы этого не произошло, они прячут опасные предметы и избегают непринужденного общения. Больные по нескольку раз перепроверят, не забыли ли он положить все необходимые вещи в карман или сумку. Большинство из них тщательно следит за порядком в помещении. Если вещи лежат не на своих местах, возникает эмоциональное напряжение. Подобные процессы приводят к снижению трудоспособности и плохому восприятию новой информации. Личная жизнь таких больных обычно не складывается: они либо не создают семьи, либо их семьи быстро распадаются.
Мучительные навязчивые мысли и однотипные действия приводят к депрессиям, снижают качество жизни больных и требуют специального лечения.
Этиология и патогенез
Причины обсессивно-компульсивного расстройства в настоящее время остаются до конца не выясненными. Существует несколько гипотез относительно происхождения данного заболевания.
К провоцирующим факторам относятся биологические, психологические и социальные.
Биологические факторы развития синдрома:
- ЧМТ,
- острые инфекционные заболевания — менингит, энцефалит,
- аутоиммунные заболевания — гемолитический стрептококк группы А вызывает воспаление базальных ганглиев,
- наследственная предрасположенность,
- алкогольная и наркотическая зависимость,
- неврологические заболевания,
- нарушения обмена нейромедиаторов — серотонина, дофамина, норадреналина.
Психологические или социальные факторы патологии:
- особые религиозные убеждения,
- напряженные отношения в семье и на работе,
- чрезмерный родительский контроль всех сфер жизни ребенка,
- сильный стресс, психоэмоциональное всплеск, шок,
- длительный прием психостимуляторов,
- пережитый страх из-за потери близкого человека,
- избегающее поведение и неправильное толкование своих мыслей,
- психологическая травма или депрессия после родов.
Паника и страх могут быть навязаны обществом. Когда в новостях передают о нападении грабителей на улице, это вызывает беспокойство, справиться с которым помогают особые действия — постоянные оглядывания на улице. Эти компульсии помогают больным только на начальном этапе психических нарушений. При отсутствии психотерапевтического лечения синдром подавляет психику человека и превращается в паранойю.
Патогенетические звенья синдрома:
- возникновение мыслей, пугающих и мучающих больных,
- концентрация на этой мысли вопреки желанию,
- психическое перенапряжение и усиливающаяся тревога,
- выполнение стереотипных действий, приносящих лишь кратковременное облегчение,
- возвращение навязчивых мыслей.
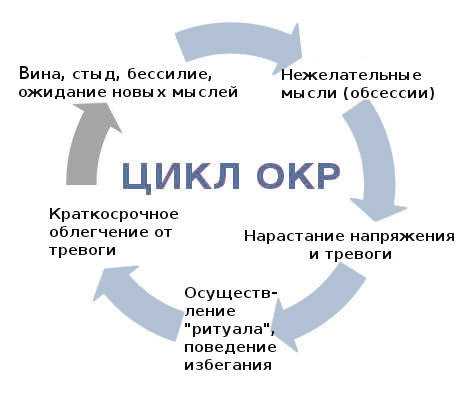
Это стадии одного циклического процесса, приводящие к развитию невроза. Больные становятся зависимыми от ритуальных действий, которые оказывают наркотическое влияние на них. Чем больше больные думают о сложившейся ситуации, тем больше убеждаются в своей неполноценности. Это приводит к нарастанию тревоги и ухудшению общего состояния.
Обсессивно-компульсивный синдром может передаваться по наследству через поколение. Данное заболевание считается умеренно наследственным. При этом ген, вызывающий такое состояние, не выявлен. В некоторых случаях наследуется не сам невроз, а генетическая предрасположенность к нему. Клинические признаки патологии возникают под воздействием негативных условий. Правильное воспитание и благоприятная атмосфера в семье помогут избежать развития болезни.
Симптоматика

Клинические признаки патологии у взрослых:
- Мысли об извращениях сексуального характера, смерти, насилии, навязчивые воспоминания, страх причинить кому-то ущерб, заболеть или заразиться, беспокойство о материальной потере, богохульство и святотатство, зацикливание на чистоте, педантичность. По отношению к морально-этическим принципам невыносимые и непреодолимые влечения являются противоречивыми и неприемлемыми. Больные осознают это, часто сопротивляются и очень переживают. Постепенно происходит зарождение чувства страха.
- Тревога, следующая за навязчивыми, все время повторяющимися мыслями. Подобные мысли вызывают панику и ужас у больного. Он осознает беспочвенность своих идей, но не способен управлять суеверием или страхом.
- Стереотипные действия — подсчет ступеней на лестнице, частое мытье рук, «правильная» расстановка книг, перепроверка выключенных электроприборов или закрытых кранов, симметричный порядок предметов на столе, повторение слов, счет. Эти действия являются ритуалом, якобы избавляющим от навязчивых мыслей. Некоторым больным помогает избавиться от напряжения чтение молитвы, щелканье суставами, покусывания губ. Компульсии — это сложная и запутанная система, при разрушении которой, больной проводит ее вновь. Ритуал выполняется медленно. Больной как бы оттягивает время, боясь, что эта система не поможет, а внутренние страхи усилятся.
- Панические приступы и нервозность в толпе связаны с риском соприкосновения с «грязной» одеждой окружающих людей, присутствием «странных» запахов и звуков, «косых» взглядов, возможностью потерять свои вещи. Больные избегают мест массового скопления людей.
- Обсессивно-компульсивному синдрому сопутствуют апатия, депрессия, тики, дерматит или алопеция неясного происхождения, избыточная озабоченность своим внешним видом. При отсутствии лечения у больных развивается алкоголизм, замкнутость, быстрая усталость, появляются мысли о суициде, перепады настроения, качество жизни падает, возрастает конфликтность, расстройства функций ЖКТ, раздражительность, снижается концентрация внимания, возникает злоупотребление снотворными и седативными средствами.
У детей признаки патологии выражены менее ярко и возникают несколько реже. Больные дети боятся потеряться в толпе и постоянно удерживают взрослых за руку, крепко сцепив пальцы. Они часто спрашивают у родителей, любят ли их, поскольку боятся оказаться в приюте. Потеряв однажды в школе тетрадку, они испытывают сильный стресс, заставляющий по нескольку раз в день пересчитывать школьные принадлежности в портфеле. Пренебрежительное отношение одноклассников приводит к формированию комплексов у ребенка и прогуливанию уроков. Больные дети обычно угрюмы, нелюдимы, страдают от частых ночных кошмаров и жалуются на плохой аппетит. Детский психолог поможет приостановить дальнейшее развитие синдрома и избавить от него ребенка.
ОКР у беременных женщин имеет свои особенности. Он развивается в последнем триместре беременности или спустя 2-3 месяца после родов. Навязчивые мысли матери заключаются в боязни причинить вред своему малышу: ей кажется, что она роняет ребенка; ее посещают мысли о сексуальном влечении к нему; ей с трудом даются решения о вакцинации и выборе способа кормления. Чтобы избавиться от навязчивых и пугающих мыслей, женщина прячет предметы, которыми она может причинить вред ребенку; постоянно моет бутылочки и стирает пеленки; стережет сон младенца, боясь, что он перестанет дышать; осматривает его на предмет тех или иных симптомов болезни. Родственники женщин с подобными симптомами должны уговорить ее обратиться к врачу за лечением.
Видео: разбор проявлений ОКР на примере Шелдона Купера
Диагностические мероприятия
Диагностикой и лечением синдрома занимаются специалисты в области психиатрии. Специфическими признаками патологии являются обсессии — навязчивые мысли с устойчивыми, регулярными и назойливыми повторениями. Они вызывают беспокойство, тревогу, страх и страдание у пациента, практически не подавляются и не игнорируются другими мыслями, являются психологически несовместимыми и нерациональными.

Для медиков имеют значение компульсии, которые вызывают переутомление и страдание у больных. Пациенты понимают, что компульсии не взаимосвязаны и чрезмерны. Для специалистов важен тот факт, что проявления синдрома длятся более часа в день, затрудняют жизнь больных в обществе, мешают работе и учебе, нарушают их физическую и социальную активность.
Многие люди с синдромом часто не понимают и не воспринимают свою проблему. Врачи-психиатры советуют больным пройти полную диагностику, а затем начинать лечение. Это особенно актуально, когда навязчивые мысли мешают жить. После проведенной психодиагностической беседы и дифференцировки патологии от схожих психических расстройств специалисты назначают курс лечения.
Лечение
Лечение обсессивно-компульсивного синдрома следует начинать сразу после появления первых симптомов. Проводят комплексную терапию, заключающуюся в психиатрическом и медикаментозном воздействии.
Психотерапия
Психотерапевтические сеансы при обсессивно-компульсивном синдроме считаются эффективнее лекарственного лечения. Психотерапия постепенно излечивает невроз.
Избавиться от подобного недуга помогают следующие методики:
- Когнитивно-поведенческая терапия — сопротивление синдрому, при котором минимизируются компульсии или полностью устраняются. Пациенты в ходе лечения начинают осознавать свое расстройство, что помогает им навсегда от него избавиться.
- «Остановка мысли» — психотерапевтическая методика, заключающаяся в остановке воспоминаний о самой яркой ситуаций, проявляющийся навязчивым состоянием. Больным задают ряд вопросов. Чтобы ответить на них, пациенты должны рассмотреть эту ситуацию со всех сторон, как в замедленном кадре. Эта методика позволяет легче смотреть в глаза страхам и контролировать их.
- Метод экспозиции и предупреждения — больному создают условия, провоцирующие дискомфорт и вызывающие обсессии. Перед этим пациента консультируют, как сопротивляться компульсивным ритуалам. Эта форма терапии позволяет достигнуть стойкого клинического улучшения.

Эффект от психотерапии сохраняется намного дольше, чем от лечения медикаментами. Больным показана коррекция поведения при стрессе, обучение различным расслабляющим техникам, здоровый образ жизни, правильное питание, борьба с табакокурением и алкоголизмом, закаливание, водные процедуры, дыхательная гимнастика.
В настоящее время для лечения недуга применяют групповую, рациональную, психообразовательную, аверсивную, семейную и некоторые другие виды психотерапии. Немедикаментозная терапия предпочтительнее медикаментозной, поскольку синдром отлично поддается коррекции без лекарств. Психотерапия не оказывает побочного воздействия на организм и обладает более стойким лечебным эффектом.
Медикаментозное лечение
Лечение легкой формы синдрома проводится амбулаторно. Больным проводят курс психотерапии. Врачи выясняют причины патологии и стараются установить доверительные отношения с больными. Осложненные формы лечатся с применением медикаментозных препаратов и психологических коррекционных сеансов.
Больным назначают следующие группы препаратов:
- антидепрессанты — «Амитриптилин», «Доксепин», «Амизол»,
- нейролептики — «Аминазин», «Сонапакс»,
- нормотимические препараты — «Циклодол», «Депакин хроно»,
- транквилизаторы — «Фенозепам», «Клоназепам».
Справиться с синдромом самостоятельно без помощи специалиста невозможно. Любые попытки контролировать свое сознание и победить недуг приводят к ухудшению состояния. При этом психика больного разрушается еще больше.
Компульсивно-обсессивный синдром не относится к психическим заболеваниям, поскольку не приводит к изменению и расстройству личности. Это невротическое нарушение, которое обратимо при правильном лечении. Легкие формы синдрома хорошо поддаются терапии, и уже спустя 6—12 месяцев исчезают его основные симптомы. Остаточные явления патологии выражены в мягкой форме и не мешают обычной жизни пациентов. Тяжелые случаи болезни лечатся в среднем 5 лет. Примерно 70% больных отмечают улучшение состояния и клинически излечиваются. Поскольку заболевание является хроническим, рецидивы и обострения возникают после отмены препаратов или под воздействием новых стрессов. Случаи полного излечения очень редки, но возможны.
Профилактические мероприятия
Профилактика синдрома заключается в предупреждении стрессов, конфликтных ситуаций, создании благоприятной обстановки в семье, исключении психических травм на производстве. Необходимо правильно воспитывать ребенка, не порождать в нем чувства страха, не прививать ему мысли о своей неполноценности.
Вторичная психопрофилактика направлена на предотвращение рецидивов. Она заключается в регулярной диспансеризации больных, беседах с ними, внушениях, своевременной терапии синдрома. С профилактической целью проводят светолечение, поскольку свет способствует выработке серотонина; общеукрепляющее лечение; витаминотерапию. Специалисты рекомендуют больным достаточный сон, соблюдение диеты, отказ от вредных привычек, своевременное лечение сопутствующих соматических заболеваний.
Прогноз
Для обсессивно-компульсивного синдрома характерна хронизация процесса. Полное выздоровление патологии отмечается довольно редко. Обычно возникают рецидивы. В процессе лечения постепенно уходит симптоматика, и наступает социальная адаптация.
Без лечения симптомы синдрома прогрессируют, нарушают трудоспособность пациента и возможность находиться в обществе. Некоторые больные заканчивают жизнь самоубийством. Но в большинстве случаев ОКР имеет благоприятное течение.
ОКР — это по сути невроз, который не приводит к временной потере трудоспособности. При необходимости больных переводят на более легкую работу. Запущенные случаи синдрома рассматриваются специалистами ВТЭКа, которые определяют III группу инвалидности. Пациентам выдают справку на облегченный труд, исключающий ночные смены, командировки, ненормированное рабочее время, прямое воздействие вредных факторов на организм.
Адекватное лечение гарантирует больным стабилизацию симптоматики и купирование ярких проявлений синдрома. Своевременная диагностика недуга и лечение повышают шансы больных на успех.
Видео: об обсессивно-компульсивных расстройствах
sindrom.info
5 симптомов обсессивно-компульсивного расстройства
Жить с обсессивно-компульсивным расстройством (ОКР) нелегко. При этом заболевании возникают навязчивые мысли, вызывающие сильную тревогу. Чтобы избавиться от тревоги, человек, страдающий ОКР, часто вынужден определенные ритуалы.
В классификации психических заболеваний ОКР относят к тревожным расстройствам, а тревога знакома практически каждому. Но это вовсе не означает, что любой здоровый человек понимает, что приходится испытывать страдающему ОКР. Головные боли тоже знакомы каждому, но это не значит, что мы все знаем, что ощущают страдающие мигренями.
Симптомы ОКР могут мешать человеку нормально работать, жить и выстраивать отношения с другими.

«Мозг устроен так, что всегда предупреждает нас об опасностях, грозящих выживанию. Но у больных ОКР эта система мозга работает неправильно. В результате их часто захлестывает настоящее «цунами» неприятных переживаний и они не способны сосредоточиться ни на чем другом», – объясняет психолог Стивен Филипсон, клинический директор Центра когнитивно-поведенческой психотерапии в Нью-Йорке.
ОКР не связано с каким-то одним конкретным страхом. Некоторые навязчивости хорошо известны – например, больные могут постоянно мыть руки или проверять, не включена ли плита. Но ОКР может проявляться и в виде патологического накопительства, ипохондрии или страха причинить кому-то вред. Достаточно распространен вид ОКР, при котором больных мучает парализующий страх по поводу их сексуальной ориентации.
Как и в случае с любым другим психическим заболеванием, только профессиональный врач может поставить диагноз. Но все же есть несколько симптомов, которые, по словам экспертов, могут указывать на наличие ОКР.

1. Они торгуются с самими собой.
Страдающие ОКР часто уверены, что если они еще раз проверят плиту или поищут в интернете симптомы болезни, которой они якобы страдают, то наконец смогут успокоиться. Но ОКР чаще всего обманчиво.
«В мозге возникают биохимические ассоциации с объектом страха. Повторение навязчивых ритуалов еще больше убеждает мозг, что опасность действительно реальна, и тем самым замыкается порочный круг».
2. Они ощущают навязчивую потребность выполнять определенные ритуалы.
Вы бы согласились перестать выполнять привычные ритуалы (например, не проверять по 20 раз в день, заперта ли входная дверь), если бы вам заплатили 10$ или 100$ или другую достаточно значимую для вас сумму? Если вашу тревогу так легко «подкупить», то, скорее всего, вы просто сильнее обычного боитесь грабителей, но у вас нет ОКР.
Для человека, страдающего этим расстройством, выполнение ритуалов кажется вопросом жизни и смерти, а выживание вряд ли можно оценить деньгами.
3. Их очень трудно убедить, что страхи необоснованны.
Страдающим ОКР знакома словесная конструкция «Да, но…» («Да, последние три анализа показали, что той или иной болезни у меня нет, но откуда я знаю, что в лаборатории не перепутали образцы?»).
Поскольку редко возможно быть в чем-то абсолютно уверенным, никакие убеждения не помогают больному преодолеть эти мысли, и он продолжает мучиться тревогой.
4. Они обычно помнят, когда начались симптомы.
«Не все больные ОКР могут точно сказать, когда впервые проявилось это расстройство, но большинство все же помнит», – говорит Филипсон. Сначала возникает просто беспричинная тревога, которая потом оформляется в более конкретный страх – например, что вы, готовя ужин, вдруг ударите кого-то ножом. Для большинства людей подобные переживания проходят без последствий. Но страдающие ОКР словно падают в пропасть.
«В такие моменты паника заключает союз с определенной идеей. И разорвать его нелегко, как и любой несчастный брак», – говорит Филипсон.
5. Их поглощает тревога.
Почти все страхи, которые мучают больных ОКР, имеют под собой определенные основания. Пожары и правда случаются, и на руках действительно полно бактерий. Все дело в интенсивности страха.
Если вы способны нормально жить, несмотря на постоянную неопределенность, связанную с этими факторами риска, у вас, скорее всего, нет ОКР (или очень легкий случай). Проблемы начинаются, когда тревога вас полностью поглощает, мешая нормально функционировать.
Если больной боится загрязнения, первым упражнением для него будет прикоснуться к дверной ручке и не помыть после этого руки
К счастью, ОКР можно корректировать. Важную роль в терапии играют лекарства, включая некоторые виды антидепрессантов, но не менее эффективна и психотерапия – особенно когнитивно-поведенческая терапия (КПТ).
В рамках КПТ существует эффективный метод лечения ОКР – так называемая экспозиция с предотвращением реакций. В ходе лечения пациента под наблюдением терапевта специально ставят в ситуации, вызывающие все больший страх, при этом ему нужно не поддаваться желанию совершить привычный ритуал.
К примеру, если больной боится загрязнения и постоянно моет руки, первым упражнением для него будет прикоснуться к дверной ручке и не помыть после этого руки. В следующих упражнениях кажущаяся опасность усиливается – например, нужно будет прикасаться к поручню в автобусе, затем к крану в общественном туалете и так далее. В результате страх постепенно начинает ослабевать.
Источник
interesnoje.ru
Обсессивно-компульсивное расстройство личности — симптомы, признаки, лечение
| Обсессивно-компульсивное расстройство личности | |
| Синонимы | Ананкастическое расстройство личности |
| Специальность | Психиатрия |
| Нарушения личности |
| Кластер A (нечетный) |
|
| Кластер B (драматический) |
|
| Кластер C (тревожный) |
|
| Не определен |
|
Обсессивно-компульсивное расстройство личности (OCPD) — это нарушение, характеризующееся общей закономерностью озабоченности, упорядоченностью, перфекционизмом, чрезмерным вниманием к деталям, умственным и интерпсихическим контролем и необходимостью управления окружающей средой за счет гибкости, а также открытости, опыта и эффективности. Трудоголизм и скупость часто встречаются у лиц с расстройством личности. Люди, страдающие этим заболеванием, могут испытывать трудности с расслаблением, всегда чувствуя, что время для их деятельности исчерпано, и что для достижения целей требуется больше усилий. Они могут планировать занятие до минуты — проявление компульсивной тенденции сохранять контроль над своей средой и не любить непредсказуемые вещи, которые они не могут контролировать.
Причина OCPD неизвестна. Это отличается от обычного и обсессивно-компульсивного расстройства (OCD), и соотношение между ними спорное. Некоторые (но не все) исследования обнаружили высокие коэффициенты коморбидности между этими двумя нарушениями, и оба могут делиться внешними сходствами — например, жестким и ритуальным поведением. Сохранение, упорядоченность и потребность в симметрии и организации часто наблюдаются у людей с любым нарушением. Отношение к такому поведению различается между индивидами, страдающими одним из расстройств: для больных с ОКР эти проявления нежелательны и рассматриваются как нездоровые. Они являются продуктом вызывающих тревогу и непроизвольных мыслей, тогда как для лиц с ОТКГ — эгоистическими (то есть воспринимаются субъектом как рациональные и желательные). Это следствие, например, сильной приверженности рутинам, естественной склонности к осторожности или стремления к достижению совершенства.
OCPD встречается у примерно 2-8% населения в целом и 8–9% психиатрических амбулаторных пациентов. Расстройство чаще наблюдается у мужчин.
Признаки и симптомы
Основными наблюдаемыми приметами OCPD являются:
- озабоченность воспоминанием прошлых события;
- внимание к мелочам;
- чрезмерное соблюдение существующих общественных обычаев, правил или положений;
- беспочвенное принуждение к замещению или составление перечней и расписаний;
- жесткость собственных убеждений;
- проявление необоснованной степени перфекционизма, которая в конечном счёте может помешать выполнению поставленной задачи.
Симптомы OCPD иногда вызывают различный уровень дистресса в течение неодинакового периода времени (преходящий, острый или хронический) и влияют на профессиональную, социальную и романтическую жизнь пациента.
Навязчивые
 Некоторые больные с OCPD демонстрируют неотступную потребность в чистоте, обычно в сочетании с докучливой заботой об аккуратности. Эта тенденция делает их повседневную жизнь довольно сложной. Хотя такое занудливое поведение способствует ощущению «контроля личной тревоги», и напряжение продолжает существовать. Напротив, пациенты с OCPD, как правило, не организовывают вещи, и становятся компульсивными хранителями. Это связано с усилиями, которые они прилагают, чтобы очистить свое окружение. Что эффективно затруднено количеством беспорядка, который человек все еще планирует организовать в какой-то момент в будущем.
Некоторые больные с OCPD демонстрируют неотступную потребность в чистоте, обычно в сочетании с докучливой заботой об аккуратности. Эта тенденция делает их повседневную жизнь довольно сложной. Хотя такое занудливое поведение способствует ощущению «контроля личной тревоги», и напряжение продолжает существовать. Напротив, пациенты с OCPD, как правило, не организовывают вещи, и становятся компульсивными хранителями. Это связано с усилиями, которые они прилагают, чтобы очистить свое окружение. Что эффективно затруднено количеством беспорядка, который человек все еще планирует организовать в какой-то момент в будущем.
В действительности, пациенты OCPD могут никогда не делать навязчивую уборку или организацию, поскольку они становятся все более занятыми своей рабочей нагрузкой, и, следовательно, их стресс постепенно превращается в то, что можно назвать беспокойством.
Восприятие собственных и других действий и убеждений обычно поляризовано в «верном» или «неправильном», с небольшим или отсутствующим пределом между ними. Для людей с этим расстройством ригидность налагает нагрузку на межличностные отношения, причем случайные нарушения превращаются в гнев и даже всевозможную степень насилия. Это известно как растормаживание. Люди с OCPD часто склонны к общему пессимизму или лежащей в основе формы (формулы) депрессии. Это время от времени становится настолько серьезным, что самоубийство представляет собой риск. Действительно, одно исследование предполагает, что расстройства личности являются субстратом к психиатрической заболеваемости. Они могут вызывать больше проблем в функционировании, чем крупный депрессивный эпизод.
Связанные условия
OCPD часто путают с обсессивно-компульсивным расстройством (OCD). Несмотря на сходные названия, они представляют собой два разных нарушения: OCD — тревожное, а OCPD — расстройство личности. У некоторых лиц, получающих OCPD, есть OCD, и они порой встречаются в одной семье, иногда вместе с нарушениями питания. Люди с OCPD обычно не чувствуют необходимости неоднократно выполнять ритуальные действия — общий симптом OCD — и, как правило, находят удовольствие в совершенствовании задачи, тогда как люди с OCD часто испытывают муки после своих действий.
Некоторые функции OCPD являются общими для тех, кто страдает от OCD. Например, перфекционизм, накопление и озабоченность в деталях (которые являются тремя характеристиками OCPD) были обнаружены у людей с ОКР, а не без него, показывая определенную связь между этими чертами OCPD и OCD. Обратное также верно: некоторые симптомы ОКР, похоже, имеют близкие параллели в OCPD. Это особенно относится к проверке и упорядочиванию симптомов симметрии. Образцы OCPD, которые имеют OCD, сугубо склонны поддерживать навязчивые идеи и компульсии в отношении симметрии и организации. Симптомы стирки, которые являются одними из наиболее распространенных в ОКР, по-видимому, не имеют большой связи с OCPD.
Существует значительное сходство в проявлениях OCD и OCPD, что может привести к сложности их клинической дифференциации. Например, перфекционизм является критерием OCPD и признаком OCD, если он требует необходимости в аккуратности, симметрии и организации. Снабжение также рассматривается как принуждение, обнаруженное в ОКР, и критерий OCPD в DSM-IV. Несмотря на то что OCD и OCPD, по-видимому, являются отдельными нарушениями, между ними существуют очевидные сокращения, относящиеся к нескольким симптомам.
Независимо от сходства между критериями OCPD и навязчивыми идеями и принуждениями, обнаруженными в OCD, между этими нарушениями существуют дискретные качественные несходства, преимущественно в функциональной части симптомов. В отличие от OCPD, OCD описывается как инвазивные, стрессовые, трудоемкие неотступные идеи и привычки, направленные на снижение напряжения, связанного с одержимостью. Симптомы ОКР иногда рассматриваются как эго-дистонические, потому что они воспринимаются как чуждые и отталкивающие для человека. Таким образом, существует большая психическая тревога, имеющая отношение к ОКР.
Напротив, симптомы, наблюдаемые в OCPD, хотя и повторяющиеся, не связаны с отталкивающими мыслями, образами или побуждениями. Характеристики и поведение OCPD известны как эго-синтонические, так как люди с этим расстройством рассматривают их как подходящие и правильные. С другой стороны, основные черты перфекционизма и негибкости могут привести к значительным страданиям у человека с OCPD в результате связанной с этим необходимостью контроля.
Исследование, проведенное в 2014 году также обнаружило вторую разницу между OCPD и OCD: образцы, пораженные OCPD, независимо от присутствия, сопутствующего OCD, более жесткие в поведении и имеют большую задержку удовлетворения, чем те, кто страдают от OCD или здоровых образцов. Отсроченная сатисфакция — это мера самоконтроля. Он выражает способность подавлять импульс для более быстрого ублажения, чтобы получить большие награды в будущем.
Недавние исследования с использованием критериев DSM-IV настойчиво обнаруживали высокие показатели OCPD у лиц с ОКР с приблизительным диапазоном от 23 до 32%. Некоторые данные свидетельствуют о том, что может быть определенность в связи между OCD и OCPD. Показатели OCPD постоянно выше у лиц с ОКР, чем в здоровом контроле популяции с использованием критериев DSM-IV.
Синдром Аспергера
Существуют значительные сходства и совпадение между этим диагнозом и OCPD, такие как составление списка, негибкое соблюдение правил и навязчивые аспекты синдрома Аспергера. Хотя первое можно отличить от OCPD, особенно в отношении аффективного поведения, худших социальных навыков, трудностей с Теорией Разума и интенсивными интеллектуальными интересами, например, способность запоминать каждый аспект хобби. Исследование, проведенное в 2009 году с участием взрослых аутистов, показало, что 40% пациентов с заключением синдрома Аспергера отвечали диагностическим требованиям к сопутствующему диагнозу OCPD.
Расстройства пищевого поведения
Жесткие личности постоянно связаны с этим нарушением, особенно с нервной анорексией. Было обнаружено расхождение между различными исследованиями по поводу распространенности OCPD среди анорексиков и булимиков, что может частично отражать несходства в методологии, выбранной в разных исследованиях, а также трудности диагностики расстройств личности. В приведенной ниже таблице показаны результаты для частоты OCPD среди РПП (неописанный подтип, AN), ограниченным РПП (RAN), анорексии выпивки или чистки, а также с историей нервной булимии (BPAN), и булимисты с нормальным весом (BN).
| Изучение | AN | RAN | BPAN | BN |
| Arderluh et al. (2009) | 71,4% | 46,7% -64% | 40% | |
| Halmi et al. (2005a) | 31% | 32% | 24% | |
| Halmi et al. (2005b) | 6% | 11-13% | 0% | |
| Anderluh et al. (2003) | 61% | 46% | ||
| Мацунага и др. (1999) | 43,8% | 25% | 25% |
Вне зависимости от распространенности полноценного OCPD среди употребляющих неупорядоченные образцы, обнаружено, что присутствие этого расстройства личности и его чрезмерно контролируемое качество положительно коррелируют с рядом осложнений при нарушениях пищевого поведения. В отличие от импульсивных признаков — связанных, например, с OCPD, которые предвещают лучший результат лечения. OCPD прогнозирует в том числе более серьезные анорексические симптомы, худшие показатели ремиссии и наличие отягчающих поведений, таких как принудительное осуществление. Навязчивые упражнения при употреблении неупорядоченных образцов, а также меньший срок службы ИМТ и продолжительность болезни среди анорексии тоже коррелирует положительно и значительно с важной чертой OCPD: дотошностью.
Перфекционизм в течение десятилетий был связан с нервной анорексией в исследованиях. Ученый в 1949 году описал поведение средней анорексической девушки как «жесткое» и «гиперсознательное», наблюдая также тенденцию, «едят, меткость и мулистическое упрямство, не поддающееся разуму, которое наделяет ее званием перфекционист». Перфекционизм — это жизненная черта в биографиях анорексии. Это ощущается до начала расстройства пищевого поведения, как правило, в детстве во время болезни, а также после ремиссии. Непрерывное стремление к тонкости среди женщин с анорексией само по себе является проявлением этой черты, настойчивостью для сатисфакции неудовлетворительно высоких стандартов производительности. Из-за своей хроничности те, у кого есть расстройства пищевого поведения также демонстрируют перфекционистские тенденции в других сферах жизни, чем диеты и контроль веса. Например, чересчур высокие достижения в школе наблюдались среди анорексиков в результате их излишней трудолюбивости.
Шведское исследование показало, что госпитализация для расстройств пищевого поведения в два раза чаще встречается среди девочек, которые проходили продвинутые курсы и получали высокие оценки, чем среди тех, кто имел средний или низкий класс. Связь с чрезмерными достижениями особенно высока среди тех, кого госпитализировали для АН, который был в 3,5 раза более распространенным среди лиц с высокими показателями, чем у больных с другими классами.У некоторых людей с нервной булимией присутствуют, казалось бы, противоречивые черты импульсивности и дотошности.
Помимо перфекционизма, другие признаки OCPD наблюдались в детстве на гораздо более высокой частоте, чем среди контрольных образцов, в том числе среди их незатронутых сестер.
| Детальность OCPD | AN | RAN | BPAN | BN | OCPD | OCPD + OCD | OCD (без OCPD) | Сестры анорексии | Контрольные образцы] |
| Перфекционизм | 78% | 65,4% | 72,2% | 50,0% | 85,2% | 67,9% | 42,9% | 31% | 0-24% |
| Негибкость | 31% | 76,9% | 61,1% | 25,0% | 66,7% | 50,0% | 32,1% | 9% | 0-5% |
| Связанная с правилом черта | 41% | 61,5% | 77,8% | 50,0% | 22% | 15-17.9% | |||
| Сомнение и осторожность | 28% | 27,3% | 46,7% | 21,4% | 3% | 0-5% | |||
| Порядок и симметрия | 6% | 38,5% | 31,3% | 10,7% | 66,7% | 46,4% | 17,9% | 3% | 0-3.6% |
Как и те, кто страдают от OCPD, анорексики и булимики также имеют тенденцию испытывать огромную потребность в порядке и симметрии в своей деятельности и окружающей среде, что видно в их отношении к третьему беспорядку, OCD. Нарушения пищевого поведения в значительной степени сопутствуют ОКР. Некоторые исследования показывают, что симптомы ОКР почти столь же серьезны среди анорексии, как среди классического образца ОКР, и что это остается таким даже после дисконтирования докучных идей и компульсий, связанных с питанием и весом.
Однако, расстройство пищевого поведения менее вероятно для развития неотступных идей и компульсивности людей с классическим ОКР. Они самостоятельно сообщают о симптомах, относящимся к разным темам, таких как насилие, секс, стирка, моральные табу и т. д. Проявления, однако как у анорексиков, так и у булимиков обычно более ограничены проблемами симметрии и упорядоченности. То же самое было отмечено в образцах, страдающих сопутствующей OCPD и OCD, которые, скорее всего, представляют собой навязчивые идеи и компульсии в отношении симметрии и порядка, чем те, кто имеют только OCD.
По крайней мере, один документ дал ясную связь между OCPD и симптомами ОКР, заметив, что в исследуемых образцах — один с рестрикционной анорексией и ОКР, а другой — с ОКР, но без присутствия расстройства пищевого поведения — с сопутствующими AN и OCD вероятнее будет диагностирован OCPD, чем с ОКР (38,1% против 8,7%). В более крупном образце, который включал анорексические бингеры и булимиты с нормальной массой тела, было обнаружено, что у всех трех беспорядочных групп питания чаще возникают симптомы порядка и симметрии, чем у людей только с OCD. Среди женщин, выздоровевших от AN, проблемы порядка остаются выше, чем среди контрольных образцов без истории расстройства пищевого поведения.
Обсессивно-компульсивные черты характера чрезмерного внимания к деталям и негибкости были также обнаружены при когнитивном тестировании анорексии. Эта группа, по сравнению со здоровыми отображает посредственное значение выше средней производительности в тестах, требующих точности и избежания ошибок, но плохо в тех, что диктуют умственную гибкость и центральную согласованность. Что означает способность интегрировать тонкости информации в более крупное повествование. Недостаточное внимание к деталям среди анорексии и слабая центральная когерентность связано с хорошо известным когнитивным провалом в этой группе, отсутствием «большой картины», характерной чертой умственного стиля тех, кто имеет OCPD.
 Было обнаружено, что как анорексия, так и невосстановленные неупорядоченные образцы OCPD обладают способностью увеличивать самоконтроль, что является выше среднего умением откладывать удовлетворение во имя большего блага, которое будет получено в будущем. Среди специфических анорексий эта черта проявляется в их ловкости подавлять ключевое естественное стремление, удовлетворяющее голод, чтобы «вознаграждаться» потерей веса. В статье на 2012 было подтверждено, что эта черта существует среди анорексии также помимо пищевых и весовых тем. Было обнаружено, что больные с AH, особенно те, кто ограничивают тип, экономят деньги, которые им навязывают исследователи более настойчиво, чем здоровые женщины.
Было обнаружено, что как анорексия, так и невосстановленные неупорядоченные образцы OCPD обладают способностью увеличивать самоконтроль, что является выше среднего умением откладывать удовлетворение во имя большего блага, которое будет получено в будущем. Среди специфических анорексий эта черта проявляется в их ловкости подавлять ключевое естественное стремление, удовлетворяющее голод, чтобы «вознаграждаться» потерей веса. В статье на 2012 было подтверждено, что эта черта существует среди анорексии также помимо пищевых и весовых тем. Было обнаружено, что больные с AH, особенно те, кто ограничивают тип, экономят деньги, которые им навязывают исследователи более настойчиво, чем здоровые женщины.
Аналогичный эксперимент был протестирован на четырех недееспособных образцах, не употребляющих пищу, один — только с OCPD, другой — с OCD, третий — с OCPD и OCD, а также с образцом здорового контроля. Было обнаружено, что удовлетворение отсрочки выражено среди тех, у кого OCPD, но не только с OCD либо с контрольными образцами, которые имели сходные характеристики друг с другом. Отложенное удовлетворение, как они обнаружили, сильно коррелировало с серьезностью OCPD, т. е. чем больше способность откладывать сатисфакцию у человека, страдающего OCPD, тем больший был нанесён ущерб расстройством. Как отмечали авторы, многие психические нарушения — злоупотребление психоактивными веществами, например, могут быть отмечены импульсным дерегулированием, OCPD и нервной анорексией. Они выделяются как единственные нарушения, которые возникают из-за противоположного качества: чрезмерный самоконтроль.
Некоторые исследования семей также обнаружили тесную генетическую связь между OCPD и анорексией. Lilenfeld et al. 1998 год, по сравнению с различными психиатрическими диагнозами три набора женщин — одна страдающая от ограничивающего типа анорексии, другая от нервной булимии и группа контрольных женщин без AH — плюс их соответствующие родственники, не затронутые расстройствами пищевого поведения. Они обнаружили высокую заболеваемость OCPD среди анорексиков и родственников (46 и 19% сообразно), чем у контрольных образцов и их близких (5 и 6% соответственно). Вдобавок уровень OCPD среди семей анорексиков с этим расстройством личности и без него был примерно одинаковым — по словам авторов, — «предлагать общую фамильную передачу AN и OCPD».
В этом исследовании у булимиков и их родственников не было обнаружено повышенных показателей OCPD (4 и 7% соответственно). Strober et al. в 2007 году в аналогичном исследовании также была обнаружена в большей степени высокая заболеваемость OCPD среди родственников ограничительной анорексии, чем среди близких нормального контрольного образца (20,7% против 7%). Наряду с диагнозами ОКР и генерализованным тревожным расстройством, OCPD был тем, который наилучшим образом отличался между этими двумя группами.
Причина
Причина OCPD неизвестна. Однако предполагается, что он включает сочетание генетических и экологических факторов. Согласно первой теории, у людей с формой гена DRD3, вероятно, будут развиваться OCPD и депрессия, особенно если они являются мужчинами. Но биологические сопутствующие могут находиться в состоянии покоя, пока не будут вызваны событиями в жизни тех, кто предрасположен к OCPD. Эти явления включают травмы, с которыми сталкиваются в детстве, такие как физическое, эмоциональное или сексуальное насилие или другие психологические травмы. Согласно теории окружающей среды, OCPD — это научное поведение.
Диагностика
DSM
Пятое издание Диагностического и статистического руководства по психическим расстройствам (DSM-5), широко используемое пособие, которое определяет обсессивно-компульсивное нарушение субъекта (в кластере Оси II) как обширную картину озабоченности перфекционизмом, упорядоченностью, а также межличностного и умственного контроля за счет эффективности, гибкости и открытости. Симптомы должны проявляться в раннем взрослом возрасте и в разных контекстах. Должно присутствовать как минимум четыре из следующих:
- Занимается деталями, правилами, перечнями, порядком, организацией или расписаниями в той степени, в которой основная точка деятельности теряется.
- Показывает перфекционизм, препятствующий завершению задачи (например, не может окончить проект, потому что его или ее собственные слишком строгие стандарты не соблюдены).
- Является чересчур преданным работе и производительности, исключая досуг и дружбу (не объясняется очевидной экономической необходимостью).
- Является сверхсознательным, скрупулезным и негибким по вопросам морали, этики или ценностей (не учитываемых культурной или религиозной идентификацией).
- Не может отказаться от изношенных или бесполезных предметов, даже если они не имеют сентиментальной ценности.
- Является неохотой делегировать задания или работать с другими, если они не подчиняются точно своему способу делать что-либо.
- Принимает скудный стиль расходов по отношению к себе и другим. Деньги считаются чем-то, что нужно накопить для будущих катастроф.
- Показывает жесткость и упрямство.
Критика
Поскольку DSM-IV-TR был опубликован в 2000, некоторые изучения не нашли недостатка в отношении покрытия OCPD. Исследование за 2004 оспаривало полезность всех, кроме трех критериев: перфекционизм, жесткость и упрямство и скупость.
Опыт, проведенный в 2007, обнаружил, что OCPD является этиологической разницей между избегающими и зависимыми болезнями лица, предполагая, что неправильно классифицируется как нарушение кластера C.
ВОЗ
Всемирная организация здравоохранения «МКБ-10 использует термин ананкастное расстройство личности (F60.5). Anankastic происходит от греческого слова ἀναγκαστικός (Anankastikos: «принуждение»).
Оно характеризуется как минимум четырьмя пунктами из следующих:
- чувства чрезмерного сомнения и осторожности;
- забота о деталях, правилах, перечнях, порядке, организации или расписании;
- перфекционизм, препятствующий завершению задачи;
- чрезмерная добросовестность, скрупулезность и неоправданная озабоченность продуктивностью, исключая удовольствие и межличностные отношения;
- сильный педантизм и соблюдение социальных конвенций;
- жесткость и упрямство;
- необоснованная настойчивость того, что другие подчиняются точно своему способу делать что-либо или беспочвенному нежеланию разрешать остальным совершать что-то;
- вторжение настойчивых и неприятных мыслей или импульсов.
Оно включает:
- обычное нарушение
- обсессивно-компульсивное расстройство личности
Кроме этого, исключает:
Требование МКБ-10 состоит в том, что диагноз любого индивидуального расстройства личности также удовлетворяет набору критериев общего РЛ.
Подтипы Миллона
Теодор М. выделил пять видов компульсивной личности (2004). Любой страдающий может проявлять одно или несколько из следующего:
| Подтип | Описание | Черты характера |
| Добросовестный компульсивный | Включая зависимые функции | Связанный с правилами и обязанностью; серьезный, трудолюбивый, дотошный, кропотливый; нерешительный, негибкий; отмеченные сомнения; ужасы ошибок. |
| Бюрократический компульсивный | Включая нарциссические особенности | Уполномоченный в формальных организациях; правила группы обеспечивают личность и безопасность; официозный, высокомерный, невообразимый, навязчивый, любопытный, мелочный, вмешивающийся, пустячный, замкнутый. |
| Пуританский компульсивный | Включение параноидальных функций | Строгий, самодовольный, фанатичный, догматичный, ревностный, бескомпромиссный, возмущенный и осуждающий; мрачная и пренебрежительная мораль; должен контролировать и противодействовать собственным отвратительным импульсам и фантазиям. |
| Мощный компульсивный | В том числе шизоидных,избегающие функции | Скупость, сжатый кулак, неумолимый, накапливающий, не разделяющий; защищает себя от потери; боится вторжения в свободный внутренний мир; страдает разоблачение личных нарушений и противоположных импульсов. |
| Безнадежно компульсивный | Включая негативистские функции | Амбивалентность неразрешена; чувствует себя мучимым, запутанным, нерешительным, путаным; охваченных интрапсихическими конфликтами, путаницами, разочарованиями; навязчивые идеи и компульсии конденсируются и контролируют противоречивые эмоции. |
Лечение
Лечение OCPD включает в себя психо-, когнитивную (КПТ), поведенческую терапию (ПТ), или самопомощь. Также назначают лекарства. В ПТ человек с OCPD обсуждает с докторами способы изменения компульсий в более здоровые, продуктивные поступки. Когнитивная аналитическая — эффективная форма поведенческой терапии. Лечение осложняется, если человек несогласен с тем, что у него есть OCPD, или считает, что мысли или поведение в некотором смысле верны и следовательно не должны меняться. Только медикаменты вообще не используют для этого расстройства личности. Селективные ингибиторы обратного захвата серотонина (SSRI) полезны в дополнение к психотерапии, помогая лицу с OCPD быть менее увязшим в мелких деталях и уменьшить их жесткость.
Люди с OCPD в три раза чаще получают личную психотерапию, чем индивиды с тяжелым депрессивным расстройством. Существуют более высокие показатели использования первичной помощи. Неизвестны хорошо контролируемые изучения версий лечения OCPD. Необходимо провести дополнительные исследования, чтобы овладеть лучшими вариантами врачевания.
Эпидемиология
Оценки распространенности OCPD среди населения в целом составляют от 2,1 до 7,9%. Большое освидетельствование в США обнаружило, что показатель распространенности — 7,9%, что делает его наиболее популярным расстройством личности. Мужчины диагностированы с OCPD примерно в два раза чаще, чем женщины. Это может произойти у 8-9% амбулаторных пациентов.
История
Психоаналитический взгляд
В 1908 году Зигмунд Фрейд назвал так называемое обсессивно-компульсивное или ананкастное расстройство личности «анальный ретентивный характер». Он определил основные направления типа субъекта как озабоченность упорядоченностью, скупостью (бережливость) и настойчивостью (ригидность и упрямство).

Концепция соответствует его теории психосексуального развития. OCPD впервые включили в DSM-II и во многом был основан на представлении Зигмунда Фрейда о навязчивой личности или анально-эротическом характере, отмеченном упорядоченностью, скупостью и упрямством.
Диагностические критерии для OCPD прошли через значительные изменения с каждой модификацией DSM. Например, DSM-IV прекратил использовать два критерия, присутствующих в DSM-III-R, ограниченное выражение привязанности и нерешительности в основном на базе обзоров эмпирической литературы, в которой эти черты не содержали внутренней консистенции. С начала 1990 годов значительные исследования продолжают характеризовать OCPD и его основные особенности, в том числе тенденцию к тому, чтобы он работал в семьях наряду с нарушениями питания и даже появлялся в детстве.
Согласно DSM-IV, OCPD классифицируется как расстройство личности Cluster C. Был спор о категоризации OCPD как тревожного Axis II. Утверждалось, что более целесообразно, чтобы OCPD проявлялся наряду с дисфункциями ОК-спектра, включая ОКР, дисморфотическое нарушение тела, маниакальное накопление, трихотилломанию, компульсивное снятие кожи, тиковые, аутичные и расстройства пищевого поведения.
Несмотря на то что DSM-IV попытался провести различие между OCPD и OCD, сосредоточив внимание на отсутствии навязчивых идей и компульсивности в OCPD, черты личности OC легко ошибочно принимают за аномальные познания или ценности, которые считаются основой OCD. Аспекты самонаправленного перфекционизма, такие как вера в идеальное решение, заслуживают похвалы. Дискомфорт, если чувствует, что что-то не было сделано полностью, и сомнение в том, что действия выполнены правильно также были предложены как прочные черты ОКР. Кроме того, в полевых испытаниях DSM-IV большинство пациентов с ОКР сообщили, что неуверены, действительно ли их симптомы ОС необоснованны.
ostrahe.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа