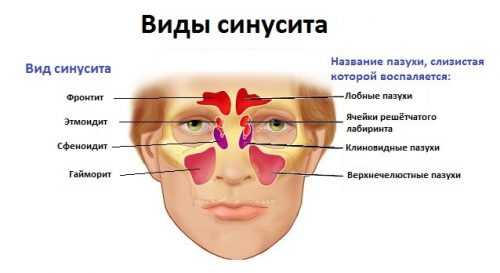
Пневмония у ребенка — симптомы, лечение, причины. Течение пневмонии у детей
Пневмония у детей: симптомы, виды, причины, лечение
Многие заболевания у маленьких детей определить очень сложно. Это связано с тем, что маленькие пациенты не могут объяснить своего состояния. Симптомы пневмонии у детей схожи с проявлением острого респираторного заболевания, бронхитом. Пневмония очень серьёзное заболевание, представляющее угрозу не только здоровью, но и жизни малыша. Не только родителям, но и медицинскому персоналу следует проявлять особую бдительность, выявляя истинное заболевание ребенка.
Содержание:
Как подтвердить диагноз пневмонии у ребенка
Выявлению основных признаков, которые необходимы врачу при установлении правильного диагноза заболевания, значительную помощь окажет внимательность родителей. Основные сигналы пневмонии:
- изменение общего состояния организма: лихорадка, потеря аппетита, беспокойное поведение во время бодрствования и во сне;
- появление одышки, частота дыхания увеличивается, превышая 40 вдохов в минуту;
- кашель может быть сухим или сопровождающийся выделением мокроты;
- появление синюшной окраски кончиков пальцев и кожи вокруг губ и носогубной части;
- при исследовании дыхания в легких прослушиваются шумы;
- потеря аппетита.
Повышение температуры у ребенка, нельзя относить к главному признаку и назначать лечение пневмонии у детей на основании только этого сигнала, нельзя. Пневмония определяется не высотой лихорадки, а её продолжительностью. Пневмония, вызванная действием микробов, проявляется лихорадочным состоянием ребенка в течение трех и более дней.

Следует отметить, прививка от пневмонии детям не исключает у него появления этой инфекции. Прививка гарантирует только более легкое протекание болезни, без тяжелых осложнений.
Диагностируя состояние ребенка, врач, прежде всего обращает внимание на одышку, напряжение дополнительных мышц. Хрипы, при прослушивании дыхания, не исключаются при определении воспаления легких, но также не являются основным симптомом.
Кашель у заболевшего ребенка, в начале сухой и раздражающий дыхательные пути, в результате развития воспалительных процессов в легочных тканях, будет выделять образующуюся мокроту.
Особенное внимание необходимо уделить ребенку, перенесшему острую респираторную инфекцию. Кашель и одышка могут быть проявлением развития острой дыхательной недостаточности и привести к гибели малыша.
Наблюдательные родители, заметившие необычное поведение ребенка: вялость, сонливость, плач без видимых причин, потерю аппетита, обильное выделение пота, тяжелое дыхание, синюшность носогубного треугольника, обратившись к врачу, могут предупредить усугубление опасного заболевания.
Внимание! Пневмония может носить первичный характер. Возможно и вторичное проявление заболевания, при этом усугубляются другие болезни. Подробно о симптомах и лечении пневмонии у детей можно прочитать в нашей статье.
Перечисленные признаки пневмонии у ребенка без температуры требуют незамедлительного обследование маленького пациента с применением рентгеновского прибора. Только таким образом педиатр может подтвердить пневмонию, назначить необходимый курс лечения.

Пневмония и возраст
Легочное опасное заболевание у детей разного возраста имеет свои характерные признаки, развитие её неодинаково.
Пневмония симптомы у детей до года может не иметь явных признаков. Выявить очаги заболевания крохи можно только посредством рентгеновского снимка. Иммунодефицит, как правило, сопутствует этому заболеванию. Как следствие, это очень длительное лечение.
Важно! Только рентгеном можно диагностировать пневмонию малыша в возрасте до полугода.
Вирусная пневмония новорожденных в возрасте до шести месяцев, очень редкое явление. Грудное вскармливание обеспечивает организм ребенка необходимыми антителами, исключающими заражение пневмококковой инфекцией.
Возрастная категория детей от одного года до трех лет при инфицировании пневмонией проявляет все основные признаки заболевания:
- высокая температура;
- общая слабость;
- одышка;
- сонливость;
- посинение носогубного треугольника.
Недуг у детей старшего возраста развивается с выражением общих признаков. Сформированный организм детей старшего возраста способен сопротивляться поступившей в организм инфекции. Тем не менее, вмешательство медицины необходимо для исключения осложнений, которое обеспечит правильный диагноз и соответствующий курс лечения.

Появление простудных признаков в любом случае должно исключить самолечение, применение антибиотиков по своему усмотрению.
Инфекционные воспалительные заболевания
Острые инфекционные воспалительные явления в детском организме занимают особое место. Их частое проявление всегда связано с запоздалой диагностикой в особую категорию. Можно выделить такой вид инфекции, как прикорневая пневмония. Это заболевание при несвоевременном или ошибочном диагнозе может вызвать тяжелые осложнения, трудно поддающиеся лечению.
Атипичная пневмония – следствие воздействия на детский организм простейших организмов, грибков, бактерий и вирусов. Часто это заболевание наблюдается у подростков и детей. Иногда оно проявляется у людей до сорокалетнего возраста.
Острое воспалительное заболевание легких — острая пневмония у детей представляет поражение участков легочной ткани и располагающихся рядом мелких и тонких бронхов. Заболевание связано с физиологическими особенностями детского организма, в котором наблюдается высокая проницаемость сосудистой системы, повышенное кровоснабжение, неустановившееся дыхание.

Детская структура не способна в достаточной степени вырабатывать антитела, способствующие организму сопротивляться болезням, которые провоцируют пневмококки, особый вид бактерий. Они способны нанести огромный вред здоровью малыша.
Этот вид бактерий может вызвать:
- воспаление легких и острый бронхит;
- воспаление оболочек головного и спинного мозга;
- заболевание среднего уха и воспаление пазух носа;
- инфекционное заражение крови.
Внимание! Перевод ребенка с первых дней жизни на искусственное кормление делает его особенно уязвимым для действия бактерий, вирусов, микробов. Такого ребенка легко поражает пневмония в сырую холодную погоду.
Пневмонии имеют большой список типов и каждый из них тяжелое испытание для детского организма. Практически все типы пневмоний сходны с проявлениями обычной простуды, что приводит к запоздалому лечению. Правосторонняя пневмония не исключение, хотя при более внимательном наблюдении за поведением малыша это заболевание можно диагностировать на начальной стадии.
Если к повышению температуры, вялости и сонливости, потере аппетита у ребенка отмечается выделение вязкой мокроты, сильной одышки, тревожному плачу при повороте тела и небольших физических нагрузках, следует как можно быстрее обратиться за помощью к врачу.
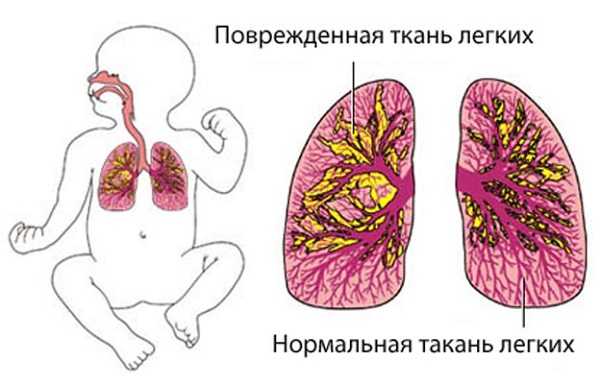
Очаговая пневмония – у маленьких детей встречается особенно часто. Поражение бактериями участка легочной ткани начинается с бронхов. Размеры очага небольшие, но их образуется несколько в области легкого. Разрастание и слияние мелких язв приводит к образованию очагово-сливной пневмонии. Это заболевание в медицине называют бронхопневмонией. Течение этого заболевание сопровождается разрушением легкого.
Двухсторонняя пневмония — ещё один вид пневмонии у детей. Этот вид пневмонии характеризуется поражением инфекцией обоих легочных отделов.
На вопрос, можно ли и как лечить в домашних условиях этот тип пневмонии, ответ однозначный: лечение любого вида пневмонии необходимо проводить в условиях клиники. Только так можно обеспечить своевременное оказание помощи ребенку.
Скрытая пневмония, протекающая без температуры и других видимых признаков, тоже распознаётся только с помощью лабораторных исследований и обязательного рентгена. Только так можно обнаружить очаги пневмонии у ребенка.
Внимание! Острые респираторные заболевания провоцируют развитие острой очаговой пневмонии у детей. Проявление её может наступить в течение недели с момента возникновения воспалительных процессов у ребенка.
Основные сигналы опасного заболевания
Как распознать пневмонию у ребенка – можно полагаться только на внимательность родителей. Появление нового человека концентрирует на нем все внимание членов семьи. Изменение его обычного состояние должно быть обязательно выяснено родителями.
Подтверждением заболевания малыша воспалением легких являются все симптомы респираторных инфекций. Более точную диагностику может дать только специалист, исследующий состояние ребенка.

Родители, прежде всего обеспокоены тем, какой кашель при пневмонии, можно ли на первых порах давать ребенку антибиотики. Врач назначает ребенку препараты только после тщательного обследования.
Внимание! С устранением причин пневмонии температура может войти в норму без применения жаропонижающих лекарств.
Клиническое обследование маленького пациента состоит не только в его осмотре и опросе родителей. Наиболее достоверные результаты даёт лабораторный анализ крови, мочи и мокроты.
Заразность пневмонии
Возможность передачи инфекции при общении с пациентом, больным пневмонией, реальна для некоторых её видов. В любом случае следует соблюдать осторожность при контакте с больным. Это связано с тем, что в процессе болезни в организме пациента скапливаются болезнетворные бактерии, микроорганизмы. Это может стать причиной передачи инфекции.
Некоторые виды пневмоний не несут заразности для окружающих. К таким видам врачи относят:
- вирусную пневмонию;
- бактериальный вид;
- химическую форму пневмонии.
Самым серьёзным и опасным видом пневмонии является атипичная. Живущие в организме пациента микроорганизмы легко передаются капельным путем, несоблюдением норм личной гигиены после контакта с больным.
Причиной тому служат возбудители атипичной пневмонии:
- микоплазмы и хламидии;
- коронавирус и легионеллы.
Тип острой атипичной пневмонии очень опасное и тяжелое заболевание, часто сопровождается осложнениями функций дыхания, резким снижением иммунитета.
Функции массажа при пневмонии
Массаж используется при заболевании легких с определенными целями. Разработанные методики массажа позволяют избежать патологических изменений легких, снизить образование спаек в результате заживления очагов, привести в норму подвижность грудной клетки.
Своевременная и правильная диагностика, лечение современными препаратами на современном этапе дают в основном положительные результаты в производстве лечения даже тяжелобольных пациентов.
detilehim.ru
причины, признаки, симптомы и лечение (виды)
Признаки пневмонии у ребенка невозможно не заметить, так как течение данного недуга всегда очень тяжелое. В особенности, это касается маленьких деток, которым не исполнилось еще пяти лет. Но болезнь очень коварна и часто она проявляется бессимптомно, что крайне опасно для здоровья малыша. К тому же, симптомы пневмонии у детей итак очень сложно распознать, чего не скажешь о взрослых, сформировавшихся пациентах. Именно поэтому, дети так часто страдают от тяжких последствий недуга.

Стоит заметить, что появляется заболевание как результат неправильно вылеченной простуды или гриппа. Помимо этого, у самых маленьких диагностируют аспирационный вид недуга, вызван попаданием пищевых частичек и рвоты в систему пищеварения. Это явление характерно для грудных детей, которым еще не исполнилось и года. Изредка воспаление легких бывает первичным. Благо, внимательным родителям удается вовремя заподозрить у ребенка пневмонию и отправиться в медицинское учреждение.
Общие клинические понятия
Как проявляется пневмония у детей? У маленьких деток до пяти лет первые симптомы похожи, но зависят от разновидности болезни. Симптомы и лечение — два важных аспекта, которые определяют прогноз патологии. Именно от клинических проявлений будет зависеть дальнейшее ведение маленького человечка и терапевтический подход.
У этого опасного недуга есть очень много разновидностей, которые различает официальная медицина. Каждая форма заслуживает отдельного внимания, ведь она подразумевает какой-то конкретный критерий в постановке диагноза. Разработана классификация пневмонии у детей по новым стандартам, которая совмещает в себе информацию о клинических проявлениях.
Нельзя не учитывать причины пневмонии у детей и распространение патологического участка. Этот критерий также определяет течение. В общем, разработано четыре основных группы, исходя из которых различают симптомы детской пневмонии.
Клиническое течение определяется с учетом типа возбудителя патологии, распространенности болезненных участков и стадии прогрессирования патологического процесса.
Первая клиническая категория
Первичным проявлением болезни в возрасте до пяти лет выражены повышением температурных значений, общим недомоганием, сильным непродуктивным кашлем с выработкой слизи. Может также проявиться болезненность и дискомфорт в зоне лба, глазах, страх перед светом, ребенка будет клонить на сон.
Из рассказов взрослых можно узнать, что малыш болеет уже несколько дней, однако он так и не получил адекватной терапии. В основном, в таких случаях родители дают своим чадам средства от жара, кашля, нередко используют рецепты народной медицины, которые являются абсолютно неуместными. В большинстве случаев, заболевают те дети, которые находятся в крайне неблагоприятной окружающей экологической обстановке.
В ходе осмотра можно наблюдать неспецифические симптомы пневмонии у детей. Среди них определяются такие факторы, как бледность кожи, изменение лимфатических узлов в размерах, гиперемия ротовой полости. Это первые признаки воспаления.
При наличии таких сигналов, как сыпь, лихорадка, налет на слизистых ротовой полости, стоит отметить, что они однозначно указывают на инфекционный фактор.
Это все сигналы, которые имеют место быть при воспалении легких у детей. Ни в коем случае не стоит их игнорировать. Любой заботливый родитель должен знать, что инфекционные болезни лечатся только в условиях стационара, что предполагает меры по изоляции и проведения специфических мероприятий диагностики.
Вторая группа
Особенности пневмонии у детей по вторичной классификации практически ничем не отличаются от первой. Однако, в этом случае ситуация будет выражаться более интенсивно, возможен абсцесс. У ребенка повышается температура тела до очень высоких показателей, он становится очень слабым и истощенным, вялым. Беспокоит непродуктивный сухой кашель с выработкой большого объема мокроты. Вероятно возникновение болезненности в груди.
На диагностике заболевание будет выражено точно такими же явлениями, как и в первой ситуации, но в более интенсивной форме. Значительно увеличится повышение СОЭ, на рентгеновских изображениях будет визуализироваться тень, распространяющаяся на несколько сегментов, организму будет катастрофически не хватать воздуха.
Третья клиническая картина
Течение пневмонии в данном случае характеризуется более тяжелым течением, но одним из основных характеристик является дыхательная недостаточность. Кроме увеличения регулярности дыхательных сокращений, у ребенка будет сильно проявляться раздутие носовых крыльев, при попытке вдохнуть наблюдается втягивание межреберного пространства. В данной ситуации подозревают плеврит, в особенности, если ребенку не исполнилось еще 1 года.
Если говорить о лабораторных данных, то здесь наблюдаются все те же изменения, что и в предыдущих случаях. Стоит обязательно брать во внимание насыщенность крови кислородом, что указывает на наличие дыхательной недостаточности.
Четвертая клиническая симптоматика
Признаки воспаления легких, о которых пойдет речь, представляют собой наиболее тяжелый сценарий разворачивания событий. Лечат недуг исключительно в детской реанимации под круглосуточным наблюдением медиков. Состояние крайне тяжелое, с потерей сознания, снижением АД, возможно, заражением крови, инфекционным шоком.
В данной ситуации рентгенограмма редко делается, так как пациент находится на искусственной вентиляции.
Какие осложнения могут возникнуть? Самые тяжелые и опасные для жизни: плеврит, который выражается болезненность пораженных очагов, абсцесс сопровождается сильным скачком температуры. Одними из наиболее тяжелейших последствий являются пиопневмоторакс и сепсис. Первый предполагает скопление гнойного содержимого в организме и характеризуется негативным жизненным прогнозом. Последнее явление сопровождается резким снижением показателей АД, нарастанием сердечных сокращений.
Как проявляется недуг с учетом возбудителя

В зависимости от возбудителя, течение пневмонии будет отличаться
С учетом разновидностей возбудителей патологии, воспаление легких у ребенка может протекать по-разному. Различия в характере клиники, тяжести течения, прогноза:
- Пневмококковая форма — самый частый сценарий развития пневмонии. У младенцев, как правило, диагностируют очаговую пневмококковую пневмонию, которая дает о себе знать медленным нарастанием симптоматики. Недуг успешно поддается антибиотикотерапии, что помогает исключить вероятность развития тяжелейших последствий.
- Воспаление легких, вызванное бета-гемолитическим стрептококком, симптомы у детей характеризуется продолжительностью течения, пораженностью лимфатических узлов, интенсивной симптоматикой общего отравления. Вначале недуг характеризуется бурным и мощным течением, напоминающим собой бронхит. Очень важна мера рентгенографии в постановке диагноза. Спрогнозировать ситуацию при таком течении довольно таки сложно и это будет зависеть от интенсивности проявлений. Чтобы достичь улучшения самочувствия может понадобиться около двух месяцев с дальнейшими курсами антибиотикотерапии. Летальный исход наблюдается в пятидесяти процентах случаев, если лечебная тактика будет назначена неправильно.
- Стафилококковая форма характеризуется довольно тяжелым течением, процент смертности здесь значительно больше, в особенности у новорожденных. Развивается недуг после перенесенной простуды. Основным источником заболевания выступают взрослые люди. Такая пневмония у маленьких детей дает о себе знать непринятием ребенком пищи, увеличением печени в размерах, диареей, общим истощением, срыгиваниями.
- Haempphilus influenza — крайне тяжелая патология, терапия которой значительно осложняется при несвоевременном посещении медицинского учреждения и тяжестью диагностики. Данные микроорганизмы распространены у детей до года и у половины из них они находятся в норме микрофлоры, не приводя к развитию болезней. Как только защитные резервы ослабевают, данные вредители начинают активно размножаться, вызывая разные патологические процессы в маленьком организме. Болезнь может развиться также и воздушно-капельным способом. Среди клинических сигналов стоит выделить жар, непродуктивный кашель, возникновение других сопутствующих патологий, изменения в крови.
- Klebsiella pneumonia. Для данного заболевания свойственно поражение других органов ЖКТ, мочевого пузыря и др. Это выражается диареей, рвотой и другими явлениями. Наблюдается чрезмерная выработка слизи, собирающаяся в легких и способствующая нарушению функции дыхания. Ребенка беспокоит лихорадка и жар, у него наблюдается общая интоксикация. Слышится специфический запах, который ранее не присутствовал.
- Синегнойная палочка поражает организм вследствие ожогов, различных травм, посредством инфицированных респираторов. При низких защитных резервах, болезнь тут же начнет прогрессировать. Симптомы пневмонии у ребенка при поражении синегнойной палочкой выражаются общей медлительностью, вялостью, появлением судорожных состояний, повышением температуры тела.
- При поражении грибами Pneumocysta ecarinii, симптомы пневмонии дают о себе знать у маленьких недоношенных детей. При этом наблюдается сильная одышка, посинение кожи, пенистая мокрота вместе с кашлем.
- Как проявляется воспаление легких при микоплазменной инфекции? Дети страдают от насморка, сильного непродуктивного кашля, появлением жара с лихорадкой, что наступает обычно на шестой день заболевания. Патологический процесс зачастую очень длительный, после затихания общей симптоматики долгое время сохраняется субфебрилитет. Сильный кашель мучает ребенка примерно месяц. В данном случае прогноз более благоприятный, по сравнению с остальными формами патологии.
- Как распознать пневмонию у ребенка, вызванную инфекцией legionella pneumophilia? Беспокоит повышенная температура тела, которая может достигнуть и сорока градусов, сильный кашель, лихорадка, расстройства психики, болезненность мускулатуры.
- Детей в возрасте старше пяти лет часто поражает такая разновидность патологии, как хламидийная пневмония. При этом имеют место быть хриплый голос, жар, лихорадка, увеличенные лимфатические узлы. Нередко груднички заболевают от матери в процессе родовой деятельности. Если заболевает малыш возрастом до одного года, тогда у него будет наблюдаться полное отсутствие температуры, проявлений отравления, но сильный непродуктивный кашель сохранится надолго. Без антибиотикотерапии данная форма недуга будет носить длительный характер.
Как видите, виды пневмонии у детей очень разные, потому важно пройти тщательный диагностический осмотр.
Какие меры предпринять для постановки диагноза
С разновидностями недуга разобрались, но как определить пневмонию у ребенка, чтобы назначить эффективное лечение и вскоре забыть о заболевании?
Каждый взрослый здравомыслящий человек должен знать, что такое пневмония, даже если он никогда раньше не сталкивался с этим недугом. Понять, что в организме начался воспалительный процесс, помогут клинические симптомы, описанный в этой статье. Но этого недостаточно для правильной постановки диагноза. Иногда разобраться с тем, что в действительности происходит в организме, бывает очень сложно даже врачам, не говоря уже о людях, не имеющих отношения к медицине. Потому как только вы заметили неладное, тут же обращайтесь в медицинское учреждение. Не всегда удается даже на рентгеновских изображениях рассмотреть прикорневую форму недуга, которая часто встречается именно среди детей. Настаивайте всегда на тщательном комплексном исследовании.
Определить болезнь у ребенка в возрасте младше двух лет помогут следующие мероприятия:
- рентгенография;
- биохимические анализы;
- анамнез данных от родителей и самого ребенка;
- простукивание.
Нужно осознавать, что чем меньше ребенок, тем стремительнее у него прогрессирует болезнь. Когда повысилась температура, и участилось дыхание ни в коем случае не нужно бездействовать.
Погрешности неправильного лечения ОРВИ и гриппа
Когда дите заболевает каким-нибудь респираторно-вирусным заболеванием, патологический процесс распространяется исключительно на ЛОР-органы. Развитие же пневмонии у детей обусловлено слабым защитным резервом организма. Это происходит, если возбудитель недуга очень активен и агрессивен, терапия построена неправильно. Патогенные микроорганизмы начинают с верхних органов дыхания распространяться на бронхи и легочные ткани.
Что же происходит, когда вирусный недуг поражает детский организм? Любой недуг, в том числе и обычная простуда, может привести к тому, что бактерии начнут свое активное размножение. Если лечебные действия правильные, этого не будет.
Какие меры в период заболевания простудой и гриппом не нужно выполнять, чтобы избежать осложнений:
- Не давайте малышу противокашлевые медикаменты. Кашель является вполне нормальной реакцией, помогающей очиститься. Если давать определенные противокашлевые препараты, это приведет к накоплению бактерий, в результате чего начнет развиваться воспаление легких.
- Помните, что при ОРВИ лечение антибиотиками недопустимо. Против вирусов эти средства также абсолютно безнадежны. Против условно-патогенных микроорганизмов должен бороться иммунитет. И как только начнут появляться осложнения, по рекомендации доктора показан прием подобных препаратов.
- Сюда же входит и прием назальных продуктов, суживающих сосуды. Они могут привести к тому, что вирус напротив начнет вскоре проникать в нижние органы дыхательной системы.
- Среди наиболее мощных средств снятия интоксикации является обильное питье. Даже если ваше чадо не хочет пить, взрослые должны проявить настойчивость. Если вы не будете давать ребенку много пить, это в конечном итоге приведет к тому, что слизистые малыша будут высушиваться и как следствие разовьется пневмония.
- Регулярное проветривание жилища, отсутствие ковровых покрытий, систематическая влажная уборка, очистка помещения помогут мгновенно преодолеть вирус и не оставят пневмонии никаких шансов.
Критерии для госпитализации
Рассматриванием симптомов и лечения пневмонии у детей занимаются квалифицированные доктора. При этом стоит учесть следующие моменты:
- тяжесть самочувствия и наличие тяжелых последствий;
- вовлечение в патологический процесс сразу нескольких долей легкого;
- при наличии определенных социальных показаний: неблагоприятных бытовых условий, неспособность ухода за больным и невозможность соблюдения предписаний доктора;
- возраст малыша. Когда болеет грудничок, это служит серьезным повод для его госпитализации в стационар, так как болезнь представляет собой серьезную опасность для жизни. Лечебная тактика малыша до трех лет будет зависеть от тяжести его состояния и обычно специалисты настаивают на госпитализации. Для более старшей возрастной категории можно проводить терапию патологии в домашних условиях, если она протекает в легкой форме;
- если есть какие-либо болезни в хронической стадии, организм малыша в общем истощен, доктор может настоять на госпитализации.
Терапевтическая тактика

Основу лечения составляют антибиотики
Лечение пневмонии у детей подразумевает проведение курса антибиотиками. Именно на этом базируется основная тактика. Раньше, когда еще медицина была на достаточно плохом уровне развития, не было большого выбора фармацевтических средств, люди умирали от воспаления легких. Но когда появились антибиотики, процент смертности значительно снизился. О каких народных методиках может идти речь, когда на кону стоит жизнь вашего ребенка? Взрослые должны беспрекословно соблюдать все врачебные предписания, правильно ухаживать за малышом, обеспечить ему питьевой режим и надлежащее питание:
- Антибактериальные средства принимаются по часам. Отклоняться от схемы приема ни в коем случае нельзя. Препарат назначается только доктором, а результативность его можно проверить на протяжении первых 72 часов. Если ребенок просит есть, у него спала температура и одышка — это хороший знак.
- Средства для снижения жара используют в том случае, если показатели температуры достигли 39 градусов. Первым делом препараты противопоказаны, так как они влияют на оценивание эффективности лечения. Имейте в виду, что при повышенной температуре организм вырабатывает антитела в большом количестве, потому если ваш малыш способен нормально переносить данное состояние, лучше не давать жаропонижающие. Организм малыша будет гораздо быстрее справляться с патогенными микроорганизмами, которые привели к развитию патологии. Если у вашего ребенка возникали фебрильные судорожные состояния, тогда сбивайте даже субфебрильную температуру.
- Вполне нормально, что у детей в период данного заболевания полностью отсутствует интерес к принятию пищи. Это обусловлено чрезмерной нагрузкой на систему пищеварения, потому не стоит заставлять ребенка есть. Кормите его легкими блюдами, любые химические продукты должны полностью исключаться из меню. Малыш должен принимать только легкоусвояемые продукты, паровые котлеты из диетического мяса, разные овощи и фрукты, вареный картофель.
- Давайте пить ребенку разные соки, воды, чаи. Это позволит сохранить баланс витаминов и полезных веществ.
- Проводите каждодневную влажную уборку, проветривайте жилище, установите увлажнитель воздуха в своей квартире. На опыте многих родителей доказано, что их любовь, поддержка и забота способны творить настоящие чудеса.
- Не стоит без ведома доктора принимать средства для укрепления иммунитета или антигистаминные препараты. Все эти меры не улучшают исход течения недуга.
Как лечить пневмонию у ребенка расскажет только врач. Курс приема антибиотиков, зачастую, не длится дольше недели. При соблюдении постельного режима, выполнении всех рекомендаций, ребенок быстро идет на поправку. Однако на протяжении месяца еще будут наблюдаться остаточные явления, такие как, кашель, и это норма. Если воспаление легких атипичной формы, его течение может надолго затянуться.
Не стоит забывать о том, что при антибиотикотерапии, страдает баланс микрофлоры. Потому без приема пробиотиков никак не обойтись. Чтобы после окончания терапии вывести из организма все токсические вещества, пациенту следует принимать сорбенты.
Если эффективность терапии успешна, тогда выходите гулять уже на шестой день после болезни. Можно начать продолжить закаливания с третьей недели. Заниматься спортом можно через 1,5 месяца. Если болезнь была осложненной, приступайте к занятиям по истечении 12 недель.
Уход и профилактика
Если вашему малышу поставили диагноз воспаление легких, первое, что нужно сделать, — это обеспечить ему благоприятную атмосферу, способствующую оздоровлению. Стоит заметить, что ни в коем случае не нужно лишний раз кричать на ребенка и подвергать его стрессам, ему требуется полное спокойствие.
Помните, что предупреждение недуга значительно снижает смертность среди детского населения. Малыш должен закаляться, желательно грудных детей кормить материнским молоком, вести активную борьбу с запыленностью и загазованностью пространства, заниматься физическими нагрузками.
Не стоит курить при ребенке, все принципы личной гигиены должны беспрекословно соблюдаться на ежедневной основе. Если ваше чадо часто болеет, лучше застраховаться прививкой, но даже она не в силах защитить карапуза от всех инфекций.
Автор публикации: Анна Умерова
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!Похожие статьи
astmania.ru
Пневмония лечение, симптомы. Пневмония у детей

Пневмония – это то заболевание, о котором лучше знать только теоретически, как, впрочем и о любом другом. Особенно если речь идет о детской пневмонии. Вряд ли кто-то из родителей точно знает, что представляет собой это заболевание. Однако, по неутешительным статистическим данным, трое из пяти малышей хотя бы один раз в жизни болели пневмонией. Чаще всего это заболевание подстерегает малыша в самом нежном возрасте – примерно в два – три года. Причем пневмония симптомы у детей имеет немного не такие, как у взрослых. Именно о ней и пойдет речь ниже. Итак, пневмония: симптомы и лечение.
Своевременная диагностика заболевания и его лечение очень важны, так как пневмония ставит под угрозу не только здоровье, но и жизнь ребенка. Воспаление легких в самом начале заболевания можно перепутать с острым бронхитом. Однако, на самом деле, они радикально отличаются. При пневмонии острому воспалительному процессу подвергаются ткани самых мелких отделов легких – альвеол.
Альвеолами называются небольшие пузырьки, которые располагаются на самых концах бронхов. Именно в альвеолы и поступает воздух в процессе дыхания. В альвеолах происходит главный процесс – обмен углекислого газа и кислорода, необходимый для того, чтобы все клетки организма в полной мере насыщались жизненно необходимым для них кислородом и избавлялись от углекислого газа.
При пневмонии же, или как ее называют в народе, воспалением легких, возбудитель заболевания проникает в альвеолы, в результате чего развивается сильнейший воспалительный процесс. В альвеолах начинает скапливаться экссудат – жидкость, которая затрудняет протекание нормального процесса газообмена.
В организм ребенка резко снижается поступление кислорода. В результате этого у ребенка развивается гипоксия (кислородное голодание) всех жизненно важных систем и органов, что не может не сказаться самым негативным образом на состоянии здоровья ребенка. Причем больше всего страдает именно сердечно – сосудистая система малыша. Именно поэтому в том случае, если у ребенка острая пневмония лечение должно быть начато немедленно.
Причины заболевания пневмонией
Причины развития воспаления легких у детей и взрослых разные. У взрослых пневмония практически всегда развивается как совершенно самостоятельное заболевание. У детей же в 90% всех случаев воспаление легких является осложнением перенесенных недавно инфекций, например, таких как острые респираторные заболевания или грипп.
Как известно, в носоглотке любого человека, как взрослого, так и ребенка, все время находится патогенная микрофлора. Пока иммунная система человека функционирует должным образом, эта патогенная флора никоим образом не проявляет себя и не причиняет организму никакого вреда. Но в том случае, если ребенок заболевает острой респираторной инфекцией, либо еще чем-то, да даже просто при переохлаждении организма, эта патогенна микрофлора резко активизируется. Если же ребенок вдобавок к ней получит еще и микробы извне, ситуация значительно усугубляется и, как следствие, у более слабых малышей начинается развитие пневмонии.
Состояние иммунной системы ребенка очень сильно влияет на то, разовьется ли инфекция в пневмонию или же нет. Кроме того, очень важную роль играет возраст малыша. Чем младше ребенок, тем выше у них риск развития воспаления легких, да и само течение заболевания у грудных детей значительно тяжелее, чем в более старшем возрасте. Объясняется этот факт тем, что чем младше ребенок, тем сильнее у него выражены возрастные физиологические особенности, делающие риск заболевания пневмонией значительно выше.
Особенно сильно на течение заболевания оказывает влияние такой фактор, как развитие дыхательной системы. Ребенок появляется на свет с еще недостаточно сформированной и зрелой дыхательной системой. Легочная ткань крохи не дозревшая, а дыхательные пути более узкие и тонкие. Из-за этого процесс газообмена в организме ребенка гораздо менее интенсивный. А это обстоятельство в значительной степени способствует развитию всевозможных легочных инфекций, в частности, пневмонии.
Слизистая оболочка, выстилающая дыхательные пути, очень нежная и обильно снабжена многочисленными кровеносными сосудами. При атаке патогенной микрофлоры слизистые оболочки мгновенно отекают, нарушая тем самым нормальную вентиляцию легких. Особенно сильно страдает реснитчатый эпителий, выстилающий поверхность слизистой оболочки легких. Предназначение реснитчатого эпителия – удаление возникающей при заболеваниях легких мокроты. А при пневмонии эта способность полностью утрачивается, и мокрота застаивается в легких. Это значительно ухудшает состояние больного ребенка утяжеляет течение заболевания, так как мокрота является прекрасной питательной средой, в которой патогенная микрофлора прекрасно себя чувствует и активно размножается. Именно это и усугубляет течение заболевания.
Помимо этого, существует определенный ряд заболеваний, которые повышают риск развития пневмонии и ухудшают ее течение. К таким заболеваниям медики относят:
- Все виды гипотрофии.
- Железодефицитная анемия любой природы возникновения.
- Все виды рахитов.
- Любые заболевания, поражающие центральную нервную систему.
- Всевозможные пороки сердца.
- Все виды дефицита иммунной системы.
Разновидности пневмонии у детей
Несмотря на общие причины возникновения воспаления легких и принципа его протекания, врачи выделяют несколько разновидностей заболевания. В зависимости от того, какая часть легкого поражается, и различают виды пневмонии. Мы не будем утруждать читательниц описанием подробного анатомического строения легких. В общих чертах строение легкого выглядит так: каждое легкое делится на равные доли, а доли подразделяются на сегменты.
- Очаговая пневмония у детей.
При очаговой пневмонии происходит поражение малого участка слизистой оболочки легких, диаметром не более одного сантиметра.
- Сегментарная и полисегментарная пневмония.
Сегментарной называют ту пневмонию, которая возникает в результате поражения воспалительным процессом целого сегмента легких. При полисегментарной пневмонии, соответственно, воспаление поражает сразу же несколько сегментов легких.
- Крупозная пневмония.
При крупозной пневмонии страдает целая доля легкого.
Само собой разумеется, что чем большая часть легкого вовлекается в воспалительный процесс, тем тяжелее протекает заболевание и тем сильнее страдает самочувствие ребенка. Кроме того, разделяют правостороннюю и левостороннюю пневмонию. Тут совсем все просто – в зависимости от того, с какой стороны, с правой или с левой, развивается воспалительный процесс, пневмония бывает правосторонней и левосторонней.
Атипичная пневмония
В последнее время родители все чаще и чаще слышат такое определение, как атипичная пневмония у детей. Однако что же это такое и чем это заболевание отличается от типичной пневмонии, знают далеко не все. Кстати говоря, атипичная пневмония более характерна именно для детей, а вот взрослые практически не подвержены данному заболеванию.
Отличаются же эти виды пневмонии в первую очередь теми возбудителями, которые и становятся причиной заболеваниями. Кстати говоря, у разных возрастных групп детишек возбудители пневмонии вообще сильно различаются. Так, например, у детей первых шести месяцев чаще всего воспалительный процесс в легких бывает вызван такими возбудителями, как кишечная палочка, стафилококками и пневмококками.
У деток же с 6 месяцев и примерно до пятилетнего возраста развитие пневмонии, помимо вышеперечисленных возбудителей, может провоцировать микоплазма и хламидиоз. Именно те пневмонии, которые были вызваны хламидиозом и микоплазмозом, врачи и называют атипичными. Их течение и лечение протекают иначе, чем в случае обыкновенной пневмонии.
Хламидийная и микоплазменная пневмонии проявляют себя симптомами, схожими с симптомами обычного респираторного заболевания. У ребенка появляется обильный насморк, першение в горле, чихание. И даже типичной для пневмонии высокой температуры может не быть вовсе, а все показатели анализа крови остаются неизмененными.
Ребенок страдает от сухого изнуряющего кашля, больше типичного для острого бронхита, а не для пневмонии, что очень часто в значительной мере затрудняет диагностику заболевания. Да и характер хрипов в легких совсем не типичен для традиционной пневмонии. Лечение подобной атипичной пневмонии также имеет свои особенности. Возбудители заболевания реагируют не на все, а строго на определенные антибиотики. Для определения чувствительности к антибиотикам необходимо провести специальное исследование мокроты. Только в этом случае лечение пневмонии антибиотиками будет успешным.
Симптомы заболевания атипичной пневмонией у детей
Прежде чем рассказать о симптомах воспаления легких, хотелось бы напомнить нашим читателям, что они разнятся в зависимости от того, каким был возбудитель и от возраста ребенка. Так, у детей первого года жизни сильнее всего проявляют себя симптомы сильнейшей интоксикации организма:
- Значительное повышение температуры тела – примерно до 39, 5 градусов.
К особенностям пневмонии относится тот факт, что все попытки снизить температуру приносят либо очень кратковременный результат, либо вовсе оказываются бесполезными. Хотя пневмония у детей без температуры также бывает.
- Изменение аппетита.
При воспалении легких практически все детки отказываются от еды. Малыш может часто проситься к груди, однако вряд ли он будет кушать, грудь нужна ему только как средство успокоения. Отсутствие аппетита у самых маленьких детишек должно стать для мамы сигналом серьезных проблем со здоровьем и поводом для незамедлительного обращения за медицинской помощью.
- Нарушение работы центральной нервной системы.
Поведение ребенка, заболевшего пневмонией, меняется очень сильно. Ребенок может стать вялым, спать гораздо больше, чем обычно. Но может и напротив, стать очень возбужденным, много плакать и капризничать.
А вот типичные для воспаления легких симптомы, такие как кашель и боль в грудной клетке, у маленьких детишек отсутствуют почти полностью. Более того – даже самый опытный врач – пульмонолог в первые 48 часов заболевания просто-напросто не услышит хрипов в легких ребенка, да и проведение рентгенологического обследования также не позволит выявить очаг воспаления. Из-за этого ранняя диагностика заболевания не представляется возможной, что в последствие негативным образом сказывается на течении заболевания и в значительной мере усложняет лечение ребенка.
Однако, несмотря на все это, заподозрить наличие пневмонии у маленьких крох все же возможно. Внимательная мама обязательно заметит изменения в состоянии своего малыша. Если ваш ребенок стал вести себя необычно – постоянно спит, либо, напротив, капризничает, у него поднялась температура без видимых на то причин, вам стоит насторожиться.
Признаки пневмонии у маленького ребенка:
- Дыхание ребенка. Увеличение количества дыхательных движений или, проще говоря, одышка у маленьких детей является одним из главных признаков наличия воспалительных процессов легких. Существуют определенные нормы дыхания, превышение которых может свидетельствовать о том, что у ребенка воспаление легких: У детей, не достигших двухмесячного возраста – 60 и более вдохов в минуту. У детей в возрасте от двух месяцев до одного года – 50 и более вдохов в минуту. У детишек старше одного года – 40 и более вдохов в минуту.
- Гипертермия тела. Выше мы уже рассказывали о том, что повышение температуры тела, вызванное пневмонией, очень сложно устранить даже фармакологическими препаратами. Любое лекарство понижает температуру лишь на совсем непродолжительное время, после чего она снова поднимается. При гипертермии, вызванной обыкновенным острым респираторным заболеванием или даже гриппом, подобного явления не наблюдается, температуру сбить достаточно просто.
- Цианоз носогубного треугольника. Очень часто у маленьких деток, заболевших пневмонией, можно наблюдать посинение участка кожи между носиком и губами – носогубного треугольника. Особенно ярко выражено посинение в тот момент, когда малыш сосет грудь.
- Втяжение кожи. Этот симптом является практически стопроцентным показателем того, что у крохи воспалительный процесс легких. Для того чтобы определить, есть ли у вашего крохи симптом втягивания кожи в промежутки между ребер, разденьте кроху и внимательно понаблюдайте за ним, как он дышит и меняется ли рельеф кожных покровов между ребрами.

Лечение пневмонии у детей
У врачей существуют стандарты лечения пневмонии. Лечение пневмонии у детей преследует следующие цели: полное устранение очага воспаления и устранение всех симптомов пневмонии, так называемое симптоматическое лечение. Именно о лечении пневмонии и пойдет речь ниже. Однако помните, что вся информация носит лишь общий характер и ни в коем случае не должна являться для родителей руководством к действию.
Все лечение должно назначаться только лечащим врачом вашего ребенка – ведь он точно знает, как лечить пневмонию у детей. И уж тем более недопустимо использовать народные рецепты лечения пневмонии. Объясняется это тем, что лечение пневмонии народными средствами не принесет никакого эффекта, а вот драгоценное время может быть безвозвратно упущено.
Для устранения очага воспаления врачи применяют лечение курсом антибиотических препаратов. Разумеется, очень мало кто из родителей придет в восторг, услышав о том, что ребенку предстоит пройти курс лечения антибиотиками. Однако в случае заболевания пневмонией обойтись без антибиотиков просто невозможно. Какие именно нужны антибиотики при пневмонии у детей, и в какой дозе необходимы для вашего ребенка точно определит только лечащий врач.
Также очень важное значение имеет и симптоматическое лечение, направленное на устранение непосредственно симптомов заболевания и облегчения самочувствия больного ребенка. В качестве фармакологических препаратов для симптоматического лечения врач назначает ребенку мукалтические средства, облегчающие отхождение мокроты, а также жаропонижающие препараты.
Кстати, говоря о температуре, хотелось бы в очередной раз напомнить родителям старую избитую истину – не стоит сбивать температуру тот час же, как только столбик ртути перевалит за отметку в 37 градусов. Повышенная температура – это способ борьбы организма с патогенной микрофлорой и, сбивая ее, вы снижаете защитные силы, помогая тем самым размножаться патогенным бактериям. Температуру у ребенка необходимо сбивать только в том случае, если она превышает 39 градусов. Исключением из этого правила являются только совсем маленькие ребятишки, не достигшие годовалого возраста, а также те дети, у которых ранее бывали приступы субфебрильных судорог.
Цель назначения ребенку муколтических препаратов – облегчение выведения мокроты из бронхов. Кроме того, очень многие современные муколтические препараты в значительной степени усиливают воздействие и активность антибиотиков, используемых для лечения воспаления легких. Мы не будем приводить название используемых муколтических препаратов, так как их также должен назначать только лечащий врач вашего ребенка. Несмотря на кажущуюся безобидность таких препаратов, их неправильное применение может привести к самым непредсказуемым последствиям.
В больнице или дома?
Услышав о том, что у ребенка пневмония, первая мысль, которая посещает родителей – «неужели стационар?» Принимая решение о том, необходима госпитализация ребенка или возможно лечение пневмонии в домашних условиях, врач учитывает несколько основных факторов:
- Возраст заболевшего ребенка.
Как правило, в том случае, если воспалением легких заболевает ребенок, не достигший трехлетнего возраста, врач предлагает маме лечение именно в стационаре. Объясняется это очень просто — в таком нежном возрасте осложнения пневмонии могут быть самыми непредсказуемыми, вплоть до остановки дыхания. Для того чтобы не допустить подобного, ребенок должен находиться под круглосуточным медицинским наблюдением вплоть до полного выздоровления. Пневмония у грудных детей является серьезной угрозой для жизни крохи.
- Общее состояние здоровья ребенка.
В том случае, если воспалением легких заболевает ребенок более старшего возраста, принимая решение о необходимости госпитализации, врач учитывает общее состояние ребенка. Если он страдает какими – либо хроническими заболеваниями, либо же у него просто ослаблена иммунная система, врач также может предпочесть лечение пневмонии в стационаре, невзирая на его более старший возраст.
- Степень тяжести течения заболевания и вид пневмонии.
Не менее важную роль при выборе места лечения играет вид пневмонии. Так, например, лечение очаговой пневмонии в домашних условиях не представляет особых сложностей, а вот лечить дома крупозную пневмонию в домашних условиях просто опасно. Также врач оценит общее состояние больного ребенка, так как все дети очень разные – у кого-то крупозная пневмония протекает достаточно легко, а у кого-то и простая очаговая пневмония вызывает крайне тяжелое состояние. Про лечение пневмонии у новорожденных т говорить не приходится – только немедленная госпитализация.
Уход за ребенком в домашних условиях
Чаще всего ребенок получает необходимое лечение в домашних условиях. Однако помимо медицинских препаратов, необходимых для лечения пневмонии, для выздоровления ребенок также должен получать так необходимый ему правильный уход, питание, питьевой режим. Все эти меры помогут малышу стать на ноги как можно быстрее. Именно об этом и пойдет речь ниже.
- Рацион питания больного ребенка.
Несмотря на то, что больной ребенок должен получать легкую пищу, не содержащую никаких сложно усваивающихся продуктов, она все-таки должна быть полноценной и достаточно калорийной. Целесообразно включить в рацион питания больного ребенка нежирное мясо, например, курицу или говядину, разнообразные фрукты и овощи.
- Питьевой режим больного ребенка.
Правильный питьевой режим очень важен для больного пневмонией ребенка. Во-первых, из-за высокой температуры очень вероятно развитие обезвоживания, которое в значительной степени ухудшит состояние ребенка и сделает течение заболевания гораздо более тяжелым. И, во-вторых, большое количество жидкости в организме повышает выделение мокроты и облегчает ее отхождение.
Ребенок старше трех лет, больной пневмонией, должен выпивать не меньше трех литров жидкости в сутки. В качестве питья очень полезны для ребенка всевозможные фруктовые соки, щелочная минеральная вода и обыкновенное молоко. Однако обратите внимание, что минеральная вода, предназначенная для маленьких деток, должна быть негазированной, в противном случае очень высок риск развития кишечных колик.
- Кормление детей грудного возраста при пневмонии.
Тот факт, что ребенок, больной пневмонией, должен как можно больше пить, справедливо и по отношению к малышам. Деткам, не достигшим годовалого возраста, необходимо выпивать не меньше 150 миллилитров жидкости в сутки на каждый килограмма веса ребенка. Хотя, справедливости ради, необходимо сказать, что отследить количество выпиваемой жидкости могут только мамы детей, которые находятся на искусственном вскармливании.
Маме, кормящий кроху грудью, практически невозможно отследить то количество молока, которое выпивает ее ребенок. Единственным способом может стать контрольное взвешивание, однако вряд ли больному крохе, самочувствие которого и так оставляет желать лучшего, понравится постоянное выкладывание на весы.
Поэтому в отношении грудничков действует другой принцип определения того, хватает ли ему жидкости. Если ребенок активно сосет, у него нет одышки, а мочеиспускание в норме, значит, кроха получает достаточное количество молока. Если же ребенок вял, апатичен, сосать не хочет, значит, маме необходимо допаивать крошечку из ложечки. Однако, учитывая то, что такие крошечные дети проходят лечение в стационаре, врач будет строго контролировать состояние ребенка, а при необходимости жидкость будет введена путем внутривенного вливания.
Также для успешного лечения очень важно, чтобы ребенок на протяжении всего периода болезни соблюдал постельный режим. Конечно же, удержать ребенка в постели не так уж и просто, однако стоит постараться это сделать. Кроме того, следите за чистотой как постельного, так и нательного белья – ведь больной малыш достаточно много потеет. Также следите за тем, чтобы в комнате температура была достаточно комфортна для ребенка – примерно 20 градусов. Регулярно проветривайте комнату, в которой находится больной ребенок, однако избегайте сквозняков.
Лечебная гимнастика при воспалении легких
Во время болезни пневмонией крайне положительное воздействие на состояние ребенка способна оказать дыхательная гимнастика. Она не только ускоряет процесс выздоровления ребенка, но также позволяет избежать многих осложнений, которые зачастую влечет за собой воспаление легких. С этой гимнастикой под силу справиться деткам, начиная примерно с трехлетнего возраста.
Лечебная гимнастика начинается с самого простого – с поворотов больного ребенка в постели. Их необходимо начинать делать уже с первых часов после начала заболевания. Чаще всего пневмония сопровождается интенсивными болевыми ощущениями в области грудной клетки, с той стороны, с какой находится пораженное воспалительным процессом легкое. И дети интуитивно предпочитают все время лежать на противоположном боку, чтобы снизить интенсивность болевых ощущений. Однако подобное лежание на одном боку чревато развитием спаечных процессов и в итоге образованием плевральных спаек. Необходимо постоянно переворачивать ребенка с одного бока на другой, а также периодически класть на спину. Не стоит в этом вопросе полагаться на ребенка, даже если он уже подросток – постарайтесь самостоятельно проконтролировать процесс.
Примерно на третьи сутки после начала заболевания необходимо начинать второй этап гимнастики – дыхательный. Ребенок должен положить ручки на живот и делать глубокие вдохи. Повторять упражнение необходимо не меньше пятнадцати раз подряд.
После того, как ребенок начнет оправляться от заболевания и вставать, необходимо начинать делать следующее упражнение. Ребенок должен сделать глубокий вдох, медленно при этом подняв руки, опуская руки, ребенок должен выдохнуть. Повторить это упражнение нужно не менее десяти раз.
Длительность лечения пневмонии. Прогноз
То, какова будет длительность лечения пневмонии, зависит от очень многих индивидуальных особенностей организма ребенка, в том числе от возраста, типа пневмонии и тяжести протекания заболевания. Как правило, в неосложненных случаях пневмонии антибиотиками продолжается в среднем 7 – 10 дней.
Если же пневмония протекает в тяжелой форме, сопровождается различными осложнениями, или же речь идет об атипичной пневмонии, лечение может занимать достаточно длительное время. Это может быть и две недели, и даже месяц – продолжительность лечения может определить только врач, занимающийся лечением вашего ребенка.
При своевременном обращении за медицинской помощью, неосложненном течении заболевания и правильном лечении прогноз воспаления легких в целом благоприятный. Полное выздоровление чаще всего наступает через месяц. А вот в том случае, если медицинская помощи не будет оказана своевременно, последствия пневмонии у детей могут быть достаточно серьезными.
Подводя итог разговору, стоит напомнить родителям об основных правилах: родители должны обращаться за медицинской помощью при первых же признаках даже обыкновенной респираторной инфекции, особенно если речь идет о совсем маленьких детях, не достигших трехлетнего возраста. Но и более старшие дети должны получать медицинскую помощь как можно быстрее. Но мы надеемся, что вся информация, которую вы узнаете сегодня, никогда не пригодится вам на практике.
www.jlady.ru
Острая пневмония у детей. Течение и лечение острой пневмонии у ребенка
Острая пневмония — инфекционное воспалительное поражение легких, характеризующееся интоксикационным синдромом, дыхательной недостаточностью, наличием локальных крепитирующих хрипов, укорочением перкуторного звука и инфильтративных изменений.
Этиология острой пневмонии
Этиология бактериальная или вирусная. Вирусная этиология встречается редко. Из вирусов надо заметить вирус гриппа, парагриппа, кори, респираторно-синцитиальный вирус, аденовирусы и др.. В большинстве случаев вирусы играют провоцирующую и патогенетическую роль. Они снижают иммунологическую реактивность, вызывают некротические изменения эпителия дыхательных путей, готовят их для наслоения бактериальной инфекции. Среди бактериальных возбудителей являются пневмококки, гемофильная палочка, стафилококки, палочка инфлюэнцы. У новорожденных возбудителем пневмонии является стафилококк, стрептококк, синегнойная и кишечная палочки. Большая роль в этиологии пневмонии у недоношенных новорожденных микоплазменной инфекции, хламидий, клебсиеллы, листерий, псевдомонад, цитомегаловирус, гемофильной палочки и пневмоцист. Тяжелое течение пневмоний при микс-инфекции: вирусно-вирусная, вирусно-бактериальная, вирусно-микоплазменная, бактериально-бактериальная. Надо заметить тяжесть коклюшно-синегнойной пневмонии. Последнее время возросла роль оппортунистической инфекции. Микоплазменная, пневмоцистная, хламидийная и кандидозная пневмонии уже не является редкостью, как раньше. Нозокомиальные пневмонии вызывают больничные штаммы микрофлоры, резистентная к антибиотикам (кишечная и синегнойная палочки, энтеробактерий, протей и др.)..
Патогенез острой пневмонии
Возбудитель в легкие проникает двумя путями: аеробронхогенно и гематогенно (метастатическая пневмония). Первоначальные изменения находят преимущественно в респираторных бронхиолах и вокруг них (лобулярная пневмония). В случае розповсюдженння процесса в пределах одного сегмента возникает сегментарная пневмония, а при бурном распространении воспаления в пределах доли легких — долевая (крупозная) пневмония. У детей раннего возраста патологический процесс, как правило, сегментарный характер. Воспалительная инфильтрация бронхов, отек слизистой оболочки, бронхоспазм препятствуют доступу воздуха в альвеолы. Воспалительный отек альвеол (альвеолит), дефицит сурфактанта нарушают диффузию через альвеолярную стенку. Наблюдаются микроателектазы и викарная эмфизема, которые затрудняют газообмен. Следствием этого является снижение легочной вентиляции, гипоксемия. Гипоксемия сопровождается респираторным ацидозом, гиперкапнией, которая возбуждает дыхательный центр. Наблюдаются симптомы компенсаторной защиты: одышка, тахикардия, изменения периферической циркуляции, активация транспортной функции эритроцитов. Гипоксемия и интоксикация приводят к снижению активности тканевых дыхательных ферментов, истощение запасов витаминов, которые являются коферментами. В случае тяжелой формы и неблагоприятного течения пневмонии компенсаторные реакции быстро ослабевают, развиваются симптомы гипоксии, кислородного голодания тканей. Клетки организма теряют способность усваивать кислород, устанавливается анаэробный тип обмена. В тканях накапливается молочная кислота и другие продукты (метаболический ацидоз), активируются процессы перекисного окисления липидов. Страдает гемодинамика, в первую очередь, микроциркуляция. Нарушаются функции центральной нервной системы, сердца, печени, почек, надпочечников и других органов и систем. Изменяются все виды обмена веществ, снижение показателей клеточного и гуморального иммунитета. Отягощается дыхательная недостаточность.
Дыхательная недостаточность при острой пневмонии бывает 3 степеней. При первой степени дыхательной недостаточности поражения легких компенсируется гипервентиляцией, отсутствуют расстройства акта дыхания: задышка без участия вспомогательных мышц, в покое она отсутствует цианоз непостоянный, являются бледность лица, АО нормальный, тахикардия. Поведение не изменено, со временем наблюдается беспокойство. МОК дыхание (ХОД) увеличен, дыхательный эквивалент (ДЭ) повышен. Объем дыхания (ОД) несколько снижен. Газовый состав крови в покое не изменен или перенос кровью кислорода умеренно снижен (на 10%), при дыхании кислородом возрастает до нормы, является не на гиперкапния или напряжение СО2 в норме, изменений КОС нет. Отношение пульса к числу дыхании 2,5:1. При второй степени недостаточности являются клинические и лабораторные признаки нарушения внешнего дыхания гемодинамики, однако они субкомпенсированным. Отмечается одышка в покое, дыхание с участием вспомогательных мышц, является втягивание межреберных промежутков и надгруднинной ямки, отмечается тахикардия, периоральный цианоз, постоянный акроцианоз, которые не исчезают при дыхании кислородом, но отсутствуют при пребывании ребенка в кислородной палатке. Наблюдается генерализованная бледность ногтевого ложа, АД повышена. Поведение больного изменено: вялость, снижение мышечного тонуса. ХОД увеличен, ЖЕЛ снижена более чем на 25-30%, РД и ОД до 50% от нормы, ГДЕ значительно повышен, что свидетельствует о выраженном снижении утилизации кислорода в легких. Кислородное насыщение крови составляет 70-85% (РаО2 = 7,33-8,53 кПа), наблюдается гиперкапния (РаСО2 выше 6,0 кПа), рН крови составляет 7,34-7,25 (ацидоз), дефицит оснований ( ВЕ) увеличен, КОС зависит от состояния гемодинамики. Отношение пульса в число дыханий 2:1,5-1,0.
При третьей степени дыхательной недостаточности диагностируется декомпенсация как внешнего, так и внутреннего дыхания: выраженная одышка в покое (частота дыхания более 150% от нормы) или периодическое (нерегулярное) дыхание, периодически брадикардия, десинхронизация дыхания, парадоксальное дыхание. Наблюдается уменьшение или отсутствие дыхательных шумов на вдохе, снижен АО, генерализованный цианоз губ, слизистых оболочек, которые не исчезают при дыхании кислородом. Отмечается генерализованная бледность и мраморность. Имеются значительные изменения поведения ребенка: вялость, сознание помрачено, снижение тонуса скелетных мышц, кома, судороги. ХОД снижен, ЖЕЛ и ОД снижены более чем на 50%, РД = 0, насыщение крови кислородом ниже 70% (РаО2 ниже 5,33 кПа), декомпенсированный ацидоз (рН меньше чем 7,2), ВЕ более 6-8 , гиперкапния, снижается уровень бикарбонатов и буферных систем. Частота дыхании более 150% от нормы.
Клинические проявления острой пневмонии у детей
Интоксикационный синдром: повышение температуры, отказ от еды, вялость, бледность, тахикардия, глухость тонов сердца; явления нейротоксикоза: возбуждение, бессонница, тремор, судороги, а во второй фазе сонливость, менингеальные знаки, затем кома, судороги, появление очаговых симпто мов;
Кардиореспираторный синдром: тахикардия, ослабление тонов сердца, увеличение печени, набухание вен шеи, ритм галопа, снижение артериального давления, отеки, острая надпочечниковая недостаточность: резкая вялость, гипотония, явления коллапса, сопорозный состояние;
Интестинальный синдром: вздутие кишечника, рвота, жидкие частые стул, нарушение абсорбции и гидролиза, изменения в анализе крови: лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево, увеличение СОЭ.
Бронхолегочной синдром: симптомы дыхательной недостаточности, наличие локальных крепитирующие хрипов, наличие укорочения перкуторного звука, инфильтративные изменения на рентгенограмме легких. Могут быть токсичны осложнения (нейротоксикоз, кардиореспираторный синдром, Интестинальный синдром, ДВС-синдром и др.)., Гнойные легочные (абсцесс) и внелегочные (плеврит, пневмоторакс, пиопневмоторакс, отит, остеомиелит, менингит, пиелонефрит и др.). Осложнения.
Лечения острой пневмонии
Терапия включает соответствии с возрастом ребенка режим, сбалансированное питание, назначение антибактериальных препаратов, дезинтоксикационных средств с учетом всех звеньев патофизиологических процессов и характера осложнений. Обязательная госпитализация детей до 3 лет, больных осложненной пневмонией, при наличии II-III степеней дыхательной недостаточности, при отсутствии положительной динамики от терапии в домашних условиях, при отсутствии надлежащих социально-бытовых условий.
Показаны оксигенотерапия, аэротерапия. В первые дни заболевания показаны противовирусные препараты (виферон, реаферон, рибовирин и др..). Современная стартовая антибактериальная терапия включает назначение пенициллинов (амоксиклав, амоксициллин, аугментин) или цефалоспоринов (цефалексин, цефадроксил, цеф-Радина, цефаклор) перорально. Показаниями к переходу на альтернативные препараты является отсутствие клинического эффекта через 72 часа. Установить истинную этиологию пневмонии тяжело (необходим альвеолярный лаваш). Можно ориентироваться на результаты микробиологического исследования микрофлоры зева. При преобладании грамположительных кокков назначают парентерально пенициллины или цефалос. Колонизация зева грамотрицательных флорой является показанием для использования цефалоспоринов 3-го поколения (цефтриаксон, цефотаксим, цефтазидим). При атипичном течении пневмонии назначают макролиды (азитромицин, кларитромицин, мидекамицин, рокситромицин).
Стартовая терапия осложненной внебольничной терапии предусматривающая использование цефалоспоринов 3-го поколения. Можно назначать ступенчатую терапию: сначала назначают антибиотик парентерально, а при улучшении состояния ребенка переходят на пероральный прием препарата. Наш опыт свидетельствует, что у детей раннего возраста амбулаторную пневмонию начинают лечить по назначению ампициллина внутри-мышечно. Осложненная форма пневмонии требует проведения дезинтоксикации (Неогемодез, глюкоза, реополиклюкин, иногда плазма, альбумины). В некоторые каких случаях используют новые антибактериальные препараты: оксазолидиноны (линезолид), кетолиды (телитромицин), гликопептиды (тейкопланин, ванкомицин, оритаванцин, дольбаванцин), стрептограмины (хину-пристин/дальфопристин), оксазолидиноны (линезо-лед), липопептиды (даптомицин ), глициклины (тигилциклин).
При кардиоваскулярной синдроме необходимо назначить лазикс, кокарбоксилазу, аскорбинат натрия, панангин, эуфиллин, а при отсутствии эффекта показаны коргликон или строфантин и преднизолон. При бронхоа-бструктивном синдроме назначают бета-2-агонисты короткого действия (беродуал, фенспирида, сальбутамол, вентолин, беротек, бриканил, атровент и др.)., Эуфиллин, преднизолон. Гастроинтестинальный синдром требует назначения чайно-водной паузы, дозированного кормления, антибиотиков широкого спектра действия, бактериальных препаратов и регидратационной терапии (дают пить рисовый отвар, морковно-рисовый отвар-ORS 200, изотонический раствор натрия хлорида, отвар зверобоя, чай по 10 — 15 мл каждые 10-15 мин или капельно вводят 5% раствор глюкозы и изотонический раствор натрия хлорида). Показана симптоматическая терапия (жаропонижающие, муколитические, успокаивающие средства). Реабилитационную терапию проводят в течение года.
Навигация по записям
nmedicine.net
симптомы и лечение воспаления легких у детей в домашних условиях

Одним из самых серьезных заболеваний не только респираторного тракта, но и всего организма, особенно у детей первых трех лет жизни, является пневмония. Она может, без своевременного распознавания и активного лечения, стать причиной гибели ребенка от дыхательных расстройств и обменных нарушений. Нередко она возникает как осложнение ОРВИ или детских инфекций, гриппа или некоторых соматических патологий, может формироваться как застойная у ослабленных и длительно лежащих в стационаре малышей и даже новорожденных, как результат внутриутробной инфекции. Чем же сегодня лечат пневмонию, какие препараты и мероприятия входят в стандарты терапии и что важно знать родителям?
Оглавление: Что подразумевают под термином «пневмония» Чем опасна пневмония у детей Что нужно учитывать при лечении пневмонии Лечение бактериальной пневмонии у детей Лечение вирусной и грибковой пневмонии у детей Особые формы воспаления Механизмы развития пневмонии и принципы лечения Терапия пневмонии, исходя из локализации и размера очагов Течение пневмонии и коррекция лечения Лечение больничной и внебольничной формы воспаления легких Общие принципы лечения пневмоний у детей Симптоматические препараты в лечении пневмоний Применение кислорода, аэротерапия при пневмониях Гимнастика, лечебная физкультура, массажи Общий уход за болеющим малышомЧто подразумевают под термином «пневмония»
Пневмония (или как ее еще называют – воспаление легких) – это острый процесс, имеющий микробную, реже вирусную или грибковую, неинфекционную природу. Обычно воспалительный процесс при пневмонии локализуется в области альвеол и концевых разветвлений бронхов, месте перехода их в легочную ткань.
Альвеолы легких – это важнейшие их функциональные единицы, они устроены таким образом, чтобы непрерывно осуществлять газообмен и доставлять клеткам тела кислород по кровеносной системе, одновременно с этим избавляя тело от образующейся в результате клеточного дыхания углекислоты. Если воспаление формируется в области легочной ткани, где и лежат эти альвеолы, нарушается процесс газообмена и закономерно страдает обмен веществ, формируется гипоксия тканей и нарушения клеточного дыхания и образования энергии для жизни.
Важно
В детском возрасте пневмония обычно имеет вторичное, инфекционное происхождение, являясь осложнением простудных и иных заболеваний. Редкими вариантами могут быть первичные пневмонии и неинфекционные поражения легких.
Чем опасна пневмония у детей
Особую опасность пневмония представляет у детей, особенно раннего возраста – новорожденных и грудных, в связи с тем, что у них воспаление редко отграничивается одним сегментом или долей легкого, обычно у них воспаление склонно к быстрому и активному распространению на всю ткань легких в силу несовершенства иммунитета и слабости защитных механизмов. Обширное поражение легочной ткани приводит к выпадению ее из функционирования в силу отека и воспалительных процессов, что грозит выраженной гипоксией, особенно опасной для нервной ткани (и головного мозга в особенности), а также сердца и почек.
По данным статистики, пневмонии у детей до года особенно распространены, ими страдают до 20 малышей из тысячи, а к возрасту трех лет это количество сокращается до 4-6 человек на 1000 деток.
Обратите внимание
Пневмонии опасны для жизни, поэтому всегда важно следить за состоянием детей при простудах, при любых сомнениях или осложнениях немедленно обращаться к врачу, чтобы определить признаки воспалительного процесса в легочной ткани и немедленно провести полноценную диагностику.
В случае подтверждения диагноза необходимо полноценное и правильное лечение по протоколам и стандартам, это позволит как можно скорее поправиться.
Что нужно учитывать при лечении пневмонии
При пневмонии у детей не обойтись только одним или парой препаратов, необходимо комплексное лечение, складывающееся как из медикаментов, так и из дополнительных влияний (режим, питание, прием жидкости, физиотерапия, ЛФК и т.д.). Чем младше ребенок, тем тщательнее должны проводиться все мероприятия по подобру препаратов и лечению, зачастую младенцев и детей с атипичными формами пневмонии лечат стационарно. При пневмонии внебольничного происхождения у детей после трех лет допустимо лечение в домашних условиях под неусыпным контролем врача. Лечение разделяется на определенные группы, и строится исходя из причины, степени тяжести и наличия тех или иных симптомов. Поговорим подробнее обо всех лечебных мероприятиях, группах препаратов и приемах в терапии. Обычно подбирается набор медикаментов и мероприятий исходя из:
- Возбудителя болезни и провоцирующих факторов,
- Возможных осложнений
- Локализации процесса
- Возраста и состояния ребенка.
Все препараты рассчитываются строго на вес и возраст крохи, с учетом переносимости и сочетаемости между собой, данных об аллергии и прочих условий, чтобы не нанести вреда большим количеством медикаментов.
Лечение бактериальной пневмонии у детей
 Наиболее распространенной и частой является бактериальная пневмония, которая обычно вызывается условно-патогенной или патогенной флорой, с которой часто контактирует ребенок. Наиболее частыми из причин являются кокковые формы микробов или палочки, гемофильная инфекция. Для подавления их активности и вредоносного воздействия на детские легкие применяют антибиотики. Подобные микробы могут обладать чувствительностью к одним их видам, и обладают устойчивостью к другим, поэтому подбор нужно проводить в идеале по данным посева мокроты и определения индивидуальной чувствительности к антибиотикам конкретного микроба. Но на это может уйти несколько дней, за время которых пневмония может достигнуть критического течения и погубит ребенка, поэтому стартово берется мокрота на посев и назначаются антибиотики эмпирически (на основе опыта врачей и наиболее частых возбудителей), и тщательно проводится контроль эффективности лечения. Если оно не очень эффективно и уже подоспели данные посева, антибиотики меняют уже на те, к которым достоверно чувствителен микроб, вызвавший воспалительный процесс, определенный по данным анализов. Наиболее часто назначают такие группы препаратов как защищенные пенициллины (клавуланаты), макролиды или цефалоспорины последних поколений.
Наиболее распространенной и частой является бактериальная пневмония, которая обычно вызывается условно-патогенной или патогенной флорой, с которой часто контактирует ребенок. Наиболее частыми из причин являются кокковые формы микробов или палочки, гемофильная инфекция. Для подавления их активности и вредоносного воздействия на детские легкие применяют антибиотики. Подобные микробы могут обладать чувствительностью к одним их видам, и обладают устойчивостью к другим, поэтому подбор нужно проводить в идеале по данным посева мокроты и определения индивидуальной чувствительности к антибиотикам конкретного микроба. Но на это может уйти несколько дней, за время которых пневмония может достигнуть критического течения и погубит ребенка, поэтому стартово берется мокрота на посев и назначаются антибиотики эмпирически (на основе опыта врачей и наиболее частых возбудителей), и тщательно проводится контроль эффективности лечения. Если оно не очень эффективно и уже подоспели данные посева, антибиотики меняют уже на те, к которым достоверно чувствителен микроб, вызвавший воспалительный процесс, определенный по данным анализов. Наиболее часто назначают такие группы препаратов как защищенные пенициллины (клавуланаты), макролиды или цефалоспорины последних поколений.
При назначении антибиотиков принимается во внимание возраст ребенка и тяжесть его состояния, применяются такие формы как растворы, сиропы и суспензии, таблетки и капсулы, либо же препараты вводятся инъекционно.
Важно
На сегодняшний день в связи с появлением большого количества пероральных форм современных мощных и эффективных антибиотиков при внебольничной (домашней пневмонии легкой или средней тяжести) нет преимущества инъекций перед приемом антибиотиков внутрь. Отлично справляются с воспалением препараты в сиропах и таблетках, суспензиях, а уколы – это лишняя моральная и физическая травма, стресс для детей, подрывающий иммунитет.
Инъекционные формы показаны детям, которые не могут по объективным причинам принимать пероральные формы – они в тяжелом состоянии, имеются серьезные патологии пищеварения, при которых антибиотики через рот под запретом, или при стечении особых обстоятельств, с переходом при первой же возможности на период долечивания уже на пероральные формы.
Рекомендуем прочитать: Как выбрать антибиотик для лечения пневмонии у детейЛечение вирусной и грибковой пневмонии у детей
Могут формировать воспаление легких некоторые вирусы – это типично для аденовирусной, парагриппозной и гриппозной инфекции. Лечение вирусной пневмонии осложнено, и зачастую к ней быстро присоединяется вторичный микробный компонент. В этом случае применимы противогриппозный гамма-глобулин и прием антибиотиков такого же типа, как при микробной пневмонии.
Важно
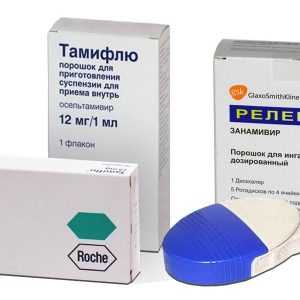
Если же это пневмония в результате заражения вирусом гриппа типа А (особенно свиной и птичий штаммы), показано применение противовирусных препаратов нового поколения – это Тамифлю или Реленза. Лечат подобные пневмонии в силу их высокой опасности и склонности к осложнениям только в стационаре. Препараты вводить нужно на протяжении первых двух суток от начала болезни, тогда они смогут оказать необходимый в отношении вирусов эффект.
 При наличии пневмонии вирусного происхождения, которую спровоцировали ветряная оспа или цитомегаловирус, назначаются препараты Ацикловира в инъекциях для достижения быстрого эффекта и максимальных концентраций. Дополняют лечение препараты интерферона и индукторы его синтеза эндогенно.
При наличии пневмонии вирусного происхождения, которую спровоцировали ветряная оспа или цитомегаловирус, назначаются препараты Ацикловира в инъекциях для достижения быстрого эффекта и максимальных концентраций. Дополняют лечение препараты интерферона и индукторы его синтеза эндогенно.
Опасны для детей атипичные пневмонии, возбудителями которых становится специфическая флора. К этой группе относят – микоплазмы и хламидийную инфекцию, а также лигионеллезную пневмонию. Данные возбудители имеют специфику в развитии воспаления легких и течении инфекции, относятся к внутриклеточным паразитам, в силу чего возникают сложности в воздействии на них антибиотиками. Поэтому зачастую в их лечении назначают специфические группы антибиотиков, которые применимы для тяжелых форм пневмоний, в комбинации с иммуномодулирующими, противовирусными и противовоспалительными средствами. Проводят лечение, заставляющее возбудителей покидать пораженные клетки, затем уже подвергая их воздействию антибиотиков. Лечение проводят в стационаре, дополняя его нередко химиотерапевтическими препаратами внутривенно, и контролируют эффективность, корректируя лечение по мере необходимости.
Грибковые пневмонии и пневмоцистные (это грибки, относящиеся к группе патогенных или же условно-патогенных возбудителей) лечатся за счет применения препаратов противогрибкового действия, антибиотики при данных видах воспаления запрещены, они только ухудшат ситуацию. Применяют растворы специфических мощных противогрибковых средств в сочетании с ингибиторами фолиевой кислоты, вводят клиндамицин.
Паразитарные пневмонии, вызванные инфицированием гельминтами, лечат комплексно с применением в качестве основы противопаразитарных препаратов в возрастных дозировках, кроме того, применяют иммуностимулирующие и противовоспалительные препараты.
Особые формы воспаления
Возможно в редких случаях развитие аллергической пневмонии, при которой воспалительный процесс провоцируется воздействием аллергенов – пыльцы, пера, пуха, медикаментов, грибковых спор и т.д. В этом случае показано разобщение с аллергеном и прием антигистаминных, гормональных препаратов и нестероидной противовоспалительной терапии.
При лечении химических пневмоний, спровоцированных вдыханием паров различных химических соединений, токсинов и ядовитых веществ, газов показана симптоматическая и противовоспалительная терапия в сочетании с общей детоксикацией организма (применение антидотов, связывающих и выводящих токсины).
Аспирационные пневмонии, вызванные вдыханием содержимого ротоглотки, околоплодных вод с меконием и жидкостей, показано комплексное лечение применением антибиотиков в инъекциях, а также противовоспалительной терапии и иммунных препаратов, общих режимных мероприятий и правильного питания, питья.
Механизмы развития пневмонии и принципы лечения
По происхождению пневмонии делятся на первичные и вторичные, при этом у них в силу подобного деления могут существенно различаться и механизмы лечения, виды назначаемых препаратов и тактика относительно больного ребенка. Так, первичная пневмония формируется в результате проникновения опасной микробной флоры в область дыхательных путей и непосредственно легочной ткани, либо приносится в область альвеол с током лимфы либо крови. При такой пневмонии лечение будет направлено на борьбу непосредственно с самим возбудителем, она требует активного подавления всех воспалительных процессов внутри организма.
Вторичные пневмонии возникают как осложнение определенных инфекций — острых или же обострения хронических, при этом нужно направить лечение, прежде всего, на устранение первопричины патологии.
Терапия пневмонии, исходя из локализации и размера очагов
Пневмония может быть очаговой, в этом случае формируются воспалительные участки в ткани легких около 1-2 см. при такой форме болезни необходим подбор антимикробной терапии в зависимости от вида возбудителя. Кроме того, на фоне такой пневмонии могут быть кашель и одышка, которые постепенно проходят по мере уменьшения воспалительного процесса и подавлении активности микробов. Поэтому не нужно дополнительно спазмолитических и устраняющих бронхообструкцию препаратов, показаны симптоматические средства. Такая пневмония в прогнозе и лечении гораздо благоприятнее, недели все остальные.
Сегментарные или полисегментарные варианты патологии – при них воспалительный очаг занимает от одного до нескольких сегментов легкого, но меньше одной доли в целом. При них необходимо обязательно назначение антибиотиков по результатам посевов, а также применима оксигенотерапия – использование смесей с обогащением их кислородом, что улучшает легочную вентиляцию и насыщение крови кислородом, применимы ингаляции с препаратами для расширения бронхов (бронхолитические и бронхидилатирующие средства).
При воспалительном процессе в области целой легочной доли формируется крупозная пневмония, она очень тяжелая, помимо массивной антибиотикотерапии при ней показано применение ингаляций с препаратами, снимающими обструкцию бронхов, иногда необходимо применение принудительной легочной вентиляции и электрофореза с анальгетическими и бронхолитическими препаратами. Также важна будет и локализация воспалительного очага – в области верхушки легкого или его основания, а также возраст крохи и степень тяжести состояния.
Течение пневмонии и коррекция лечения
 Если это не осложненная бактериальная пневмония, которая протекает по классическим законам, применимы антибиотики пенициллинового ряда (защищенные — Амоксиклав) или же полусинтетические пенициллины (Флемоксин, Аугментин). Также могут быть применены цефалоспориновые препараты (Супракс, Зацеф, Зиннат), макролидные лекарства (Сумамед, Клацид, Макропен).
Если это не осложненная бактериальная пневмония, которая протекает по классическим законам, применимы антибиотики пенициллинового ряда (защищенные — Амоксиклав) или же полусинтетические пенициллины (Флемоксин, Аугментин). Также могут быть применены цефалоспориновые препараты (Супракс, Зацеф, Зиннат), макролидные лекарства (Сумамед, Клацид, Макропен).
Если же это пневмонии с осложнениями в виде абсцессов легкого, плевритов или же бронхообструктивнй синдром, на фоне анемии или угрозе сепсиса, при отеке легких применимы комбинации из двух антибиотиков — обычно это вышеуказанные средства с аминогликозидами, имипинемы (препарат Тиенам).
Лечение больничной и внебольничной формы воспаления легких
 В случае лечения внебольничной пневмонии применяют препараты макролидов или же пенициллины, цефалоспорины. При больничной пневмонии необходимо прием антибиотиков резерва, которые тщательно подбирают в отношении резистентной к обычному лечению флоры – могут применять комбинации их последних поколений цефалоспоринов и аминогликозиды, фторхинолоны.
В случае лечения внебольничной пневмонии применяют препараты макролидов или же пенициллины, цефалоспорины. При больничной пневмонии необходимо прием антибиотиков резерва, которые тщательно подбирают в отношении резистентной к обычному лечению флоры – могут применять комбинации их последних поколений цефалоспоринов и аминогликозиды, фторхинолоны.
При лечении врожденной пневмонии, когда ребенок получает инфекцию еще в утробе матери или при родах, применимы макролидные антибиотики новых поколений.
Общие принципы лечения пневмоний у детей
Продолжительность лечения при пневмонии будет зависеть от ее вида и сопутствующих патологий, возраста маленького пациента и многих сопутствующих условий, определенных симптомов и степени расстройства обменных процессов. Все это будет учитывать лечащий врач при назначении препаратов и их дозировок, учитывая данные внешнего осмотра, прослушивания легких, температуры и рентгенологической картины.
Важно
Категорически запрещены любые попытки лечения подобной патологии в домашних условиях, это может не только не улучшить состояние, но и привести к серьезным и смертельным осложнениям, переходу воспаления в хроническую форму и инвалидности малыша.
В среднем, неосложненные случаи лечения длятся около 8-10 суток, затее необходим еще период реабилитации, составляющий до трех месяцев. При атипичных видах пневмонии лечение может занимать от двух недель до месяца, но считается, что даже обычная не осложненная домашняя пневмония лечится около месяца с момента начала приема антибиотиков.
Стоит знать, что без приема антибиотиков пневмония не вылечится, никакие народные методы и снадобья не устранят микробное воспаление, и прогноз благоприятный только при проведении полноценной комплексной терапии. Без помощи врачей возможны летальные исходы или серьезные осложнения.
Лечить пневмонию можно как на дому, так и в стационаре, решение о том, где это будет осуществляться, принимает врач на основании определенных критериев и характеристик:
- возрастной аспект. Для детей до трех лет это однозначно стационарное лечение, так как необходимо круглосуточное медицинское наблюдение, вероятны осложнения, которые развиваются быстро и активно.
- общее состояние ребенка. После трех лет возможно домашнее лечение неосложненных форм пневмоний, при отсутствии хронических патологий и при относительно удовлетворительном самочувствии, положительной динамике в лечении.
- вид пневмонии. При наличии очаговой формы возможно домашнее лечение, где не нужны инъекции и капельницы, при обширных поражениях и необходимости инвазивных манипуляций, ингаляций и кислородотерапии помещают в стационар.
Симптоматические препараты в лечении пневмоний
Помимо назначения антибиотиков для того, чтобы облегчить состояние малыша, помочь ему активнее справляться с болезнью и быстрее идти на поправку, применимы симптоматические препараты. К ним относятся несколько групп веществ и лекарств:
- при высокой лихорадке для уменьшения недомогания и улучшения состояния применимы жаропонижающие на основе парацетамола или ибупрофена (они предпочтительнее). Их применяют при повышении цифр на термометре выше 38.5℃, а у младенцев до трех месяцев – выше 38.0℃.
 препараты для разжижения и отделения мокроты, облегчения кашля, более легкого откашливания ее из бронхов. Препараты могут применяться внутрь в виде растворов и сиропов, капель, а также используются в виде растворов для ингаляций небулайзером.
препараты для разжижения и отделения мокроты, облегчения кашля, более легкого откашливания ее из бронхов. Препараты могут применяться внутрь в виде растворов и сиропов, капель, а также используются в виде растворов для ингаляций небулайзером.- препараты бронходитического и бронходилатирующего ряда – расширяют просвет бронхов и снимают спазм гладких мышц бронхов, помогая улучшить и облегчить дыхание, применяют в виде ингаляций или капель, таблеток и сиропов внутрь. Может также применяться электрофорез с эуфиллином.
- антигистаминные средства для уменьшения отека легочной ткани и расширения бронхов при осложнениях пневмонии и аллергическом компоненте воспаления. Применяют в форме капель, растворов и таблеток.
- местные анестетики показаны с осторожностью при боли в груди во время кашля и при дыхании, применяются в виде электрофореза.
Также могут применяться рассасывающие препараты, поливитаминные средства и физиолечение, применение электрофореза с различными медикаментами.
Важно
Запрещены при наличии пневмонии банки с горчичниками, бани и любые прогревающие процедуры. Они только усилят воспаление и распространение микробов.
Применение кислорода, аэротерапия при пневмониях
Все дети с пневмониями страдают от гипоксии, и чем тяжелее процесс, те более выражены обменные расстройства. Показано применение оксигенотерапии (дыхание увлажненным кислородом) или аэротерапии (дыхание смесью с воздухом в заданных пропорциях). Показаны также на этапе долечивания солевые пещеры и «горный воздух», иные физиопроцедуры и прогулки на свежем воздухе, сон с открытым окном. Могут применяться также кислородные ванны и кислородные палатки, все зависит от возраста пациента и его состояния. При реабилитации применяют в курсе восстановительного лечения с пяти лет сеансы оксигенотерапии с изменением давления курсами до 10 процедур.
Гимнастика, лечебная физкультура, массажи
Для того чтобы не было застойных явлений и улучшалась аэрация легочных полей применима дыхательная гимнастика и специальные физические упражнения, которые постепенно нормализуют функции легких. При умеренной нагрузке ребенок также активизирует метаболизм, борется со слабостью и уменьшает кашель, разрабатывает легкие. Конкретный набор упражнений подберет врач кабинета ЛФК, куда малыша направит лечащий доктор. Также родителей и ребенка обучат правильному выполнению дыхательной гимнастики и упражнений для домашнего лечения.
Для улучшения отделения мокроты и стимуляции откашливания показан дренажный массаж, который проводят курсами до 10 процедур длительностью не более 6-8 минут. Это постукивающие вибрационные движения по поверхности грудной клетки и массаж кожных покровов. После подобного дренажного массажа мокрота легче откашливается и отходит, у младенцев нужно надавить на корень языка, чтобы простимулировать после массажа кашлевой рефлекс.
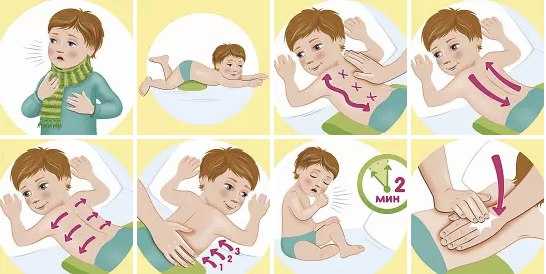
Важно
Дренажный массаж разрешено проводить только при наличии влажного продуктивного кашля. На фоне лихорадки и сухого кашля он запрещен.
Общий уход за болеющим малышом
 Важно соблюдение строгого постельного режима на время лихорадки и плохого самочувствия и всего острого периода болезни. По мере улучшения ребенка нужно периодически поднимать с постели, менять его положение, чтобы оно откашливал мокроту, и не было застойных явлений. Если температуры нет и состояние относительно удовлетворительное, можно в лежачем положении проводить занятия по ЛФК для того, чтобы облегчать откашливание мокроты. Это поможет улучшить вентиляцию легких и доставить в кровь больше кислорода. В помещении, где находится малыш, нужна постоянная влажная уборка утром и вечером с дезинфектантами, воздух нужно постоянно увлажнять и часто проветривать для доступа кислорода.
Важно соблюдение строгого постельного режима на время лихорадки и плохого самочувствия и всего острого периода болезни. По мере улучшения ребенка нужно периодически поднимать с постели, менять его положение, чтобы оно откашливал мокроту, и не было застойных явлений. Если температуры нет и состояние относительно удовлетворительное, можно в лежачем положении проводить занятия по ЛФК для того, чтобы облегчать откашливание мокроты. Это поможет улучшить вентиляцию легких и доставить в кровь больше кислорода. В помещении, где находится малыш, нужна постоянная влажная уборка утром и вечером с дезинфектантами, воздух нужно постоянно увлажнять и часто проветривать для доступа кислорода.
Необходимо обильное питье для того, чтобы снизить интоксикационный синдром и выводить продукты метаболизма и токсины, остатки микробов и лекарства. Полезны вода и овощные отвары, компоты и морсы, отвары сухофруктов и минеральная вода без газа, при тяжелом состоянии растворы вводят в вену. Показан стол №15 с теплыми, протертыми и не раздражающими блюдами, соль в питании ограничивается, важно потреблять больше белка и витаминов, углеводов для восстановления сил, отказываясь от жирных продуктов и тяжелой пищи.
Парецкая Алена, медицинский обозреватель
1,801 просмотров всего, 1 просмотров сегодня
Загрузка...okeydoc.ru
Пневмония у ребенка - симптомы, признаки, лечение
Содержание:
Воспаление легких или пневмония — одно из наиболее распространенных острых инфекционно — воспалительных заболеваний человека. Причем, понятие пневмонии не включает различные аллергические и сосудистые заболевания легких, бронхиты, а также нарушения функций легких, спровоцированные химическими или физическими факторами (травмы, химические ожоги).Особенно часто возникают пневмония у детей, симптомы и признаки которой достоверно определяются только на основании данных рентгена и общего анализа крови. Пневмония среди всей легочной патологии у детей раннего возраста составляет почти 80%. Даже с учетом внедрения прогрессирующих технологий в медицине — открытием антибиотиков, усовершенствованными методами диагностики и лечения — до сих пор это заболевание входит в десятку самых частых причин смерти. По статистическим данным в различных регионах нашей страны заболеваемость пневмонией у детей составляет 0,4- 1,7%.
Когда и почему может возникнуть пневмония у ребенка?
Легкие в организме человека выполняют несколько важнейших функций. Основная функция легких – это газообмен между альвеолами и каппилярами, которые их окутывают. Проще говоря, кислород из воздуха в альвеоле транспортируется в кровь, а из крови углекислый газ попадает в альвеолу. Также они регулируют температуру тела, регулируют свертываемость крови, являются одним из фильтров в организме, способствуют очищению, выводу токсинов, продуктов распада, возникающих при различных травмах, инфекционных воспалительных процессах.
И при возникновении пищевого отравления, ожога, перелома, оперативных вмешательств, при любой серьезной травме или заболевании, происходит общее снижение иммунитета, легким сложнее справляться с нагрузкой по фильтрации токсинов. Вот почему очень часто после перенесенных или на фоне травм или отравлений у ребенка возникает пневмония.
Чаще всего возбудителем заболевания являются болезнетворные бактерии — пневмококки, стрептококки и стафилококки, а также в последнее время регистрируются случаи развития воспаления легких от таких возбудителей, как патогенные грибы, легионелла (обычно после пребывания в аэропортах с искусственной вентиляцией), микоплазма, хламидии, которые не редко бывают смешанными, ассоциированными.
Пневмония у ребенка, как самостоятельное заболевание, которое возникает после серьезного, сильного, длительного переохлаждения, бывает крайне редко, поскольку родители стараются не допускать таких ситуаций. Как правило, у большинства детей воспаление легких возникает не как первичное заболевание, а как осложнение после ОРВИ или гриппа, реже других болезней. Почему это происходит?
Многие из нас полагают, что острые вирусные респираторные заболевания в последние десятилетия стали более агрессивными, опасными своими осложнениями. Возможно, это связано с тем, что и вирусы, и инфекции стали более устойчивыми к антибиотикам и противовирусным препаратам, поэтому так тяжело протекают они у детей и вызывают осложнения.
Одним из факторов повышения заболеваемости пневмонией у детей в последние годы стало общее слабое здоровье у подрастающего поколения — сколько детей на сегодняшний день рождается с врожденными патологиями, пороками развития, поражениями ЦНС. Особенно тяжелое течение пневмонии бывает у недоношенных или новорожденных малышей, когда заболевание развивается на фоне внутриутробной инфекции при недостаточно сформированной, не зрелой дыхательной системе.
При врожденных пневмониях не редко возбудителями являются вирус простого герпеса, цитомегаловирус, микоплазмы, а при инфицировании при родах — хламидии, стрептококки группы В, условно патогенные грибы, кишечная палочка, клебсиеллы, анаэробная флора, при заражении госпитальными инфекциями, пневмония начинается на 6 день или через 2 недели после рождения.
Естественно, что пневмония чаще всего бывает в холодное время, когда и так организм подвергается сезонной перестройке с тепла на холод и наоборот, возникают перегрузки для иммунитета, в это время ощущается недостаток естественных витаминов в продуктах, перепады температур, сырая, морозная, ветреная погода способствуют переохлаждению детей и их инфицированию.
К тому же, если ребенок страдает какими-либо хроническими заболеваниями — тонзиллитом, аденоиды у детей, синуситом, дистрофией, рахитом (см. рахит у грудничка), сердечно- сосудистым заболеванием, любые тяжелые хронические патологии, такие как врожденные поражения центральной нервной системы, пороки развития, иммунодефицитные состояния — значительно повышают риск развития пневмонии, отягощают ее течение.
Тяжесть заболевания зависят от:
- Обширности процесса (очаговая, очагово-сливная, сегментраная, долевая, интерстициальная пневмония).
- Возраста ребенка, чем младше малыш, тем уже и тоньше дыхательные пути, тем менее интенсивный газообмен в организме ребенка и тяжелее течение пневмонии.
- Места, где и по какой причине возникла пневмония:— внебольничная: чаще всего имеют более легкое течение— госпитальная: более тяжелое, поскольку воз.можно заражение бактериями, устойчивым к антибиотикам— аспирационная: при попадании в дыхательные пути инородных предметов, смеси или молока.
- Важнейшую роль при этом играет общее состояния здоровья ребенка, то есть его иммунитет.
Неправильное лечение гриппа и ОРВИ может привести к пневмонии у ребенка
Когда ребенок заболел обычной простудой, ОРВИ, гриппом — воспалительный процесс локализуется только в носоглотке, трахее и гортани. При слабом иммунном ответе, а также если, возбудитель весьма активный и агрессивный, а лечение у ребенка проводится неправильно, процесс размножения бактерий опускается с верхних дыхательных путей на бронхи, тогда может возникнуть бронхит. Далее, воспаление может затрагивать и легочные ткани, вызывая пневмонию.
Что происходит в организме ребенка при вирусном заболевании? У большинства взрослых и детей в носоглотке всегда присутствуют различные условно-патогенные микроорганизмы — стрептококки, стафилококки, не причиняя вреда для здоровья, поскольку местный иммунитет сдерживает их рост.
Однако, любое острое респираторное заболевание приводит к активному их размножению и при правильном действии родителей во время болезни ребенка, иммунитет не допускает их интенсивного роста.
Что не следует предпринимать во время ОРВИ у ребенка, чтобы не возникли осложнения:
- Нельзя использовать противокашлевые средства. Кашель — это естественный рефлекс, помогающий организму очистить трахею, бронхи и легкие от слизи, бактерий, токсинов. Если для лечения ребенка, с целью снижения интенсивности сухого кашля, использовать противокашлевые средства, влияющие на кашлевой центр в головном мозге, такие как Стоптусин, Бронхолитин, Либексин, Пакселадин, то может произойти скопление мокроты и бактерий в нижних дыхательных путях, что в конечном счете приводит к воспалению легких.
- Нельзя проводить никакой профилактической терапии антибиотиками при простуде, при вирусной инфекции (см. антибиотики при простуде). Против вируса антибиотики бессильны, а с условно-патогенными бактериями должен справиться иммунитет, и только при возникновении осложнений по назначению врача показано их использование.
- То же касается использования различных назальных сосудосуживающих средств, их применение способствует более скорому проникновению вируса в нижние дыхательные пути, поэтому Галазолин, Нафтизин, Санорин использовать при вирусной инфекции не безопасно.
- Обильное питье — одним из самых эффективных методов снятия интоксикации, разжижения мокроты и быстрого очищения дыхательных путей служит обильное питье, даже если ребенок отказывается пить, родителям стоит быть весьма настойчивыми. Если не настаивать на том, чтобы ребенок выпивал достаточно большого количества жидкости, к тому же в комнате будет сухой воздух — это будет способствовать высушиванию слизистой, что может привести к более длительному течению заболевания или осложнению — бронхиту или пневмонии.
- Постоянное проветривание, отсутствие ковров и ковровых покрытий, ежедневная влажная уборка комнаты, в которой находится ребенок, увлажнение и очищение воздуха с помощью увлажнителя и воздухоочистителя помогут быстрее справиться с вирусом и не дать развиться пневмонии. Поскольку чистый, прохладный, влажный воздух способствует разжижению мокроты, быстрому выведению токсинов с потом, кашлем, влажным дыханием, что позволяет быстрее поправится ребенку.
Острый бронхит и бронхиолит - отличия от пневмонии
При ОРВИ обычно следующие симптомы:
При остром бронхите на фоне орви, могут быть следующие симптомы:
- Незначительное повышение температуры тела, обычно до 38С.
- Сначала кашель сухой, затем он становиться влажным, одышки нет, в отличие от воспаления легких.
- Дыхание становится жестким, с обеих сторон возникают разнокалиберные рассеянные хрипы, которые изменяются или исчезают после кашля.
- На рентгенограмме определяется усиление легочного рисунка, структурность корней легких снижается.
- Локальные изменения в легких отсутствуют.
Бронхиолит бывает чаще всего у детей до года:
- Отличие бронхиолита от пневмонии можно определить только при рентгенологическом обследовании, на основании отсутствия локальных изменений в легких. По клинической картине острые симптомы интоксикации и нарастание дыхательной недостаточности, появление одышки - очень напоминают пневмонию.
- При бронхиолите дыхание у ребенка ослаблено, одышка с участием вспомогательной мускулатуры, носогубный треугольник становиться синеватого оттенка, возможен общий цианоз, выраженная легочно-сердечная недостаточность. При прослушивании определяется коробочный звук, масса рассеянных мелкопузырчатых хрипов.
Признаки пневмонии у ребенка
При высокой активности возбудителя инфекции, или при слабом иммунном ответе организма на него, когда даже самые эффективные профилактические лечебные мероприятия не купируют воспалительный процесс и состояние ребенка ухудшается, родители могут по некоторым симптомам догадаться, что ребенок нуждается в более серьезном лечении и срочном осмотре врача. При этом, ни в коем случае не стоит начинать лечение каким-либо народным методом. Если это действительно пневмония, это не только не поможет, но может ухудшиться состояние и будет упущено время для адекватного обследования и лечения.
Симптомы пневмонии у ребенка 2 - 3 лет и старше
Как определить внимательным родителям при простудном или вирусном заболевании, что стоит срочно вызвать врача и заподозрить пневмонию у ребенка? Симптомы, которые требуют проведения рентгенологической диагностики:
-
После орви, гриппа в течение 3-5 дней нет улучшения состояния или после незначительного улучшения снова появляется скачек температуры и усиление интоксикации, кашля.
- Отсутствие аппетита, вялость ребенка, нарушение сна, капризность сохраняются в течении недели после начала болезни.
-
Главным симптомом болезни остается сильный кашель.
- Температура тела не высокая, но у ребенка одышка. При этом количество вдохов в минуту у ребенка увеличивается, норма вдохов в минуту у детей в возрасте 1-3 лет 25-30 вдохов, у детей 4-6 лет - норма 25 вдохов в минуту, если ребенок находится в расслабленном спокойном состоянии. При пневмонии количество вдохов становится больше этих цифр.
- При прочих симптомах вирусной инфекции - кашле, температуре, насморке наблюдается выраженная бледность кожных покровов.
- Если температура высокая держится более 4 дней и при этом не эффективны жаропонижающие средства, такие как Парацетамол, Эффералган, Панадол, Тайленол.
Симптомы пневмонии у грудных детей, ребенка до года
Начало заболевания мама может заметить по изменению поведения малыша. Если ребенок постоянно хочет спать, становиться вялым, апатичным или наоборот, много капризничает, плачет, отказывается от еды, при этом может незначительно повышаться температура - маме следует срочно обратиться к педиатру.
Температура тела
На первом году жизни пневмония у ребенка, симптомом которой принято считать высокую, не сбиваемую температуру, отличается тем, что в этом возрасте она бывает не высокой, не достигает 37,5 или даже 37,1-37,3. При этом температура не является показателем тяжести состояния.
Первые симптомы пневмонии у грудного ребенка
Это беспричинное беспокойство, вялость, снижение аппетита, малыш отказывается от груди, сон становится беспокойным, коротким, появляется жидкий стул, может быть рвота или срыгивания, насморк и приступообразный кашель, усиливающийся во время плача или кормления ребенка.
Дыхание ребенка
Боль в грудной клетке при дыхании и кашле.Мокрота - при влажном кашле выделяется гнойная или слизисто-гнойная мокрота (желтого или зеленого цвета).Одышка или увеличение числа дыхательных движений у маленьких детей - яркий признак пневмонии у ребенка. Одышка у грудничков может сопровождаться киванием головы в такт дыхания, а также малыш раздувает щеки и вытягивает губы, иногда появляются пенистые выделения изо рта и носа. Симптомом воспаления легких считается превышение нормы количества вдохов в минуту:
- У детей до 2 месяцев - норма до 50 вдохов в минуту, свыше 60 считается высокой частотой.
- У детей после 2 месяцев до года норма 25 -40 вдохов, если 50 и более, то это превышение нормы.
- У детишек старше одного года количество вдохов более 40 считается одышкой.
Изменяется рельеф кожи при дыхании. Внимательные родители также могут заметить втяжение кожи при дыхании, чаще с одной стороны больного легкого. Чтобы это заметить, следует раздеть малыша и понаблюдать за кожей между ребрами, она втягивается при дыхании.
При обширных поражениях может быть отставание одной стороны легкого при глубоком дыхании. Иногда можно заметить периодические остановки дыхания, нарушение ритма, глубины, частоты дыхания и стремление ребенка лежать на одном боку.
Цианоз носогубного треугольника
Это важнейший симптом пневмонии, когда появляется посинение кожи между губами и носиком малыша. Особенно этот признак ярко выражен, когда ребенок сосет грудь. При сильной дыхательной недостаточности небольшое посинение может быть не только на лице, но и на теле.
Хламидийная, микоплазменная пневмония у ребенка
Среди пневмоний, возбудителями которых являются не банальные бактерии, а различные атипичные представители выделяют микоплазменную и хламидийную пневмонию. У детей симптомы таких воспалений легких несколько отличаются от протекания обычной пневмонии. Иногда они характеризуются скрытым вялотекущим течением. Признаки атипичной пневмонии у ребенка могут быть следующими:
- Начало заболевания характеризуется резким подъемом температуры тела до 39,5С, затем формируется стойкая субфебрильная температура -37,2-37,5 или даже происходит нормализация температуры.
- Также возможно начало заболевания с обычных признаков ОРВИ - чиханье, першение в горле, сильный насморк.
- Упорный сухой изнуряющий кашель, одышка же может быть не постоянной. Такой кашель обычно бывает при остром бронхите, а не пневмонии, что усложняет установление диагноза.
- При прослушивании врачу чаще всего представляются скудные данные: редкие разнокалиберные хрипы, легочный перкуторный звук. Поэтому по характеру хрипов врачу тяжело определить атипичную пневмонию, поскольку нет традиционных признаков, что значительно усложняет диагностику.
- В анализ крови при атипичной пневмонии может не быть значительных изменений. Но обычно отмечается увеличенная СОЭ, нейтрофильный лейкоцитоз, сочетание с анемией, лейкопенией, эозинофилией.
- На рентгене грудной клетки выявляется выраженное усиление легочного рисунка, неоднородная очаговая инфильтрация легочных полей.
- И хламидии, и микоплазмы имеют особенность длительно существовать в эпителиальных клетках бронхов и легких, поэтому чаще всего пневмония носит затяжной рецидивирующий характер.
- Лечение атипичной пневмонии у ребенка осуществляется макролидами (азитромицин, джозамицин, кларитромицин), поскольку возбудители к ним наиболее чувствительность (к тетрациклинам и фторхинолонам тоже, но они детям противопоказаны).
Показания к госпитализации
Решение о том, где производить лечение ребенка с пневмонией - в стационаре или дома, принимает врач, при этом он учитывает несколько факторов:
- Тяжесть состояния и наличие осложнений - дыхательной недостаточности, плеврита, острые нарушения сознания, сердечная недостаточность, падения АД, абсцесс легкого, эмпиема плевры, инфекционно-токсический шок, сепсис.
- Поражение нескольких долей легкого. Лечение очаговой пневмонии у ребенка в домашних условиях вполне возможно, но при крупозной пневмонии лечение лучше производить в условиях стационара.
- Социальные показания – плохие бытовые условия, невозможность выполнения ухода и предписаний врача.
- Возраст ребенка - если заболел грудной ребенок, это является основанием для госпитализации, поскольку пневмония у грудничка представляет серьезную угрозу для жизни. Если развилась пневмония у ребенка до 3 лет, лечение зависит от тяжести состояния и чаще всего врачи настаивают на госпитализации. Детям постарше возможно проводить лечение дома при условии, что пневмония не тяжелого характера.
- Общее состояние здоровья - при наличии хронических заболеваний, ослабленном общем здоровье ребенка, вне зависимости от возраста, врач может настаивать на госпитализации.
Лечение пневмонии у ребенка
Как лечить пневмонию у детей? Основу терапии воспаления легких составляют антибиотики. Во времена, когда в арсенале врачей не было антибиотиков при бронхите и воспалении легких, очень частой причиной смерти взрослых и детей была пневмония, поэтому ни в коем случае нельзя отказываться от их применения, никакие народные средства при воспалении легких не эффективны. От родителей требуется четко выполнять все рекомендации врача, осуществление правильного ухода за ребенком, соблюдение питьевого режима, питания:
- Прием антибиотиков обязательно следует осуществлять строго по времени, если назначен прием препарата 2 раза в день, это значит, что между приемами следует перерыв в 12 часов, если 3 раза в день, то перерыв 8 часов (см. 11 правил как правильно принимать антибиотики). Назначаются антибиотики - пенициллины, цефалоспорины 7 дней, макролиды (азитромицин, джозамицин, кларитромицин) - 5 дней. Эффективность препарата оценивается в течение 72 часов - улучшение аппетита, снижение температуры, одышки.
- Жаропонижающие средства применяются если температура выше 39С, у грудных детей выше 38С. Сначала лечения антибиотиками жаропонижающие не назначаются, поскольку затрудняется оценка эффективности терапии. Следует помнить, что во время высокой температуры в организме вырабатывается максимальное количество антител против возбудителя болезни, поэтому если ребенок может переносить температуру 38С, лучше ее не сбивать. Так организм быстрее справиться с микробом, вызвавшем воспаление легких у малыша. Если у ребенка был хоть один эпизод фебрильных судорог, температуру следует сбивать уже при 37,5С.
- Питание ребенка при пневмонии - отсутствие аппетита у детей во время болезни считается естественным и отказ ребенка от приема пищи объясняется повышенной нагрузкой на печень при борьбе с инфекцией, поэтому насильно кормить ребенка нельзя. По-возможности следует готовить для больного легкую пищу, исключить любые готовые химизированные продукты, жареные и жирные, стараться кормить ребенка простой, легкоусвояемой пищей - каши, супчики на слабом бульоне, паровые котлеты из нежирного мяса, отварной картофель, различные овощи, фрукты.
- Оральная гидратация - в воду, натуральные свежевыжатые разбавленные соки - морковный, яблочный, слабозаваренный чай с малиной, настой шиповника добавляется водно-электролитные растворы (Регидрон и пр).
- Проветривание, ежедневная влажная уборка, использование увлажнителей воздуха - облегчают состояние малыша, а любовь и забота родителей творит чудеса.
- Никакие общеукрепляющие (синтетические витамины), антигистаминные, иммуномодулирующие средства не применяются, поскольку часто приводят к побочным эффектам и не улучшают течение и исход пневмонии.
Прием антибиотиков при пневмонии у ребенка (неосложненная) обычно не превышает 7 дней (макролиды 5 дней), и если соблюдать постельный режим, выполнять все рекомендации врача, при отсутствии осложнений, ребенок быстро выздоравливает, но в течение месяца еще будут наблюдаться остаточные явления в виде кашля, незначительной слабости. При атипичной пневмонии лечение может затянуться.
При лечении антибиотиками в организме нарушается микрофлора кишечника, поэтому врач назначает пробиотики - РиоФлора Иммуно, Аципол, Бифиформ, Бифидумбактерин, Нормобакт, Лактобактерин (см. Аналоги Линекса - список всех препаратов пробиотиков). Для вывода токсинов после окончания терапии врач может назначить сорбенты, такие как Полисорб, Энтеросгель, Фильтрум.
При эффективности лечения на общий режим и прогулки можно переводить ребенка с 6-10-го дня болезни, закаливание возобновлять через 2-3 недели. При нетяжелом течении пневмонии большие физические нагрузки (спорт) разрешены спустя 6 недель, при осложненной спустя 12 недель.
zdravotvet.ru
Пневмония у детей - симптомы, лечение, первые признаки, профилактика
Пневмония у детей – это комплекс сугубо инфекционно-воспалительных патогенетических процессов, которые локализуются в легочной паренхиме, возникающих как следствие активизации в детском организме возбудителей, обладающих хотя бы минимальной степенью патогенности по отношению к человеку.
Согласно последним данным специалистов – эпидемиологов всемирной известности, показатели летальности среди детского населения от такого патологического состояния как «острая пневмония у детей» составляет до 15% среди возрастной группы до пяти лет. Еще одной патогномоничной особенностью данной патологии является ее полиэтиологичность, то есть в качестве провокаторных механизмов в ее формировании могут и выступают различные этиологические факторы с некоторым перераспределением в зависимости от возрастной категории. Если рассматривать возможные способы влияния на процесс распространения пневмонии среди детей, то следует отметить эффективность иммунизации и нормализации экологического окружения ребенка в качестве профилактических мероприятий.
Конечно, самым эффективным способом терапии считается тот, при котором показаны антибиотики при пневмонии у детей, хотя при вирусной или грибковой природе заболевания они носят скорей профилактический характер, и действие их направлено в этой ситуации на предупреждение развития осложненных форм заболевания.
Очаговая пневмония у детей характеризуется повсеместным распространением с максимальной концентрацией заболеваемости в южноазиатских и африканских регионах. Несмотря на то, что основополагающим залогом успешного выздоровления от такой патологии как пневмония у детей считается адекватная антибиотикотерапия, немаловажное значение имеет также применение неспецифических терапевтических мероприятий в виде соблюдения режима питания, а также проведения физиотерапевтических мероприятий.
Среди диагностических маркеров, позволяющих на раннем сроке установить диагноз «пневмония у новорожденного ребенка и лиц старшей возрастной категории» следует отметить синдром дыхательных расстройств, а также инфильтрации легочной паренхимы, визуализируемой при проведении рентгеноскопии. Проведение лучевого обследования ребенка на ранней стадии обращения за консультативной помощью считается «золотым стандартом» в диагностике такой специфической патологии как острая пневмония у детей.
Несомненно, при наличии положительных результатов такого лабораторного теста как антибиотикограмма, эффективность от применяемого лечения пневмонии у детей будет максимальная, однако, данный метод требует продолжительного времени, а лечение ребенка необходимо начинать в экстренных условиях. На практике большей эффективностью в медикаментозной коррекции пневмонии у детей обладает так называемая эмпирическая антибиотикотерапия, при которой в основу выбора препарата положена оценка тяжести состояния, возраста и локализации проживания ребенка, отсутствие у него сопутствующей какой-либо соматической патологии.
Причины пневмонии у детей
Если рассматривать вопрос этиопатогенетических механизмов развития какой-либо клинической формы пневмонии у детей, то следует заметить, что в приоритете ситуаций возбудители относятся к особям, вегетирующим в дыхательном тракте, а идентификация их в мокроте пациента не всегда должна расцениваться как провокаторный механизм развития инфильтрации в легких. В этом отношении большей информативностью обладает так называемый полуколичественный метод посева мокроты, с помощью которого определяется основной тип возбудителя, как главный этиологический фактор, без которого недопустимо развитие пневмонии у ребенка. В практической деятельности педиатра и пульмонолога чаще всего прибегают к определению типа возбудителя пневмонической инфильтрации у детей, основанного на анализе патогномоничной клинической симптоматики и отнесения к какой-либо возрастной группе.
Наибольшую атипичность в отношении этиопатогенеза развития представляет пневмония у новорожденного ребенка, провокаторами которой в большинстве являются хламидии и пневмоцисты, которые относятся к категории перинатальных инфекций. Вирусное происхождение пневмонии у детей наблюдается менее чем в 12% случаев, хотя педиатрами достаточно часто регистрируются случае развития бактериальной пневмонии в качестве осложнения гриппа.
В возрастном диапазоне от одного до шести лет преобладают случаи заболеваемости пневмонией, спровоцированной специфическим возбудителем пневмококком, в то время как атипичные клинические формы заболевания, спровоцированного M. Pneumoniae регистрируются крайне редко. В старшей детской возрастной категории также превалирует пневмококковая этиология пневмонии, хотя не редкими случаями являются и заболевания, спровоцированные пиогенным стрептококком, хламидиями и микоплазмами, обладающими тропностью и патогенностью в отношении легочной паренхимы.
Патогенез развития бактериальной пневмонии у ребенка на фоне вирусного повреждения дыхательного тракта чаще всего развивается в младшем возрасте, что обусловлено низкой степенью адаптации иммунологических возможностей детского организма. Изолированная вирусная очаговая пневмония у детей представляется возможной не более чем в 25% случаев от общего числа заболевших. В эпоху бурного внедрения метода кондиционирования воздуха с помощью сплит-систем все чаще среди детского населения стали проявляться признаки заболевания легионеллезной пневмонией.
Обособленно в отношении этиопатогенетических механизмов развития стоит внутрибольничная форма пневмонии у детей, которая провоцируется широким спектром возбудителей, отличающихся повышенной резистентностью к большинству антибактериальных средств. Если рассматривать спектр возможных возбудителей внутрибольничной пневмонии у детей, то следует отметить превалирование стафилококковой, клебсиеллезной, псевдомонадной флоры. При появлении маркеров пневмонии у ребенка, находящегося на терапии в реанимационной палате с применением ИВЛ, следует в первую очередь подразумевать активизацию собственной флоры ребенка, которая приобретает в этой ситуации патогенные свойства. Когда пневмония развивается позднее третьих суток от ИВЛ, устанавливается внутрибольничная природа заболевания.
Первые признаки пневмонии у ребенка
В целом клинический симптомокомплекс пневмонии в детской возрастной группе имеет некоторые патогномоничные особенности, поэтому уже с первых суток заболевания опытный педиатр или наблюдательная мама может заподозрить данную патологию у ребенка. Так, первоначальным клиническим маркером пневмонии у детей считается повышение пиретической реакции тела до фебрильной отметки, которая носит продолжительный прогрессирующий характер и плохо поддается коррекции при использовании стандартных антипиретических средств. Повышенная пиретическая реакция при пневмонии у детей сопровождается появлением первичных признаков общеинтоксикационного синдрома в виде прогрессирующей слабости, гипергидроза и анорексии. В отдельных ситуациях может наблюдаться полное отсутствие интоксикационных проявлений при пневмонии у детей, что обусловлено несовершенной системой терморегуляции и деятельности иммунного аппарата.
Еще одним первичным клиническим маркером пневмонии у детей является тахипноэ и инспираторная одышка. Для облегчения состояния больной малыш принимает позицию «лежа на боку». Нарастающие дыхательные расстройства при формировании пневмонии у новорожденных сопровождаются появлением втяжения кожи в межреберьях при дыхательных движениях, а также асимметричности грудной клетки. Нарушение ритмичности и глубины дыхательных движений при развитии пневмонии относятся к ранним патогномоничным клиническим маркерам, поэтому их обнаружение должно послужить причиной для дальнейшего обследования ребенка на предмет установления верного диагноза.
При микоплазменной и хламидиозной природе пневмонии у детей первичные клинические признаки не обладают высокой патогномоничностью и заключаются в появлении респираторных нарушений в виде риносинусита, сухого кашля и умеренно-выраженного дискомфорта в горле. И только появление симптомов интоксикационного характера в виде повышения пиретической реакции и недомогания должны натолкнуть на идею о развитии у ребенка пневмонического инфильтрата в легких.
Не во всех ситуациях первичным признаком пневмонии у ребенка может быть кашель. Изначально ребенка беспокоит неспецифическое умеренно-выраженное першение в зеве, а сухой изнурительный кашель появляется не ранее двух суток от дебюта заболевания.
Немаловажными ранними клиническими признаками пневмонии у детей является изменение их поведения, которые заключаются в чрезмерной капризности и плаксивости, вялости и нарушении ночного сна. Особенностями раннего течения пневмонии у грудных детей считается то, что в активный клинический период часто отмечается полный отказ от приема грудного молока, что является крайне неблагоприятным прогностическим маркером.
Симптомы пневмонии у детей
Когда развитию пневмонии у ребенка способствует чрезмерная патогенная активность возбудителя одновременно со снижением деятельности иммунного аппарата ребенка, наблюдается развитие активного ярко-выраженного клинического симптомокомплекса, который отличается высокой специфичностью и некоторой стадийностью. Даже, когда у родителей ребенка нет сомнений по поводу развития данной патологии, не стоит самостоятельно применять антибиотики при пневмонии у детей или другие виды медикаментозной коррекции, а следует скорей обратиться за консультацией к специалисту — педиатру.
Необходимо разобрать отдельные ситуации, которые должны явиться поводом для дальнейшего обследования ребенка на предмет развития пневмонии. Так, когда на фоне обычного течения острой респираторной инфекции и особенно гриппа и относительной нормализации состояния ребенка, отмечается немотивированная пиретическая реакция организма и нарастание интоксикационных проявлений, следует подозревать развитие инфильтративных изменений в легких. Когда у ребенка продолжительное время не купируются признаки интоксикации и отмечается нарастание вялости, капризности, полный отказ от приема пищи, сочетающиеся с появлением надсадного изнуряющего кашля.
Не следует исключать пневмонию у ребенка даже в том случае, когда не выражена пиретическая реакция организма, однако, имеются признаки нарушений респираторного характера в виде нарастающей одышки. Не стоит забывать о нормальных значениях дыхательных движений, которые могут значительно коррелировать в зависимости от возраста. Оценку частоты дыхательных движений необходимо проводить в спокойной обстановке или в период сна. Ситуация, при которой на фоне частого приема стандартных антипиретических средств, отмечается продолжительное повышение температуры тела, практически в 80% случаев обусловлена развитием пневмонии.
Самыми патогномоничными клиническими проявлениями пневмонии у детей новорожденного возраста является немотивированная капризность, плачь и полный отказ от грудного вскармливания. Даже при полном отсутствии пиретической реакции следует провести дополнительное инструментальное и лабораторное обследование ребенка. Для детей грудного возраста при пневмонии характерно появление ярко-выраженной интоксикационной симптоматики в виде жидкого стула и рвоты. Характерным клиническим маркером пневмонии у детей различного возраста является кашель, приступы которого сопровождаются развитием болевых ощущений в межреберьях и выделением мокроты гнойного характера. Нарастание респираторных нарушений провоцирует появление признаков гипоксии, проявляющейся цианозом носогубного треугольника, что более характерно для грудных детей.
Пневмония у детей без температуры
Случаи атипичного течения пневмонии у детей, среди которых лидирующие позиции занимает развитие пневмонической инфильтрации без температурной реакции, относятся к труднодиагностируемым состояниям в педиатрии. Такая ситуация становится возможной при развитии ограниченного воспалительно-инфильтративного процесса, ограниченного отдельным сегментом легкого, именуемая как «очаговая пневмония». При данной патологии у ребенка полностью могут отсутствовать не только пиретическая реакция, но и кашель.
Развитию атипичной пневмонии без повышения температуры у детей способствует нарушение функции иммунного аппарата ребенка, которое может иметь как врожденный, так и приобретенный генез. Угнетению деятельности иммунного аппарата способствует бесконтрольное применение родителями средств антибактериального профиля, что в последнее время наблюдается педиатрами все чаще. Развитие атипичного течения пневмонии у ребенка представляет собой не только труднодиагностируемую патологию, но и высокий риск развития осложнений, которые могут привести даже к летальному исходу.
В случае, когда накануне развития пневмонии ребенком принимался какой-либо антибактериальный препарат, отмечается сбой в работе иммунной системы, заключающийся в чрезмерной выработке иммунноглобулинов против действующего вещества, что клинически проявляется отсутствием интоксикационных проявлений на фоне продолжающегося формирования пневмонического инфильтрата. К факторам, способствующим постепенному снижение функции иммунного аппарата ребенка также следует отнести постоянное присутствие воспалительно-инфекционного очага в организме, в роли которого может выступать кариозноизмененный зуб или инфильтрированные аденоиды.
Определенную опасность в отношении развития стертой или атипичной симптоматики пневмонии у детей, при которой отсутствуют интоксикационные проявления или кашель, представляет прием противокашлевых лекарственных средств, которые способствуют исчезновению кашлевого рефлекса и нарушению естественного процесса очищения дыхательного тракта от патогенных возбудителей. Большая концентрация возбудителей беспрепятственно продвигается в дистальные отделы дыхательного тракта, где формируется очаг пневмонической инфильтрации.
Несмотря на полное отсутствие температурной реакции при пневмонии у детей, а также стертое течение других клинических маркеров заболевания, достоверный диагноз можно верифицировать на основании оценки объективных данных в виде наличия бледности кожных покровов с румянцем на щеках и цианоза носогубного треугольника, прерывистого поверхностного дыхания и дистанционных хрипов, нарастания респираторных нарушений при выполнении минимальной физической активности, а также частого присоединения гемодинамических нарушений.
Диагностика пневмонии у детей
Среди разнообразных клинических симптомов, наблюдающихся при формировании пневмонии у детей, наибольшее диагностическую значимость имеет интоксикационный симптомокомплекс, респираторные проявления в виде кашля и постоянной инспираторной одышки. Первоначальной диагностической задачей лечащего специалиста, наблюдающего ребенка с подозрением на развитие пневмонии, является анализ степени выраженности того или иного клинического симптомокомплекса. Так, к косвенным клиническим признакам, свидетельствующим в пользу пневмонии относится выявление нарушения ритмичности и глубины дыхательных движений, локальное притупление перкуторного звука над зоной предполагаемой инфильтрации, а также появление влажных хрипов на стадии развернутой клинической симптоматики.
Затем педиатр должен провести дифференциацию имеющихся у ребенка клинических проявлений с таковыми, которые могут формироваться при других заболеваниях респираторного тракта, например, бронхите. Патогномоничным проявлением в этой ситуации является одышка и тахипноэ, которые возникают даже при ограниченном поражении легочной паренхимы, не превышающем пределы одного сегмента. Отличительным признаком одышки при пневмонии является ее инспираторный характер, в то время как для бронхита с обструкцией у детей наблюдается экспираторный тип одышки.
Не во всех ситуациях развития пневмонии наблюдаются характерные везикальные данные в виде укорочения перкуторного звука и аускультации влажных хрипов, что является труднодиагностируемой задачей. Выслушивание сухих хрипов диффузного характера с обеих сторон больше свидетельствуют в пользу развития острого бронхита у ребенка, однако, полностью не исключают наличие у него сопутствующей инфильтрации легочной паренхимы. Общепринятый алгоритм клиническо-инструментальной диагностики пневмонии у детей позволяет понизить показатель гипердиагностики в педиатрической практике, а также снизить лучевую нагрузку на детское население.
Кроме вышеперечисленных клинических диагностических алгоритмов в верификации пневмонии у детей немаловажное значение имеет оценка изменений лабораторных маркеров. Так, практически в 50% случаев в первые несколько суток от начала формирования пневмонического инфильтрата в крови пациента наблюдается некоторое повышение концентрации лейкоцитарных клеток преимущественно за счет нейтрофильной фракции. И вместе с тем, отсутствие лейкоцитоза не исключает возможность наличия пневмонии, что часто наблюдается при микоплазменном и стафилакокковом генезе заболевания. Обнаружение в лабораторном анализе крови абсолютного лейкоцитоза превышающего показатель 15•109/л практически в 90% случаев является абсолютным маркером пневмонии у детей, особенно в сочетании со значительным повышением показателя СОЭ. Косвенными лабораторными маркерами пневмонии у детей считаются повышение С-реактивного белка выше отметки 30 мг/л на фоне увеличения показателя прокальцитонина более 2 нг/мл, которые свидетельствуют в пользу бактериальной природы пневмонии.
Лечение пневмонии у детей
С первых часов от верификации диагноза назначается стартовая схема антибактериальной коррекции, эффективность которой необходимо оценивать в первые полтора суток от ее применения. При сверхтяжелом течении клинического симптомокомплекса и недостаточной эффективности от применения одного антибактериального препарата, медикаментозная схема лечения подкрепляется назначением второго антибиотика другой фармакологической категории.
Некоторые педиатры считают, что неосложненное течение пневмонии у детей можно лечить пероральным способом приема антибактериальных средств, хотя зачастую такой способ приема не сопровождается развитием должного фармакологического эффекта. В младшей возрастной категории предпочтительно использовать препараты пенициллиновой категории, оказывающие ингибирующее фармакологическое влияние на пневмококковую и гемофильную флору, что обусловлено преимущественным распространением этих видов возбудителей в качестве провокаторов пневмонической инфильтрации. В более старшей возрастной категории в качестве главных провокаторных факторов в развитии пневмонии выступает кокковая флора, поэтому золотым стандартом лечебной коррекции этих пациентов считается назначение антибактериальных средств цефалоспориновой категории.
Атипичные варианты течения пневмонии у детей подлежат коррекции с применением препаратов категории макролидов, благодаря их способности оказывать ингибирующее влияние на различные типы возбудителей и отсутствии развития аллергической реакции, что имеет значение в ежедневной педиатрической практике. Использование макролидов с целью лечения детей, страдающих пневмонией, должно быть обоснованным, потому что данная категория средств может провоцировать развитие антибиотикоустойчивости возбудителей, затрудняющей дальнейшую терапию.
Одним важным моментом в определении схемы медикаментозного лечения пневмонии у детей является подбор эффективной и одновременно минимально опасной для ребенка дозировки действующего антибактериального вещества. С целью предотвращения развития антибиотикоустойчивости пневмококка, лечение пневмонии у детей пенициллином должно проводиться с поддержанием среднесуточной расчетной дозы препарата 100 мг на кг веса пациента. В таком случае в организме ребенка создается накопление такой концентрации действующего вещества, которая позволяет полностью ингибировать даже тех возбудителей, которые проявляют признаки антибиотикоустойчивости.
Положительным считается эффект от применения антибактериального фармакологического препарата при пневмонии у детей в той ситуации, когда на вторые сутки заболевания отмечается стойкое снижение пиретической реакции организма, уменьшаются признаки эндогенной интоксикации. Необходимо учитывать, что исчезновение скиалогической картины пневмонии у детей может запаздывать по сравнению с исчезновением клинико-лабораторных маркеров, поэтому заключение рентгенолога не должно учитываться при анализе продолжительности антибактериальной терапии.
Профилактика пневмонии у ребенка
Большинство специалистов педиатрического профиля едины во мнении, что можно добиться значительного снижения детской смертности благодаря внедрению эффективных алгоритмов профилактического профиля, предупреждающих развитие той или иной формы пневмонии. В мировую педиатрическую практику в настоящее время активно внедрены процессы плановой профилактической иммунизации против гемофильной палочки и пневмококка, которые являются самыми распространенными возбудителями пневмонии среди детей.
Если рассматривать вопросы неспецифической профилактики распространения пневмонии и эндогенной активизации возбудителей данной патологии, то следует отметить высокую роль повышения естественной иммунологической защиты детского организма методом коррекции пищевого поведения в семье, внедрения систематических закаливающих процедур, а также пропаганду грудного вскармливания максимально продолжительного времени. Согласно научным исследованиям, сохранение грудного вскармливания и увеличение его частоты при пневмонии у грудного ребенка способствует сокращению активного клинического периода заболевания и ускорению процессов рассасывания пневмонической инфильтрации, что можно расценивать как эффективный способ профилактики.
Неблагоприятным в отношении развития и распространения среди детского населения фактором является загрязнение воздуха, поэтому усилия специалистов экологов должны направляться на внедрение экологически безопасного вида оборудования, а также соблюдение постоянного контроля за концентрацией вредных веществ. В группе врожденно ВИЧ-инфицированных детей в качестве профилактических мероприятий допускается и рекомендуется проведение ежегодного курса антибиотикопрофилактики с применением Котримоксазола.
Еще одним вариантом профилактики развития антибиотикоустойчивых и атипичных клинических форм пневмонии у детей следует рассматривать запрет на продажу антибактериальных средств без назначения педиатра. В странах с неблагоприятной эпидемиологической обстановкой в отношении распространенности и летальности детей от пневмонии разработаны государственные профилактические программы ВОЗ, подразумевающие повсеместную вакцинацию и бесплатное лечение детей с острыми респираторными заболеваниями, которые зачастую осложняются бактериальной пневмонией.
Пневмония у детей – какой врач поможет? При наличии или подозрении на развитие у ребенка пневмонии следует незамедлительно обратиться за консультацией к таким врачам как педиатр, инфекционист.
vlanamed.com
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа