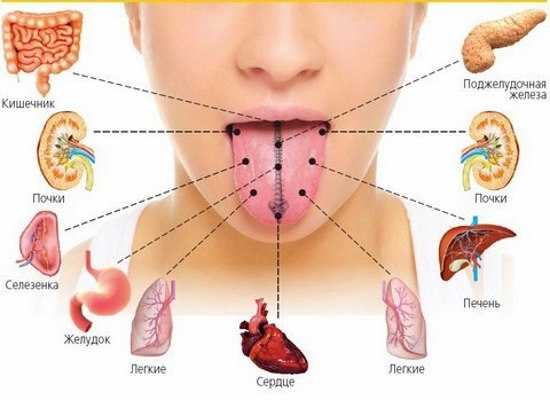
Патогенетическая связь: щитовидная железа и желчнокаменная болезнь. Ттг повышен после удаления желчного пузыря
щитовидная железа и желчнокаменная болезнь
С целью исследования патогенетической связи между патологией щитовидной железы и желчнокаменной болезнью (ЖКБ) изучены содержание тиреотропного гормона, трийодтиронина, тироксина, концентрация белков и их фракций, уровень кальция и холестерина в крови, проведены рефлексометрия и дуоденальное зондирование, а также проведены морфологические исследования тканей щитовидной железы и желчного пузыря. Результаты исследований свидетельствовали о наличии между этими заболеваниями определенной патогенетической связи. За последние 25 лет в клинике оперированы 137 пациентов с сочетанием патологии щитовидной железы и ЖКБ. У 132 (96,3%) больных ЖКБ развивалась на фоне заболеваний щитовидной железы, сопровождавшихся гипо- и эутиреозом. При наличии такого сочетания авторы считают необходимым выполнять хирургические вмешательства ассистированного характера. При ассистированных операциях по поводу патологии щитовидной железы и ЖКБ хирургические вмешательства на внепеченочных желчных путях целесообразно производить малоинвазивным способом с использованием предложенных авторами оригинальных хирургических инструментов.
Ведущая роль в эндокринной системе принадлежит щитовидной железе. Известно, что частота тиреопатий в общей популяции превышает 10%. При анализе клинического материала также было отмечено, что весьма часто ЖКБ сочетается с заболеваниями щитовидной железы.
Материал и методы
С января 1976 г. по декабрь 2000 г. в клинике факультетской хирургии им. акад. С.Р. Миротворцева Саратовского государственного медицинского университета под наблюдением находились 137 пациентов, оперированных по поводу сочетанной тиреоидной и билиарной патологии. Подавляющее большинство – 134 (97,8%) больных составили лица женского пола. Средний возраст пациентов (52,2±6,2 года) соответствовал периоду выраженных эндокринных нарушений в организме, связанных с климаксом.
Для выявления тиреоидной патологии исследователями был разработан и применялся трехэтапный лечебно-диагностический алгоритм.
На первом этапе для выявления характера тиреопатии проводится клиническое обследование, которое дополняется ультразвуковым исследованием и тонкоигольной аспирационной биопсией щитовидной железы.
На втором этапе при подозрении на рак щитовидной железы выполняется трепан-биопсия для верификации морфологической формы рака и уточнения объема операции, а при доброкачественном процессе исследуется гормональный профиль и определяются показания к хирургическому вмешательству, к которым относятся узловые образования щитовидной железы, включая узловые формы хронического аутоиммунного тиреоидита и узлы, подозрительные на рак и/или сдавление органов шеи. При доброкачественном процессе проводится медикаментозное лечение, в том числе пункционными способами.
На третьем этапе проводятся интраоперационное исследование оставляемой ткани щитовидной железы и послеоперационное гистологическое изучение удаленной ткани с последующим наблюдением за больным; последнее проводится и при медикаментозном лечении патологии щитовидной железы.
При выполнении тонкоигольной аспирационной биопсии щитовидной железы для увеличения объема забираемой ткани с целью повышения точности и качества исследования исследователи применяют биопсийную иглу оригинальной конструкции, в дистальном отделе которой, кроме торцевого скошенного отверстия, имеется также боковая спиралевидная щель с остро заточенным нижним краем.
Для оценки функциональной активности щитовидной железы у пациентов с тиреопатиями и холелитиазом определяли содержание тиреотропного гормона, трийодтиронина, тироксина, концентрацию белков и их фракций, уровень кальция и холестерина в крови, у всех больных проводили рефлексометрию и дуоденальное зондирование. Группу сравнения составили 54 пациента с ЖКБ без тиреоидной патологии, у которых исследовались аналогичные показатели.
С целью выявления патогенетической связи между ЖКБ и патологией щитовидной железы у 27 больных было проведено морфологическое исследование ткани щитовидной железы и желчного пузыря.
Для определения травматичности различных хирургических вмешательств на внепеченочных желчных путях проводили математический анализ ритма сердца с определением модифицированного показателя активности регуляторных систем.
Результаты и обсуждение
Выявленные изменения функции щитовидной железы у больных ЖКБ были тщательно проанализированы.
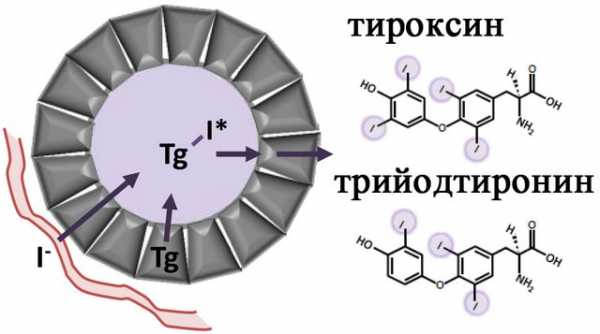
При исследовании уровня гормонов, определяющих функциональную активность щитовидной железы, у больных ЖКБ с тиреоидной патологией средняя концентрация тиреотропного гормона составила 11,7±1,8 МКЕ/л, трийодтиронина – 0,98±0,12 нмоль/л, тироксина – 65,3±6,4 нмоль/л, что указывало на наличие у пациентов гипотиреоза. У некоторых пациентов был выявлен скрытый гипотиреоз, характеризующийся повышением уровня тиреотропного гормона при нормальном содержании трийодтиронина и тироксина.
Результаты исследования белковообразовательной функции печени свидетельствовали о наличии при нормальном общем уровне протеинов крови (70,6±8,0 г/л) умеренных изменений в содержании белковых фракций. Диспротеинемия выражалась в гипоальбуминемии (до 53,2±5,2%) и гиперглобулинемии за счет повышения уровня α-глобулинов, которые связывают с тиреоглобулином, до 11,3±0,7%, и р-глобулинов, характеризующих липидный обмен, до 12,4±0,4%.
При изучении показателей минерального обмена у больных ЖКБ с тиреоидной патологией отмечена гиперкальциемия до 2,87±0,17 ммоль/л. Уровень холестерина у пациентов основной группы оказался повышенным до 7,1±0,5 ммоль/л.
Кроме того, у больных с холелитиазом и патологией щитовидной железы время ахиллова рефлекса оказалось увеличенным до 319+21 мс, что является признаком гипотиреоза.
При дуоденальном зондировании в порциях В и С у 92% больных ЖКБ с тиреопатиями выявлялись кристаллы холестерина, билирубината кальция и жирных кислот, что говорит о потере коллоидной стабильности желчи, а также микролиты.
Длительно существующий нетоксический зоб, основными причинами которого в большинстве случаев являются хронический аутоиммунный тиреоидит и рак щитовидной железы, сопровождается угнетением функции щитовидной железы. Гипофункция последней, в свою очередь, ведет к гиперхолестеринемии, гиперкальциемии и развитию дискинезии желчных путей по гипокинетическому типу. Эти факторы способствуют развитию и поддержанию застойных и воспалительных процессов в стенке желчного пузыря и камнеобразованию в его просвете.
При морфологических исследованиях ткани щитовидной железы у пациентов с ЖКБ и наличием хронического аутоиммунного тиреоидита выявлены очаговые и диффузные инфильтраты, состоящие из лимфоидных элементов, без распространения инфильтрации за пределы органа. Разрастающаяся лимфоидная ткань вытесняет паренхиму щитовидной железы, место которой со временем занимает соединительная ткань. Необходимо подчеркнуть, что дистрофические изменения в щитовидной железе при хроническом аутоиммунном тиреоидите имеют крайнюю степень выраженности, что позволяет говорить о наличии паранекротических изменений в ее ткани, которые, несомненно, приводят к угнетению функции щитовидной железы и развитию гипотиреоза.

Изменения в желчном пузыре у этих больных характеризуются атрофией слизистой с повышенной десквамацией эпителия. Наблюдается пропитывание фибрином внутренней поверхности стенки желчного пузыря с его последующей организацией, замещением элементами соединительной ткани и образованием псевдокист.
В дальнейшем внутренняя поверхность стенки желчного пузыря у больных ЖКБ с хроническим аутоиммунным тиреоидитом по существу состоит только из соединительной ткани. Регенерация слизистой на этом участке крайне затруднена, а порой и невозможна, так как подслизистый слой также поражен склеротическим процессом. Описанные изменения, по нашему мнению, являются причиной гипокинезии желчного пузыря, поддерживают воспаление в его стенке, нарушают кинетику выведения желчи и способствуют камнеобразованию.
При гистологическом исследовании ткани щитовидной железы у больных ЖКБ с раком щитовидной железы на фоне классической картины опухолевого роста обнаружены весьма пестрые гемодинамические изменения – полнокровие, секвестрация кровотока и образование флотирующих сгустков фибрина. Такие структурные нарушения паренхимы щитовидной железы клинически проявляются гипотиреозом.
Изменения билиарной системы у этих больных характеризуются пролиферативными процессами в стенке желчного пузыря. В слизистой выявляются папиллярные выросты, покрытые подушкообразными элементами пролиферирующего эпителия. В отдельных случаях наблюдается отшнуровка этих элементов, которые, попадая в полость желчного пузыря, могут являться центрами кристаллизации для образования в дальнейшем конкрементов.
Полученные данные доказывают существование патогенетической связи между заболеваниями щитовидной железы и ЖКБ.
Исходя из сказанного, исследователи считают, что при наличии ЖКБ и хирургической патологии щитовидной железы целесообразно сочетать вмешательства на желчевыводящей системе с операциями на железе. Сочетанные операции принято разделять на:
Ассистированные вмешательства осуществляются по поводу патогенетически связанных между собой заболеваний. При этом одна операция помогает другой (англ. Assistance – помощь) в общем излечении пациента от какого-либо патологического состояния. Симультанные вмешательства проводятся по поводу патогенетически не связанных заболеваний. Общим для них является лишь то, что выполняются они одновременно (англ. Simultaneous – одновременный).
Таким образом, описанные операции на щитовидной железе и внепеченочных желчных путях в большинстве случаев носят ассистированный характер, поскольку холелитиаз, по мнению ряда исследователей, служит проявлением тиреоидной патологии. Ассистированные операции устраняют источник патологии – поражение щитовидной железы и его следствие – холелитиаз.
-
диссектор с направителем, позволяющий атравматично выделять тубулярные элементы печеночно-двенадцатиперстной связки;
-
петлевой диссектор, с помощью которого производится субсерозное выделение желчного пузыря из ложа в печени;
-
устройство для наложения лапаростомы, обеспечивающее атравматичное по отношению к тканям передней брюшной стенки и внутренним органам брюшной полости извлечение желчного пузыря и введение дренажа большого диаметра;
-
трехканальный активный дренаж, конструкция которого позволяет проводить адекватное отведение жидкости из зоны оперативного вмешательства.
Травматичность различных хирургических вмешательств на внепеченочных желчных путях у больных ЖКБ с патологией щитовидной железы базируется на данных математического анализа ритма сердца. Изменения модифицированного показателя активности регуляторных систем свидетельствуют о наибольшей травматичности холецистэктомии, выполняемой традиционным способом из верхнего срединного или косого доступа в правом подреберье, гораздо меньшей травматичности лапароскопической холецистэктомии и минимальной – холецистэктомия из малого доступа. Последний факт можно объяснить тем, что лапароскопическая холецистэктомия выполняется в условиях напряженного карбоксиперитонеума, в результате чего возникают определенные нарушения работы сердечно-сосудистой и дыхательной систем, в то время как холецистэктомия из малого доступа лишена подобных недостатков.
Из 137 пациентов с ЖКБ и тиреоидной патологией у 63 (46,0%) при операциях на желчевыводящей системе применялись малоинвазивные методики, а у 74 (54,0%) – традиционные способы оперативных вмешательств. При выполнении малоинвазивных вмешательств послеоперационный период протекал относительно благоприятно и длился 6,1±0,9 сут. Осложнения возникли лишь у 2 (3,2%) больных. Случаев летального исхода не было. В то же время при использовании традиционной техники оперативного вмешательства на внепеченочных желчных путях послеоперационный период был вдвое продолжительнее – 12,3±1,7 сут. Осложнения при этом способе оперативного вмешательства зарегистрированы у 16 (21,6%) пациентов, умерли 4 (5,4%) больных.
При наличии холедохолитиаза и механической желтухи, что имело место у 14 (10,2%) больных, применялись дооперационная эндоскопическая ретроградная панкреатохолангиография с папиллосфинктеротомией, а также интраоперационная холедохоскопия с литотрипсией.
Выводы
-
Между патологией щитовидной железы и ЖКБ в большинстве случаев существует определенная патогенетическая связь.
-
При патологии щитовидной железы ЖКБ чаще развивается на фоне гипо- и эутиреоза (хронический аутоиммунный тиреоидит, рак щитовидной железы).
-
При хроническом аутоиммунном тиреоидите в стенке желчного пузыря происходят атрофические, а при раке щитовидной железы – пролиферативные процессы, что способствует камнеобразованию.
-
При сочетанной патологии щитовидной железы и ЖКБ операции должны носить ассистированный характер.
-
При выполнении ассистированных операций по поводу патологии щитовидной железы и ЖКБ хирургические вмешательства на внепеченочных желчных путях целесообразно выполнять малоинвазивным способом, что позволяет значительно снизить операционную травму и достичь хороших функциональных и косметических результатов.
doctoroff.ru
Причины повышения ТТГ. Симптомы и лечение

Тиреотропный гормон или ТТГ – это гормон, который регулирует головной мозг и управляет работой щитовидной железы человека.
Общеизвестный факт: щитовидка – основной орган эндокринной системы. Его работа влияет на все системы и функции человеческого организма. Поэтому когда возникают проблемы с щитовидной железой, могут появится и другие недуги и даже букет заболеваний. Одной из причин нарушения деятельности щитовидной железы, может стать повышение тиреотропного гормона. Очень важно контролировать уровень гормонов беременным женщинам, именно при беременности зачастую уровень данного гормона повышен. Причина одна – организм не справляется с увеличившейся нагрузкой.
Итак, у вас повышен ТТГ– самый верный способ предотвратить недуг – незамедлительно обратиться к врачу. Но для этого и самим следует убедиться, а повышен ли он на самом деле?
Симптомы ТТГ:1. Слабость и быстрая утомляемость2. Апатичное состояние3. Частая тошнота4. Отсутствие аппетита, либо напротив повышенная потребность в еде5. Нарушение сна6. Отечность ног и лица, бледная кожа7. Непрекращающиеся запоры
Если все перечисленные симптомы присущи вашему состоянию, то не задумываясь спешите к эндокринологу.
Выясним же причины повышения ТТГ. Повышение тиреотропного гормона характерно следующим заболеваниям:1. Удаление желчного пузыря2. Тяжелый гестоз3. Опухоль гипофиза4. Потребление йода в больших количествах5. Нарушенная функция надпочечников6. Интоксикация во время отравления свинцом7. Нерегулируемая секреция гормонов щитовидки8. Голодовка9. Психические расстройства
Лечение повышенного ТТГ. Для диагностики заболевания, следует сдать анализ крови. Перед сдачей анализа за два дня необходимо отказаться от курения (это касается курильщиков), употребления алкоголя, а также физических нагрузок. Кроме того, сдавать анализ нужно натощак. Расшифровку анализов крови на уровень ТТГ может дать только квалифицированный специалист – врач-эндокринолог. Именно он и назначит вам лечение. Как правило, эндокринологи все больше назначают пациентам препараты, содержащие синтетические вещества, способные восполнить нехватку Т3 и Т4.
Ну, и куда без народной медицины? При лечении повышенного уровня ТТГ можно употреблять всевозможные настойки. Вам на помощь рецепты следующих фитосборов:
1. Зверобой, трава цикория, плоды можжевельника, семена льна.2. Корень левзеи, трава чистотела, ромашка, крушина, корень одуванчика.3. Плоды шиповника, кора дуба, листья смородины, почки березы, корень солодки.4. Корень родиолы розовой, трава хвоща, плоды рябины и можжевельника.
Выбрав один из вариантов фитосбора, берете 2 столовые ложки любого приготовленного Вами рецепта. Заливаете стаканом кипятка. В течении нескольких часов жидкость должна настояться. После того, как она настоится можно процедить. Употреблять за 30 мин до приема пищи. Такое лечение займет два-три месяца.
Так или иначе, не занимайтесь самолечением. Проконсультируйтесь с врачом и только после этого занимайтесь своим здоровьем!
Ленара для health-lifestyle.org
(1146)
Вам также будет интересно:
health-lifestyle.org
Постхолецистэктомический синдром - Гастроэнтерология - Здоровье Mail.Ru
анонимно
Здравствуйте! Помогите, пожалуйста, разобраться с проблемой. Мне 38 лет, рост 179 вес 69 кг.спиртное не употребляю, не курю, регулярные умеренные физические нагрузки. С 1999 года начались приступы как при ЖКБ, но УЗИ показывало что камней в желчном нет. в крови обнаружено повышение билирубина примерно в 2 раза. на основании этих анализов поставлен диагноз синдром Жильбера (никаких дополнительных обследований не проводилось). Приступы повторялись раз в несколько лет, каждый раз я был госпитализирован, но камней не обнаруживали и ставился диагноз дискинезия желчных путей.В 2008 году обнаружено повышение АЛТ и АСТ примерно в 2 раза выше нормы. Анализы на вирусные гепатиты отрицательны (проводились неоднократно).Начал прием гепатопротекторов Эссенциале, Эссливер. периодически АЛТ и АСТ приходили в норму, но затем снова повышались. летом 2012 года после еды начали беспокоить боли в правом подреберье.на УЗИ обнаружен камень в холедохе. МРТ показало наличие множественных конкрементов в желчном и конкремент в холедохе. был прооперирован: лапаротомия, супродуодунальная холедохолитотомия, холецистоэктомия.дренирование холедоха по Керу.После операции и перед выпиской проведена фистулоскопия:желчные протоки не расширены, свободная эвакуация контраста в 12-п. кишку. Через 3 месяца после операции начал чувствовать постоянную усталость, сердцебиение, тошноту, диспепсические расстройства.прием пищи без панкреатина вызывал боль в животе и понос. В крови обнаружили повышение билирубина 28 (норма 20), повышение АЛТ 218 (норма 40) АСТ 110 (норма 40) ГГТП 98 (норма 55).вирусные гепатиты В,С-отрицат.В больнице прокапали ГЕПТРАЛ, билирубин,АЛТ,АСТ пришли в норму, ГГТП остался немного завышен.Диагноз при выписке: ПХЭС,хр.гепатит, хр. панкреатит. Через месяц после выписки,несмотря на постоянный прием эссливер форте и Урсосана, снова утомляемость, слабость. билирубин 33 (норма 20.5) АСТ 58(норма до 36) АЛТ 137 (норма до 36) ЩФ 382 (норма до 306) ГГТП в норме, ТТГ (щитов. железа) в норме. Результаты компьютерной томографии: состояние после холецистэктомии, диффузные изменения поджелудочной железы, печень не увеличена, внутрипеченочные протоки не изменены, холедох не расширен. Местные врачи ничего посоветовать не могут. - Подскажите пожалуйста, что мне делать дальше, какие анализы для выяснения причины повышения показателей, какие принимать препараты чтобы улучшить самочувствие - За 3 месяца до операции принимал в незначительных дозах сывороточный протеин (спорт. питание) и великолепно себя чувствовал. Можно ли мне принимать его сейчас при таких анализах?
health.mail.ru
После удаления желчного пузыря. Питание. Возможные проблемы
Жизнь после удаления желчного пузыря вовсе не заканчивается. Но чтобы она была спокойной и безболезненной, важно сделать выводы и понять, какие неправильные действия привели к потере органа.
Крайне важно наладить правильное пищеварение и защитить печень. Посмотрите как это можно сделать.
Что делать после удаления желчного пузыря. Посмотрите это видео
Изменение пищеварения после удаления желчного пузыря
В норме участие желчного пузыря в нашей жизни таково. Он выполняет в нашем организме роль накопителя для желчи, которая поступая в 12-перстную кишку, активно включается в процесс переваривания пищи. Во-первых, она меняет биохимический состав пищеварительных соков, ликвидирует действие желудочного фермента пепсина, опасного для поджелудочной железы, помогает расщепить жиры, белки, активизирует тонус тонкой кишки, а также выработку слизи, которая защищает стенку кишки от «прилипания» к ней бактерий и белковых токсинов.
Также она способствует выведению избыточных жирорастворимых веществ: холестерина, билирубина и ряд других веществ, которые не могут фильтроваться почками. После связывания желчью, выводится во время посещения туалета 70 % находящегося в жёлчи холестерина (30 % всасывается обратно кишечником), билирубин, а также металлы, стероиды, глутатион.
Теперь подумайте, может ли быть безразлично для пищеварения, что раньше литр желчи выделялся в основном во время приема пищи, а теперь будет течь вольной рекой никак не связанно с приемом пищи, поскольку после удаления желчного пузыря накапливаться желчи больше негде. Выделяется печенью и сразу течет в кишечник!
После операции желчь станет более жидкой и будет поступать в кишечник напрямую из печени, что несколько осложнит работу желудочно-кишечного тракта, если печень работает по-прежнему неправильно и диета не соблюдается. Утрата желчного пузыря не является приятной новостью для организма, так как его способность бороться с микроорганизмами снизится, а «прямое» поступление в кишечник может способствовать раздражению слизистой и стать причиной развития дуоденита.
Удаление желчного пузыря: плюсы или минусы
При существующей опасности закупорки желчных протоков камнями, хроническом воспалении желчного пузыря (холецистите) и при наличии опухолей, иногда приходится делать операцию. В России подход более радикальный. В Европе сам факт наличия камней не является поводом для вмешательства. Однозначные основания таковы:
· частые желчные колики
· нарушение выделения желчи (обтурационная желтуха)
· наличие необратимых изменений в стенке пузыря, при размере камней более 2 см и измененной форме желчного, когда он уже не работает
· прогрессирующие дистрофические изменения в печени, поджелудочной, нарушение пищеварения.
После операции для 50-70% людей наступает период, когда, как кажется, можно есть все что угодно, не боясь тяжести в правом боку и болей. Что многие и делают, закономерно получая жировой гепатоз, обострения панкреатита, зашкаливание холестерина.
Примерно 10-15% после операции и сами не будут нарушать диету, поскольку тяжесть в животе сменилась на другие, не менее неприятные симптомы. Об этом Вы прочтете далее.
Такова правда. Само по себе удаление камней из желчного не делает Вас здоровым. Это подобно как в машине, мы бы просто выключили сигнальную лампочку - «срочно на сервис», и продолжали бы ехать, как ни в чем не бывало.
Разумный подход, учитывая, что после холецитэктомии нужно все равно придерживаться диеты и поддерживать печень натуральными средствами, не доводить до операции.
Как поддерживать пищеварение и нормальную структуру желчи
1. Поддерживать печень и улучшать качество желчи необходимо чтобы избежать последствий в виде рефлюкса, образования внутрипеченочных камней, развития жирового гепатоза. Для этого в «Системе Соколинского» существует Комплекс-актив при камнях в желчном пузыре, к нему в качестве исправления рациона питания добавляются активные волокна «Волокна Реди»
2. Если камней, как таковых нет или уже вынужденно пришлось от них избавиться, то разумно поддерживать правильное пищеварение с помощью растительных волокон «Волокна Реди» , добавляя к ним три раза в год «Лайвер 48», помогающий клеткам печени восстанавливаться.
Постхолецистэктомический синдром: что это?
В большинстве случаев после удаления желчного пузыря состояние пациента улучшается, однако сама по себе операция не устраняет причин нарушения желчеобразования в организме: симптомы, которые ранее имели место, могут еще и усилиться.
Так называемый постхолецистэктомический синдром характерен для 10-15% пациентов, перенесших холецистэктомию, и может быть также вызван дискинезией желчевыводящих путей, спазмом сфинктера Одди.
Изменение нормального баланса микрофлоры в пищеварительном тракте приводит к нарушению двигательной активности кишечника и может вызывать обратный заброс пищи в желудок, что, к сожалению, приводит к развитию гастрита. А снижение противовоспалительных защитных механизмов и раздражающее влияние желчи, которая попадает в «пустой» кишечник провоцирует развитие колита или энтерита.
К проявлениям постхолецистэктомического синдрома относятся рецидивирующие болевые приступы, при этом болевой синдром может быть достаточно сильным. Следующим по распространенности идет диспепсический синдром, которому свойственны вздутие и урчание в животе, тошнота вплоть до рвоты, диарея, отрыжка с горьким привкусом во рту и т.д. Все эти проявления объясняются перестройкой организма работать в новых условиях, нередко сопровождающимися нарушениями всасывания питательных веществ, снижением массы тела, общей слабостью, гиповитаминозом и нарушением усвоения кальция.
Что можно и что нельзя есть после удаления желчного пузыря.
Ваша жизнь сразу изменится, уж в плане пищевых привычек – факт. Не нужно сердиться на эти изменения, может быть, теперь расставшись со своим органом, вы, наконец-то, научитесь больше любить остальные и станете правильно питаться.
Первый день после операции – время особенно бережного отношения к себе: поллитра воды в день, потребляя небольшими глотками и собственно все.
В течение недели после операции можно употреблять только измельченные нежирные сорта мяса или птицы (без кожи), овощные бульоны, каши на воде и легкие кисломолочные продукты. На десерт допустимы печеные яблоки и бананы. Свежие фрукты отменяются, как и все сладкое, мучное, жареное, соленое. Исключается полностью шоколад, крепкий чай и кофе, алкоголь.
Рацион питания после удаления желчного пузыря должен быть сбалансирован белками и углеводами, жиры пока практически отсутствуют.
В течение двух следующих месяцев по-прежнему в чести нежирное мясо и рыба на пару, добавляется возможность в употреблениях сухарей из темного хлеба, яиц, тушеных овощей, фруктовых пюре и свежевыжатых соков, разбавленных водой.
Продукты, которые могут повышать газообразование следует исключить полностью (капуста, бобовые).
На 3-й месяц после операции можно разнообразить свой рацион твердыми сортами сыра, крупами, добавить мед и варенье, белый сушеный хлеб.
Прием пищи должен осуществляться небольшими порциями, желательно 5-6 раз в день.
Рекомендуется исключить из рациона слишком холодные блюда, вызывающие спазмы желчных путей (холодец, мороженое), а также употребление блюд, содержащих продукты, способные вызвать раздражение слизистой: мясные и рыбные бульоны, специи, копченые, соленые и маринованные продукты, сахар и сладости.
Только постоянное соблюдение диеты позволит вам не вспоминать о том времени, когда вы решились на удаление желчного пузыря.
А дальше? А дальше перечень исчерпан. В течение 2-х лет не рекомендуется употреблять кондитерские изделия и шоколад. Про алкоголь, который, даже в малой дозе, может спровоцировать приступ острого панкреатита, можно забыть навсегда.
Ключ к разгадке фразы о полноценной жизни после удаления желчного пузыря найден: правильное питание, причем желательно до удаления желчного пузыря, а уж после – просто жизненная необходимость.
www.pobedi2.ru
Последствия удаления желчного пузыря. Постхолецистэктомический синдром

Дорогие читатели, сегодня мы продолжаем с вами разговор в рубрике Желчный пузырь. Статей на эту тему на блоге немало. Все началось с того, что я поделилась своим опытом, тоже живу без желчного пузыря уже почти 20 лет. А дальше пошли вопросы от читателей. Их так много было, что я попросила врача Евгения Снегиря мне помочь и комментировать на блоге, отвечать на ваши вопросы и дальше поговорить на темы, которые вас беспокоят. Сегодня разговор будет о последствиях удаления желчного пузыря. Передаю слово Евгению Снегирю, врачу с большим опытом работы.
Наиболее часто операция по удалению желчного пузыря приводит к полному выздоровлению больного. Соблюдение диетотерапии в течение первого года после операции позволяет надёжно адаптировать систему пищеварения к изменившимся условиям функционирования, и человек в дальнейшем начинает жить полноценной здоровой жизнью. Однако из любого правила существуют и свои исключения. В послеоперационном периоде в силу ряда причин возможно появление неприятных симптомов, последствий удаления желчного пузыря.
Последствия удаления желчного пузыря. Постхолецистэктомический синдром
Все последствия удаления желчного пузыря объедены в один термин – постхолецистэктомический синдром. Поговорим об этом подробнее. Дадим определение.
Постхолецистэктомический синдром представляет собой группу заболеваний, связанных прямо или косвенно с операцией по удалению желчного пузыря, а так же заболевания, прогрессирующие в результате проведённой операции. Попробуем вместе разобраться в данной проблеме.

Итак, выполнена операция, и больной со светлыми мыслями ожидает прекращения мучивших его до этого симптомов. Однако через некоторое время после операции состояние вновь ухудшается: появляются боли в животе, расстройство стула, вздутие живота, общая слабость, может беспокоить тошнота или рвота, иногда даже вновь возникает желтуха. Часто пациенты жалуются на горечь во рту после удаления желчного пузыря. Больной человек обращается с закономерным вопросом к врачу: «Как же так? Я пришел на операцию, чтобы избавиться от беспокоивших меня проблем, операцию сделали, вырезали желчный пузырь, последствия меня не радуют, проблемы не ушли, у меня вновь та же самая история. Почему же всё так?»
Вопросы все эти понятные и правомочные. Врач своими действиями должен помогать, а не вредить. Однако не всё в его власти. Статистический анализ возникающих после операций проблем показывает, что симптомы, непосредственно связанные с отсутствием в организме основной функции желчного пузыря (резервирование желчи), беспокоят лишь небольшое количество больных.
В основном люди жалуются на проблемы, возникающие в связи с заболеваниями гепатодуоденопанкреатической зоны, т.е. заболевания печени, поджелудочной железы и двенадцатиперстной кишки. Поэтому применяющийся в данное время термин «постхолецистэктомический синдром» многими клиницистами подвергается жёсткой критике, как не отражающий причины и сути страдания больных. Но термин сложился исторически, и все им пользуются для удобства профессионального общения.
Так вот, в наши дни под термином «постхолецистэктомический синдром» в зависимости от клиницистов, употребляющих это понятие, могут объединяться следующие послеоперационные проблемы:
- все патологические изменения, возникающие в организме после удаления желчного пузыря;
- рецидивы печёночной колики вследствие неполноценно произведённой операции, так называемый истинный постхолецистэктомический синдром. При этом в отдельную группу выделяются осложнения, обусловленные ошибками, допущенными во время холецистэктомии и связанные с поражением желчных путей: оставшиеся камни общего желчного и пузырного протоков, посттравматическая рубцовая стриктура общего желчного протока, оставшаяся часть желчного пузыря, патологически изменённая культя пузырного протока, камень пузырного протока, длинный пузырный проток, невринома области рубца и гранулёма инородного тела;
- жалобы больных, связанные с заболеваниями, не распознанными до операции, возникшие в связи с неполноценным обследованием больного, повторным образованием камней.
Постхолецистэктомический синдром. Причины
Поражение внепечёночных желчных путей
По мнению ряда исследователей удаление желчного пузыря приводит к увеличению объёма общего желчного протока. Они выяснили, что при неудалённом желчном пузыре объём общего желчного протока достигает 1,5 мл, через 10 дней после операции он уже равен 3 мл, а через год после операции может достигать целых 15 мл. Увеличение объёма холедоха связано с необходимостью резервирования желчи в отсутствии желчного пузыря.
1. К появлению беспокоящих симптомов могут приводить стриктуры холедоха, которые могут развиваться вследствие травматизации общего желчного протока во время операции или необходимого дренирования в послеоперационном периоде. Клиническими проявлениями подобных проблем будут желтуха и рецидивирующее воспаление желчных путей (холангит). Если просвет общего желчного протока (холедоха) обтурирован не полностью, то тогда на первый план выйдут симптомы застоя желчи (холестаза).
2. Другой причиной сохранения болей после операции могут быть камни в желчных протоках. При этом различают истинное камнеобразование, когда камни после операции образуются вновь, и ложное, когда камни в желчных протоках не были распознаны в ходе операции и просто остались там.
Считается, что наиболее часто встречается ложное (резидуальное) камнеобразование, а вот вновь камни в желчных протоках могут образовываться только при явлениях выраженного застоя в них желчи, связанного с образованием рубцовых изменений в терминальной (конечной) части общего желчного протока. Если проходимость желчных протоков не нарушена, то риск повторного образования камней крайне низок.
3. Причиной развития болей может быть и длинная культя пузырного протока. Её увеличение, как правило, является следствием рубцовых изменений конечной (терминальной) части холедоха. Возникает нарушение оттока желчи и желчная гипертензия, приводящие к удлинению культи. На дне культи могут образовываться невриномы, камни, она может инфицироваться.
4. Редкой причиной болей является киста холедоха. Наиболее часто встречается аневризматическое расширение стенок общего желчного протока, иногда киста может исходить из боковой стенки общего желчного протока в виде дивертикула.
5. Одним из серьёзных осложнений холецистэктомии является холангит – воспаление желчных протоков. Воспаление возникает в связи с восходящим распространением инфекции, которому способствуют явления застоя желчи (холестаза), в связи с нарушением оттока желчи по протокам. Наиболее часто к этой проблеме приводит уже рассмотренный нами стеноз терминального отдела общего желчного протока, множественные камни внепечёночных протоков.

Дисфункция сфинктера Одди
Сфинктер Одди представляет собой гладкую мышцу, расположенную в большом дуоденальном (фатеровом) сосочке, расположенным на внутренней поверхности нисходящей части двенадцатипёрстной кишки. На большом дуоденальном сосочке открываются общий желчный проток и главный проток поджелудочной железы (главный панкреатический проток).
Нарушение работы сфинктера Одди приводят к изменениям в большом дуоденальном сосочке, тем самым нарушается деятельность поджелудочной железы, возникают холангиты или механическая желтуха.
Большинство исследований подтверждают тот факт, что после удаления желчного пузыря временно усиливается тонус сфинктера Одди. Это связано с внезапным устранением рефлекторного влияния желчного пузыря на сфинктер. Такая вот история.
Заболевания печени
Доказано, что холецистэктомия приводит к снижению дистрофических явлений в печени и заметно уменьшает синдром холестаза (застоя желчи) у половины прооперированных больных через 2 года после операции. В первые полгода послеоперационного периода, наоборот, может наблюдаться усиление застоя желчи во внепечёночных желчных протоках, это происходит, как мы уже поняли, за счёт усиления тонуса сфинктера Одди.
Причиной недомогания в послеоперационном периоде может быть сопутствующая тяжёлая дистрофия печени – жировой гепатоз, который выявляется у 42% больных перенесших операцию.
Нарушения пассажа желчи
Вполне понятно, что отсутствие желчного пузыря лишает организм резервуара для сбора желчи. В желчном пузыре желчь концентрировалась в межпищеварительный период и выделялась в двенадцатипёрстную кишку по мере поступления пищи в желудок. После удаления желчного пузыря подобный физиологический механизм пассажа желчи нарушается. При этом по-прежнему сохраняются и нарушения физико-химического состава желчи, приводящие к её повышенной литогенности (способности к камнеобразованию).
Бесконтрольное поступление желчи в кишечник при изменении её физико-химических свойств нарушает всасывание и переваривание липидов, уменьшает способность содержимого двенадцатипёрстной кишки к лизису бактерий, подавляет рост и развитие нормальной микрофлоры кишечника. Повышается бактериальная обсемененность двенадцатипёрстной кишки, что приводит к нарушению метаболизма желчных кислот, приводящее к повреждению продуктами их распада слизистой тонкой и толстой кишки – именно таков механизм развития дуоденита, рефлюкс-гастрита, энтерита и колита.
Заболевания поджелудочной железы
Желчнокаменная болезнь может приводить и к заболеваниям поджелудочной железы.
Статистически доказано, что у 60% больных удаление желчного пузыря приводит к нормализации её функции. Так, к 6 месяцу после операции восстанавливается нормальная секреция трипсина (фермента поджелудочной железы), а через 2 года нормализуются показатели амилазы крови.
Однако длительное и тяжелое течение ЖКБ может приводить к необратимым изменениям в поджелудочной железе, которые уже нельзя будет исправить только лишь одним удалением поражённого желчного пузыря.
Постхолецистэктомический синдром. Симптомы. Клиническая картина.
Клиническая картина как раз и определяется причинными факторами, вызвавшими постхолецистэктомический синдром.
1. Пациенты жалуются на боли в правом подреберье и в верхней половине живота (эпигастрии). Боли могут иррадиировать (отдавать) в спину, правую лопатку. Боль в основном связана с повышением давления в желчевыводящей системе, возникающем при нарушении пассажа желчи по желчным протокам.
2. Может развиться желтуха.
3. Кожный зуд
4. Диспепсические явления (нарушения пищеварения): ощущение горечи во рту, появление тошноты, метеоризма (вздутия живота), неустойчивого стула, запоров, поносов.
Как происходит диагностика постхолецистэктомического синдрома?
При появлении после операции выше описанных жалоб доктор может назначить следующие виды исследований.
1. Лабораторные исследования
Биохимический анализ крови: определение уровня билирубина, щелочной фосфатазы, гаммаглутамилтрансферазы, АСТ, АЛТ, липазы и амилазы. Наиболее информативно выполнять биохимический анализ крови во время болевого приступа или не позднее, чем через 6 часов после его окончания. Так, при дисфункции сфинктера Одди будет отмечаться двукратное повышение уровня печёночных или панкреатических ферментов в указанный промежуток времени.
2. Инструментальные исследования
УЗИ брюшной полости, магнитно-резонансная холангиография, эндоскопическое ультразвуковое исследование. «Золотым стандартом» диагностики постхолецистэктомического синдрома является эндоскопическая ретроградная холангиопанкреатография и манометрия сфинктера Одди.

ДИЕТА ПОСЛЕ УДАЛЕНИЯ ЖЕЛЧНОГО ПУЗЫРЯ
Как жить полноценной жизнью без желчного пузыря
Узнать больше ...
Постхолецистэктомический синдром. Лечение.
Итак, диагноз поставлен. Что же делать дальше?
А дальше будет необходимо устранить структурные и функциональные изменения внутренних органов, приведшие к развитию синдрома.
I. Постхолецистэктомический синдром. Диета. Начинаем с диеты. Назначается диета № 5, принципы которой изложены в статье диетическое питание после удаления желчного пузыря.
II. Медикаментозная терапия.
Какие лекарства принимать после удаления желчного пузыря? Сразу же отметим, для того чтобы помочь больному человеку при постхолецистэктомическом синдроме необходим индивидуальный подбор препарата. Сначала назначается одно средство, если данный лекарственный препарат помогает, то очень хорошо. Если же нет, то подбирается другое лекарство.
Основная цель медикаментозной терапии – добиться нормального пассажа (движения) желчи по общему печёночному и общему желчному протокам и панкреатического сока по главному панкреатическому протоку. Это условие практически полностью купирует боли при постхолецистэктомическом синдроме.
Лечение растяжения связок голеностопа Если у вас вдруг случилось растяжение связок голеностопного сустава легкой степени, его лечение можно организовать дома народными средствами. Как в 2-3 раза ускорить выздоровление.http://binogi.ru
Приём каких же лекарств помогает в достижении этой цели?
1. Назначение спазмолитиков
А. Снятие спазма и быстрый обезболивающий эффект можно получить при помощи нитроглицерина. Да, именно нитроглицерина. То лекарство, которое помогает при болях в сердце, хорошо поможет и в данном случае. Однако длительный приём этого препарата не рекомендован: возможны побочные эффекты, выраженное влияние на деятельность сердечно-сосудистой системы. При длительном применении нитроглицерина возможно привыкание к препарату, тогда эффект от его приёма будет незначительным.
2. Антихолинергические препараты (метацин, бускопан).
Данные лекарства также обладают спазмолитическим действием, однако их эффективность при дисфункции сфинктера Одди низкая. Кроме того, они обладают массой неприятных побочных эффектов: может возникать сухость во рту, задержка мочеиспускания, учащение ритма сердца (тахикардия), нарушение зрения.
3. Миотропные спазмолитики: дротаверин (но-шпа), мебеверин, бенциклан.
Хорошо снимают спазм сфинктера Одди, однако существует индивидуальная чувствительность к данным лекарствам: кому то они помогают лучше, а кому то хуже. Кроме того, миотропные спазмолитики также не лишены побочных эффектов за счёт своего влияния на сосудистый тонус, мочевыделительную систему, деятельность желудочно-кишечного тракта.
4. Гепабене – комбинированный препарат, обладающий спазмолитическим действием, стимулирует желчеотделение и обладает гепатопротекторными свойствами (защищает клетки печени).
III. Если вышеуказанные препараты не помогают при использовании всех вариантов их сочетания или побочные эффекты от них слишком значительны и заметно ухудшают качество жизни, то в таком случае выполняется оперативное вмешательство – эндоскопическая папиллосфинктеротомия. Выполняется ФГДС, во время этой процедуры в большой дуоденальный сосочек вставляется папиллотом – специальная струна, по которой проходит ток, за счёт чего и происходит бескровное рассечение тканей. В результате процедуры рассекается большой дуоденальный сосочек, тем самым нормализуется поступление желчи и панкреатического сока в двенадцатипёрстную кишку, боли прекращаются. За счёт данной методики удаётся удалить также и оставшиеся камни в общем желчном протоке.
IV. С целью улучшения переваривания жиров, устранения ферментативной недостаточности назначаются ферментные препараты (креон, панцитрат), возможно их сочетание с желчными кислотами (фестал, панзинорм форте). Курс лечения этими средствами длительный, необходимо их применение и с профилактической целью.
V. По показаниям с целью уменьшения болевого синдрома иногда назначаются нестероидные противовоспалительные средства (диклофенак).
VI. Холецистэктомия может приводить к нарушению нормального биоценоза кишечника, снижению роста нормальной микрофлоры и развитию патологической флоры. В такой ситуации проводится деконтаминация кишечника. Вначале назначаются антибактериальные препараты (доксициклин, фуразолидон, метронидазол, интетрикс) короткими курсами по 5-7 дней. После чего больной принимает препараты, содержащие нормальные штаммы кишечной флоры (пробиотики) и средства, улучшающие их рост (пребиотики). К пробиотикам относятся, например, бифидумбактерин, линекс, а к пребиотикам – хилак-форте.
VII. C целью предотвращения повреждающего воздействия желчных кислот на слизистую оболочку кишечника назначаются антациды, содержащие алюминий – маалокс, алмагель.
При наличии эрозивно-язвенных поражений желудочно-кишечного тракта показано назначение антисекреторных препаратов, наиболее эффективны ингибиторы протонной помпы (омез, нексиум, париет).
VIII. Очень часто в связи с нарушением пищеварения больных беспокоит вздутие живота (метеоризм). В таких ситуациях помогает назначение пеногасителей (симетикон, комбинированных препаратов содержащих панкреатин и диметикон).

IX. Диспансерное наблюдение у врача.
При развитии постхолецистэктомического синдрома больные должны находиться в течение 6 месяцев под наблюдением врача. Санаторно-курортное лечение можно проводить через 6 месяцев после операции.
ИТАК, мы поняли, что последствия удаления желчного пузыря обусловлены предшествующим длительным течением желчнокаменной болезни с формированием функциональных и органических изменений в анатомически и функционально связанных между собой органах (печень, поджелудочная железа, желудок, тонкий кишечник).
Определённый вклад в развитие постхолецистэктомического синдрома вносят технические трудности и осложнения во время операции по удалению желчного пузыря. Но всё поправимо. Вначале назначается комплексное медикаментозное лечение, если оно не помогает, то тогда выполняется малоинвазивное оперативное вмешательство.
Приглашаю вас посмотреть видеоматериал Желчный пузырь — Что можно и нельзя есть после операции. Рекомендации врачей и диетологов помогут вам избежать осложнений и свести к минимуму все негативные последствия после операции на желчном пузыре.
Автор статьи врач Евгений Снегирь, врач, автор сайта Лекарство для души.
Я благодарю Евгения за информацию. И сейчас хочу поделиться своими мыслями. Какие последствия после удаления желчного пузыря были у меня.
Удаление желчного пузыря. Последствия. Отзывы
Операцию по удалению желчного пузыря мне делали лапароскопическим методом. В первые дни после операции наблюдалась слабость, были незначительные боли в правом боку, там, где были сами проколы. При чихании, кашле боли могли усиливаться. Но состояние быстро нормализовалась. Я придерживалась диеты. И всем советую в первый год, полтора года придерживаться диеты №5 А затем меню можно расширять. Но всегда смотреть на свое самочувствие. Некоторые продукты до сих пор у меня вызывают вздутие живота, иногда появляется горечь во рту, тошнота. Но как только пересмотрю свое питание (знаю уже продукты, которые могут вызывать такое состояние), как картина нормализуется. Прошло уже 20 лет. Живу и радуюсь жизни. Очень важно также мыслить позитивно, настраивать себя, что все будет хорошо. Активно занимаюсь спортом, хожу на танцы — словом, обычный человек, никаких последствий после операции желчного пузыря я не ощущаю.
Отзыв читателя моего блога
После операции по удалению желчного пузыря я очень плохо чувствовала. Болел бок, кушать ничего не могла, билирубин был 75/10/65. Пришлось искать в интернете ответы на вопросы, которые меня мучили. Найдя доктора Евгения через блог Ирины Зайцевой, я начала получать консультации, благодаря которым у меня спустя 5 месяцев билирубин 15,7 стал. Кушать я начала в пределах разумного, но ассортимент расширяю. Исключаю три «Ж»: жирное, желтки, жаренное, как советовал доктор Евгений Снегирь. Даже то, что есть такой доктор, который поддержит, подскажет, посоветует — это очень удобно, ведь к врачу попасть надо время и не всегда примут. А вот ЕВГЕНИЙ ни одно мое обращение не оставил без ответа.Новикова Лидия. Воронеж. Мне 61 год. Пенсионерка.
Приглашаю также почитать мои статьи на блоге по этой теме. Там вы найдете много полезной информации и отзывы людей, которые перенесли операцию по удалению желчного пузыря.
Как жить после удаления желчного пузыря?Осложнения после удаления желчного пузыря
Смотрите также
Белый активированный уголь для очищения организма и похуденияКак жить после удаления желчного пузыря?Осложнения после удаления желчного пузыряДиета и питание после удаления желчного пузыряОперация по удалению желчного пузыряПитание после удаления желчного пузыряirinazaytseva.ru
Тиреотропный гормон
Гормон тиреотропный или, как его ещё называют, ТТГ – один из интереснейших примеров гормонального взаимодействия в человеческом организме. За его синтез отвечает гипофиз и он вплотную взаимодействует с гормональной системой щитовидной железы – гормонами роста (Т3 и Т4) трийодтиронином и тироксином.
Регулирует их выработку и поддерживает нормальный фон этих гормонов. А они, в свою очередь, образуя обратную связь, влияют на синтез ТТГ.
Полезная информация: трийодтиронин и тироксин стимулируют рост клеток, отвечают за обменные процессы в человеческом организме, исправное функционирование желудочно-кишечного тракта, сердечно-сосудистой системы, и влияют на психическое здоровье человека.
Гормон тиреотропный, норма
Показатели, при которых уровень тиреотропного гормона считается нормальным, зависят от возраста и выглядят так:
- Новорожденный, норма: 1,1 – 17,0 мЕд/л.
- Ребёнок возрастом до 2,5 месяцев, норма: 0,6 – 10,0 мЕд/л.
- Ребёнок возрастом от 2,5 до 14 месяцев, норма: 0,4 – 7,0 мЕд/л.
- Ребёнок возрастом от 14 месяцев до 5 лет, норма: 0,4 – 6,0 мЕд/л.
- Ребёнок возрастом от 5 до 14 лет, норма: 0,4 – 5,0 мЕд/л.
- От 14 лет и старше, норма: 0,4 – 4,0 мЕд/л.
Также, стоит отметить, что уровень гормона тиреотропина изменяется во время беременности (наблюдается значительное снижение уровня ТТГ, вплоть до нулевых показателей), его нормальные показатели для беременных такие (международные нормы):
- Первый триместр беременности, нормальный уровень: от 0,1 до 2,0 мЕд/л.
- Второй триместр беременности, нормальный уровень: от 0,2 до 3.0 мЕд/л.
- Третий триместр беременности, нормальный уровень: от 0,3 до 3.0 мЕд/л.
Значительный выход уровня тиреотропного гормона за предельно допустимые значения чреват самыми неприятными последствиями.
Гормон тиреотропный, ниже нормы
Низкий уровень показателей тиреотропного гормона может стать результатом длительного психологического стресса, экстремальных диет, голодания.
При токсическом зобе и передозировках гормональными препаратами (содержащими тиреоидные гормоны) также понижается уровень этого гормона. Ещё к факторам снижения ТТГ относятся:
- Патологическое снижение функций гипофиза в результате травм, опухолей, воспалений.
- Воспалительные или раковые процессы щитовидной железы.
- Болезнь Пламмера.
- Синдром Шихана. Послеродовая гибель клеток гипофиза.
- Самолечение гормональными препаратами.
Гормон тиреотропный, выше нормы
Тиреотропный гормон одним из первых реагирует на сбои в функционировании щитовидной железы. Его повышенный уровень может быть результатом таких отклонений:
- Тяжёлые психические и соматические заболевания.
- Различные виды опухолей (щитовидной железы, гипофиза и пр.).
- Холецистэктомия.
- Понижения функции надпочечников.
- Тиротропинома.
- Преэклампсия (тяжёлый гистоз).
- Синдром нерегулируемой секреции тиреотропина.
- Тиреоидит Хашимото.
Повышение уровня гормона тиреотропина может быть следствием длительных физических и эмоциональных нагрузок, приёма некоторых видов медицинских препаратов (преднизолона, йодидов, бета-адреноблокаторов, нейролептиков) и при воспалительных процессах щитовидной железы.
Также повышенный уровень ТТГ наблюдается после хирургического удаления желчного пузыря, при токсикологических отравлениях свинцом и его производными или в процессе проведения гемодиализа. Ранняя диагностика высокого уровня гормона и эффективное лечение позволят свести к минимуму риски развития патологических процессов.
Любопытный факт: Многие из нас и не подозревают о существовании большинства гормонов, пока не столкнутся с тем или иным гормональным нарушением. И тогда мы начинаем искать информацию в интернете, медицинских справочниках и просто интересуемся у знающих людей. Если вы узнали о сбоях в своей гормональной системе, стоит проконсультироваться с эндокринологом, и не заниматься самолечением.
Найти врача и записаться на прием:
gormon-net.ru
📌 консультации по терапии и советы по лечению
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме "Проблемы после удаления желчного пузыря". Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Лифчик и обвисшая грудь. Девочки подскажите какой лифчик помогает поднять обвисшую грудь, а то мне только 21 а во всех лифчиках вид вот такой… Хотелось бы конечно по максимум её поднять хотя бы пусть в лифчике ) Извините я поправлюсь, то что держит грудь у меня есть, а хотелось бы для вечернего платья где открытое декольте поднять, я уже и маленькие и с пушапом перепробовала, помогло только...
Обвисшая грудь после родов – как ее подтянуть?Для женщины роды являются одним из главных событий в ее жизни. Став мамой, она изменяется и морально и физически. Перед молодой женщиной раскрывается таинство материнской любви, когда она впервые прикладывает младенца к своей груди.Грудь беременной и кормящей мамы и грудь некормящей женщины отличаются по структуре. Железистые дольки, в которых...
Для женщины роды являются одним из главных событий в ее жизни. Став мамой, она изменяется и морально и физически. Перед молодой женщиной раскрывается таинство материнской любви, когда она впервые прикладывает младенца к своей груди.Грудь беременной и кормящей мамы и грудь некормящей женщины отличаются по структуре. Железистые дольки, в которых вырабатывается молоко, разделены между собой...
Большая грудь – это, конечно, хорошо. До тех пор, пока она не начинает увеличиваться и перестаёт вмещаться в привычные бюстгальтеры во время беременности. Я носила 80Е. Как только забеременела, поспешила купить специальный дородовый бюстгальтер. Однако!.. В размере 80Е грудь выглядела обвисшей. Но пришлось взять, т.к. грудь стремительно росла и нуждалась в правильной круглой форме. Когда такой...
Еще до родов меня свекровь пугала, мол если не будешь носить лифчик. грудь очень быстро обвиснет. Я ее не слушала, а все потому что грудь у меня до Б была 1,5 и я лифчики практически никогда не носила. Мне в них некомфортно, даже в очень дорогих и с хорошего материала. Я люблю свободу, и мои сиси тоже:) А тут за беременность они резко увеличились, а когда молоко после родов пришло вообще 4...
Девченки, кто сохранил свое тело после родов и кормления? У кого грудь не отвисла и живот без растяжек? Как добились???? Я очень стройна и боюсь всего этого… Хожу в лифчике даже дома… Порой и засыпаю в нем, но потом с плохим парнем настроением просыпаюсь и первым делом его сдираю)) живот и грудь постоянно мажу кремом, на сколько знаю, есть специальные крема для предотвращения растяжек- ими...
Обвисла грудь. Комплекс мер по подтяжке. “Обвисла грудь — что делать, обвисла грудь после родов…” – вот с какими вопросами обращались посредством различной обратной связи читательницы и посетительницы проекта http://ferrum-body.ru/. Стоит сказать, что как только автор этих строк получил эти сигналы, он ни минуты не сомневался, что даст развернутый ответ в этом направлении. Почему? Все очень...
Когда я весила 48-50, грудь была 1 размера. Сейчас я не понимаю, почему у меня 3. Наверное, от ОК выросла. Таблетки бросила, а грудь огромная. Не жалуюсь на форму. Все стоит, упругая. Без лифчика свободно могу щеголять)))) Что летом и делала. Но, я надеялась, что после отмены ОК она сдуется. Или не все так быстро? Вес на сегодня 56'кг, 8 надо убрать. Если уберу вес, грудь повиснет? Упражнения...
С начала гв ношу только бюстгальтер хб без параллона для кормления. Грудь в нем выглядит обвисшей(… можно ли носить лифчик с параллоном?
У каждой формы женской груди есть свои почитатели. Кому-то нравятся пышные формы, а кому-то – наоборот. Но тема «идеальной» груди и ее формулы не теряет своей актуальности. Эксперименты с карандашом уходят в прошлое, светлые головы в Голливуде вывели параметры эталонного бюста, так сказать, в цифрах и процентах. Патрик Маллучи провел массу времени над изучением фото моделей топлесс в женских...
Как известно мужчины приходят в восторг от большой женской груди. С одной стороны женщина с большой грудью выглядит сексуально и женственно. Но большинство женщин с четвертым и выше размером груди страдают от неудобства. Да и вообще такая грудь приносит много неудобств. А сейчас дам несколько полезных советов по уменьшение груди. Хорошо ли иметь большую грудь В большинстве случаев женщины...
7 главных «врагов» красоты груди: 1. «Неправильный» бюстгальтер. Если он слишком тесен, то больно врезается в кожу и затрудняет кровообращение. А слишком свободный плохо поддерживает грудь. Отказываться от бюстгальтера не стоит, даже обладательницам 1 размера. Ну а если не поддерживать большой бюст, то кожа на нем растянется и вернуть ей эластичность будет весьма сложно. 2. Спорт....
Журналистка газеты АиФ решила проверить телефоны доверия, могут ли получать какую-либо поддержку женщины с определенной проблемой... Первые телефоны доверия появились в США в начале прошлого века. Чтобы проверить, как лечат словом в наших телефонных «службах доверия», мы выбрали проблему, совместимую с жизнью, но сильно её осложняющую огромному количеству женщин. Маленькая грудь и её...
Была у меня всегда хорошая 3ка, при размере одежды 44. Потом я слегка поправилась, вроде даже и похудела потом, но при размере 44 грудь стала 4ка. Это было ужасно. Потому что в обхвате лифчики велики, и сложно было найти с такой чашкой на объем 70. Часто ушивала лифаки. Теперь… Оххх... Уже стала 5ка. Причем если в лифчике еще смотрится ниче, то без лифчика просто гигантские сиськи.. А ведь...
Уход за телом во время беременности За малыша маме порой приходится «расплачиваться» растяжками, обвисшей грудью и тусклыми волосами. Но эти проблемы можно свести к минимуму, если в течение 9 месяцев не лениться.О том, как ухаживать за своим телом в течение девяти важных месяцев будущей маме, Woman.ru спросил у врача-гинеколога женской консультации №124 подмосковного города Железнодорожный...
: Очень много всего нашла, может кто нибудь пробовал это все, и какие результаты? Важно ваше мнение. Читать очень много!!!Очень просты и эффективны маски от растяжек и целлюлита в домашних условиях. Для масок можно использовать мёд, яблочный уксус, гущу кофе, морскую соль. Целлюлит является проблемой при плохом кровообращении, улучшить тургор и тонус кожи помогают маски от целлюлита в...
Очень просты и эффективны маски от растяжек и целлюлита в домашних условиях. Для масок можно использовать мёд, яблочный уксус, гущу кофе, морскую соль. Целлюлит является проблемой при плохом кровообращении, улучшить тургор и тонус кожи помогают маски от целлюлита в домашних условиях даже из простой поваренной мелкой соли, которая всегда есть в доме. Раз в неделю можно принимать тёплую ванну с...
За малыша маме порой приходится «расплачиваться» растяжками, обвисшей грудью и тусклыми волосами. Но эти проблемы можно свести к минимуму, если в течение 9 месяцев не лениться. О том, как ухаживать за своим телом в течение девяти важных месяцев будущей маме, спросим у врача-гинеколога женской консультации №124 подмосковного города Железнодорожный Ирины Ивановны Рубиновой.Роскошные волосыВ...
Моя история недоГВ, разбор полётов..С тех пор я судорожно вспоминаю это и решила со вторым малышом просто сразу выпить достинекс) а может и передумаю, но пока нет... ну а теперь сама история) Дочка родилась 17.12 путём пкс, сразу не приложили, меня в пит, Ее в детское… забрала я Ее на следующий день только ( сутки малышка была на смеси, смесь давали из бутылок с которой все течёт само в рот)....
Девочки, знаю что ценнее чем материнское молоко для малыша ничего нет, но так случилось что мы с моим сыночком не пришли к общему знаменателю — мне больно когда он грызёт грудь, стрес, шок, боль, крики, нервы, слёзы, кровь, селиконовые накладки, попытки договориться, снова боль, снова слёзы, плачем вместе, он от абиды, я и о. абиды и от боли, молокоотсос, чашечка, смесь, бутылочка, 2 бутылочки:...
Девочки, передо мной делема) осенью на море. Ребенку будет 1.5-1.6. вроде как самое время отлучать, но: 1. Боюсь, что будет плохо есть, 2. Боюсь кишечной инфекции, 3. Боюсь обвисшей груди. С другой стороны, едем с друзьями. Арсений, видя меня в лифчике, сразу раздевает, понимаешь ли, перекусить надо. Не представляю, как буду прятаться от всех. Причем, у него фишка есть одну грудь, а на другой...
Приковывать взгляд мужчин к себе – это её хобби. Она всегда одевается так, что не повернуть голову невозможно. Длинные волосы, обтягивающие джинсы, глубокое декольте. Она очень красива. Но. Вот она приходит в спортзал и переодевается в спортивную одежду.И что мы видим. В её 23 года у неё целлюлит, который она так умело скрывает джинсами меньшего размера, у неё обвисшая грудь, которую она также...
www.baby.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа