Гинекомастия — это что такое и как ее лечить. Физиологическая гинекомастия
Гинекомастия у детей и подростков | #09/14
Гинекомастия — доброкачественное увеличение молочных желез у детей и подростков мужского пола, возникающее вследствие гиперплазии железистых ходов и соединительной ткани. По данным различных исследователей, гинекомастия наблюдается у 42–75% подростков в пубертатном периоде [1, 2]. Гинекомастия — это не самостоятельное заболевание, а проявление целого ряда симптомокомплексов, которые в свою очередь приводят к нарушению эндокринно-вегетативного равновесия в организме.
Развитие молочных желез
Закладка молочных желез в эмбриогенезе человека начинается с конца первого месяца зародышевой жизни. Этот процесс происходит независимо от будущего пола зародыша, так как дифференцировка пола наступает несколько позже и не влияет на формирование зачатка молочной железы. Грудные железы являются производными эктодермы и формируются из двух грудных гребешков, на которых к третьему месяцу образуется выступ — лактационная точка. Вершина ее постепенно сплющивается, затем на этом месте образуется своего рода «карман». Так формируются зачатки молочных желез. Их эпителиальные границы очерчиваются, давая начало развитию молочных каналов. Альвеол в такой железе нет.
В постнатальный период и далее до начала периода полового созревания, как и в эмбриогенезе, развитие грудных желез у девочек и у мальчиков происходит одинаково. Молочные железы у них имеют одинаковую потенциальную возможность развиться в функционально активную железу. В этот период железистая ткань у детей продолжает очень медленно развиваться за счет пролиферации каналов.
Начиная с периода полового созревания развитие грудных желез у детей различного пола идет по-разному. У юношей молочные железы останавливают свое развитие на этой препубертатной стадии пролиферации.
Гистологически молочная железа в антенатальный период своего развития представляет собой бурно пролиферирующую структуру из эпителиальных клеток. В этот период отмечается их наибольшая митотическая активность. В последующем накопление клеточного материала обеспечивает построение секреторных отделов железы — альвеол, что является отражением процесса пролиферации.
Далее развитие железы вступает в следующий этап, который характеризуется альвеолярно-дольчатым ее развитием; в то время как пролиферация клеток и митотическая активность эпителия молочных желез снижается, клетки дифференцируются и готовы осуществлять свою специфическую функцию — секрецию молока [3].
Альвеолярно-дольчатый рост существенно отличается от пролиферативного, так как при этом основная роль принадлежит не образованию новых клеточных популяций, а процессу организации структуры железы с образованием альвеол. При этом резко увеличивается объем железы, а количество эпителиальных клеток может и не возрастать.
Как следует из вышеизложенного, у мальчиков развитие молочных желез останавливается на этой первой пролиферативной стадии (в зачаточном состоянии находятся доли и протоки, а сосок и околососковый кружок (ареола) значительно меньше, чем у девушек), в то время как молочные железы девочек, вступивших в пубертатный период, претерпевают выраженное альвеолярно-дольчатое развитие.
На развитие и регуляцию молочной железы влияют многие гормоны. Главные из них эстрогены, прогестерон и пролактин. Эстрогены влияют на рост и формирование протоков и соединительной ткани, стимулируя клеточное деление опосредованно через факторы роста. Прогестерон способствует росту железистой ткани, увеличивая количество альвеол и рост долек. Пролактин (ПРЛ), который синтезируется в аденогипофизе, стимулирует образование эстрогеновых рецепторов в клетках молочных желез, тем самым многократно усиливая воспроизводство секреторных клеток. Пролактин активирует синтез белка и других компонентов женского молока. В период беременности на формирование молочной железы плода большое влияние оказывает хорионический соматомаммотропин (плацентарный лактоген). Для развития молочных желез необходимы и другие гормоны: инсулин, тиреоидные, кортикостероиды. Инсулин может играть роль посредника в процессах роста клеток, вызванного прогестероном, пролактином. Тиреоидные гормоны — трийодтиронин (Т3), тироксин (Т4) — стимулируют секрецию пролактина и повышают пролактинсвязывающую способность секреторных клеток молочной железы. Кортикостероиды способствуют образованию рецепторов пролактина и стимулируют рост эпителиальных клеток железы. Андрогены тормозят развитие и дифференцировку ткани грудных желез. Любые нарушения баланса гормонов сопровождаются изменениями в ткани молочных желез.
Патогенез гинекомастии
Большинство исследователей считает, что в основе патогенеза гинекомастии лежит снижение андроген-эстрогенного соотношения (АЭС) или изменение чувствительности стероидных рецепторов к половым гормонам [4].
Все андрогены являются С19-стероидами и имеют различную биологическую активность. Клетки Лейдига в тестикулах секретируют тестостерон — андроген, обладающий высокой биологической активностью. Наряду с ним в крови циркулируют андрогены с незначительной биологической активностью: Δ5-андростендион, Δ4-андростендион, андростерон и дегидроэпиандростерон (ДГЭА). Эти стероиды являются предшественниками или продуктами периферического метаболизма тестостерона.
При взаимодействии с клеткой-мишенью тестостерон подвергается воздействию тканевого фермента 5α-редуктазы, превращаясь в 5α-дигидротестостерон (5α-ДГТ), обладающий максимальной андрогеновой активностью. Мутация гена 5α-редуктазы может быть причиной ложного мужского гермафродитизма.
Свободные андрогены проникают в клетку-мишень и соединяются с андрогеновыми рецепторами. Последние находятся как в цитозоле, так и в ядре клетки. Ген андрогеновых рецепторов локализован на коротком плече Х-хромосомы. В настоящее время описано более 200 мутаций этого гена, приводящих к развитию различных форм синдрома нечувствительности к андрогенам.
Эстрогены (С18-стероиды) в организме человека мужского пола образуются путем преобразования андрогенов тестикул и надпочечников в периферических тканях, в основном — в жировой. Этот процесс обеспечивается ферментом ароматазой. Активирующие мутации гена ароматазы (Р450 arom) у лиц мужского пола приводят к гинекомастии, а инактивирующие — к высокорослости и снижению репродуктивной деятельности [4].
Деградация половых стероидов и их метаболитов происходит в печени за счет процессов конъюгирования с глюкуроновой кислотой и сульфирования. Из организма они выводятся преимущественно с мочой.
От андрогеновых или эстрогеновых стимуляций зависит развитие молочных желез. При избытке эстрогенов и низкой активности андрогенов происходит формирование железистой ткани молочной железы. Аналогичный процесс может наблюдаться при нормальном уровне эстрогенов, но при снижении содержания андрогенов. Дисбаланс АЭС наблюдается при поражении печени и почек.
Итак, патогенетические механизмы развития гинекомастии чрезвычайно разнообразны и недостаточно изучены.
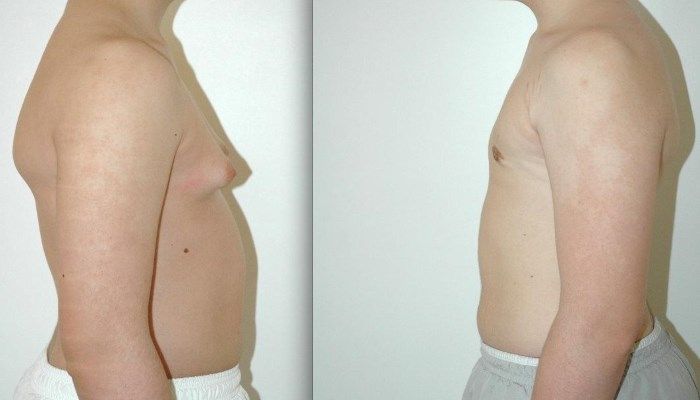
Морфологически различают истинную гинекомастию и ложную. При истинной гинекомастии грудные железы увеличиваются в результате гиперплазии долевых млечных протоков и гипертрофии соединительной ткани железы, т. е. макроскопически представляет собой увеличение железистой и стромальной ткани. При этом, как правило, наблюдается типичное изменение ареол — частичное формирование соска по женскому типу; пальпаторно определяется железистая ткань. Ложная гинекомастия (липомастия) обусловлена избыточным развитием подкожной жировой клетчатки и не имеет отношения к дисгормональной гиперплазии железы, характерной для истинной гинекомастии.
Физиологическая гинекомастия
Увеличение в той или иной степени грудных желез в периоде новорожденности наблюдается почти у 50% мальчиков. Неонатальное увеличение грудных желез обычно происходит в течение первого месяца жизни и самостоятельно разрешается в последующие несколько недель или месяцев. Механизм гинекомастии в этот период недостаточно ясен. Возможно, это связано с подъемом уровня гипофизарных гормонов — лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ), пролактина — с 6–7 дня жизни мальчика. К концу месяца концентрация тестостерона у них сопоставима с уровнем взрослых мужчин. К 3–4 месяцам жизни происходит снижение концентрации указанных выше гормонов.
Другие авторы считают, что возникновение гинекомастии у грудных детей обусловлено эффектом материнских эстрогенов. Практика показывает, что у детей, находящихся на естественном вскармливании, увеличение молочных желез сохраняется более длительное время, чем на искусственном. С грудным молоком ребенок получает материнские гормоны.
У большинства юношей гинекомастия встречается в подростковом периоде и является одним из симптомов физиологического проявления пубертата. Увеличиваются молочные железы симметрично, максимальное развитие их совпадает с 3–4 стадией полового развития. У части подростков вначале отмечается увеличение молочной железы с одной стороны. Визуально железистая ткань припухлая, на ощупь уплотнена, неоднородна, может быть болезненна. У некоторых юношей визуально грудные железы неотличимы от железистой ткани девушек-подростков.
Вопрос, почему возникает пубертатная гинекомастия, остается открытым. В этот период запускается импульсная секреция гонадотропин-рилизинг-гормона (рилизинг-гормон (фактор) лютеинизирующего гормона, ЛГ-РГ) с последующим повышением секреции гипофизарных гонадотропных гормонов, андрогенов и эстрогенов, осуществляющих свое действие через индукцию и регуляцию специфических рецепторов. Некоторые исследователи выявляли транзиторное повышение эстрогенов и ПРЛ у этих подростков. Другие связывают с избыточной конверсией андрогенов в эстрогены под влиянием избыточной активности фермента ароматазы [5].
Физиологическая гинекомастия у грудных детей и подростков в большинстве случаев не требует лечения. Через 1–2 года симптомы пубертатной гинекомастии самостоятельно исчезают.
У части подростков гинекомастия сохраняется после завершения пубертата. Причину ее выявить не всегда удается. Развитие железистой ткани происходит при неизмененном АЭС. Тогда ее относят к персистирующей гинекомастии.
Симптоматическая гинекомастия
Патологическая гинекомастия у детей и подростков может явиться следствием заболеваний, сопровождающихся недостаточностью андрогенов (абсолютной или относительной), избыточной продукцией эстрогенов, нарушения периферической конверсии андрогенов в эстрогены. Гинекомастия встречается у детей с врожденными аномалиями гонадной и генитальной дифференцировки.
Синдром Клайнфельтера
При синдроме Клайнфельтера частота гинекомастии по данным различных авторов составляет 23–88%. Заболевание обусловлено дополнительной Х-хромосомой (одной или нескольких) в мужском кариотипе XY. Наличие дополнительной Х-хромосомы не влияет на дифференцировку тестикул и формирование гениталий по мужскому типу, но сперматогенез нарушен [6].
До начала пубертата этот синдром редко диагностируется. У мальчиков могут выявляться крипторхизм, маленькие тестикулы. У части детей отмечается умеренная задержка умственного развития, трудности общения со сверстниками.
Поводом обращения к врачу больных с синдромом Клайнфельтера чаще является гинекомастия в пубертатном периоде. Она двухсторонняя, безболезненная, заметна при осмотре. Наблюдается типичное изменение ареолы (пигментация, расширение границ, припухлость). При пальпации определяется дольчатое строение железы. Гинекомастия у таких подростков сохраняется всю жизнь.
Андрогеновая недостаточность формирует гипергонадотропный гипогонадизм. В связи с этим линейный рост конечностей продолжается до 18–20 лет, что приводит к высокорослости. У больных могут выявляться разнообразные аномалии костной ткани, пороки сердца.
Подросткам с синдромом Клайнфельтера с 13–14 лет следует назначать пролонгированные препараты тестостерона для стимуляции развития вторичных половых признаков. Это позволяет значительно уменьшить проявления гинекомастии. При поздней диагностике и лечении гинекомастия приобретает необратимый характер. В некоторых случаях необходимо проведение косметической хирургической операции.
Синдром Рейфенштейна
Синдром Рейфенштейна (синдром тестикулярной феминизации, или синдром неполной андрогеновой нечувствительности) является одной из причин ложного мужского гермафродитизма. Встречается c частотой 1:50000 новорожденных. Кариотип у всех больных ХY. Заболевание связывают с мутацией гена-рецептора к андрогенам. Выявляют два клинических варианта этого синдрома: неполная и полная нечувствительность.
При синдроме Рейфенштейна (неполная форма) строение наружных гениталий имеет различные дефекты: мошоночная или пениальная форма гипоспадии, уменьшенный и искривленный пенис, расщепленная мошонка, тестикулы гипоплазированы и находятся в мошонке или паховом канале.
В пубертатном периоде пациенты имеют гинекомастию. Оволосение на лице и в подмышечных впадинах скудное, на лобке распределяется по женскому типу. Производные вольфовых протоков (семявыносящий проток, семенные пузырьки и придаток семенника) визуализируются. В крови повышен уровень тестостерона и ЛГ [7].
Синдром Морриса
Полная форма синдрома тестикулярной феминизации (синдром Морриса) характеризуется отсутствием чувствительности тканей-мишеней больных с генетическим и гонадным мужским полом к андрогенам при сохраненной чувствительности к эстрогенам. Наружные гениталии имеют нормальное женское строение. В пубертатный период формируется женский тип телосложения, молочные железы хорошо сформированы, оволосение отсутствует. Кариотип соответствует мужскому. Определяются маленькие гонады в брюшной полости или в паховом канале. Выбор пола не вызывает сомнения. Такие пациенты имеют высокий конечный рост. Тестикулы рекомендуется удалять в пубертатном возрасте из-за возможной малигнизации.
Психосексуальная ориентация больных женская. Интеллект хорошо развит. Причина обращения к врачу — аменорея.
Синдром Лоуренса–Муна–Барде–Бидля является генетически гетерогенным заболеванием, которое сопровождается ожирением, задержкой психического развития, пигментной ретикулопатией, гипогонадизмом. Наряду с этими основными симптомами являются аномалии со стороны почек, печени, сахарный диабет. Поли- и синдактилия выявляется у 50% больных.
Гипогонадотропный гипогонадизм является одним из ведущих симптомов. У мальчиков тестикулы в мошонке отсутствуют, сперматогенез нарушен. Ожирение проявляется уже на первом году жизни ребенка и постепенно прогрессирует, достигая III–IV степени. Избыточное отложение жира характерно в области груди и таза. У тучных детей и подростков на груди имеются выраженные отложения жировой ткани. Пальпаторно удается установить наличие липомастии или гинекомастии, но уточнить это можно лишь при проведении ультразукового исследования (УЗИ). Гинекомастия носит смешанный характер.
Синдром Прадера–Вилли
Синдром Прадера–Вилли — наследственное аутосомно-доминантное заболевание, обусловленное дефектом 15-й хромосомы. На первом году жизни проявляется резкой мышечной гипотонией, сердечно-сосудистыми нарушениями, отставанием в росте, задержкой психического развития. В последующие годы развивается полифагия, приводящая к патологическому ожирению.
У мальчиков при рождении отмечается гипогенитализм, который характеризуется гипоплазией полового члена и мошонки, а в пубертатный период выявляются симптомы гипогонадизма, который носит гипогонадотропный характер. Гинекомастия у больных носит смешанный характер.
Синдром Кальмана
Для синдрома Кальмана типично сочетание гипогонадизма с аносмией (отсутствием обоняния), связанное с патологией миграции ольфакторных и ЛГ-РГ-нейронов. Возможны другие органные пороки развития. Встречается в популяции с частотой 1:10 000.
Причиной гипогонадизма у больных синдромом Кальмана является нарушение секреции ЛГ-РГ гипоталамусом. Точкой приложения ЛГ-РГ являются клетки аденогипофиза, секретирующие гонадотропины (ЛГ, ФСГ). При этом заболевании снижается функция гонадотрофов. В пубертатном периоде мальчики отстают резко в половом развитии.
Из клинических симптомов в этот период характерны допубертатные объемы тестикул (< 4 мл), микропенис, значительное снижение обоняния, на которые пациенты не обращают внимание. Талия располагается высоко, склонность к избыточному весу. Гинекомастия смешанного типа. Исходно показатели ФСГ, ЛГ и тестостерона низкие.
Лечение рекомендуется начинать по достижении костного возраста 13–13,5 лет, при формировании евнухоидных пропорций тела раньше — при костном возрасте 12 лет.
Для стимуляции развития вторичных половых признаков у подростков с этим синдромом целесообразно применять сочетанную терапию препаратами андрогенов (тестостерона энантат, Сустанон-250) и хорионический гонадотропин человека. Этим достигается удовлетворительное физическое развитие, увеличение тестикул и устранение психического дискомфорта [8].
Синдром ХХ-мужчины
Кариотип 46ХХ у фенотипических мальчиков встречается с частотой 1:20 000. Строение внутренних и наружных гениталий соответствует мужскому типу. Половой член либо нормальных размеров, либо уменьшен. Мошонка сформирована, тестикулы гипоплазированы, находятся в паховом канале. В пубертатном возрасте выявляется гипергонадотропный гипогонадизм — снижен уровень тестостерона при повышении содержания ЛГ и ФСГ. В этот период часто встречается гинекомастия. При исследовании в ткани тестикул находят такие же изменения, как и при синдроме Клайнфельтера. В отличие от последнего, высокорослости и нарушения интеллекта нет. Причина заболевания недостаточно изучена. Лечение аналогично, как при синдроме Клайнфельтера.
Истинный гермафродитизм
Истинный гермафродитизм — это одновременное внутриутробное формирование гонад обоего пола. Гонадные аномалии могут встречаться в различных сочетаниях: овариальная и тестикулярная ткань могут существовать изолированно или сочетаться в пределах одной гонады (ovotestis). Кариотип при истинном гермафродитизме вариабелен.
Клинические проявления разнообразны и зависят от активности овариальной или тестикулярной ткани. При рождении наружные гениталии имеют бисексуальное строение. Строение внутренних половых органов отражает преобладание тех или иных половых стероидов.
В пубертатном периоде может преобладать активность яичников, что вызывает интенсивную секрецию эстрогенов. У подростков с мужским фенотипом увеличиваются молочные железы. Окончательно диагноз ставится после гистологического исследования гонад при диагностической лапаротомии.
Гипотиреоз
Гипотиреоз может сопровождаться гинекомастией, что отмечено давно. Это обусловлено гиперстимуляцией аденогипофиза под влиянием избыточного образования тиреотропин-рилизинг-гормона (ТРГ), характерного для первичного гипотиреоза. Гинекомастия встречается лишь при тяжелом декомпенсированном первичном гипотиреозе. Вследствие низкого содержания тиреоидных гормонов в крови повышается секреция ТРГ, который усиливает образование и высвобождение не только тиреотропного гормона гипофиза, но и пролактина. Возможно, что ТРГ оказывает стимулирующее влияние на секрецию пролактина через повышение экспрессии генов пролактолиберина и рецепторов к нему непосредственно в аденогипофизе. При длительном некомпенсированном гипотиреозе нередко выявляется гиперплазия гипофиза [9].
Подтверждением может служить редко встречающийся синдром Ван-Вика–Громбаха у мальчиков, который характеризуется первичным декомпенсированным тяжелым гипотиреозом, преждевременным половым развитием, гинекомастией, увеличением тестикул. У этих больных выявляются значительные повышения уровней тиреотропного гормона (ТТГ), ПРЛ и гонадотропных гормонов. Низкую концентрацию тестостерона некоторые авторы объясняют ингибирующим эффектом ПРЛ.
Заместительная терапия тиреоидными гормонами нормализует клиническую картину.
Тиреотоксикоз
Гинекомастия встречается при тяжелом тиреотоксикозе. Гормоны щитовидной железы оказывают стимулирующее влияние на половые гормоны, вызывая увеличение образования тестостерона и эстрадиола. Одновременно возрастает синтез глобулина, связывающего половые стероиды (секссвязывающий глобулин, ССГ). Есть мнение, что повышается активность ароматазы, что способствует избыточному переходу тестостерона в эстрадиол. Все это сдвигает АЭС в сторону эстрогенов, что стимулирует развитие железистой ткани в молочных железах. Компенсация тиреотоксикоза приводит к исчезновению гинекомастии.
Гиперпролактинемия
Гинекомастия может быть одним из симптомов гиперпролактинемии. Синтез и секреция пролактина происходят в ацидофильных клетках передней доли гипофиза и находятся под контролем гипоталамуса. Основным органом-мишенью пролактина являются молочные железы. Пролактин стимулирует рост и развитие молочных желез и увеличивает число долек и протоков в них.
Одним из факторов, ингибирующих ПРЛ, является дофамин, который синтезируется в ядрах гипоталамуса. Стимулируют выработку пролактина ТРГ, вазоактивный интестинальный полипептид, которые подавляют синтез дофамина, а также гонадотропин-рилизинг-гормон и эстрогены. Последние усиливают секрецию ПРЛ в гипофизе и повышают чувствительность лактотрофов к стимулирующему влиянию других гормонов.
Диагностика синдрома пролактинемии у мальчиков затруднена из-за отсутствии специфической симптоматики. При наличии макроаденомы гипофиза первыми жалобами могут являться головные боли, головокружения, сужение полей зрения, увеличение массы тела, увеличение грудных желез, задержка полового развития.
Есть предположение, что избыточная секреция ПРЛ ингибирует импульсную секрецию ЛГ-РГ и, следовательно, вызывает дефицит гонадотропинов. В физиологических условиях ПРЛ тормозит образование 5α-дигидротестостерона из тестостерона за счет снижения активности 5α-редуктазы [10].
Таким образом, отставание в половом развитии, гинекомастия, галакторея требуют исключения гиперпролактинемии.
Диагностика пролактинемии основывается на исследовании гормонального статуса больного (ФСГ, ЛГ, кортизол, тестостерон, эстрадиол, ПРЛ), визуализации гипоталамо-гипофизарной области.
Врожденная дисфункция коры надпочечников
Врожденная дисфункция коры надпочечников (ВДКН) — это большая группа заболеваний, имеющих тот или иной генетический ферментативный дефект различных ступеней биосинтеза стероидных гормонов, приводящий к недостаточной секреции кортизола. Дефицит кортизола стимулирует выработку в аденогипофизе адренокортикотропного гормона (АКТГ), что является причиной гиперплазии коры надпочечников. От уровня ферментативного нарушения зависит клиническая картина.
Дефицит 3β-гидроксистероиддегидрогеназы
Дефицит 3β-гидроксистероиддегидрогеназы (3β-ГСД) вызывает нарушение синтеза стероидов как в надпочечниках, так и в гонадах, что приводит к недостатку биосинтеза кортизола, минералокортикоидов и к нарушению продукции половых гормонов в тестикулах, а следовательно, у плода с генетически мужским полом уже внутриутробно формирует гипогенитализм.
При рождении у мальчиков выявляется недоразвитый половой член, гипоспадия, урогенитальный синус, кожа пигментирована. На первом месяце жизни появляется неукротимая рвота, жидкий стул. В анализе крови определяется низкий уровень ренина, гиперкалиемия, гипонатриемия. Содержание прегненолона и ДГЭА повышено. Замечено, что при избытке андростендиона резко возрастает уровень эстрадиола [11]. Для подтверждения диагноза требуются молекулярно-генетические исследования. У генетических мальчиков в пубертатный период в зависимости от степени мускулинизации может выявлятся гинекомастия. В большинстве случаев показана заместительная гормональная терапия.
Дефицит 17β-гидроксистероид-дегидрогеназы 3-го типа
17β-гидроксистероид-дегидрогеназа 3-го типа (17β-ГСДЗ) осуществляет свое действие только в гонадах, превращая андростендион (А), половой гормон с малой биологической активностью, в тестостерон и эстрон в эстрадиол. Дефицит этого фермента не сопровождается нарушением синтеза глюкокортикоидов и минералкортикоидов. Дефект гена 17β-ГСДЗ приводит к дефициту гонадной формы фермента и выраженной внутриутробной недостаточности тестостерона, приводящей к клинике ложного гермафродитизма у мальчиков. Новорожденные мальчики с этим дефектом имеют женский фенотип.
В препубертатный период выявляется высокий уровень надпочечниковых стероидов (андростендиона и эстрона) при сниженном или нормальном уровне тестостерона, который синтезируется в периферических тканях из андростендиона (А). В пубертатный период активность тестикул возрастает, приводя к значительному повышению уровня андрогенов, которые маскулинизируют телосложение и наружные гениталии. Одновременно развивается гинекомастия [12]. Диагноз подтверждается молекулярно-генетическим исследованием.
Эстроген-секретирующие опухоли
Эстроген-секретирующие опухоли надпочечников и гонад у мальчиков встречаются редко. Кортикоэстромы исходят из пучковой и сетчатой зон коры надпочечников. Клиническая картина вариабельна, но чаще обращает на себя внимание симптомы гиперкортицизма. Гинекомастия выявляется при избыточной секреции эстрогенов. В гормональном профиле обращает на себя внимание резкое увеличение содержания ДГЭА-С, эстрадиола и других стероидов (кортизол, тестостерон). Дексаметазоновая проба не приводит к снижению стероидных гормонов. Поиск опухоли проводится с помощью ультразвукового сканирования, компьютерной томографии или магнитно-резонансной томографии.
Сертолиома — гормонально-активная опухоль тестикул — секретирует эстрогены. В клинике у мальчиков развивается гинекомастия, скорость роста ускоряется. Пораженное яичко увеличено в размере, на ощупь плотное, бугристое. Повышается в крови содержание эстрадиола. При необходимости проводится УЗИ мошонки. Опухоли подлежат оперативному удалению.
Гинекомастия может долгое время быть единственным симптомом эктопической ХГЧ-секретирующей опухоли. ХГЧ (хориогонический гонадотропин человека) содержит α- и β-субъединицы и является продуктом синцитиотрофобласта плаценты. Продукция ХГЧ в количествах, достаточных для возрастания его уровня в крови, может наблюдаться в ЦНС, печени, тестикулах. Экспрессия β-субъединицы ХГЧ (β-ХГЧ) чаще имеет место в менее дифференцированных клетках опухоли. До 30% герминативно-клеточных опухолей имеют злокачественный характер. В клинике характерно гонадотропин-независимое преждевременное половое развитие. Зародышевые опухолевые клетки стимулируют продукцию слабых андрогенов и эстрогенов в тестикулах [7].
У всех мальчиков с ХГЧ-секретирующими опухолями выявляются высокие уровни тестостерона, достигающие половозрелого значения. У некоторых больных с гинекомастией отмечают повышение содержания эстрогенов, что связывают с повышением ароматазной активности ткани опухоли.
В диагностике герминогенных опухолей опираются на содержание β-субъединицы ХГЧ.
Семейная гинекомастия
Семейная гинекомастия — заболевание, протекающее с высокой ароматазной активностью, передается по аутосомно-доминантному типу. Гинекомастия может быть единственным симптомом и длительно персистирует. Стероидные гормоны в крови могут быть в пределах нормы [4].
Роль лекарственных препаратов
Многие лекарственные препараты могут влиять на андроген-эстрогеновое соотношение, вызывая признаки гинекомастии. Она может быть истинной, ложной и смешанной. Среди препаратов, вызывающих гинекомастию у мальчиков, следует отметить психотропные (клозапин, Аминазин, галоперидол, Сонапакс и др.), гормональные (хорионический гормон, андрогены, анаболические, глюкокортикоиды). Эстрогены, способствующие развитию гинекомастии, могут поступать с пищевыми продуктами. У больных обнаруживают повышенные уровни ПРЛ [10]. Лекарственная гинекомастия исчезает при отмене препарата.
Причина истинной гинекомастии может быть связана с нарушением захвата и переработкой половых стероидов и их метаболитов в печени и выведения их почками, что происходит при хронической печеночной и почечной недостаточности.
Ложная гинекомастия
Ложная гинекомастия (липомастия) не связана с гормональными нарушениями, это избыточное отложение жира в области молочных желез при ожирении.
Липомастия часто встречается при конституционально-экзогенном ожирении, при которой имеет место относительная и абсолютная лептиновая недостаточность на алиментарно-гиподинамическом фоне.
Молочные железы при пальпации мягкотестоватой консистенции, безболезненные, хорошо смещаются, сосково-ареолярный комплекс опущен. Псевдогинекомастия чаще двухсторонняя, но может быть и односторонней.
В настоящее время абдоминальный жир рассматривают как самостоятельный эндокринный орган, в котором синтезируются различные биологически активные вещества, в том числе эстрогены. Последние способствуют отложению жира по женскому типу на бедрах, ягодицах и в области грудных желез. В этих случаях развивается смешанная гинекомастия.
Распространенной формой вторичного ожирения со смешанной гинекомастией у юношей является гипоталамический синдром пубертатного периода. При этом заболевании нарушается нейрогуморальная регуляция гипоталамуса, вызывающая повышение секреции АКТГ и гормонов коры надпочечников, секреция гонадотропинов. В развитии заболевания могут играть роль посттравматические (родовая травма), воспалительные или врожденные изменения ЦНС, приводящие к повышению внутричерепного давления.
Подростки жалуются на головные боли, избыточную массу тела, быструю утомляемость, чувство голода. В росте обгоняют сверстников. Ожирение равномерное II–III степени с отложением жира в области лобка, молочных желез, плечевого пояса. На коже имеются полосы растяжения от розовато-красноватых до багрово-цианотического цвета. Растительность на лице скудная. Часто выявляется транзиторная артериальная гипертензия. Гинекомастия имеет смешанный характер. Наряду с увеличением жировой ткани в области молочных желез можно пропальпировать под соском уплотнение, что может свидетельствовать о диффузных изменениях в железистой ткани.
Лечение ложной гинекомастии направлено на изменение образа жизни, который предполагает достаточную физическую нагрузку и низкокалорийную диету. При гипоталамических нарушениях назначают средства, улучшающие трофику и микроциркуляцию этой области.
Опухоли грудной железы у мальчиков встречаются редко. О них можно подумать в случае одностороннего увеличения молочной железы. На пораженной стороне появляется узелок, который можно прощупать. При росте раковой опухоли кожа над ней отечна, сморщивается или втягивается. Могут появляться эрозии, язвочки, мокнутие, сукровичные выделения, пальпируются подмышечные лимфоузлы. При подозрении на опухоль проводится биопсия под контролем УЗИ.
Припухлость молочной железы может быть связана с воспалительным процессом в ней. В этом случае характерно покраснение кожи, отек, повышение местной температуры, болезненность.
Обследование пациентов
При подозрении на гинекомастию у мальчиков и подростков необходимо провести осмотр и пальпацию молочных желез, обратить внимание на вторичные половые признаки (размер и плотность тестикул), лобковое и подмышечное оволосение, ростовый скачок.
В возрасте от 1 года до пубертата у мальчиков увеличение молочных желез встречается нечасто. Подростковая гинекомастия развивается после начала полового созревания, поэтому в случае гинекомастии у мальчика или подростка без других признаков пубертата следует подумать об эндокринном заболевании и, в первую очередь, о гормонпродуцирующей опухоли.
У тучных детей и подростков увеличение в области молочных желез чаще обусловлено избыточным отложением жировой клетчатки. Однако у таких детей может формироваться также смешанная и истинная гинекомастия.
При длительном течении гинекомастии следует уточнить, не принимал ребенок гормональные или анаболитические препараты, которые могут стимулировать рост молочных желез.
При физиологической гинекомастии обычно достаточно определение уровня ЛГ, ФСГ, эстрадиола и тестостерона. В других случаях может понадобиться углубленное исследование: ПРЛ, ДГЭА-С, ТТГ, тироксин (Т4), β-ХГЧ, α-фетопротеин (АФТ), ССГ. Определение гормонов в динамике.
Инструментальные методы исследования включают: ультразвуковое исследование (УЗИ), маммографию грудных желез, тонкоигольную аспирационную биопсию. По показаниям — УЗИ мошонки, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) надпочечников, МРТ головного мозга, кариотипирование [13].
Лечение
Физиологическая гинекомастия у грудных детей и подростков не требует лечения, так как в большинстве случаев наступает спонтанная ремиссия. Рекомендуется динамическое наблюдение.
Однако в некоторых случаях увеличение грудных желез отрицательно влияет на эмоциональное самочувствие юношей и травмирует их психику. Подростки замыкаются, становятся малоактивными. У них возникает чувство собственной неполноценности, они стесняются раздеваться при сверстниках. Специалист должен быть хорошим психологом, умея тактично найти подход к такому пациенту.
Лечение идиопатической гинекомастии не разработано. У некоторых больных уменьшается ткань молочных желез при применении тамоксифена (антиэстроген) и тестолактона (блокирует ароматазную активность). Препараты назначают, когда родители и подросток настаивают на лечении, при сохранении пубертатной гинекомастии более 3 лет. При вторичной гинекомастии лечение направлено на компенсацию основного заболевания.
Оперативное лечение гинекомастии должно носить коррекционный эффект у юношей с психологическим дискомфортом или в связи с фиброзированием молочных желез.
Гинекомастия может осложниться бактериальным воспалением — инфекция попадает в молочную железу через протоки или микротравмы в сосках. Развивается мастит, который требует соответствующего лечения.
Литература
- Жуковский М. А., Лебедев Н. Б., Семечева Т. В. Нарушение полового развития. М., 1989. 272 с.
- Ma N. S., Geffer M. E. Gynecomastia in prepubertal and pubertal boys // Curr Opin Pediatr. 2008, 20: 465–470.
- Frantz F. G., Wilson J. D. Endocrine disorders of the breast // Williams textbook of endocrinology. 1998. 877–900.
- Nordt C. A., DiVasta A. D. Gynecomastia in adolescents // Curr Opin Pediatr. 2008, 20: 375–382.
- Wilson J. D., Aiman J., MacDonald P. C. The Pathogenesis of Gynecomastia // Advanc. in intern. Med. 1980, 25: 1–32.
- Балаболкин М. И., Клебанова Е. М., Креминская В. М. Дифференциальная диагностика и лечение эндокринных заболеваний (рук-во). М., 2002.
- Дедов И. И., Семичева Т. В., Петеркова В. А. Половое развитие детей: норма и патология. М.: Колор ит Студио, 2002, 232 с.
- Эндокринология. Национальное руководство / Под ред. И. И. Дедова, Г. А. Мельниченко. М.: ГЭОТАР-медиа, 2008.
- Балаболкин М. И., Клебанова Е. М., Креминская В. М. Фундаментальная и клиническая тироидология. М.: ОАО «Медицина», 2007.
- Журтова И. Б. Синдром гиперпролактинемии у детей и подростков: оптимизация методов диагностики и лечения. Автореф. дис. док. мед. наук. 2012.
- Bulard J., Mowszwicz I., Schaison G. Increased Aromatase Activity in Pubic Skin Fibroblasts from Patients With isolated Gynecomastia // J. Clin. Endocr. Metab. 1987, 64: 618–623.
- Колодкина А. А., Калинченко Н. Ю., Нижник А. Н., Нокель М. А., Тюльпаков А. Н. Клиническая, гормональная и молекулярно-генетическая характеристика двух случаев нарушения формирования пола 46XY, обусловленного дефицитом 17β-гидроксистероиддегидрогеназы 3-го типа // Проблемы эндокринологии. 2011, № 3, с. 26–30.
- Иванов В. А., Озерская И. А., Акимов Д. В. Диагностика и лечение гинекомастии: Методические рекомендации. М.: Видар, 2013. 64 с.
В. В. Смирнов1, доктор медицинских наук, профессорЛ. Д. Саакян
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
1 Контактная информация: [email protected]
www.lvrach.ru
это увеличение молочных желез у мужчин
Казалось бы, мужчинам нечего беспокоиться о здоровье груди – она не растет и не требует внимательного отношения. На самом деле более чем у 60% всех мужчин на земле отмечен высокий риск гинекомастии – заболевания, которое проявляется гипертрофией молочных желез. Гинекомастия – это симптом, который возникает на фоне самых разных причин как внешнего, так и внутреннего характера.
Увеличение молочных желез у мужчин может быть едва заметным или сильно выраженным. Лечение зависит от симптомов и причины заболевания. Гипертрофия нередко развивается на фоне злоупотребления стероидами, на фоне приема гормональных препаратов или из-за хронических заболеваний половой или эндокринной систем. Терапия заключается в приеме специально подобранных медикаментов, которые помогают нормализовать гормональный фон и уменьшить размеры груди за счет снятия отека.
Если лечение долгое время не оказывает должного эффекта – показана операция. Длительно прогрессирующая гинекомастия может привести к образованию опухолей – доброкачественных или даже злокачественных.
По статистике небольшие проявления гинекомастии наблюдаются у 60% подростков в возрасте 13-15 лет, это один из этапов гормонального становления организма. У молодых мужчин этот показатель составляет 30%. Риск развития гинекомастии резко возрастает к пожилому возрасту – среди мужчин пенсионного возраста те или иные признаки наблюдаются у 60%. В большинстве случаев увеличение молочных желез малозаметно и является физиологической нормой.
Лечить гинекомастию необходимо в том случае, если она доставляет серьезный дискомфорт или развивается на фоне гормонального заболевания.

Разновидности болезни
Различают две основные формы заболевания:
- Истинная
- Ложная
Из названия понятно, что ложная гинекомастия не является заболеванием. Она не требует специальной терапии, не представляет опасности для здоровья и связана с какими-либо внешними факторами.
Истинная гинекомастия – это гипертрофия молочных желез за счет разрастания железистой ткани. Как правило, истинная форма развивается на фоне более серьезных гормональных заболеваний. Ложная гинекомастия у мужчин характеризуется отложениями жировой ткани, за счет которой и идет рост груди. Ложная форма заболевания обычно появляется при наборе веса, может сопровождать сахарный диабет. После нормализации веса проходит сама или требует вмешательства пластического хирурга.
Истинная, настоящая гинекомастия бывает физиологическая (то есть разрастание железистой ткани является нормой и вызвано нормальными процессами в организме) и патологическая (железистая ткань растет из-за патологий).
Физиологическая гинекомастия, в свою очередь, бывает трех видов:
- Набухание грудных желез в первые дни жизни. Грудной ребенок, все зависимости от пола, обладает ярко выраженными молочными железами. Такая реакция наблюдается у 70% новорожденных и является нормальной. Все дело в том, что в самом начале жизни в организме действуют гормоны, полученные от матери. Со временем гормональный фон выравнивается, и признаки гинекомастии новорожденных постепенно пропадают. Обычно через месяц грудные железы уменьшаются, и гинекомастия у детей полностью проходит.
- В пубертатном периоде она наблюдается у 60% подростков. В большинстве случаев набухают обе грудные железы, но примерно у каждого пятого может наблюдаться одностороннее увеличение. Проходит после нормализации гормонального фона к 16-18 годам, специфического лечения не требуется. Есть исследования, которые показывают взаимосвязь между весом и выраженностью подростковой гинекомастии.
- Гинекомастия, которая развивается в пожилом возрасте. Такая реакция связана с уменьшением выработки тестостерона.
Во всех перечисленных случаях физиологическая гинекомастия не требует лечения. Беспокоиться стоит в том случае, если гипертрофия грудных желез доставляет дискомфорт, сопровождается неприятными симптомами и никак не связана с возрастными изменениями.

Почему возникает болезнь
В норме молочные железы у мужчин не развиваются до конца. Грудь – рудиментарный орган, который не выполняет никаких биологических функций и состоит из железистой и жировой ткани с преобладанием последней. У мужчин сохраняются слабо развитые короткие млечные протоки и соски с ареолой. В норме молочные железы не должны никак себя проявлять. Но при нарушении гормонального баланса могут возникать патологические проявления.
Причин множество: от хронических заболеваний, влияющих на гормональный фон, до развития опухолей головного мозга – например, аденомы гипофиза, пролактиномы.
Предпосылки к развитию заболевания
Выделяют несколько основных причин:
- Нарушение гормонального баланса – повышение концентрации женских половых гормонов. Такая дисфункция может быть вызвана опухолями, системными заболеваниями, воспалительными и инфекционными заболеваниями. Все эти факторы определяют в одну группу, так как лечение направлено на устранение первопричны.
- Отдельно выделяют опухоли гипофиза – пролактиному и аденому. Они требуют специфического, часто оперативного, лечения.
- Гипотиреоз – при заболеваниях щитовидной железы и у мужчин, и у женщин часто наблюдаются симптомы со стороны молочных желез.
- Обменные заболевания – зоб, сахарный диабет.
- Интоксикации, вирусные инфекции, недостаток питания, почечная или печеночная недостаточность. В эту группу относят все заболевания негормональной и неэндокринной природы.
- Длительный прием препаратов, повышающих продукцию эстрогенов или пролактина. В эту группу входят некоторые кардиопротекторы, все анаболические стероиды, некоторые седативные и анальгезирующие средства, а также некоторые нейролептики и антидепрессанты.
- Употребление наркотиков и злоупотребление алкоголем.
Причины могут быть самыми разными, успешность лечения зависит от выраженности гипертрофии и эффективности подобранной для лечения первичного заболевания терапии.
Симптомы гинекомастии
Симптомы различаются в зависимости от возраста, в котором проявилось заболевание. Они могут быть разными для физиологической и патологической формы. При гинекомастии новорожденных наблюдаются такие симптомы:
- Нагрубание и увеличение молочных желез.
- Выделения из сосков светлого цвета.
- Гиперпигментация ареолы.
- Увеличение соска.
При гинекомастии пубертатного периода проявляются такие симптомы:
- Увеличение молочных желез в диаметре, иногда на несколько сантиметров.
- Набухание груди, отечность.
- Увеличение соска, гиперпигментация и увеличение ареолы.
- Молозивоподобные выделения из соска.
Если причина физиологическая, то гинекомастия не доставляет дискомфорта, молочные железы при пальпации безболезненные. Может наблюдаться небольшое увеличение чувствительности сосков и дискомфорт от ношения грубой одежды.
Признаки патологической гинекомастии:
- Одностороннее поражение молочной железы.
- Ускоренный рост молочных желез.
- Неприятные ощущения: набухание груди, распирание.
- Болезненность при пальпации.
- Выделения из сосков.
Серьезные патологии сопровождаются другими симптомами со стороны половой, нервной и эндокринной систем. Патологическая гинекомастия у мужчин может сопровождаться импотенцией, психоэмоциональными расстройствами, неврологическими симптомами.

Стадии болезни
Выделяют три основных стадии патологической истинной гинекомастии:
- Развивающаяся. Характеризуется незначительными изменениями, длится в среднем 3-6 месяцев. Нередко на этой стадии болезнь быстро проходит при соответствующем лечении.
- Промежуточная стадия отличается развитием и ростом железистой ткани. Медикаментозное лечение позволит уменьшить молочные железы, но проявления гипертрофии остаются. Стадия длится от 3 месяцев до года.
- Фиброзная – на этой стадии развиваются полноценные грудные железы по женскому типу, разрастается соединительная и жировая ткань. Вернуть груди первоначальное состояние можно только с помощью хирургии.
Стадии могут протекать по-разному, в зависимости от причины гинекомастии.
Диагностика и обследование
Первичная диагностика заключается в консультации маммолога, андролога или уролога. Врачи производят осмотр и пальпацию молочных желез, оценивают общее состояние половой системы. Затем в обязательном порядке назначают лабораторные анализы крови на гормоны – мужские, женские и пролактин.
При сборе анамнеза врачи обратят внимание на образ жизни пациента, прием лекарственных средств и наличие вредных привычек. Кроме анализа на гормоны проводят биохимический и общий клинический анализы крови. Конкретный состав обследования обычно определяет эндокринолог.
Инструментальные исследования нужно для диагностики опухолей:
- Рентгенография молочных желез и легких.
- КТ почек, печени, надпочечников, головного мозга.
- УЗИ наружных половых органов.
- УЗИ подмышечных лимфоузлов.
- Если есть подозрение на рак, назначают биопсию опухоли.
Лечение гинекомастии
Лечение патологической формы зависит от первичного заболевания, вызвавшего гипертрофию тканей груди. Если необходимо нормализовать соотношение мужских и женских гормонов, то назначают антиэстрогенную терапию, иногда в сочетании с препаратами на основе тестостерона.
Если консервативная терапия не дает ожидаемого эффекта, прибегают к хирургии. Современные операции хорошо переносятся, практически не оставляют шрамов. Такое лечение имеет немного противопоказаний. Период реабилитации – коротки, от 2 до 5 дней. После операции требуется соблюдать рекомендации врача, носить специальное белье для формирования мышечного контура. Через месяц проходят последние последствия операции и отменяются все ограничения реабилитационного периода.

Прогноз
При физиологической гинекомастии, связанной с возрастными изменениями, прогноз исключительно благоприятный. Грудь может остаться чуть увеличена в том случае, если возрастная гинекомастия развивается у подростков или пожилых людей на фоне избыточного веса. У 85% все проявления исчезают бесследно как только заканчиваются естественные гормональные изменения.
При патологических формах прогноз условно благоприятный. Выраженность гинекомастии в этом случае зависит от того, насколько успешным будет лечение основного заболевания. При наличии подозрений на патологическую гинекомастию необходимо обратиться к врачу. Длительное течение заболевания повышает шанс опухоли, а сама болезнь может быть свидетельством серьезных патологий внутренних органов.
bolivgrudi.ru
Гинекомастия у подростков - причины, симптомы, лечение
Под термином «подростковая гинекомастия» подразумевается резкое увеличение молочных желез вследствие утолщения жировой ткани. Данное физиологическое событие не требует вмешательства врачей, однако, иногда оно может сопровождаться болезненностью, вследствие чего пациентам назначаются специальные препараты.
Если гинекомастия у подростков не проходит сама по себе в течение двух лет, то подростку необходимо сдать специальный анализ, который выявит те или иные нарушения в половых гормонах, либо провести ультразвуковое обследование и маммографию.
Виды гинекомастии
Гинекомастия у подростков делится на четыре вида: физиологический, идиопатический, симптоматический и ложный.
Физиологическая гинекомастия связана с возрастными изменениями подросткового организма, в результате которых в нем резко увеличивается производство женского гормона эстрогена.
Причины возникновения идиопатической гинекомастии медицине не известны до сих пор. Такой вид гинекомастии поддается лишь хирургическому вмешательству, составляя 50% от всех заболеваний.
Симптоматическая гинекомастия – гинекомастия, которая развивается в результате других симптомов и заболеваний. Например, она может возникнуть из-за неправильной деятельности эндокринной системы, нарушения работы яичек, проблем с почками и печенью. Иногда симптоматическая гинекомастия у подростков возникает как побочный эффект вследствие употребления БАД.
Ложная гинекомастия у подростков не связана с гормонами и возникает в результате ожирения у полных детей. Иногда ее вызывают доброкачественные или злокачественные опухоли.
Гинекомастия - причины
Гинекомастия может возникнуть в результате слабой секреции андрогенов или гаметогенеза (гипогонадизм). В этом случае подростку назначаются такие лекарственные препараты, в которых содержатся мужские половые гормоны: например, "Омнадрен", "Сустанон" или "Хорионический гонадотропин". Гонадотропин вводится внутримышечно каждые пять дней, омнадрен и сустанон – каждые двадцать дней, не более одного миллилитра.
80% эффективности может быть достигнуто благодаря препарату "Андрогель", который содержит тестостерон. Его необходимо втирать в кожу каждый день.
Курс приема биологически активных добавок, применяющихся одновременно с медикаментозным лечением, составляет 3-4 месяца. Хорошие результаты наблюдаются и при использовании пчелиной перги – вещества, содержащего богатый белково-витаминный комплекс и получаемого из полифлерной пыльцы с разных растений.
Другая причина возникновения гинекомастии – нарушение работы щитовидной железы. В этом случае пациенту назначают лекарства и сборы трав успокоительного действия. Особую известность имеют такие препараты, как настойка валерианы или пустырника. Также существует множество препаратов в таблетках, которые содержат в себе растительные компоненты.
Гинекомастия возникает и из-за употребления наркотических веществ. Конопля, опиум и другие препараты, которые традиционно считаются «легкими» и даже «лечебными», резко увеличивают грудные железы.
Если наблюдается гинекомастия у подростков, лечение, которое было описано выше, не стоит откладывать.
Необходимость оперативного вмешательства
Оперативное вмешательство применяют в тех случаях, когда за полгода применения медикаментозных препаратов у пациента не наблюдается ни малейшего улучшения здоровья. При данной операции больному под наркозом и делают на груди сложный надрез.
Обычно после операции на груди остаются небольшие шрамы, которых можно избежать, если применить отсасывание жира (липоксацию). При данной процедуре у больного не остается следов операции, и после ее окончания он способен немедленно отправиться домой.
fb.ru
Гинекомастия – известна еще с древности
 Гинекомастия – это увеличение молочных желез у мужчин. Гинекомастия у мужчин может носить физиологический характер, то есть считаться одним из вариантов нормы. Бывает и патологическая гинекомастия, на фоне стойкого нарушения гормонального фона. Чаще всего патологическая гинекомастия является симптоматической, то есть проявлением какого-то другого, более серьезного заболевания. Это могут быть врожденное недоразвитие половых органов, заболевания и опухоли половых органов, гипофиза, гипоталамуса, щитовидной железы, надпочечников, печени.
Гинекомастия – это увеличение молочных желез у мужчин. Гинекомастия у мужчин может носить физиологический характер, то есть считаться одним из вариантов нормы. Бывает и патологическая гинекомастия, на фоне стойкого нарушения гормонального фона. Чаще всего патологическая гинекомастия является симптоматической, то есть проявлением какого-то другого, более серьезного заболевания. Это могут быть врожденное недоразвитие половых органов, заболевания и опухоли половых органов, гипофиза, гипоталамуса, щитовидной железы, надпочечников, печени.
Гинекомастия может быть также истинной и ложной. Истинная гинекомастия характеризуется разрастанием в молочной железе железистой ткани, а ложная – жировой. Встречаются и смешанные формы гинекомастии.
Гинекомастия имеет три стадии развития: пролиферативную (ткань молочной железы активно разрастается), промежуточную (начинает формироваться окончательное состояние образования) и окончательную, когда ткани сформировались и оформились путем прорастания соединительной ткани – сформировался фиброз.

Физиологическая гинекомастия
Физиологическая гинекомастия развивается при небольших возрастных гормональных сдвигах, например, в период новорожденности, в подростковом и в пожилом возрасте.
Гинекомастия новорожденных развивается после рождения мальчика в том случае, когда к нему в кровь попадает большое количество женских половых гормонов матери. Подростковая гинекомастия является следствием нарушения нормального баланса в системе гипоталамус – гипофиз – яички. В норме такие нарушения незначительны, поэтому через 3–4 месяца подростковая гинекомастия проходит.
В пожилом возрасте гинекомастия развивается при снижении функции яичек и также является физиологической, она быстро поддается коррекции.

Гинекомастия - причины
Причины истинной гинекомастии в снижении содержания в крови мужских половых гормонов андрогенов (гипоандрогения) или повышении содержания в крови женских половых гормонов эстрогенов. Причины этого явления могут быть разными. Часто причиной гипоандрогении у взрослых мужчин является атрофия яичек вследствие заболеваний, травм, опухолей а у подростков – вследствие врожденных пороков развития. Гипоандрогения развивается при заболеваниях других половых органов (например, предстательной железы), заболеваниях и опухолях гипоталамуса и гипофиза.
Гинекомастия может также развиться на фоне хронических заболеваний, например при циррозе печени, когда повышается уровень эстрогенов. Частой причиной появления гинекомастии может быть тиреотоксикоз – повышенная функция щитовидной железы, когда большое количество гормоны щитовидной железы оказывает токсическое воздействие на все органы и ткани организма. В том числе при тиреотоксикозе происходит активное превращение мужских гормонов в женские.
Но иногда выявить причину так и не удается – в таком случае говорят об идиопатической гинекомастии. У подростков также иногда возникают проблемы – физиологическая вначале гинекомастия становится персистирующей, продолжающейся длительно. При этом истинных причин такого течения выявить не удается.
Гинекомастия сопровождается не только повышенной секрецией эстрогенов, но и накоплением их в организме, что способствует пролиферации молочных желез. При длительно существующей гинекомастии преобладающими становятся фиброз (разрастание соединительной ткани) молочной железы.

Гинекомастия в бодибилдинге
Гинекомастия в бодибилдинге явление достаточно распространенное, если спортсмены принимают анаболические гормоны, например, дианабола. Все анаболические гормоны являются производными мужского полового гормона тестостерона, под их воздействием идет активный синтез белка, именно поэтому спортсмены, которые занимаются боди-билдингом, принимают анаболики для наращивания массы мышц.
Но у медали есть и еще одна сторона: анаболики разлагаются в организме под воздействием фермента ароматазы, который вырабатывается надпочечниками. В результате из мужских половых гормонов образуются женские – эстрогены. Они-то и являются «виновниками развития гинекомастий у спортсменов.
Для того, чтобы избежать такого эффекта, лучше всего вообще не наращивать мышцы при помощи анаболических гормонов, пользуясь только естественными методами. Спортивные врачи для предупреждения образования гинекомастии назначают иногда антиэстрогеновые лекарственные препараты.

Симптомы гинекомастии у мужчин
Симптомы гинекомастии у мужчин могут быть разными. Гинекомастия бывает диффузной и узловой, односторонней и двусторонней. Диффузная гинекомастия проявляется в виде болезненного уплотнения в молочной железе, расположенного за соском. Уплотнение обычно имеет неясные очертания, мягкую или плотноватую консистенцию, гладкую или мелкозернистую поверхность. Размеры уплотнения – от 1 до 10 см в диаметре. Двусторонняя гинекомастия чаще всего бывает именно диффузной. Для этой мастопатии также характерно появление прозрачных водянистых или слегка подкрашенных кровью выделений их сосков, а также некоторая втянутость сосков.
Узловая мастопатия характеризуется появлением плотного небольшого (размеры его меньше размеров диффузной гинекомастии) безболезненного узелка с четкими контурами под соском. Сосок, кожа молочной железы и кожа ареолы не измены, выделений из соска нет. Односторонняя гинекомастия соответствует узловой, но встречаются узлы и с обеих сторон.
Юношеская гинекомастия считается вариантом нормы, но при этом у некоторых подростков значительное увеличение молочной железы может быть выражено в значительной степени и создавать у них косметические и психологические проблемы.
Подростковая гинекомастия развивается после начала полового созревания. Если же у подростка без других признаков полового созревания, следует заподозрить эндокринное заболевание, главным образом гормонопродуцирующую опухоль.
В большинстве случае подростковая гинекомастия развивается произвольно, в том числе произвольно подвергается обратному развитию. Но иногда явления гинекомастии остаются и после того, как половое созревание закончится. В таком случае физиологическая гинекомастия переходит в персистирующую. Такой вид гинекомастии - это одно из наиболее частых состояний у взрослых мужчин, обращающихся к врачу. Возникает заболевание в подростковом возрасте, с тех пор не прогрессирует, у больного отсутствуют гормональные нарушения.
Доброкачественные и злокачественные опухоли молочной железы у мужчин встречаются редко, тем не менее, для избежания тяжелых последствий поздней диагностики таких заболеваний о них следует постоянно помнить и проводить полное обследование больного перед назначением лечения.

Лечение гинекомастии
Гинекомастия может быть пролечена консервативными методами или при помощи операции. Консервативные методы эффективны только на ранних стадиях заболевания, если начался фиброз, обратного развития не будет.
Для того, чтобы назначить лечение, необходимо пойти полное обследование и установить, что послужило причиной начала заболевания. Только после этого назначаются лекарственные препараты – аналоги мужских половых гормонов, подавляющие секрецию женский половых гормонов и так далее.
Если консервативное лечение оказалось неэффективным, или оно было бесперспективным с самого начала, то назначается операция – вся ткань молочной железы удаляется (мастэктомия). Если операция поводится при помощи эндоскопической аппаратуры, то результаты бывают очень хорошими – поверхность грудной клетки ровная, рубцов нет.
Но иногда, если молочная железа слишком большая, сделать такую операцию не удается, в таком случае проводится обычная операция по удалению ткани железы, отсасыванию жира методом липосакции после разреза в области ареолы или в подмышечной области. Часто и такие операции проходят успешно, но хирурги обычно предупреждают, что при движении (например, при поднятии рук вверх) возможно появление на груди воронкообразной впадины. Это связано с удалением большого объема тканей.
Гинекомастия после операции ликвидируется полностью. Внешний вид молочной железы после операции, сделанной в хорошей клинике, мало отличается от внешнего вида здоровой молочной железы.
Ложная гинекомастия, связанная с повышенным отложением жира в молочной железе, лечится вначале консервативными методами. При снижении общей массы тела иногда исчезает и ложная гинекомастия. Но так бывает не всегда, иногда и после снижения массы тела увеличение молочной железы остается. В таком случае гинекомастия может быть пролечена, как при помощи липосакции (при небольшом увеличении железы), так и при помощи мастэктомии. Целесообразность такой операции не только в косметическом эффекте, но и в том, что под жировыми отложениями может скрываться истинная гинекомастия, в том числе узловая, имеющая тенденцию к перерождению в опухоль.
Галина Романенко
Статьи по темеwww.womenhealthnet.ru
Гинекомастия
Гинекомастия представляет собой доброкачественное увеличение грудных желез у мужчин диаметром более 2 см. Гинекомастия не является самостоятельным заболеванием, а представляет собой симптом других болезней. Истинную гинекомастию необходимо дифференцировать от ложной гинекомастии, или липомастии, при которой увеличение грудной железы происходит за счет жировой ткани. При истинной гинекомастии грудные железы увеличиваются в результате гиперплазии долевых млечных протоков и гипертрофии соединительной ткани железы, т.е. макроскопически представляет собой увеличение железистой и стромальной ткани. Истинная гинекомастия подразделяется на физиологическую (у новорожденных, пубертатная и старческая) и патологическую (табл. 1).
Таблица 1
Гинекомастия
| Этиология | Физиологическая (неонатальная, юношеская), лекарственные препараты (эстрогены, спиронолактон, алкоголь, наркотики), опухоли (эстроген- и ХГ-продуцирующие), эндокринные заболевания (тиреотоксикоз, синдром Кушинга), системные заболевания (цирроз печени) и прочее. |
| Патогенез | Относительный или абсолютный избыток эстрогенов |
| Эпидемиология | Пубертатная гинекомастия — у 50-70 % здоровых мальчиков в возрасте 13-14 лет. Среди мужчин моложе 30 лет ≈ 30 старше 45 лет ≈ 50 % |
| Основные клинические проявления | Увеличение грудных желез, чувство давления, раздражимость сосков |
| Диагностика | 1. Пальпация грудных желез, яичек, симптомы гипогонадизма, системных заболеваний 2. Тестостерон, эстрадиол, ЛГ, ФСГ, пролактин, ГСПГ, ХГЧ, печеночные трансаминазы 3. УЗИ грудных желез и яичек |
| Дифференциальная диагностика | Опухоль грудной железы, ложная гинекомастия, а также выявление причины гинекомастии |
| Лечение | 1. Неонатальная и пубертатная гинекомастия не требует лечения и самопроизвольно исчезает 2. Если возможно — ликвидация фактора, вызвавшего гинекомастию 3. Мастэктомия при выраженной, стойко сохраняющейся гинекомастии в связи с косметическими проблемами и/или выраженным раздражением сосков |
| Прогноз | При неонатальной и пубертатной формах — благоприятный. В остальных случаях зависит от ее причины |
Этиология
Причиной гинекомастии могу быть многочисленные факторы окружающей среды и заболевания. Основные из них перечислены в табл. 2.
Таблица 2
Причины гинекомастии
| Физиологическая гинекомастия | — Неонатальная — Пубертатная — Семейная — Идиопатическая |
| Лекарственные препараты | — Эстрогены, антиандрогены, тестостерон — Спиронолактон, ингибиторы АПФ, дигоксин, антагонисты кальция — Алкилирующие агенты — Алкоголь, марихуана, героин, метадон — Циметидин — Кетоконазол, метронидазол, противотуберкулезные препараты — Трициклические антидепрессанты, антагонисты дофамина, опиаты, бензодиазепины |
| Гипогонадизм | Первичный, вторичный |
| Опухоли | — Эстроген- и андрогенпродуцирующие яичка и надпочечника — ХГЧ-продуцирующие яичка (эктопированная герминома) |
| Эндокринные заболевания | — Тиреотоксикоз — Синдром Кушинга — Акромегалия |
| Системные заболевания | — Цирроз печени — Хроническая почечная недостаточность — ВИЧ-инфекция |
| Прочее | — Травма грудной клетки — Herpes zoster в области грудной клетки — Ожирение |
Патогенез
Общим в патогенезе гинекомастии является избыток в организме мужчины эстрогенов — абсолютный или относительный. Гинекомастия новорожденных связана с циркуляцией в крови избытка плацентарных эстрогенов и редко бывает персистирующей. Причиной наиболее часто встречающейся пубертатной или юношеской гинекомастии является избыточная активность ароматазы, которая осуществляет конверсию тестостерона в эстрогены.
Гинекомастия может развиваться практически при любой из форм гипогонадизма. При врожденных формах происходит избыточная ароматизация надпочечниковых андрогенов при отсутствии или дефиците подавляющего эффекта тестостерона. При вторичном гипогонадизме и гиперпролактинемии гинекомастия встречается достаточно редко.
Гинекомастия часто развивается при хронических системных заболеваниях. При циррозе печени повышенный уровень эстрогенов обусловлен избыточной ароматизацией андростендиона в результате повышения синтеза глобулина, связывающего половые гормоны (ГСПГ). Возможными причинами развития гинекомастии при тиреотоксикозе является усиление периферической ароматизации андрогенов.
Эстрогенные препараты стимулируют рост грудной железы непосредственно. Спиронолактон метаболизируется в канренон, который является конкурентным антагонистом рецепторов эстрадиола. Циметидин оказывает не только антиандрогенное действие, но и снижает 2-гидроксилирование эстрадиола, что приводит к 20 % повышению уровня последнего. Другие препараты вызывают гипогонадизм, воздействуя как ингибиторы синтеза тестостерона (кетоконазол), повреждая клетки Лейдига (цитостатики), вызывая гиперпролактинемию (нейролептики).
Эпидемиология
Встречается у 50—70 % здоровых мальчиков в возрасте 13—14 лет (пубертатная гинекомастия). В целом распространенность гинекомастии среди мужчин моложе 30 лет составляет около 30 % и достигает 50 % среди мужчин старше 45 лет.
Клинические проявления
При гинекомастии новорожденных определяется небольшое увеличение грудных желез. В ряде случаев при этом могут определяться молозивоподобные выделения, что связано с персистирующей гиперпролактинемией. Как правило, гинекомастия протекает бессимптомно или проявляется чувством давления и повышенной чувствительностью сосков. Типично концентрическое увеличение грудной железы, которое определяется как параареолярное уплотнение, отграниченное от окружающей жировой клетчатки. В 80 % случаев гинекомастия двусторонняя. При одностороннем увеличении грудной железы возрастает вероятность опухолевого процесса. Для эстроген- и ХГ-продуцирующих опухолей характерно быстрое внезапное увеличение грудных желез в сочетании с болями, чувством давления.
Диагностика
1. Физикальное обследование: пальпация грудных желез, яичек, оценка развития вторичных половых признаков (симптомы гипогонадизма), поиск клинических признаков системных заболеваний. При опросе обращают внимание на принимаемые лекарственные препараты и пищевые добавки, употребление алкоголя, наркотиков.
2. Лабораторное исследование: тестостерон, эстрадиол, ЛГ, ФСГ, пролактин, ГСПГ, ХГЧ, печеночные трансаминазы. УЗИ грудных желез позволяет дифференцировать истинную и ложную гинекомастию, выявить опухоль грудной железы.
УЗИ яичек необходимо для исключения их опухоли.
Дифференциальная диагностика
Опухоль грудной железы, ложная гинекомастия, а также выявление причины гинекомастии.
Лечение
- Неонатальная и пубертатная гинекомастии не требуют лечения и самопроизвольно исчезают.
- Патологическая гинекомастия может разрешиться после ликвидации вызвавшего ее фактора (отмена лекарственного препарата, компенсация основного заболевания и т.д.).
- Лечение может понадобиться при выраженной, стойко сохраняющейся гинекомастии в связи с косметическими проблемами и/или выраженным раздражением сосков. В этих случаях речь, как правило, идет о мастэктомии, поскольку попытки консервативного лечение (тамоксифен, кломифен, даназол), чаще всего безуспешны. Кроме того, хирургическое лечение гинекомастии в связи с высоким риском развития рака необходимо при синдроме Клайнфелтера.
Прогноз
При неонатальной и пубертатной формах — благоприятный. В последнем случае гинекомастия в течение 2 лет регрессирует у 75 % пациентов, а на протяжении трех лет еще у 15 %. Прогноз патологической гинекомастии зависит от ее причины, которая может быть устранимой (наркомания, прием лекарственного препарата, который можно отменить) и неустранимой (цирроз печени).
Дедов И.И., Мельниченко Г.А., Фадеев В.Ф.
Эндокринология
medbe.ru
Гинекомастия у мужчин и подростков: что это такое, симптомы, лечение и операция по удалению
Содержание:
Природа распорядилась так, что между мужчинами и женщинами есть не только отличия, но и множество сходств. К ним относится наличие грудных желез. У женщин они развиты хорошо и обладают способностью синтеза грудного молока, из-за чего носят название молочных желез. Мужчины лишены этой способности, хотя у них также имеются железы, находящие в рудиментарном состоянии, называясь грудными. Но даже этот атрофированный орган подвержен патологической трансформации под действием определенных факторов.
Вернуться к содержанию
Определение заболевания
Гинекомастия что это такое? Это патологическое состояние, в основе которого лежит аномальное увеличение грудных желез у лиц мужского пола. Они расположены в области сосков и в нормальном состоянии соответствуют их размерам. Структура представлена железистой тканью и соединительнотканными выводными протоками. Как и любая другая железа, грудная обладает способностью к секреции жидкости, которая имеет вид прозрачных выделений.
Вернуться к содержанию
Норма или патология

В решении этого вопроса возникают разногласия, как среди специалистов, так и среди обычных людей. Любая норма имеет свои допустимые границы: от минимальных, до максимальных показателей. В обычном состоянии и полном покое организма грудные железы определить невозможно. Но случаются физиологические процессы, при которых происходит их гипертрофия с умеренным увеличением. Данное состояние называется физиологическая гинекомастия у мужчин и не может считаться заболеванием.
Это возможно при гормональных перестройках в мужском организме в пубертатном периоде (половое созревание) или на протяжении всей жизни. Главные условия – ограничение во временном промежутке, небольшие размеры и симметричность гипертрофированных желез. Физиологическая гинекомастия у подростков не должна превышать 2-3 месяцев. Все мужчины пережили это состояние в возрасте 13-17 лет, когда увеличивались соски в размерах и сильно болели при обычном дотрагивании одежды. Если длительность указанного периода превышена, то это заставляет задуматься о наличии определенных отклонений и сбоев организма.
Грудные железы являются гормончувствительными тканями, выступая индикатором гормонального дисбаланса. Сигналом тревоги считается их стойкое длительное увеличение, превышающее размеры ареолы соска. Данное состояние считается отклонением от нормы, являясь собственно гинекомастией.
Вернуться к содержанию
Клинические проявления и виды гинекомастии
Заболевание проявляется увеличением грудных желез в той или иной степени, которое может достигать от 2-3 см, до сформированных больших образований. Классическая гинекомастия что это такое? Состояние, которое не сопровождается болевыми ощущениями. Фактически, кроме косметических нарушений пациентов ничего не беспокоит. В зависимости от преобладания конкретных элементов в структуре гипертрофированной железы выделяют такие разновидности заболевания.
- Истинная гинекомастия у мужчин. Развивается вследствие гиперплазии железистой ткани. В таких случаях возникает увеличение ее долек в размерах и расширения выводных протоков. Размеры увеличенной железы умеренные.
- Ложная или псевдогинекомастия. В ее основе лежит разрастание жировой ткани в больших объемах. Увеличенная грудная железа достигает больших размеров. Она внешне схожа с молочной железой женщин.
- Сочетанные формы. Встречаются чаще всего и представляют собой гипертрофированную грудную железу, состоящую из железистой и жировой ткани.
Не стоит путать различные виды гинекомастии с увеличением массы большой и малой грудной мышц. И наоборот, на фоне регулярных тренировок, направленных на наращивание мышечной массы, развитие гинекомастии может восприниматься за желаемый результат от тренировок.
Если гинекомастия носит симметричный характер, развиваясь однотипно и постепенно с обеих сторон, то происхождение ее носит дисгормональную основу. Но, если поражение асимметричное с локализацией в одной железе, то ее происхождение связано не только с гормонами, но и с нарушением процессов размножения железистых клеток, что чревато развитием онкологических заболеваний, когда требуется операция по удалению гинекомастии.
Вернуться к содержанию
Причины развития
Заболевание редко является самостоятельной патологией. Она чаще всего выступает отдельным симптомом множества гормональных или иных расстройств.
- Наследственные заболевания: синдром Кляйнфельдтера, синдром Дауна, врожденный инфантилизм, наследственные эндокринопатии и гипогонадизм.
- Заболевания желез внутренней секреции: гипотиреоз (гипофункция щитовидной железы), гипо-и гиперкортицизм (нарушение функции надпочечников), гипофизарная дисфункция.
- Хронические дистрофические поражения печени: вирусный и токсический гепатит, жировой гепатоз, цирроз печени, желчнокаменная болезнь с нарушением желчеоттока. Возникает гинекомастия симптомы которой, в этом случае, связаны с нарушением детоксикационной функции печени. При этом снижается ее тормозящее влияние на ряд стероидных гормонов и их метаболизм. Все это приводит к нарушению синтеза половых гормонов и обменным нарушениям с метаболическим синдромом, гинекомастией и ожирением.
- Заболевания яичек, сопровождающиеся снижением синтеза тестостерона: атрофичный орхоэпидидимит, опухоли из герминогенного эпителия яичек и клеток Лейдига и Сертоли. Эти состояния сопровождаются развитием инфантилизма с половой феминизацией мужского организма, одним из проявлений которой является особенно гинекомастия у подростков.
Из этих данных становится понятным основной механизм развития заболевания – гормональные влияния на эпителиальные и жировые клетки, приводящие к их гипертрофии, росту целостных опухолевых образований или диффузного увеличения грудных желез. Разделение этих двух форм необходимо для того, чтобы назначить правильное лечение гинекомастии у мужчин.
Вернуться к содержанию
Диагностика
Верификация диагноза гинекомастии не вызывает затруднений даже при обычном осмотре. Выявление вышеописанных признаков у пациента дает четкую информацию. Казалось бы, для чего проводить еще какую то диагностику. Все дело в том, что не все так просто. Здесь срабатывает тот факт, что гинекомастия не является самостоятельным заболеванием. Для выявления причины показано проведение биохимического исследования крови с определением показателей печеночно-почечного комплекса. Не лишним будет определить гормональный спектр крови (трийодтиронин, тетрайодтиронин, тиреотропный гормон, эстроген, тестостерон, адренокортикотропный гормон, продукты метаболизма глюкокортикодных стероидов). Исследование данных показателей поможет провести коррекцию соответствующих нарушений.
 В отношении инструментальных методов, то они сводятся к ультразвуковому исследованию печени, щитовидной железы, яичек и непосредственного осмотра увеличенных грудных желез. Этим мероприятием детализируется гинекомастия, а симптомы ее раковой трансформации исключаются или подтверждаются.
В отношении инструментальных методов, то они сводятся к ультразвуковому исследованию печени, щитовидной железы, яичек и непосредственного осмотра увеличенных грудных желез. Этим мероприятием детализируется гинекомастия, а симптомы ее раковой трансформации исключаются или подтверждаются.
Вернуться к содержанию
Лечение
Специфических мероприятий по устранению гинекомастии не существует. Необходимо помнить главную заповедь медицинской науки – лечить нужно не болезнь, а больного. Поэтому, только после выяснения причины гинекомастии назначаются соответствующие лечебные воздействия. Они могут включать в себя назначение гормональных препаратов, гепатопротекторов, улучшающих функцию печени, витаминных комплексов. Корригируются метаболические нарушения.
Оперативное лечение гинекомастии у мужчин показано исключительно при узловых односторонних формах, или двухстороннем поражении с подозрением на опухолевую трансформацию. Во время операции производят удаление увеличенной или измененной грудной железы. При этом необходимо иссечь только железистую ткань. Показания для удаления жировой ткани возникают на фоне лечения основного заболевания и носят косметический характер. Когда выполнена операция по удалению гинекомастии, удаленный препарат отправляется на патогистологическое исследование, что даст полную информацию о структуре грудной железы.
teamhelp.ru
Гинекомастия - Медицинская Клиника Профессора Калинченко
Гинекомастией называют доброкачественное увеличение грудных желез у мужчин, видимое или определяемое при пальпации (прощупывании).
Внешне увеличенная грудная железа выглядит как женская грудь небольшого размера.
Гинекомастию нельзя назвать самостоятельным заболеванием. Как правило — это всего лишь клинический симптом, требующий врачебной интерпретации.
Гинекомастия имеет три стадии развития
- Первая стадия: развивающаяся (пролиферирующая) гинекомастия. Самая начальная стадия, которая длится примерно 4 месяца. Эта стадия является обратимой, то есть при назначении консервативной (т.е. - медикаментозной) терапии увеличенная молочная железа может вернуться к прежним размерам.
- Вторая стадия: промежуточная. Длится приблизительно от 4 месяцев до 1 года. В этот период происходит созревание тканей грудной железы. Обратное развитие при этой стадии происходит очень редко.
- Третья стадия: фиброзная. Характеризуется появлением в грудной железе зрелой соединительной ткани (участков фиброза), отложением жировой ткани вокруг железистой ткани. Окончательно обратному развитию железа при такой стадии не подвергается никогда, возможно лишь уменьшение количества жировой ткани при применении медикаментозной терапии и специальных упражнений.
Для выбора тактики лечения имеет значение, какие ткани составляют грудную железу при гинекомастии. В связи с этим необходимо отличать:
- Истинную гинекомастию - (собственно гинекомастия) – увеличение грудной железы за счет железистого компонента
- Ложную гинекомастию (липомастию) - увеличение грудной железы за счет отложения жировой ткани. Как правило, является следствием ожирения.
- Смешанную гинекомастию.
Причины гинекомастии
Физиологическая гинекомастия

Рисунок 1. Гинекомастия у подростка 16 лет.
Прежде всего, необходимо отметить, что существуют физиологические причины гинекомастии. Это означает, что гинекомастия может возникать в рамках нормального физиологического процесса, не требует вмешательства врача и самостоятельно регрессирует (исчезает) спустя некоторое время. К физиологической гинекомастии относят:
- Гинекомастию новорожденных (встречается у 80-90% новорожденных мальчиков): увеличение одной или обеих грудных желез вследствие попадания эстрогенов из организма матери или из плаценты. Исчезает в течение нескольких недель
- Гинекомастию у подростков (30%): начинается в 14-15 лет, может быть ассиметричной и болезненной. В большинстве случаев бесследно разрешается. Предполагаемый механизм – более позднее развитие ферментных систем, отвечающих за выработку тестостерона.
Патологическая гинекомастия
Всего насчитывается порядка 30 причин возникновения патологической гинекомастии. Большинство из них связано с нарушением баланса тестостерон/эстрогены, определенная часть связана с приемом лекарственных средств.
Причины патологической гинекомастии условно можно разделить на три большие группы:
- Преобладание в организме женских половых гормонов. Может быть связано с целым рядом причин - от применения эстрогенных препаратов до опухолей легкого.
- Снижение уровня мужских половых гормонов (тестостерона) также может быть связано с целым рядом причин, начиная от врожденного отсутствия яичек и заканчивая хронической почечной недостаточностью.
- Применение некоторых лекарственных средств. Примерно 2 десятка лекарственных средств могут сопровождаться появлением гинекомастии. Описаны случаи гинекомастии при применении препаратов эстрогенов, андрогенов, хорионического гонадотропина, анаболических стероидов, антибиотиков, сердечно-сосудистых, противорвотных, противогрибковых и антиандрогенных препаратов, а также алкоголя и наркотиков.
В отдельную патологию выделяют также рак грудной железы, от которого необходимо отличать гинекомастию (т.е. доброкачественный процесс). Кроме того, внезапно возникшая, болезненная и быстро увеличивающаяся гинекомастия может сопутствовать раку яичек.
Существует также идиопатическая гинекомастия. Этот вид гинекомастии связан с неизвестными причинами. Если после комплексного обследования причина не найдена, а клиническая картина не укладывается в физиологическую гинекомастию, ставят диагноз идиопатической гинекомастии, то есть болезни с неизвестной причиной.
Диагностика
К сожалению, часто пациенты с гинекомастией первично обращаются к хирургу, который производит хирургическое удаление грудных желез без выяснения причины гинекомастии, что приводит к тому, что гинекомастия может появиться вновь после хирургической операции или возникнуть с другой стороны.
Начинать решение проблемы гинекомастии рекомендуется с визита к эндокринологу. Диагностика гинекомастии включает осмотр, пальпацию, определение типа и стадии гинекомастиии, выяснение лекарственного анамнеза. Также при осмотре врач выясняет детали заболевания, исследует работу других систем организма. После осмотра производится лабораторное исследование (гормональный анализ крови).
Обследование может дополняться инструментальными методами исследований, направленных на поиск конкретной причины, которая могла привести к появлению гинекомастии. Так, например, при подозрении на рак молочной железы назначается маммография (рентгенологический метод исследования молочной железы), биопсия (пункция образования тонкой иглой), ультразвуковое исследование молочной железы и подмышечных лимфатических узлов. При подозрении на рак яичка выполняется УЗИ мошонки, определение онкомаркеров в крови.
Лечение гинекомастии
Консервативное (медикаментозное) лечение гинекомастии с целью уменьшения объема грудных желез наиболее эффективно при первой стадии заболевания (первые 4 месяца после начала увеличения молочных желез). Для того, чтобы произвести успешное лечение гинекомастии и выбрать для этого правильный препарат, должна быть проведена грамотная диагностика.
Хирургическое лечение гинекомастии проводится в тех случаях, когда консервативная терапия неэффективна либо когда изначально ясно, что консервативная терапия будет неэффективной.
В нашей клинике Вы сможете получить полноценную консультацию грамотного эндокринолога с полным обследованием и выявлением причины гинекомастии. Помните, грамотно назначенное обследование — залог успешного излечения!
www.proandro.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа











