Симптомы и лечение одонтогенного гайморита: что такое зубной гайморит. Гайморит одонтогенный лечение
Одонтогенный гайморит (верхнечелюстной синусит): симптомы и лечение
Гайморит чаще всего развивается на фоне переохлаждения или проникновения в организм вирусной инфекции. Однако так бывает не всегда. У людей с больными зубами иногда возникает схожее по клиническим проявлением заболевание — одонтогенный гайморит. При появлении первых его симптомов желательно сразу обратиться за помощью к врачу. В противном случае потребуется уже более серьезная терапия.
Краткое описание недуга
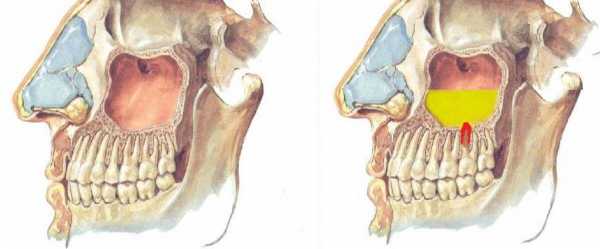
Гайморит одонтогенный (перфоративный верхнечелюстной синусит) представляет собой достаточно серьезное воспаление, образующееся на слизистом слое так называемых гайморовых пазух. Патология развивается вследствие поражения задних зубов именно верхней челюсти, что обусловлено некоторыми анатомическими особенностями данной области. Верхние премоляры/моляры очень близко располагаются к гайморовым пазухам. Поэтому появившийся в них кариозный процесс может стремительно распространиться на соседние области. Так развивается гайморит одонтогенный.
Обычно заболевание возникает только в одной из носовых полостей — правой или левой. Двухсторонний патологический процесс выявляется крайне редко. Однако вне зависимости от его формы и течения к терапии необходимо приступать сразу после подтверждения предварительного диагноза. В противном случае могут развиться осложнения. Среди них наиболее опасным считается менингит.
Механизм развития
История болезни всегда начинается с изучения некоторых анатомических особенностей. Гайморовы пазухи представляют собой достаточно объемные полости, обладающие выводными отверстиями — соустьями. Они весьма узки. Однако являются связующим элементом между гайморовыми пазухами и носовыми проходами.
Изнутри полости выстилает толстый слой слизи. Основное его предназначение состоит в уничтожении патогенной флоры. Таким образом, отработанный секрет выводится посредством соустий в нос. Если человек страдает одонтогенным гайморитом, происходит сужение этих отверстий. В результате отток слизи становится невозможным.
Перечисленные изменения также распространяются на процесс поступления кислорода к верхнечелюстным пазухам. При его недостатке в работе слизистой наблюдается сбой. Отек постепенно нарастает, отработанный секрет застаивается, возникает воспалительный процесс. Патогенная микрофлора начинает активно размножаться. У больного появляются первые симптомы, указывающие на перфоративный верхнечелюстной синусит.
Основные причины болезни
Развитию заболевания предшествует «перенаселение» полости рта различного рода микробами. Это, прежде всего, стафилококки, палочки, энтерококки и диплококки. Перечисленные микроорганизмы попадают в пазухи прямо из патологических очагов, локализованных в полости рта. В результате возникает воспаление.
Среди основных причин, вызывающих перфоративный гайморит, следует отметить:
- Неопытность стоматолога. Корни моляров и премоляров расположены чрезвычайно близко к носовой полости. Поэтому во время гигиенической чистки человек может совершенно случайно занести материал пломбы в пазухи. Организм дает своеобразную реакцию. Он воспринимает пломбу в качестве инородного тела, начинает усиленно ее атаковать. В результате у человека возникает насморк, дискомфорт и иные симптомы.
- Некачественный уход за зубами. К группе риска относятся пациенты с запущенным кариозным процессом. При отсутствии лечения он может спровоцировать некротизирование нервов. Это приводит к воспалению расположенных вблизи тканей, распространению инфекции прямо в гайморовы пазухи.
- Неудачная резекция также иногда способствует развитию воспалительного процесса.
Многие задаются вопросом, почему перфоративный синусит возникает далеко не у всех людей, имеющих проблемы с зубами? Здесь уместно рассказать о так называемых предрасполагающих факторах, наличие которых повышает вероятность развития недуга. В первую очередь к ним относится пониженный иммунитет. Также к этой группе следует отнести соматические болезни.
Главное отличие одонтогенного варианта гайморита от классического состоит в том, что последний возникает преимущественно на фоне простуды. Его появление не обусловлено инфекционными процессами во рту.
Клиническая картина
Нельзя сказать, что перфоративный верхнечелюстной синусит характеризуется внезапным началом. Перед этим многие отмечают незначительный дискомфорт в области альвеолярного отростка. Его появление может быть обусловлено кариозным процессом в зубе, воспалением десны или проведенным стоматологическим лечением.
Сначала бактерии проникают в верхнечелюстную пазуху носа. Они вызывают воспаление и сильный отек, нарушая при этом отток слизи. Активное размножение патогенной флоры приводит к нагноению. В результате возникает определенная клиническая картина. Среди главных симптомов гайморита однотогенного можно выделить:
- проблемы с носовым дыханием;
- увеличение температуры;
- слабость во всем организме;
- нехарактерный запах изо рта;
- заложенность носа;
- слезотечение;
- отечность щеки;
- выделение гнойного секрета из носа.
При появлении перечисленных симптомов нужно сразу обращаться к врачу. Если пренебрегать терапией и рекомендациями врача, заболевание может трансформироваться в хроническую форму. Его проявления схожи с острым периодом патологического процесса. Однако дополняются синдромом хронической усталости, снижением нормальной работоспособности, дискомфортом в зоне висков и переносицы. Хронический одонтогенный гайморит также требует квалифицированного лечения. Его рецидивы возможны даже после обычной ОРВИ.
Методы диагностики
Многие пациенты первоначально обращаются за консультацией к стоматологу. Это не ошибка, но лечением гайморита занимается исключительно ЛОР.
Диагностика заболевания начинается с физикального осмотра. Специалист одновременно проводит переднюю риноскопию. Благодаря этой процедуре можно визуализировать гиперемию слизистой носовых полостей и отечность. После этого пациенту назначают ряд дополнительных медицинских мероприятий:
- рентгенографию;
- анализ крови;
- пункцию (полученный секрет впоследствии отправляют на анализ для определения конкретного вида инфекции).
Обязательно проводится дифференциальная диагностика с определенными заболеваниями. К их числу относятся: острый пульпит, периодонтит и воспаление лицевого нерва. Хронический одонтогенный гайморит в обязательном порядке требует проведения обследования с целью исключения новообразований, в том числе и злокачественного характера.
Особенности терапии
Лечение заболевания начинается с устранения инфекции в зоне верхнечелюстной пазухи. Дополнительно назначаются мероприятия по санации полости рта с целью ликвидации патогенной флоры. В противном случае, если пренебрегать такой комплексной терапией, хронический одонтогенный гайморит будет периодически давать о себе знать.

Чаще всего больным с таким диагнозом рекомендуется операция по резекции зуба. При стойком патологическом процессе, сопровождающимся нагноением, требуется более серьезное вмешательство. Обычно в ходе операции врач вскрывает абсцесс и обеспечивает ему дренаж. После санации приступают непосредственно к лечению гайморита одонтогенного.
Когда пациент обращается за помощью на ранней стадии, при ярко выраженных клинических симптомах, обычно назначается прокол гайморовой пазухи. Это своеобразная мини-операция. Во время ее проведения специалист откачивает гнойный секрет шприцем с иголкой на конце. После этого в течение последующих 3-6 суток полость необходимо промывать антисептическими растворами.
Затем пациенту назначают медикаментозное и физиотерапевтическое лечение. Игнорировать его нельзя, поскольку патологический процесс может усугубиться. Что предлагает современная медицина для лечения одонтогенного гайморита?
- Прием антибактериальных препаратов. Лекарства назначаются в индивидуальном порядке с учетом чувствительности патогенной флоры.
- Прием антигистаминных средств («Супрастин», «Диазолин»).
- Промывание носовых ходов посредством синус-катетера.
- Использование сосудосуживающих капель.
- Орошение носовых проходов антисептическими растворами («Мирамистин», «Изофра»).
Хронический одонтогенный гайморит — это достаточно серьезное заболевание. Чтобы предупредить его возникновение, после проведения пункции врачи советуют физиотерапевтические процедуры. Среди них наибольшей эффективностью характеризуются магнитотерапия и лазерное облучение.
Возможные осложнения
Перфоративный верхнечелюстной синусит требует своевременного и грамотного лечения. При отсутствии терапии возрастает вероятность развития осложнений. Среди негативных последствий этого заболевания можно выделить: абсцесс десны, флегмону и менингит.Хроническая форма патологического процесса со временем может стать причиной распространения очагов поражения в пазухах носа. В этом случае говорят о формировании кист и полипов. К сожалению, не всегда подобного рода образования имеют доброкачественный характер. Поэтому хронитизация недуга иногда приводит к онкологическим последствиям.
Меры профилактики
Любое заболевание проще предупредить, чем впоследствии лечить. Такое утверждение характерно и для одонтогенного гайморита. Симптомы и лечение этой патологии всегда требуют квалифицированного подхода. Далеко не каждый сможет на ранней стадии определить ее присутствие. Что касается вопроса терапии, то самостоятельный подбор лекарственных препаратов не рекомендуется.
Профилактика этой формы недуга во многом отличается от таковой при классическом гайморите. Она сводится к поддержанию нормального состояния ротовой полости. С этой целью рекомендуется дважды в год посещать стоматолога, а при необходимости не откладывать лечение в дальний ящик. Особенно это касается кариозных процессов. Важно не допускать резекции зубов. Такая процедура опасна не только появлением гайморита. Она негативно отражается на жевательной способности челюсти.
Также профилактика патологического процесса подразумевает под собой контроль за состоянием иммунной системы. Необходимо правильно питаться и заниматься посильными видами спорта. Дважды в год врачи рекомендуют принимать поливитаминные комплексы. Их лучше подбирать вместе со специалистом. Нужно стараться избегать общественных и людных мест в период эпидемии ОРВИ или гриппа. Если это сделать не представляется возможным, рекомендуется носить ватно-марлевые повязки.
medceh.ru
Одонтогенный гайморит - симптомы и лечение опасного заболевания
Мы привыкли считать, что причина гайморита — это инфекция в носовой полости или полипы. И зачастую недооцениваем еще один фактор, который может и запускать патогенетический процесс, и поддерживать его сколь угодно долго. Гайморит, который имеет стоматологическое происхождение,— одонтогенный гайморит — составляет около 5–12% всех случаев заболевания.
>> На сайте представлена обширная подборка лекарственных препаратов для лечения гайморита и других заболеваний носа. Пользуйтесь на здоровье! <<
Содержание статьи
Причины заболевания
Источник воспалительного процесса в гайморовой пазухе в случае развития острого или хронического одонтогенного гайморита всегда имеет стоматологическое происхождение. Среди самых частых причин заболевания:
- периодонтиты — воспалительные заболевания периодонта, при которых повреждаются связки, удерживающие зуб, а также окружающие зуб пластинки костной ткани;
- остеомиелит верхней челюсти. Заболевание характеризуется гнойной инфекцией костной ткани;
- воспаление кистозных образований в верхней челюсти.
Кроме того, одонтогенный гайморит развивается вследствие попадания в верхнечелюстную (гайморову) пазуху корней зубов, инородных тел (штифтов, пломбировочного материала, внутрикостного имплантата и других).
Каким бывает одонтогенное воспаление гайморовых пазух?
Врачи различают несколько типов заболевания: острый, хронический и обострение хронического. Чаще всего одонтогенный гайморит имеет хроническое течение. В ходе затяжного воспалительного процесса может произойти перфорация (прободение) дна гайморовой пазухи. Перфорация — достаточно тяжелое осложнение заболевания, требующее немедленной медицинской помощи.
Симптомы одонтогенного гайморита
Одонтогенный гайморит обычно начинается с боли в области зубов, усиливающейся при давлении на них, причем неприятные симптомы появляются только с одной стороны верхней челюсти, в которой и начался патологический процесс.
Зубная боль сопровождается отеком и болезненностью десны. Чуть позже подсоединяются новые симптомы, ярко свидетельствующие об осложнении стоматологических неприятностей. Из носового хода, опять-таки, с одной стороны, выделяется гнойная слизь. Больной постепенно начинает ощущать характерные проявления гайморита: боль с одной стороны лица, головную боль, усталость, недомогание. Температура может повышаться до 38–40°C. Вполне возможно развитие светобоязни и слезотечения с одной пораженной стороны.
При длительно текущем одонтогенном гайморите столь ярких проявлений может и не быть. Заболевание может развиться постепенно, а симптомы практически не отличаются от обычного хронического воспаления гайморовых пазух. После переохлаждения, респираторных инфекций зачастую начинается обострение хронического процесса. В таких случаях усиливается боль, появляется чувство тяжести в области верхней челюсти с иррадиацией в глаз, виски, лобную зону. В области нижнего века можно заметить припухлость. Кроме того, непременным симптомом являются и гнойно-слизистые выделения из одной носовой полости. Все неприятные проявления имеют выраженный односторонний характер.
Когда же наступает ремиссия хронического одонтогенного гайморита, проявления болезни «стираются». О воспалительном процессе может свидетельствовать тяжесть в верхнечелюстной пазухе, выделения из носа (иногда только по утрам), быстрая утомляемость. Возможно повышение температур до 37,2–37,3°C.
Осложнения: перфорация верхнечелюстной пазухи
При повреждении дна верхнечелюстной пазухи между ротовой и носовой полостью появляется сообщение. Представьте себе, что во время полоскания зубов или приема пищи в гайморову пазуху, которая должна быть стерильна, попадают вода, щи и пиво. В таких обстоятельствах воспалительный процесс остановить невозможно ни промываниями носа, ни антибиотиками. И даже вдыхаемый воздух, проникая в полость пазухи, способствует постоянному повышенному давлению внутри нее.
Поэтому терапия должна быть срочной и кардинальной.
Лечение одонтогенного гайморита
Лечение в первую очередь должно быть направлено на борьбу с первоначальной причиной заболевания, то есть на восстановление стоматологического благополучия. Только после того, как дантист сделает свою часть работы, к делу приступает оториноларинголог.
Если гайморова пазуха не повреждена, лечение одонтогенного воспаления начинают консервативным путем согласно стандартным схемам терапии острого гнойного или хронического гайморита. В более тяжелых случаях, когда консервативная терапия не приносит результата, приходится прибегать к хирургическим методам. И уж тогда придется потерпеть: больного ждет операция гайморотомии, то есть вскрытия гайморовой пазухи с полной ревизией, удалением измененной слизистой и приведением ее в порядок. После операции назначают курс восстановительной медикаментозной терапии.
Поделиться с другими...
gaimoriti.ru
Одонтогенный гайморит симптомы и лечение

Одонтогенный гайморит симптомы и лечение
Заложен нос, затруднено дыхание, болит голова, и это состояние затянулось? Скорее всего, у вас одонтогенный гайморит. При этом заболевании воспаляется только область в верхней челюсти. В воспалительном процессе задействованы пазухи, которые располагаются над зубами и под глазами. Проблема одонтогенного гайморита стала своеобразной точкой пересечения отоларингологии и стоматологии. И при ее решении порой приходится объединять усилия специалистов, представляющих и то, и другое направление.
Причины возникновения заболевания. Есть несколько причин возникновения одонтогенного гайморита:
Больные зубы. Кариес верхних зубов может перейти в воспаление слизистой пазухи. Происходит это при механическом воздействии на больные зубы. Если, например, повреждены каналы, то при чистке зубов инфекция перемещается в каналы. Уже из каналов она попадает в пазуху – там для этого есть прямой путь.
Неаккуратная работа стоматолога. Это сказывается непрофессионализм. Часто наблюдается после удаления зуба с гнойной инфекцией.
Анатомические особенности строения верхней челюсти. В этом случае корни верхних зубов прорастают непосредственно в пазуху. При малейших воспалительных процессах инфекция попадает на слизистую.
Симптомы одонтогенного гайморита. При обращении к врачу больные жалуются на:
- заложенность носовых ходов;
- неприятный запах из носа и рта;
- выделение гноя из носа;
- боль при касании к окологлазному пространству;
- постоянная боль в зубах верхней челюсти.
В отличие от гнойного гайморита одонтогенная форма заболевания не является хронической. Поражается только одна пазуха. Какая сторона будет заражена инфекцией, зависит от того, где расположен больной зуб.
Очень часто заболевание проходит бессимптомно, и первые признаки могут проявиться только через полгода. Подвержены заболеванию только взрослые, причем быстро вылечить насморк привычными способами в данном случае не удается. У детей неразвитые корни зубов не представляют угрозу для гайморовых пазух.
Неприятный запах из носа является следствием застоя жидкости в пазухе. При длительном течении болезни возможно разложение кости. В таком случае зловонный запах чувствуется даже изо рта.
Лечение одонтогенного гайморита. Одонтогенный гайморит должен лечиться только в клинических условиях. Прежде всего, необходимо удалить причину заболевания. Если это связано с больными зубами, то проводится санация (лечение) ротовой полости. В начальной стадии одонтогенного гайморита лечение производится сосудосуживающими препаратами. Капли в нос обеспечивают свободный отток жидкости из пазухи. Пациент начинает свободно дышать. Подбираются не только сосудосуживающие, но и противовоспалительные препараты. Например, «Нафтизин» сможет только снять заложенность. Никакого лечебного эффекта он не оказывает.
Если одонтогенный гайморит долго не лечился, то поможет только пункция. Врач делает прокол отверстия из пазухи в носовой ход. Делается это большой иглой, под местной анестезией. Такая процедура обеспечивает резкий отток гноя из пазухи. После прокола проводится курс терапии антибиотиками. Производится обязательное промывание гайморовой пазухи раствором антибиотиков через проколотое отверстие. Это позволяет быстро снять воспаление и убить инфекцию.
В особо сложных случаях требуется хирургическое вмешательство. Под общей анестезией удаляется патогенная слизистая, вычищается зараженная пазуха и проводится обработка антибиотиками.
В реабилитационном периоде обязательно применение физиотерапии. Прогревания, воздействие малыми разрядами тока и ингаляции проводить можно только после полного удаления гноя и снятия воспаления.
Профилактика. Одонтогенный гайморит возможно предупредить. Необходимо соблюдать элементарные правила гигиены: регулярная чистка зубов; своевременное лечение больных зубов; регулярные посещения стоматологов и предотвращение развития инфекции.
Поделиться новостью в соцсетях « Предыдущая запись Следующая запись »my-znahar.com
Одонтогенный гайморит - причины, симптомы и лечение
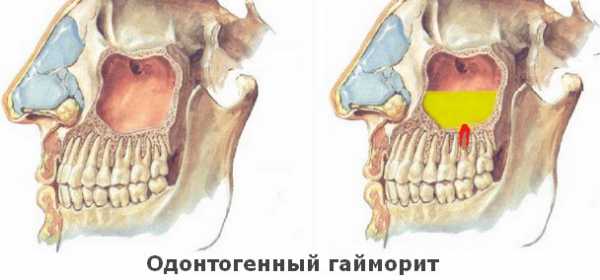
Одонтогенный гайморит – воспаление слизистой оболочки гайморовой пазухи, развившееся в результате проникновения инфекции из ротовой полости. По статистике некоторых ученых, до 50% всех случаев развития острого, а особенно хронического, гайморита связано с распространением патогенных и условно-патогенных микроорганизмов, проникающих в толщу верхней челюсти из очагов воспаления в полости рта.
Распространенность этого заболевания объясняется анатомической особенностью строения верхнечелюстной (гайморовой) пазухи: она расположена очень близко к корням верхних коренных зубов и при их перфорации в результате стоматологических операций или при массивном инфекционном процессе, микробы легко проникают вглубь гайморовой пазухи, провоцируя развитие болезни.
Причины появления и распространения инфекции
Большинство микроорганизмов, обитающих в ротовой полости человека, являются условно-патогенными, иммунная система здорового организма успешно подавляет их рост и развитие и не дает возможности оказывать негативное воздействие на организм, но при попадании во внутреннюю среду – на слизистую оболочку околоносовой пазухи, они становятся причиной развития бактериального воспаления.
Чаще всего одонтогенный гайморит вызывают:
- Золотистый и простой стафилококк;
- стрептококк;
- энтерококки;
- диплококки и их ассоциации.
Реже причиной инфекции становятся анаэробные микроорганизмы или патогенные грибы.
Патогенез
Также частота появления одонтогенного гайморита связана с распространенностью стоматологических заболеваний, так как очень мало людей уделяет должное внимание здоровью ротовой полости, регулярно посещает стоматолога и не имеет очагов хронической инфекции.
При постоянном источнике воспаления в корневых каналах или в тканях десны возникает постепенная сенсибилизация слизистой оболочки верхнечелюстной пазухи к очагу одонтогенной инфекции, костная перегородка истончается и инфекция распространяется вглубь верхней челюсти. Лечение такого гайморита сопряжено с рядом трудностей и в особо запущенных случаях может потребоваться операция.
Одонтогенный гайморит может развиться как осложнение следующих стоматологических заболеваний:
- Острый и хронический периодонтит зубов верхней челюсти;
- нагноение кисты верхней челюсти;
- ретенированные зубы;
- остеомиелит верхней челюсти;
- травматичное удаление корней зубов верхней челюсти.
Признаки
 Заподозрить острый или хронический одонтогенный гайморит бывает непросто, заболевание чаще всего протекает в стертой форме, без выраженных клинических признаков и не слишком сильно мешает больному вести обычный образ жизни.
Заподозрить острый или хронический одонтогенный гайморит бывает непросто, заболевание чаще всего протекает в стертой форме, без выраженных клинических признаков и не слишком сильно мешает больному вести обычный образ жизни.
Основные симптомы
- Хроническая заложенность носа – она может быть односторонней или двухсторонней, но всегда с преобладанием симптомов с одной стороны;
- болевые ощущения в ротовой полости – у больного периодически возникает боль в области верхней челюсти. Также необходимо учитывать, что одонтогенный гайморит может клинически проявиться через несколько месяцев после удаления зуба – до полугода после экстракции или резекции корневого отростка;
- чувство тяжести, «распирания» в области пораженной гайморовой пазухи;
- неприятный запах из носа – необязательный симптом, его появление связано со спецификой бактериальной флоры ротовой полости, которая стала причиной инфекции.
Чаще всего симптомы заболевания слабо выражены и оно быстро переходит в хроническую форму. В период ремиссии больной также не ощущает себя здоровым, хронический одонтогенный гайморит становится причиной постоянных головных болей, чувства усталости, заложенности носа и общего недомогания.
Основными отличительными симптомами одонтогенного гайморита считают сочетание следующих признаков:
- Связь появления клинических симптомов болезни с заболеваниями ротовой полости;
- односторонность клинических симптомов;
- заболевание характерно только для людей старшего возраста – у детей, из-за недоразвития альвеолярного отростка, корни зубов не выступают в верхнюю челюсть и одонтогенный гайморит практически не встречается;
- слабую выраженность клинических симптомов – болевой симптом и заложенность носа при этой форме гайморита выражены гораздо слабее;
- неприятный запах из носовой полости – скопление гноя с неприятным запахом характерно для одонтогенной инфекции.
Лечение
Лечение заболевания включает в себя общую и местную терапию и хирургическое лечение.
Терапевтическое лечение включает в себя:
- Санацию ротовой полости – только после выявления и устранения причины заболевания можно рассчитывать на полное избавление от инфекции;
- антибактериальную терапию – проводится общее лечение антибиотиками широкого спектра действия, а при возможности, с учетом чувствительности микроорганизмов, вызвавших воспаление;
- симптоматическая терапия – включает в себя сосудосуживающие препараты, физиолечение, санацию носовой полости и так далее.
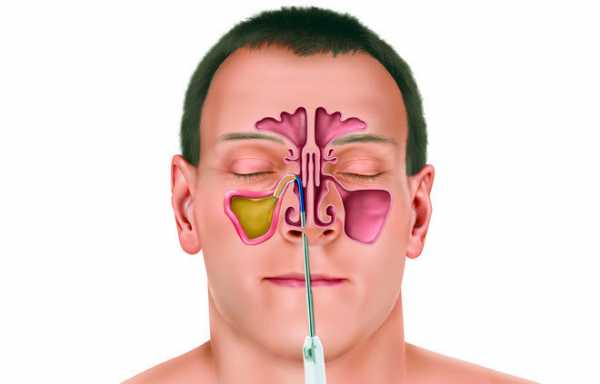
Также лечение одонтогенного гайморита обязательно включает в себя пункцию гайморовой пазухи, это необходимо и в диагностических и в лечебных целях. Пункция позволяет наиболее эффективно очистить и промыть верхнечелюстную пазуху, заполнить ее растворами антибиотиков и антисептиков.
Также необходимо общее лечение больного: соблюдение щадящего режима, десенсибилизирующая терапия, общеукрепляющие средства, витамины и так далее.
При неэффективности консервативного лечения проводится хирургическая операция — гайморотомия, с удалением части измененной слизистой оболочки и расширением соустья между носовым ходом и гайморовой пазухой.
Одонтогенный гайморит – неприятная и требующая длительного лечения болезнь, вылечить хроническую форму заболевания без хирургического вмешательства достаточно сложно, а вот предотвратить развитие инфекции гораздо проще. Своевременная санация ротовой полости, регулярные визиты к стоматологу и бережное отношение к своему здоровью помогают избежать развития множества заболеваний, в том числе и одонтогенного гайморита.
ingalin.ru
Одонтогенный гайморит: симптомы и лечение заболевания
Одонтогенный гайморит – редко встречающаяся форма синуситов, которая не имеет никакой связи с простудными заболеваниями или вирусными инфекциями. В народе его иногда называют зубным гайморитом. При наличии хронических очагов инфекции может сформироваться хронический одонтогенный гайморит.
Опасность патологии заключается в том, что она может вызывать достаточно тяжелые осложнения. Поэтому излечивать заболевание следует лишь в условиях стационара под наблюдением врача. Следует отметить, что лечение одонтогенного гайморита обычно хирургическое.
Заболевание зачастую имеет односторонний характер из-за того, что воспалительные явления зубов и ротовой полости также развиваются с одной стороны. Патология подразделяется на два типа – с перфорацией пазухи и без нее. В первом случае возможно наличие инородного тела.

Этиология
Основные причины этого заболевания – бактериальные агенты, которые в огромном количестве живут в ротовой полости. Сам воспалительный процесс начинается после того, как у них возникает возможность появиться в гайморовой пазухе. Однако воспалительный процесс сопровождает далеко не всех людей с больными зубами. Провоцирующими факторами являются также увеличенная сенсибилизация слизистой пазухи, снижение иммунитета и особенности анатомического строения. Наиболее часто заболевание может появляться на фоне следующих процессов:
- Нагноившиеся кисты зубов;
- Пародонтоз в тяжелой форме с деструкцией перегородки;
- Перфорация при удалении зуба, кисты или корней зубов. При появлении отверстия во время стоматологических манипуляций в пазухе также могут оказываться инородные тела – обломки зубов и пломбировочный материал;
- Глубокий кариес с последующим пульпитом;
- Остеомиелит или периодонтит;
- Онкологические процессы в этой области;
- Некачественно выполненные работы по установке имплантов и штифтов.
Риск развития одотогенного гайморита может возрастать при:
- Врастании корней зубов в синус или анатомическая близость их корней к синусу;
- Иммунодефицитные состояния;
- Гайморотомия и любые другие стоматологические вмешательства на зубах и верхней челюсти.
Таким образом, причины патологии не лежат в простудных заболеваниях, а кроются в плохом здоровье зубов по разным причинам или же в неправильном лечении врачом-стоматологом.
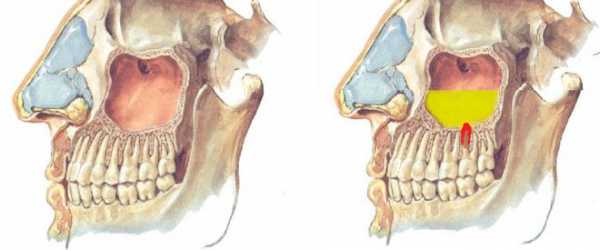
Клиническая картина
Обычно, перед периодом разгара одонтогенного гайморита, пациент начинает ощущать боли в области зубов верхней челюсти, которые могут возникать в любое время. Это происходит из-за прогрессирования кариеса или воспалительных процессов в десне. В это время происходит миграция и активное распространение бактериальных агентов в верхнечелюстной пазухе.
Начинает формироваться воспалительный процесс, сопровождающийся выраженным отеком слизистой, что приводит к сужению выходного отверстия и ухудшению оттока слизи в носовые ходы. Затем наступает гнойная фаза, соответствующая периоду разгара гайморита. Если развились следующие симптомы, которые беспокоят пациента с одной стороны, то, скорее всего, этот гайморит одонтогенный:
- Затруднение носового дыхания и заложенность носа, может возникать неприятный запах;
- Ощущения распирания над зубами, выраженная головная боль с иррадиацией в глаз и зубы, иногда появляется и зубная боль;
- Отечность под глазом;
- Выраженное повышение температуры и другие симптомы общей интоксикации – слабость, снижение аппетита;
- Начинают отходить выделения из носа гнойного характера;
- Выраженное слезоотделение.
В случае отсутствия адекватного лечения самого гайморита или его провоцирующего фактора, существует риск развития хронического процесса. Он проявляется частыми зубными болями, постоянной общей слабостью, усталостью. Время от времени пациент жалуется на давящие головные боли, заложенность носа и снижение восприятия запахов.
Любое вирусное заболевание или переохлаждение может послужить толчком для рецидива острой фазы болезни. В детском возрасте такая патология появляется крайне редко, что связано с малыми размерами корней молочных зубов, которые просто анатомически не могут достать до гайморовой пазухи.

Диагностические мероприятия
Очень важным вопросом является «кто должен диагностировать одонтогенный гайморит и проводить лечение болезни?» Диагностика проводится на приеме у ЛОР-врача, но очень часто пациенты сначала отправляются к стоматологу. Дантисты также должны уметь определять патологию и отправлять пациентов к оториноларингологам. При осмотре врачи обнаруживают глубокий кариес или признаки костной патологии верхней челюсти, воспалительные явления десен вокруг зуба или импланта.
После проведения осмотра собирается анамнез заболевания, проводится риноскопия, иногда эндоскопия, позволяющая сделать фото глубоких отделов носовых ходов и пазухи. Эндоскопическое исследование можно выполнить не только через полость носа, но и через место перфорации пазухи. Обязательными лабораторными и инструментальными исследованиями являются:
- Клинический анализ крови;
- Рентгенологические обследования или томография;
- В некоторых случаях для диагностики выполняется пункция, которая также позволяет и лечить процесс. Однако, многие доктора устанавливают и лечат гайморит без прокола.
Дифференциальная диагностика требует исключить другие виды гайморитов, неврит лицевого нерва, периодонтит и пульпит. Если был установлен диагноз хронического одонтогенного гайморита, следует направить больного к онкологу с целью исключения ракового процесса.

Лечение
В первую очередь следует разобраться, кто должен проводить лечение, поскольку очень часто лицевые хирурги также принимают участие в процессе. Помимо самой терапии заболевания, необходимо уделить внимание причинам его вызвавшим, провести санацию ротовой полости, удалить тот зуб или кисту зуба, вызвавшую процесс.
Чаще всего назначается оперативное лечение, позволяющее как вылечить заболевание, так и провести его незначительную профилактику. Операция позволяет устранить причину заболевания, проводится промывание пазухи. При тяжелом гнойном процессе следует установить в нее дренажи, которые удаляются сразу после того, как оттуда перестает выделяться гной.
После оперативного этапа приступают к консервативному. Оно также назначается на ранней стадии, но иногда и на первых этапах болезни приходится прокалывать верхнечелюстную пазуху.
Что такое прокол? Это манипуляция, позволяющая убрать патологическое содержимое из верхнечелюстной пазухи, а затем выполнять ее промывания для достижения максимального эффекта.
Медикаментозная терапия включает в себя:
- Антибактериальные препараты широкого спектра действия – Сумамед, Цефтриаксон, Левофлоксацин;
- Противоаллергические средства – Лоратадин, Эриус;
- Нестероидные противовоспалительные препараты – Ибупрофен, Парацетамол;
- Сосудосуживающие капли – Лазорин, Нок-спрей;
- Применение местных антисептиков – Мирамистин, Биопарокс.
В периоде выздоровления назначается физиотерапия. Это очень хорошее средство для восстановления организма и укорочения периода реабилитации. Применяется лазерное облучение, электро и фонофорез, УВЧ.
Лечение народными средствами не показано в острой фазе, его можно применять в периоде реабилитации или же в комбинации с медикаментозными препаратами.
Осложнения
Одонтогенный гайморит имеет достаточно много осложнений, чем он и опасен для многих пациентов. Чаще всего развиваются абсцессы десен, флегмоны глазничной области, энцефалиты, менингиты и другие гнойные воспаления.
Хронический процесс может спровоцировать рост кист и полипов, а также раковых опухолей. Чем дольше такое заболевание остается без надлежащей терапии, тем выше риск развития осложнений.
Подводя итог
Одонтогенный гайморит имеет выраженные симптомы, и лечение требуется как правило оперативное. В виду анатомических особенностей человеческого организма, вылечить одонтогенный гайморит не всегда просто. Доступ для проведения оперативного вмешательства требует определенных навыков.
Мерами профилактики процесса может послужить регулярное посещение стоматолога и слежение за состоянием своих зубов и ротовой полости. Также следует избегать травм лицевой области, поскольку переломы лицевых костей и костей верхней челюсти также могут спровоцировать одонтогенный гайморит.
Рейтинг автора
0
Автор статьи
Диагностика и лечение пациентов с хроническими заболеваниями терапевтического профиля.
Написано статей
29
stoporvi.ru
Одонтогенный гайморит – описание, симптомы и лечение
Одонтогенный гайморит – это воспалительный процесс, который возникает в слизистой оболочке пазухи верхней челюсти. Он провоцируется очагом инфекций, который находится в полости рта. Очаг инфекции формируют бактериальные микроорганизмы. В норме они находятся в полости рта.
Такой вид гайморита может развиваться на фоне патологических процессов, которые происходят в зубах верхней челюсти (первых молярах, вторых молярах, вторых премолярах). К основным причинам развития заболевания можно отнести острый периодонтит второго премоляра, а также первого и второго моляра. Кроме того, хроническая форма периодонтита на стадии обострения также может спровоцировать болезнь гайморита.
Одонтогенный гайморит может формироваться и на фоне остеомиелита верхней челюсти, при нагноении радикулярной кисты, а также воспалительного процесса вокруг ретенированного зуба. Отмечается развитие болезни и на фоне неправильного удаления зуба.
Одонтогенный гайморит: симптомы и лечение
Выделяют различные формы заболевания. Для каждой из них характерны свои симптомы и причины возникновения заражения. Так, например, острая форма болезни зачастую является следствием серозной формы. Первоначальными признаками развития острой формы выступает боль в области одного или нескольких зубов. Она переходит в височную, лобную и подглазничную область.
При острой форме одонтогенного гайморита симптомом может проявиться и водянистое выделение из носа. Также отмечается заниженная функция обоняния. По истечении некоторого времени происходит увеличение отека гайморовых пазух. Это приводит к практически полному их заполнению слизью и дальнейшему ее увеличению.
Как правило, процесс дыхания человека начинает нарушаться. А отток слизи из носовых пазух останавливается или затрудняется. Если в таких случаях не проводить своевременную лечебную терапию, то острая форма болезни перейдет в гнойную.
При гнойной форме одонтогенного гайморита симптомы проявляются такие: слабость, общее недомогание, озноб и завышенная температура тела (до 39-40 градусов). Также отмечается отечность или увеличение щеки со стороны поражения, заметны покраснения и отечность в подглазничной области.
Кроме того, пациент ощущает сильные боли в области носовых пазух и в области пораженных воспалением зубов. При этом выделяется гной и слизь из носовых ходов. А сама слизистая оболочка пазух имеет отечный и покрасневший вид. Болевые ощущения становятся очень сильными. Из-за этого нарушается правильный ночной сон. Может сформироваться светобоязнь.
Диагностика крови при наличии острой формы одонтогенного гайморита как симптом может показать нейтрофильный лейкоцитоз, а также завышенные нормы скорости оседания эритроцитов. А рентген носовых пазух может показать их затемнение. В некоторых случаях есть возможность установить горизонтальную границу накопившегося в пазухах гноя.
Обычно при наличии такого заболевания лечебная терапия начинается с дренирования или устранения очагов инфекции в верхней челюсти. Для этого создаются наиболее благоприятные условия для правильного оттока гноя из гайморовых пазух. При этом возможно удаление больного зуба.
При одонтогенном гайморите лечение может предусматривать вскрытие гнойных очагов, которые находятся в околочелюстных тканях. Такие случаи происходят при острой форме гнойного периостита.
После вскрытия выполняется процедура пунктирования верхнечелюстной пазухи. Если в наличии имеется гной, то его отсасывают при помощи специального медицинского шприца. После этого пазухи дезинфицируют раствором антибиотиков и антисептиков.
Одонтогенный гайморит в лечении может предусматривать ввод пластмассового катетера в гайморову пазуху.При помощи него проводится дренаж и дальнейшие процедуры промывания.
Вместе с хирургическими методами лечебной терапии пациентам выписываются антибактериальные и гипосенсибилизирующие лекарственные препараты. Также могут назначаться сосудосуживающие лечебные средства.
После устранения гнойных образований при одонтогенном гайморите лечение продолжается процедурами физиотерапии. Хроническая форма заболевания в лечении также направлена на устранение очагов распространения инфекции, после чего назначается консервативные методы борьбы с заболеванием.
Если не выявлены положительные результаты, то дальнейшая лечебная терапия предусматривает хирургическое вмешательство. Оно носит название гайморотомии. При этом обязательно проводится ревизия верхнечелюстной пазухи с образованием соустья между гайморовыми пазухами и нижними носовыми ходами.
Исход острой формы заболевания
Хронический одонтогенный гайморит является переходом острой формы заболевания в хронический процесс. Основное течение такого вида болезни (при отсутствии перфорационного отверстия в области дна пазухи) аналогично хроническому риногенному гаймориту. Оно волнообразно. А обострение заболевания зачастую происходит в процессе переохлаждения, после острых респираторных вирусных инфекций. Также может совпадать с процессом обострения хронического периодонтита.
В процессе обострения заболевания пациенты могут ощущать чувство тяжести, распирания, а также боли в области верхней челюсти. Она может распространяться на глаза, виски, лоб и верхние зубы. Постоянный симптом хронической формы заболевания – это гнойные выделения. Они могут отделяться в разных количествах.
При хроническом одонтогенном гайморите пациенты также жалуются на одностороннее чувство головной боли. Также характерно и чувство тяжести в области головы. Подглазничная область и нижнее веко в данном случае выглядят припухлыми. А процесс пальпации передних стенок верхней челюсти оказывает сильные болевые ощущения. Может наблюдаться повышенная чувствительность кожи в области подглазничного нерва.
Кроме того, наблюдается затруднительное носовое дыхание со стороны поражения, и пациенты часто жалуются на неприятный запах. Во время проведения процедуры риноскопии в среднем носовом ходу обнаруживается накопление гноя. Также наблюдается отечность передних концов в нижней и средней носовой раковине. При осмотре ротовой полости в верхней челюсти выявляются пораженные кариесом зубы. Также в наличии может быть глубокий пародонтит или глубокий воспалительный процесс вокруг внутрикостного имплантата.
При хроническом одонтогенном гайморите может наблюдаться повышенная температура тела. А при диагностике крови устанавливается лейкоцитоз и завышенные нормы скорости оседания эритроцитов. Пункция показывает присутствие накопляемого гноя.
При ремиссии данный вид заболевания характеризуется стертыми признаками. Периодически может проявляться тяжесть в носовых пазухах. А по утрам из носовых ходов выделяется гной. Также может проявляться и завышенная утомляемость всего организма человека.
При хроническом одонтогенном гайморите рентген показывает затемнения верхнечелюстной пазухи, в частности нижних ее частей. А при длительном течении заболевания может сформироваться рак слизистой оболочки пазух.
ymadam.net
Одонтогенный гайморит, причины, симптомы, лечение
Гайморит – это заболевание, которое характеризуется сильным воспалением верхнечелюстной пазухи носа. Придаточные пазухи носа имеют вид образований небольших пещерок, которые соединяются с полостью носа. В строении присутствует две верхнечелюстные пазухи, это левая и правая и называются они – гайморовы пазухи. Боль в голове, заложенность носа и довольно затрудненное дыхание – это основные признаки одонтогенного гайморита. Во время подобного заболевания воспаляется исключительно область в верхней челюсти.
При этом заболевании в воспалительном процессе задействованы те пазухи, которые находятся над зубами и под глазами. Лечение одонтогенного гайморита на сегодня стало точкой пересечения стоматологии и отоларингологии.
Одонтогенный верхнечелюстной гайморит
Главной причиной данного заболевания становится кариес зубов верхней челюсти. И источником инфекции может быть гангренозный зуб, но существует вероятность для развития скрытого очага инфекции, протекающего в верхней челюсти, и особенно в десне, что активизируется после снижения иммунной реактивности организма. Причем, септический очаг может скрываться даже под пломбированным материалом леченого зуба. В некоторых случаях пломбировочный материал может проникать в гайморову пазуху сразу через зубные каналы при некачественной работе врача-стоматолога. И в таком случае пломбированный материал, находящийся в полости пазухи, становится инородным телом, что и вызывает воспаление.
Причины возникновения заболевания
Существует несколько причин, которые способствуют возникновению одонтогенного гайморита и одной из них являются больные зубы. Ведь кариес верхних зубов способен перейти в серьезное воспаление слизистой пазухи. И происходит это во время механического воздействия на уже больные зубы. А если повреждены каналы зуба, то во время чистки зубов имеющаяся инфекция попадает в эти каналы, а из них перемещается в пазуху через прямой путь. Кроме этого причиной такого гайморита может быть неаккуратная работа стоматолога, что часто бывает после удаления зубов с инфекцией. Последней причиной гайморита может быть анатомические особенности в строении верхней челюсти. И в этом случае корни верхних зубов непосредственно прорастают в пазуху. Поэтому при любом воспалительном процессе инфекция попадает сразу на слизистую оболочку.
Симптомы одонтогенного гайморита
Обычно при обращении к врачу все пациенты жалуются на такие симптомы, как гнойные выделения из носа, заложенность носовых ходов, боль во время касания к окологлазному пространству, неприятный запах изо рта и носа, постоянная боль в верхней челюсти и в зубах. Стоит отметить, что одонтогенный гайморит не принимает хроническую форму, чем он отличается от гнойного гайморита. В данном случае поражается только одна пазуха. Например, какая именно сторона будет заражена инфекцией, зависит то, где именно расположенный больной зуб.
Довольно часто болезнь проходит бессимптомно, а первые его признаки могут появляться уже только через пол года. Данному заболеванию подвержены только взрослые, однако привычными способами болезнь вылечить не удается. А вот у детей корни зубов еще не развитые, поэтому не являются угрозой для гайморовых пазух. Если у человека присутствует неприятный запах из носа, то он становится результатом застоя жидкости в пазухе носа. А при длительном течении заболевания возможно разложение костей. В данной ситуации зловонный запах чувствуют окружающие люди изо рта больного.
Лечение одонтогенного гайморита
Данная форма гайморита лечится только в условиях клиники. Но самое главное в этом случае – это удалить основную причину болезни. И если болезнь связана с больными зубами, то врач назначает санацию ротовой полости. На начальной стадии развития одонтогенного гайморита его лечение производится сосудосуживающими препаратами. А назначенные капли в нос обеспечивают хороший отток жидкости из пазухи носа, в итоге больной начинает свободно дышать. Врач подбирает сосудосуживающие и противовоспалительные препараты.
Если одонтогенный гайморит долгое время не лечится, то в этом случае назначают пункцию, то есть врач делает прокол небольшого отверстия из пазухи уже в носовой ход. Выполняется такая процедура большой иглой и под действием местной анестезии, в итоге она обеспечивает резкий отток гноя непосредственно из пазухи носа. А после проколов назначают курс терапии антибиотиками, а также производится промывание гайморовой пазухи с помощью растворов антибиотиков через проколотое отверстие. Такая процедура позволяет снимать воспаление и устранить инфекцию. А в особенно сложных ситуациях может потребоваться хирургическое вмешательство. И под общей анестезией врач удаляет патогенную слизистую, вычищает зараженную пазуху и проводит обработку антибиотиками. Что касается реабилитационного периода, то в это время обязательно назначают физиотерапию, это прогревания, а также ингаляции, которые проводят только после выделения гноя из пазух и после снятия воспаления.
Профилактика гайморита
Всегда нужно соблюдать правила личной гигиены, это регулярная чистка зубов, лечение больных зубов, а также регулярное посещение стоматолога, что предотвратит развитие инфекции.
Читайте также:
medportal.su
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа











