Гипергонадотропный гипогонадизм у мужчин, современные методы лечения. Гипергонадотропный гипогонадизм у мужчин
Гипергонадотропный гипогонадизм у мужчин, современные методы лечения
Иногда можно услышать определение «гипергонадотропный гипогонадизм». Что скрывается за такими сложными медицинскими терминами? На самом деле это говорит о том, что в организме нарушено функционирование половой системы. По каким причинам возникает заболевание, и какие имеет последствия? Что делать если мужчине поставлен такой диагноз?
Содержание:
- В чем суть заболевания
- Классификация
- Причины возникновения гипергонадотропного гипогонадизма
- Какие отмечаются симптомы
- Диагностика
- Методы лечения
- Возможна ли профилактика
В чем суть заболевания
Мужские органы необходимы не только для выполнения половой функции и продолжения рода. Недоразвитие или отсутствие яичек приводят к ряду заболеваний совершенного иного характера. При их удалении риск неблагоприятных явлений многократно возрастает. В былые времена евнухи не отличались здоровьем и продолжительностью жизни.
Гипергонадотропный гипогонадизм у мужчин представляет собой патологию яичек, при которой производится недостаточное количество половых гормонов. Заболевание часто идет в комплексе с отставанием развития половых признаков и органов. Идут сбои жирового и белкового обменных процессов.

Возможны нарушения работы сердца, сосудов и костной системы, непосредственные урологические проявления заключаются в:
- снижении либидо
- слабой подвижности сперматозоидов
- мужском бесплодии
- недоразвитии первичных половых признаков и органов
- болезнях предстательной железы
Также встречаются такие равносильные термины, как андрогенный дефицит и тестикулярная недостаточность. Может возникать не только у женщин, но и у мужчин. Многие случаи болезни на практике не диагностированы. Согласно официальной статистике от этого синдрома страдает около 1,5 % мужского населения.
Последствия гипогонадизма могут быть следующие:
- ожирение (фигура начинает напоминать женскую)
- появление атеросклеротических бляшек
- ишемическая болезнь сердца
- хрупкость костей, остеопороз
- полное бесплодие
- нарушение потенции
- снижение полового влечения
- эрективная дисфункция
Отсутствие должной диагностики приводит к тому, что многие больные не получают необходимого лечения. Как следствие, ухудшается здоровье и снижается качество жизни. Проблемы не нужно стыдиться, а сразу приступать к активным действиям.
Классификация
Существуют разные виды гипогонадизма. Они имеют разные причины и характер. Вот два основных:
Гипергонадотропный (первичный)
Заключается в снижении функции яичек, что приводит к недоразвитию органов и недостаточной выработке андрогенов.
Гипогонадотропный (вторичный)
При таком заболевании в определенной области мозга (гипоталамусе или гипофизе) понижается или вовсе отсутствует способность выработки важных гормонов, которые нужны для адекватного функционирования репродуктивной системы. Может сопровождаться психическими расстройствами.
В свою очередь, первичный гипергонадотропный гипогонадизм у мужчин имеет свои подвиды.
Врожденная форма
Возникает вследствие врожденных аномалий развития. Встречается в редких случаях и тяжелее поддается лечению.
Приобретенная форма
Развивается из-за возникновения опухолевых или инфекционных заболеваний, воспалительных процессов, травм. Половая система начинает «тормозить» с того возраста, когда было приобретено заболевание.
Также гипогонадизм различается в зависимости от того, в каком возрасте он возник.
Эмбриональный
Неправильная закладка половых органов происходит еще в утробе матери. Случается, что яички не опускаются в мошонку (крипторхизм) или вовсе отсутствуют (анорхизм).
Допубертатный
Возникает до полового созревания. Происходит слабовыраженное развитие вторичных половых признаков, половые органы также недоразвиты, нарушены пропорции тел. Людям с таким диагнозом присуща инфантильная внешность.
Постпубертатный (возрастной)
Может возникать после полового созревания, часто в зрелом возрасте. Может характеризоваться понижением уровня тестостерона, импотенцией, нарушением работы различных систем организма.
Наиболее распространенной формой выступает возрастной подтип. Согласно исследованиям заболевание может затрагивать более 10% взрослого населения. Уровень тестостерона начинает снижаться на 2-3% уже с 30-35 лет.
Чем раньше возникло заболевание, тем раньше происходят изменения. Меры нужно принимать как можно скорее.
Причины возникновения гипергонадотропного гипогонадизма
Далеко не всегда удается предупредить заболевание. Часто, провоцирующие факторы не зависят от человека.
Для врожденного первичного гипогонадизма могут быть следующие причины:
- генетические аномалии и повреждения
- врожденное недоразвитие органов и желез (анорхизм, крипторхизм)
- дисгензия яичек или семенных каналов
- аутоиммунные сбои, произошедшие еще на уровне эмбрионального развития
- нарушения работы щитовидной железы у матери, пониженная функция (гипотериоз)
Приобретенные формы первичного гипогонадизма могут развиться в любом возрасте, когда было оказано негативное влияние внешних факторов.
Часто возникают из-за обстоятельств различного характера:
- воздействие токсических веществ (пестицидов, растворителей), хроническое злоупотребление алкоголем и наркотиками, работа на вредном производстве
- прием сильнодействующих препаратов в больших дозах (тетрациклинов, гормональных, психотропных лекарств)
- хирургическое удаление яичек (при обнаружениях онкологических новообразований)
- прохождение лечения злокачественных опухолей (лучевая, химиотерапия), систематическое радиоактивное облучение
- эндокринные заболевания, патологии почек, ЖКТ, болезни нижних дыхательных путей
- перенесенные тяжелые инфекционные заболевания (корь, паротит, сифилис, туберкулез)
Неблагоприятное воздействие этих факторов способно нарушить нормальное функционирование репродуктивной системы. На некоторые из них чрезвычайно сложное повлиять. Однако, не последнее место занимают вредные привычки.
Пристрастия к алкоголю и наркотикам – частая причина импотенции и бесплодия.
Какие отмечаются симптомы
Симптоматика заболевания будет различаться в зависимости от того, в каком возрасте произошло развитие гопогонадизма.

Так, для допубертатного типа характерны такие признаки:
- слишком высокий (при сохранении выработке гормона роста) или низкий рост (при отсутствии выработки)
- узкие плечи
- диспропорциональное телосложение, жир откладывается в бедрах, ягодицах
- грудь имеет размеры, превышающие норму у мужчин
- мускулатура вялая и слабо развитая
- размеры полового члена – до 5 см
- отсутствие полового влечения
- малый рост волос (или его отсутствие) в районе подмышек и лобка
- тембр голоса слишком высокий и не меняется при взрослении
- бледная кожа мошонки, отсутствие складок
Совокупность подобных проявлений прямо указывают на начало необратимых изменений. В таких случаях заболевание нередко приводит к полному бесплодию.
Возрастной гипогонадизм выражается следующими проявлениями:
- эрективная дисфункция
- снижение либидо
- более длительные половые акты, трудности в достижении оргазма
- семяизвержение отсутствует
- появление приливов, чувства жара, покраснения лица и шеи
- ухудшение плотности костной ткани, появление остеопороза
- появление ожирения по женскому типу
- кожа становится тоньше, теряет эластичность
- слабость мышц и сокращение их массы
- уменьшение роста волос на теле, их истончение
- вялость, снижение работоспособности
Хотя подобные симптомы тяжело не заметить, многие мужчины игнорируют их. Пытаясь отсрочить поход к врачу, они провоцируют прогрессирование болезни. В результате увеличивается вероятность возникновения проблем со здоровьем и ухудшения самочувствия.
Диагностика
Диагностика объединяет анализ внешних изменений и специальное обследование. У детей болезнь часто выявляют благодаря общему осмотру. Производится измерение роста, веса, окружности бедер, талии, ширины плеч. Также анализируется состояние мускулов, обхват груди, окрас кожи, величина пениса и яичек.
Уже по одним внешним данным у детей можно заподозрить наличие проблемы. У взрослых же мужчин не всегда явно отмечаются изменения внешности. Их тяжелее определить и поставить диагноз. Первым делом мужчины замечают изменения в половой сфере.
При подозрении на возрастной гипогонадизм проводится ряд исследований. Для начала проверяют состояние щитовидной железы, печени и почек. Необходимо определить какие препараты принимает пациент, перенес ли инфекционные заболевание, были ли травмы или хирургические вмешательства.
Врачу придется поведать о динамике либидо, характере эрекций, длительности полового акта, наличии или отсутствии эякуляций. Часто это довольно трудно психологически. Но вы должны понимать, что от этого зависит здоровье.
По возможности необходимо определить наследственность. Была ли подобная проблема у родителей или родственников. Если да, какой характер нарушений присутствовал.
Для получения полной картины и постановки правильного диагноза используют такие методы исследований:
- анализ крови на гормоны (содержание тестостерона и эстрогена)
- содержание в крови белка, ответственного за связывание андрогенов
- анализ крови на определение уровня гонадотропинов (ЛГ и ФГ)
- изучение набора хромосом
- анализ уровня гормонов щитовидки (тироксина, пролактина)
- РКТ или МРТ головного мозга
Также важным показателем выступает состояние костей. Для этого проводится рентгенологическое обследование. Благодаря современным лабораторным анализам возможно быстро определить в норме ли тот или иной гормон.
Комплексная диагностика дает возможность понять причину проблемы и установить вид заболевания.
Снижение влечения и отсутствие семяизвержения также могут носить временный или психологический характер. Вспомните, были ли последние время кардинальные жизненные изменения, потрясения, стрессы. Об этом следует сообщить лечащему врачу.
Методы лечения
Лечение гипогонадизма должно проходить при участии эндокринолога и уролога. Терапия зависит от вида заболевания, возраста, в котором произошло развитие, сопутствующих патологий, тяжести нарушений. В некоторых случаях излечить бесплодие не удается. Это касается врожденных эмбриональных и допубертатных форм.

Если определен гипергонадотропный гипогонадизм у мужчин, лечение заключается в следующем:
- прием негормональных стимулирующих препаратов (для мальчиков)
- прием малых доз гормональных препаратов (андрогенов, гонадотропинов) для мужчин
- заместительная гормональная терапия (пожизненный прием препаратов тестостерона) у мужчин с отсутствующим резервом эндокриноцитов яичек
- прием успокоительных, антидепрессантов для восстановления психического равновесия
- восстановление эрекции и возобновление либидо
- меры по предотвращению развития остеопороза и ухудшения состояние костей
Задача гормональной терапии заключается в ликвидации клинических проявлений болезни, возвращении к нормальной жизни, восстановление вторичных половых признаков и сексуальной функции. Чаще всего применяются инъекционные формы заместительных препаратов тестостерона.
Лекарства и дозировка подбираются в индивидуальном порядке и только специалистом. Недопустимо самостоятельно отменять лечение или менять количество.
Современные препараты позволяют производить инъекции довольно редко – раз в несколько месяцев. Они высвобождаются в кровь очень медленно, не допуская резких скачков в уровне гормона тестостерона.
Хирургические операции производятся при врожденных формах. Возможно искусственное опущение яичек в мошонку (при криптохризме). Также производится пересадка яичек, пластика полового члена (в случае недоразвития). В косметических целях может производиться имплантация искусственного яичка (к примеру, в случае удаления одного). Для операций применяют новейшую микрохирургическую технику.
Достижения фармакологии позволяют максимально восстановить функционирование половой системы. При обнаружении того или иного недуга, необходимо вовремя обращаться за медицинской помощью. Поскольку, системы организма тесно связаны (эндокринная, половая). Практически все формы гипогонадизма хорошо поддаются лечению.
Возможна ли профилактика
К сожалению, некоторые факторы заболевания не имеют профилактики.
Однако, в ваших руках следующее:
- откажитесь от алкоголя и сигарет
- если работа связана с радиоактивным излучением или вредными химическими веществами, имеет смысл сменить специальность
- своевременно занимайтесь лечением нарушений щитовидной железы, и других заболеваний, влияющих на половую сферу
- применяйте сильнодействующие лекарственные средства только в крайних случаях и по показаниям врача (антибиотики, сильные антидепрессанты, психотропные средства, стероиды)
Важной профилактикой первичного гипогонадизма выступает исключение тяжелых инфекционных заболеваний. Для этого необходимо производить введение вакцин в раннем детстве. Это касается таких инфекций, как корь, паротит, гепатит.
Не забывайте регулярно посещать уролога и эндокринолога. Необходимо своевременно лечить эндокринные нарушения, воспалительные процессы и венерические заболевания.
Гипергонадотропный гипогонадизм – одна из форм нарушения работы половой системы. Может провоцировать серьезные нарушения по части урологии, а также других сфер. В большинстве случаев болезнь хорошо поддается лечению.
Главное – не стесняться проявлений и вовремя обращаться за медицинской помощью.
Гипергонадотропный гипогонадизм у мужчин, подробнее - на видео:
виды, их симптомы и лечение (гипергонадотропный, нормогонадотропный и др.)
Около 4-5-ти миллионов мужчин страдают от патологии, которая в медицине получила название гипогонадизм, синдром андрогенного дефицита или тестикулярная недостаточность.
Низкий уровень тестостерона, затянувшийся период полового созревания, отсутствие ярко выраженных вторичных признаков, неправильное формирование скелета, нарушение пропорций тела — вот, что представляет собой гипогонадизм. Требует обязательной диагностики и лечения.
В 40-50%-ов случаев, независимо от возраста, является причиной бесплодия, отсутствия либидо и импотенции.
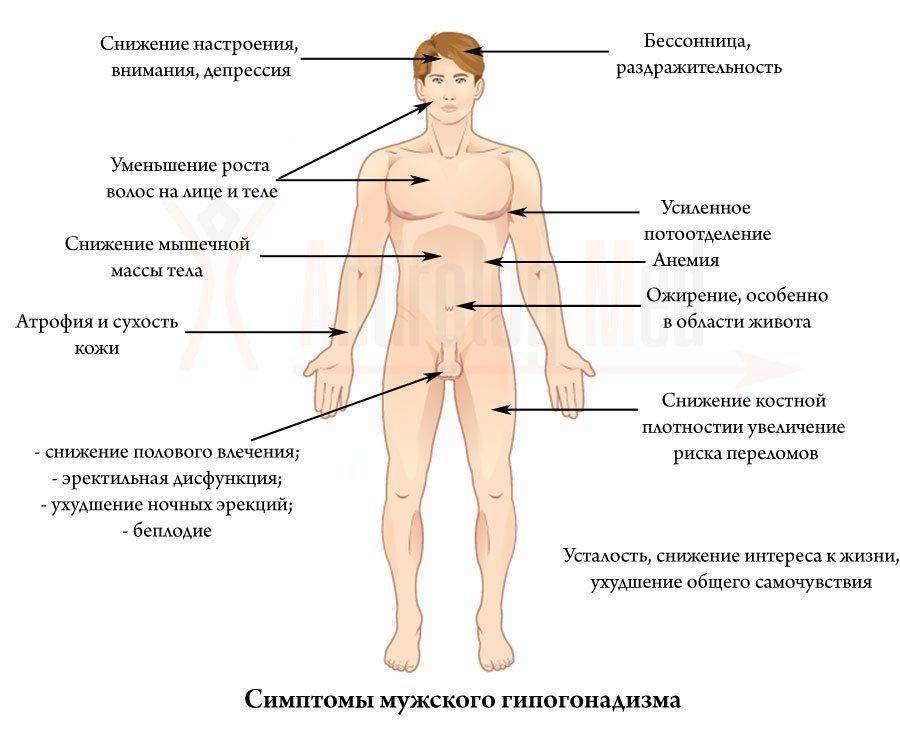
Что такое мужской гипогонадизм?
Пубертатный период (половое созревание) сопровождается активизацией процессов в головном мозге, необходимых для дальнейшего формирования организма и развития репродуктивной способности будущего мужчины.
Начиная с 12-ти лет, гипоталамо-гипофизарная система осуществляет регуляцию эндокринных функций и механизмов ЦНС (центральной нервной системы), отвечает за выработку гормонов:
- соматотропина — усиливает синтез белкового обмена, участвует в формировании хрящевой и костной ткани, следит за увеличением массы тела;
- тиреотропина — играет важную роль в работе щитовидной железы и кислородного дыхания;
- гонадотропина — влияет на функцию семенников, выработку андрогенов, эстрогенов и сперматозоидов, формирует либидо;
- кортикотропных биологически активных веществ — помогают организму адаптироваться к внешним неблагоприятным условиям путем секреции адреналина;
- вазопрессина — регулирует концентрацию, распределение воды и ее выведение вместе с мочой из организма;
- окситоцина — улучшает регенерацию мышц, повышает количество стволовых клеток.

Соматотропин: молекула
Под влиянием вышеперечисленных факторов у мальчиков после 13-15-ти лет:
- в мошонке определяются яички;
- отмечается рост полового члена;
- увеличивается предстательная железа;
- появляются волосы на лобке и в подмышечных впадинах;
- голос меняется, приобретает грубый оттенок;
- усиливается запах пота.
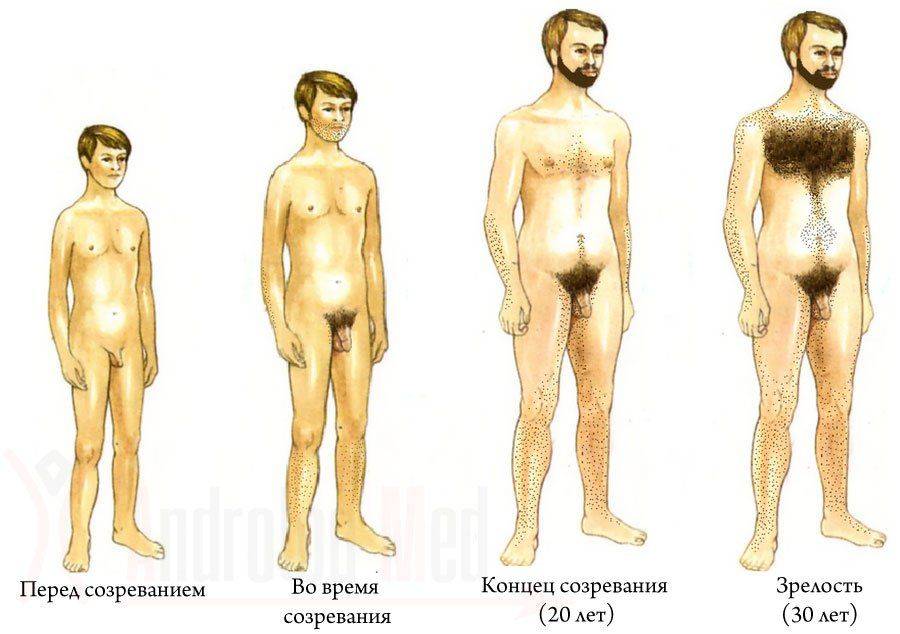
При гипогонадизме наблюдается совершенно противоположная клиническая картина. Происходит неправильное формирование наружных половых органов и подкожного жира, нет сексуального влечения к противоположному полу. В некоторых случаях, скелет и мускулатура приобретают форму, соответствующую женскому типу.
При диагнозе гипогонадизм специалисты, прежде всего, определяют, что вызвало патологическое состояние и в каком возрасте. Дальнейшим лечением занимаются андролог, эндокринолог и хирург, если есть необходимость в коррекции, пластике и протезировании половых органов.
Классификация
Значительное снижение уровня половых гормонов или синдром невосприимчивости организма к андрогенам, который сопровождается нарушением и непропорциональностью телосложения, расстройством сперматогенеза и репродуктивных функций — все это мужской гипогонадизм.
Существует несколько классификаций патологии:
- эмбриональный — развивается еще в утробе матери. Уже на 3-9-ой неделе беременности, когда в надпочечниках и яичках здорового эмбриона начинается синтез половых гормонов;
- препубертатный — совпадает с периодом полового созревания у мальчиков, от 10-ти и до 12-ти лет;
- постпубертатный — возникает в уже сформировавшемся организме.
На основании возрастного деления патологии учитывается и происхождение нарушений в работе мужской половой системы:
- врожденный;
- приобретенный;
- идиопатический;
- гипогонадизм без определённой причины.
Наиболее полная классификация, которая учитывает возрастные изменения, источники и степень поражения мужской репродуктивной системы основывается на работе гипофиза и гипоталамуса.
Первичная форма и ее причины
Или, по-другому, гипергонадотропный гипогонадизм у мужчин. Характеризуется врожденными или приобретенными нарушениями половых желез.
Для возрастного изменения организма считается нормой снижение половых функций. Остальные случаи требуют тщательного изучения. Врожденный первичный гипогонадизм могут вызвать:
- гипоплазия яичек — наблюдается у 5-7%-ов пациентов — представляет собой недоразвитость половых желез;
- крипторхизм — возможен у 75%-ов мальчиков до 6-ти месяцев — аномалии соответствует отсутствие одного или двух яичек;
- анорхизм — рождение ребенка без семенников;
- монорхизм — неправильное развитие мошонки, при котором одно яичко, придаток и семяизвергательный канал не обнаруживаются.
Для передачи наследственной информации и генетических признаков очень важен набор хромосом. В норме мужские клетки представлены кариотипом XY, женские — XX.
При синдроме Клайнфельтера число хромосом нарушается. Реже встречается синдром Де ля Шапеля. Формируется в раннем эмбриональном периоде. Аномалия хромосом, когда мужская — Y заменяется на женскую — Х.
Спровоцировать приобретенный первичный гипогонадизм могут не только особенности организма, но и причины, которые вызваны жизнедеятельностью самого человека:
- лучевая терапия или радиационное облучение;
- прием гормональных препаратов, стероидов;
- эндокринные нарушения;
- травмы и воспалительные процессы репродуктивных органов;
- инфекции, передающиеся половым путем.

Чтобы предупредить гипогонадизм этой формы, мужчинам рекомендуется своевременно проходить обследование у уролога, следить за своим здоровьем и избегать повреждения органов малого таза.
Гипогонадотропный гипогонадизм и его причины
Вторичная форма заболевания у мужчин. Развитие связано с недостаточной или неправильной работой гипоталамуса, пониженным синтезом гормонов.
Дефицит гонадотропных гормонов, которые регулируют половые функции и управляют эндокринными процессами, является основным фактором развития вторичного или гипогонадотропного врожденного гипогонадизма.
Существуют и другие причины патологии:
- синдром Паскуалини или «фертильного евнуха»;
- синдром Каллмена — характеризуется врожденным дефектом развития гипоталамуса, мутацией генов, низким количеством гонадотропинов ФСГ и ЛГ;
- гипофизарный нанизм — обусловлен недостаточной секрецией соматотропного гормона.
Нарушение физиологических функций регуляции половых желез, которые осуществляют фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ) и хорионический гонадотропин, приводят к развитию вторичной приобретенной формы:
- опухолевые новообразования гипофиза и гипоталамуса;
- гиперпролактинемический синдром — является характерным проявлением нормогонадотропного типа;
- синдром Прадера-Вили — передается по наследству и выражается потерей участков хромосом;
- адипозогенитальная дистрофия — является результатом сниженной секреции гонадотропина.
Гипогонадизм развивается на фоне поражения гипоталамо-гипофизарной системы, которое сопровождает гипогенитализм, и по причине наличия синдрома нечувствительности к андрогенам.
Гиперпролактинемический синдром
Также известен как нормогонадотропный гипогонадизм. Возникает при дисфункции гипоталамо-гипофизарной системы. Сопровождается повышенной секрецией пролактина, которая приводит к аутоиммунным и заболеваниям нервной системы, подавлению выработки тестостерона и снижению функции яичек.
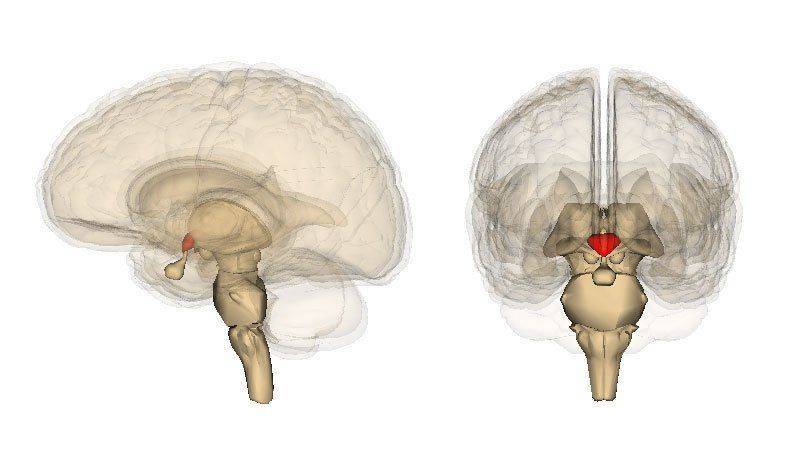
Расположение гипоталамуса
Отдельно выделяют синдром Морриса или нечувствительность простаты, семенных пузырьков и кожи к тестостерону. Выражается в нарушении естественных биохимических процессов, когда органы-мишени не имеют андрогенового рецептора, отвечающего за восприимчивость клеток к половым гормонам.
Признаки
Внешнее несоответствие мужским пропорциям тела и чертам — первый симптом, который указывает на возможный гипогонадизм. Увидеть последствия заболевания можно на фото.
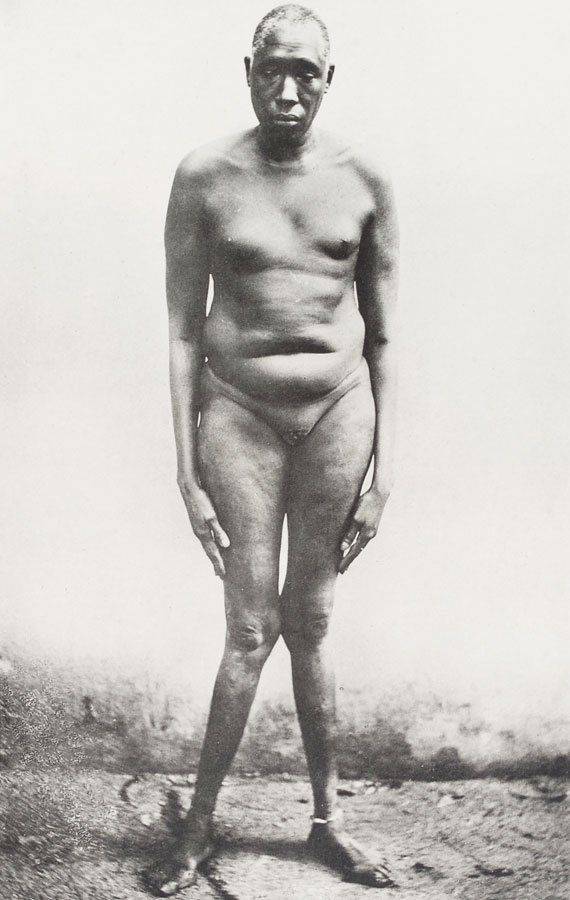
Ниже рассмотрено, как выглядит препубертатный гипогонадизм у детей и подростков:
- телосложение по женскому типу;
- визуальное увеличение молочных желез;
- отсутствие волосяного покрова на лице;
- высокий тембр голоса;
- слабо развитый скелет и мышцы;
- невыраженные половые признаки.
Постпубертатный или возрастной гипогонадизм развивается уже после формирования организма, поэтому имеет свои индивидуальные признаки и особенности проявления:
- набухание молочных желез;
- высокий уровень женских гормонов;
- уменьшение размеров яичек, гипотрофия;
- отсутствие эрекции и нарушение потенции.
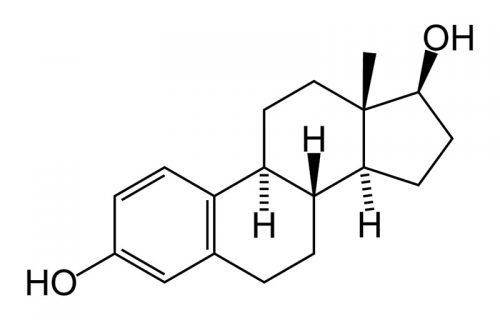
Формула эстрогена
Эти симптомы возникают и при гипергонадотропном, и при гипогонадотропном типе. При хроническом течении осложнениями выступают:
- бесплодие;
- импотенция;
- атеросклероз;
- повышение уровня холестерина;
- ВСД (вегето-сосудистая дистония).
Диагностика
Обследование первичного и вторичного гипогонадизма, в первую очередь, включает в себя обязательные анализы.
- Проба с хорионическим гонадотропином проводится с использованием внутривенного введения пациенту 1500 единиц ХГЧ. Концентрацию тестостерона определяют до и через сутки после процедуры. Первичный гипогонадизм соответствует низкому показателю менее 10-ти нмоль/л, вторичный повышается на 50%-ов от исходного значения.
- Фолликулостимулирующий гормон (ФСГ). Для исследования производится забор крови из локтевой вены. Первичная тестикулярная недостаточность диагностируется, если концентрация гормона превышает 11,95 мМЕд/мл.
- Лютеинизирующий гормон (ЛГ). Оценка гипоталамо-гипофизарной системы и деятельности половых желез основывается на результатах, полученных методом пункции. Повышение значения более 12,6 мМЕ/мл указывает на хромосомные патологии, врожденный крипторхизм, нарушения функционирования щитовидной железы, гипогонадизм.
- Аппаратная диагностика с использованием КТ (компьютерной томографии), МРТ (магниторезонансной томографии) и рентгенографии турецкого седла помогает исследовать гипофиз, ультразвуковая денситометрия отражает массу костной ткани.
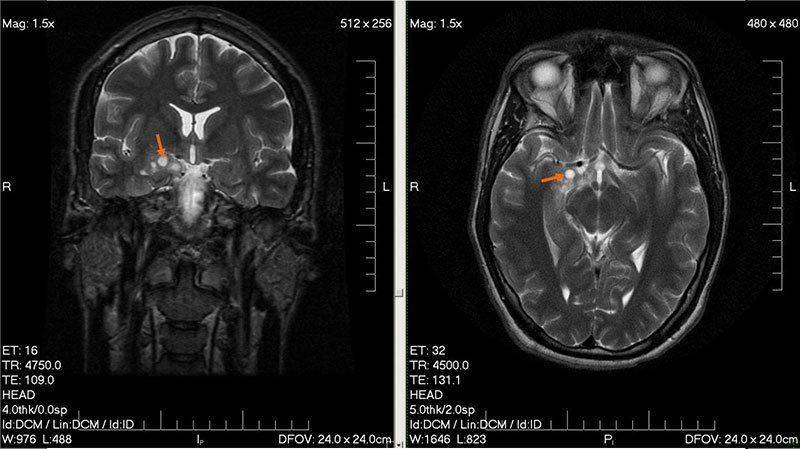
МРТ
Препараты
Достаточно назначения гормональной терапии с использованием экзогенных препаратов и тестостерона, чтобы лечить первичный гипогонадизм:
- Омнадрен-250 — восстанавливает половое влечение и поведение. Длительный курс нормализует работу простаты, семенных пузырьков и гонад;
- Тетрастерон — содержит необходимое количество андрогенов, которые способствуют развитию и деятельности гонад, предстательной железы, семенных пузырьков. Снижает количество подкожного жира, повышает массу скелетной мускулатуры.

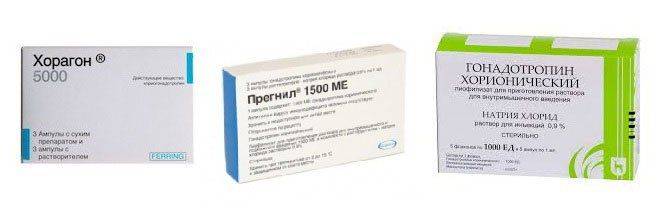
Пациентов с вторичным гипогонадизмом лечат гормональными препаратами. Дополнительно используются лекарственные средства, содержащие хорионический гонадотропин:
- Хорагон — способствует выработке андрогенов, обеспечивает сперматогенез;
- Прегнил — нормализует работу репродуктивной системы, оказывает фолликулостимулирующий и лютеинизирующий эффект;
- Гонадотропин хорионический — стимулирует выработку половых гормонов, усиливает развитие репродуктивных органов.
К сожалению, не все препараты способны вылечить гипогонадизм, поэтому специалисты предлагают пройти и хирургическое лечение.
На этом этапе проводят низведение яичка, если оно не опустилось, микрохирургическую пересадкв здоровой тестикулы от донора или протезирование искусственного имплантата.
Восстановление эректильной функции осуществляется методом консервативной коррекции, фаллопротезирования.
andrologmed.ru
Гипогонадотропный гипогонадизм у мужчин: этиология, клиника, лечение
Мужчины страдают от различных заболеваний инфекционной и неинфекционной природы. Нередко у мужчин можно встретить состояние, при котором нарушается функция мужских половых желез (семенников). При этом снижается выработка половых гормонов (андрогенов). Такое состояние называется гипогонадизмом.

Отдельно нужно выделить гипогонадотропный гипогонадизм. Отличие его в том, что при данном состоянии снижается выработка гонадотропных гормонов, которые регулируют синтез андрогенов, в частности, тестостерона. Гонадотропные гормоны вырабатываются в головном мозге. Данное состояние называется вторичным гипогонадизмом.
Нужно отметить, что нарушение мужского гормонального фона негативно сказывается на здоровье. При этом состоянии нарушается обмен веществ, могут поражаться различные органы и системы. Большое значение имеет то, что нарушается развитие вторичных половых признаков у мужчин. Все это оказывает определенное психическое воздействие на мужчин, нарушает их половое развитие. Рассмотрим более подробно, что представляет собой гипогонадотропный гипогонадизм, какова этиология, клиника и лечение данного заболевания.
Определение и классификация гипогонадизма
 Половые железы у мужчин не только способствуют синтезу половых клеток (сперматозоидов), но и синтезируют очень важный гормон — тестостерон. Последний участвует в потенции, формировании половых органов и их функции. Интересен тот факт, что синтез тестостерона у мужчин находится под прямым влиянием так называемых гонадотропных гормонов. К ним относится фолликулостимулирующий, лютеотропный гормоны и пролактин.
Половые железы у мужчин не только способствуют синтезу половых клеток (сперматозоидов), но и синтезируют очень важный гормон — тестостерон. Последний участвует в потенции, формировании половых органов и их функции. Интересен тот факт, что синтез тестостерона у мужчин находится под прямым влиянием так называемых гонадотропных гормонов. К ним относится фолликулостимулирующий, лютеотропный гормоны и пролактин.
Если имеет место снижение выработки первых двух и увеличение последнего, то это является причиной нарушения синтеза тестостерона. Гипогонадизм — патологическое состояние, обусловленное недостаточной выработкой тестостерона и снижением работы семенников.
У мужчин различают первичный и вторичный гипогонадизм. Вторичный обусловлен именно нарушением функции центральной нервной системы, в результате чего страдает выработка гонадотропных гормонов. Любой гипогонадизм может быть врожденным и приобретенным. В последнем случае причины кроются как в эндокринных, так и в неэндокринных заболеваниях. Вторичный гипогонадотропный гипогонадизм встречается в любом возрасте. От этого во многом зависит перечень клинических проявлений у мужчин. Наибольшее значение в этиологии вторичного гипогонадизма имеет патология гипоталамо-гипофизарной системы.
Врожденный гипогонадотропный гипогонадизм
 Данная патология у мужчин встречается при различных заболеваниях и состояниях. Она может быть обусловлена врожденной опухолью. Последняя является причиной пангипопитуитаризма. В подобной ситуации при значительных размерах опухоли происходит сдавливание тканей гипофиза, что служит пусковым механизмом для нарушения выработки гонадотропных гормонов. Наблюдается патология сразу после рождения ребенка.
Данная патология у мужчин встречается при различных заболеваниях и состояниях. Она может быть обусловлена врожденной опухолью. Последняя является причиной пангипопитуитаризма. В подобной ситуации при значительных размерах опухоли происходит сдавливание тканей гипофиза, что служит пусковым механизмом для нарушения выработки гонадотропных гормонов. Наблюдается патология сразу после рождения ребенка.
При этом он начинает значительно отставать в физическом развитии. Половые органы развиваются неправильно. Вторичный гипогонадизм у мужчин встречается при синдроме Мэддока. Это очень редкая патология, характеризующаяся нарушением выработки гонадотропных гормонов и АКТГ.
При данном синдроме развивается гипокортицизм. В подростковом возрасте начинает проявляться гипогонадизм. В этот период у мальчиков наблюдается недостаточное развитие мужских половых признаков. Они имеют евнухоидное телосложение, снижается половое влечение. Нередко все это становится причиной бесплодия. Вторичный гипогонадизм характерен для гипофизарного нанизма. У этого заболевания есть и второе название — карликовость. Отличие его в том, что снижается выработка АКТГ, ТТГ, СТГ, ФСГ, ЛГ.
Все это приводит к нарушению функции различных органов. Страдает щитовидная железа, почки, надпочечники. У лиц мужского пола наблюдается бесплодие, низкий рост (около 130 см). Гипогонадотропный гипогонадизм у мужчин может быть связан с нарушением функции только гипоталамуса. При этом происходит резкое снижение выработки гонадотропных гормонов. Вторичный гипогонадизм является составной частью синдрома Каллмена.
Приобретенный гипогонадотропный гипогонадизм
 Синдром гипогонадизма у мужчин может быть приобретенным. Если в детском или подростковом возрасте имеется такая патология, как гиперпролактинемия, то может развиваться гипогонадизм. В данной ситуации он сочетается с задержкой полового развития.
Синдром гипогонадизма у мужчин может быть приобретенным. Если в детском или подростковом возрасте имеется такая патология, как гиперпролактинемия, то может развиваться гипогонадизм. В данной ситуации он сочетается с задержкой полового развития.
Гипогонадизм у мужчин является одним из проявлений адипозогенитальной дистрофии. Она проявляется не только нарушением выработки андрогенов, но и ожирением. Подобная патология чаще всего встречается у лиц мужского пола в возрасте 10-12 лет. Важно, что при дистрофии в процесс не вовлекается гипоталамус и гипофиз. Дистрофия у мужчин проявляется евнухоидизмом, нарушением сексуальной функции и бесплодием.
Большое значение имеет то, что дистрофия нарушает работу других важных органов. В некоторых случаях наблюдается дистрофия миокарда. Необходимо знать, что гипогонадизм у мужчин является одним из проявлений различных синдромов. К последним относится синдром Лоренса-Муна-Барде-Бидля, Прадера-Вили. Первый характеризуется такими симптомами, как снижение умственного развития, ожирение, полидактилией.
Наиболее яркими проявлениями этого синдрома являются увеличение молочных желез, гипоплазия семенников, аномальное расположение яичек (крипторхизм). Кроме того, страдает эректильная функция, недостаточно развито оволосение по мужскому типу.
Общие проявления гипогонадизма у мужчин
 Клинические симптомы вторичного мужского гипогонадизма во многом зависят от возраста, в котором он возник. Если изменения в выработке мужских половых гормонов происходят еще до рождения ребенка мужского пола, то при рождении может наблюдаться наличие двуполых органов. Если гипогонадизм развился в детском возрасте до момента полового созревания, то изменяется половое развитие.
Клинические симптомы вторичного мужского гипогонадизма во многом зависят от возраста, в котором он возник. Если изменения в выработке мужских половых гормонов происходят еще до рождения ребенка мужского пола, то при рождении может наблюдаться наличие двуполых органов. Если гипогонадизм развился в детском возрасте до момента полового созревания, то изменяется половое развитие.
Если в нормальных условиях у подростков постепенно формируются вторичные мужские признаки (мужской тип оволосения, грубый голос, изменение скелета), то в данной ситуации этот процесс нарушается. Имеет место евнухоидизм, большой рост, изменение формирования скелета.
У подростков наблюдается слабое развитие мышц, истинная гинекомастия. Нарушается и функция мошонки. Характерен гипогенитализм. В некоторых случаях у подростков развивается ожирение. Особенность его в том, что происходит это по женскому типу, то есть жир откладывается в нетипичных для мужчины участках тела. Очень часто вторичная форма патологии проявляется нарушением функции щитовидной железы. Наиболее серьезное проявление данного состояния — бесплодие. Что же касается самих половых желез, то практически всегда их размеры меньше, чем у здорового мужчины.
Диагностика и лечебные мероприятия
 Чтобы назначить соответствующее лечение для мужчин, необходимо правильно поставить диагноз. Он основан на жалобах больного, данных анамнеза жизни и анамнеза заболевания. Определенное значение имеет период вынашивания ребенка. Большое значение имеет внешний осмотр. Кроме того, проводятся лабораторные и инструментальные исследования. Первые включают исследование уровня тестостерона и гонадотропных гормонов.
Чтобы назначить соответствующее лечение для мужчин, необходимо правильно поставить диагноз. Он основан на жалобах больного, данных анамнеза жизни и анамнеза заболевания. Определенное значение имеет период вынашивания ребенка. Большое значение имеет внешний осмотр. Кроме того, проводятся лабораторные и инструментальные исследования. Первые включают исследование уровня тестостерона и гонадотропных гормонов.
При вторичном гипогонадизме они снижены. Немаловажное значение имеет определение костного возраста. Это позволяет выявить нарушение процесса окостенения. Для определения возможной причины патологии проводится рентгенография головного мозга. Может использоваться МРК или КТ. Эти методы позволяют выявить патологию гипофиза и гипоталамуса. С их помощью можно определить наличие опухоли.
Лечение гипогонадизма предполагает устранение основной причины. Гипогонадизм — это не основное заболевание, а только проявление. Если гипогонадизм врожденный, то лечение в большей степени направлено на устранение симптомов заболевания и нормализацию гормонального фона.
Если имеется бесплодие, развившееся в подростковом возрасте, то этот процесс не поддается терапии.
x
https://www.youtube.com/watch?v=W254KI9_piY
Лечение детей включает в себя использование гормональных препаратов, в частности, гонадотропинов. Наилучший результат они дают в комбинации с половыми гормонами. Лечение должно быть комплексным. Оно предполагает физиотерапию, ЛФК.
В тяжелых случаях, когда имеется крипторхизм или недоразвитие полового члена, проводится оперативное вмешательство. Оно включает в себя фаллопластику, пересадку семенников. Таким образом, гипогонадотропный гипогонадизм является проявлением различных патологий. Наиболее опасен он в молодом возрасте, когда формируется половая функция.
kakbik.ru
Нормогонадотропный гипогонадизм у мужчин, лечение возрастного гипогонадизма
Содержание:
Нормогонадотропный гипогонадизм у мужчин или же, другими словами, гиперпролактинемия – это тестикулярная недостаточность, вызванная нарушениями в биохимической системе гипоталамуса и гипофиза. С этим отклонением встречаются врачи эндокринологи, а также гинекологи, врачи сексопатологи и урологи. Встречается у женской половины населения в 0.5%, а у мужской реже – 0.07%. Чаще всего встречается возрастной гипогонадизм у мужчин в возрасте от 35 лет. Комбинируется с понижением влечения, возникновением импотенции, а также в некоторых случаях с бесплодием.
Нормогонадотропный гипогонадизм у мужчин
Этот синдром отличается от гипергонадотропного и гипогонадотропного гипогонадизма тем, что в отличие от предыдущих, содержание гонадотропных гормонов в кровяном русле наблюдается в пределах нормы. Именно по этой причине факт существования нормогонадоптропного гипогонадизма не все ученые признают.
Главные причины возникновения НГГ
Выявлено, что источником нормогонадотропного гипогонадизма у мужчин является увеличенная выработка гормона пролактина. Чаще всего у больных наблюдается врожденная природа заболевания.
К развитию нормогонадотропного гипогонадизма (НГГ), имеют огромное значение заболевания матери при беременности, а также токсикозы и родовые травмы. Еще одной характерной чертой НГГ, является то, что уровень гонадотропинов в норме, а вот уровень мужского гормона тестостерона остается на низком уровне и не повышается в течение жизни.
НГГ называют гиперпролактинемический гипогонадизм, это означает что большую роль в возникновении этого синдрома отдается гормону пролактину.
Пролактин вырабатывается в передней верхней доле гипофиза
Пролактин, это полипептидный гормон, вырабатываемый в передней верхней доле гипофиза. Интересно, что уровень пролактина в составе крови необязательно взаимосвязывают с проявлениями непосредственно клинической картины. Это объясняется тем, что пролактин, двигающийся в крови, обладает гетерогенностью или разнородностью.
У человека выработка пролактина характеризуется колебаниями. В течение одного дня, при наблюдении, было отмечено, что секреция то увеличивалась, то уменьшалась. Примечательно, что при этом во время сна, секреция пролактина увеличивается, несмотря на то, какое время суток. После подъема, количество пролактина в кровяном русле падает.
Факторы влияющие на выработку гормона
В регуляции выработки гормона пролактина выделяют несколько факторов:
- Пролактинингибирующие – подавляющие, гастрин, дофамин, соматостатин;
- Пролактинстимулирующие – серотонин, окситоцин, нейротензин, энкефалин, эндорфин.
Что делает гормон пролактин для мужчины
- Значительно увеличивает общую массу семенников и семенных канальцев.
- Приумножает процессы обмена, которые происходят в мужских половых железах.
- Задерживает генерацию тестостерона в простате. В результате этого случается приостановка роста предстательной железы, на фоне того, что усиливается секреторная функция.
- Пролактин напрямую влияет на двигательную степень активности сперматозоидов, усиливая при этом их подвижность и продвигаемость к женским яйцеклеткам.
Пролактин влияет на активность сперматозоидов
Что же представляет собой нормагонадотропный гипогонадизм и причины возникновения
НГГ или гиперпролактинемия, это синдром, который проявляется как отдельные самостоятельные заболевания, так и является одним из синдромов заболеваний эндокринной системы или же нервно-психических заболеваний.
Существует несколько причин, способствующих развитию НГГ:
- Физиологические.
- Патологические.
- Фармакологические.
К физиологическим причинам принято относить:
- Стрессовые состояния.
- Чрезмерные физические нагрузки.
- Прием богатой белком пищи.
- Акт сосания.
- Половой акт.
Пролактин — это гормон стресса
Очень часто можно услышать, что пролактин — это гормон стресса, но во время умственного или психологического стрессового состояния не выявлено большого выброса пролактина в кровяное русло. Заметно увеличивается секреция при обморочных состояниях и гипотонии. А также одним из сильнейших факторов для стимуляции секреции пролактина является понижение уровня сахара в крови.
Фармакологические факторы
На выработку гормона могут влиять различные медикаментозные препараты, которые нарушают целостность гормона, обмен веществ, поглощение или соединение дофамина рецепторами. А ведь, как известно, дофамин — это фактор подавляющий пролактин и если в препаратах присутствуют блокаторы дофаминовых рецепторов (пимозид, домперидон, бутирофенон) это вызывает гиперпролактинемию.
Также мощными веществами, вызывающими усиленную выработку гормона, являются опиатные алкалоиды, действующие также как и дофамино ингибирующие препараты.
Женские половые гормоны – эстрогены, которые содержатся как в лекарственных веществах, так и во многих растениях, увеличивают секрецию пролактина. Кроме этого, эстрогены заметно снижают возможность дофамина останавливать выработку пролактина.
Патологические причины
К патологическим относят различные заболевания, которые затрагивают гипоталамус и питуитарную железу, тем самым нарушая их работу:
Менингиома
- Саркоидоз.
- Туберкулез.
- Глиома.
- Герминома.
- Артериовенозные пороки.
- Повреждение ножки питуитарной железы.
- Пролактинома.
- Аденома мозгового придатка.
- Интраселлярная герминома.
- Менингиома.
К другим видам патологических состояний, вызывающий НГГ относят:
- Хроническая почечная недостаточность.
- Нарушение функции коры надпочечников.
- Опоясывающий герпес.
- Опухоли, вырабатывающие эстрогены.
- Поликистоз яичников.
- Простатит.
Симптомы проявления патологии и сопутствующая
Клиническая картина
Клиническая симптоматика гипогонадизма обуславливается возрастом в котором он возник. Так, при перебое продуцирования мужских половых гормонов (тестостерона) во время внутриутробного развития, происходит нарушение развития половых признаков. В таком случае часто наблюдается двуполость.
Если же поражение семенников случается у мальчиков до полового созревания (допубертатный период), то в дальнейшем это грозит задержкой всего полового развития. И имеет место типичный евнухоидизм:
Ожирение по женскому типу
- Слишком удлиненные конечности.
- Недоразвитость грудной клетки.
- Неразвитость плечевого пояса.
- Ожирение по женскому типу.
- Гипогенитализм (недоразвитость мужского полового органа).
- Недоразвитость тканей семенников.
- Недоразвитая предстательная железа.
- Отсутствует волосяной покров в области лица и лобка.
- Отсутствие развития гортани и в дальнейшем высокий голос.
В том случае, когда ослабление функциональности семенников развивается уже после того, как заканчивается процесс полового созревания, то симптоматика гипогонадизма выражается не так сильно. Имеет место уменьшение размеров семенников, малосущественный волосяной покров в области лица и тела. Кроме того, ожирение по женскому типу, утрата кожей упругости, а также ее истончение, понижение половой функции и влечения в целом, бесплодие.
Уменьшение размера семенников прослеживается во всех случаях синдрома мужского гипогонадизма. Чаще всего в дальнейшем это грозит уменьшением количества выработки семенной жидкости, азо- и олигоспермией. Прерывается продуцирование мужского гормона тестостерона, понижается половое влечение, снижается эректильная функция.
Диагностика НГГ у мужчин
Чтобы диагностировать гипогонадизм, необходимо собрать данные анамнеза и жалобы обратившегося больного. Кроме того используют антропометрию (качественная характеристика частей человеческого тела), осматривают и пальпируют гениталии, оценивают клинические симптомы присущие гипогонадизму, а также степень полового созревания.
Также применяют рентгенологические специализированные исследования, для правильной оценки костного возраста, а для того чтобы определить минеральный состав костей, проводят денситометрию. Необходима она для того, чтобы узнать по степени созревания костей, когда закончился период самого полового созревания. При рентгенологическом исследовании проводят рентгенографию всего черепа, а также МРТ и КТ.
Необходимым лабораторным исследованием является также анализ семенной жидкости (спермограмма). По результатам данного анализа, можно получить выраженную картину как азооспермии, недостаточное количество сперматозоидов в жидкости, так и олигоспермию (недостаток жидкости, притом что количество сперматозоидов в норме).
Важными являются анализы крови на наличие уровня гормонов: свободного тестостерона, гонадолиберина, ФГ, ЛГ, пролактина и эстардиола.Лечение нормагонадотропного гипогонадизма
Для того чтобы вылечить НГГ, необходимо выявить ряд причин, вызвавших эти нарушения и изменения. Терапия назначается в строго индивидуальном порядке. Общей схемы лечения гипогонадизма не существует. Врачи эндокринологи и андрологии строго наблюдают за процессом проведения терапевтических мер.
Основной целью проведения правильного лечения является ликвидация причин, послуживших трамплином для развития данной патологии. Заключается прежде всего лечение в профилактических мерах, направленных на исключение задержки непосредственно в половом развитии, в последующем – ликвидирование малигнизации тканей семенников, а также предотвращение бесплодия.
Лечение нормагонадотропного гипогонадизма в своей основе зависит от степени выраженности клинической картины, силы изменений в системе гипоталамуса и гипофиза, а также в самой половой системе.
Стоит отметить, что лечить бесплодие у взрослых пациентов не считается возможным, в частности если прослеживается аспермия. Разбивается лечение на два вида: негормональное для маленьких пациентов, и гормональное для взрослых.
Для гормональной терапии используют препараты, значительно повышающие уровень тестостерона, так как именно его нехватка вызывает развитие нормагонадотромного гипогонадизма. Препаратами, хорошо показавшими себя на практике гормнозаместительной терапии принято считать:
- Небидо.
- Андрогель.
- Сустанон.
- Андриол.
Препарат Небидо предназначен для внутримышечного введения. Он имеет пролонгированное действие и можно его применять один раз в 3 месяца.
Андрогель – лекарственный медикаментозный препарат, находящийся в форме геля. Его нужно наносить на сухую поверхность кожи живота или рук. Он может использоваться довольно длительное время и применяют его при низком содержании тестостерона в кровяном русле.
Сустанон 250 – еще одни препарат, относящийся к гормонозаместительной терапии для внутримышечного введения.
Андриол – медикаментозный препарат, выпускаемый в форме таблеток. Применять его можно всем категориям обладающих патологией НГГ, так как он не является гормоносодержащим.
Для выработки собственного гормнона тестостерона применяют препараты с выраженным стимулирующим действием:
- Паритет.
- Витрикс.
- Ариматест.
- Эво-тест.
При гормональной терапии хорошие показатели проявляет препарат Кломифен. Этот медикамент в соответствующих терапевтических дозах усиливает выделение мужского гормона тестостерона. Применяется препарат Кломифен, для того чтобы повысить число сперматозоидов в сперме.
Далее делается анализ уровня ЛГ гормона в составе крови, и только по этим анализам назначается повторный курс лечения. Но стоит с осторожностью относиться к препарату пациентам с нормагонадотропным гипогонадизмом, так как препарат Кломифен усиливает выработку гормона пролактина, а при этом диагнозе выработка пролактина находится на повышенном уровне.
Противопоказания для гормонотерапии
Стоит знать, что лечение гормональными препаратами запрещено больным, имеющим помимо гипогонадизма другие заболевания, такие как:
- Различные злокачественные опухоли половых органов.
- Патологии печени.
- Проблемы с мочевыделительной системой.
- Карциномы.
- Повышенное внутричерепное давление.
- Вторичный андрогенодефицит.
Важно помнить, что пациентам, которые применяют гормональные препараты необходимо постоянно сдавать анализы на гормоны для контроля из уровня. Также необходима обязательная оценка состояния мочевыделительной системы, печени и сердечно-сосудистой системы.
Весомой опасностью для здоровья является самолечение и увеличение дозы принимаемого препарата. Только специалисты – эндокринолог и андролог, могут изменять схему лечения, после того как будут получены результаты анализов.
Кроме того, лечение гормональными препаратами, которые содержат тестостерон, имеют ряд побочных действий:
Нарушение функции печени
- Патологическое увеличение количества эритроцитов в крови, а также повышение гемоглобина.
- Увеличиваются грудные железы.
- Увеличение предстательной железы.
- Нарушение функции печени.
- Острая сердечная недостаточность.
- Развитие карциномы простаты.
Оперативные вмешательства и их роль в лечении НГГ
Бывают случаи, когда необходимо оперативное вмешательство, включающее в себя пересадку семенника, а также вывод яичка в мошонку при выраженном крипторхизме и фаллопластика — при недоразвитости мужского полового органа. Специально для косметических целей проводят вживление искусственного семенника (в случае отсутствия яичка).
Данные операции проводятся с помощью метода микрохирургии, и используются специальные инструменты. Обязательным является специальный иммунологический контроль за пациентом, а также пересаженным ему органом и наблюдение за гормональным фоном.
В случае применения системного лечения, недостаток гормонов значительно снижается, возможно восстановление потенции. Также понижается выраженность основных признаков сопутствующих патологии, таких как: остеопороз, отставания в костном развитии и прочие.
Профилактические меры
Для того чтобы избежать или максимально обезопасить свой организм, от проявлений нормагонадотропного гипогонадизма необходимо, мальчикам допубертатного периода проходить нужные обследования также после пубертатного периода раз в год, проходить всех врачей.
Мужчинам всех возрастов нужно посещать раз в год андролога, уролога и эндокринолога.
Консультация уролога
Чтобы лечение гормональными препаратами дало свои плоды, необходимо устранить причины, вызвавшие НГГ:
- Отказа от вредных привычек (алкоголь, особенно пиво, табакокурение).
- Поддержание нормальной физической активности.
- Режим правильного питания.
- Общеукрепляющая терапия.
Основным же является, своевременная диагностика и обращение к врачу.
У Вас серьезные проблемы с ПОТЕНЦИЕЙ?
Уже много средств перепробовано и ничего не помогало? Эти симптомы знакомы вам не понаслышке:
- вялая эрекция;
- отсутствие желания;
- сексуальная дисфункция.
Единственный путь операция? Подождите, и не действуйте радикальными методами. Потенцию повысить ВОЗМОЖНО! Перейдите по ссылке и узнайте, как специалисты рекомендуют лечить...
Читайте также
yamuzhchina.ru
Нормогонадотропный гипогонадизм у женщин и мужчин
Нормогонадотропный гипогонадизм (НГГ) или гиперпролактинемия – это состояние патологии с нарушениями биохимических процессов в системе гипофиз-гипоталамус, результатом чего становится гиперпродуцирование гормона пролактина.

Сущность патологии
Гендерного предпочтения у заболевания нет. У мужчин этот вид патологии называется еще андрогенным дефицитом или тестикулярной недостаточностью. С такими проблемами обращаются к эндокринологам. У женщин избыток пролактина встречается в 0.5%, у мужчин – в 0.07% случаев. Наиболее распространен мужской возрастной гипогонадизм после 35 лет.
Этот синдром отличается от гипер- и гипогонадотропного гипогонадизма тем, что содержание гонадотропинов (ЛГ, ФСГ, ЛТГ, ХГЧ при беременности) в плазме крови нормальное, а нехватка тестостерона с его гипофункцией становится пожизненной. Поэтому некоторые исследователи не признают его отдельной формой. Гонадотропины больше влияют на организм женщины.
Главные причины возникновения НГГ
Природа такой патологии у представителей сильной половины чаще всего носит врожденный характер. Связана она с заболеваниями женщины при вынашивании плода: инфекции, эндокринопатии, гестозы, травмирование плода при родах.
Функции пролактина у мужчин
Гормон продуцируется аденогипофизом и отвечает за сперматогенез у мужчин. У женщин – он повышает выработку молока и задерживает наступление овуляции. Его норма в крови мужчин – 15 нг/мл, у женщин – 23 нг/мл. По строению пролактин – пептидный гормон.

Его уровень постоянно колеблется даже на протяжении суток: например, во время сна в любое время суток его количество увеличивается, при подъеме и пробуждении – падает. Наименьшие значения отмечаются утром перед пробуждением и увеличиваются во второй половине дня.
Существуют факторы, подавляющие его выработку и стимулирующие ее – пролактинингибирующие и пролактинстимулирующие.
К первым относятся: дофамин, ГАМК, гормон поджелудочной железы соматостатин, гормон желудка – гастрин.
Вторая группа – серотонин, вазопрессин, нейротензин, тиреотропин, гонадотропин, опиатоподобные соединения (эндорфин, метэнкефалин), ангиотензин II.
Пролактин в мужском организме выполняет следующие функции:
- В яичках он задействует рецепторы клеток Лейдига и число реагирующих на ЛГ рецепторов увеличивается. В итоге общее воздействие ЛГ и пролактина увеличивает уровень тестостерона.
- Пролактин способствует росту канальцев семенников и самих тестикул.
- Усиливает метаболизм в семенниках.
- Снижает синтез дигидротестостерона (ДГТ). Этот вид гормона, как андроген, активнее тестостерона и влияет на простату. При его избытке в простате начинаются пролиферативные процессы. Торможение ДТГ уменьшает рост простаты, но ее гормоносекретирующая функция усиливается.
- Подсаживается на рецепторы сперматозоидов и стимулирует их динамичность и таксис — продвижение к яйцеклетке.
- Усиливает влияние тестостерона на простату и семенные пузырьки.
- В семенных везикулах пролактин приводит к ускорению метаболических процессов и динамичность мужских половых клеток после эякуляции при этом растет.
Классификация гипогонадизма
Гипогонадизм вообще означает дефицит половых гормонов; он возникает при нарушениях в яичках, яичниках, гипофизе или гипоталамусе. Поэтому разделяют гипогонадизм женский и мужской. У каждого вида своя клиника, диагностика и лечение.
По уровню поражения выделяют: первичный, вторичный и третичный гипогонадизм. Последний развивается при гипоталамических нарушениях. При этом рилизинг-гормоны (факторы или либерины) вырабатываются меньше нормы.
Либерины – это вещества, стимулирующие работу передней доли гипофиза. Вторичный гипогонадизм – это такое нарушение гипофизарной функции, когда гонадотропины не вырабатываются, прежде всего, это ЛГ и ФСГ. Первичный гипогонадизм или тестикулярный – виноваты сами яички. Они перестают реагировать на стимулирующее действие ЛГ и ФСГ.
Другая классификация гипогонадизма у обоих полов:
- гипогонадотропный гипогонадизм;
- гипергонадотропный гипогонадизм;
- нормогонадотропный гипогонадизм.
Чаще других появляется гипогонадотропный вариант. Нормогонадотропный гипогонадизм у мужчин связан с ожирением, МС, повышением пролактина. При нем снижены половые стероиды, но гонадотропины в норме.
Гипергонадотропная форма гипогонадизма – это как раз первичная форма, т.е. тестикулярная. При нем центральные звенья регуляции, не чувствуя результатов своей работы, продуцируют увеличенное количество гонадотропинов, но клетки яичек и яичников не реагируют на них. Итог — повышение гонадотропинов и падение стероидных половых гормонов.
Гипогонадотропный гипогонадизм – падение всех показателей — снижена выработка как гонадотропинов, так и половых гормонов из-за нарушений центрального происхождения. Иначе говоря, вторичный и третичный гипогонадизм — гипогонадотропный. Также дефицит половых гормонов бывает врожденным и приобретенным.
Этиология НГГ
НГГ может быть самостоятельной нозологией и синдромом при других. Нарушения НГГ зависят от 3 групп факторов: физиологические, патологические и фармакологические. Физиологические – беременность, стрессы, усиленные спортивные нагрузки, обильный прием богатой животным белком мясной пищи, ГВ, совокупление, старение.
Хотя пролактин некоторые называют реагирующим на стресс гормоном, доказано, что при стрессе его количество не повышается.
Растет он только при обмороках, коллапсе, гипергликемии. Главный физиологический пролактинингибирующий фактор – дофамин.
Патологические причины
У мужчин чаще всего это:
- инфекции типа паротита, кори;
- врожденное недоразвитие гонад из-за нарушений на генном уровне;
- повреждений гениталий;
- воздействие токсинов — алкоголь, пестициды;
- радиация;
- нарушения гипоталамо-гипофизарной регуляции – воспаления, опухоли типа пролактином, нарушения сосудов, аденома и дисфункция гипофиза; простатиты;
- гемохроматоз;
- синдром Иценко-Кушинга.
НГГ у женщин

Нормогонадотропный гипогонадизм у женщин: гипогонадизм первичный возникает по следующим причинам:
- генетические и хромосомные нарушения;
- ТБ придатков матки;
- эстрогенные опухоли;
- ВПГ;
- гиперкортицизм;
- ХПН;
- радиация;
- повышенное продуцирование андрогенов;
- СПКЯ;
- врожденная гипоплазия яичников; инфекции.
Вторичный гипогонадотропный гипогонадизм появляется при заболеваниях ЦНС:
- энцефалит, менингит, патологии гипоталамо-гипофизарной системы;
- ТБ;
- менингиомы;
- герминомы;
- саркоидоз;
- повреждения эпифиза.
Фармакологические причины
К таким причинам можно отнести:
- прием препаратов, нарушающих работу дофамина;
- превышение доз ОК; антидепрессанты;
- противорвотные ЛС;
- гипотензивные и противоязвенные препараты;
- психотропы.
Поэтому перед применением таких ЛС нужно внимательно изучить инструкцию о побочных действиях.
Клинические проявления гиперпролактинемии
При НГГ у мужчин в 15% случаев симптоматики не бывает. Обычно это бывает при аденоме гипофиза и выявляется она совершенно случайно, при обследовании головного мозга проведением КТ или МРТ по иным причинам.
Нарушения половой сферы
У мужчин: по частоте встречаемости 50-85% случаев – импотенция и снижение или полное отсутствие либидо; нивелирование имеющихся вторичных половых признаков – 2-21%; олигоспермия и бесплодие – 3-15%; рост грудных желез – 6-23%.

Гинекомастия – это увеличение грудных желез у мужчин за счет роста их железистой и жировой ткани. Характер гинекомастии обычно доброкачественный. Они могут увеличиваться в размере до 10 см, но чаще в пределах 4 см.
Визуально такая грудь напоминает вислую женскую грудь небольшого размера.
Гинекомастия имеет три стадии развития:
- Стадия пролиферации или начальная, развивающаяся гинекомастия – длится около 4 месяцев; консервативному лечению хорошо поддается.
- Стадия промежуточная – от месяца до года; железистые клетки созревают и регрессия наступает уже гораздо реже.
- Фиброзная стадия –в груди формируется зрелая фиброзная ткань и она окружается жировой. Регрессия исключена полностью.
Галакторея возникает редко, 0,5-8%, потому что нет действия эстрогенов. При гинекомастии обязательно исследуется кровь на содержание пролактина.
Метаболические нарушения
При отсутствии лечения при гиперпролактинемии у представителей обоих полов нарастает болезненный остеопороз с уменьшением костной массы. При нормализации уровня гормонов симптомы уменьшаются. У 40-60% больных развивается ожирение и инсулинорезистентность при пролактинемии.
Психоэмоциональные нарушения
Они выражаются в склонности к депрессии; в 20-30% — имеются нарушения сна. У 15-25% больных появляются общие жалобы на утомляемость, ухудшение памяти, кардиалгии неясной локализации. Если сбой выработки тестостерона произошел в эмбриогенезе плода – у ребенка часто развивается гермафродитизм. Также нарушения половых гормонов по времени могут нарушаться в препубертатном и постпубертатном периоде.
Если нарушение возникло до пубертата – будет проявляться у мальчиков отставание в половом развитии и признаки типичного евнухоидизма:
- недоразвитие плечевого пояса и грудной клетки;
- отложение жира по женскому типу; неразвитая грудь;
- гениталии недоразвиты;
- слабая мускулатура;
- малый размер пениса и яичек; гладкие лицо и тело, лобок — без волос;
- высокий рост и длинные конечности; фальцет;
- нет пигментации вокруг сосков и на гениталиях;
- аномалии или недоразвитие простаты;
- неполное развитие гортани.
Нарушение активности после полового созревания – симптомы нерезкие:
- яички в размерах уменьшены – гипотрофия их;
- скудная растительность на лице и теле;
- кожа вялая, без упругости истонченная;
- ожирение по женскому типу; снижение либидо и эрекции; бесплодие.
Вторичная форма у мужчин:
- эректильная дисфункция и снижение потенции;
- ожирение;
- малые величины яичек;
- в паху и под мышками мало волос; кожа тонкая и сухая;
- бесплодие;
- быстрая утомляемость;
- нет вторичных половых признаков или их утрата;
- нарушения работы ССС.
У женщин:
- половые органы неразвиты;
- нет менструаций;
- узкий таз;
- ВСД и другие нарушения ССС.
Аменорея – является основным признаком. При этом не было с самого начала менархе, или менструации прекратились потом, хотя сначала МЦ был в норме.
Итак, общие проявления для обоих полов при гиперпролактинемии: постоянные головные боли, сниженность настроения, набор веса, раздражительность и нарушения сна, сильная утомляемость.
Толькоу мужчин: бесплодие и импотенция; раннее облысение из-за сниженного тестостерона – антагониста пролактина; гинекомастия.
Только у женщин: беспричинная галакторея; масталгии и набухание МЖ; ановуляция и бесплодие; рост волос на груди и ногах, рост волос на подбородке и усы; остеопороз.
Диагностика НГГ у мужчин
Для диагностики всегда проводят антропометрию, которая позволяет качественно охарактеризовать параметры человека. Гениталии обязательно осматриваются и пальпируются с оценкой степени полового развития. Оценка костного возраста и созревания костей — назначается рентген черепа и денситометрия; оценивается завершение полового развития. Также проводится КТ и МРТ.

Анализ семенной жидкости – спермограмма – тоже обязателен. Такой анализ покажет азооспермию (отсутствие сперматозоидов в семенной жидкости), их малое количество или олигоспермию (при ней количество сперматозоидов в норме).
Необходимо сдать анализ на гормоны: пролактин, либерин, тестостерон свободный, ФСГ, ЛГ, эстрадиол.
Принципы лечения
Гипогинадизм у детей, женщин и мужчин лечится по-разному. Основное в терапии – ликвидация причины нарушения, а цель – нормализовать отставание полового развития и избавление от бесплодия при его наличии. Лечением занимается команда врачей: эндокринолог, гинеколог, уролог.
Длительность и успешность лечения зависит от возраста пациента и тяжести патологии.
У молодых мужчин период лечения не занимает много времени, все приходит в норму довольно быстро. Если нарушена функция сперматогенеза, назначается тестостерон.
Детям назначают стимуляторы негормонального характера, взрослым – гормональные лекарства. Прием таких препаратов уже пожизненный. Нельзя игнорировать назначения врача и заниматься самолечением.
Оперативное лечение с помощью микрохирургии проводится только в некоторых случаях: например, при крипторхизме, опухоли гипофиза, для трансплантации яичка, фалопластика, пересадка яичника.
Крипторхизм – ребенку проводят операцию в возрасте до 1,5 лет. Иначе разовьется бесплодие.
Любые операции проводят под контролем гормонов и иммунограммы.
При вторичной форме болезни, как самой частой, назначается: ЛФК, общеукрепляющее лечение, витаминотерапия. Питание должно быть сбалансированным, необходимы умеренные физические нагрузки, полноценный режим труда и отдыха.
ГЗТ не назначают при:
- болезнях почек, печени, сердца, тромбофлебитах; онкологии груди и гениталий;
- ВЧГ;
- карциноме;
- вторичном андрогенодефиците.
Гормоны заменяют на негормональные средства.
Лечение нормагонадотропного гипогонадизма

Общей схемы лечения нет. При аспермии лечить бесплодие невозможно. Для ГЗТ назначают препараты, увеличивающие содержание тестостерона, как основной причины болезни. Среди них Небидо, Сустанон, Андрогель, Оксандролон, трансдермальный пластырь, Андриол и пр.:
- Небидо – в/мышечные инъекции, препарат пролонгированный. Делается 1 раз в 3 месяца.
- Андрогель – применение наружное; наносится на кожу живота или рук. Применять можно длительно.
- Сустанон 250 – также инъекции в/мышечные.
- Андриол – таблетки; он не содержит гормоны и применяется все пациентам с НГГ.
Для стимуляции синтеза собственного тестостерона назначают стимуляторы гормона: Кломифен, Ариматест, Паритет, Витрикс, Эво-тест. Кломифен – повышает количество сперматозоидов и усиливает секрецию тестостерона.
Лечение проводится под контролем врача и анализов (ЛГ и тестостерона). При нормагонадотропном гипогонадизме Кломифен применяют осторожно, потому что он усиливает синтез пролактина.
Каковы прогнозы
Благоприятен при раннем обращении и правильном лечении уровень андрогенов восстанавливается и нарушения внешних изменений исчезнут.
Профилактика включает лечение всех урологических проблем, вакцинацию от паротита, исключение переохлаждений и воспалений органов таза; травм и стрессов. Также следует посещать андролога ежегодно, отказаться от вредных привычек.
endokrinologiya.com
Гипогонадизм у мужчин — что это такое, причины, симптомы и лечение
Синдром, который проявляется в недостаточной функциональности половых желёз и в нарушении синтеза половых гормонов называется гипогонадизмом. Более распространён гипогонадизм у мальчиков и у мужчин. (Так, например, гипогонадотропный гипогонадизм у мужчин встречается в 5 раз чаще, чем у женщин). Поэтому нередко данное патологическое состояние описывают как недостаточность яичек. Однако синдром гипогонадизма проявляется также и у женщин (при снижении продукции полового гормона в яичниках), и у девочек (говоря о подростах, термин применяют при отсутствии у них вторичных половых признаков после 13 лет).
Содержание статьи
Тем не менее, в данной статье, в первую очередь, будут рассмотрены вопросы гипогонадизма у мужчин: что это такое, как лечить мужской гипогонадизм (в том числе – возрастной гипогонадизм) в зависимости от признаков первичного и вторичного типа состояния, какие бывают виды патологии, а также как лечить гипогонадизм, диагностированный у мальчиков.
Типы классификации синдрома
Гипогонадизм бывает первичным и вторичным.
- Первичный гипогонадизм. При этой форме патологии нарушение функций тестикулярной ткани обусловлено дефектом самих яичек. Следствием возникновения хромосомных нарушений становится аплазия (отсутствие органа, части или ткани как проявления порока плодного развития) или гипоплазия. Выражается это в отсутствии секреции андрогенов, а также в недостаточной для полноценного формирования половых признаков секреции. Первичный гипогонадизм в раннем детстве сопровождается психическим инфантилизмом.
- Вторичный гипогонадизм. Данная форма патологии возникает вследствие нарушений структуры гипофиза. Это связано либо с процессами, в ходе которых поражаются гипоталамические центры, регулирующие его деятельность, либо с уменьшением гонадотропной функции гипофиза. Вторичный гипогонадизм сопровождается психическими расстройствами.
Кроме того, обе формы могут иметь врождённый и приобретённый характер. По возрастным периодам, во время которых происходит развитие синдрома, различается эмбриональная, допубертатная и постпубертатная недостаточность половых гормонов.
По другим критериям синдром тоже делится на различные формы, в связи с чем возникают множество подтипов патологии: гипергонадотропный, гипогонадотропный, нормогонадотропный, гиперпролактинемический гипогонадизм и другие.
Гипергонадотропный гипогонадизм у мужчин проявляется сочетанием первичного поражения тестикулярной ткани яичек и повышением уровня гонадотропных гормонов гипофиза. Нормогонадотропный гипогонадизм вызывается гиперпролактинемией – он проявляется в подавлении тестикулярной функции яичек с сохранением нормального уровня гонадотропинов. А гипогонадотропная форма патологии связана с понижением секреции гонадотропинов, что снижает выработку андрогенов яичеками. (Как уже упоминалось, у мужчин (по сравнению с женщинами) частота возникновения гипогонадотропного гипогонадизма наблюдается в 5 раз чаще). Обе последние формы возникают в случае поражения гипоталамо-гипофизарной системы.
Таким образом, пересечение нескольких критериев классификации синдрома позволяет структурировать гипогонадизм следующим образом:
- Врождённый первичный, или гипергонадотропный.
- Приобретённый первичный
- Врождённый вторичный, или гипогонадотропный.
- Приобретённый вторичный
Врождённый первичный гипогонадизм у мужчин может сопровождать:
- истинный хроматинположительный синдром Клайнфельтера, при котором наполовину снижается выработка тестестерона,
- синдром Шерешевского-Тернера, при котором происходят хромосомные нарушения, выражающиеся в специфике физического развития,
- синдром дель-Кастильо, при котором не происходит образования сперматозоидов,
- анохризм яичек,
- эктопию и крипторхизму (нарушения опущения яичек),
- ложный мужской гермафродитизм.
Приобретённая первичная форма возникает как проявление воздействия на яички следующих факторов: травм, опухолей, кастрации, а также вызывается условиями, при которых возникает недостаточность герминативного эпителия. Подобное отклонение называется ложным синдромом Клайнфельтера, который характеризуется недостаточно хорошо развитыми вторичными половыми признаками, гинекомастией, высоким ростом, евнухоидным телосложением др. Гипогонадизм у детей, возникающий в этой форме, получает развитие к пубертату в виде формирования евнухоидных черт.
Врождённый вторичный гипогонадизм получает развитие при следующих патологических состояниях:
- При состоянии тотального дефицита гонадотропных гормонов, что связано с особыми повреждениями гипоталамуса, локализовано касающихся половой системы.
- При гипофизарной карликовости (нанизме), что обусловлено резким снижением выработки целого ряда гормонов и проявляющимся нарушением функций надпочечников, яичек, щитовидной железы. Гипофизарный нанизм характеризуется бесплодием и низким ростом пациента (до 130 см).
- При синдроме Каллмена. Характерный признак проявления синдрома (помимо недостаточности гонадотропинов и недоразвития гениталий и вторичных половых признаков) – отсутствие или снижение обоняния, а также варианты порока развития: шестипалость, расщепление твёрдого нёба и верхней губы, лицевая асимметрия, гинекомастия, укорочение уздечки языка, нарушения сердечно-сосудистой системы.
- При краниофарингиоме – врождённом заболевании, вызванном опухолью головного мозга. В случае разрастании она физически сдавливает гипофизные ткани, и нарушает функции гипофиза, снижая выработку гонадотропинов и гормонов-регуляторов деятельности щитовидной железы и коры надпочечников.
- При синдроме Мэддока – редко встречающейся форме патологии, отличающейся постепенным нарастанием гипокортицизма, что связанно с недостаточностью гонадотропной, адренокортикотропной функцией гипофиза.
Приобретённый вторичный гипогонадизм сопровождают следующие патологические состояния:
- Адипозогенитальная дистрофия, вследствие которой проявляется гипогенитализм и ожирение. Обусловлена она гонадотропной дисфункцией гипофиза. Начинает проявляться с 10 лет. Дистрофические изменения в сосудах и сердце приводят к одышке. Также среди признаков может быть метеоризм и дискинезия желчевыводящих путей. При выраженных клинических признаках гипоталамо-гипофизарной патологии не наблюдается.
- Гипоталомический синдром. Возникает как результат процесса, который могут запускать травмы черепа, опухоли, инфекционные воспаления, приводящие к поражению гипоталамо-гипофизарной области.
- Синдром ЛМББ (сокращение от первых букв фамилий исследователей) проявляется сниженными интеллектуальными способностями, ожирением, полидактилией (деформацией конечностей), пигментной дистрофией сетчатки. Кроме того, отмечается слабое оволосение лобка, подмышек, лица. В некоторых случаях заболевание сопровождается дефектами развития почек.
- Гиперпролактинемический гипогонадизм проявляется в нарушении сперматогенеза, поскольку под влиянием усиления секреции пролактина угнетается секреция тестостерона. Гиперпролактинемический гипогонадизм при развитии может провоцировать опухоль гипофиза (которая также часто проявляется галактореей), дисфункцию гипоталамуса. Гиперпролактинемический гипогонадизм, который начинает развиваться ещё в детском возрасте, отличается недоразвитием гениталий и вторичных половых признаков у ребёнка, а при развитии у взрослых мужчин – регрессией вторичных половых признаков, гинекомастией, импотенцией, бесплодием.
Гиперпролактинемический гипогонадизм в меньшей степени касается мужчин, чем женщин и считается одной из самых распространённых форм гипоталамо-гипофизарной дисфункции, встречаясь у 0,07% мужчин и у 0,5% женщин.
Причины возникновения патологии и механизмы её развития
Недостаточность андрогенов может быть связана как с гипоталамо-гипофизарной регуляцией, так и со снижением количества гормонов либо нарушением биосинтеза гормонов из-за патологии яичек.
Для первичного гипогонадизма характерно снижение андрогенов в крови, что провоцирует компенсаторную реакцию надпочечников и, как следствие, – рост продукции гонадотропинов. К этиологическим факторам первичной формы относят:
- повреждения яичек вследствие травм, заворота, перекрута семенного канатика, грыжесечения, гипоплазии, хирургического вмешательства и др.,
- лучевого поражения,
- токсического воздействия (от химиотерапии и алкоголя до гормональных препаратов в избыточных дозах и пестицидов),
- попадания инфекции как результата различных болезней,
- генетическое недоразвитие половых желёз.
Вторичная форма гипогонадизма, причины которой сводятся к нарушениям гипоталамо-гипофизарной регуляции, может вызываться воспалительными процессами, патологиями эмбрионального развития, сосудистыми нарушениями. Опухоли гипофиза, продуцирующие при болезни Кушинга адренокортикотропный гормон или при акромегалии – гормон роста, тоже вызывают развитие гипогонадизма. Гипоталамо-гипофизарная дисфункция может иметь послеоперационный и посттравматический характер. Возможно развитие патологии при возрастном снижении уровня тестостерона (возрастной гипогонадизм), при гемохроматозе и пролактиноме (когда из-за опухоли передней доли гипофиза начинает вырабатываться избыточный пролактин).
Для вторичной формы характерен низкий уровень гонадотропов, что приводит к снижению секреции яичками андрогенов. Также при мужском гипогонадизме возможно снижение продуцирования спермы с сохранением нормального уровня тестостерона или очень редкая обратная ситуация, когда продуцирование спермы остаётся на нормальном уровне, но тестостерон при этом снижается.
Симптомы мужского гипогонадизма и диагностика состояния
Признаки гипогонадизма у мужчин (мальчиков) зависят от степени андрогенной недостаточности и возраста пациента, в котором патология возникла и проявилась.
- Если нарушения возникли в период внутриутробного развития, проявлением недостаточности могут стать двуполые наружные половые органы.
- Если нарушения в яичках произошли в допубертатном периоде, поставить диагноз по уровню половых гормонов нельзя, однако можно заподозрить гипогонадизм по наличию у мальчика микропениса (особенно при крипторхизме) и уточнить этот диагностический прогноз при достижении полового созревания.
- В период пубертата при выявлении гипогонадизма у мальчиков симптомом будет отсутствие вторичных половых признаков. Может отмечаться типичный евнухоидизм, ожирение по женскому типу, скудное лобковое оволосение (или его отсутствие). Часто возникает истинная гинекомастия. Диагностическим признаком в возрасте после 14 лет будет малый объём яичек (до 4 мл).
- Для постпубертатных форм патологии характерно уменьшение оволосения на теле и лице, истончение волос на голове, нарушение половых функций. Иногда у больных отмечаются расстройства вегето-сосудистой системы, повышенная утомляемость.
Практически во всех случаях наблюдается уменьшение яичек, что связано со снижением выработки спермы. Далее развивается бесплодие, прекращается продуцирование тестостерона, возникает эректильная дисфункция, понижается либидо. Всё это сопровождается генерализированными симптомами: общей слабостью, утомляемостью, уменьшением физической силы.
Диагностика гипогонадизма основывается на данных анамнеза, жалобах больного, антропометрических данных, визуальной оценке и пальпации гениталий, анализе клинических симптомов. Так, например, онкология, лечение которой проводилось с прохождением курса высокодозной химиотерапии, становится причиной приобретённого гипогонадизма. У мальчиков, перенёсших орхит, в 30-50% случаев в старшем возрасте развивается гипогонадизм.
Для диагностических исследований проводится рентгенологическая оценка костного возраста (с поправкой на северный или южный регион проживания пациентов). Допубертатный гипогонадизм даёт заметное отставание «костного» возраста от фактического. Также при диагностике проводится исследование спермы и крови.
Лечение гипогонадизма у мальчиков и у мужчин
Лечение мужского гипогонадизма зависит от формы заболевания, состояния гипоталамо-гипофизарной и половой систем (степени выраженности нарушений в них), возраста пациента, в котором возникла и была диагностирована болезнь, сопутствующих патологий. Поскольку вариативность патологии значительна, лечение гипогонадизма у мужчин, в первую очередь, направляется на устранение его причин, а также на профилактику отставания полового развития.
Общие правила лечения гипогонадизма гласят, что:
- если синдром является проявлением какой-то другой эндокринной патологии, то нужно лечить основное заболевание, при этом такие пациенты не требуют дополнительной гормональной терапии;
- если гипогонадизм диагностируется как самостоятельное заболевание (либо симптом заболевания), то пациенты-мужчины требуют постоянной заместительной терапии андрогенами (при первичной и вторичной формах гипогонадизма), либо пожизненной терапии препаратами гонадотропинов (при вторичной форме).
Общая цель фармакотерапии при этом – достижение полной нормализации состояния пациента, исчезновение клинических симптомов, восстановление вторичных половых признаков.
В случае подтверждения той или иной формы гипогонадизма, сроки начала заместительной гормонотерапии определяются индивидуально. Средний возраст начала терапии у мальчиков – 13-15 лет. Гормонотерапия начинается с минимальных доз, которые должны сымитировать скорость прогрессии нормального полового созревания. Кроме этого, гормональные препараты в минимальных дозах должны предупредить преждевременное закрытие зон роста, что может произойти при стартовом применении «взрослых» доз половых стероидов.
В начале лечения гипогонадизма мальчикам для парентерального введения рекомендованы пролонгированные формы тестостероновых эфиров: Омнадрен-250, Сустанон-250. Начальная доза не должна выходить за пределы диапазона в 50-100 мг. Затем постепенно (один раз в 6-8 месяцев) доза увеличивается на 50 мг. Когда будет достигнута дозировка в 250 мг, один раз в 3-4 недели можно путём инъекции вводить пролонгированные формы тестостерона.
Однако в каждом конкретном случае доза лекарства подбирается индивидуально с контролем тестостерона в крови. Его диапазон на фоне данной терапии должен оставаться в пределах нормы – 13-33 нмоль/л. Контрольный замер уровня тестостерона проводится спустя 3 недели после начала терапии и после проведения инъекции. Если лабораторные анализы показывают недостаточное содержание гормона, инъекцию увеличивают: один раз в 2 недели в объёме до 1 мл. Лечение взрослых состоит в проведении коррекции недостаточности андрогенов по индивидуальным показателям, а также коррекции половой дисфункции. При этом следует учитывать, что бесплодие, которое возникло на фоне врождённой и допубертатной формы (особенно при аспермии) практически не поддаётся излечению.
Гипогонадизм, лечение которого проводится урологом и эндокринологом, не рассматривается как заболевание, которое можно вылечить методами народной медицины.
Оно требует чёткого определения причин возникновения патологии (с последующим их устранением), что определяется в индивидуальном порядке для каждого пациента. Но поскольку в разных формах гипогонадизма показаны заместительные препараты с тестостероном, народная медицина относит к лечащим средствам некоторые растения, способствующие, по традиционным представлениям, повышению тестостерона. Среди таких растений женьшень и «сибирский женьшень» (элеутерококк), сельдерей, аир, якорцы стелющиеся, мумиё.
В рамках этой же логики, недостаток гонадотропинов можно повысить, применяя такие лечебные травы, как девясил, витекс священный (прутняк обыкновенный), полынь. А снизить пролактин, по народным традициям, может пион, корень солодки или лапчатка гусиная. Однако при попытках лечения гипогонадизма самостоятельно необходимо учитывать, что это такое патологическое состояние, которое в своей первичной форме характеризуется повышенным уровнем гонадотропинов в крови, а в своей вторичной форме – пониженным уровнем. Определить же форму заболевания можно, только прибегнув к помощи специалиста.uroguru.com
что это? Причины и лечение


Причины возникновения недуга связаны с неполноценной работой половых желез и сбоем обменных процессов половых гормонов. Гипогонадизм зачастую является причиной слабого развития органов половой системы, вторичных признаков, нарушением синтез полезных веществ в организме и т.д. Лечение и постановка диагноза производится сразу несколькими квалифицированными врачами. В основе терапии гипогонадизма заложен курс лечения путём замещения гормонов. В некоторых случаях может потребоваться оперативное вмешательство, хирургическая коррекция органов половой системы.

Классификация
Во-первых, хочется сказать о том, что гипогонадизм может быть начальным или вторичным. При первом варианте синдром является следствием произошедшего сбоя здорового функционирования тканей яичек или физического воздействия на тестикулы. Хромосомные сбои ведут к порочному отсутствию развития тестикулярных тканей или их ослаблению. Естественно, что подобный процесс возникает множество проблем секреции андрогена, а это приводит к их недостатку в организме и появлении сбоев в нормальной работе мужских половых органов.
Проявление вторичного гипогонадизма связано с неправильным или нарушенным строением гипофиза, уменьшением его гонадотропности или сбоем нормального функционирования головных центров, оказывающих влияние на жизнедеятельность гипофиза.
Начальная стадия развития синдрома, как правило, появляется у маленьких детей, проявляющаяся психической отсталостью развития ребёнка, сопровождающаяся сохранением детских физических и психических черт у взрослого человека.
Вторичный этап развития синдрома характеризуется множественными психологическими расстройствами.

Помимо вышеописанных стадий развития существуют гипогонадотропный гипогонадизм у мужчин, а также гипернадотропный и нормогонадотропный. Синдром с приставкой гипер означает начальный уровень поражения яичковой ткани, а также увеличенной концентрации в организме человека гонадотропных гормонов железы внутренней секреции, находящейся у основания головного мозга. Гипогонадотропный и нормогонадотропный появляются во время поражения морфофункционального объединения структур гипоталамуса и гипофиза, участвующих в регулировании главных вегетативных функций человеческого организма. Первый из них сопровождается пониженной выработкой гонадотропинов, из-за чего снижается производство мужских гормонов тестикулярной тканью.
Нормогонадотропный гипогонадизм у мужчин сопровождается пониженной функциональностью яичек, но при этом у человека имеются нормальные показатели гонадотропинов.
Состояние половой системы у мужчин в каждом возрастном периоде имеет свои особенности. Существует, так называемая, слабая выработка половых гормонов, которая может выражаться в трёх разных формах:
- Эмбриональная форма характеризуется временным периодом, в течение которого происходит формирование органов половой системы у эмбриона внутри утробы матери;
- Допубертатной форме свойственны маленькие представители мужской половины человечества, как правило, их возрастная категория составляет от нуля до двенадцати лет;
- Постпубертатная форма имеет место быть в том случае, когда организм старше двенадцати лет.
Наследственный гипергонадотропный гипогонадизм
Врождённый синдром может встречаться в следующих случаях:
- Наличие порок развития или отсутствие тестикула;
- Во время сбоя процесса опускания яичка в область мошонки или крипторхизме;
- При различных синдромах, оказывающих влияние на развитие и здоровье половой системы, а также выработку тестостерона и спермиев, являющихся неотъемлемой частью мужской семенной жидкости;
- Во время синдрома частичной маскулинизации. Корнем возникновения подобного синдрома является уменьшение тканевой чувствительности к мужским гормонам.

Приобретённая форма заболевания
Первичный гипогонадизм прогрессирует только в том случае, когда на тестикулы производится непосредственное внешнее или внутреннее воздействие. Он может встречаться в следующих случаях:
- Во время травмирования или механического воздействия на тестикулы, появление воспалительных процессов яичек и раннем кастрировании;
- Во время наличия ложного синдрома Клайнфелтера. Данному мужчине будут свойственны высокий рост, особая евнухоидная конституция тела, увеличение грудных желез, слабо развитыми вторичными половыми признаками и маленьким размером гениталий. При пубертатной форме у мужчины прогрессируют характерные черты кастрата.
Наследственный гипогонадотропный гипогонадизм
Данный вид недуг прогрессирует при возникновении следующих состояний:
- Нанесение травмы области промежуточного мозга, ответственной за регуляцию нейроэндокринным функционированием головного мозга. Подобному состоянию свойственно полнейшее отсутствие гонадотропных гормонов. Также может отмечаться недостаток лютропина или фолитропина;
- Синдром Каллмена, который является следствием малой концентрации гонадотропинов, слабым развитием половых органов мужчины и вторичных половых признаков. Помимо вышеописанного, данное состояние сопровождается нарушением здорового функционирования обонятельных органов чувств;
- Во время евнухоидизма, возникшего на фоне задержки опуска яичек в область мошонки.
- Наличие пороков;
- Когда пациент имеет гипофизрный нанизм, ему свойственно резкое уменьшение концентрации андрогенов в организме, которое становится следствием сбоя здорового функционирования мужских тестикул, надпочечников и щитовидки. Также данное состояние характеризуется недостатком половых признаков, патологически низким ростом (ниже ста тридцати сантиметров), невозможность здоровой работы репродуктивной системы человека;
- Во время конгенитального пангипопитуитаризма, который возникает на фоне врождённой опухоли центральной нервной системы. Увеличиваясь в размерах, новообразование давит на гипофиз, тем самым нарушая нормальное функционирование органа. Во время данного процесса происходит уменьшение выработки гонадотропинов и других веществ, отвечающих за регуляцию дееспособности надпочечников и щитовидки. Подобное состояние ведёт к отставанию в развитии мальчика;
- Синдром Мэддока считается явление довольно-таки редким, проявляющимся при слабом функционировании головного мозга, в частности, гипофиза. Состоянию свойственно нарастание синдрома Кушинга – продолжительное и хронической воздействие на человека огромного множества гормонов коры надпочечников, зачастую главным из них выступает кортизол. В течение постпубертатного отмечается низкая концентрация мужских гормонов в организме, а также слабость половых желез. Данная причина является первостепенной во время развития евнухоидизма, уменьшения сексуальной активности мужчины и полным отсутствием возможности продолжать свой род.

Симптомы
Тяжесть проявления симптомов гипогонадизма характеризуется уровнем развития заболевания и степенью андрогенного дефицита. Нарушение выработки мужских гормонов в эмбриональном периоде становится причиной прогрессирования внешних двуполых органов половой системы.
В случаях, когда поражение тестикул было произведено в допубертатном периоде, производится торможение полового развития. Развивается обычный евнухоидизм, коему свойственны черты, которые мы описывали немного выше в этой статье. Может проявляться развитие резкого набора лишних жиров, присущих женскому типу, увеличиваться грудные железы, дефицит половых желез, характеризующийся в маленьких наружных половых органах, заболеваниями яичек, слабостью простаты, маловолосостью, высоким тембром голоса.
Вторичный гипогонадизм нередко сопровождается процессом ожирения и набором лишнего веса.
Существует вероятность наличия одинаковых признаков с нарушением здорового функционирования коры надпочечников, щитовидки, наличие болезни Симмондса, заключающееся в низкой секреции гормонов аденогипофиза.
Также признаками выступают слабое или полное отсутствие либидо и эректильной функции полового члена.
Диагностика
Установка диагноза производится на базе собранных жалоб, полученных от мужчины во время приёма у специалиста. Производятся исследования с применением антропометрии, прощупывание внешних половых органов, в первую очередь, яичек, оцениваются клинические признаки заболевания, основываясь на уровень половой зрелости представителя мужской пола.

Исходя из результатов проведённого рентгена, врач может оценить возраст костей. Для изучения минерального костного состава проводят денситометрия. Также могут определиться размеры и наличие новообразования. Точное определение костного возраста пациента помогает установить его половой возраст и уровень полового созревания.
Ещё одним способом изучения и подтверждения гипогонадизма может являться спермограмма. Помимо сдачи спермы в лаборатории могут провести исследование гормонного состава крови. А вот проведённая биопсия тестикул малоинформативна.
Лечение
У мужчин лечение производится исключительно в персональном порядке, и направляется на избавление от причин болезни. Основной целью курса является профилактика отставания прогрессирования половой системы. Терапевтический курс обязательно должен проходить под контролем квалифицированного специалиста.
Также терапия зависит от формы и степени развития половой системы, возникших патологий и нарушений нормального функционирования половых органов.
Возрастной гипогонадизм у мужчин лечится нормализацией гормонального фона. Гормональная терапия применяется вообще на разных стадиях и при разных формах гипогонадизма и является основным способом лечения данного недуга.
В результате комплексной терапии гипогонадизма снижается дефицит андрогенов, восстанавливается рост вторичных половых признаков, возобновляется эректильная функция, уменьшается степень проявления сопутствующих гипогонадизму признаков.
muzhdoc.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа









