Гранулезоклеточная опухоль яичника: причины, симптомы, лечение и прогноз. Гранулезоклеточная опухоль яичника взрослого типа прогноз
ОПУХОЛИ ЯИЧНИКОВ
Прогноз и благоприятные отдаленные результаты лечения данных заболеваний за счет ранней постановки диагноза, проведения адекватного стадирования заболевания, достаточного по объему оперативного вмешательства и последующего системного лечения. Герминогенные и гранулезоклеточные опухоли яичников: общая характеристика.
С.А. Тюляндин, Н.С. Кержковская, О.Н. Стрельцова
Российский онкологический научный центр им. Н.Н. Блохина РАМН, Москва
Две рассматриваемые в данном обзоре неэпителиальные опухоли яичников объединяет вместе хороший прогноз и благоприятные отдаленные результаты лечения. Однако это достигается за счет ранней постановки диагноза, проведения адекватного стадирования заболевания, особенно на этапе выполнения операции, достаточного по объему оперативного вмешательства и последующего системного лечения.
Герминогенные опухоли яичников
Герминогенные опухоли яичников (ГОЯ) являются редкой, но потенциально курабельной группой злокачественных новообразований, которые обычно поражают девочек подросткового возраста и молодых женщин с возрастной медианой 16-20 лет и в возрастных пределах от 6 до 46 лет [2] ГОЯ обладают агрессивным течением с очень высоким темпом роста и ранним распространением на близлежащие органы с возможностью метастазирования в регионарные лимфатические узлы и далее в висцеральные органы. Подобно тестикулярным опухолям, все ГОЯ разделяются на две различные клинические и гистологические группы: дисгерминома и недисгерминомные опухоли [15]. Дисгерминома является женским эквивалентом семиномы со сходной морфологической картиной и высокой чувствительностью к лучевой терапии. Дисгерминома встречается практически в половине случаев злокачественных герминогенных опухолей яичников. Недисгерминомы включают в себя тератомы различной степени зрелости, опухоль эндодермального синуса (опухоль желточного мешка), эмбриональный рак, хорионкарциному, полиэмбриому и сочетания всех указанных типов, которые имеют очень агрессивную природу с высоким риском прогрессирования болезни после хирургического лечения.
Герминогенные опухоли, включая опухоли яичников, имеют общее свойство продуцировать ассоциированные с опухолью антигены, которые могут быть определены в крови. Это позволяет уточнить диагноз, проводить всесторонний мониторинг в процессе лечения и вовремя выявить рецидив. Оба показателя — человеческий хорионический гонадотропин (ХГ) и альфафетопротеин (АФП) — определены как специфичные маркеры у большинства больных ГОЯ [12]. АФП наиболее часто повышен при опухоли желточного мешка, но может также определяться при незрелой тератоме и эмбриональном раке. ХГ часто повышен при хориокарциноме, эмбриональном раке и полиоэмбриоме. При дисгерминоме повышенный уровень ХГ могут обусловливать группы клеток сцинтиотрофобласта. Лактатдегидрогеназа (ЛДГ) неспецифична для герминогенных опухолей, но определение ее уровня может быть полезным при мониторинге в процессе лечения герминогенных опухолей яичников, негативных по ХГЧ и АФП, особенно в случаях дисгермином [16].
Определение опухолевых маркеров должно стать обязательной процедурой у всех больных молодого возраста с наличием опухолевого образования в яичниках. Обнаружение повышенного уровня АФП и/или ХГ уже является достаточным для постановки диагноза ГОЯ или, по крайне мере, для подозрения на наличие этого заболевания. Это будет определять более осторожный подход к планированию оперативного вмешательства с отказом от механического выполнения экстирпации матки с придатками таким пациенткам. Повторное определение концентрации маркеров (АФП, ХГ, ЛДГ) необходимо осуществить через 2 недели после оперативного вмешательства или ранее в случае начала химиотерапии. Нормализация ранее повышенных маркеров свидетельствует о радикальности выполненной операции. Повторные определения маркеров в процессе химиотерапии позволяют судить о ходе лечения. Повышение маркеров свидетельствует о неэффективности лечения. Определение маркеров — важнейшая составляющая при наблюдении за больными после оперативного и лекарственного лечения.
Система стадирования, применяемая для ГОЯ, идентична той, которая применяется для эпителиального рака яичников. В сравнении с эпителиальными опухолями яичников приблизительно 60-70% ГОЯ диагностируются в I стадии [11]. Стадия II и IV относительно редки, стадия III насчитывает приблизительно 25-30% случаев ГОЯ. Первичные ГОЯ могут быть очень большими и часто превышают 10 см в диаметре. Поражение опухолью контралатерального яичника встречается в 10% случаях при дисгерминоме и редко при недисгерминомах. Распространение за пределы яичников происходит за счет поражения висцеральной и париетальной брюшины и забрюшинных лимфоузлов. Несмотря на вовлечение в процесс поверхности брюшины, асциты встречаются нечасто. Отдаленные метастазы иногда встречаются, в основном в легкие и печень, но менее часто, чем при герминогенных опухолях яичка.
Хирургия является важнейшим этапом как диагностики, так и лечения пациентки при подозрении на наличие злокачественной ГОЯ. У девочек-подростков и молодых женщин с опухолью яичников до хирургического вмешательства должны быть использованы все имеющиеся в наличии диагностические методы, в том числе выполнение биопсии и определение опухолевых маркеров. Постановка диагноза ГОЯ до выполнения операции позволит заранее спланировать объем первичного оперативного вмешательства, одной из целей которого будет являться сохранение у пациенток детородной функции.
Принципы стадирования герминогенных опухолей яичников являются такими же, как и для эпителиальных опухолей [17]. Медицинская литература полна сообщений о неадекватности стадирования больных ГОЯ. Особенно часто это встречается при выполнении оперативного вмешательства в гинекологических стационарах общего профиля. Выбор дальнейшей тактики лечения у больных с отсутствием адекватного стадирования представляет большие трудности. Нередко гинекологи-онкологи стоят перед необходимостью выполнения повторной операции. На основании собственного опыта можно отметить, что в России повсеместно отсутствует практика взятия биопсий брюшины и цитологического исследования асцита или смывов с брюшины, без чего невозможно правильно установить стадию заболевания у больных ГОЯ.
Объем первичного хирургического вмешательства зависит от распространения болезни и гистологического типа опухоли. Вовлечение обоих яичников в опухолевый процесс встречается редко, за исключением случаев чистой дисгерминомы. Следовательно, односторонняя сальпингооофорэктомия с сохранением контралатерального яичника и матки, сохраняющая детородную функцию, может быть выполнена у большинства пациенток. Результаты нескольких исследований убедительно демонстрируют одинаковые отдаленные результаты лечения больных, которым была выполнена односторонняя сальпингоовариоэктомия по сравнению с перенесшими двустороннюю сальпингоовариоэктомию в сочетании или без гистерэктомии [20]. Если при тщательном интраоперационном исследовании контралатеральный яичник макроскопически представляется неизмененным, не следует проводить каких-либо манипуляций, так как в результате биопсии в дальнейшем может возникнуть бесплодие из-за спаечного процесса в брюшной полости или недостаточности функции яичника. Тем не менее, если срочная биопсия опухоли яичника подтверждает наличие чистой дисгерминомы, необходима тщательная ревизия и биопсия контралатерального яичника для того, чтобы исключить двухстороннее вовлечение яичников в опухолевый процесс. При увеличении контралатерального яичника необходимо выполнить его биопсию или резекцию. Если при срочном гистологическом исследовании выявляется злокачественная опухоль или дисгенезия гонад, показана двусторонняя сальпингоовариоэктомия. При обнаружении доброкачественной кистозной зрелой тератомы (5-10% случаев) рекомендуется удаление только кисты яичника с максимальным сохранением нормальной ткани яичника.
Вопреки тому факту, что все злокачественные герминогенные опухоли имеют склонность к лимфогенному распространению, риск вовлечения лимфатических узлов при ГОЯ низок. Поэтому рутинная лимфодиссекция не является необходимой, вместе с тем увеличенные парааортальные и тазовые лимфоузлы должны быть удалены.
Если при выполнении хирургического вмешательства определяются метастазы по брюшине или в печени, необходимо их максимальное удаление.
Исследование GOG показало, что 91 из 93 пациенток оставались без признаков болезни после радикального хирургического удаления опухоли и адъювантной химиотерапии [19]. У пациенток, которым опухоль была удалена частично, выживаемость снизилась до 60-80%, демонстрируя тем самым очевидные преимущества радикальной операции [6, 16].
Герминогенные опухоли, особенно дисгерминома, в целом высоко чувствительны к химиотерапии, и даже у пациенток с распространенным заболеванием сохранение репродуктивной функции остается возможным в том случае, если матка и контра-латеральный яичник явно не вовлечены в опухолевый процесс .
Лечение дисгерминомы
Дисгерминома является наиболее частой злокачtственной ГОЯ, насчитывая более 50% всех случаев [11]. На момент установления диагноза первичная опухоль, как правило, не выходит за пределы яичника. Синхронное поражение контралатерального яичника встречается у 10% больных; кроме того, еще у 5% больных при морфологическом исследовании контралатерального яичника определяются микрометастазы. Распространение за пределы яичников встречается у 25% пациенток, при этом наиболее часто поражаются парааортальные лимфоузлы. Для дисгерминомы характерен нормальный уровень АФП, у некоторых больных возможно повышение уровня ХГ. ЛДГ, хотя и является неспецифичным маркером, но его повышенный уровень имеет диагностическое значение, поскольку степень повышения коррелирует с величиной опухоли.
В соответствии с точным стадированием приблизительно у 60-70% пациенток заболевание диагностируется на I стадии заболевания. Пациентки со стадией IА дисгермином должны находиться под тщательным наблюдением без адъювантного лечения [18]. Обследование в этой группе необходимо проводить с периодичностью 1 раз в 4-6 недель с обязательным определением уровня опухолевых маркеров (АФП, ХГ, ЛДГ) и ультразвуковой томографией брюшной полости и малого таза (см. приложение 2). Компьютерную томографию рекомендуется проводить каждые 3-4 месяца. По данным различных авторов, частота рецидивов варьирует от 15 до 25%, но все рецидивы с высокой степенью вероятности могут быть успешно излечены с помощью химиотерапии. Дисгерминома обладает высокой чувствительностью к лучевой терапии. При лучевой терапии даже с использованием защиты существует значительный риск попадания в поле облучения матки и контралатерального яичника, что может привести к его повреждению и потере репродуктивной функции. Поэтому в последние годы произошел отказ от назначения лучевой терапии при дисгерминоме в пользу применения эффективных и менее токсичных режимов химиотерапии.
Пациентки с более распространенной стадией болезни и полностью удаленной опухолью должны получать адъювантную химиотерапию. Три курса химиотерапии по схеме ВЕР (цисплатин, этопозид, блеомицин — см. приложение 4) практически всегда предотвращают развитие рецидива [10, 18]. Все пациентки с остаточной опухолью после хирургической операции или рецидивом заболевания после хирургического лечения являются кандидатами на проведение химиотерапии. Основываясь на результатах, полученных при лечении герминогенных опухолей яичка, необходимо отметить, что программа ВЕР заменила ранее применявшиеся комбинации VAC (винкристин, актиномицин D, циклофосфамид) и PVB (цисплатин, винбластин, блеомицин) [11]. Ограниченный опыт применения химиотерапии по схеме ВЕР при дисгерминоме показал отличные результаты.
Лечения недисгермином после первичной операции
Недисгерминомные опухоли яичников включают в себя опухоль желточного мешка, незрелую тератому, хорионкарциному, эмбриональный рак и полиэмбриому и смешанные герминогенные опухоли. Опухоли желточного мешка являются наиболее частым вариантом герминогенных опухолей яичника после дисгерминомы, составляя 25% всех случаев. Они продуцируют АФП в качестве опухолевого маркера и являются очень быстрорастущими опухолями; у 70% пациенток болезнь диагностируется в IА стадии, у 6% — во II стадии, у 23% — в III стадии. Примерно в 5% случаев имеется вовлечение в опухолевый процесс контралатерального яичника.
Незрелые тератомы являются третьей наиболее частой герминогенной опухолью, в 5% случаях вовлеченные в опухолевый процесс контралатеральные яичники содержат доброкачественную кистозную зрелую тератому. Смешанные герминогенные опухоли cоставляют около 19% всех герминогенных опухолей яичников. Дисгерминома и опухоль желточного мешка являются наиболее часто встречающейся комбинацией. Эмбриональный рак, хорионкарцинома и полиэмбриома крайне редки в чистых формах и, как правило, встречаются в качестве компонентов в смешанных герминогенных опухолях.
Пациентки с полностью удаленными герминогенными опухолями яичников подвержены риску рецидива с частотой от 25% при I стадии незрелой тератомы до практически 100% при опухолях желточного мешка и смешанных герминогенных опухолях [9]. Эти пациентки рутинно получают адъювантную химиотерапию. GOG сообщает о результатах проведенной адъювантной химиотерапии у 93 пациенток с недисгерминомами I-III стадии, у которых отмечалось отсутствие признаков болезни после первичного оперативного лечения [19]. Все они получили 3 курса классической химиотерапии по программе ВЕР. При медиане выживаемости 39 месяцев у 4 пациенток развились рецидивы, у 2 из них была выявлена незрелая тератома, и они были прооперированы. Таким образом, 91 из 93 пациенток были излечены, и 1 умерла от прогрессирования заболевания.
У больных при наличии только незрелой тератомы IА стадии можно отказаться от проведения адъювантной химиотерапии и рекомендовать наблюдение [15]. Однако обязательным условием этого решения должно быть адекватное стадирование опухолевого процесса в момент выполнения оперативного вмешательства. Пациентки с IB-III стадиями незрелой тератомы должны получать адъювантную химиотерапию. Из 42 пациенток с удаленной незрелой тератомой, которые получили 3 курса адъювантной химиотерапии по программе ВЕР в исследовании GOG, у 39 отмечался продолжительный безрецидивный период [19].
Всем пациенткам с нерадикально удаленными опухолями, метастазами или рецидивами недисгермином должна быть назначена цисплатинсодержащая химиотерапия. Назначение 3-4 курсов комбинации BEP с адъювантной или лечебной целью приводит к излечению 80-95% больных .
Повторные операции после окончания химиотерапии показаны только тем больным, у которых остаются остаточные проявления болезни по данным обследования при нормализации уровня опухолевых маркеров (АФП, ХГ, ЛДГ).
Прогноз пациенток, у которых отмечено прогрессирование в процессе цисплатинсодержащей химиотерапии или в течение короткого интервала после ее завершения, крайне неблагоприятный. Имеется очень мало информации относительно эффективности химиотерапии при рецидивных или резистентных ГОЯ после первоначальной химиотерапии по программе ВЕР. Основываясь на опыте применения второй линии химиотерапии при раке яичка, представляется логичным при рецидиве цисплатинчувствительной ГОЯ предложить химиотерапию по программе VeIP (цисплатин, ифосфaмид и винбластин) или TIP (цисплатин, ифосфамид, паклитаксел). При резистентности к производным платины в настоящее время не существует иных терапевтических возможностей кроме экспериментальной химиотерапии. Больные, получавшие в первой линии лечения комбинацию РVB, могут с успехом получать режимы ВЕР или VIP (этопозид, ифосфамид, цисплатин) [ТС].
ГОЯ болеют девушки и женщины молодого возраста, для которых сохранение детородной функции является одной из первостепенных задач проводимого лечения. Появление эффективной химиотерапии позволило отказаться от калечащих операций и выполнять, даже в ущерб радикальности, одностороннюю овариоэктомию, тем самым, сохраняя возможность деторождения. Химиотерапия, например, режим ВЕР, сама по себе может вызывать нарушение или даже необратимое прекращение нормальной функции яичников, но большинство выздоровевших пациенток могут в перспективе иметь нормальную менструальную и репродуктивную функцию. Большинство исследований показывают, что 60-80% пациенток, перенесших одностороннюю сальпингоовариоэктомию и 3-4 курса цисплатинсодержащей химиотерапии, вернулись к своему нормальному менструальному циклу. Многие из них в дальнейшем имели успешно протекавшую беременность, разрешившуюся рождением здоровых детей [3, 4, 6, 17]. Такие факторы, как старшая возрастная группа на момент начала лечения, расширенный объем первичного хирургического вмешательства, высокая кумулятивная доза химиопрепаратов, большая продолжительность химиотерапии, оказывают неблагоприятное влияние на репродуктивную функцию. При этом основополагающим в отношении сохранения репродуктивной функции является отказ от нецелесообразной двухсторонней сальпингоофорэктомии и гистерэктомии у молодых женщин с ГОЯ, что до сих пор является стандартным подходом во многих клиниках.
Лечение гранулезоклеточных опухолей яичников
Гранулезоклеточные опухоли (ГКО) входят в состав группы гранулезо-стромальноклеточных опухолей.
В 1977 году R.E. Scully выделено два варианта ГКО – взрослый (ГКОВТ) и ювенильный (ГКОЮТ) [14]. ГКОВТ, которые составляют 95 % всех ГКО, возникает у женщин в пери- или постменопаузе, сочетается с развитием «дисгормональных» симптомов омоложения, что обусловлено продукцией стероидных (эстрогены, реже – прогестерон и андрогены) и гликопротеидных (ингибин, мюллеровская ингибирующая субстанция) гормонов., что обусловливает яркую клиническую картину заболевания.
Все это приводит к развитию аменореи у женщин с сохраненным менструальным циклом или маточных кровотечений у женщин в постменопаузе. Часто развитие ГКО сочетается с развитием гиперпластических процессов в эндометрии. Другим частым симптомом болезни является боль и обнаружение опухолевого образования внизу живота. Быстрый рост опухоли может явиться причиной ее разрыва с развитием внутрибрюшинного кровотечения. Большинство ГКО (90-95%) диагностируется в I стадии. Для диагностики используются методы гинекологического осмотра, УЗИ и КТ малого таза и брюшной полости. Полезно определение сывороточного ингибина как маркера заболевания, СА-125 не является специфическим маркером ГКО. Прогноз при ГКО взрослого типа благоприятен, рецидивы после выполнения оперативного вмешательства наблюдаются у 20-40% больных, половина из которых развивается после 5-10 лет с момента выполнения операции. 5- и 10-летняя выживаемость составляет 85-70%.
В отличие от ГКО взрослого типа ГКО ювенильного типа развивается у девочек и женщин в первые три десятилетия жизни (пик заболеваемости в первые 10 лет жизни), сопровождается клинической картиной преждевременного полового созревания, быстрым ростом опухоли с возможностью ее разрыва и перекрута. У подавляющего большинства больных заболевание выявляется в I стадии и прогноз его благоприятен: рецидивы заболевания возникают менее чем у 10 % больных в первые 3 года после оперативного лечения, 5- и 10- летняя выживаемости составляет более 90%.
Лечение
Как правило, при ГКО первый и основной метод лечения – хирургический. Последнее продиктовано подавляющим количеством ранних стадий при данном типе неоплазий, оппонирующим характером роста метастазов, и рецидивов. Кроме того, операция позволяет получить максимум диагностической информации для планирования дальнейшей тактики.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ГРАНУЛЕЗОКЛЕТОЧНЫХ ОПУХОЛЕЙ ЯИЧНИКОВ I СТАДИИ
Гранулезоклеточные опухоли взрослого типа
Адекватный объем хирургического вмешательства при ГКОВТ клинической I стадии — экстирпация матки с придатками и процедура хирургического стадирования.
У молодых пациенток с ГКОВТ нередко возникает вопрос о сохранении репродуктивной функции. В нашей серии наблюдений в 6 (60,0%) из 10 случаев ГКОВТ I стадии после односторонней аднексэктомии в последующем возникли рецидивы. Если объем операции при ГКОВТ первой стадии изначально соответствовал экстирпации или надвлагалищной ампутации матки с придатками с/без резекции большого сальника (n=60), то рецидивы возникли в 13 (21,7%) наблюдениях. Разница в частоте возникновения возврата заболевания между группами больных статистически достоверна (р<0,05) [1].
Вопрос об органосохраняющей операции должен решаться индивидуально, с всесторонней оценкой факторов риска. Окончательно возможность органосохраняющего лечения определяется интраоперационно. Объем хирургического вмешательства должен складываться из аднексэктомии на стороне поражения, ревизии контралатерального яичника и процедуры хирургического стадирования.
Гранулезоклеточные опухоли ювенильного типа
Достаточным объемом операции при ГКОЮТ I стадии является аднексэктомия на стороне поражения, ревизия контралатерального яичника и выполнение хирургического стадирования.
ПОСЛЕОПЕРАЦИОННАЯ АДЪЮВАНТНАЯ ТЕРАПИЯ
Гранулезоклеточные опухоли взрослого типа
Разумный, на наш взгляд, подход к послеоперационному профилактическому этапу лечения у пациенток с ГКОВТ — избирательное проведение химиотерапии (ХТ).
Учитывая то, что при использовании только хирургического метода после радикальных операций рецидивы возникают не более чем в 40% наблюдений, резонно предложить использование адъювантного лекарственного лечения у пациенток с высоким риском возникновения рецидивов, а в случаях с низким риском прогрессирования воздер-жаться от профилактического лечения.
Гранулезоклеточные опухоли ювенильного типа
При отсутствии экстраовариального распространения ГКОЮТ (I стадия) достаточным объемом лечебных мероприятий является операция. При II-IV стадиях заболевания обязательна послеоперационная химиотерапия.
ЛЕЧЕНИЕ РАСПРОСТРАНЕННЫХ ГРАНУЛЕЗОКЛЕТОЧНЫХ ОПУХОЛЕЙ ЯИЧНИКОВ И ИХ РЕЦИДИВОВ
Гранулезоклеточные опухоли взрослого типа
При экстраовариальном распространении ГКОВТ (II-IV стадиях) необходимо стремиться к радикальности удаления опухоли, прибегая к комбинированным вмешательствам, в зависимости от локализации метастатических очагов, так как наличие остаточной опухоли резко ухудшает результаты лечения [1, 4]. При рецидивных и метастатических ГКОВТ, благодаря их склонности к медленному оппонирующему росту, с успехом применяются повторные операции [13]. Иногда только оперативное удаление рецидива или солитарного метастаза излечивает больных на длительный срок.
Химиотерапия
Больным с радикальным удалением всех проявлений болезни показано проведение 3 курсов адъювантной химиотерапии каждые 3 недели. Чаще всего для этой цели используют комбинацию BEP меньшей интенсивности учитывая возраст больных (цисплатин 25 мг/м2 1-4 дни, этопозид 100 мг/м2 1-4 дни и блеомицин 15 мг еженедельно 9 недель). У больных с остаточными опухолевыми образованиями после оперативного лечения рекомендовано 4 курса химиотерапии модифицированной комбинацией BEP каждые 3 недели. При рецидиве заболевания у больных, не получавших ранее химиотерапии, целесообразно назначение комбинации BEP. Если ранее больные уже получали на какомлибо этапе химиотерапию комбинацией BEP, то в качестве второй линии химиотерапии может использоваться 4 курса комбинации CAP или TP [5].
Лучевая терапия
Лучевая терапия является вариантом лечения, рассматриваемым, как правило, при локализованных рецидивах или метастазах ГКОВТ, недоступных хирургическому удалению; лучевой метод может быть применен также после удаления локального рецидива или солитарного метастаза адъювантно, при наличии остаточной опухоли или при противопоказаниях к проведению химиотерапии. У больных с иноперабельной или остаточной опухолью эффективность лучевой терапии составляет около 50% [21].
Эндокринная терапия
Традиционно этот метод терапии используется, когда уже исчерпаны возможности хирургического, химиотерапевтического и лучевого лечения, в качестве паллиативной меры. На современном этапе представляют интерес попытки использования для лечения ГКОВТ прогестагенов, аналогов гонадотропин-рилизинг-гормонов, игибиторов ароматазы. Целесообразно решать вопрос о выборе гормонотерапии при ГКО в зависимости от рецепторного статуса опухоли (рецепторы стероидных гормонов, гонадотропинов), учитывая при этом наличие/ отсутствие функционирующего яичника (после органосохраняющих операций) [10]. Значительное количество ГКОВТ обладают позитивным рецепторным статусом и низкой пролиферативной активностью, что делает целесообразным более широкое использование эндокринной терапии и даже применение ее в качестве адъювантного метода [10]. Однако клинических исследований по этому поводу пока не проведено.
Гранулезоклеточные опухоли ювенильного типа
Экстраовариальное распространение ГКОЮТ ассоциировано с агрессивным течением болезни и отмечается приблизительно в 5% случаев. Пациентки с поздними стадиями ГКОЮТ, по мнению авторов [13], должны подвергаться циторедуктивной хирургии с максимально возможным удалением опухоли и метастатических очагов. Объем операции должен складываться из односторонней оофорэктомии или аднексэктомии, тотальной оментэктомии, удаления метастазов с поверхности париетальной и висцеральной брюшины, тазовой и парааортальной лимфаденэктомии и перитонеальной цитологии.
Описываемая хирургическая тактика при ГКОЮТ должна применяться взвешенно, в избранных случаях. При вовлечении в процесс матки и контралатеральных придатков показаны стандартные объе-мы операции, принятые для распространенных злокачественных опухолей яичников.
После выполнения оперативного лечения больным показано проведения адъювантной или лечебной химиотерапии, тактика и режимы которой не отличается от таковой при проведении химиотерапии у больных герминогенными опухолями яичника [13].
Заключение
Две рассматриваемые в данном обзоре неэпителиальные опухоли яичников объединяет вместе хороший прогноз и благоприятные отдаленные результаты лечения.
Однако это достигается за счет ранней постановки диагноза, проведения адекватного стадирования заболевания, особенно на этапе выполнения операции, достаточного по объему оперативного вмешательства и последующего системного лечения.
Литература
1. Кержковская Н.С. Гранулезоклеточная опухоль яичников (клиника, диагностика, лечение, фак-торы прогноза). Дисс. канд. мед. наук. Москва. 2004. – 194 с.
2. Тюляндин С.А. Герминогенные опухоли яичников // Практическая онкология. – Т.7, №1. – 2006. – С. 52-61.
3. Brewer M., Gershenson D.M., Herzog C.E. et al. Outcome and reproduction function after chemo-therapy for ovarian dysgerminoma // Clin. Oncol. – 1999. – Vol.17. – P.2670-2675.
4. Bridgewater J.A., Rustin G.J.S. Management of Non-Epithelial Ovarian Tumors // Oncology. – 1999. – Vol.57. – P.89-98.
5. Brown J. et al. The activity of taxanes compared with bleomycin, etoposid, and cisplatin in the treatment of sex cordstromal tumors // Gynaecol. Oncol. – 2005. – Vol.97. – P.489-496.
6. Culine S., Lhomme C., Kattan J., Michel G., Duvillard P., Droz J.P. Cisplatin-based chemotherapy in the management of germ cell tumors of the ovary: The Institute Gustave Roussy Experience // Gynaecol. Oncol. – 1997. – Vol.64. – P.160-165.
7. Farinola M.A. et al. Estrogen receptor alpha and progesteron receptor expression in ovarian adult granulosa cell tumors and Sertoli-Leydig cell tumor // Int. J. Gynaecol. Pathol. – 2007. – Vol.26. – P.375-382.
8. Gershenson D.M., Morris M., Cangir A. et al. Treatment of malignant germ cell tumors of the
ovary with bleomycin, etoposide, and cisplatin (BEP) // J. Clin. Oncol. – 1990. – Vol.8. – P.715-720.
9. Gershenson D.M. Update on malignant ovarian germ cell tumors // Cancer Suppl. – 1993. – Vol.71. – P.1581-1590.
10. Hardy R.D. et al. Hormonal treatment of a recur-rent granulosa cell tumor of the ovary: a case re-port and review of the literature // Gynaecol. Oncol. – 2005. – Vol.96. – P.865-869.
11. Hurteau J.A., Williams S.J. Ovarian germ cell tu-mours. In: Rubin S.C., Sutton G.P. (eds). // Ovarian Cancer, 2 edn. Philadelphia: Lippincott Williams & Wilkins. – 2001. – P.373-382.
12. Kawai M., Kano T., Kikkawa F. et al. Seven tumor markers in benign and malignant germ cell tumors o the ovary // Gynaecol Oncol. – 1992. – Vol.45. – P.248-253.
13. Powell J.L. et al. Management of Recurrent Juvenile Granulosa Cell Tumor of the Ovary // Gynaecologic Oncology. – 2001. – Vol.81. – P.113-116.
14. Scully R.E. Ovarian tumors // American Journal of Pathology. – 1977. – Vol.87, №3. – P.687-720.
15. Scully R.E., Sobin L.N. Histological typing of ovar-ian tumors / World Health Organization Interna-tional Classification of Tumors, 2nd ed. Berlin: Springer-Verlag. – 1999. – P. 28-36.
16. Schwartz P.E., Morris J.M. Serum lactic dehydrogenase: a tumor marker for dysgerminoma // Obstet Gynecol. – 1988. – Vol.72. – P.511-515.
17. Trimbos J.B., Bolis G. Guidelines for surgical staging of ovarian cancer // Obstet Gynaecol Surv. – 1994. – Vol.49. – P.814- 820.
18. Williams S.D., Blessing J.A., Hatch K.D., Homesley H.D. Chemotherapy of advanced dysgerminoma: trials of the Gynaecologic Oncology Group // J. Clin. Oncol. – 1991. – Vol.9. – P.1950-1955.
19. Williams S.D., Blessing J.A, Liao S._Y. et al. Adjuvant therapy of ovarian germ cell tumors with cisplatin, etoposide and bleomycin: a trial of the Gynaecologic Oncology Group // J. Clin. Oncol. – 1994. – Vol.12. – P.701-706.
20. Williams S., Wong L.C., Ngan H.Y.S. Management of ovarian germ cell tumors. In: Gershenson D.M., McGuire WP (eds) // Ovarian Cancer: Controversies in management New York: Churchill Livingstone. – 1998. – P. 349-416.
21. Wolf J.K. et al. Radiation Treatment of Advanced or Recurrent Granulosa Cell Tumor of the Ovary // Gynaecologic Oncology. – 1999. – Vol.73. – P.35-41.
medprosvita.com.ua
Гранулезоклеточная опухоль яичника
Гранулезоклеточная опухоль яичника — это опухоль половых тяжей яичников. Она возникает при гормональных нарушениях и появлении гранулеза фолликулов яичника и может составлять до 8% от всех новообразований на этом органе.
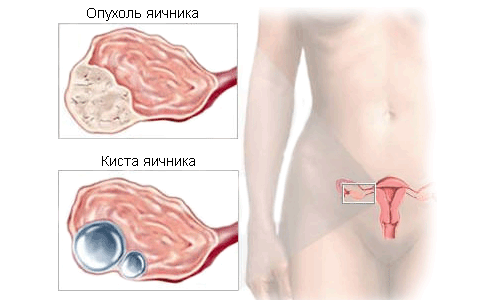
{reklama1}
Гранулезоклеточные опухоли яичников представляют собой целый «букет» заболеваний, а именно:
- Гранулезный рак.
- Цилиндрома.
- Аденома пузырька.
- Гранулезаэпителиома.
- Мезенхимома яичника.
- Фолликулоидный рак.
 Сами болезни проявляются сравнительно редко, но оказывают негативное воздействие и нарушают гормональный баланс организма, что ведет к появлению новообразований на яичниках. Встречаются два типа подобных опухолей: макрофолликулярные и лютеинизированные. Первый вид бывает у молодых женщин, когда новообразование достигает больших размеров и имеет большие полости, заполненные серозной или геморрагической жидкостью.
Сами болезни проявляются сравнительно редко, но оказывают негативное воздействие и нарушают гормональный баланс организма, что ведет к появлению новообразований на яичниках. Встречаются два типа подобных опухолей: макрофолликулярные и лютеинизированные. Первый вид бывает у молодых женщин, когда новообразование достигает больших размеров и имеет большие полости, заполненные серозной или геморрагической жидкостью.
Фолликуломы имеют разный характер, но самая распространенная среди них так называемая солидная. При ней могут возникнуть одно и несколько кистовых образований, имеющих несколько полостей. Эпителиальные опухоли яичников имеют в основном полиморфное строение.
При лютеинизированном варианте эпителиальные опухоли яичников содержат расположенные по группам клетки, различные по габаритам и формам. Они имеют развитую, но оптически пустую цитоплазму и четкую границу. Внутри них находится эозинофильный секрет в виде капель.
Злокачественность гранулезоклеточной опухоли яичника установить довольно сложно. Прогноз неблагоприятного развития событий возможен при инвазии и габаритах новообразования более пяти сантиментов.
Другие типы гранулезоклеточной опухоли яичника
К таким разновидностям заболевания относятся ювенальный и взрослый виды. Второй вариант был рассмотрен выше и составляет до 90% случаев появления новообразований.
 Ювенальный вид встречается при раннем половом созревании и характерен для лиц возрастом от одного года до 28-32 лет. Очень редко заболевание протекает на фоне андрогенного эффекта, чаще всего опухоль появляется вместе с асцитом. Обычно она имеет односторонний характер при диаметре новообразования от 9 до 22 сантиметров. Ювенальная опухоль имеет более благоприятную клиническую картину и редко переходит в злокачественную фазу. Рецидив может возникнуть в первые три года после хирургической операции. Отмечается и более агрессивное течение заболевания.
Ювенальный вид встречается при раннем половом созревании и характерен для лиц возрастом от одного года до 28-32 лет. Очень редко заболевание протекает на фоне андрогенного эффекта, чаще всего опухоль появляется вместе с асцитом. Обычно она имеет односторонний характер при диаметре новообразования от 9 до 22 сантиметров. Ювенальная опухоль имеет более благоприятную клиническую картину и редко переходит в злокачественную фазу. Рецидив может возникнуть в первые три года после хирургической операции. Отмечается и более агрессивное течение заболевания.
Обычно опухоли имеют гладкую поверхность, но иногда она бывает бугристой. Если новообразование разрезать, то проявятся размягченные области и полости с кровоизлиянием.
Сама опухоль состоит из мономорфных округлых клеток. Их ядра окрашены в темные оттенки и обтянуты тонким слоем цитоплазмы. Характерной чертой таких новообразований считается наличие розеток — это мелкие полости. Часть клеток может иметь вытянутую форму. Внутри они заполнены липидами, а между ними видны сетки волокнистых структур. Злокачественная опухоль возникает при перерождении клеток в 17% случаев. Метастазы проникают во второй яичник, брюшную полость, печень. Они прорастают и в некоторые другие органы в том случае, когда заболевание запущено. С метастазами трудно бороться при излечении больного хирургическими методами, и поэтому приходится применять химиотерапию или использовать лучевые способы, но все равно это не избавляет пациента от рецидивов заболевания. Поэтому важно как можно раньше диагностировать наличие опухоли на яичниках и предпринять меры по ее уничтожению.
Вернуться к оглавлению
Клиническая картина болезни
 Заболевшие женщины чаще всего жалуются на различные расстройства менструального цикла и выхода крови из матки. Возможны боли в области живота, которые могут передаваться в пах или спину. Если недуг поразил ребенка, то болезнь провоцирует раннее половое развитие, а при появлении болезни у более взрослой женщины возможны различные расстройства менструального характера, а при климаксе и в период менопаузы из матки у таких больных идет кровь. При более пожилом возрасте пациентки недуг придает ей моложавость при отсутствии возрастной атрофии половых органов.
Заболевшие женщины чаще всего жалуются на различные расстройства менструального цикла и выхода крови из матки. Возможны боли в области живота, которые могут передаваться в пах или спину. Если недуг поразил ребенка, то болезнь провоцирует раннее половое развитие, а при появлении болезни у более взрослой женщины возможны различные расстройства менструального характера, а при климаксе и в период менопаузы из матки у таких больных идет кровь. При более пожилом возрасте пациентки недуг придает ей моложавость при отсутствии возрастной атрофии половых органов.
Может развиться вирильный синдром, если опухоль имеет андрогенный тип. Обычно при обследовании обнаруживается новообразование на яичниках в виде плотной консистенции или эластичной структуры. Оно в начале развития не имеет злокачественного характера и при ранней диагностике может быть успешно удалено путем хирургической операции.
Но по неизвестным до сих пор причинам новообразование может трансформироваться в опасную раковую опухоль с метастазами. Это происходит в 15-18% от всех случаев появления недуга. Тогда излечение пациента надо проводить в несколько стадий, с применением всего арсенала средств, имеющихся у современной медицины. В таком случае успех зависит от ранней диагностики болезни и индивидуальных особенностей организма пациента.
Чаще всего в таком случае могут проявиться рецидивы заболевания (даже после успешной операции). Они появляются через несколько лет после первоначального излечения.
Вернуться к оглавлению
Диагностика и лечение болезни разными способами
Для постановки точного диагноза используют следующие методы:
- Лабораторные исследования.
- Рентгеновское обследование способом пневмогинекографии.
- Цитологическое исследование новообразования.
 Опухоли надо дифференцировать от текоматоза яичников и синдрома Штейна-Левенталя. При лабораторных исследованиях особое внимание уделяют наличию в моче пациентки эстрогенов или повышенному количеству андрогенов. При раннем обнаружении болезни прогнозы на оперативное вмешательство положительны. Если опухоль перешла в злокачественную фазу, то возможность излечения резко понижается.
Опухоли надо дифференцировать от текоматоза яичников и синдрома Штейна-Левенталя. При лабораторных исследованиях особое внимание уделяют наличию в моче пациентки эстрогенов или повышенному количеству андрогенов. При раннем обнаружении болезни прогнозы на оперативное вмешательство положительны. Если опухоль перешла в злокачественную фазу, то возможность излечения резко понижается.
Основной метод борьбы с заболеванием — хирургическое вмешательство. Пораженные участки яичников удаляют. Сам объем операции сильно зависит от возраста больного и стадии развития самого недуга. При пожилом возрасте женщины возможно полное удаление яичников, матки и сальника при обязательном стадировании. Если выявлены метастазы, то возможно проведение дополнительных операций. Но их эффективность оказывается невысокой из-за возможности рецидивов.
Еще один метод лечения — это химиотерапия. Она необязательна при ранних стадиях болезни, но часто применяется при злокачественном новообразовании. В качестве препаратов для этой процедуры применяют этопозид, разные производные платины, блеоцин, таксаны. После радикальной операции больному проводят три курса с применением цисплатина, этопозида и блеомицина. Если остаются очаги заболевания, то проводят еще четыре таких же курса.
При лечении таких опухолей возможно использование гормонотерапии, которое проводят с применением мегестрола и других гормональных препаратов. Еще один, наиболее часто применяемый способ лечения — лучевая терапия. Ее используют при рецидивах болезни или для борьбы с метастазами. Она часто заменяет химиотерапию, если последняя не рекомендована больному из-за противопоказаний. Использование излучения позволяет разрушить основное тело опухоли, и при этом возможен регресс самого заболевания на 80-90%. Продолжительность лечебного процесса составляет от 6 месяцев до двух лет.
Борьба с недугом может быть проведена с использованием всех вышеперечисленных методов в различном сочетании, так как в 12-55% случаев возникает рецидив болезни через 9-30 лет после первоначального диагностирования и применения хирургической операции.
На первой стадии заболевания выживаемость пациентов достигает 95%, а при другом раскладе она падает до 70%.
{reklama2}
Это показывает всю сложность борьбы с этим коварным заболеванием, поэтому медики все время ищут новые пути для излечения этого недуга.
onkoved.ru
причины, симптомы, лечение и прогноз
Яичники, по данным исследователей, являются излюбленным местом для опухолей. Гранулезоклеточная опухоль яичников (ГКОЯ) – это не одно заболевание, а целая группа, они неэпителиального происхождения, относятся к группе стромальных. Развиваются из гранулезных клеток фолликула яичника, которые окружают ооцит и образуют его строму.
Сущность проблемы

Возникновение образования происходит при гормональных нарушениях в целом или в самих яичниках, в которых развиваются гранулезы. Состоит группа из следующих патологических образований:
- аденома пузырька;
- цилиндрома;
- гранулезный и фолликулоидный рак;
- гранулезоэпителиома;
- мезенхимома яичника.
Среди онкологических заболеваний женской половой сферы ГКО занимают 1-7%. Возраст болеющих – 40-60 лет. Наиболее часто – 50-55 лет. Но может развиваться и в других возрастах.
Справка! Специфичностью данных опухолей является их гормональная активность.
Гранулезоклеточная опухоль яичника чаще всего проявляется повышенным продуцированием эстрогенов и гиперплазией эндометрия. Это и дает негативную симптоматику. С самого своего появления злокачественности ГКО не обнаруживает. Наступление онкогенеза в организме может послужить пусковым крючком к малигнизации.
Опасность малигнизации

Малигнизацию гранулезоклеточной опухоли в придатке выявить непросто. Но всегда имеется переходной этап - между добро- и злокачественностью опухоли. Его протекание и определяет шанс злокачественности.
Интересно: данные статистики свидетельствуют, что малигнизация возникает у каждого пятого случая. Достижение опухоли размера больше 5 см делает прогноз неблагоприятным.
Гистология опухоли
Сама гранулезоклеточная опухоль взрослого типа содержит моноформные округлые клетки, т.е. дифференцированные. Но иногда форма может быть и вытянутой. Они имеют темно окрашенные ядра, окруженные тонким слоем цитоплазмы.
ГКО всегда содержит в себе т.н. розетки – ряд мелких полостей. Они имеют желтоватый цвет за счет содержания липидов, между которыми находятся волокнистые структуры.
Чаще всего поверхность опухолей гладкая, реже – бугристая. Микропрепарат злокачественной гранулезоклеточной опухоли яичника: в поле зрения видно, что клетки уже потеряли своюмоноформность и стали полиморфными. Т.е. атипичные клетки имеют разную величину и форму.
На разрезе опухоли видны области размягчения с полостями серозной или геморрагической жидкости. Гранулезоклеточная опухоль яичника имеет неприятное свойство прорастать (инвазировать) в соседние органы - во второй яичник, матку, кишечник, сальник, печень.
Важно! Гематогенного и лимфогенного распространения опухоли не бывает, а значит, и отдаленных метастазов здесь не будет.
Сложность любых метастазов всегда в том, что с ними практически невозможно бороться хирургическими способами. Поэтому дополнением к лечению становится химиотерапия или облучение.

Рецидивы при этом возникают все равно. Отсюда и понятна ценность раннего установления диагноза. Гранулезоклеточный рак содержит не слишком атипичные клетки – еще одна его особенность. Поэтому риск малигнизации не очень высок. Кроме того, рост опухоли медленный.
Причины ГКО
Выше отмечалось, что именно гормональные дисбалансы становятся основной причиной. Причем, сценарий спускается "сверху" – при нарушениях гипофиза. Именно он ответственен за продуцирование эстрогенов и прогестерогна в придатках.
Точная этиология ГКО не установлена и сегодня. Но провоцирующих моментов немало:
- плохая наследственность;
- низкий иммунитет;
- вирусы;
- воспаления придатков;
- запоздалое созревание у девочек;
- нарушения МЦ;
- дисфункции придатков.
Классификация ГКО

Гранулезоклеточная опухоль существует в 2 видах и 2 типах. Каждый из них обладает своими особенностями протекания, появления, последствий и лечения.
По категориям возраста ГКО бывает 2 видов – подростковые или ювенильные и взрослые. Первые занимают всего 5%. Появляются они в пубертате и у молодых женщин до 30, при этом поражение бывает обычно односторонним. 95% - возникают после 40 лет и относятся к взрослому виду. Подростковые опухоли по диаметру колеблются от 9 до 22 см.
Ювенильные образования никогда не перерождаются, после операции исчезает симптоматика и полностью сама опухоль. Редко, но бывают рецидивы, обычно в первые 3 года после операции. Клиника также благоприятная.
Для справки: 10% ювенильных образований развиваются при гестации, но прогноза это не меняет.
Взрослый вид ГКО появляется в 45-60 лет. Гранулезоклеточная опухоль яичника взрослого типа клинически может выражаться в особой моложавости пациенток, это наблюдается при гиперплазии эндометрия. Остальные симптомы гранулезноклеточной опухоли взрослого типа не так приятны и качество жизни очень ухудшают.
Типы ГКО
Их тоже 2 - макрофолликулярный и лютеинизированный. Макрофолликулярный – характерен для молодого возраста. Такая опухоль часто крупная, ее большие полости заполнены жидкостью – серозной или кровянистой.
Лютеинизированный тип - гранулезные клетки различны по размеру и форме и сгруппированы. Цитоплазма хорошо развита и не имеет ядер. Такие клетки содержат капли эозинофильного секрета.
Факт! Многие исследования говорят о том, что ювенильные образования появляются от генных мутаций, которые возникли еще в эмбриогенезе, и именно во время формирования половых придатков плода. А гранулезоклеточная опухоль яичника взрослого типа - это результат гипофизарных нарушений.
Симптоматические проявления

Наиболее часто имеют место нарушения МЦ и маточные кровотечения. Нередки боли в пояснице и внизу живота. Разный возраст имеет свои симптомы. Если патология имеется у девочки, будет отмечаться раннее половое созревание. Нехарактерно и появление кровотечений из матки и в период менопаузы.
Важно! Гормональная активность ГКО дает возможность раннего его обнаружения. Это отмечается в 65-75% случаев диагностики. Гранулезоклеточная опухоль яичника взрослого вида может продуцировать любые половые гормоны – эстрогены и андрогены. Симптомы от этого будут меняться.
Наиболее явные проявления
Самые частые проявления:
- Патологические колебания МЦ – в виде аменореи в фертильном возрасте, меноррагии, маточные кровотечения в менопаузе, выделения кровянистых выделений со слизью между циклами.
- Кроме того, боли в пояснице и внизу живота.
- У девочек – раннее половое развитие в сочетании с другими признаками: ростом МЖ и оволосения лобка и подмышек.
- Превалирование андрогенов – даст рост клитора и увеличение матки, формирование фигуры по мужскому типу, гирсутизм, активизация сальных желез и гирсутизм. При гирсутизме у женщины начинают расти усы и борода. Гинекологический осмотр обнаружит плотно-эластическое образование в области яичника. Лечение в таком раннем периоде обнаружения всегда успешно.
Осложнения опухоли
Помимо метастазирования, могут отмечаться разрыв капсулы образования с последующей клиникой острого живота. В четверти случаев ГКО может приводить к накоплению жидкости в брюшной полости – асцит. Отличительно то, что при ГКО в такой жидкости атипичных клеток не бывает.
Диагностические мероприятия

Начинается она с гинекологического осмотра больной в кресле – уже тогда возможно определение уплотнения в области яичника. При анализе крови на гормоны – всегда повышен уровень эстрадиола; в динамике процесса отмечается рост онкомаркера СА-125. Моча также может содержать эстрогены.
Проводится цитология мазка на патологические клетки и гистологическое исследование биоптата, пневмогинекография, осмотр полости матки гистероскопом, эхография трансвагинальная, трансабдоминальное УЗИ или ультрасонография яичников (оба последних метода используют ультразвук, но режим использования аппаратов разный).
КТ – обнаруживает многокамерное кистозное образование,что указывает на злокачественность процесса.
Ценным методом остается УЗИ – в яичниках обнаруживает раннюю стадию опухоли.
Пневмогинекография или пневмопельвиография – вид рентгенологического исследования, где вместо контрастирующего вещества используют воздух: закись азота, кислород, углекислый газ. Преимущество их заключается в быстром рассасывании в полости – от получаса до 2 часов. Кислород задерживается до суток. Кроме того, он имеет бактерицидные и анальгезирующие свойства. Метод применяется у девочек и женщин, не живших половой жизнью. Он дает сведения о внешних контурах матки и придатков, спаечных здесь процессах, рубцовых изменениях вагины, наличии образований в яичниках, гермафродитизме.
Для диагностики рецидивов при ГКОЯ применяют определение такого маркера, как ингибины. При менопаузе его практически не бывает. Но при появлении опухоли он продолжает продуцироваться.
Методы лечения

Лечение гранулезоклеточной опухоли всегда только комплексное. Здесь имеются в виду хирургический способ (основной), облучение опухоли, гормонотерапия и химиотерапия. Операция заключается в полном удалении пораженных участков. Многое определяет возраст больной и стадия ГКО.
У женщин в период менопаузы проводят пангистерэктомию, т.е. удаление матки и придатков, сальника полностью. У женщин репродуктивного возраста, планирующих беременность, хирурги всегда стараются оставить одну трубу и матку. Но сальник чаще всего удаляется с пораженным яичником, потому что именно в него любит прорастать опухоль.
Метастазы могут потребовать повторных операций, но риск рецидивов сохраняется в любом случае – это особенность ГКО. Для снижения возможности их появлений проводят химио- и лучевую терапию. Для химиотерапии применяется блеоцин, проиводные платины, этопозид и др. Подбор и курс приема всегда индивидуальны. Чаще всего после операции ограничиваются 3 курсами лечения.
Кроме того, может иметь место и гормонотерапия. Мегестролом и пр. гормоны также подбираются отдельно для каждой больной, шаблонов здесь нет.
И еще один частый способ лечения – лучевая терапия. Она показана при противопоказаниях к химиотерапии. Радиолучи разрушают опухоль и в 80% случаев она регрессирует.
Все дополнительные методы применяют для борьбы не только с рецидивами, но и метастазами. В целом лечение длится от полугода до 2 лет.
В 12-55% случаев возникает ГКО, отличается тем, что даже при таком полноценном лечении у 12-55% больных она дает рецидивы через несколько лет – от 9 до 30 лет ожидания. Об этом же говорят отзывы о гранулезоклеточной опухоли яичника у женщин фертильного возраста. При 1-й стадии болезни 5-летняя выживаемость составляет 95%, в поздних стадиях она заметно меньше. Иногда до 70%, или еще меньше.
Внимание: стоит напомнить, что не нужно отмахиваться из-за рецидивов от лучевой терапии и гормонов. Это полноценные методы лечения.
Прогнозы при ГКО
Прогнозы гранулезоклеточной опухоли в придатках матки определяются стадией ее, возрастом больной и общим состоянием. Как ни парадоксально, эффективность лечения при взрослых опухолях у больных в возрасте 50—60 лет оказывается более успешной, чем при подростковой. В течение 5 лет рецидивы в таких случаях возникают только у трети пациенток.
Ювенильные – могут возвращаться в течение 3 лет после лечения. Следует заметить, что ни один хирург не даст вам гарантию, что рецидива не будет. Это еще раз говорит о важности ранней диагностики.
Что спрашивают женщины у врачей? Самый их частый вопрос – относится ли гранулезоклеточная опухоль к раку? Ответ двоякий – и да, и нет. Определяется он стадией болезни.
Как говорится, "чистым раком" она изначально не является. Но если женщина не внимает никаким симптомам и запускает процесс, она метастазирует и малигнизируется однозначно.
Коварство гранулезной опухоли в отличие от других новообразований в том, что даже через 30 лет после успешного удаления она может вернуться у половины больных. Это особенно касается тех женщин, которым при операции были оставлены частично репродуктивные органы.
fb.ru
Гранулезоклеточная опухоль яичника – симптомы и лечение
Гранулезоклеточная опухоль – это гормонально активное образование яичника, возникающее из стромы органа. Заболевание проявляется нарушениями менструального цикла в репродуктивном периоде, преждевременным половым созреванием у девочек и ациклическими кровянистыми выделениями в постменопаузу. Своевременная диагностика и грамотно проведенное лечение позволяют избавиться от опасной опухоли и избежать развития осложнений.
Гранулезоклеточная опухоль яичника: определение и код по МКБ-10
Гранулезоклеточная опухоль яичника (ГКОЯ) в Международной классификации болезней (МКБ-10) обозначена кодом D27. К этой группе относятся доброкачественные новообразования гонад различного происхождения. Злокачественные процессы кодируются шифром C56.
Гистологическая классификация относит ГКОЯ к группе опухолей полового тяжа. Это неэпителиальное образование, возникающее предположительно из тканей премордиальных фолликулов. По статистике, патология выявляется в 0.5-7% случаев (по данным различных авторов). Гранулезоклеточная опухоль обычно наблюдается в менопаузу (40-60 лет), реже – у девочек, не достигших полового созревания. В репродуктивном периоде возникает крайне редко.

Отличительные черты патологии:
- Раннее проявление симптоматики болезни (у 70% больных).
- Преимущественно одностороннее поражение.
- Низкая вероятность развития метастазов.
Причины развития патологии
Точные причины развития болезни не известны. Выделяют несколько факторов, влияющих на формирование опухоли:
- Генетическая предрасположенность. У 97% женщин, страдающих взрослой формой патологии, выявляется мутация в гене FOXP Предполагается, что поломка возникает в первой половине беременности.
- Дисгормональные нарушения. Риск развития болезни возрастает при позднем наступлении менархе (первой менструации), на фоне патологии яичников и при дисфункциональных маточных кровотечениях.
- Эндокринные заболевания: ожирение и гипотиреоз. При избыточной массе тела говорят о влиянии эстрогенов, при патологии щитовидной железы – о нарушении созревания фолликулов.
- Патология печени выявляется у 20% женщин с ГКОЯ. Предполагается, что сбой в работе печени влияет на выработку стероидных гормонов и ведет к росту атипичных клеток.
- Иммунная недостаточность. Особое значение уделяется длительной и тяжелой иммуносупрессии.
- Воспалительные заболевания органов таза. Хроническийсальпингоофорит (поражение маточных труб и яичников) приводит к ишемии тканей и активной регенерации клеток. Все это провоцирует рост опухолевых тканей.
Гранулезоклеточные опухоли ювенильного и взрослого типа – в чем отличия?
В онкологии выделяют два варианта течения болезни:
- Ювенильная опухоль. В основе ее развития лежат генетические мутации и нарушение внутриутробной закладки органов. Возникает у девочек до полового созревания и подростков, гораздо реже – у молодых женщин младше 30 лет. Сопутствующей патологии не наблюдается. Отличается благоприятным течением.
- Опухоль взрослого типа. Выявляется у женщин преклимактерического возраста и в постменопаузу. Сочетается с различной соматической патологией. Основной причиной развития этого варианта опухоли считается сбой в работе гипофиза. Отличается неблагоприятным течением.

Месяц назад была удалена матка вместе с яичниками. В заключении указано: «Гранулезоклеточная опухоль яичника взрослого типа». Врач сказал, что нужно пожизненно наблюдаться и проходить регулярно обследование. В выписке также указано, что митотический индекс опухоли Ki-67 составляет 1%. Это хорошо или плохо? Как это скажется на дальнейшей жизни? Ксения, 39 лет.
Индекс Ki-67 используется в онкологии для оценки митотической активности опухоли, то есть ее способности к делению. 1% – это низкий показатель, и вероятность благоприятного исхода весьма высока, риск рецидива болезни незначительный.
Симптомы гранулезеклеточной опухоли яичника
Гранулезоклеточная опухоль синтезирует стероидные гормоны. Чаще всего выявляется эстроген, реже – андрогены и прогестерон. Выделяет опухоль и гликопротеиды (ингибины).
Определить развитие ГКОЯ помогают такие симптомы:
- Ювенильная форма опухоли дает о себе знать преждевременным половым развитием у девочек. В возрасте до 8 лет отмечается оволосение лобка, увеличение молочных желез. У подростков и молодых женщин новообразование приводит к сбою менструального цикла (удлинение месячных, увеличение их объема, межменструальные выделения). Прогноз благоприятный. Рецидивы случаются редко и отмечаются в первые 5 лет после удаления опухоли.
- Взрослая опухоль приводит к омоложению женщины, вступившей в менопаузу. Наблюдается улучшение состояния кожи и волос, нагрубание молочных желез, повышение либидо. Характерно появление ациклических кровянистых выделений из половых путей. Отмечаются поздние рецидивы – спустя 5 и более лет после лечения.
На поздних стадиях заболевание проявляется болью в животе, упорными запорами, нарушением мочеиспускания. Такие симптомы говорят о прогрессирующем росте образования, сдавлении окружающих тканей. Не исключено развитие асцита (скопления жидкости в брюшной полости) с заметным увеличением живота в размерах.
Без лечения гранулезоклеточная опухоль грозит развитием осложнений:
- Разрыв капсулы образования и кровоизлияние в брюшную полость.
- Появление эстрогензависимых заболеваний: гиперплазии эндометрия, мастопатии. ГКОЯ повышает вероятность развития рака эндометрия.
- Малигнизация. Риск злокачественного перерождения выше у опухоли взрослого типа.
Особенности развития злокачественной гранулезоклеточной опухоли
В онкологической практике выделяют несколько стадий развития злокачественного образования (по FIGO):
- 1 стадия – образование ограничено яичниками.
- 2 стадия – опухоль переходит на органы таза – маточные трубы, матку; выделяется в асцитической жидкости.
- 3 стадия – опухоль распространяется по брюшине за пределы таза. Выявляются метастазы в лимфатических узлах.
- 4 стадия – образование дает отдаленные метастазы.
Метастазы при ГКОЯ преимущественно имплантационные – возникают при соприкосновении опухоли с соседними тканями. Атипичные клетки выявляются в матке, маточных трубах, на листках брюшины, во влагалище. Отдаленные метастазы наблюдаются крайне редков костях, легких и головном мозге.

Диагностика гранулезоклеточной опухоли яичника
Обнаружить опасную патологию помогают такие методы диагностики:
- Гинекологический осмотр. Опухоль определяется обычно с одной стороны. Пальпируется как округлое, подвижное, безболезненное образование плотно-эластической консистенции. Отличительным симптомом является отсутствие атрофии слизистой оболочки половых путей у женщин в менопаузу.
- Анализ крови. В пользу опухоли говорит рост ФСГ, ЛГ, эстрадиола.
- Тест на онкомаркеры. При ГКОЯ повышается уровень CA-125, CA-19-9,HE При доброкачественном процессе эти показатели остаются в пределах нормы.
- Анализ крови на специфические ингибины. При ГКОЯ растет уровень МИС (мюллеровская ингибирующая субстанция), ингибинаAи B.
- Ультразвуковое исследование. При УЗИ в структуре яичника выявляется солидное округлое образование. При допплерометрии определение атипичных сосудов в ткани опухоли говорит в пользу злокачественного процесса. По показаниям для получения более точных сведений проводят МРТ и КТ.
Для выявления метастазов злокачественной опухоли показано дополнительное обследование:
- Рентгенографическое исследование органов брюшной полости, легких, молочных желез.
- Аспирационная биопсия эндометрия.
- Колоноскопия.
- МРТ.
Окончательный диагноз выставляется после гистологического исследования.
Гистология гранулезоклеточных опухолей яичника
Гистологическое строение гранулезоклеточной опухоли напоминает фолликул в одной из стадий его развития. Характеристика образования зависит от его формы:
- Взрослая опухоль может высокой, промежуточной или низкой степени дифференцировки.
- При ювенильной форме отчетливые признаки дифференцировки клеток не выявляются.
По гистологии определяется ядерная атипия, различная митотическая активность. Могут выявляться очаги некроза и кровоизлияний. Вариабельность морфологических изменений затрудняет диагностику болезни и не позволяет четко обозначить критерии, определяющие прогноз заболевания.

Мне 27 лет, в яичниках нашли опухоль (по заключению – гранулезоклеточная). Яичник удалили, второй оставили. Может ли гранулезоклеточная опухоль давать метастазы и не вырастет ли она снова? Айгуль, 27 лет.
Гранулезоклеточная опухоль, выявленная в молодом возрасте, может рецидивировать в течение первых 5 лет после операции. Все это время нужно наблюдаться у онколога. Отдаленные метастазы опухоль дает крайне редко, и обычно распространяется по близлежащим органам – матке, маточным трубам, брюшине.
Лечение гранулезоклеточной опухоли яичника ювенильного и взрослого типа: операция, лучевая и химиотерапия
Лечение гранулезоклеточной опухоли комбинированное: операция с добавлением химио- и лучевой терапии. Выбор метода зависит от стадии развития болезни и возраста пациентки.
В I стадии ГКОЯ ювенильного типа у женщин, планирующих беременность, возможно проведение органосохраняющей операции.Выполняется резекция яичника с удалением патологического очага. Обязательно проводится ревизия органов брюшной полости и забрюшинного пространства, визуальная оценка коллатерального яичника. Для выявления отсевов опухоли показано цитологическое исследование перитонеальных смывов.
Учитывая высокий процент рецидивов, перед планируемой беременностью следует выждать 3 года. На это время назначается адекватная контрацепция. Перед зачатием ребенка необходимо пройти контрольное обследование у гинеколога и убедиться, что опухоль не выросла вновь.
Выявление ГКОЯ II стадии и более – повод для радикальной операции. Проводится двухстороннее удаление придатков и матки. Такая тактика объясняется не только переходом процесса на окружающие ткани. Гормонально активная опухоль яичника провоцирует развитие злокачественных новообразований иной локализации, и оставлять возможный очаг не имеет смысла.
В менопаузу проводится удаление яичников вместе с маткой вне зависимости от стадии заболевания.

В лечении злокачественной ГКОЯ применяется химиотерапия. Общее число курсов – не менее 6. Этого достаточно, чтобы справиться с опухолью на разных этапах ее развития. Химиотерапия предполагает применение препаратов платины и назначается в стадии II-IV. В I стадии развития опухоли такое лечение не практикуется.
Лучевая терапия назначается при выявлении метастазов, недоступных для удаления. Эффективность таких процедур составляет не более 50%.
Гормональная терапия опухоли применяется в качестве паллиативной меры, когда иные методы не принесли желаемого результата. Эффективность такого лечения не доказана.
Если выявлена гранулезоклеточная опухоль яичника взрослого типа и при этом есть порок сердца в стадии декомпенсации, будут ли делать операцию? Светлана, 40 лет.
Операция при такой опухоли – единственный вариант. Порок сердца может существенно усложнить хирургическое лечение, и без консультации кардиолога здесь не обойтись. Нужно оценить, насколько серьезны нарушения в работе сердечно-сосудистой системы, чтобы можно было спрогнозировать возможные осложнения. Наркоз для операции будет подбираться с учетом всей имеющейся патологии.
Прогноз при гранулезоклеточной опухоли яичника
Благоприятные прогностические факторы:
- IA стадия болезни.
- Явная клиническая картина гормонпродуцирующей опухоли (выраженная симптоматика).
- Медленный рост новообразования.
- Целостность капсулы опухоли.
- По данным гистологического исследования: высокая степень дифференцировки клеток, отсутствие признаков некроза и сосудистой инвазии в тканях образования, низкая митотическая активность.
Неблагоприятные факторы:
- IB стадия и выше.
- Отсутствие симптомов заболевания.
- Быстрый рост опухоли.
- Повреждение капсулы образования.
- Выявление при гистологическом исследовании низкой степени дифференцировки клеток, признаков некроза и прорастания сосудов, опухолевых эмболов, высокой митотической активности.
Для составления индивидуального прогноза заболевания проводится подсчет индекса Ki-67. Этот показатель дает оценку митотической активности клеток опухоли.После обследования выявляется процент клеток, в которых присутствует экспрессия антител к Ki-67. При показателях менее 10% прогноз заболевания считается благоприятным.

Рецидив гранулезоклеточной опухоли ювенильного типа случается в первые 2-3 года после ее удаления. Вне зависимости от стадии заболевания и объема проведенной терапии показано наблюдение у онколога в течение 5 лет. Если за этот период опухоль не вырастет вновь, пациентка снимается с учета.
Рецидив ГКОЯ взрослого типа возникает спустя 5 и более лет после операции. Такие пациентки должны пожизненно оставаться под наблюдением онколога. Показано регулярное определение уровня ингибина, эстрадиола, ФСГ, УЗИ органов брюшной полости и таза, рентгенография – по показаниям.
Мне 58 лет, климакс 3 года. Три месяца назад появились кровянистые выделения из влагалища. Обратилась к врачу, прошла обследование. Выявились опухоль яичника, направили на операцию. Удалили все органы – и яичники, и матку. В заключении указано: «Гранулезоклеточная опухоль яичника взрослого типа IB стадии». Оправдана ли такая тактика? Гранулезоклеточная опухоль – она доброкачественная или злокачественная, и нужно ли было удалять матку и второй яичник? Елена, 58 лет.
Гранулезоклеточная опухоль – это образование низкой степени злокачественности. Если такая опухоль выявляется в климактерическом периоде, ее удаляют вместе с яичниками и маткой.
Вам также будут полезны другие обзоры наших врачей:
ginekolog.guru
Гранулёзоклеточные опухоли яичника - опухоли стромы полового тяжа
К середине беременности у плода уже полностью сформированы яичники, в них даже образуется женский половой гормон эстрадиол, и почти 7 миллионов фолликулов подготовлены для выполнения репродуктивной программы ещё не родившейся женщины. В фолликуле находится ооцит, который позже созреет в яйцеклетку и даст новую жизнь или погибнет. Вокруг ооцита располагаются гранулёзные клетки, а они окружены базальной мембраной с тека-клетками. Тека-клетки продуцируют андрогены, которые проникают в гранулёзные клетки и превращаются там в эстрадиол. Гормоны помогают созреванию фолликула и овуляции.
Гранулёзные и тека-клетки могут давать рост гранулёзоклеточной опухоли яичника или по-научному «опухоли стромы полового тяжа». На них приходится примерно 5% всех злокачественных опухолей яичников. В отличие от герминогенных опухолей яичника, ГКО появляются у зрелых женщин — большинство больных 50–55 лет. Поскольку яичниковые клетки задействованы в синтезе гормонов, гранулёзоклеточные опухоли (ГКО) могут вырабатывать и андрогены, и эстрогены, и даже прогестерон с ингибином. Все эти гормоны меняются во время менструального цикла, обеспечивая возможное начало беременности. От того какая популяция клеток вступила в опухолевый рост зависит и гормональная продукция опухоли.
Какие бывают опухоли?
Гранулёзоклеточные опухоли делят на два варианта:
- 5% ювенильный тип, проявляющийся до 30 лет,
- и взрослый тип составляет 95% всех ГКО, им болеют строго после 40 лет.
Почти у всех взрослых больных гранулёзоклеточной опухолью находят мутацию FOXL2, при ювенильном типе эта мутация есть только у 10%. Отмечена связь ювенильного типа ГКО с некоторыми наследственными синдромами, сопряжёнными с аномалиями 12 и 22 хромосом. И этот тип гранулёзоклеточной опухоли вполне вероятно связан с нарушением с тем периодом эмбриогенеза, когда у плода формируется яичник, что происходит в первой половине беременности.
Взрослый тип ГКО не аномалия развития, подобно герминогенным опухолям яичника, пусковым механизмом для развития гранулёзоклеточной опухоли становится гормональная дисфункция, но не яичниковая, а — гипофизарной системы головного мозга. Отчасти нарушение нейроэндокринной регуляции с поздним началом месячных, неустойчивым менструальным циклом, яичниковой дисфункцией считают факторами риска гранулёзоклеточной опухоли яичника.
Гранулёзоклеточные опухоли относят к новообразованиям низкой степени злокачественности, но они способны давать метастазы, распространение которых чаще имплантационное — от соприкосновения с опухолью начинается рост нового узла. Тогда как большинство метастазов при раке получается от миграции опухолевых клеток в другие органы током крови и лимфы. Поэтому метастазы ГКО преимущественно возникают рядом — в брюшной полости, во влагалище, в матке, а отдалённые — редкость, но возможны в лёгких, головном мозге или костях.
Клиническая картина
Гранулёзоклеточные опухоли менее агрессивны, чем рак яичника, и медленнее растут. Как правило, гранулёзоклеточная опухоль поражает один яичник, покрыта плотной капсулой, и не врастает интимно в соседний орган. Может проявить себя неинтенсивными болями в брюшной полости, каждая десятая женщина с выраженным болевым синдромом, похожим на «острый живот», попадает в стационар, где диагностируют разрыв капсулы опухоли. В четверти случаев возможен асцит — накопление избыточного количества жидкости в брюшной полости, но опухолевых клеток в жидкости не находят. Каждая десятая ювенильная ГКО возникает во время беременности, но это состояние не ухудшает прогноза заболевания.
Три четверти ГКО выявляется на ранней стадии развития из-за проявления избыточной продукции опухолью половых гормонов. У молодых женщин при избыточной продукции прогестерона или ингибина может отмечаться нарушение менструального цикла вплоть до аменореи — отсутствия месячных. Обильные менструальные кровотечения у женщин репродуктивного возраста и кровотечения после менопаузы связывают с гиперпродукцией эстрогенов.
Когда опухоль яичников продуцирует андрогены — мужские гормоны, то женщина не просто теряет менструации, она становится мужеподобной, появляется оволосение в несвойственных местах, на голове выпадают волосы, грубеет голос, растёт либидо. Это называется гирсутизмом или вирильным синдромом. Продукция гормонов, конечно, неприятно меняет женский облик, но отмечено, что не продуцирующая гормоны гранулёзоклеточная опухоль течёт гораздо агрессивнее, раньше даёт метастазы и лечится хуже.
Метастазы, как и первичная гранулёзоклеточная опухоль, преимущественно не имеют инфильтративного роста, возникают через несколько лет после лечения материнской опухоли. Только у трети женщин рецидивы и метастазы возникают в первую пятилетку после операции, у остальных — много позже. При ювенильном типе злокачественность течения ГКО может быть чуть выше, рецидив способен развиться в течение трёх лет после операции, а метастазы обильно разносятся кровью, вспыхивая бурным ростом.
Лечение гранулёзоклеточной опухоли
Только хирургическое удаление, благо, что опухоли не врастают в соседние органы. При I стадии молодой женщине, настроенной на рождение ребёнка, могут удалить яичник с маточной трубой и сальник. Женщинам в постменопаузальном периоде рекомендуется радикальная операция — пангистерэктомия.
Аналогичную операцию выполняют при II–IV стадии. При рецидиве опухоли стараются удалить что возможно, что останется от опухоли — облучают и, конечно, проводят химиотерапию.
В Европейской Клинике успешно лечат пациенток с гранулёзоклеточной опухолью яичников, наши онкогинекологи знают эту патологию и смогут подобрать оптимальную программу лечения, ориентированную на индивидуальный случай.
Запись на консультацию круглосуточно
www.euroonco.ru
Гранулезоклеточная опухоль яичника, какие особенности?
Женские половые органы подвергаются многим патологиям. Одной из таких является гранулезоклеточная опухоль яичника. Среди новообразований, продуцирующих гормоны, она встречается нередко.
Интересно! Опухоль данного типа относится к новообразованиям структуры яичников. В 1977году учеными было выделено несколько типов ГКО.
Разновидности патологии
 Заболевание может развиться во время менопаузы и в препубертатный период. Учитывая разные возрастные группы пациенток, гранулезоклеточная опухоль делится на несколько типов.
Заболевание может развиться во время менопаузы и в препубертатный период. Учитывая разные возрастные группы пациенток, гранулезоклеточная опухоль делится на несколько типов.
- Взрослый - составляет 95% от общего количества новообразований. Наблюдается у женщин от 40 до 60 лет. У девочек встречается крайне редко. Размер опухоли может достигать 13 см, ее поверхность бывает дольчатой и гладкой. В разрезе имеет вид кистозного образования, цвет серо-желтый или желто-коричневый. Внутри аномально образованного тела могут обнаруживаться участки некроза, геморрагия.
- Ювенильный - 5%, поражает женщин в возрасте до 30 лет. Имеет лютеинизационные особенности и строение лобулярного типа. Перерастание в рак маловероятно.
Образовывается гранулезоклеточная опухоль взрослая и ювенильная не из компонентов эпителиального слоя, а из клеток гранулеза фолликулов, чем и обусловлено ее название.
Особенности клинической картины
Если гранулезоклеточное образование взрослого типа первичное, то имеются поражения париетальной и висцеральной полупрозрачной серозной оболочки. В процесс вовлекаются также сальник и регионарные лимфоузлы. Вторичные очаги могут локализоваться в печени, органах дыхания, головном мозге. Кстати, рецидивы если и появляются, то спустя через 3-5 лет.
Патологическое состояние обнаруживается еще на первом этапе своего развития, потому что симптомы гранулезоклеточной опухоли яичника проявляются сразу. Это обусловлено зависимостью половых желез от концентрации гормонов в организме. Признаками недомогания являются:
- нарушение менструального цикла;
- полное прекращение регулярных маточных кровотечений или их наличие в постменопаузе;
- отклонение от цикла.
Для тех, кто не знает, что такое промежуточная степень злокачественности гранулезоклеточной опухоли, это период переходной дифференцировки. После его наступления в 20% случаев аномальное тело приобретает злокачественные свойства и может метастазировать в здоровые органы. Среди причин аномального состояния принято выделять генетическую предрасположенность к онкологическим заболеваниям, пониженный иммунитет, вирусные атаки, воспаление, очаг которого локализуется в яичниках.
Кроме общих симптомов, существуют еще и специфические. Например, взрослые женщины за счет гиперпластических процессов в эндометрии, несколько моложе выглядят. Но в тоже время яичники увеличиваются в размерах, а процесс усугубляется образованием полипов. Характерным для этого состояния являются боли различной интенсивности и периодичности. Главным признаком образования ювенильного типа является раннее половое созревание. Проявляется это в быстром формировании и увеличении груди, в преждевременном появлении волосяного покрова в интимных местах.
Способы диагностики
Точно определиться с тем, есть ли необходимость в лечении гранулезоклеточной опухоли в Израиле, поможет диагностика. Она включает в себя не только общий гинекологический осмотр, но также инструментальное обследование больного организма. Речь идет об эхографии, компьютерной томографии, трансабдоминальном УЗИ, гистероскопии, лабораторных тестах.
Результаты всех этих исследований позволяют сделать выводы о размере образования, его структуре, наличии кист и метастаз. Еще определяется степень злокачественности, что является немаловажным в планировании терапии.
Эффективное лечение
 Одним из методов, дающим хороший результат, является химиотерапия при гранулезоклеточном поражении яичника взрослого типа. Она проводится в разных ситуациях, как до, так и после оперативного вмешательства. В израильских клиниках практикуется комбинирование препаратов с целью повышения их эффективности. Врачами обеспечивается индивидуальный подход к планированию курса. В основном используются лекарственные препараты, содержащие блеоцин, производные платины, этопозид.
Одним из методов, дающим хороший результат, является химиотерапия при гранулезоклеточном поражении яичника взрослого типа. Она проводится в разных ситуациях, как до, так и после оперативного вмешательства. В израильских клиниках практикуется комбинирование препаратов с целью повышения их эффективности. Врачами обеспечивается индивидуальный подход к планированию курса. В основном используются лекарственные препараты, содержащие блеоцин, производные платины, этопозид.
Основным же способом воздействия является хирургический. Сложность операции зависит от течения болезни, возраста и общего состояния пациентки. Хирурги в ситуациях с девочками стараются сохранить орган половой системы. Это необходимо для того, чтобы они имели возможность в будущем иметь детей.
Особое внимание уделяется гормонотерапии, основанной на приеме агонистов и мегестрола. Подобное воздействие уменьшает активность клеток, провоцирующих рост опухоли. После того, как регенерация будет приостановлена, общее состояние организма постепенно восстановится. При условии обнаружения первичной опухоли лечение сводится к ее полному удалению. А с метастазами принято бороться посредством химиотерапии. В самых сложных ситуациях пациент подвергается воздействию лучевой терапии. Речь идет о рецидивирующих случаях, а также о противопоказании к химиотерапии.
Важно! Всегда нужно помнить о том, что лечебные процедуры всегда оказывают индивидуальное воздействие на больных.
Нельзя сказать, что гранулезоклеточная опухоль яичника имеет четкий прогноз. Не упускайте тот факт, что рецидив может произойти даже через несколько лет. По этой причине, врач, делая органосохраняющую операцию, всегда учитывает прогностические факторы. К их числу относится стадия развития патологии, осложнение метастазами, размер образования, возраст пациентки. Специалистами отмечается, что никакого воздействия на повторное возникновение нарушений функциональность яичников не оказывает.
Если вам удастся диагностировать недуг на первой стадии его развития, то благоприятный прогноз вам обеспечен. Это же касается ситуаций, когда поражена только одна сторона, отмечается минимальное количество метастаз, а также гормональный фон определяется как нормальный.
assuta-agency.ru
Гранулезоклеточная опухоль яичника взрослого типа
Гранулезноклеточные опухоли яичников: ДИАГНОСТИКА, ФАКТОРЫ ПРОГНОЗА И ЛЕЧЕНИЕ
2010-07-20 22478
Гранулезоклеточные опухоли (ГКО) являются самыми частыми среди гормонопродуцирующих новообразований яичников и составляют, по данным разных авторов, 2–7,5% всех опухолей яичников (5–10% злокачественных опухолей). Они относятся к новообразованиям полового тяжа яичников и входят в состав группы гранулезо-стромальноклеточных опухолей. В 1977 году R.E. Scully выделены два типа ГКО – взрослый (ГКОВТ) и ювенильный (ГКОЮТ). В 1995 году это нашло свое отражение в Международной гистологической классификации опухолей ВОЗ №9 (1973).ГКО продуцируют ряд стероидных (эстрогены, реже – прогестерон и андрогены) и гликопротеидных (ингибин, мюллеровская ингибирующая субстанция) гормонов, что обусловливает яркую клиническую картину заболевания.
Гранулезоклеточные опухоли взрослого типа составляют около 95% всех ГКО. Эти новообразования чаще наблюдаются в пери- и постменопаузе (в возрасте 40–60 лет), чем в репродуктивном периоде, и очень редко отмечаются у девушек пубертатного возраста (1%). В современных источниках ГКОВТ, как правило, именуются новообразованиями «низкой степени злокачественности». Действительно, благодаря клиническим проявлениям гормональной активности и медленным темпам роста, опухоли этого гистотипа в большинстве случаев (60–90%) выявляют в I стадииПри первичнораспространенном процессе, как правило, отмечается поражение париетальной и висцеральной брюшины, большого сальника, регионарных лимфатических узлов, реже – гематогенные метастазы (поражение печени, легких, головного мозга). Кроме того, для ГКОВТ характерна склонность к позднему возникновению рецидивов и метастазов: 1/3 рецидивов возникают в срок до 5 лет после оперативного вмешательства, остальные – позднее.
Некоторые авторы отмечают отсутствие инфильтрирующего роста у рецидивов и метастазов ГКО. Как правило, это инкапсулированные образования, не врастающие в стенку соседних органов, медленно увеличивающиеся и поэтому доступные хирургическому удалению. ГКОВТ метастазирует чаще всего имплантационно, реже – лимфогенно и гематогенно. Гранулезоклеточные опухоли ювенильного типа составляют около 5% всех ГКО яичников.По данным R.H. Young и R.E. Scully 85–97% опухолей подобного строения встречаются в возрасте до 30 лет. Около 90% ГКОЮТ диагностируются в I стадии. При наличии экстраовариального распространения опухоли, поражается, как правило, париетальная и висцеральная брюшина, гематогенные метастазы редки.
Морфологически ювенильные опухоли яичников имеют более анаплазированный вид, чем новообразования взрослого типа, однако, несмотря на это, в подавляющем большинстве случаев отличаются благополучным течением. Агрессивное течение заболевания отмечается редко, приблизительно в 5–8% наблюдений.В этих случаях ювенильные опухоли протекают более злокачественно, чем ГКОВТ: рецидивы возникают в первые 2–3 года после операции, отмечается бурная диссеминация процесса. Гранулезоклеточные опухоли яичников обоих типов являются новообразованиями с различным течением и прогнозом, требующими разного клинического подхода при их лечении.
Сывороточные маркеры гранулезоклеточной опухоли яичников Ингибины – семейство гликопротеидных гормонов яичников и плаценты, которые избирательно подавляют секрецию фолликуло-стимулирующего гормона (ФСГ) гипофизом. Представляют собой димеры α-субъединицы и одной из двух β-субъединиц (А и В). В крови менопаузальных или кастрированных женщин уровни ингибина практически неопределимы или крайне низки (www.is-med.com
Особенности и виды гранулезоклеточной опухоли яичника
08.09.2017
Гранулезоклеточная опухоль яичника представляет собой новообразование, которое повреждает половые тяжи. На протяжении длительного времени патология имеет доброкачественное течение, риск перерождения в рак невысок. Какие бывают гранулезные опухоли и как их лечить?
Виды патологии
Чаще опухоль придатков появляется у женщин в возрасте от 40 лет. Она бывает двух видов, каждый из которых обладает своими особенностями. Таким образом, имеются следующие разновидности новообразования:
- Макрофолликулярная. Этот вид часто диагностируется у молодых девушек. Опухоль имеет крупные размеры, внутри нее находится серозное вещество или жидкость с кровяными примесями.
- Лютеинизированная. Данная разновидность новообразования имеет различные формы и параметры. Цитоплазма клеточных образований пустая, ее границы четкие, внутри находится эозинофильный секрет.
Типы
Гранулезоклеточная опухоль яичника также подразделятся на следующие типы:
- Ювенильный. Он встречается в редких случаях. Как правило, заболевание выявляют у девушек подросткового возраста. Патология вызывает такие же проявления, которые наблюдаются у девочек в период полового созревания. Чаще доброкачественная опухоль затрагивает только один яичник. В диаметре она бывает разной — от 9 до 22 см. Такое новообразование никогда не перерождается в рак, оно легко устраняется с помощью медикаментов или оперативного вмешательства.
- Взрослый. Такой тип диагностируется часто. Среди пациенток больше всего женщин в возрасте 45-60 лет. Особенность гранулезоклеточной опухоли яичника взрослого типа в том, что она способна вызывать признаки гиперпластических процессов эндометрия. Также она приводит к некоторым неприятным проявлениям, ухудшающим качество жизни женщины.
Особенности
Гранулезный тип новообразования обладает кистозной структурой, но внешне выглядит по-разному. Встречаются опухоли, которые отличают мягкостью, имеют желтоватый цвет, а бывают плотные опухоли, имеющие внутри себя большое количество жиров. Поверхность гранузоклеточной опухоли бывает как бугристой, так и гладкой. Она обладает небольшими мономорфными клетками, содержащими темное ядро и тонкую цитоплазму.
Основной особенностью новообразования является то, что оно способно производить женские половые гормоны, в редких случаях оно вырабатывает стероидные и мужские гормоны.
Размер опухоли варьируется в пределах 9-23 см. Растет она медленно, дойти до крупного размера она может за длительный промежуток времени. Но патология начинает активно прогрессировать, что часто приводит к возникновению метастазов в различных частях органов. Стремительно развивается заболевание в случае, если женщина не занимается лечением и запускает патологию до тяжелой формы. На последних этапах болезни наблюдаются воспалительные процессы, причем их возникновение совершенно непредсказуемо, поэтому нужно регулярно посещать гинеколога.
Гранулёзоклеточные новообразования редко преобразуются в раковые патологии. В крайних случаях возникает дисгерминома яичника, которая имеет злокачественное течение. В соответствии с медицинской статистикой гранузоклеточная опухоль становится злокачественной в 15%-20% случаев.
Симптоматика
Гранулёзные новообразования вызывают разные клинические проявления. Причем они отличаются в зависимости от возраста. Пациенток беспокоят следующие симптомы:
- Сбой менструального цикла.
- Слизистые выделения из влагалища, имеющие кровяные примеси.
- Болезненность в области живота, которая способна отдавать в спину или пах.
- Кровотечения, наблюдающиеся чаще всего в период климакса.
- Преждевременное возникновение признаков полового созревания.
- Увеличение в размере матки и клитора.
Также новообразование может сопровождаться другими сопутствующими патологиями. В случае если гранузоклеточная опухоль возникла из-за высокого производства андрогенов, то есть мужских половых гормонов, то у женщины появляются половые признаки, которые характерны для мужчин.
Причины появления
Почему появляется опухоль, точно неизвестно. Многочисленные исследования ученых позволяют только озвучить некоторые факторы, которые способны спровоцировать развитие недуга яичников:
- Наследственность.
- Плохая работа иммунной системы.
- Инфекционные заболевания.
- Воспалительные процессы в репродуктивных органах.
Почему возникло новообразование, можно предположительно сказать после проведения полного обследования органов малого таза.
Выявление патологии
Для того чтобы точно поставить диагноз, врач отправляет пациенток на диагностику. В ходе нее используются следующие методики:
- Анализы крови, мочи, взятие мазка из влагалища.
- Ультразвуковое исследование органов малого таза.
- Рентген.
- Цитология клеток опухоли.
При диагностике доктору важно отличить новообразование от текоматоза яичников и синдрома Штейна-Левенталя. При проведении анализа мочи в первую очередь обращают внимание на наличие в биологической жидкости женских и мужских половых гормонов.
Лечебные методы устранения патологии
Устранить опухоль не составляет особого труда. Как правило, лечат пациенток с помощью оперативного вмешательства. В процессе него врач проводит удаление пораженных участков яичников. Операция осуществляется одинаково независимо от возраста женщины, степени развития болезни. Если пациентка находится в пожилом возрасте, то доктор может настоять на том, чтобы полностью удалить яичники. При обнаружении метастаз проводятся дополнительные хирургические мероприятия. Однако, лечебный эффект от них не особо эффективен, так как имеется риск повторного возникновения заболевания.
Также женщинам назначается химиотерапия. Такая процедура часто проводится, когда начинается злокачественное перерождение новообразования. Еще в качестве терапии часто назначают прием гормональных препаратов. Доктора также используют лучевой метод лечения новообразования. Его применяют, когда заболевание возникает повторно или выявляются метастазы. Подобная терапия часто используется вместо химиотерапии, если женщине она противопоказана.
Применение лучевого метода помогает устранить опухоль. Новообразование исчезает под воздействием излучения в течение 6-24 месяцев.
Прогноз
Врачи не дают абсолютной гарантии, что опухоль яичников не вернется после лечения. Повторное возникновение заболевания возможно через любой промежуток времени. Рецидив появляется почти у половины пациенток, избавившихся от патологии репродуктивных органов. Он возникает у тех женщин, которым при оперативном вмешательстве врачи сохранили яичники. Поэтому в ходе терапии хирургу надо оценить, как будет работать яичник после операции, насколько высок риск повторного развития болезни.
Врач сможет правильно прогнозировать недуг, если будет руководствоваться следующими факторами:
- Степень развития опухоли.
- Вероятность возникновения метастаз.
- Параметры новообразования.
- Возраст больной.
В связи с тем, что это заболевание еще не изучено в полной мере, доктора не дают абсолютно верный прогноз. Но известно точно, что деятельность самих яичников после операции никак не влияет на риск развития рецидива. Такое утверждение врачи получили в ходе длительного наблюдения за пациентками после лечения.
Некоторые факторы провоцируют появление опухоли во второй раз. К ним относят:
- Распространение воспалительного процесса за пределы новообразования.
- Большое число метастаз.
- Активация мутированных генов и антигенов.
Врачи дают положительный прогноз, если опухоль протекает на ранней стадии, поражение возникает только на одном яичнике, диагностируется малое число метастаз, отсутствует воспалительный процесс и гормональный сбой.
Женщинам, у которых диагностирована опухоль, стоит выбирать оперативный метод лечения. Только он позволит полностью избавиться от патологии. После операции надо регулярно посещать гинеколога, чтобы избежать развития осложнений. Каждая девушка должна понимать, что чем раньше выявлена патология, тем лучше прогноз. Поэтому нужно обращаться к врачу при обнаружении первых признаков болезни, а также не отказываться от профилактических осмотров.
Особенности и виды гранулезоклеточной опухоли яичника Ссылка на основную публикациюtvoiyaichniki.ru
Гранулезоклеточные опухоли яичников (ГКОЯ)
Главная » » » Все о раке » » » Энциклопедия Гранулезоклеточные опухоли яичников составляют 70% от всех опухолей стромы полового тяжа и 3-5% всех злокачественных опухолей яичников. ГКО возникают из гранулезных клеток, тека-клеток и фибробластов овариальной стромы. Гранулезоклеточные опухоли яичников являются гормонпродуцирующими, так как они могут продуцировать эстрогены, реже андрогены, стероидные и гликопротеидные гормоны (ингибин и мюллеровская ингибирующая субстанция). В 75 % случаев эти опухоли продуцирует эстрогены, что проявляется у женщин в постменопаузе кровотечением, у подростков преждевременным половым созреванием. В редких случаях встречаются гормонально-неактивные Гранулезоклеточные опухоли яичников, что свидетельствует о низкой дифференцировке опухоли и плохом прогнозе. Выделяют две разновидности Гранулезоклеточных опухолей яичников - взрослого (ГКОВТ) и ювенильного (ГКОЮТ) типа.
- Гранулезоклеточные опухоли взрослого типа составляют 95% всех ГКО. Наблюдаются чаще в пери- и постменопаузе (в возрасте 40-60 лет), редко отмечаются у девочек пубертатного возраста (1%). Клинически проявляются симптомами «омоложения», нарушением менструального цикла, кровянистыми выделениями в постменопаузе, гиперпластическими процессами в эндометрии. В очень редких случаях можно наблюдать симптомы вирилизации. К другим симптомам можно отнести боли в животе от тупых до острых (разрыв капсулы опухоли), увеличение живота в объеме, метеоризм, нарушение мочеиспускания, дефекации, возможен асцит, редко — плеврит.
- Гранулезоклеточные опухоли ювенильного типа составляют 5% всех ГКО яичников, в 85-97% случаев встречаются в возрасте до 30 лет. В большинстве наблюдений клинически проявляются симптомами преждевременного полового созревания, крайне редко — симптомами вирилизации. После удаления опухоли, симптомы регрессируют. Эти опухоли в 90% случаев характеризуются благоприятным течением. Однако, в 5-8 % случаев заболевание протекает агрессивно, в этих случаях прогрессирование заболевания в виде бурной диссеминации опухоли возникает в первые три года после операции.
Стадия заболевания и размер опухоли - единственные клинические факторы прогноза при опухолях яичников. Клеточная атипия, митотическая активность, степень злокачественности и отсутствие тел Са11-Ехпег являются единственными существенными ;патоморфологическими параметрами при ГКОЯ. Также довольно трудно предсказать возникновение ранних и практически невозможно предсказать возникновение поздних рецидивов рака, используя только эти клинические и патоморфологические критерии рецидивирования.
Лечение
Лечение Гранулезоклеточных опухолей яичников в Израиле как правило, начинается с операции - ее объем зависит от размера опухоли, ее стадии и степени злокачественности. В наших клиниках опухоли репродуктивной системы у женщин удаляются лапароскопически, либо с помощью робот-ассистируемой хирургии. Операции, выполненные при помощи лапароскопии или робота, считаются более щадящими или малоинвазивными, потому что они менее травматичны, позволяют уменьшить срок реабилитации, предотвратить развитие тромбоэмболии и образование спаек, сохранить репродуктивную функцию женщины и еще немаловажный фактор - практически безболезненны. Чем раньше будет проведено удаление опухоли яичника, тем лучше прогноз заболевания. Гормонотерапия - применяется в случае гормонозависимых опухолей. Лучевая терапия может быть вариантом лечения при локализованных рецидивах или метастазах, недоступных хирургическому удалению.Выздоровления!
Для приобретения необходимого вам лекарства, пожалуйста заполните форму для связи. Мы свяжемся с вами в течении часа, пожалуйста, подготовьте ваш рецепт на необходимый препарат, мы сообщим вам точную стоимость с пересылкой из Израиля. Оставьте ваши контакты и мы перезвоним в течении часа (в рабочее время), пишите нам на имейл [email protected]. Просмотров: 2883 | Ищите: киста яичников, менопауза, опухоли яичников, Гормоны яичников, Рак яичников, миома, яичники Дата публикации: 2014-10-27 IS-med| Всего комментариев: 0 | |
oncoru.com
Гранулезоклеточная опухоль
Феминизирующие опухоли встречаются в любом возрасте: гранулезоклеточная — чаще у детей и в молодом возрасте. Гранулезоклеточная опухоль составляет от 1 до 4% гормонпродуцирующих новообразований яичников, развивается из гранулезной ткани, сходной по строению с зернистым эпителием зреющего фолликула; чаще встречается в подростковом и репродуктивном периодах. Гранулезоклеточные опухоли составляют 1-2% всех новообразований яичника.
Симптомы
Клинические проявления связаны с гормональной активностью феминизирующих опухолей. Гранулезоклеточная опухоль «ювенильного типа» обусловливает преждевременное половое созревание, которое правильнее считать ложным в связи с отсутствием овуляции. У девочек появляются нерегулярные кровянистые выделения из половых путей при незначительном развитии вторичных половых признаков; определяются черты эстрогенного влияния — симптом «зрачка», цианотичность вульвы, складчатость влагалища, увеличение тела матки. Соматическое развитие не ускорено. Костный возраст соответствует календарному. В репродуктивном возрасте возможны дисфункциональные маточные кровотечения.
Гранулезоклеточные опухоли в пожилом возрасте проявляются, как правило, метроррагией, что служит особенно значимым симптомом новообразования. В постменопаузальном периоде повышен уровень эстрогенных гормонов с «омоложением» пациентки. В эндометрии могут выявляться пролиферативные процессы: железисто-кистозная гиперплазия, нередко с атипией различной степени, полипы эндометрия, возможно развитие аденокарциномы эндометрия.
Диагностика гранулезоклеточной опухоли
Диагноз устанавливают на основании выраженной клинической картины, данных общего осмотра и гинекологического исследования, тестов функциональной диагностики, уровня гормонов, УЗИ с ЦДК, лапароскопии.
Феминизирующие опухоли яичника при двуручном влагалищно-абдоминальном исследовании определяются как односторонние образования диаметром от 4 до 20 см (в среднем 10-12 см), плотной или тугоэластической консистенции (в зависимости от доли фиброзной или текаматозной стромы), подвижные, гладкостенные, безболезненные.
Гранулезоклеточная опухоль имеет четкую капсулу, на разрезе выраженную дольчатость и желтый цвет, очаговые кровоизлияния и поля некроза. У текомы капсула обычно отсутствует: на разрезе видно солидное строение, ткань с желтоватым оттенком вплоть до интенсивного желтого цвета. Очаги кровоизлияния, кисты не типичны. В большинстве случаев текомы односторонние и редко малигнизируются. Диаметр колеблется от 5 до 10 см.
На эхограммах феминизирующие опухоли визуализируются в виде одностороннего образования округлой формы с преимущественно эхопозитивным внутренним строением и эхонегативными включениями, нередко множественными. Диаметр опухоли 10-12 см.
Опухоль может иметь кистозные варианты; в таких случаях она напоминает цистаденому яичников. Звукопроводимость опухолей обычная. Сопоставление анамнестических данных, эхографической картины с визуализируемой патологией эндометрия (особенно в постменопаузальном возрасте) помогает установить правильный диагноз.
При ЦДК визуализируются множественные зоны васкуляризации как в самой опухоли, так и по ее периферии. Внутренние структуры образования имеют вид пестрой мозаики с преобладанием венозного кровотока. В режиме спектрального допплеровского исследования кровоток в опухолях яичника имеет невысокую систолическую скорость и низкую резистентность (ИР Лечение
Лечение гранулезоклеточных опухолей только оперативное. Объем и доступ (лапаротомия-лапароскопия) зависят от возраста больной, величины ЦДК образования, состояния другого яичника и сопутствующей генитальной и экстрагенитальной патологии.
Во время операции проводят срочное гистологическое исследование, ревизию брюшной полости, тщательно осматривают коллатеральный яичник. При его увеличении показана биопсия, пытаются определить состояние парааортальных лимфатических узлов.
У девочек при доброкачественной гранулезоклеточной опухоли удаляют только пораженный яичник, у пациенток репродуктивного периода показано удаление придатков матки на пораженной стороне. В пери- и постменопаузальном возрасте выполняют надвлагалищную ампутацию матки с придатками или экстирпацию матки с придатками (в зависимости от изменений в эндометрии). Небольшие опухоли можно удалить путем хирургической лапароскопии.
При злокачественной опухоли (по результатам срочного гистологического заключения) показаны экстирпация матки с придатками с обеих сторон и удаление сальника.
Полезно:
surgeryzone.net
healthierworld.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа







