Причины инфаркта миокарда, подозрение на инфаркт, необычные признаки. Подозрение на инфаркт
Причины инфаркта миокарда, подозрение на инфаркт, необычные признаки
При обычных симптомах, таких как загрудинная боль в сердце, давящего или жгучего характера, иногда ещё эта боль может перемещаться в левую сторону груди, её ещё называют прекордиальная область, часто бывает, что боль отдаёт в спину. При инфаркте миокарда, врачам остаётся очень мало времени, чтобы помочь больному и спасти его. Поэтому, если у вас есть какой-либо признак или подозрение на инфаркт миокарда, нужно идти срочно к врачу.
При появлении первых симптомов у человека остаётся буквально девяносто минут, для того, чтобы открыть сосуд, где ещё не погибла, сердечная мышца. У женщин до шестидесяти процентов, инфаркт миокарда проявляется эпигастральными болями вверху желудка, сопровождающими тошноту и рвоту, а не болью загрудинной или болями в сердце.
• Первый симптом, этой болезни является нижняя челюсть. Все люди сразу подумают, что это зубная боль и пойдут к зубному. Но на самом деле это сердце беспокоит. С начало боль возникает в сердце, а затем по нервным окончаниям, боль отдаёт в нижнюю челюсть. Острая, ломящая боль, чувствуется, как будто болят все зубы. Чаще всего эта боль может возникнуть на холодном воздухе в холодную погоду, у тех людей которые больны ишемической болезнью. Такой симптом, встречается очень часто в наше время.
• Второй симптом — это, боли в области живота. Обычна эпигастральная боль, которая может нас предупреждать и о других болезнях желудочно-кишечного тракта. Часто при этом бывает рвота или тошнота, а может возникнуть и вздутие живота. Потому что сердце находится рядом с желудком, и все нервные окончания у них совместны, а когда в мозг поступает сигнал о боли, то он не может понять, что именно беспокоит, желудок или сердце.
• Третий симптом – это затруднённое дыхание или одышка. Так как не хватает кислорода сердцу, то есть сосуд закупорен, способность мышцы сердца сокращаться, снижается и количество крови, выбрасываемая нашим органом уменьшается. Количество крови, которое остаётся в малом кругу, то есть в лёгких увеличивается, и таким образом, человек чувствует такие ощущения как нехватка воздуха или одышку. Эритроцит или клетка крови, приходит в лёгкие забирает кислород, потом подходит к тканям и происходит обмен кислорода на углекислый газ, а во время инфаркта миокарда нет кровообращения эритроцитов в области сердца застаиваются и есть только углекислый газ, из-за этого возникает ишемия. Если человек делает в минуту больше чем, четырнадцать вдохов – это означает, что у него отдышка.
Подозрение на инфаркт миокарда
Причина инфаркта миокарда — закупорка коронарных артерий (сосудов, кровоснабжающих сердце), как правило образующимся в них тромбом.Исход состояния зависит от обширности поражения сердечной мышцы и скорости оказания помощи. Если вы подозреваете инфаркт миокарда, не ждите, пока симптомы стихнут сами по себе, — обязательно вызовите «скорую помощь».
Диагностика.
Существуют типичные симптомы инфаркта миокарда, однако они не обзательно наблюдаются одновременно. Если боль в покое проходит, то у больного может быть не инфаркт миокарда, а приступ стенокардии.1. Внезапное полуобморочное состояние или дурнота.2. Резкая сжимающая боль в груди, часто распространяющаяся на одну или обе руки и челюсть и не стихающая в покое.3. Одышка, возможны судорожные вдохи.4. Неприятные ощущения в верхней части живота, иногда напоминающие сильное несварение.
Дополнительные симптомы.
• Страх надвигающейся смерти.• Бледная или серая кожа, покрытая липким или водянистым потом.• Тошнота или рвота.• Частый, слабый, нерегулярный пульс.• Обмороки, часто внезапные.• Потеря сознания.
Приступ стенокардии.
Если боль в покое через несколько минут проходит, то у больного может быть не инфаркт миокарда, а приступ стенокардии. Это более благоприятное состояние, обусловленное сужением коронарных артерий и несоответствием кровоснабжения сердца его потребностям в кислороде. При приступе стенокардии необходимо принять соответствующие лекарства.
• Успокойте больного, усадите его.• Помогите найти и принять лекарства, обычно таблетки или аэрозоль.• Наблюдайте за больным. Через несколько минут боль должна стихнуть. Если этого не происходит либо у больного нет с собой необходимых лекарств, действуйте, как при инфаркте миокарда.
Оказание помощи.
Больной в сознании.1 Уменьшите нагрузку на сердце. Придайте больному полусидячее, максимально удобное положение с фиксированной головой и плечами. Приподнимите колени, подложите под них подушки: это снизит нагрузку на сердце. Расстегните одежду на шее, груди италии.2 Вызовите «скорую помощь». Попросите всех посторонних уйти.3 Дайте средства от стенокардии, если таковые у больного имеются, помогите больному их принять. Успокойте его, убедите оставаться в покое.4 Дайте аспирин. Если сознание не нарушено, дайте больному таблетку аспирина в полной сердечной дозе (300 мг). Таблетку следует медленно разжевать, чтобы лекарство попало в желудок в полностью растворенном виде и быстрее всосалось в кровь. Аспирин способствует разрушению тромбов и уменьшению степени повреждения сердечной мышцы.5 Следите за больным. Постоянно следите за уровнем сознания, дыханием и пульсом.
Больной без сознания.1. Обеспечьте проходимость дыхательных путей, проверьте наличие дыхания и будьте готовы к проведению сердечно-легочной реанимации, так как возможна остановка сердца.2. Добудьте автоматический наружный дефибриллятор. Если вы находитесь в людном месте, пошлите кого-нибудь за автоматическим наружным дефибриллятором. Этот прибор позволяет с помощью электрического разряда устранить фибрилляцию желудочков — частую причину внезапной смерти при инфаркте миокарда. Его обычно можно достать в любом общественном учреждении — например, торговом центре или вокзале.3. Используйте автоматический наружный дефибриллятор. Этот прибор прост в обращении: наложите электроды, как указано в инструкции, затем ждите голосовых сообщений. Дефибриллятор выдаст разряд, только если в нем будет необходимость. После наложения электродов не снимайте их и не выключайте дефибриллятор, даже если сознание восстановилось.
Что дальше?
•Ждите «скорую помощь». Чем быстрее будет оказана специализированная медицинская помощь, тем выше шансы на выживание. В связи с риском остановки кровообращения у бригады всегда имеется реанимационное оборудование.•Диагноз будет подтвержден в клинике с помощью электрокардиограммы (ЭКГ) и анализов крови. Специализированная медицинская помощь включает кратковременное пребывание в реанимационном отделении, назначение лекарственных препаратов, иногда хирургическое вмешательства Цель лечения — уменьшить боль, восстановить кровоснабжение сердца, предупредить осложнения.•После госпитализации назначается реабилитационное лечение.
как правильно распознать и оказать эффективную помощь
Главная » Статьи от эксперта » Диагностика
При остром нарушении коронарного кровообращения происходит возникновение очага некроза сердечной мышцы. Часто бывает, что близкие люди не знают, что делать и человек не получает своевременную помощь. В этом случае, осложнения инфаркта способны вызвать летальный исход. Знание признаков надвигающегося недуга позволяет предотвратить последствия предынфарктного состояния и быстро восстановиться. Если есть хоть малейшие подозрения на инфаркт, то нужно немедленно вызывать реанимационный автомобиль.
Тревожные сигналы
Главной причиной, от чего может быть инфаркт, являются тромбы, закрывающие просветы в коронарных артериях, из-за которых обогащенная кислородом кровь не может питать сердечную мышцу.
При этом, признаки инфаркта сопровождаются характерными особенностями:
- интенсивной болью в центральной части грудины и отдачей ее в области рук, в зубы, в плечевой пояс, в ухо;
- чувством сдавливания;
- обморочным состоянием;
- липким холодным потом;
- чрезмерным возбуждением и сильнейшим чувством страха;
- слабостью;
- одышкой.
Иногда симптомы инфаркта возникают молниеносно, но бывает и такое, что предынфарктные симптомы накапливаются постепенно. У некоторых людей на первой стадии развития инфаркта никаких внешних изменений в организме не наблюдается, что нередко случается у диабетиков.
В медицине существует классификация приступов, которые рассматриваются как типичные и атипичные, фиксируемые в 90% случаев. Атипичный приступ бывает в острейшем виде и может продолжаться с периодической интенсивностью от пары минут до нескольких часов и даже суток. Повторное употребление нитроглицерина уже не помогает. В этом случае задача, как распознать инфаркт, усложняется, так как он маскируется под другие заболевания. У больного фиксируется возникновение аритмии, тахикардии, наблюдается прыгающее артериальное давление и повышается температура, связанная с развитием перифокального воспаления. Это может продолжаться 10 суток и более. Если пациенту удается выжить, то симптомы сердечной недостаточности исчезают, и наблюдается восстановление функций.
Тонкости протекания процесса

Классификация форм
Атипичный случай классифицируется по формам. Различают:
- Абдоминальные приступы, схожие с острым панкреатитом.
- Аритмические формы инфаркта, происходящие с частотой до 5%.
- Гастралгические формы инфаркта, провоцирующие рвоту и вздутие живота. Встречаются с 5% вероятностью.
- Астматические явления, подобные приступам бронхиальной астмы.
- Бессимптомные формы инфаркта ( до 20%), характерные для диабетиков.
- Церебральные приступы (их вероятность 5 … 10% ) сопровождаются головокружением и неврологическими отклонениями.
Во время болезни человек переживает 4 стадии инфаркта, их классификация: сердечное повреждение, острая, подострая и рубцовая степень.
Развитие болезни
Реанимационные действияПри нарушении кровотока в течение 20 минут начинается формирование необратимых явлений в сердце. Часть клеток отмирает, и прогноз ставится неутешительный. У человека последствия инфаркта обнаруживаются сразу — на сердце виден плотный рубец, и если такая деформация есть, то впоследствии она скажется на качестве функционирования главного органа. Если помощь при инфаркте запаздывает, то в 15-20% случаев у человека шансов на выздоровление не остается, а 15% больных умирают в лечебном заведении. На этой стадии инфаркта очень важно провести нужные лечебные мероприятия, отвечающие за дальнейший прогноз развития болезни.
Эксперименты показали, что в случае восстановления перфузии в течении 4-6 часов последствия инфаркта не столь разрушительные, а размеры рубцов – гораздо меньшие, при этом наблюдается хорошая сократимость левого желудочка. Замечено, что больной быстро восстанавливается, если делать нужные манипуляции в течение 1-2-х часов. В дальнейшем профилактика инфаркта может сыграть основную роль.
Что нужно делать при остром сердечном приступе
Немедленная помощь при инфаркте может спасти человеку жизнь. После вызова необходимо проделать следующее манипуляции:
- Посадить больного в кресло, обложив его подушками.
- Обеспечить максимальный доступ воздуха, снять с шеи все стягивающие аксессуары и расстегнуть воротник рубашки.
- В рот нужно брызнуть дозу нитроглицерина или положить 1 таблетку.
- Это можно делать через каждые 5 минут, но не более 3-х раз. Для восстановления ритма рекомендуется дополнительно дать больному полтаблетки Плавикса, Аспирина.
- Если профессиональная помощь при инфаркте запаздывает, то пострадавшему желательно вколоть Баралгин или Анальгин, снимающий болевой синдром.
Виды инфарктов
Различают следующие виды инфаркта:
- Повторный. Он диагностируется в предшествующей зоне на жизнеспособных участках через 2 месяца.
- Рецидивирующий. Формируется в госпитальный период в новой локализации. В 30% остается нераспознанным. Это самый плохой прогноз.
- Осложнения инфаркта классифицируются по времени на ранние и поздние, они не дают полностью восстановиться больному.
Трагедию можно предотвратить
 Грамотная профилактика инфаркта способна и вовсе свети проблему на нет. Несмотря на то, что причины инфаркта могут быть разными, в 95% он начинается с атеросклеротического поражения артерий. Предынфарктная угроза намного возрастает, если показатели вязкости крови у пациента превышают среднее значение. В числе основных факторов, вызывающие различные формы инфаркта, находится:
Грамотная профилактика инфаркта способна и вовсе свети проблему на нет. Несмотря на то, что причины инфаркта могут быть разными, в 95% он начинается с атеросклеротического поражения артерий. Предынфарктная угроза намного возрастает, если показатели вязкости крови у пациента превышают среднее значение. В числе основных факторов, вызывающие различные формы инфаркта, находится:
- патологическое состояние коронарных артерий;
- сосудистые заболевания, среди которых болезнь Бюргера, аневризма аорты;
- закупорка просвета опухолями, частицами тромбов, вегетациями;
- механическая травма сосудов и сердца, образовавшаяся в результате операции;
- спазмы, вызванные наркотиками, инфекцией, отравлением, опухолью, ДВС-синдромом, тромбоцитозом, хроническим лейкозом.
Известно, что диагностика инфаркта ставится и при внесердечных образованиях, при которых происходит метастазирование в артерии.
При физических напряжениях, стрессах, курении, переедании, гипертонии и сахарном диабете сбой в работе сердца проявляется быстрее, однако, профилактика инфаркта способна отодвинуть неутешительный прогноз на долгие годы.
Болезнь не начинается внезапно, перед тем, как определить инфаркт, специалисты манифестируют у пациентов нестабильную стенокардию.
Шансы на выздоровление есть
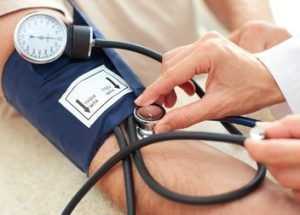 Самой лучшей рекомендацией том, как избежать инфаркта, служит постоянный контроль показателей артериального давления. Если трагедии избежать не удалось, то грамотное и своевременное лечение инфаркта заключается в снятии боли, восстановления кровоснабжения, снижении потребности кислороде и избавление пациента от осложнения инфаркта.
Самой лучшей рекомендацией том, как избежать инфаркта, служит постоянный контроль показателей артериального давления. Если трагедии избежать не удалось, то грамотное и своевременное лечение инфаркта заключается в снятии боли, восстановления кровоснабжения, снижении потребности кислороде и избавление пациента от осложнения инфаркта.
- В первые минуты лечения инфаркта купируется боль с помощью наркотических анальгетиков – промедола, омнапона, морфина.
- На втором этапе восстанавливается кровоток нитроглицерином и антикоагулянтами (клексаном), растворяющим тромбы. Они вводятся в жировой слой живота. В последнее время лечение инфаркта осуществляется без гепарина, проявившего себя не столь эффективно.
- В лечении после инфаркта используется клопидогрель и аспирин, их человек должен принимать всю жизнь после инфаркта.
- Для снижения потребности в кислороде давление стабилизируется, а пульс замедляется до 55 ударов в минуту. Этому способствуют мочегонные препараты и таблетки, способствующие сократительной деятельности сердечной мышцы.
- Использование методов интенсивной терапии направлено на купирование возможных осложнений. Наиболее действенным способом восстановления работы сердца признано на сегодня коронарное шунтирование.
Образ жизни после болезни
Пациенту назначается реабилитация после инфаркта, позволяющая восстановить функциональные способности сердечной мышцы. Это необходимый комплекс мероприятий, заключающийся в профилактике инфаркта, он включает:
- правильное питание;
- организацию активной деятельности и отдыха;
- лечение после инфаркта;
- пребывание в кардиологическом санатории;
- коррекцию возможных психических отклонений, которые бывают у 30% пациентов. Им выписывают снотворные, антидепрессанты, седативные препараты.
Советы кардиологов
Исследования последних лет доказали, что растворить тромбы можно даже у людей, которые перенесли тяжелую болезнь.
Жизнь после инфаркта может быть такой же прекрасной, как и до него. Как правило, реабилитация после инфаркта позволяет приступить к трудовой деятельности.
Однако, больных больше всего интересует, как жить после инфаркта, что есть и допустимы ли физические нагрузки. Существует масса специальной литературы, дающей исчерпывающие ответы на эти вопросы. Но, главное, что человек, получивший лечение после инфаркта, должен все делать в меру, не расстраиваться и соблюдать диету. Предпочтения следует отдавать свежим овощам, фруктам и продуктам с низким холестерином. Вместо мяса нужно употреблять рыбу или птицу, в сливочное масло рекомендуется заменить оливковым. Профилактика инфаркта – это такое мощное оружие в борьбе с напастью, которое трудно переоценить.В режим дня обязательно нужно включить тренировки, которые первое время проводятся под наблюдением специалиста 3 раза в неделю.
Ваша жизнь после инфаркта и восстановление зависит полностью от вас самих! Оставайтесь здоровыми всегда!
Видео
ИнфарктРекомендуем почитать
sosudoved.ru
Причины инфаркта миокарда - первая помощь при подозрении на инфаркт
На сегодняшний день, лидирующую позицию по количеству смертей во всем мире занимают заболевания сосудов и сердца. Одним из таких недугов является инфаркт миокарда. При инфаркте происходит отмирание различных по площади участков сердечной мышцы вследствие нарушения коронарного кровообращения. Согласно проведенным исследованиям, данный недуг молодеет: если раньше он диагностировался исключительно у людей пожилого возраста, то сейчас в зоне риска находятся люди в возрасте 30-40 лет. Хотя положительные тенденции также имеются.
Изученность причин развития инфаркта миокарда дает возможность исключить множество факторов риска. В частности, это касается борьбы с курением на государственном уровне, пропагандой спортивного образа жизни и здорового питания.
Что такое инфаркт миокарда — механизм возникновения состояния
При рассматриваемом недуге дегенеративные процессы всегда наблюдаются в среднем мышечном слое. Зачастую работа эндокарда и перикарда также нарушается.
На основе проведенных исследований известно, что острый инфаркт миокарда, зачастую, развивается на фоне перекрытия просвета правой и/или левой коронарных артерий атеросклеротическими бляшками.
Указанные сосуды обеспечивают кровоснабжение сердца, и патологические процессы в них могут происходить по следующей схеме:
- Разрыв фиброзной бляшки, расположенной в просвете сосуда. Указанное образование состоит из жиро-белковых отложений, в которые со временем врастает соединительная ткань.
- Формирование тромба. Разрыв бляшки ведет к нарушению целостности артерии и к появлению усиленного кровотока. На данном этапе дают о себе знать защитные механизмы организма, — развивается тромбоз. Тромб изначально образовывается в поврежденной бляшке, постепенно увеличиваясь в размерах и перекрывая полностью просвет аорты. Подобное явление приводит к полной остановке кровотока в поврежденном сосуде.
- Спазм коронарной артерии. Он может быть частичным либо полным, что ведет к омертвлению определенных участков сердечной мышцы. Выраженный спазм может иметь место у людей, не страдающих атеросклерозом. В первую очередь это те, у кого наблюдается кокаиновая зависимость. Инфаркт миокарда у таких индивидов может развиться в любом возрасте не зависимо от состояния сердечно-сосудистой системы.
Кроме описанного выше механизма, катализаторами развития указанной сердечной патологии могут выступать разнообразные нарушения в функционировании иммунной системы, гиперкоагуляция крови и пр.
Как правило, центром разрушительных явлений выступает стенка левого желудочка, ведь именно им происходит выталкивание крови в аорту.
При повреждении целостности аорты в обширном участке сердечной мышцы фиксируются некротические процессы. Указанную область можно четко визуализировать через сутки после инфаркта: она красная, либо серо-желтая с темно-красным контуром.
Видео: Необычные симптомы инфаркта миокарда
При своевременном оказании медицинской помощи, в течение 1,5-2 месяцев омертвевшая зона покрывается соединительной тканью, и в завершении – образуется рубец. В целом, рубцевание – благоприятный знак.
Если поражен обширный участок сердечной мышцы, страдают также эндокард и перикард, что может стать причиной развития обострений в виде сердечной недостаточности.
Согласно статистическим данным, повторный инфаркт миокарда, как правило, становится для пациента фатальным. Однако невозможно сказать, сколько эпизодов некроза в сердце способен пережить конкретный человек.
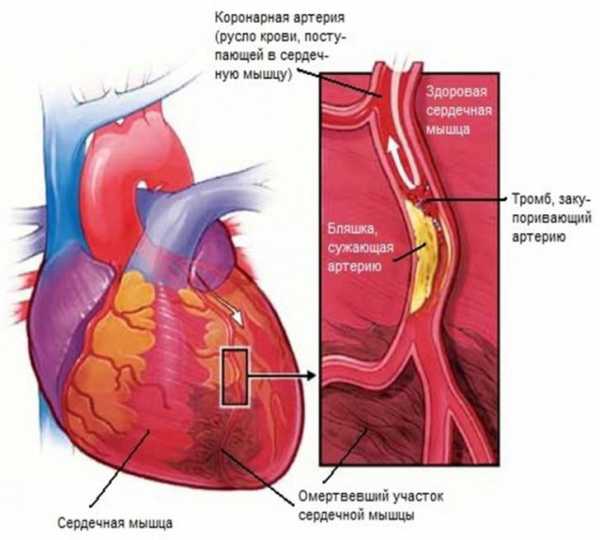
Все причины инфаркта миокарда — какие факторы могут являться провоцирующими инфаркт у человека?
Причины рассматриваемого недуга на сегодняшний день известны и хорошо изучены.
Провоцирующих факторов, на самом деле, очень много. Некоторые из них пациент способен исключить из своей жизни, другие же – от него не зависят.
Весь комплекс существующих причин условно делят на две больших группы:
- Те, что связаны с атеросклеротическим поражением сосудов сердца – наиболее распространенная группа причин. Атеросклероз рано или поздно приводит к развитию ишемической болезни сердца, крайним проявлением которой является инфаркт миокарда. Ученные выявили соотношение между полом и возрастом пациентов. У женской части населения в возрасте до 50 лет инфаркт миокарда диагностируется в 4-5 раз реже, нежели у мужской. Это связано с наличием в женском организме эстрогена, который выступает определенным протектором от образования атеросклеротических бляшек. С появлением климакса уровень указанного гормона постепенно снижается, и после 65-летнего возраста риск получения инфаркта миокарда у мужчин и женщин одинаковый. Инфаркт миокарда, спровоцированный атеросклерозом является самостоятельным недугом, одной из форм ишемической болезни сердца.
- Причины, связанные с неатеросклеротическими поражениями сосудов, что питают сердце. Такие факторы провоцируют инфаркт миокарда в 6-7% случаев. К ним относят:— Воспалительные явления в стенках кровеносных сосудов.— Сосудистые спазмы.— Эмболия.— Дефекты в структуре сосудов, что носят врожденный характер.— Повышенная свертываемость крови.В данном случае, инфаркт миокарда будет являться не отдельной патологией, а синдромом иной патологии: ревматоидного артрита, сифилиса и т.п.
Неблагоприятным фоном в аспекте развития рассматриваемой болезни служат следующие явления:
- Малоподвижный образ жизни. Это касается не только взрослых, но и детей. Вместо подвижных игр на улице предпочтение отдается компьютерным играм, просмотру телевизора.
- Частое пребывание в стрессовой ситуации. Сюда также причисляют людей, которые слишком эмоционально восприимчивы к тем или иным событиям.
- Ожирение. Жировые массы, помимо всего прочего, скапливаются на поверхности сердца, создавая давление на артерии, что его питают. Кроме того, при ожирении увеличивается уровень холестерина в кровеносном русле, что ухудшает питание сердечной мышцы.
- Злоупотребление алкогольными напитками. Является следствием регулярных интоксикаций организма, повышения артериального давления. Подобные состояния негативно сказываются на состоянии сердечной мышцы: она постепенно истощается.
- Табакокурение. Из-за никотина нарушается транспортировка кислорода, а также ухудшатся тонус сосудов, возрастает уровень артериального давления. Это касается не только активных, но и пассивных курильщиков
- Наследственный фактор.
- Гипертензия (выше 139/89 рт.ст.). Регулярное повышение артериального давления увеличивает потребность миокарда в кислороде. Очень важно правильно и своевременно лечить подобные состояния. В противном случае это все может спровоцировать левожелудочковую недостаточность.
- Сахарный диабет. Большое количество глюкозы в крови негативно влияет на транспортную функцию гемоглобина; плохо сказывается на сердце и сосудах.
- Наличие в истории болезни сведений о перенесенном ранее инфаркте миокарда.
Видео: Доврачебная помощь при инфаркте миокарда
Виды и степени инфаркта миокарда — признаки и симптомы
На сегодняшний день, указанный недуг классифицируют следующим образом:
1. Исходя из размеров участка сердечной мышцы, вовлеченной в патологический процесс:
- Крупноочаговый инфаркт.
- Мелкоочаговый инфаркт. Диагностируется у каждого пятого пациента с инфарктом миокарда. Данная форма патологии менее склонна к развитию обострений, однако в ряде случаев небольшие участки поражения могут сливаться в более крупные.
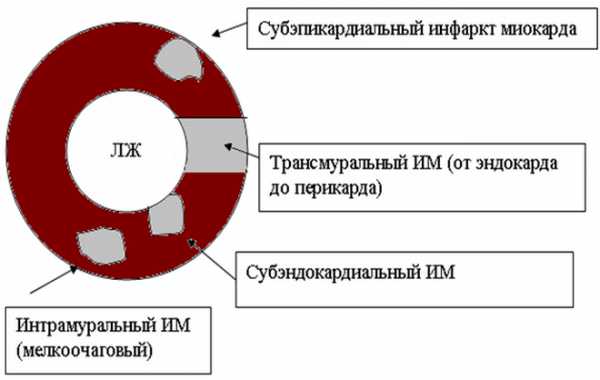
2. В соответствии с глубиной некротического участка, инфаркт может быть:
- Трансмуральный. В некоторых медицинских источниках его именуют сквозным. Считается наиболее тяжелой формой рассматриваемого недуга: некроз локализируется во всех слоях сердца. Каждый 10 случай при первичной госпитализации заканчивается летальным исходом.
- Интрамуральный. В патологический процесс вовлекается один слой сердечной мышцы.
- Субэндокардиальный. Очаги поражения прилегают к эндокарду.
- Субэпикардиальный. Дегенеративный процессы сосредотачиваются в наружном слое миокарда.
3. В зависимости от топографического признака, различают инфаркты:
- Левожелудочковый. Наиболее распространенный вид заболевания. Зачастую поражаются боковая и нижняя стенки левого желудочка.
- Правожелудочковый. Как самостоятельный вид поражения на практике встречается весьма редко. Произвести детальную диагностику указанной формы недуга проблематично.
- Инфаркт верхушки сердца. Характеризуется тяжелым течением и высоким риском развития осложнений.
- Предсердий. Составляет мизерный процент от общего количества инфарктов. Основной симптом – сбои в сердечном ритме.
- Межжелудочковой перегородки. Как правило, сочетается с левожелудочковым инфарктом. В ряде случаев, данная патология может спровоцировать разрыв перегородки, а также образование тромбов внутри сердца.
4. Исходя из кратности возникновений, рассматриваемый недуг бывает:
- Первичным.
- Рецидивирующим. Развивается при незавершенном восстановлении поврежденных миокардиальным некрозом тканей. О рецидивирующем инфаркте говорят, если промежуток времени между ним и предыдущим инфарктом составляет от 72 часов до 2,5 месяцев.
- Повторным. Диагностируется в том случае, если произошло полное выздоровление от предыдущего инфаркта.
5. В зависимости от отсутствия/наличия осложнений, различают:
- Осложненный инфаркт миокарда. В большинстве случаев имеет неблагоприятный для жизни прогноз.
- Неосложненный. Имеет тенденцию повторяться в будущем.
6. Исходя из места расположения болевых ощущений и факта их наличия
Выделяют типичный и атипичный инфаркт миокарда.
Первую разновидность инфаркта именуют также ангинозным. Центром локализации боли здесь является загрудинная область. В некоторых случаях, она может распространяться в левую часть шеи, левую руку, а также под лопатку.
Кожные покровы у пациента становятся бледными, он часто дышит. Купировать болевой синдром посредством обезболивающих препаратов не удается.
Нетипичные инфаркты миокарда бывают нескольких форм:
- Малосимптомный (немой). Симптоматическая картина ограничивается упадком сил сонливостью, снижением артериального давления. Указанную патологию, как правило, обнаруживают случайно, при прохождении ЭКГ.
- Астматический. Зачастую поражает пожилых людей. Типичное проявление – приступы удушья, что связано с отечностью легких. Дыхание становится шумным и клокочущим, присутствует кашель. Зона носогубного треугольника, кончики пальцев, губы приобретают синюшный оттенок.
- Аритмический. Типичным проявлением данной формы болезни являются сбои в сердечном ритме.
- Церебральный. Диагностируется при выраженном атеросклерозе, когда в патологический процесс вовлекаются сосуды головного мозга. Человек жалуется на головные боли, головокружения, тошноту, ухудшение зрительных функций. Сердечная симптоматика практически отсутствует.
- Абдоминальный (гастралгический). Болевые ощущения в данном случае локализируются в зоне эпигастрии, и могут распространяться на всю брюшину. Нередко больные жалуются на вздутие живота, а его пальпация является болезненной. Могут также иметь место тошнота, рвота, а в редких случаях – желудочно-кишечные кровотечения.
- Отечный. Присутствует при обширных поражениях слоев сердца, что осложняется сердечной недостаточностью. Симптоматика представлена одышкой, сильной отечностью.
- Периферический. Боль может локализоваться в левой руке, в верхней части позвоночника, гортани, нижней челюсти и пр.
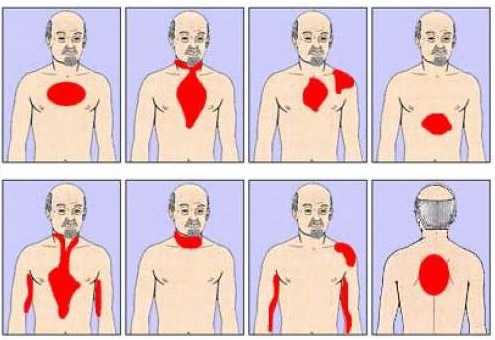
Проекция болевых ощущений при инфаркте миокарда
В своем развитии, рассматриваемая сердечная патология проходит несколько стадий:
- Прединфарктная. У большинства больных перед началом заболевания наблюдаются приступы стенокардии. Они могут длиться 30 мин либо затягиваться на месяц.
- Острейшая (период ишемии). Формирование некротических участков начинается приблизительно через 20 мин после ишемии и продолжается несколько часов. В этот период пациент испытывает сильную боль в груди, что нередко распространяется на другие части тела (левую руку, подключичную зону, нижнюю челюсть и пр.). Природа болевых ощущений может быть различной: кинжальной, жгучей, распирающей либо же сжимающей, но всегда приступы «накатывают» волнами. Наблюдаются скачки артериального давления: сначала оно резко повышается, потом снижается ниже нормы. Симптоматическая картина дополнена одышкой, бледностью кожных покровов, нарушением психологического состояния. В среднем описанная стадия длится 4-6 часов.
- Острая (стадия некроза). Боль становится слабо выраженной, либо вовсе проходит. Особенность данного периода – повышение температуры тела, что связано с началом воспалительных явлений. Чем обширнее участок поражение, тем сильнее и дольше будет присутствовать лихорадка. Указанная стадия длится, в среднем, 10 дней.
- Подострая. Поврежденный участок покрывается грануляционной тканью, что устлана фибробластами и кровеносными сосудами. Общее состояние пациента потихоньку стабилизируется, — сердце адаптируется к функционированию в новых условиях. При благоприятном течении боль отсутствует, выравнивается сердцебиение, стабилизируется температура тела. На подобное восстановление уходит около 3-х месяцев.
- Постинфарктная (период образования рубца). Рассматриваемый сердечный недуг никак себя не проявляет. Проведенные тестирования практически в норме.

Первая помощь при подозрении на инфаркт миокарда — что делать — и не делать — при патологии?
В том случае, если возникают сильные боли в загрудинной области, кожные покровы бледнеют, а человек становится взволнованным и беспокойным, — нужно немедленно вызывать скорую помощь, детально описав диспетчеру при этом симптомы.
До приезда медиков, больному необходимо предоставить следующую помощь:
- Уложить его на ровную поверхность, подложив под голову подушку либо валик.
- Дать под язык таблетку нитроглицерина. Подобную процедуру нужно повторять каждые 10 минут.

- Дать разжевать таблетку ацетилсалициловой кислоты, если на данное вещество нету аллергии.
- Измерять артериальное давление и пульс каждые 5 минут, записывая результаты на листик. Если артериальное давление опускается ниже нормы, нитроглицерин давать не стоит. По приезду медиков им необходимо показать листик с записями.
- При возникновении одышки и/или кашля больному нужно принять полусидячее положение.

В том случае, если произошла сердечная катастрофа, стоит предпринять срочные реанимационные меры. Чем раньше они начаты, тем выше шансы больного выжить.
www.operabelno.ru
симптомы, первые признаки, последствия инфаркта
 Инфаркт миокарда — неотложное состояние, чаще всего вызванное тромбозом коронарной артерии. Риск смерти особенно очень велик в первые 2 часа от его начала. Чаще всего развивается у мужчин в возрасте от 40 до 60 лет. У женщин симптомы инфаркта встречаются примерно в полтора-два раза реже.
Инфаркт миокарда — неотложное состояние, чаще всего вызванное тромбозом коронарной артерии. Риск смерти особенно очень велик в первые 2 часа от его начала. Чаще всего развивается у мужчин в возрасте от 40 до 60 лет. У женщин симптомы инфаркта встречаются примерно в полтора-два раза реже.
Во время инфаркта миокарда приток крови к определенному участку сердца очень сильно ослабляется или прекращается вовсе. При этом пораженная часть мышцы отмирает, то есть развивается ее некроз. Гибель клеток начинается через 20–40 минут с момента прекращения кровотока.
Инфаркт миокарда, первая помощь при котором должна быть оказана в первые же минуты проявления симптомов, указывающих на данное состояние, может впоследствии определить положительный исход для этого заболевания. На сегодняшний день эта патология остается одной из основных причин смертности от сердечно-сосудистых заболеваний.
Причины инфаркта миокарда
При инфаркте миокарда происходит закупорка одного из коронарных сосудов тромбом. Это запускает процесс необратимых изменений в клетках и через 3-6 часов от начала окклюзии мышца сердца на этом участке погибает.
Заболевание может возникнуть на фоне ишемической болезни сердца, артериальной гипертонии, а также при атеросклерозе. Основными причинами, способствующими возникновению инфаркта миокарда, являются: переедание, неправильное питание, избыток в пище животных жиров, недостаточная двигательная активность, гипертоническая болезнь, вредные привычки.
В зависимости от размера погибшего участка выделяют крупно и мелкоочаговый инфаркт. Если некроз захватывает всю толщу миокарда, его называют трансмуральным.
Инфаркт — симптомы
Основным симптомом инфаркта миокарда у мужчин и женщин является сильная боль в груди. Боль до того сильная, что воля пациента полностью парализуется. У человека возникает мысль о близкой смерти.
Первые признаки инфаркта:
- Колющая боль за грудной клеткой является одним из первых признаков инфаркта. Эта боль очень резкая и похожа на удар ножа. Может длиться более 30 минут, иногда часами. Боль способна отдавать в шею, руку, спину и область лопаток. Также она может быть не только постоянной, но и перемежающейся.
- Страх смерти. Это неприятное ощущение на самом деле не такой плохой признак, так как свидетельствует о нормальном тонусе центральной нервной системы.
- Одышка, бледность, обморочное состояние. Симптомы возникают из-за того, что сердце не способно достаточно активно толкать кровь к легким, где она насыщается кислородом. Мозг пытается скомпенсировать это, посылая сигналы, учащающие дыхание.
- Еще одним важным отличительным признаком инфаркта миокарда является отсутствие уменьшения или прекращения боли в состоянии покоя или при приеме нитроглицерина (даже повторном).
Далеко не всегда болезнь проявляется такой классической картиной. Могут наблюдаться и нетипичные симптомы инфаркта миокарда, например, вместо болей в груди человек может ощущать простой дискомфорт и перебои в работе сердца, боль может отсутствовать вообще, зато может присутствовать боль в животе и затруднённое дыхание (одышка) – данная картина нетипична, она особенно трудна в диагностике.
Главными отличиями болей при инфаркте миокарда от стенокардии являются:
- сильная интенсивность болей;
- продолжительность более 15 минут;
- боли не прекращаются после приема нитроглицерина.

Инфаркт симптомы у женщин
Именно у женщин боль во время приступа локализуется в верхней части живота, спины, шеи, челюсти. Случается, что сердечный приступ очень напоминает изжогу. Очень часто у женщины сначала появляется слабость, тошнота, только после этого возникает боль. Такие виды симптомов инфаркта миокарда зачастую не вызывают у женщин подозрений, так что есть риск проигнорировать серьезное заболевание.
Симптомы инфаркта миокарда у мужчин ближе к классическому набору, что позволяет быстрее поставить диагноз.
Инфаркт миокарда: первая помощь
При наличии этих признаков надо срочно вызвать «скорую помощь», а до ее приезда с 15‑минутным интервалом принять таблетки нитроглицерина в дозировке 0,5 мг, но не более трех раз, во избежание резкого падения давления. Нитроглицерин можно давать только при нормальных показателях давления, при низком артериальном давлении он противопоказан. Также стоит разжевать таблетку аспирина дозировкой 150-250 мг.
Пациента следует уложить таким образом, чтобы верхняя часть туловища была немного выше нижней, что позволит снизить нагрузку на сердце. Следует расстегнуть или снять стесняющую одежду и обеспечить приток свежего воздуха для того чтобы избежать приступов удушья.
При отсутствии пульса, дыхания и сознания больного следует уложить на пол и приступить к немедленным реанимационным мероприятиям, таким как искусственное дыхание и непрямой массаж сердца.
Профилактика
- Следует отказаться от курения. Курильщики умирают от сердечных приступов в два раза чаще.
- Если обнаружится, что холестерин выше нормы, то лучше ограничить животные жиры, которых много в сливочном масле, яичном желтке, сыре, сале, печенке. Отдавайте предпочтение овощам и фруктам. Молоко и творог должны быть обезжиренными. Полезны рыба, куриное мясо.
- Развитию инфаркта способствует и высокое артериальное давление. Борясь с гипертонией, можно предупредить инфаркт.
- Избыточный вес увеличивает нагрузку на сердце — приведите его в норму.
Последствия инфаркта миокарда
Последствия инфаркта миокарда преимущественно возникают при обширном и глубоком (трансмуральном) повреждении сердечной мышцы.
- аритмия является самым частым осложнением инфаркта миокарда;
- сердечная недостаточность;
- артериальная гипертония;
- аневризма сердца, разрыв межжелудочковой перегородки;
- рецидивирующий (постоянно повторяющийся) болевой синдром встречается у примерно у 1/3 пациентов с инфарктом миокарда.
- синдром Дресслера.
simptomy-lechenie.net
что это такое, причины возникновения, первые признаки, диагностика и лечение. Виды инфарктов
Сердечно-сосудистые заболевания стоят практически на первом месте среди причин смертности населения во многих странах. Одна из часто встречающихся патологий – это инфаркт, что это за заболевание, по какой причине развивается, можно ли предупредить болезнь и как помочь больному? На все эти вопросы постараемся подробно ответить.
Инфаркт - что это?
О том, что это опасное состояние, знают практически все, но механизм и причины развития интересуют не всегда, хотя это надо знать, чтобы не допустить такой патологии. Развивается инфаркт в результате нарушения кровоснабжения областей сердечной мышцы.
Эту патологию еще называют одной из форм ишемической болезни сердца. Если кровоснабжение нарушено более 15-20 минут, то происходит омертвение живых тканей, что сопровождается сильной болью и может закончиться летальным исходом.
Кардиологи отмечают, что у мужского населения инфаркт случатся гораздо чаще, потому что в женском организме эстрогены контролируют уровень холестерина в крови. Если раньше средний возраст развития инфаркта составлял 55-60 лет, то сейчас он сравнительно помолодел. Диагностируются случаи патологии даже у молодых людей.
Не всегда инфаркт заканчивается для человека смертельно, но надо знать, что после случившегося всегда на сердце остается рубец, поэтому многие пациенты после перенесения такого заболевания получают инвалидность.
Как происходит развитие инфаркта
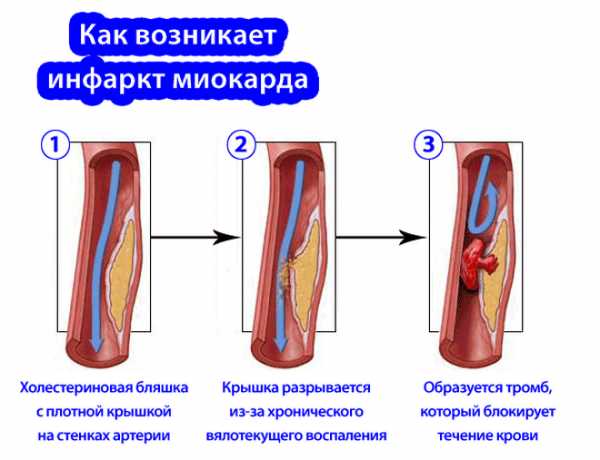
Формирование инфаркта начинается задолго до его проявления. Все начинается с образования атеросклеротических бляшек, которые начинают формироваться в сосудах из плохого холестерина. Виновниками его появления в крови являются погрешности в питании и малоподвижный образ жизни. Эти бляшки постепенно сужают просвет сосудов, нарушая нормальное кровообращение.
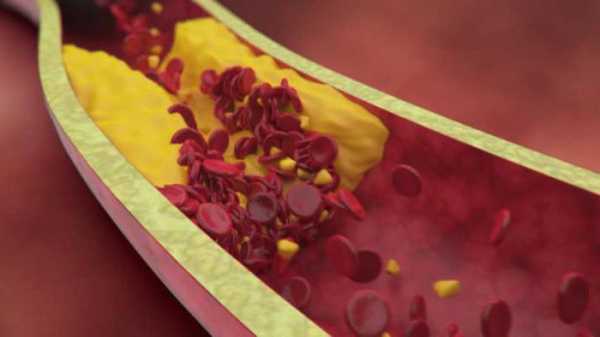
Процесс постепенно усугубляется, бляшки становятся такого размера, что любое патологическое воздействие на них приводит к разрыву. На этом месте кровь сворачивается, образуя тромб, который и закупоривает сосуд, не давая проходить крови дальше. Вот именно этот процесс и происходит в области сердца во время инфаркта.
Причины развития патологии
Если развивается инфаркт, причины возникновения могут быть различными, но основной является прекращение поступления крови к некоторым участкам сердечной мышцы. Это чаще всего происходит из-за:
- Атеросклероза коронарных артерий, в результате которого стенки сосудов теряют свою эластичность, просвет сужается атеросклеротическими бляшками.
- Спазма коронарных сосудов, который может произойти на фоне стресса, например, или воздействия других внешних факторов.
- Тромбоза артерий, если бляшка отрывается и с током крови приносится к сердцу.
К факторам, которые могут провоцировать такие состояния, можно отнести:
- Наследственная предрасположенность к сердечным патологиям.
- Большое содержание в крови «плохого» холестерина.
- Наличие такой вредной привычки, как курение.
- Слишком большой вес тела.
- Артериальная гипертензия.
- Сахарный диабет.
- Большое количество в рационе жирной пищи.
- Хронические стрессы.
- Некоторые врачи отмечают и влияние психосоматики, когда причиной развития инфаркта становится чрезмерная агрессия, нетерпимость.
- Принадлежность к сильному полу.
- Низкая физическая активность.
- Возраст после 40 лет.
Необходимо учесть, если имеет место сочетание нескольких факторов, риск развития инфаркта повышается.
Разновидности заболевания
Если разбирать такую патологию, как инфаркт (что это, мы уже выяснили), то кардиологи выделяют несколько форм патологии в зависимости от нескольких критериев.
Если рассматривать стадии заболевания, то их выделяют четыре, каждая из которых характеризуется своими признаками. Размер пораженного участка также учитывается при классификации. Выделяют:
- Крупноочаговый инфаркт, когда некроз тканей захватывает всю толщу миокарда.
- Мелкоочаговый, поражается небольшая часть.
По расположению выделяют:
- Инфаркт правого желудочка.
- Левого желудочка.
- Межжелудочковой перегородки.
- Боковой стенки.
- Задней стенки.
- Передней стенки желудочка.
Инфаркт может протекать с осложнениями и без, поэтому кардиологи выделяют:
- Осложненный инфаркт.
- Неосложненный.
Локализация боли также может быть различной, поэтому выделяют следующие виды инфарктов:
- Типичная форма с болевым синдромом за грудиной.
- Атипичная форма может проявляться болями в животе, одышкой, нарушением ритма сердца, головокружением и головной болью. Иногда инфаркт развивается при отсутствии боли.
Виды инфарктов выделяют также в зависимости от кратности развития:
Жизнь после инфаркта будет зависеть от тяжести патологии, ее формы и своевременно оказанной помощи.
Этапы развития инфаркта
Некротические изменения в сердечной мышце развиваются в некоторой последовательности, поэтому выделяют следующие стадии инфаркта:
- Предынфарктное состояние. Продолжительность этого периода бывает от нескольких часов, до нескольких недель, в это время в сердечной мышце уже формируются небольшие очаги некроза, на их месте потом и развивается инфаркт.
- Острейший период может длиться от нескольких минут до 2 часов. Нарастает ишемия миокарда.
- Острая стадия инфаркта длится несколько дней. В этот период в сердце образуется очаг некроза и наблюдается частичное рассасывание поврежденной мышечной ткани.
- Постинфарктная стадия может длиться до полугода, рубец из соединительной ткани формируется окончательно.
Диагностика инфаркта миокарда
Постановка диагноза начинается с беседы с пациентом. Врач выясняет, когда появились боли, какой характер они имеют, долго ли длятся, как больной снимает сердечные приступы и есть ли результат от приема лекарств.
Затем обязательно выявляются факторы риска, для этого доктор уточняет особенности образа жизни, кулинарные пристрастия, наличие вредных привычек. Производится анализ семейного анамнеза – врач выясняет, если в семье у кого-то сердечные заболевания, были ли случаи инфаркта.
Далее пациента направляют на следующие обследования и анализы:
- Делается общий анализ крови, он позволяет обнаружить повышенный уровень лейкоцитов, высокую скорость оседания эритроцитов, признаки анемии – все это начинает проявляться при разрушении клеток сердечной мышцы.
- Анализ мочи поможет обнаружить сопутствующие патологии, которые могут провоцировать сердечные приступы.
- Проводится биохимический анализ крови для выяснения:
- содержания холестерина;
- соотношение «плохого» и «хорошего» холестерина;
- наличие триглециридов;
- содержание сахара в крови, чтобы оценить риск в связи с атеросклерозом сосудов.
Если имеется подозрение на инфаркт, то проводится исследование специфических ферментов крови.
Делается коагулограмма, она дает показатели свертываемости крови, которые помогают правильно подобрать дозировку препаратов для лечения.
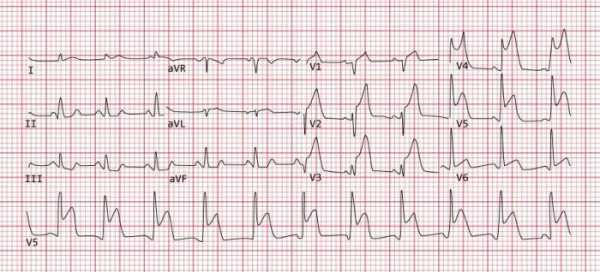
Диагностика инфаркта миокарда невозможна без электрокардиографии. Специалист по результатам может определить локализацию патологии, давность развития и степень повреждения.
Проводится ультразвуковое исследование сердца для изучения структуры и размеров сердечной мышцы, для оценки степени повреждения сосудов атеросклеротическими бляшками.
Рентген помогает выявить изменения в грудной аорте, легких и обнаружить осложнения.
Применяют для уточнения диагноза коронароангиографию, она позволяет с точностью определить место и степень сужения сосудов.
Компьютерная томография с контрастированием позволяет получить точное изображение сердца, выявить дефекты его стенок, клапанов, отклонения в функционировании и сужение сосудов.
После всех исследований может понадобиться консультация терапевта.
Только после уточнения диагноза пациенту назначается эффективная терапия, которая поможет жизнь после инфаркта привести в нормальное русло.
Симптоматика патологии
Как правило, инфаркт не развивается на пустом месте, обычно у пациента уже диагностирована стенокардия или другие сердечные патологии. Если развивается инфаркт, симптомы, первые признаки у женщин и мужчин могут быть следующими:
- Боли за грудиной становятся более интенсивными и длительными. Боль имеет характер жжения, чувствуется сжатие и сдавливание, может отдавать в плечо, руку или шею.

- Появляется иррадиация и расширение болевой зоны.
- Пациент не может переносить физическую нагрузку.
- Прием «Нитроглицерина» не дает уже такого эффекта.
- Даже в состоянии покоя появляется одышка, слабость и головокружение.
- Могут появиться неприятные ощущения в животе.
- Нарушается сердечный ритм.
- Дыхание становится затрудненным.
- Появляется холодный пот, кожные покровы бледнеют.
Если появились хоть некоторые из перечисленных симптомов, то необходимо срочно вызывать врача.
Первая помощь больному
Если имеется подозрение на инфаркт, симптомы, первые признаки у женщин будут только прогрессировать, если не оказать неотложную помощь. Она заключается в следующем:
- Человека необходимо усадить или положить в удобное положение.

- Расстегнуть сдавливающую одежду.
- Обеспечить доступ воздуха.
- Дать под язык таблетку «Нитроглицерина», если приступ сильный, то можно и две.
- Если «Нитроглицерина» нет, то можно воспользоваться «Корвалолом» или «Аспирином».
Неотложная помощь при инфаркте поможет снять боль во время приступа и снизить риск развития осложнений.
Осложнения после инфаркта
Очень редко бывает, что проходит без осложнений инфаркт, последствия бывают практически всегда. Именно они уменьшают продолжительность жизни после перенесенной патологии. Чаще всего диагностируют следующие осложнения:
- Сердечная недостаточность.
- Разрыв сердечной мышцы.
- Аневризма.
- Кардиогенный шок.
- Нарушение ритма работы сердца.
- Постинфарктная стенокардия.
- Перикардит.
Инфаркт последствия может иметь и поздние, например:
- Через несколько недель может развиться постинфарктный синдром.
- Часто отмечаются тромбоэмболические осложнения.
- Нейротрофические расстройства нервной системы.
Многих пациентов интересует вопрос о том, сколько можно прожить после инфаркта? Ответ будет зависеть от нескольких факторов: степень поражения сердечной мышцы, своевременность оказания первой помощи, эффективность и правильность терапии, развитие осложнений.
По статистическим данным, около 35% пациентов умирает, большая часть, даже не доехав до медицинского учреждения. Те пациенты, которые перенесли инфаркт, чаще всего вынуждены менять сферу своей деятельности или вообще уходить с работы, многие получают инвалидность.
Как не допустить повторного инфаркта или предупредить вообще его появление
Всем теперь понятно про инфаркт, что это очень серьезное заболевание, которое может закончиться смертельным исходом или сделать инвалидом. Но все в руках самого человека - если соблюдать некоторые рекомендации, то можно существенно снизить риск развития этой патологии:
- Постоянно держать под контролем уровень артериального давления, особенно если наблюдается его периодическое повышение.
- Следить за уровнем сахара в крови.
- В летний период избегать нахождения под прямыми солнечными лучами длительное время.
- Необходимо пересмотреть свой рацион, снизить потребление жирной пищи, полуфабрикатов и добавить свежих овощей и фруктов.
- Повысить физическую активность, не обязательно отправляться в тренажерный зал, достаточно каждый день совершать прогулки, много ходить, кататься на велосипеде.
- Если здоровье дороже, то придется отказаться от курения и злоупотребления алкоголем, а также не увлекаться кофе.
- Держать свой вес в норме, если самому не получается его снизить, то можно посетить диетолога, который поможет составить индивидуальную программу питания.
- При наличии хронических заболеваний необходимо их периодически пролечивать, особенно, это касается сердечных патологий, заболеваний сосудов.
- Если у родственников диагностировался инфаркт миокарда, то следует к своему здоровью относиться более серьезно, избегать тяжелого физического труда.
- Ежегодно необходимо устраивать себе полноценный отдых подальше от городской суеты, можно отправиться в горы или на морское побережье.
- Как можно меньше подвергать себя психоэмоциональным нагрузкам, научиться методикам расслабления.
- Регулярно проходить обследование и сдавать все необходимые анализы, чтобы своевременно обнаружить повышенный уровень сахара или холестерина в крови.
Если инфаркта избежать не удалось, то надо приложить все силы, чтобы не допустить повторного приступа. Для этого необходимо соблюдать все рекомендации доктора, принимать прописанные лекарственные средства и изменить свой образ жизни.
Не один десяток лет для профилактики тромбоза и ишемической болезни применяется аспирин (ацетилсалициловая кислота), однако длительный его прием может привести к проблемам со стороны желудочно-кишечного тракта, таким как изжога, гастрит, тошнота, боли в желудке и т.д.
Чтобы снизить риск подобных нежелательных последствий, необходимо принимать средства в специальной кишечнорастворимой оболочке. Например, можно воспользоваться препаратом "Тромбо АСС®"*, каждая таблетка которого покрыта кишечнорастворимой пленочной оболочкой, устойчивой к воздействию соляной кислоты желудка и растворяющейся лишь в кишечнике. Это позволяет избежать прямого контакта со слизистой оболочкой желудка и снизить риск развития изжоги, язвы, гастрита, кровотечения и т.д.
* Имеются противопоказания, перед применением необходимо проконсультироваться со специалистом.
fb.ru
Подозрение на инфаркт первая помощь
Всё об инфаркте миокарда
Каждый человек понимает, что инфаркт миокарда – самое тяжелое сердечное заболевание, приводящее к инвалидности или смерти больного. Но далеко не все имеют представление о причинах острого инфаркта миокарда, его точных симптомах и порядке развития. Стоит подробнее рассмотреть эти вопросы, чтобы не допустить столь серьезных проблем с сердцем.
Инфаркт миокарда – что за болезнь?
В такой науке, как кардиология, инфаркт миокарда признается неотложным состоянием, связанным с острым сбоем кровотока в сосудах сердца. Заболевание является одной из форм ИБС – ишемической болезни сердца, а такой диагноз имеет половина мужчин и треть женщин старшего возраста. Если стенокардические боли при ИБС – знакомый многим признак, справиться с которым можно при помощи таблеток, то при инфаркте без экстренной госпитализации дело может окончиться летальным исходом.
Так что такое инфаркт миокарда, когда он может случиться? Заболевание возникает при нарушении кровоснабжения сердечной мышцы, в участок которой перестает поступать кислород. Обратимым такой сбой является лишь в первые 10-15 минут, далее клетки миокарда отмирают – возникает собственно инфаркт. Риск гибели больного наиболее высок во время первых двух часов, когда некроз (отмирание) миокарда прогрессирует. Если человек вовремя поступает на лечение в отделение реанимации, за ним ведется интенсивное наблюдение и своевременное введение препаратов, физиотерапия, опасность смертельного исхода быстро снижается.
Как часто возникает инфаркт миокарда?
Актуальность проблемы, исходя из данных по статистике ИБС, очень велика. В последние годы острый инфаркт миокарда (ОИМ) случается даже на четвертом десятке жизни, преимущественно, у мужчин. Причина такова: у лиц сильного пола чаще возникает атеросклероз, причем в более молодом возрасте (женщин до менопаузы от патологии защищают гормоны). К возрасту 60 лет заболеваемость по инфарктам становится одинаковой вне зависимости от пола (примерно 3-6 случаев на 1 тыс. населения).
При обширной зоне некроза умирает большинство пациентов, половина – до приезда в больницу. 1/3 выживших больных гибнет от повторных инфарктов, которые случаются в период от нескольких дней до года, а также от осложнений заболевания. Средний показатель летальности составляет около 30-35%, из них 15% — внезапная сердечная смерть. Только проживание в некоторых странах (Япония, страны Средиземноморья) из-за особенностей питания гарантирует менее печальную статистику.
Причины инфаркта миокарда
Этиология инфаркта миокарда на 97% обусловлена наличием атеросклероза артерий. Закупорка сосудов вызывает прогрессирующую недостаточность кровоснабжения – со временем у человека развивается ИБС. Острая форма ИБС, когда миокард поражает инфаркт, возникает при резком нарушении кровотока по одной из веток сердечных (коронарных) артерий. Это имеет место при отрыве атеросклеротической бляшки и последующем ее перемещении в сердце.
Намного реже этиология и патогенез при инфаркте бывают связаны с другими сердечными патологиями. Они вызывают длительный спазм сосудов с развитием участка некроза. Такими причинами могут стать:
- Эндокардит
- Артериит
- Порок сердца
- Травма органа
Как развивается данное заболевание?
Патогенез инфаркта миокарда связан непосредственно с запущенными формами атеросклероза. При этой патологии на стенках больших сосудов появляются бляшки из холестерина и прочих липидов. Когда на бляшке откладывается кальций, она как бы закрепляется, и риск ее отрыва снижается. Жировые бляшки, не крепко держащиеся на стенках, могут оторваться в любой момент и превратиться в «путешествующий» эмбол.
Бляшка внутри коронарного сосуда может не оторваться, а повредиться, вызывая воспалительный процесс и травмирование стенки артерии. Место повреждения сосуда сразу запаивается кровяным сгустком – возникает тромб. Таким образом, закупорить сосуд при инфаркте миокарда может и тромб (закрывает просвет коронарного сосуда), и эмбол – оторвавшаяся из любого другого участка организма атеросклеротическая бляшка.
В дальнейшем при инфаркте протекает следующее:
- Сгусток крови или жировая бляшка закрывает сосуд
- В артерии полностью прекращается или частично нарушается кровоток
- Снабжение миокарда кислородом резко падает
- Начинается гибель клеток миокарда
Нередко патологию называют «ишемический инфаркт в сердце», ведь ишемия – это кислородное голодание тканей. Чем крупнее нефункционирующая ветвь артерии, тем обширнее будет зона инфаркта миокарда.
Факторы риска развития заболевания
Все о возможном инфаркте нужно знать каждому, но у некоторых людей риск развития патологии более высок. Так, целостность атеросклеротических бляшек чаще нарушается у тех, кто страдает гипертонией и аритмией. Такая болезнь, как инфаркт миокарда, может случаться на фоне сильного стресса, затяжных нервных потрясений, эмоциональных переживаний и депрессии (при наличии атеросклероза).
Считается, что инфаркт с большей вероятностью может произойти утром, когда отдых сменяется активностью. Излишние физические нагрузки также признаются фактором риска по развитию патологии. Многократно возрастает опасность инфаркта при наличии следующих факторов, особенно, двух и больше:
- Курение
- Повышенный холестерин в крови
- Пассивный образ жизни
- Сахарный диабет
- Ишемическая болезнь
- Неблагоприятная наследственность (инфаркты у родственников)
- Ожирение
- Неэффективное лечение болезней сердца, отказ от таблеток
- Ранее перенесенный инфаркт
- Нестабильная стенокардия
- Злоупотребление алкоголем
- Гормональные колебания
В медицине сложился своеобразный «стандарт» больного, поступающего на лечение со случившимся инфарктом миокарда – мужчина старше 55 лет, курящий, имеющий лишний вес, гипертонию и ряд хронических болезней сердца и сосудов. Но это определение, конечно, не исчерпывающее. Кстати, риск инфаркта сохраняется в течение 3 лет после отказа от курения, а самая опасная гипертония – та, что вызывает повышение давления сверх 150/90 мм.рт.ст.
Формы заболевания
Существует несколько классификаций при инфаркте миокарда. Проведение детальной диагностики и постановка точного диагноза очень важны для подбора схемы лечения (операция, физиотерапия, препараты) и определения прогноза. По величине пораженной зоны миокарда все инфаркты подразделяются на:
- Крупноочаговые. Некроз клеток распространяется на всю толщу миокарда.
- Мелкоочаговые. Некроз охватывает не весь слой сердечной мышцы.
У трети больных происходящий мелкоочаговый инфаркт трансформируется в крупноочаговый, лечение которого более сложное, а риск разрыва сердца, острой сердечной недостаточности намного выше. Есть еще одна классификация инфарктов по глубине некроза миокарда:
- Трансмуральный – охватывает миокард на всю глубину.
- Интрамуральный – поражает внутреннюю часть мышцы.
- Субэпикардиальный – развивается в том слое миокарда, что прилегает к наружному.
- Субэндокардиальный – распространяется на внутреннюю оболочку органа.
По времени появления заболевание бывает первичным, рецидивирующим (в течение 2 месяцев после первичного), повторным (через 2 месяца и позже от первичного). Инфаркт может быть неосложненным, осложненным. Комплекс симптомов, или синдромы инфаркта миокарда, тоже могут быть разными, поэтому классификация включает такие его формы:
- Типичная (с болевым синдромом обычной локализации)
- Атипичная (легочная, церебральная, абдоминальная, связанная с аритмией, безболевая, стертая)
По нахождению области некроза при инфаркте его дифференцируют на левожелудочковый, правожелудочковый, комбинированный.
Периоды инфаркта
Стандарт лечения инфаркта миокарда меняется не только от вида и тяжести болезни, но и от срока, в который больной поступил в отделение больницы. Выделяют 5 периодов, согласно которым развивается патология:
- Продромальный, или предынфарктное состояние. Длится от часа до недели и более, у некоторых больных отсутствует. Формируются мелкие очаги ишемии, которые позже преобразуются в зоны некроза.
- Острейший (20 минут – 2 часа). Кислородное голодание нарастает, появляются очаги некроза.
- Острый (2-10 суток). Зона некроза частично рассасывается, но могут присоединяться новые участки поражения миокарда.
- Подострый (4-8 недель). На месте некроза появляется рубец – участок грануляции.
- Постинфарктный (до полугода). Сердце «учится» работать в новых условиях, рубец уплотняется.
Симптомы инфаркта миокарда
Лишь у 40% больных патология развивается стремительно, без предварительных проявлений и тревожных признаков. У остальных пациентов подозрение на инфаркт возникает раньше – усиливаются и учащаются боли при стенокардии, они плохо купируются приемом Нитроглицерина. На данном этапе важно, чтобы сын, родственник доставил больного в кардиологический стационар. Проведенное медикаментозное или физиолечение поможет предотвратить приближающийся инфаркт.
Каковы симптомы инфаркта миокарда в острый период? Типичное течение патологии включает такой симптомокомплекс:
- Сильная боль в грудной клетке – пронзающая, режущая, колющая, распирающая, жгучая
- Иррадиация боли в шею, левое плечо, руку, ключицу, ухо, челюсть, между лопатками
- Страх смерти, паническое состояние
- Одышка, ощущение сдавливания груди
- Слабость, иногда – потеря сознания
- Бледность, холодный пот
- Посинение носогубного треугольника
- Повышение давления, затем – его падение
- Аритмия, тахикардия

Приступ боли от инфаркта тем сильнее, чем обширнее зона поражения. Длительность болевого синдрома различная, порой достигает нескольких суток. Основной стандарт отличия инфарктной боли от боли стенокардической – отсутствие эффекта от приема нитратов. Все указанные симптомы характерны для острейшего периода. В остром периоде боль стихает (иногда она сохраняется – если развиваются осложнения), но присоединяется лихорадка, сбои кровяного давления, признаки сердечной недостаточности. В подстром периоде все симптомы утихают, шумы в сердце не появляются, состояние стабилизируется.
Атипичный инфаркт – симптомы
Актуальной проблемой в последнее время являются атипично развивающиеся формы патологии, которые сложно диагностировать и вовремя назначать лечение. Они могут маскироваться под разнообразные заболевания, при этом более характерны для женщин, диабетиков и для людей старше 75 лет с запущенными формами атеросклероза. Нередко боль от инфаркта локализуется в эпигастрии, напоминая обострение гастрита. Живот при этом вздувается, болезненный при ощупывании, мышцы брюшины напряжены.
У некоторых людей инфаркт начинается с сухого кашля, заложенности в груди, одышки, что более характерно для хронических легочных патологий. Иногда боль при поражении сердца появляется не в груди, а в шейном отделе позвоночника, в пальцах левой руки. Инфаркт способен проявляться отеками, аритмией, головокружением при отсутствии типичной боли в сердце. Безболевой инфаркт может включать только легкий дискомфорт в груди и потливость и порой случайно выявляется по ЭКГ.
Возможные последствия патологии
Что ждет человека, если у него случился инфаркт миокарда – что это такое, и каковы последствия? Вероятность развития осложнений высока, если первая помощь, медикаментозное лечение, физиотерапия, операция или другие методики не были своевременными. Опасность болезни – в ее непредсказуемости, поэтому точный прогноз на выживание дать трудно. Чаще всего осложнения развиваются при:
- Большой площади и глубине поражения сердечной мышцы
- Локализации на передней стенке желудочков
- Слишком позднем восстановлении коронарного кровотока
После инфаркта часть миокарда преобразуется в соединительную ткань, поэтому сократительная способность органа падает, возникает сердечная недостаточность. В результате могут развиваться аритмии, некоторые из которых смертельно опасны и вызывают остановку сердца. Из-за роста потребности в кислороде при учете плохой работы сердца появляется артериальная гипертония.
У части больных после инфаркта возникает воспалительный процесс в сердечной сумке. Практически не имеют шансов на выживание без срочной операции больные с такими осложнениями, как аневризма сердца, разрыв перегородки между желудочками. Погибнуть человек может и от тромбоэмболии легочной артерии – она случается в 2% ситуаций после инфаркта. Самое раннее тяжелое осложнение – кардиогенный шок, он диагностируется при поражении более 50% миокарда. Инфаркт миокарда без осложнений имеет благоприятный прогноз, пациенты, по большей части, выздоравливают.
Правила оказания первой помощи при инфаркте миокарда
Что делать, если человеку стало плохо на улице, в магазине, или острый инфаркт миокарда случился дома? Это может произойти от испуга, перевозбуждения, при чрезмерных физических нагрузках, сильном эмоциональном напряжении. Человек услышал плохое известие, схватился за сердце и стал задыхаться, а рядом оказались только вы…
Известно, что в половине случаев больные умирают не во время сердечного приступа, а только потому, что им вовремя не помогли или оказали помощь неправильно. Но неотложная помощь при инфаркте миокарда не требует медицинского образования! Достаточно иметь самое общее понятие о том, что и как произошло в организме, и запомнить алгоритм первоочередных действий, чтобы помочь пострадавшему продержаться до приезда врачей.
Первые действия: иммобилизация и покой
При сердечном приступе нужно сразу же вызвать «скорую». Позвонив диспетчеру, скажите о том, что человеку стало плохо с сердцем и опишите симптомы, тогда на вызов приедет реаниматологическая или кардиологическая бригада. Врачей лучше встретить в оговоренном месте, и им не придется искать подъезд, ждать у домофона или выяснять, где именно на улице произошло несчастье. Пока врачи едут:
- Проверьте пульс у пострадавшего. Если инфаркт случился вне дома, попросите о помощи в ближайшей аптеке: фармацевт измерит больному давление и принесет нужные лекарства.
- Первое, что нужно сделать сразу после инфаркта – придать пострадавшему такое положение тела, чтобы ему стало легче, а его сердце напрягалось как можно меньше. Если не было возможности измерить давление, первая помощь при инфаркте миокарда будет зависеть от того, как выглядит больной:
- Человек побледнел, сердце бьется медленно и неровно. Уложите пострадавшего на твердую плоскую поверхность, а его голову слегка запрокиньте назад.
- Вероятно, у него снижено давление. Прилив крови к мозгу поможет предотвратить обморок.
- Ритм сердца не замедлен, а цвет лица нормальный. Больного лучше уложить на землю или на пол с приподнятой головой, подложив ему под шею (но не под голову!) жесткий валик из скрученной одежды.
- Иногда при инфаркте развивается сердечная астма: человек становится беспокойным, он часто дышит – до 40-50 дыхательных движений в минуту. Усадите его на твердый стул, лавочку, кровать (ближе к краю, ноги опущены).
Расстегните больному воротник рубашки. Если инфаркт случился в домашних условиях, откройте окна и двери, даже если вы сами не чувствуете духоты. Зимой достаточно открыть дверь и форточку.
Какие давать таблетки?
Больному с одышкой обязательно дают нитроглицерин. Ни в коем случае не давайте сразу же вторую таблетку, если ему не стало легче! При инфаркте нитроглицерин не снимает боль полностью, как при обычном сердечном приступе – стенокардии. Выпить вторую таблетку нитроглицерина можно только через через 10, а лучше 15 минут.
- Бледному человеку со слабым пульсом нитроглицерин принимать нельзя! Давление снизится, и ему станет хуже. Дайте ему разжевать таблетку аспирина в дозировке 325 мг.
- Уменьшить боль помогут анальгин или другой нестероидный противовоспалительный препарат.
- Первая помощь при инфаркте не включает в себя Валокордин! Он не помогает снять боль, хотя от него не будет вреда – он подействует как успокоительное. Но пустырник или валериановые капли лучше успокаивают сердце.
Если вы увидели, что произошла остановка сердца (человек без сознания, он не дышит, пульс не прощупывается), приступайте к следующим реанимационным мероприятиям. Даже те, кто никогда не делал этого раньше, могут оказать человеку помощь и вернуть его к жизни!
Реанимация при остановке сердца
Положите больного лицом вверх на пол или на землю. Нанесите ему короткий сильный удар кулаком в область грудины – он называется прекардиальным. Такой удар действует так же, как электрический разряд дефибриллятора, и в первые секунды после остановки может помочь «запустить» сердечную мышцу. Чем больше времени прошло с предполагаемого момента клинической смерти, тем труднее врачам заставить сердце биться.
Если попытка не удалась, неотложная помощь при инфаркте миокарда переходит на следующую ступень: непрямой массаж сердца и искусственное дыхание. Сначала проверьте проходимость дыхательных путей – не запал ли язык, нет ли рвотных масс, выдвиньте вперед нижнюю челюсть пострадавшего. После каждых 15 толчков в грудину над областью сердца делают два вдоха и два выдоха «рот в рот» или «рот в нос» и проверяют пульс. Голова пострадавшего немного запрокинута назад, процедуру проводят только на твердой поверхности. Продолжайте реанимацию, пока не появятся признаки жизни или пока вас не сменят приехавшие врачи
Ошибки, которые могут стоить жизни
В наше неспокойное время инфаркты случаются достаточно часто, и тема «доврачебная помощь при инфаркте миокарда» постоянно обсуждается в популярных медицинских передачах. Тем не менее, существует несколько советов, которые передаются из уст в уста – а следовать им не только бесполезно, но и смертельно опасно!
Один из них – при резкой боли в сердце положить грелку на грудь. Делать этого нельзя! Она не снимает боль, а иногда даже усиливает ее. К тому же, если человеку трудно дышать, теплая грелка в области сердца только ухудшает его самочувствие и состояние.
Еще одна ошибка – принять «что-нибудь от изжоги или боли в животе» вместо того, чтобы вызвать «скорую». Боль при инфаркте может напоминать изжогу (и больной принимает содовый раствор) или приступ язвы (и он пьет Альмагель). Сода и желудочные лекарства, ему, конечно, не навредят. Но и не помогут.
Поэтому, если изжога или «боль в желудке» не проходят от привычных средств, немедленно вызывайте врача! Возможно, это действительно язва. Но если вы неправы, то терять время опасно.
Причины и первая помощь от озноба при повышенном давлении
Гипертензия по праву признана бичом современности и может возникнуть у любого. Центральная нервная система тесно связана с сердечно-сосудистой, соответственно, обе они сильно влияют друг на друга. При гипертонии изменения артериального давления могут проявляться яркими симптомами, такими как тошнота, головокружение, возникновение дрожи. Характерным признаком сосудистой патологии становится озноб при высоком давлении.
При повышении АД последствия бывают опасны для всего организма. Особенно сильно гипертензия влияет на отделы головного мозга, которые отвечают за ощущение человеком холода. При этом больной начинает чувствовать дрожь в мышцах и, как следствие, в сосудах кровеносных возникает спазм.

Конечно, озноб появляется не только при высоком или пониженном давлении. У здорового человека может возникнуть дрожь при ощущении сильного холода, при высокой температуре тела или в стрессовой ситуации, когда центральная нервная система находится в чрезмерном напряжении и возбуждении.
Причины озноба
Высокое давление и озноб связаны очень тесно, но не стоит исключать и другие возможные причины, например, ощущение холода при низком давлении. Дрожь в теле возникает вследствие возбуждения центральной нервной системы, отдающей команды всему организму. Она всегда сопровождается общим недомоганием, сильной усталостью и сонливостью. Причины озноба могут быть и такими:
- вегетососудистая дистония;
- повышенные показатели артериального давления;
- стрессовое состояние;
- переутомление и сильная усталость;
- инфекционные заболевания;
- переохлаждение.
Первые четыре причины связаны между собой довольно тесно, ведь при них повышается артериальное давление даже без каких-либо сердечных заболеваний. Причины, увеличивающие АД – спазмы кровеносных сосудов, возникающие при возбуждении или напряжении центральной нервной системы.
Озноб может развиться и при нарушенном кровообращении, которое очень сильно влияет на теплообмен. На фоне недостаточного тока крови человек начинает ощущать холод, особенно в конечностях, ладони же, как и стопы, в таком случае согреть невозможно.
Если человек подвержен скачкам артериального давления и показания, которые выдает тонометр, ниже или же выше нормы, возникновение дрожи может быть симптомом возможного гипертонического криза. Если при гипертензии медицинская помощь оказана правильно, происходит снижение АД, и пациент отмечает исчезновение озноба.

При регулярном появлении дрожи у человека следует обратиться за консультацией к доктору: терапевту или кардиологу. Озноб — это явный признак каких-либо проблем у пациента. Когда он появляется, вероятно развитие скрытого, не диагностированного ранее, гипертензивного синдрома. В таком случае внезапный криз может вызвать инфаркт или инсульт, так как оказание первой помощи вряд ли будет правильным.
Чтобы исключить сосудистую патологию, нужно обратиться к эндокринологу или невропатологу — эти специалисты помогут обнаружить частые причины повторяющегося озноба, если он не связан с болезнями кровообращения. Важно помнить: скрытые нарушения всегда намного опаснее тех заболеваний, которые уже известны и лечатся.
Первая помощь
Дрожь никогда не возникает просто так, она всегда имеет причины. Как и при любом заболевании, у озноба существует свой принцип оказания неотложной помощи, поэтому важно знать, что делать. В первую очередь, следует успокоиться и принять удобное положение, желательно горизонтальное. Очень важно восстановить нормальный тепловой режим — нужно согреться.
При ознобе рекомендуется лечь под теплое одеяло и выпить кружку не очень горячего чая, заваренного на основе успокаивающих трав: мелиссы, мяты, пустырника.
Эффективной может стать дыхательная гимнастика — размеренное и глубокое дыхание успокаивает больного. Следует исключить все активные действия, повышающие давление.
В случае же, когда такие меры не помогают и озноб не прекращается, а даже усиливается, нужно принять лекарства. Препарат можно выбрать из списка:
- экстракт валерианы в таблетках;
- корвалтаб или корвалмент;
- гидазепам.
В первую очередь, следует принять валериану. Разрешается выпить даже 2-3 таблетки одновременно. Если же озноб не проходит, далее рекомендуют принимать таблетку корвалтаба. Благодаря особой комбинации средств в составе препарат успокаивает нервную систему и снимает спазмы. Как следствие, происходит расширение сосудов и снижение артериального давления.
После применения корвалтаба озноб должен утихнуть в течение трех минут. Если дрожь продолжается, можно повторно выпить лекарство уже через полчаса после первого приема. Эффективен при ознобе и гидазепам, но этот препарат отпускается только по рецепту, выданному доктором.
Любое применение лекарственных средств нужно согласовать с лечащим врачом в соответствии с индивидуальными особенностями пациента. Лечение даже самыми безобидными препаратами имеет свои побочные действия и противопоказания, поэтому следует обратиться к специалисту за консультацией. При необходимости доктор порекомендует дополнительные обследования и назначит оптимальную терапию.
Заключение
Озноб при повышенном давлении возникает вследствие спазма кровеносных сосудов и напряжения центральной нервной системы. При первом появлении этого симптома нужно оказать пациенту необходимую помощь, направленную на стабилизацию самочувствия.
Регулярное возникновение дрожи может означать только одно – существуют серьезные причины этого состояния.
Следует сосредоточить на этом внимание и обратиться за консультацией к соответствующему специалисту, способному провести диагностику и определить точную причину частого озноба. Самолечение в этом случае может привести к фатальным последствиям вплоть до летального исхода на фоне инсульта или инфаркта, которые могут развиваться при не диагностированном ранее повышении артериального давления.
eda.pogipertonii.ru
Подозрение на инфаркт
Возможно, прозвучит несколько сумбурно. Брата жены сегодня отвезли в реанимацию с подозрением на инфаркт. Терпел с понедельника. Лежит в кардиореанимации 81 больницы в Москве. Жена в интернете стала искать отзывы об этой больнице - отзывы вроде не очень хорошие.Кто в курсе по этой больнице - как там? И вообще, как понять, хорошая реанимация или нет? И если нет, но отвезли в эту - реально как-нибудь перевести больного в хорошую? И какие хорошие? И вообще, что можете посоветовать в такой ситуации?Возможно, глупости спрашиваю, но сами понимаете. Больному 48 лет, раньше проблем с сердцем вроде не было, имеет излишний вес, сейчас под капельницей, завтра (или уже ночью?) будут делать какую-то процедуру, смотреть повреждения сердца, как мы поняли.
goga312 11-10-2013 23:02Перевод из реанимации человека в тяжелом состоянии не желателен, риск осложнений при транспортировке выше чем при нахождении да же в не слишком хорошем ОРИТ. Как минимум нужно дождаться стабилизации состояния, прежде чем думать о переводе.
Александер.Ф 11-10-2013 23:16quote:с подозрением на инфарктПодозрение? Или есть или нет - решается в течение часа. Анализ:Тропанин показывает + динамика ЭКГ quote:нужно дождаться стабилизации состояния, Очевидно готовятся к коронарной ангиографии, а там или ангиопластия если есть показания.Страшила Мудрый 2 12-10-2013 09:50quote:Originally posted by Александер.Ф:Очевидно готовятся к коронарной ангиографии, а там или ангиопластия если есть показания.Да, вроде так это называется.
Страшила Мудрый 2 12-10-2013 17:34Вроде бы инфаркт не подтвердился, определили предынфарктное состояние. Ночью сделали мини-операцию (я так понимаю, вводили в вену нечто вроде зонда). Кто может сказать - это нормально?
Gladiator 12-10-2013 18:23quote:Originally posted by Страшила Мудрый 2:Кто может сказать - это нормально?Абсолютно нормально.Александер.Ф 12-10-2013 18:24Не в вену,а в артерию, по ним проходят в коронарные артерии и расширяют суженое место. Ставят стент (распорку, чтобы не было сужения)
quote:Кто может сказать - это нормально? Так принято. В дальнейшем зависит от того, какой стент.Страшила Мудрый 2 12-10-2013 19:34Спасибо огромное всем ответившим.А дальше что, когда выпишут, какое лечение? Тут родственники уже кардиолога нашли. Или профилактика, физкультура?
Александер.Ф 12-10-2013 19:46quote:когда выпишут, какое лечение?Общее: Нормализация веса, холестерола, сахара (если есть). Специальное: связано с типом стента вставленного. Обычно дают Плавикс. Срок зависит от типа стента. Могут дать аспирин.Могут освободить от уплаты подоходного налога до полгода.Страшила Мудрый 2 12-10-2013 21:23quote:Originally posted by Александер.Ф:Общее: Нормализация веса, холестерола, сахара (если есть).У него сахарный диабет.Состояние по прежнему стабильно тяжёлое - это нормально?
Александер.Ф 12-10-2013 21:43quote:Состояние по прежнему стабильно тяжёлое - это нормально?Наименование состояния - дело чисто субъективное, зависит от традиций лечебного учреждения. Тем более в кардиологии. Например: человек ест, гуляет и пр. Но как сказать, что состояние удовлетворительное, если у него такой диагноз. Тут диагноз будет определять, а в России (для перестраховки) принято писать более тяжёлую степень. В принципе, если захватили вовремя, некроз не развился, то особых причин для беспокойства нет. Хотя после чрезкожной коронарной интервенции (так это сейчас называют) первые дни опасаются смещения стента, пока он не "врос" в сосуд. А степень тяжести опеделяет сердечная недостаточность, но это при развившемся инфаркте. Диабет - это нехорошо, придётся пристально следить за сахаром. При диабете может быть "немая" ишемия. То есть инфаркт без болей. Значит и тут чаще наблюдение с кардиограммой, эхокардиограммой и другими вспомогательными методами.Страшила Мудрый 2 13-10-2013 14:27Перевели в общую палату. Только что общался с его сестрой (не знаю, как она там называется для меня, не разбираюсь во всех этих степенях родства) - сказала, что точный диагноз пока не определили, на мой вопрос "как так?" ничего толком ответить не смогла.
AlexandrDok 13-10-2013 14:46Пардон, что влез в разговор, но диабет - не очень хороший фон(точнее замечательный!) для всех болячек и осложнений. Высокий сахар "съест" сосуды и сердца, и почек, и глаз, и ног.С моей точки зрения не нормализовать сахара и вольничать с диетой - что-то вроде сознательного суицида, только отсроченного - человек сам себе "злобный буратино". Консультации и рекомендации кардиолога сейчас и ближайшие недели/месяцы важны , а в последующем главным будет таки эндокринолог.Диагноз неизбежно уточтяется походу обследования и болезни - это нормально.Полная определённость бывает только у хронических заболеваний - и то непостоянно.
Александер.Ф 13-10-2013 18:39quote:(не знаю, как она там называется для меня, не разбираюсь во всех этих степенях родстваТо есть у больного кроме Вашей жены есть ещё сестра? Брат жены - шурин, его сестра - золовка?http://ru.wikipedia.org/wiki/%...%82%D0%B2%D0%BEНо не суть. У нас тут испорченый телефон получается. Надо выяснить:1.Сделана ли коронарная ангиография (судя по всему сделана).1.1. Выявлены ли сужения (более 75%) коронарных артерий?1.1.1 Если Да, то делали ли ангиопластию или по простому - "балон" Чтобы расширить сужения?1.1.2 Если да, то поставили ли стент (распорку) и какой. (тут я затрудняюсь, не знаю русской терминологии) Есть Бар-металик и Выделяющий лекарства стенты.1.1.2 Если не выявлены сужения, то снят ли диагноз коронарной болезни.1.1.3 Если не сердце, то что это может быть1.2.1 Опасное1.2.4 или не опасное, но доставляющее неприятности.2. Сакраментальный вопрос"Что делать"?quote:Диагноз неизбежно уточтяется походу обследования и болезни - это нормально.Только в случае отрицательной ангиографии, когда сердечный диагноз не подтвердился. И это было бы хорошо, но надо выявить причину (другую).dimon8-5 13-10-2013 19:12бла-бла.. и никакой информациирезультаты в студию... всё иное-"аборт по телефону"
guns.allzip.org
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа