Верхнечелюстной синусит или гайморит. После лечения зуба гайморит
Верхнечелюстной синусит
Верхнечелюстной синусит или гайморит - это воспаление верхнечелюстной пазухи (гайморовой пазухи). Этим заболеванием занимаются как ЛОР-врачи, так и хирурги-стоматологи. В стоматологической практике, как правило, имеют дело с одонтогенным гайморитом (см. ниже).
Этиология: инфекция, распространившаяся со стороны ротовой полости или носового хода.
Патогенез. По происхождению различают две формы гайморита: риногенный (когда воспаление переходит со стороны носовой полости) и одонтогенный (когда источником инфекции является больной зуб). Очень важно определить причину гайморита, так как подход к лечению этих двух форм различен ввиду совершенно разных возбудителей.
Риногенный гайморит вызывается инфекцией, сходной с той, что является причиной простудных заболеваний.
Одонтогенный гайморит вызывают микроорганизмы, обитающие в полости рта - в зубном налете, в кариозных зубах верхней челюсти и в очагах хронической инфекции.
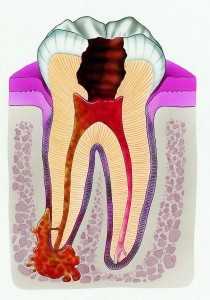
Причинными зубами являются только зубы верхней челюсти. Как правило, это вторые премоляры (малые коренные) и первые моляры (большие коренные), так называемая "группа риска". Несколько реже - вторые и третьи моляры, а также первые премоляры, очень редко - клыки. Практически никогда не возникает воспаление от резцов, так как их корни отстоят достаточно далеко от пазухи. Стоит отметить, что в силу особенностей анатомии нижней стенки пазухи костная перегородка между корнями зубов и пазухой может быть очень тонкой или просто отсутствовать. Это значительно облегчает проникновение инфекции. Верхнечелюстной синусит возникает, как правило, по причине обострения заболеваний вышеперечисленных зубов. Это может быть пульпит, периодонтит, околокорневая киста.
Достаточно часто гайморит возникает по причине образования сообщения (перфорации, соустья, свища) верхнечелюстной пазухи с ротовой полостью. Это могло произойти по нескольким причинам: некачественное лечение корневых каналов, во время которого произошло проникновение инструмента в пазуху или в нее был выведен излишек пломбировочного материала; травматичное удаление зуба, когда была разрушена костная пластинка между корнем зуба и пазухой; при неправильно проведенной операции имплантации зуба или синус-лифтинге на верхней челюсти. Иногда во время удаления зуба происходит проталкивание зуба или его фрагмента (корня) в пазуху.
Также различают острый и хронический верхнечелюстной синусит. Острый возникает сразу после проникновения инфекции со стороны полости и долго не может разрешиться, так как в пазухе скапливается большое количество гнойного отделяемого. Хронический синусит развивается, как правило, после острого и характеризуется образованием полипов (разрастаний) в пазухе или, наоборот, истончением ее стенок - в зависимости от особенностей организма.
Клиническая картина. Острый гайморит начинается, как правило, с появления ноющих болей в подглазничной области на одной стороне лица. Также появляется заложенность одной половины носа, из которой отмечается гнойное отделяемое с неприятным запахом; появляются боли в области половины зубов на верхней челюсти. Это отличает одонтогенный гайморит от риногенного, заложены обе половины носа, имеются боли в обеих подглазничных областях. Риногенному, как правило, предшествует простуда; одонтогенному - боли в области зуба на верхней челюсти, лечение или удаление одного из них. Появляются головные боли, тяжесть в голове, причем эти признаки усиливаются при наклоне головы.
Если лечения не было или больной занимался самолечением (без назначения врача использовал средства от заложенности носа, обезболивающие, противопростудные средства), острый гайморит переходит в хронический. При хроническом гайморите картина несколько схожая, но отличается меньшей выраженностью симптомов. Периодически беспокоит заложенность половины носа, из нее отмечается скудное выделяемое белесоватого цвета с неприятным запахом. Стоит отметить, что из пазухи процесс может перейти и на носовую полость. В таком случае носовой ход полностью или частично перекрывается полипозными разрастаниями (полипами) и лечение возможно только хирургическое. Помимо описанных симптомов могут наблюдаться неспецифические (возникающие в связи с близостью околоносовых пазух к головному мозгу) - слабость, быстрая утомляемость, вялость, снижение работоспособности.
Для установления диагноза применяется рентгенологическая диагностика. Ранее широко применялись рентгеновские снимки в прямой и полуаксиальной проекции. Сейчас наиболее современные методы - это компьютерная томография и магнитно-резонансное исследование. Они позволяют не только получить четкую картину состояния пазухи, но и локализовать область поражения, что невозможно сделать на обычном рентгеновском снимке.
Лечение заключается не только в купировании воспаления в пазухе, но и в ликвидации (санации) очага инфекции, послужившего причиной синусита. В отличие от риногенного, в случае одонтогенного верхнечелюстного синусита одного консервативного (медикаментозного) лечения недостаточно, необходимо выявить и устранить источник заболевания - вылечить или удалить причинный зуб, закрыть существующий свищ или перфорацию, удалить инородные тела из пазухи, обеспечить адекватный отток выделяемого.
Ранее широко применялась операция радикальной гайморотомии, когда в передней стенке создавали отверстие, через которое санировали пазуху. Операция достаточно травматична и далеко не всегда обеспечивала хороший результат.
В настоящее время самой современной методикой лечения гайморитов, в том числе одонтогенных, является эндоскопия. Особенность этого лечения в том, что обычно не приходится производить дополнительных отверстий или разрезов - в пазуху проникают с помощью гибкого или твердого инструмента с видеокамерой, через естественное соустье или через существующие перфорации или свищи. В некоторых случаях производят только одно отверстие, его диаметр составляет 0,5-1 см. Тонкими инструментами удаляют полипозные разрастания и инородные тела, расширяют естественные сообщения для лучшего оттока секрета, забирают материал для исследования. Эндоскопия позволяет также удалить из пазухи пломбировочный материал, попавший туда в процессе некачественного эндодонтического лечения (лечения корневых каналов). Операция проводится, как правило, под общим обезболиванием.
Если причиной гайморита было созданное отверстие или сообщение, его закрывают с помощью биоматериала или путем перемещения небольших лоскутов с других отделов полости рта. При этом добиваются полной герметичности.
Прогноз благоприятный при своевременном обращении и обследовании, причем не только ЛОР-врачом, но и обязательно врачом-стоматологом. Больные с проявлениями гайморита зачастую обращаются в первую очередь к ЛОР-врачу, и там далеко не всегда выявляют очаг инфекции, локализующийся в ротовой полости. Назначают медикаментозное лечение, снимают симптомы, но при этом воспаление не купируется полностью, а "приостанавливается" и грозит в будущем грозными осложнениями. Только тщательное обследование как со стороны полости носа, так и со стороны рта и зубов, может помочь выявить причины заболевания и назначить соответствующее лечение.
Неправильное лечение может привести к прогрессированию заболевания и возникновению опасных осложнений, таких как распространение гнойного процесса по венозным сплетениям в синусы мозговой оболочки с развитием менингита и энцефалита; озлокачествление полипов и возникновение раковых опухолей.
Профилактика заключается в соблюдении гигиены полости рта, регулярном посещении стоматолога и выявлении пораженных кариесом зубов.
Читайте также: имплантация зубов: ДО и ПОСЛЕ, минусы имплантации зубов, имплантация зубов: больно ли?.
www.lafater.ru
Гайморит после лечения зуба - Отоларингология
Одонтогенный гайморит — это форма воспаления пазухи верхней челюсти, которая не имеет отношения к ОРВИ или простуде.
Может появиться такой гайморит после лечения зуба, заболевания коренных зубов верхней челюсти, удаления зуба и другого.
Корни верхних зубов могут близко подходить к пазухе, и если проводится лечение корня, пломбировочный материал может занестись в гайморову пазуху. Организм расценивает такую пломбу как инородное тело и начинает реагировать появлением боли и насморка.
Если после визита к стоматологу появился дискомфорт в виде насморка и неприятных ощущений, стоит обратиться за помощью к специалистам, чтобы предотвратить дальнейшее развитие инфекции.
Иногда зубной корень прокрадывается в гайморовую пазуху. До тех пор, пока зуб здоров никаких проблем не возникает, но как только его удаляют, сразу образуется свищ и начинается воспаление гайморовой пазухи. Тогда главное вовремя обратиться за квалифицированной помощью. В таком случае уменьшается вероятность осложнений.
Симптоматика, которая зачастую возникает:
- — нарушение сна;
- — общая слабость;
- — озноб;
- — снижение обоняния;
- — высокая температура;
- — головная боль;
- — заложенность носа.
Если заболевание приняло гнойную форму, вышеперечисленная симптоматика становится более выраженной. К тому же, появляются дополнительные признаки — острая боль. Если гайморит перфоративный, начинает беспокоить проникновение в носовую полость жидкой пищи.
Первый правильный шаг — диагностика заболевания, которая включает два этапа:
- — исследование больного зуба;
- — осмотр гайморовых пазух.
К сожалению, в плане лечения помочь народными средствами здесь нельзя. Во-первых необходимо уничтожить источник инфицирования. Далее проводится санация ротовой полости. Удаляется гной из пазухи (процедура осуществляется под местным обезболивание). После пациента отпускают домой, но в течение нескольких дней после процедуры необходимо принимать сосудосуживающие лекарственные средства. Возможно назначение обезболивающих препаратов, антибиотика и физиотерапевтических процедур.
Полезно:
surgeryzone.net
Можно ли лечить зубы при гайморите
Гайморит бывает разный: причины, лечение, рекомендации
 Одонтогенный гайморит – заболевание, вызывающее воспаление верхнечелюстной пазухи вследствие инфицирования верхних коренных зубов. В результате заражение распространяется и на стенки гайморовой пазухи. Данный недуг опасен тем, что может вызывать ряд осложнений, связанных с отеком, флегмоной – гнойным воспалением глазницы и нарушением мозгового кровообращения. Поэтому очень важно вовремя диагностировать заболевание и назначить соответствующее лечение.
Одонтогенный гайморит – заболевание, вызывающее воспаление верхнечелюстной пазухи вследствие инфицирования верхних коренных зубов. В результате заражение распространяется и на стенки гайморовой пазухи. Данный недуг опасен тем, что может вызывать ряд осложнений, связанных с отеком, флегмоной – гнойным воспалением глазницы и нарушением мозгового кровообращения. Поэтому очень важно вовремя диагностировать заболевание и назначить соответствующее лечение. Гайморовы пазухи – эти полости около носа, соединяемые с носовыми проходами. Они обладают достаточно большим собственным объемом, но, несмотря на это, их выводные отверстия – соустья, очень узки. Однако именно эти проходы и соединяют пазухи с носом. С внутренней стороны гайморова полость выслана слоем слизи, который призван уничтожать микробы и поглощать твердые частицы. В результате отработанное содержимое выводится через устье в нос, но если больной страдает гайморитом, неизменно вызывающем отек, происходит сильное сужение отверстия, препятствующее отхождению слизи.
Эти изменения затрагивают и процесс поступления кислорода к верхнечелюстным пазухам. Они начинают испытывать его недостаток, что провоцирует сбой в работе слизистой оболочки. Отек растет, к нему присоединяется боль, слизь застаивается, вызывая воспаление в пазухе и размножение болезнетворных микроорганизмов. В отличие от классического гайморита, который вызывает воспаление левой и правой гайморовых пазух, одонтогенный гайморитпроявляет себя только с одной стороны – в месте, где локализуется больной зуб.
Типы и причины заболевания
Одонтогенный гайморит имеет две стадии своего развития: серозную и гнойную. Острое воспаление начинается с серозной формы заражения слизистой оболочки, при этом ткани отекают, кровеносные сосуды расширяются, а клетки наполняются жидкостью. Если проигнорировать этот процесс, набухшая слизистая оболочка перекроет пространство соустья, остановив отток накопившейся жидкости, в результате начнет развиваться гнойный гайморит. На этой стадии у больного начинает неприятно пахнуть изо рта, возникают слабость и быстрая утомляемость. Дышать носом становится невозможно, воспаление сопровождается жаром.Надо сказать, что обе стадии могут протекать как в острой, так и в хронической форме, причем хронический гайморит в любой момент может стать острым из-за попадания болезнетворных бактерий и снижения иммунной защиты.
Чаще всего заболевание возникает из-за недобросовестного ухода за полостью рта и несвоевременного лечения больных зубов. Наибольшую опасность представляет запущенный кариес, который заканчивается некрозом – омертвлением зубного нерва. В результате воспаляются околокорневые ткани с дальнейшим вовлечением в процесс гайморовой пазухи. Иногда заболевание может спровоцировать и сам врач-стоматолог, случайно заложив пломбировочный материал в гайморову пазуху. Нередки случаи, когда корень зуба проникал в гайморову пазуху. В результате его удаления после хирургической операции образовывался свищ, который и становился «дорогой», по которой инфекция по ротовой полости поднималась в гайморову пазуху.
Симптомы заболевания
 Одонтогенный гайморитсопровождается общей слабостью, снижением обоняния, заложенностью носа, головной болью, болью в районе расположения гайморовых пазух, ознобом, повышенной температурой тела и бессонницей. Если заболевание переходит во вторую – гнойную стадию своего развития, то все вышеперечисленные симптомы усугубляются, кроме того, возникает острая боль при пальпации воспаленной стороны лица и постукивании молоточком по зубам, корни которых находятся в месте пораженной пазухи.
Одонтогенный гайморитсопровождается общей слабостью, снижением обоняния, заложенностью носа, головной болью, болью в районе расположения гайморовых пазух, ознобом, повышенной температурой тела и бессонницей. Если заболевание переходит во вторую – гнойную стадию своего развития, то все вышеперечисленные симптомы усугубляются, кроме того, возникает острая боль при пальпации воспаленной стороны лица и постукивании молоточком по зубам, корни которых находятся в месте пораженной пазухи. Диагностика заболевания
 Диагностические мероприятия одонтогенного гайморита проходят в два этапа. На первом врач осматривает больной зуб и определяет его состояние, а на втором осматривает гайморовы пазухи. Для определения состояния как зуба, так и пазухи, может использоваться рентгенологический метод. Если полную информацию о характере воспаления получить не удалось, может быть назначена компьютерная томография, которая поможет понять, есть ли в гайморовой пазухе посторонние предметы. Однако все эти исследования не позволяют составить полную картину произошедших изменений, наиболее полным и точным методом диагностики является эндоскопия.
Диагностические мероприятия одонтогенного гайморита проходят в два этапа. На первом врач осматривает больной зуб и определяет его состояние, а на втором осматривает гайморовы пазухи. Для определения состояния как зуба, так и пазухи, может использоваться рентгенологический метод. Если полную информацию о характере воспаления получить не удалось, может быть назначена компьютерная томография, которая поможет понять, есть ли в гайморовой пазухе посторонние предметы. Однако все эти исследования не позволяют составить полную картину произошедших изменений, наиболее полным и точным методом диагностики является эндоскопия. Лечение заболевания
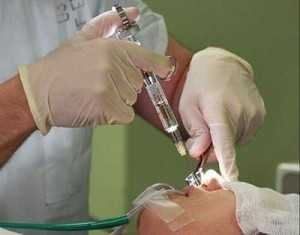 Лечение одонтогенного гайморитадолжно проходить под контролем врача, лечиться на дому народными методами нельзя, это может привести к самым непредсказуемым и страшным последствиям. Первые меры, которые проводит специалист, связаны с уничтожением источника инфицирования – пломбировочного материала и других инородных тел и санацией ротовой полости. Удаление из пазухи гнойного содержимого осуществляется уже на стадии эндоскопической диагностики. Процедура проводится с применением местных обезболивающих препаратов и успокоительных средств. В тяжелых случаях может быть принято решение о применении общей анестезии. Тогда больного госпитализируют в стационар на одни сутки, где он будет находиться под наблюдением врачей.
Лечение одонтогенного гайморитадолжно проходить под контролем врача, лечиться на дому народными методами нельзя, это может привести к самым непредсказуемым и страшным последствиям. Первые меры, которые проводит специалист, связаны с уничтожением источника инфицирования – пломбировочного материала и других инородных тел и санацией ротовой полости. Удаление из пазухи гнойного содержимого осуществляется уже на стадии эндоскопической диагностики. Процедура проводится с применением местных обезболивающих препаратов и успокоительных средств. В тяжелых случаях может быть принято решение о применении общей анестезии. Тогда больного госпитализируют в стационар на одни сутки, где он будет находиться под наблюдением врачей. Как только минует опасность дальнейшего инфицирования, больному назначают прием сосудосуживающих и других лекарственных средств, помогающих восстановить слизистую оболочку и вернуть ей здоровое состояние. Помимо этого, могут быть рекомендованы физиотерапевтические процедуры, обезболивающие препараты и лекарственные средства, предназначенные для промывания носа. Если заболевание протекает с осложнениями, в частности, с гнойными выделениями, врач может назначить антибактериальные препараты. Лечение одонтогенного гайморита антибиотикамипроводится с применением следующих лекарственных средств:
 антибиотиков пенициллинового ряда – Агментина, Амоксициллина и других;
антибиотиков пенициллинового ряда – Агментина, Амоксициллина и других;- антибиотиков цефалоспоринового ряда – Цифтибутена, Цифепима, Цифдиторена и других;
- антибиотиков из группы макролидов – Азитромицина, Тетрациклина и других;
- антибиотиков группы фторхинолов – Ципролета, Ципрофлоксацина и других.
При одонтогенном гайморите можно применять антибиотик и местно. Хорошо зарекомендовали себя такие препараты, как Биопарокс и Зофра.
Хронический одонтогенный гайморит лечится обычными методами, но иногда не обходится без хирургического вмешательства. Обычные методы включают удаление «причинного» зуба, пункцию пазухи и введение дренажной трубочки, которая в течение 14 дней будет служить для подачи растворов антибиотиков, ферментов и асептических лекарственных средств. Если консервативное лечение оказывается неэффективным, прибегают к хирургическому вмешательству, которое заключается в отсечении патологических тканей из пазухи и расширении таким образом соустья. Через 5-6 дней после операции приступают к промыванию физическими и лекарственными растворами.
Профилактика заболевания
 Для того чтобы свести к минимуму риск развития одонтогенного гайморита, необходимо с периодичностью раз в 6 месяцев посещать врача-стоматолога и лечить зубы при первых признаках кариеса. Гигиена полости рта имеет очень важное значение, в идеале чистить зубы нужно три раза в день, если такой возможности нет, то хотя бы два раза – утром и вечером. В период эпидемий вирусных инфекций принимать средства для повышения иммунитета и каждые 2-3 года делать панорамный снимок челюсти, который поможет врачу оценить состояние и особенности расположения зубов. Это поможет повысить шансы человека никогда не столкнуться с одонтогенным гайморитом.
Для того чтобы свести к минимуму риск развития одонтогенного гайморита, необходимо с периодичностью раз в 6 месяцев посещать врача-стоматолога и лечить зубы при первых признаках кариеса. Гигиена полости рта имеет очень важное значение, в идеале чистить зубы нужно три раза в день, если такой возможности нет, то хотя бы два раза – утром и вечером. В период эпидемий вирусных инфекций принимать средства для повышения иммунитета и каждые 2-3 года делать панорамный снимок челюсти, который поможет врачу оценить состояние и особенности расположения зубов. Это поможет повысить шансы человека никогда не столкнуться с одонтогенным гайморитом.
NasmorkuNet.ru
Помогите! у меня гайморит. чем можно лечить дома? нужны ли антибиотики?
Ответы:
Просто ЛАНА
Я с помощью врачей лечилась два месяца от гайморита (а у Вас именно он) -результат: огромная потеря денег. Села за копм и нашла хорош. статью Лора по лечению гайморита. Проколы-это каменный век. Гнойный синусит (гайморит) без антибиотиков никак не вылечить. Как я вылечила себя (терпение и рвение) : Зитролид (в капсулах, в упакрвке 3 капсулы, по одной в день). Одновременно пила Бифиформ, чтобы кишечник не загубить. Арбидол пила для иммунитета. Витамины. Но здесь немаловажно промывание частое носа. Купила Долфин и промывала раствором фурацилина (на стакан 3-4 таб. и прокипятить 5 мин., остудить и промывать). 1.закапать сосудосуживающими каплями (самый лучший это Ринофлуимуицил), 10 мин. ждём 2. Промываем нос (между промывкой фурацилином, можно отваром шалфея, Малавитом промывать) 3.Капаем капли лечебного характера (неделю капала масло Хлорофилипта-вытягивает всю гадость и дезинфицирует, борется со стафилоккоком .А на второй неделе капала Полидекса с фенилэфрином по инструкции) . После Зитролида сделала перерыв в неделю и пила Макропен в таблетках. Пить жидкости побольше. От аллергии можно попить Лорагексал или Цетиризингексал. И неправда, что когда пьёшь пробиотики нельзя антибиотик принимать. Удачи!
Марго
ой, пару лет назад у меня был гайморит, но я сразу обратилась к врачу, походила недельку на кукушку, покапала пинасол, все прошло, не тяните, удачи!
Ирина Билецкая
Я вылечила гайморит соком свеклы. По 2 капли закапать. Перед эти сделать разогревающий компресс, например, сварить яйцо и насколько можно терпеть горячее катать его над бровями и между бровями. Желаю выздоровления!
Мария Трушина
Гайморит вещь серьезная. Антибиотики вообще то обязательны. В данном случае выписывают амоксиклав по 1 таб. 3 раза в день. В Вашем случае купите прибор для промывания носа Дольфин, там же есть в комплекте порошки для промывания. Можно думаю растворить антибиотик в воде и с помощью этого прибора промывать пазухи антибиотиком. Только ничего не грейте. Одни капли Вам не помогут. Промывайте обязательно.
мамусик
1)В начале заболевания, когда уже ощутимы головные боли, следует прибегнуть к голоданию. Уже после 1-го дня голодания больной почувствует облегчение, после 3 дней полоного голодания может на ступить выздоровление. 2)Необходимо каждый час, осторожно (чтобы жидкость не попала в слуховой проход) , промывать мочой или теплой водой с добавлением соли и йодной настойки (10 капель йода на стакан воды) . 3)2-3раза в день прикладывать к обеим сторонам носа сваренные в крутую горячие яйца и держать до полного остывания (не надо варить каждый раз новые яйца, достаточно их подогреть) . 4)Приготовить и использовать согревающую мазь (для компрессов и смазывания слизистой оболочки носа) . Для этого довести до кипения смесь из 200гр. растертой еловой живицы, размельчённой луковицы, 15гр. медного купороса и 50гр. растительного масла, тщательно перемешать. Смесь готова.
Катя
Знаете, у меня хронический гайморит уже 8 лет, никакие народные средства за это время мне не помогли, антибиотики тоже не выход, постоянно их пить не будешь. Ринофлуимуцил очень выручал меня при сильных обострениях, но не пользуйтесь им долго, перестает помогать. Купите в аптеке ампулы ДИОКСИДИНА, им обычно промывают гнойные раны и все такое, и капайте в нос так, чтобы гной вымывался, мне всегда помогает. УДАЧИ )))
Можно ли делать операцию на деноиды при гайморите?
Ответы:
Мирохаосный
Лучше такую операцию не делать вообще. Аденоиды - это такая же часть организма как и зубы. Они всегда есть, были и опять появятся после операции при очередных соплях (простуде) . А гайморит лечи так : большую горсть соли раскали на сковородке, высыпи в тканевый мешочек и прикладывай к носу и носовым пазухам возле носа. Если сильно горячее, то подложи полотенце.
Valentina
Вообще то нет. Гайморит - это воспалительный процесс, анализы будут плохими и никто вас на операцию не возьмет
umm Myhammad Adil Dzannat
лучше съездить к морю, йодированный воздух лучшее лекарство и более щадящее
Наталия Хомутова
А лучше всего проконсультироваться с лечащим врачем. А то вам сейчас тут насоветуют.
света зев.
у нас были аденоиды 3 ст. + гайморит. за 10 дней в срочном порядке подлечили гайморит и удалили аденоиды. через полгода они выросли снова. операцию делали в 5 лет. так что решайте сами.
зульфия хусаинова
А мы ездили с 8-летним ребёнком в Геленджик, в санаторий "Дружба"-там есть прекрасная завотделением Екатерина (Николаевна) кажется, она нас лечила. Аденоиды кончились, хотя в 5 лет делали операцию и они снова появились. Лучше ехать на море.
Похожие статьи:
0p3.ru
Лечение одонтогенного гайморита и верхнечелюстного синусита
Одонтогенный гайморит – это одна из самых нетипичных форм верхнечелюстного синусита. Ее особенностью является то, что она не имеет отношения к респираторному и вообще простудному пути проникновения возбудителя. Инфекция проникает в пазуху не через соустье, а сквозь тонкую перемычку между придаточной камерой и ротовой полостью. Лечение одонтогенного гайморита производится совместно отоларингологом и стоматологом.
Содержание статьи
Причины развития заболевания и его виды
 Одонтогенный синусит – это воспалительный процесс слизистых оболочек придаточных камер носа, развивающийся вследствие перехода инфекции от больного зуба верхней челюсти. Причин может быть несколько:
Одонтогенный синусит – это воспалительный процесс слизистых оболочек придаточных камер носа, развивающийся вследствие перехода инфекции от больного зуба верхней челюсти. Причин может быть несколько:
- Ошибка стоматолога при установке пломбы. Корни жевательных зубов верхней челюсти часто расположены близко от гайморовой пазухи, иногда даже выступая в нее. Иногда неопытный врач, чистя и пломбируя зубной канал, может через него занести в воздухоносный карман часть пломбировочного материала. Пломба, оказавшаяся вне зуба, идентифицируется организмом в качестве инородного тела, и запускается защитный механизм, который провоцирует воспалительный процесс.
- Неудачное удаление больного зуба. Во время удаления зуба часть корня может отколоться и проникнуть в придаточный карман. Если же корень выступает в пазуху, то после удаления образуется свищ, который становится воротами для распространения патогенов из ротовой полости. Тем же может закончиться и некачественная установка имплантата.
- Недостаточный уход за ротовой полостью. Большинство людей не уделяют уходу за зубами достаточно внимания, ограничиваясь лишь их ежедневной чисткой. Из-за этого развиваются болезни зубов, которые могут обостриться в любой момент. Желание при появлении неприятных симптомов оттянуть поход к стоматологу до последнего может закончиться синуситом, особенно если поражен нерв.
Болезнями зубов, которые могут стать причиной одонтогенного синусита:
- глубокий запущенный кариес или пульпит верхних премоляров и моляров;
- нагноение зубной кисты;
- периодонтит;
- пародонтоз;
- остеомиелит;
- опухоль, разрушающая стенку синуса.
Возбудителем в основном является смешанная микрофлора полости рта (стрептококки, энтерококки, стафилококки, диплококки, различные палочки). Недуг может носить острый, подострый и хронический характер. Также разделяют стоматологические синуситы с перфорацией стенки синуса или без нее.
Болезнь может развиваться не сразу после неудачного вмешательства стоматолога, процесс способен запуститься как через несколько дней, так и через полгода после удаления зуба или установки имплантата.
Стадии развития и основные симптомы болезни
Стоматологическим гайморитом болеют взрослые люди, поскольку зубные корни у детей невелики и не достают до нижней стенки синуса. Чаще всего этот вид синусита носит односторонний характер, поражается лишь полость, соприкасающаяся с больным зубом. Перед началом болезни человек часто ощущает боль или воспаление в районе альвеолярного отростка, что может свидетельствовать о распространении болезнетворных бактерий.
Эта разновидность верхнечелюстного синусита проходит через две стадии развития:
- серозную, при которой идет острое воспаление, расширение сосудов, отек тканей и наполнение жидкостью клеток;
- гнойную, когда слизь накапливается, появляется гной и интоксикация организма.
Недуг в острой форме отличается такими характерными симптомами:
- Заложенность (чаще односторонняя) и усложненное носовое дыхание.
- Выделения из носа сначала водянистые и прозрачные, позже – с примесью гноя, имеют неприятный запах.
- Боль может охватывать как всю голову, так и отдельные ее части (десну, глаз, зуб, щеку), носит ноющий тупой характер.
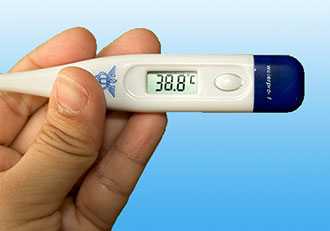
- Лихорадка, высокая температура (до 39 градусов), иногда светобоязнь, слезотечение.
- Общая слабость, нарушения сна, отсутствие аппетита.
- Болезненность зубов при пережевывании пищи.
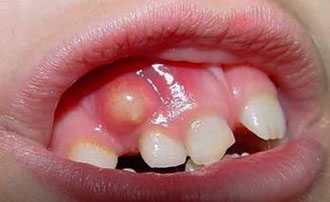
- Воспаление десен, наличие на них небольших язвочек.
- Гнилостный запах из ротовой полости.
- Воспаленные лимфатические узлы.
- Нарушение обоняния.
- Припухлость щеки в районе пораженной камеры.
 В случае, когда лечение было недостаточно квалифицированным, а источник инфекции (пораженный зуб, пломбировочный материал) не был удален, то развивается хроническая форма синусита. Она характеризуется частой болью в инфицированном зубе, повышенной утомляемостью, снижением работоспособности. Иногда проявляются головные боли, гнойные выделения из назальных ходов, ухудшение обоняния, чувство заложенности. Этот вид болезни может рецидивировать от переохлаждения, респираторных заболеваний, других патологий. Часто хроническая форма стоматологического гайморита протекает практически бессимптомно.
В случае, когда лечение было недостаточно квалифицированным, а источник инфекции (пораженный зуб, пломбировочный материал) не был удален, то развивается хроническая форма синусита. Она характеризуется частой болью в инфицированном зубе, повышенной утомляемостью, снижением работоспособности. Иногда проявляются головные боли, гнойные выделения из назальных ходов, ухудшение обоняния, чувство заложенности. Этот вид болезни может рецидивировать от переохлаждения, респираторных заболеваний, других патологий. Часто хроническая форма стоматологического гайморита протекает практически бессимптомно.
Диагностика стоматологического синусита
Выявить признаки синусита, являющегося следствием проблем в ротовой полости, может как отоларинголог, так и стоматолог, который обнаруживает признаки периодонтита, кисту корня зуба или наличие воспаленной ткани около имплантата.
После опроса пациента и сбора анамнеза ЛОР осуществляет ряд действий для установления точного диагноза. При этом он выбирает процедуры, исходя из показаний и наличия необходимого оборудования в больнице.
- Пальпация щеки в районе пораженной пазухи вызывает резкую боль.
- Риноскопия показывает опухлость нижней и средней части назальной полости со стороны пораженного придаточного кармана, иногда замечается гной вперемешку со слизью.
- Рентгенография (прицельная или панорамная) показывает затемнение в пораженной камере и больной зуб.
- Компьютерная томография позволяет разглядеть наличие в пазухе инородных предметов.
- Эндоскопия применяется в случаях, когда компьютерные способы не позволяют распознать истинную картину заболевания. Тонкий эндоскоп вводится через соустье или перфорированное дно синуса и дает детальную информацию о протекающем процессе.
- Пункция (лечебно-диагностическая или диагностическая) с последующим направлением содержимого камеры на бактериологический анализ.
- Анализ крови (общий) свидетельствует о повышенном СОЭ и нейтрофильном лейкоцитозе.
Санация ротовой полости как первый этап лечения
Лечение одонтогенного синусита состоит из двух основных обязательных этапов: устранение первичного источника инфекции и последующее лечение воспалительных явлений в воздухоносном кармане. При этом требуется постоянное сотрудничество специалистов отоларингологического и стоматологического отделений больницы. Если же такового сотрудничества нет, то может случиться, что не все необходимые мероприятия будут выполнены, и останется угроза повторного развития недуга.
Сначала производится санация ротовой полости, которая может включать в себя:
- Иссечение кисты или гранулемы с зубного корня.
- Извлечение имплантата.
- Удаление или лечение больного зуба. Чаще всего, несмотря на желание пациента сохранить зуб, он удаляется, поскольку даже самое современное лечение не может гарантировать полного уничтожения болезнетворных микроорганизмов в корневых каналах, нервах и окружающих тканях. Неудачное лечение будет вызывать новые вспышки инфекции и длительное перелечивание.
- Вскрытие абсцесса и обеспечение необходимого дренажа при остеомиелите или периостите.
В случае наличия перфорации после удаления зуба или имплантата, ее необходимо перекрыть во избежание перехода бактерий между пустотами. Как правило, такие свищи закрываются слизистыми покровами из ротовой полости.
Консервативная терапия стоматологического синусита
После завершения процесса санации полости рта дальнейшее лечение проводит отоларинголог. Если воспалительный процесс в придаточном кармане ограничивается отеком слизистых покровов, то при таком одонтогенном гайморите лечение проводится при помощи антибиотиков, впрыскивания лекарств и регулярных промываний.
- Антибиотикотерапия. Антибиотики подбираются лечащим врачом на основании данных бактериологического посева или же эмпирическим путем с учетом данных об основных возбудителях, отмеченных в регионе. Чаще всего выбор сводится к респираторным фторхинолонам или защищенным пенициллинам. Назначаются такие препараты общего действия, как Амоксициллин, Аугментин, Сумамед, Цефтриаксон. Местные антибиотики вводятся обычно при проведении пункции.
- Деконгестанты. При заложенности носа прописываются местные сосудосуживающие средства в виде
 капель и спреев (Галазолин, Нафтизин, Риназолин, Тизин, Оксиметазолин). Они вводятся только в тот назальный ход, который заложен.
капель и спреев (Галазолин, Нафтизин, Риназолин, Тизин, Оксиметазолин). Они вводятся только в тот назальный ход, который заложен. - Антигистаминные препараты. Применяются при системной терапии для уменьшения отечности слизистой оболочки (Лоратадин, Супрастин, Диазолин).
- Антисептические и антибактериальные средства в виде капель и орошений носовых ходов (Мирамистин, Биопарокс, Изофра, Полидекса).
- Промывания назальной полости и воздухоносных карманов с применением метода перемежающегося давления (ЯМИК-катетирование) или перемещения жидкостей ("кукушка"). Эти процедуры проводятся в медицинских учреждениях под контролем специалистов. Исключение составляет лишь наличие в пазухе постороннего предмета. Обычные домашние полоскания не приносят должного эффекта.
- Физиотерапевтические процедуры способствуют ускоренному и более эффективному восстановлению эпителиальных тканей. Применяются УВЧ-терапия, электрофорез, солевая и фототерапия.
Хирургические способы лечения одонтогенного синусита
Часто консервативная терапия при зубном синусите не дает должного эффекта. Именно для этой формы гайморита свойственно оперативное вмешательство для очищения слизистых оболочек и удаления посторонних предметов.
Прокол гайморовой пазухи при стоматологическом синусите нужен в большинстве случаев. Пункция обеспечивает отвод накопившегося гнойного экссудата и доставку необходимого лечебного раствора из антибиотика, антисептика и ферментов непосредственно по адресу. Несмотря на дурную славу, прокол с использованием иглы Куликовского под местной анестезией практически безболезнен. Пациент чувствует лишь кратковременное неприятное ощущение распирания изнутри камеры во время нагнетания в нее жидкости. Жидкость со слизистыми накоплениями удаляется через рот.
В большинстве случаев нескольких пункций в сочетании с медикаментозной терапией достаточно для того, чтобы победить болезнь. Однако прокол имеет и свои слабые стороны, поэтому ряд специалистов относится скептически к его возможностям. При нем невозможно удалить из синуса измененные ткани (кисты, полипы), грибковые массы или инородные тела (отколовшиеся части корня, пломбировочный материал). Пункция с последующим промыванием помогает, только если механизмы естественного очищения пазухи сохранены, в противном случае приходится делать более серьезную операцию.
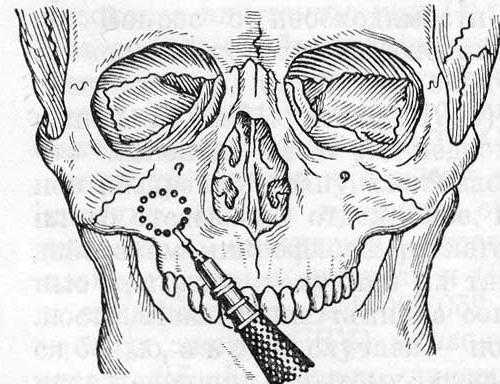
Радикальное хирургическое вмешательство. Удаление патологических тканей и посторонних предметов производится при помощи операции со стороны ротовой полости. Такой метод в различных вариациях используется уже больше века, однако он очень травматичен и имеет много осложнений. Пациент при этом надолго выпадает из обычного ритма жизни.
Под верхней губой делается разрез от второго моляра до латерального резца. После раскрытия слизистых оболочек удаляется часть стенки синуса. Через образовавшееся отверстие производится изъятие инородного тела, и специальными хирургическими инструментами выскабливается патологически измененная слизистая оболочка. Через нос в передней стенке камеры пробивается отверстие для отвода содержимого, в него вставляется марлевая турунда, смоченная в антисептике. После завершения всех манипуляций доктор накладывает швы.
Эндоскопическая операция имеет ряд преимуществ перед радикальным методом. Она осуществляется через естественный соединительный канал (соустье) или через отверстие, образовавшееся при удалении пораженного зуба. Может использоваться как местная анестезия, так и общий наркоз. Тонкие эндоскопы и специальные инструменты дают возможность очистить пазуху, практически не повреждая здоровые ткани, через крохотные доступы. Благодаря этому они безопаснее открытых операций и гораздо легче переносятся пациентами. Госпитализация при эндоскопической операции длится один день, после чего больной только регулярно наблюдается у врача.
Отказ от оперативного вмешательства при одонтогенном гайморите может грозить тяжелыми осложнениями, такими как:
- воспаление лобной и клиновидной пазухи;
- абсцесс десны;
- появление в мягких тканях гнойников;
- флегмона орбиты глаза;
- разрастание тканей (полипов и кист) в придаточном кармане с возможным перерождением их в злокачественные новообразования;
- менингит;
- гнойное поражение мозга.
lorcabinet.ru
Одонтогенный гайморит (синусит): симптомы и лечение заболевания
Одонтогенный гайморит – это воспалительное заболевание слизистой верхнечелюстной пазухи, причиной которого является инфекция от верхних жевательных зубов. У детей данное заболевание встречается крайне редко, так как молочные зубы не контактируют с пазухой.
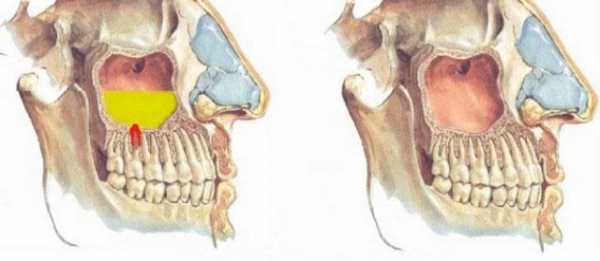
Развитие патологии обусловлено анатомическими особенностями строения гайморовой пазухи, которая прилежит к корням верхних задних зубов. Наиболее часто инфицированные вторые премоляры и первые моляры являются причиной одонтогенного синусита, однако и первые премоляры, вторые и третьи моляры и даже клыки могут привести к развитию данного заболевания.
Содержание статьи:
Причинные факторы
Именно микроорганизмы являются основной причиной воспалительного процесса в пазухе. Одонтогенному гаймориту всегда предшествуют другие одонтогенные острые и хронические заболевания, например:
- Апикальный периодонтит.
- Периостит или остеомиелит челюсти.
- Нагноение корневой кисты.
Причиной синусита также могут быть:
- Травматичное удаление зуба.
- Перфорация дна верхнечелюстной пазухи.
- Проталкивание в нее фрагментов зуба или кости.
- Последствия эндодонтического лечения верхних жевательных зубов (выведение пломбировочного материала в пазуху).
- Операции, совершаемые в костной ткани (например, резекция верхушки корня).
Клиника и диагностика
Клиническая картина заболевания зависит от стадии воспалительного процесса – острой или хронической.
Острая фаза
В большинстве случаев нарушено общее состояние больного – высокая температура тела, головная боль, слабость и недомогание, потеря аппетита.
Пациенты жалуются на заложенность носа и постоянные выделения с одной стороны, затрудненное дыхание, чувство тяжести и распирания в верхней челюсти, различной интенсивности боли, которые отдают в лобную, височную и затылочную область. Нередко у больного снижено обоняние. Также пациент отмечает болевые ощущения в причинном зубе верхней челюсти, которые усиливаются при жевании.

Отек мягких тканей щеки наблюдается далеко не у всех пациентов. На воспалительный процесс могут реагировать лимфоузлы – развивается подчелюстной лимфаденит.
При осмотре ротовой полости удается обнаружить причинный зуб, который может быть разрушенным или под пломбой/коронкой. Перкуссия зуба болезненна, отмечается отек и покраснение слизистой оболочки в области его верхушки. Нередко обнаруживаются признаки периостита, остеомиелита, обострения радикулярной кисты.
В полости носа также определяется воспаление слизистой, средний носовой ход может быть заполнен гнойным отделяемым. При постукивании по передней стенке пазухи пациент отмечает болезненность.
Для постановки диагноза «синусит» проводят рентгенографию пазух. На снимках видно затемнение пазух, его интенсивность различна. Для подтверждения диагноза «одонтогенный гайморит» необходимо найти источник одонтогенной инфекции, то есть причинный зуб. Проводят рентгенологическое исследование верхних жевательных зубов, при котором определяются признаки апикального периодонтита причинного зуба.
Однако диагноз можно считать подтвержденным только при совокупности клинических и рентгенологических признаков.
Хроническая фаза
Хроническая форма одонтогенного синусита может наблюдаться после перенесенного острого, однако чаще данный процесс развивается как первично-хронический.
Иногда из анамнеза удается установить, что раньше наблюдались признаки острого воспаления пазухи.
Данная стадия заболевания нередко протекает бессимптомно, как со стороны носовой полости, так и со стороны причинных зубов. Общее состояние не нарушено.
Некоторых пациентов беспокоят периодические выделения из одной половины носа, головные боли, чувство тяжести в верхней челюсти.
В полости рта обнаруживается зуб под коронкой или пломбой, он может быть разрушенным. Постукивание по нему не всегда болезненно, острые воспалительные явления со стороны слизистой оболочки преддверия также могут отсутствовать.
Хронический процесс может обостряться вследствие скопления большого количества экссудата в пазухе или затруднении его оттока. В таком случае усиливаются боли (в том числе головные), может наблюдаться иррадиация по ходу ветвей тройничного нерва.
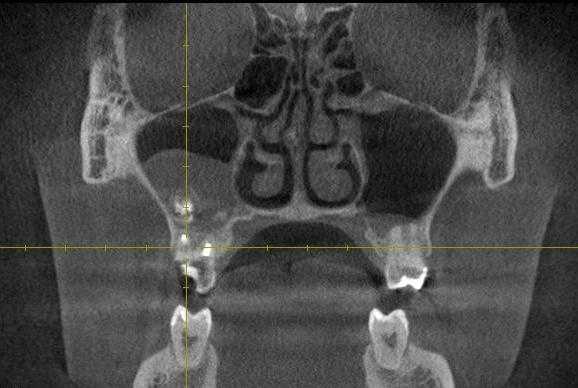
Диагноз ставится на основании клинических и рентгенологических симптомов, данных анамнеза. Лучше всего провести компьютерную томографию, на которой будет видна степень пневматизации пазух, рентгенологические изменения на верхушках причинных зубов, соотношение их корней с пазухой.
Дифдиагностика
В первую очередь необходимо определить причину развития синусита, от чего будет зависеть и тактика лечения. Гайморит может быть одонтогенным (инфекция от зуба) или риногенным (инфекция из полости носа), необходимо их дифференцировать.
- Так при одонтогенном синусите воспаление пазухи одностороннее (все симптомы – боли, чувство распирания и тяжести, выделения из носа – все это наблюдается с одной стороны).
- При одонтогенном процессе всегда есть причинный зуб с явлениями апикального периодонтита. Если все зубы здоровы (клинически и рентгенологически), нужно больше склоняться к риногенному синуситу.
- Наличие перфорации дна верхнечелюстной пазухи и сообщение с полостью рта (после удаления зуба) являются характерными признаками одонтогенного воспаления.
- Риногенный гайморит, как привило, охватывает все стенки пазухи, в то время как воспалительный процесс от зуба приводит к изолированному поражению (нижней, передний или наружной стенки).
Лечение
Самый важный момент лечения одонтогенного гайморита – удаление источника инфекции (причинного зуба).
При остром процессе усилия врачей (стоматологов и ЛОРов) направлены на купирование воспалительных явлений, для чего создается отток гнойного экссудата (через лунку удаленного зуба, и дополнительно через прокол пазухи) и проводится обработка синуса антисептиками и антибиотиками.
Пациенту назначается курс противомикробной терапии, сосудосуживающие капли в нос. Особое внимание уделяют заживлению лунки удаленного зуба, однако, несмотря на усилия врачей в некоторых случаях на слизистой оболочке образуются свищи, идущие от гайморовой пазухи в полость рта. Это не является врачебной ошибкой, это особенности заживления лунок зубов, являющихся причиной гнойного гайморита.
В стадии стихания воспалительной реакции пациента направляют на физиолечение (электрофорез с калия йодидом, СВЧ- и УВЧ-терапия).
Объем врачебных манипуляций при лечении хронического гайморита одонтогенного характера определяется длительностью заболевания, распространенностью патологического процесса в пазухе.
Так, недавний хронический процесс можно устранить лишь одним удалением причинного зуба и пункцией пазухи с промыванием лекарственными препаратами.
При образовании патологических очагов (полипов) требуется операция на гайморовой пазухе – гайморотомия. Объем хирургического вмешательства определяется размерами патологически разросшихся тканей в пазухе: при ограниченном процессе проводят щадящую гайморотомию, при значительном поражении пазухи – радикальную операцию (по Колдуэллу-Люку).
Советуем прочитать: Способы лечения острой и хронической формы одонтогенного остеомиелита
stom4you.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа











