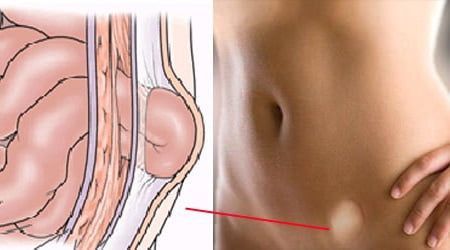
Лечение несварения желудка у взрослых и детей. При несварении желудка таблетки
симптомы, лечение ребенка и взрослого
При переедании или употреблении тяжелой пищи человек испытывает симптомы несварения желудка или диспепсии. Эта проблема не является отдельным заболеванием. Диспепсия пищеварительного органа — это неприятный симптомокомплекс, который может быть вызван рядом причин, от простейших до серьезных заболеваний. Требуется диагностика для выявления раздражителя и назначения правильного лечения таблетками. Решение сводится к соблюдению диеты и приему препаратов, улучшающих пищеварение.
 Переедание отрицательно сказывается на работе желудка и качестве переваривания пищи.
Переедание отрицательно сказывается на работе желудка и качестве переваривания пищи.Описание
Несварение желудка — состояние дискомфорта, которое возникает при замедлении или дисфункции работы главного пищеварительного органа. Провоцирующими факторами выступают:
- дисфункция системы пищеварения из-за нехватки энзимов;
- несбалансированное питание;
- патологии ЖКТ.
В большинстве случаев дискомфорт возникает после еды и проявляется сильным жжением в эпигастрии, подташниванием, ощущением переполненности желудка. Состояние облегчается после отрыжки. Диспепсией могут страдать взрослые, дети, женщины во время беременности. При расстройстве функционирования ЖКТ и желудка отсутствуют изменения морфологического характера. Различаются несколько видов расстройства желудка:
- Функциональная диспепсия или синдром ленивого желудка. Возникает на фоне нарушений моторики органа при переваривании пищи.
- Алиментарная форма. Формируется при длительном несоблюдении правил и режима питания.
- Бродильный тип. Проявляется при злоупотреблении газообразующих напитков (кваса) и пищи (бобовых, капусты), которые провоцируют развитие бродильной флоры.
- Гнилостная форма. Часто возникает при злоупотреблении белковыми продуктами, к примеру, бараниной, свининой. Избыток протеина хуже переваривается, происходит застой и гниение остатков. Частой причиной является употребление несвежих продуктов.
- Жировое несварение. Возникает на фоне злоупотребления тугоплавких жиров, например, с баранины или свинины.
Причины
В большинстве случаев несварение желудка провоцирует ряд отрицательных факторов, поэтому для назначения эффективного лечения таблетками требуется определение раздражителя, провоцирующего проблемы с пищеварением. Основные провокаторы:
- Перекусы и еда в спешке. При быстром поглощении продукты плохо пережевываются, мало смачиваются слюной. Слабое слюноотделение приводит к недостаточной секреции пищеварительного сока в желудке, что нарушает процесс переваривания пищи и последующее расстройство желудка.
- Переедание. Избыток пищи, употребленной за один раз, организм не в состоянии переварить и усвоить, что вызывает застой и гниение в желудке.
- Отдельные продукты. Каждый отдельный организм способен переварить и усвоить пищу определенной жирности, остроты и солености. Иногда расстройство возникает при употреблении продуктов определенного состава.
- Сбои в режиме питания. Например, большие или маленькие интервалы между трапезами, еда большой порцией 1 раз в день.
- Стрессы. Психоэмоциональные перегрузки вызывают гормональные сбои, в частности происходит дисбаланс выработки гормонов, отвечающих за кровоснабжение органов пищеварения и мышечной ткани.
Симптомы
Диспепсические симптомы возникают на фоне органических и функциональных поражений желудка. В первом случае болезненные ощущения проявляются сезонно, то есть осенью и весной. Время интенсивных болей — ночь.
Дополнительно человек может ощущать сильное жжение в эпигастрии, постепенно терять вес. Первые признаки дисфункции желудка:
- эпигастральные боли;
- потемнение стула;
- бледность кожи;
- рвота.
Распространенными симптомами диспепсии желудка, схожими с общими расстройствами ЖКТ, являются:
- спазмы желудочных мышц;
- быстрое насыщение небольшими порциями;
- мощная отрыжка, чувство жжения в желудке;
- учащение состояния подташнивания с редкими приступами рвоты.
- вздутие живота из-за повышения газообразования в кишечнике.
Недуг может проявляться сразу после еды или незначительной физнагрузки. Несварение желудка может проявляться по-разному. Все зависит от причин, вызвавших дискомфорт, и видов диспепсии.
При бродильной, жировой, алиментарной форме нарушений из-за плохого переваривания пищи, богатой углеводами, возможны проявления:
- ослабленность;
- метеоризм с отход неприятно пахнущих газов;
- урчание;
- снижение или повышение аппетита;
- понос без слизи и крови, светлого цвета и пузырьками газа — до 4 раз в сутки.
Процесс может протекать в острой или хронической форме. С одинаковой частотой появляется у взрослых и детей.
При гнилостной диспепсии из-за неусвоения пищи, богатой белком. Если диспепсия носит острый характер, происходит:
- сильное вздутие живота;
- хроническая, пахнущая тухлым, отрыжка;
- темный жидкий или кашеобразный кал, источающий гнилостный запах;
- признаки интоксикации при тяжелом нарушении.
В хронической форме, когда расстройство постоянное, человека тревожит регулярный понос и дискомфортные ощущения в эпигастрии.
Синдром желудочной диспепсии. Явление чаще возникает у детей 1 года жизни из-за несоответствия объемов и состава еды возможностям пищеварительной системы. К общей симптоматике добавляются признаки нарушения обменных процессов и интоксикации:
- учащение срыгивания;
- рвота;
- учащение стула — до 8 раз в день;
- примеси комков и зелени в кале;
- вздутие и колики;
- плохой аппетит с уменьшением веса.
Парентеральная диспепсия, возникающая на фоне других патологий, характеризуется общей с ними симптоматикой. Токсические нарушения, развивающиеся из-за всасывания организмом токсинов. Проявляется:
- сильным поносом с обезвоживанием и водно-солевым дисбалансом;
- жаром;
- учащение водянистых испражнений — до 10 раз в сутки.
При прогрессировании интоксикации развивается коллапс и кома.
Функциональные расстройства
Диспепсия у взрослых и при беременности этого типа возникает при сбоях в работе желудка. Симптомы:
- учащенная отрыжка;
- приступообразная тошнота, сопровождающаяся рвотой.
- боль, возникающая после еды и не проходящая после опорожнения кишечника.
Клиническая картина развивается подобно гастриту, язве желудка и прочих органов. Часто люди жалуются на признаки повышенной кислотности и чувствительности стенок желудка к растяжению. Виды:
- язвенный, который сопровождается болью под ложечкой;
- дискинетический, когда болезненность сопровождается тяжестью, ощущением переполненности и быстрого насыщения;
- неспецифический, характеризуемый симптоматикой обоих типов.
Главные причины — сильные стрессы или психотравмирующие ситуации, беременность. Функциональная диспепсия желудка у ребенка появляется в первый год его жизни. Связан процесс с нарушением работы желудка из-за недоразвития ЖКТ. Проявляется состояние болезненностью под ложечкой. Проблема не сопровождается органическими болезнями. Наряду с болью, возникают симптомы:
- рвота;
- срыгивание;
- частый стул зеленоватым калом с кислым запахом и белыми комочками — до 8 раз за день;
- вздутие, колики;
- снижение аппетита.
Виды функциональной дисфункции у детей:
- язвенный с болями в желудке вне зависимости от приема пищи;
- рефлюксный с отрыжкой, жжением, тошнотой, рвотой, срыгиванием;
- дискинетический с сильной болью в желудке, особенно после еды, сложности с перевариванием жирной и молочной кухни.
Органическая дисфункция
Диспепсический синдром связан с развивающимися патологиями органов ЖКТ. Основные причины:
- гастроэзофагорефлюкс;
- панкреатит, холецистит;
- ЖКБ;
- опухолевые образования в ЖКТ или поджелудочной.
Симптомы:
- учащенная изжога;
- быстрое снижение массы тела;
- временная болезненность с обострениями осенью и весной или ночью.
Органическая дисфункция выявляется во время диагностики.
Заболевания с расстройством желудка
По вине конкретной патологии возникает только дисфункция органического типа. Расстройство является симптомом таких заболеваний, как:
- гастроэзофагеальный рефлюкс с обратным забросом пищевого комка из желудка в пищевод, что может сопровождаться появлением язв;
- гастрит с воспалением слизистой;
- язва желудка и эрозия дуоденальной части ЖКТ, которая развивается на фоне инфицирования хеликобактериями и в результате приема нестероидных противовоспалительных препаратов;
- диафрагмальная грыжа, проявляющаяся болью и жжением после еды, периодической болью в грудине;
- инфаркт миокарда, сопровождающийся болью в солнечном сплетении вне приема пищи;
- холецистит, панкреатит;
- камни в желчном пузыре;
- опухоли.
Что делать?
Прежде чем купировать препаратами основную болезнь, вызвавшую расстройство желудка, уменьшить симптомы можно при соблюдении следующих рекомендаций:
- Отказ от вредных для желудка продуктов: газообразующих, раздражающих эпителий.
- Не заниматься спортом или тяжелыми нагрузками после еды. Кушать по истечении 30 минут после тренировки.
- Последний прием пищи за 3 часа до ночного отдыха.
- Кушать нужно медленно, тщательно пережевывая, что повысит смачиваемость пищи слюной и активизирует секрецию желудочного сока.
- Отказ от жирного, сладкого, газировки, кофеина.
- Употреблять перед трапезой целебные травяные настои, отвары, например, с ромашкой, мятой, шалфеем. При стрессовом расстройстве после еды нужно пить мятный чай с лимоном, при функциональном — есть семена кардамона.
- Класть в блюда цикорий, розмарин, петрушку, способствующие выделению пищеварительного сока.
- Избегать стрессов, диспепсий.
- Отказаться от курения и алкоголя.
- Провести рефлексотерапию, заключающуюся в стимуляции биологически активных точек, отвечающих за работу ЖКТ.
Советы актуальные при беременности.
Вернуться к оглавлениюДиагностика несварения желудка
Так как диспепсия часто является симптомом другой патологии, диагностика является комплексной. Нужно делать:
- Фиброгастродуоденоскопию с биопсией. Цель — исключение опухолей, язвы желудка.
- УЗИ брюшины. Метод выявляет болезни печени, желчного пузыря, щитовидной железы.
- Тесты на определение хеликобактерий в организме. Микроб является основным провокатором патологий желудка и 12-перстной кишки.
- Общие исследования крови. Анализы позволяют идентифицировать воспалительный процесс и железодефицит.
- Анализ кала, который позволяет обнаружить скрытые кровотечения.
- Электрогастрографический метод. Применяется для исследования гастродуоденальной моторной функции желудка.
Дисфункция у ребенка
Основная причина возникновения расстройства у детей — неправильное питание. Поэтому важно выявить, какие продукты вызывают дискомфорт и исключить их из меню. Например, нежелательно давать сладкое и фрукты малышу после употребления основной или жирной пищи. После еды желательно давать ребенку жевать семена тмина, что снизит дискомфорт. Блюда нужно приправлять свежей зеленью и розмарином. При учащении болей и прочих симптомов диспепсии рекомендуется консультация врача.
Расстройство при беременности
В период вынашивания ребенка расстройство является частым спутником женщины. Это объясняется необычностью пищевых пристрастий, гормональным сбоем и давлением на органы, оказываемым растущим плодом при беременности. Помочь справиться с проблемой можно не только препаратами, но и диетой. Для этого требуется:
- разнообразие ежедневного меню;
- дробное питание — до 6 раз в сутки;
- маленькие порции;
- исключение из меню помидоров, горячих напитков, фруктовых соков, шоколада, жирных блюд;
- не есть перед сном;
- во время ночного отдыха нужно занимать положение с приподнятой головой и спиной;
- меньше наклоняться.
Если делать все вышеперечисленное во время беременности, неприятная симптоматика в виде отрыжки, изжоги, дискомфорта, чувства переполненности, тяжести станут меньше и пройдут после родов. Если проявляется острая картина со рвотой и постоянной тошнотой, нужна консультация специалиста с целью исключения обострения имеющихся хронических патологий или развития новых.
Лечение ребенка и взрослого
Лечить диспепсию желудка можно разными способами. Схема подбирается в зависимости от ее формы:
- органическое расстройство лечится путем купирования основной патологии, спровоцировавшей ее появление;
- физиологическое нарушение лечится симптоматически.
Предлагается широкий перечень безопасных, эффективных аптечных и народных средств лечения пищеварительной дисфункции желудка. Может помочь облегчить состояние стакан теплой воды, сладкого чая, домашнего киселя или раствора марганцовки. Снять острую боль поможет легкий массаж с прикладыванием теплой грелки в область эпигастрии. Но может потребоваться медикаментозное вмешательство.
Для достижения максимального эффекта и быстродействия применяется диетотерапия с исключением продуктов и напитков с индивидуальной непереносимостью. Рекомендуются регулярные пешие прогулки, особенно перед сном, систематические упражнения ЛФК.
Препараты
Для лечения несварения желудка применяются препараты таких групп:
- ингибиторы секреции соляной кислоты;
- нейтрализаторы;
- гистаминные блокаторы;
- антидепрессанты;
- прокинетики или нейрогормональные средства для стимуляции моторики ЖКТ.
Если провокатором желудочного расстройства является хеликобактерия, назначаются антибактериальные таблетки. Антидепрессантные и прокинетические лекарства назначаются коротким курсом.
Лечение диспепсии у детей основано на применении:
- ферментов;
- витаминного комплекса.
При тяжелой форме назначаются более мощные лекарства:
- антибиотики;
- глюкокортикоиды;
- гамма-глобулин.
Быстро снимают боль:
- «Альма-гель», «Смекта»;
- таблетки от острых проявлений «Мезим», «Имодиум», «Линекс», «Бифидумбактерин».
Отсутствие лечения чревато переходом в хроническую форму с вытекающими серьезными последствиями.
Вернуться к оглавлениюНародные средства
Традиционные методы лечения более эффективны при дополнительном назначении средств народной медицины. Симптоматическая терапия оказывается сборами целебных растений, трав, плодов, корневищ, продуктами пчеловодства. С осторожностью назначаются при беременности. Рецепты лечения народными средствами:
- 625 г меда, 375 г алоэ, 675 г красного вина. Смесь принимается первые 5 дней по 5 г перед едой, последующие 2 месяца — по 10 г.
- 100 г зернового ячменя, 4 измельченные груши варятся 20 минут в 1 л воды. Напиток принимать в течение дня небольшими дозами для устранения отрыжки.
- 1 измельченный корень девясила заливается 200 мл кипятка и отстаивается 8 ч. Принимать перед едой по 50 мл в течение 14 дней.
- Смешивается пропорция трав 3: 2: 1: 1, в которой применяются корень аира, листья мяты, корень одуванчика и валерианы, соответственно. 20 г полученной смеси заливается 400 мл кипятка и проваривается 10 минут. Лечить патологию нужно путем приема смеси 2 раза в сутки.
- Равные объемы мяты, ромашки, шалфея, тысячелистника смешать и измельчить. 5 г полученного сбора заливается кипятком. После отстаивания в течение 30 минут средство принимается по 100 мл до 3 раз в сутки.
Диета
При появлении дискомфорта и неприятных ощущений расстройства следует перейти на щадящую диету. Следует ежедневно употреблять блюда из легко усваиваемых продуктов. К таким относится:
- вареное мясо и рыба нежирных сортов;
- легкие овощные супы;
- вареные или после паровой обработки овощи.
Следует исключить из меню:
- консервы;
- полуфабрикаты;
- готовые блюда из магазина;
- кофе;
- алкогольные и газированные напитки.
Если диспепсия острая и протекает в тяжелой форме, лучше некоторое время кушать только сухари и теплый сладкий чай. Диета рекомендована при беременности, но с индивидуальной корректировкой.
Вернуться к оглавлениюПрофилактика рецидива
Сегодня люди стали чаще страдать от неполадок с пищеварением, что объясняется склонностью к еде в спешке, обедам в фаст-фудах, перееданию из-за больших перерывов в еде, употреблению некачественных продуктов с консервантами. Стрессовые ситуации в первую очередь негативно сказываются на состоянии желудка и ЖКТ. Чтобы устранить остальные неблагоприятные факторы, которые могут вызвать рецидив патологии, следует откорректировать меню, перейти на здоровые качественные продукты. Чтобы не допустить появление расстройства желудка следует с детства приучать ребенка кушать правильно:
- Еду нужно медленно и тщательно пережевывать, чтобы производилось больше слюны и желудочной кислоты для нормального расщепления и переваривания пищи.
- Степень измельченности прямопропорциональна способности желудка переварить ее. Поэтому еда не должна быть грубой.
- Рекомендуется исключить или уменьшить к минимуму употребление жирной, жареной пищи. Особую опасность представляет категории продуктов, приготовленных на многократно использованном подсолнечном масле, таких как чебуреки, беляши, картофель фри.
- Обеспечить нормальную двигательную активность. Идеальным решением станут неспешные пешие прогулки после еды. Это позволит избежать чувства переполненности и тяжести в желудке. Движение станет эффективным противодействием запорам, которые часто возникают после диспепсического расстройства желудка.
Рекомендации для взрослого больного и при беременности те же. Дополнительно следует:
- Бросить курить, так как никотин приводит к закупорке сосудов, ухудшению кровообращения в органах пищеварения. Этим осложняется процесс расщепления и всасывание необходимых для здоровья компонентов.
- Научиться преодолевать стресс. Сильное психоэмоциональное перенапряжение заставляет организм направлять силы на другие функции, пренебрегая пищеварением. Поэтому люди, находящиеся в постоянном стрессе, страдают от хронической изжоги и нарушения работы желудка.
- Не усугублять лечением медицинскими препаратами. Даже самое эффективное лекарство действует временно. Иногда проще сменить обстановку, место обитания, отношение к жизни, отладить рацион, заняться спортом, и синдром диспепсии пройдет самостоятельно без лекарственной терапии.
tvoyzheludok.ru
Несварение желудка: симптомы, причины, лечение патологии

Несварение или диспепсия – комплекс неприятных признаков, которые возникают при переедании или по другим причинам. Несварение не является самостоятельным заболеванием, однако оно может быть ярким симптомом опасной патологии. Согласно статистике, диспепсия встречается у половины всего населения. Купировать проявления диспепсического синдрома можно в домашних условиях. В качестве лечения диспепсии используется специальная диета, разнообразные народные средства, медикаменты.
Существует множество продуктов, растений и трав, которые помогают нормализовать кислотность в желудке, тем самым облегчить пищеварительный процесс, устранить боли. Если несварение случается у детей, следует обратиться к доктору без промедления.
Причины диспепсии
У каждого человека диспепсия или несварение желудка сопровождается разными симптомами. Согласно данным статистики, с каждым годом количество пациентов, обращающихся к гастроэнтерологам с проявлениями диспепсии, увеличивается. Это объясняется тем, что все больше людей не имеют возможности выделить время на нормальные приемы пищи в течение дня, чаще предпочтение отдается перекусам на ходу и фаст-фуду, газированные напитки употребляются вместо обыкновенной минеральной воды. Кроме того, для нормального функционирования системы пищеварения необходимо заниматься спортом, высыпаться и исключить стресс и поводы для переживаний.
Интересно почитать: что такое диспепсия невротического генеза ее причины и специфика лечения.
Соблюдая принципы правильного питания и подкорректировав свой образ жизни, можно минимизировать риск возникновения несварения желудка. Если же диспепсический синдром все-таки развился, необходимо обратиться за помощью к квалифицированному врачу, чтобы установить причину его возникновения и устранить недуг.
Лечение будет более эффективным, если диагноз поставлен своевременно. В качестве лечения используется диетотерапия, правильное питание, рецепты народной медицины и медикаментозные препараты.
Несварение желудка возникает по следующим причинам:
- частое переедание;
- неправильная, нарушенная моторика желудка;
- применение медикаментозных препаратов, раздражающих слизистую желудка;
- стресс в хронической стадии и другие факторы эмоционального характера;
- алкоголь, курение;
- злоупотребление сладостями, копченой, жирной и соленой пищей;
- нерегулярное питание;
- присутствие такой инфекции, как Хеликобактер Пилори;
- экзотические блюда, к которым не привык ЖКТ.
Несварение желудка может свидетельствовать о наличии следующих заболеваний:
- болезни двенадцатиперстной кишки, желудка;
- холецистит, панкреатит;
- наличие камней в желчном пузыре, протоках;
- гастроэзофагорефлюксный недуг;
- онкология.
Для органической диспепсии присущи временные обострения и болевые ощущения. В основном, они беспокоят в осенний, весенний периоды.
Клиническая картина при несварении

Симптоматика, сопровождающая несварение желудка, схожа с клинической картиной многих других недугов пищеварительной системы. Чаще всего, клиническая картина диспепсического синдрома сопровождается следующими признаками:
- изжога, метеоризм, отрыжка, икота и чувство переполненности желудка;
- спазмы в полости желудка, неприятный дискомфорт, болевые ощущения;
- быстрое насыщение;
- тошнота, рвота;
- расстройство стула – запор, чередующийся с поносом.
В некоторых случаях подобная картина может дополняться повышенной температурой тела. Чтобы избежать осложнений, необходимо обратиться за медицинской помощью.
Что делать при диспепсии

Вне зависимости от типа патологии диспепсия требует грамотного лечения. В большинстве случаев достаточно придерживаться принципов лечебного питания, чтобы купировать симптоматику и нормализовать привычное и здоровое функционирование желудочно-кишечного тракта.
Рекомендовано правильное питание, которое подразумевает последний прием пищи за 3 часа до сна. Очень важно тщательно пережевывать еду, не спешить, чтобы пища могла быстро перевариться. Более длительное пережевывание пищи стимулирует продуцирование желудочного сока.
Из рациона следует убрать все сладости, фаст-фуд, газированные напитки и алкоголь.
На период диетотерапии нужно забыть о жареной, острой, соленой, копченой продукции, так как она сильно раздражает слизистую оболочку желудка. Специалисты не рекомендуют употреблять пищу непосредственно после физической нагрузки. Желательно подождать тридцать минут, отдохнуть, расслабиться и только потом приступать к трапезе.
При лечении необходимо воздерживаться от распития напитков, содержащих кофеин. Данное вещество оказывает негативное воздействие на слизистую оболочку, повышая уровень кислотности желудочного сока.
В качестве лечения можно использовать травяные чаи, отвары и настои, которые желательно пить перед приемом пищи. Средства готовятся на основе таких трав, как шалфей, мята перечная, ромашка. Если причиной развития патологии является психологический фон, стрессы, то используется отвар лимона с мятой. При диспепсии функционального типа отлично помогают семена кардамона, которые следует употреблять после приема пищи. Разрешено добавлять в блюда розмарин, цикорий, так как их горечь стимулирует производство желудочного секрета.
Народные средства
Для купирования симптоматики несварения желудка активно применяются рецепты народной медицины. Многие подобные рецепты считаются эффективными и безопасными. Они за короткий срок устраняют болевые ощущения и прочие проявления, восстанавливают нормальное функционирование желудочно-кишечного тракта.

При несварении желудка хорошо помогают:
- корень имбиря;
- уксус яблочный;
- тмин;
- травы;
- укроп;
- перечная мята;
- пищевая сода;
- полынь;
- ромашка.
Эффективные рецепты от диспепсии:
Способ №1
В корне имбиря имеются ценные компоненты, которые способствуют нормализации пищеварения, снятию спазмов. Показано употреблять небольшое количество корня после приема пищи. Важно тщательно его разжевать. На основе имбиря готовится тонизирующий чай, также помогающий справиться с диспепсическим синдромом. Для его приготовления необходимо заварить в стакане крутого кипятка 1 чайную ложку тертого корня, тщательно размешать, настаивать в течение десяти минут. Перед употреблением следует процедить настой. Пить небольшими глотками.
Способ №2

Отличный вариант лечения несварения желудка – ромашка, которая является мышечным релаксантом. Это растение способствует расслаблению желудочных стенок, что обеспечивает существенное облегчение. Приготовление: на 300 миллилитров кипятка взять 1 ст. ложку цветков ромашки, настаивать под закрытой крышкой на протяжении пятнадцати минут.
Способ №3
После переедания, алкогольного опьянения можно принимать яблочный уксус. В стакане воды разводится она чайная ложка натурального уксуса, по желанию можно добавить мед.
Диспепсия – это нарушение нормального функционирования пищеварительной системы. Она бывает двух типов: органической и функциональной. Вне зависимости от формы несварения, требуется консультация врача, определение диагноза и лечение.
vashzhkt.com
симптомы, причины, диагностика, методы лечения диспепсии – медикаментозные препараты и народные средства при диспепсии.
 Диспепсия желудка – так в медицине именуется совокупность синдромов, которые появляются при расстройстве работы системы пищеварения. Чаще всего диспепсия означает нарушение процесса переваривания пищи в желудке и замедление опорожнения полого органа. Рассматриваемое заболевание может возникать не только на фоне патологических процессов в желудке, но и при других, не связанных с пищеварительной системой, болезнях.
Диспепсия желудка – так в медицине именуется совокупность синдромов, которые появляются при расстройстве работы системы пищеварения. Чаще всего диспепсия означает нарушение процесса переваривания пищи в желудке и замедление опорожнения полого органа. Рассматриваемое заболевание может возникать не только на фоне патологических процессов в желудке, но и при других, не связанных с пищеварительной системой, болезнях.
Классификация диспепсии желудка
В медицине выделяют две основные формы диспепсии желудка:
- Функциональная. При такой форме течения болезни отсутствуют какие-либо органические поражения органов пищеварительной системы, имеются лишь функциональные расстройства.
- Органическая. Диспепсия в этом случае будет связана со структурными изменениями в клетках/тканях органов пищеварения. Именно при органической диспепсии симптомы заболевания ярко выражены.
Классифицируется рассматриваемое заболевание и на основании причин, которые спровоцировали его развитие:
- Алиментарная диспепсия – наблюдается прямая связь появления симптомов патологии с нарушениями в питании. Она в свою очередь подразделяется на:
- Бродильную – больной употребляет в больших количествах продукты с высоким содержанием углеводов (бобовые, хлеб, сдобная выпечка, капуста) и напитков, приготовленных путем брожения (квас, пиво).
- Гнилостную – чаще диагностируется при употреблении большого количества белковых продуктов, а также не свежего мяса.
- Мыльную – возникает на фоне большого количества жиров в питании. Особенно часто мыльная (ее еще называют жирной) алиментарная диспепсия присуща людям, которые едят свинину и баранину.
- Диспепсия, возникающая вследствие недостаточного выделения пищевых ферментов. Это затрудняет процесс переваривания пищи в желудке. Этот вид рассматриваемого заболевания делится на:
- энтерогенную диспепсию – у больного выделяется слишком малое количество желудочного сока;
- гастрогенную – недостаточное количество ферментов желудка;
- гепатогенную – имеются нарушения в процессе выработки желчи печенью;
- панкреатогенную – малое количество выделяемых ферментов поджелудочной железой.
- Диспепсия, напрямую связанная с нарушением процесса кишечного всасывания. Чаще всего возникает на фоне синдрома мальабсорбции – это врожденное заболевание, которое характеризуется нарушением впитывания питательных веществ в кровь.
- Диспепсия на фоне кишечных инфекций. В таком случае рассматриваемое заболевание будет классифицироваться как вторичное. Может возникнуть на фоне:
- дизентерии (шигеллезная инфекция) – патология, которая поражает толстый кишечник. Наиболее характерным симптомом заболевания является кал с примесями крови и слизи;
- сальмонеллез (острая кишечная инфекция бактериальной этиологии) – патология, которая диагностируется при рвоте, поносе, гипертермии, головокружении.
- Интоксикационная диспепсия. Развивается на фоне отравления при развитии различных патологий – например, при гнойных инфекциях, гриппе, отравлении ядовитыми веществами.
Причины возникновения диспепсии
Диспепсия желудка может возникать как самостоятельное заболевание, но может и быть сопутствующим синдромом. Из основных причин развития первичной диспепсии выделяют:
- Повышенное выделение соляной кислоты в желудке при гастрите.
- Нарушение моторики в двенадцатиперстной кишке, толстом кишечнике и желудке.

- Нарушение рациона питания – в частности, преобладание в ежедневном меню продуктов с конкретным питательным веществом (например, белковой/углеводной или жирной пищи).
- Отравление при длительном воздействии на организм химических веществ, при развитии острых гнойных заболеваний.
- Нарушение психоэмоционального фона – стрессы, неврозы, депрессии.
- Длительный прием определенных лекарственных препаратов (например, антибактериальных, гормональных).
Но существуют и заболевания, которые сопровождаются синдромом диспептического расстройства:
- Аллергия, индивидуальная непереносимость конкретных пищевых продуктов.
- Воспаление желудка (гастрит) с повышенной и пониженной кислотностью желудочного сока.
- Гастроэзофагеальная рефлюксная болезнь. При ней происходит заброс желудочного содержимого, которое отличается высоким содержанием соляной кислоты – это приводит к раздражению и даже ожогам пищевода.

- Холецистит (воспаление желчного пузыря).
- Дуоденогастральный рефлюкс. Эта патология отличается забросом содержимого двенадцатиперстной кишки (непереваренная пища, желчные кислоты, ферменты) в желудок – это вызывает раздражение слизистых полого органа.
- Диафрагмальная грыжа.
- Желчнокаменная болезнь.
- Стеноз привратника желудка – это сужение зоны желудка в месте перехода полого органа в двенадцатиперстную кишку.
- Язвенная болезнь желудка и/или двенадцатиперстной кишки.
- Состояние после удаления желчного пузыря – постхолецистоэктомический синдром.
- Кишечная непроходимость.
- Опухоли доброкачественного характера, локализованные в различных органах желудочно-кишечного тракта.
- Злокачественная опухоль желудка (рак).
- Панкреатит – воспаление поджелудочной железы.
- Сахарный диабет.
- Вирусный гепатит А – острое инфекционное заболевание печени.
- Ахлоргидрия – снижение уровня кислотности желудочного сока.
- Синдром Золлингера-Элиссона.
Симптомы диспепсии желудка
Рассматриваемое заболевание характеризуется ярко выраженными симптомами – врач на первичном приеме больного может практически точно поставить диагноз на основе предъявляемых жалоб. К признакам диспепсии относятся:
- болевой синдром в верхних отделах живота — возникает периодически, отличается кратким течением и никак не связан с приемом пищи;
- чувство тошноты – может появиться и на голодный желудок, и сразу после употребления пищи;
- чувство тяжести в желудке – чаще это ощущение локализуется в верхней части живота;
- навязчивая изжога, которая сопровождается длительным жжением в области груди;
- признаки, указывающие на развитие язвенной болезни желудка/двенадцатиперстной кишки – они ложные, но слишком явно симулируют указанную патологию;
- ощущение вздутия, распирания желудка;
- чувство переполненности желудка даже при употреблении малого количества пищи;
- отрыжка.
Обратите внимание: в некоторых источниках признаком диспепсии желудка называют рвоту. Но по статистике именно этот синдром редко присутствует у больных, но именно после рвоты наступает кратковременное облегчение. Вообще, все вышеперечисленные симптомы по-своему комбинируются – есть определенные комбинации для разных видов течения диспепсии желудка. В частности:
- язвенноподобное течение – присутствуют отрыжка, боли «голодные» или ночные, изжога;
- дисмоторное – ощущение переполненности желудка, давление и распирание в животе;
- неспецифическое течение – все симптомы присутствуют одновременно.
Диагностические мероприятия
Несмотря на то, что рассматриваемое заболевание имеет ярко выраженные симптомы, только на основании их присутствия ставить диагноз не будет ни один врач. В любом случае понадобится провести целый ряд диагностических мероприятий. К таковым относятся:
- Сбор анамнеза жизни больного – имеются ли ранее диагностированные воспалительные/инфекционные заболевания органов желудочно-кишечного тракта.

- Сбор анамнеза болезни – у пациента врач выясняет, когда начали появляться симптомы патологии, насколько они интенсивны, в какое время суток усиливаются и как связаны с приемом пищи.
- Лабораторное исследование биологического материала пациента:
- анализы крови биохимический и клинический – это позволяет выявить нарушение функциональности органов пищеварительной системы и признаки воспалительного процесса в них;
- анализ кала на выявление присутствия крови – если в кале обнаружена скрытая кровь, то это будет свидетельствовать о язвенной болезни желудка/двенадцатиперстной кишки, но отрицать диспепсию желудка;
- общий анализ кала (копрограмма) – лаборанты выявляют остатки непереваренной пищи, пищевые волокна, увеличенное количество жира.
- Инструментальное исследование пациента:
- эзофагогастродуоденоскопия – специалист с помощью оборудования исследует состояние слизистых желудка, пищевода и двенадцатиперстной кишки. Обязательно во время этого исследования берется забор небольшого фрагмента материала с исследуемых поверхностей для биопсии;

- ультразвуковое исследование органов желудочно-кишечного тракта – это позволяет выявить наличие опухоли в поджелудочной железе, на стенках двенадцатиперстной кишки и желудка;
- импенданс-рн-метрия – врач устанавливает уровень кислотности среды пищевода;
- тест выделения кислоты желудком;
- исследование биологического материала со слизистой желудка для выявления или отрицания присутствия Helicobacter pylori – бактерия, которая оказывает поражающие действие;
- колоноскопия – исследование с помощью специального медицинского инструмента (эндоскоп) внутренних стенок толстой кишки;
- манометрия (эзофагельная и антродуоденальная) – врач устанавливает уровень двигательной активности пищевода, желудка/двенадцатиперстной кишки;
- компьютерная томография – позволяет выявить скрытое повреждение пищевода и желудка, труднодоступные опухоли;
- электрогастроэнтерография – врач может определить, имеется ли нарушение моторики кишечника.
Обратите внимание: при проведении диагностических мероприятий при подозрении на диспепсию желудка врач очень редко назначает рентгенографическое исследование. Оно целесообразно только при предположении сужения пищевода или образования опухоли в нем.
Методы лечения диспепсии желудка
Заболевание можно лечить несколькими методами – все они одобрены официальной медициной. Единственное уточнение – при использовании рецептов из категории «народная медицина» необходимо получить консультацию у лечащего врача.
Немедикаментозное лечение диспепсии
При появлении первых признаков диспепсии желудка можно предпринять следующие меры:
- после еды совершать пешие прогулки в умеренном темпе не менее 30 минут – это помогает активизировать моторику кишечника и желудка;
- ремень на брюках и юбках затягивать сильно нельзя;
- ограничить упражнения на мышцы брюшного пресса;
- спать только на высокой подушке – это предотвратит выброс содержимого желудка в пищевод;
- скорректировать питание – отказаться от продуктов, которые могут вызвать приступ изжоги (цитрусовые, томаты и другое), разнообразить меню, исключить переедание.
Если диспепсия желудка была выявлена на ранних стадиях развития, то вышеуказанные меры вполне могут оказать эффект.
Медикаментозное лечение
Во-первых, врачи назначают лекарственные препараты противодиарейного действия и слабительные. Но пациентам нужно знать, что увлекаться подобными средствами нельзя – например, слабительные средства можно употреблять только до первого опорожнения кишечника. Во-вторых, при диагностировании диспепсии желудка назначаются:
 обезболивающие – обычно это лекарственные препараты спазмолитического ряда, которые быстро и надолго снимают боли в животе;
обезболивающие – обычно это лекарственные препараты спазмолитического ряда, которые быстро и надолго снимают боли в животе;- блокаторы водородной помпы – специфические лекарственные средства, которые могут снижать уровень кислотности желудочного сока;
- ферментные средства – они способствуют улучшению процесса переваривания пищи в желудке и ее расщепления на микро/макровещества;
- Н2-гистаминоблокаторы – эти препараты также снижают уровень кислотности желудочного сока, но действуют менее эффективно, чем блокаторы водородной помпы.
В-третьих, если диспепсия желудка развивается на фоне стресса или депрессии, то понадобится провести специализированное лечение этих нарушений психоэмоционального фона. Медикаментозное лечение рассматриваемого заболевания подразумевает и проведение терапевтических мероприятий в отношении конкретной патологии, которая и провоцирует появление симптомов диспепсии. Например:
- хеликобактерная инфекция;
- язвенная болезнь двенадцатиперстной кишки и желудка;
- холецистит;
- заболевания поджелудочной железы – сахарный диабет (состояние больного лишь стабилизируют), панкреатит;
- дуоденит;
- гастроэзофагорефлюксная болезнь и другие.
Народные средства лечения диспепсии
В народной медицине существует достаточно много рецептов, которые применяются при диспепсии желудка. Но прежде чем начинать такое лечение необходимо нанести визит врачу:
 он уточнит диагноз – в некоторых случаях симптомы рассматриваемого заболевания могут свидетельствовать о развитии более сложной и даже опасной для жизни патологии;
он уточнит диагноз – в некоторых случаях симптомы рассматриваемого заболевания могут свидетельствовать о развитии более сложной и даже опасной для жизни патологии;- даст рекомендации по поводу целесообразности народного лечения;
- проведет аллерготесты – это позволит избежать появления аллергии на растительные компоненты лекарственных народных средств.
Наиболее эффективные рецепты:
- Тмин/майоран. Приготовьте целебный напиток: в 200 мл кипятка опустите растолченные семена тмина и майорана, 15 минут настаивайте. Это средство нужно употреблять дважды в сутки в дозе 100 мл на один прием.
- Фенхель. Для приготовления лекарства нужно взять ягоды фенхеля в количестве 10 г, залить 200 мл кипятка и нагреть до закипания (на медленном огне примерно 15 минут). Затем отвар остудить, процедить и добавить в него кипяченной воды так, чтобы в результате получился исходный объем. Все количество лекарственного средства нужно выпить в течение дня небольшими порциями.
- Укроп. Зерна этого пряного растения нужно залить кипятком и настоять в течение 20 минут. Пропорции: 1 чайная ложка семян укропа на 200 мл воды. Принимать следует по 30 мл сразу после еды.
Отлично помогают справиться с диспептическими явлениями отвары из травяных сборов. Можно смело использовать следующие рецепты:
- Приготовить алоэ 375 г, меда 625 г и красного вина 675 мл. Листья алоэ помыть и мелко нарезать, смешать с остальными ингредиентами. Принимать лекарственное средство нужно по 1 чайной ложке перед едой – это дозировка на первые 5 приемов. В дальнейшем рекомендуется принимать по 2 чайной ложке дважды в сутки перед едой. Длительность курса лечения этим лекарством составляет минимум 2 недели, максимальный срок употребления – 2 месяца.
- Корни девясила измельчить. Взять 1 чайную ложку сырья и залить 200 мл холодной кипяченной водой. Не греть и не кипятить! Настаивается лекарственное средство в течение 8 часов, затем процеживается и принимается по 1/3 стакана трижды в день перед едой. Длительность приема – 2 недели.
- В равных количествах приготовить тысячелистник, мяту, ромашку аптечную, шалфей. Затем взять половину чайной ложки готовой сухой смеси и залить 200 мл крутого кипятка, настоять в течение 10-15 минут. Принимать настой по половине стакана 3 раза в день до еды. Это лекарственное средство быстро и эффективно снимает боли.
- Кора крушины, плоды аниса, семена горчицы, корень солодки, трава тысячелистника – смешать эти лекарственные растения в равных пропорциях. Затем взять столовую ложку сбора и залить 300 мл кипятка, настоять в течение 30 минут. Принимать настой следует по половине чашки утром и вечером.
Обратите внимание: принимать решение о лечении диспепсии желудка народными методами самостоятельно нельзя. Только после консультации с врачом можно быть уверенным в безопасности употребления отваров/настоев собственного приготовления.
Возможные осложнения
По статистике осложнения при диспепсии желудка развиваются только на фоне прогрессирования основного заболевания. Могут наблюдаться:
- снижение аппетита, вплоть до полного отсутствия;
- резкое похудение;
- разрыв слизистой оболочки пищевода в месте перехода его в желудок.
Профилактические мероприятия
 Чтобы исключить развитие диспепсия желудка, нужно придерживаться правил профилактики. Они достаточно простые и не требуют каких-то особых условий для выполнения. Врачи рекомендуют:
Чтобы исключить развитие диспепсия желудка, нужно придерживаться правил профилактики. Они достаточно простые и не требуют каких-то особых условий для выполнения. Врачи рекомендуют:
- провести коррекцию питания – меню должно быть разнообразным, при предрасположенности к изжоге нужно исключить в употреблении цитрусовых;
- продукты всегда должны быть свежими;
- физические нагрузки необходимы, но они должны быть умеренными;
- ограничить употребление алкогольных напитков;
- проводить обычные гигиенические процедуры – мыть руки перед едой, тщательно очищать овощи и фрукты от загрязнений.
Если имеется предрасположенность к развитию заболеваний органов желудочно-кишечного тракта, периодически появляется изжога и отрыжка, отмечается повышенное газообразование, запоры или диарея, то необходимо более тщательно относиться к собственному здоровью. Необходимо один раз в год проходить осмотр у гастроэнтеролога – это поможет выявить на самой ранней стадии диспептические расстройства. Диспепсия желудка – заболевание, в принципе, не опасное для здоровья человека. Но оно может повлечь за собой нарушения в работе любого органа желудочно-кишечного тракта, да и самочувствие в периоды интенсивного проявления симптомов оставляет желать лучшего. Поэтому необходимо своевременно реагировать даже на не значительные нарушения в работе пищеварительной системы – это поможет быстро вернуть себе здоровье. Получить более подробную информацию о симптомах, причинах развития, методах диагностики и лечения диспепсии вы сможете, просмотрев данный обзор:
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
18,185 просмотров всего, 3 просмотров сегодня
 Загрузка...
Загрузка... okeydoc.ru
виды, симптомы, лечение и диета
Несварение желудка — одна из патологий, которая встречается у людей в любом возрасте. Под ней понимают развитие ряда симптомов, доставляющих дискомфорт пациенту. Зачастую причиной заболевания становится переедание. Но также это может сигнализировать о развитии серьезного недуга. Справиться с несварением не так уж сложно. Достаточно соблюдать диету и использовать народные средства.
Понятие о патологическом процессе и виды несварений желудка
Несварение желудка у ребенка или взрослого возникает периодически. Этому явлению способствуют различные причины. Они могут носить как безобидный, так и серьезный характер. Чаще всего решающими факторами выступают:
- дисфункциональность пищеварительной системы;
- нерациональное питание;
- болезни в области ЖКТ.
Во многих случаях неприятные ощущения проявляются сразу же или через несколько минут после приема пищи. Сопровождаются жжением в эпигастральной области, тошнотой, тяжестью. Состояние больного улучшается после отхождения отрыжки.
В медицине выделяют несколько видов диспепсии.
Бродильная форма несварения
Основной причиной несварения считается употребление продуктов, в состав которых входит много углеводов. К этой категории относятся фруктоза, глюкоза, сахароза и крахмал. Углеводы есть во фруктах, сахаре, меде, ягодах, мучных изделиях, картофеле и сладостях.
К усилению процессов брожения также ведет регулярное употребление пива, кваса или квашеной капусты.
При попадании углеводных продуктов в пищеварительный тракт наблюдается увеличение количества бактериальных агентов. Поэтому это не только сказывается на работе кишечника и желудка, но и существенно снижает иммунитет.

Гнилостный тип диспепсии
Такой вид несварения желудка формируется в результате чрезмерного употребления продуктов, в состав которых входит много белков. На переваривание этих веществ уходит слишком много времени. К этой группе пищи относят:
- мясные и рыбные блюда;
- колбасные изделия;
- печень;
- яйца.
Это не говорит о том, что нужно отказаться от потребления таких продуктов. Просто их лучше съедать в утреннее или обеденное время.
Мыльный или жировой тип диспепсии
Несварение желудка формируется при приеме пищи, которая состоит из жиров. В основном, сюда относят жиры животного происхождения в виде говяжьего, бараньего, свиного. Также в эту группу входит пальмовое масло. Остальные виды растительных масел, наоборот, приносят пользу организму.
В медицине выделяют и другие виды диспепсического расстройства в виде:
- холецистогенной. Возникает при нарушении оттока желчи в тонкий отдел кишечного тракта;
- гастрогенной. Связывается с нарушением секреторной функции желудка. Часто наблюдается после частичного или полного удаления органа;
- панкреатогенной. Сопровождается нарушением выработки ферментов в поджелудочной железе;
- энтерогенной. Данный вид патологии связан с ферментной недостаточностью при работе кишечных стенок. Также проявляется после удаления некоторой части органа;
- смешанной. Может сочетаться сразу несколько видов.
В некоторых случаях можно самостоятельно выявить тип заболевания. Но такое возможно только тогда, когда человек следит за тем, что он употребляет в пищу.

Диспепсические несварение желудка у детей
От несварения желудка страдают не только взрослые, но и дети разных возрастов. Зачастую с такой проблемой сталкиваются малыши до года. При этом признаки диспепсии будут проявляться немного иначе, чем у ребенка старшего возраста.
У грудничков патология характеризуется учащением и изменением стула, коликами в кишечнике, постоянным газообразованием, срыгиваниями и периодической рвотой. Малыши отказываются от приема пища и начинают плохо спать. Это ведет к отсутствию прибавки в весе. Продолжаться несварение может от 2 до 7 суток.
При осложненном течении заболевания появляются другие признаки в виде лихорадочного состояния, многократной рвоты, западения родничка, сухости кожных покровов и слизистых оболочек. Такой вид диспепсического расстройства считается опасным.
Несварение желудка у детей старшего возраста проявляется такими же симптомами, как у взрослых. Ребенок начинает жаловаться на болезненные ощущения в животе, тошноту, изжогу, отрыжку. Одним из главных признаков является чередование поносов и запоров. Такой процесс неблагоприятно сказывается на психоэмоциональном состоянии.
Причины и симптомы несварения желудка
 Прежде чем понять, что делать больному, необходимо определить причину возникновения патологического процесса.
Прежде чем понять, что делать больному, необходимо определить причину возникновения патологического процесса.
К провоцирующим факторам относят:
- регулярные перекусы на бегу. При быстром употреблении пища плохо пережевывается и смачивается слюной. Пониженное слюноотделение ведет к недостаточной секреции желудочного сока, что создает дополнительную нагрузку на желудок;
- переедание. Если съедать за один раз большое количество еды, то это создает нагрузку на желудок. Половина пищи не успевает перевариться, а потому она застаивается и загнивает;
- отдельные продукты. Любой организм отличается друг от друга. Это сказывается на усваиваемости жирной, острой и соленой пищи. В некоторых случаях расстройство проявляется во время приема продуктов определенного состава;
- сбои в режиме питания. Это могут быть небольшие промежутки между приемами пищи или, наоборот, употребление за один раз большой порции;
- стрессовые ситуации. Если психоэмоциональное состояние нарушено, то это ведет к гормональным перебоям. При дисбалансе в выработке гормонов происходит ухудшение кровотока в пищеварительных и мышечных тканях.
Причиной диспепсических расстройств являются кишечные инфекции. В организм через продукты питания и воду попадают бактерии в виде шигеллы, сальмонеллы, кишечной палочки.
Симптомы несварения желудка у взрослых заключаются в следующем:
Если у детей наблюдается несварение желудка, симптомы будут сопровождаться:
- повышением температурных значений до 38-39 градусов;
- тошнотой и многократной рвотой;
- болью, спазмами и коликами в животе;
- отсутствием аппетита;
- бессонницей;
- плачем и криком;
- разжижением стула;
- побледнением кожного покрова;
- ослабленностью;
- метеоризмом и урчанием;
- частыми срыгиваниями.
Симптомы также зависят от типа патологии. При гнилостной форме диспепсии пациент жалуется на сильное вздутие живота, хроническую и тухлую отрыжку, потемнение каловых масс, признаки интоксикации.
При инфекционном поражении кишечного тракта возникает понос. Каловые массы имеют водянистый характер. Также резко повышается температура, появляется многократная рвота.

Лечебные мероприятия при несварении желудка
Лечение несварения желудка у взрослых и детей проводится исходя из причины диспепсии. Если причиной стало попадание инфекции в кишечник, то необходимо принимать:
- антибиотики;
- ферментные препараты;
- лекарства для предотвращения обезвоживания и восстановления водно-солевого баланса;
- сорбенты для выведения токсических веществ.
Лечить функциональное расстройство можно в домашних условиях при помощи следующих средств:
- антациды. Такая группа медикаментов предназначена для нейтрализации соляной кислоты, тем самым избавляя от изжоги и болезненных ощущений в желудке. Зачастую используются антациды, в состав которых входит алюминий, в виде Маалокса, Алмагеля. Можно применять лекарства с комбинированным воздействием в виде Ренни или Гевискона;
- прокинетики. Воздействие таких медикаментов направлено на улучшение моторной функции. Сюда относятся таблетки под названием Домперидон или Цизаприд;
- блокаторы протонной помпы. Антисекреторные лекарственные средства, которые быстро понижают уровень соляной кислоты. Ко всему этому, они оказывают хорошо выраженный противовоспалительный эффект. К данной категории можно отнести Омепразол.
Длительность лечения зависит от причины. Обычно оно продолжается от 14 до 30 дней.
Подбор рациона питания при несварении желудка
Если наблюдается несварение желудка, лечение таблетками проводится не всегда. Достаточно подкорректировать меню. Диета подразумевает временный отказ от жирных и жареных блюд, солений, пряностей, специй и копченостей.
Пациенту следует научиться правильно сочетать продукты. Должен быть баланс между углеводами, белками и жирами. Мясные и рыбные блюда лучше употреблять в обед. На вечер готовьте овощи в любом виде. На утро подойдут каши и кисломолочные продукты. Не забывайте о перекусах. Они должны быть легкими. Поэтому на полдник можно есть фрукты (запеченные или свежие), творог, орехи, сухофрукты.
Кушайте как можно чаще, но понемногу. Частой причиной несварения является переедание, особенно на ночь. Объем одной порции должен быть от 150 до 200 грамм. Перерывы между едой составляют от двух до трех часов. Не ешьте перед телевизором, телефоном или книгой.
Следите за температурой блюд. Они не должны быть слишком холодными или горячими. В первом случае еда перевариваться сильно быстро и организм не успеет извлечь из продуктов все полезные вещества.
Улучшить переваривание пищи поможет вода. Ее лучше пить либо еды за 30 минут, либо после спустя 1 час. Не запивайте пищу. Это приведет к повышению кислотности желудочного сока, а значит и появлению изжоги.
Диеты надо придерживаться в течение нескольких недель. Как только все придет в норму, можно постепенно возвращаться к привычному образу жизни.
Народные методы лечения несварения желудка
Лечение диспепсических нарушений проводится не только при помощи медикаментов и диеты, но и народных средств. Существует несколько эффективных рецептов.
- Возьмите ложку семян сельдерея. Залейте кипяченой водой в объеме 500 миллилитров. Дайте настояться примерно 2 часа. Процедите. Употребляйте по две ложки до 3-4 раз в сутки.
- Перемешайте в равном соотношении цветки календулы и ягоды ежевики. Залейте литром кипяченой воды. Поставьте на плиту и потомите в течение 5-7 минут. Дайте настояться примерно 20-30 минут. Готовое средство употребляйте по 200 миллилитров 2-3 раза в сутки.
- Соедините в равном соотношении семена тмина и майорана. Залейте кружкой горячей воды. Подождите 15 минут, а потом процедите. Употребляется готовый состав 2 раза в день по 100 миллилитров.
Народные средства помогают избавиться от неприятных ощущений в виде боли в желудке, тошноты, изжоги. Они нормализуют процессы пищеварения. Но не лечат причину болезни. Такие методы применяют лишь в качестве дополнительной терапии к медикаментам и диете. Если симптомы появляются регулярно, то стоит посетить доктора и пройти обследование.
zivot.ru
Диспепсия желудка: лечение, симптомы, препараты
Характеризуется диспепсия желудка симптомокомплексом, проявляющимся при нарушенной пищеварительной функции. Частой причиной отклонения становятся различные заболевания ЖКТ. Патологическое состояние в той или иной форме фиксируется у 30% населения. В зависимости от разновидности синдрома требуется разный подход к лечению. При несвоевременном устранении вероятны опасные последствия, вплоть до развития онкологической болезни желудка и кишечника.

Этиология и патогенез
Синдром билиарной и желудочной диспепсии связан с воздействием разных негативных факторов. Выделяют следующие причины патологического состояния:
- быстрый прием пищи;
- употребление большого количества еды за один раз;
- злоупотребление алкогольными напитками;
- слишком пряные и жирные блюда в ежедневном рационе;
- избыток кофеина;
- стрессовые ситуации;
- курение.
 Патологию часто диагностируют при наличии хронических заболеваний органов ЖКТ.
Патологию часто диагностируют при наличии хронических заболеваний органов ЖКТ.Синдром эпигастральной диспепсии характерен для пациентов со следующими патологиями:
- язвенная болезнь;
- гастраэзофагеальный рефлюкс;
- грыжевое выпячивание в пищеводе;
- образование камней в желчном пузыре;
- признаки эзофагита;
- гастрит;
- воспаление поджелудочной;
- инфекционные очаги в органах ЖКТ;
- отравление пищевыми продуктами;
- синдром раздраженного кишечника;
- нарушенное опустошение желудка, которое часто наблюдается на фоне сахарного диабета;
- аллергическая реакция на еду;
- дисфункция щитовидной железы;
- затяжное депрессивное состояние;
- онкология;
- сердечные болезни.
Диспепсия может проявиться у пациентов, которые долгое время лечатся нестероидными противовоспалительными препаратами, антибиотиками, стероидами либо принимают оральные контрацептивы.
Вернуться к оглавлениюКакие виды бывают?
 Отклонение может быть вызвано пищевым отравлением.
Отклонение может быть вызвано пищевым отравлением.Желудочно-кишечная диспепсия подразделяется на несколько типов, для каждого из которых характерен особый механизм развития. Принято разделять отклонение желудка на функциональное и органическое. Для первой формы диспепсического синдрома характерно отсутствие любых органических нарушений в системе пищеварения, у пациента возникают лишь функциональные проблемы. Органическая дисперсия проявляется при структурных изменениях в клетках либо тканях внутренних органов. В таблице представлены другие виды патологии желудка, учитывая этиологию и патогенез.
| Разновидность | Подвид | Особенности |
| Алиментарная | Бродильный | Развивается на фоне чрезмерного употребления углеводов и напитков, приводящих к брожению в желудке |
| Гнилостный | Прогрессирует после приема продуктов не первой свежести либо плохого мяса | |
| Мыльный | Проявляется при злоупотреблении жирной едой | |
| Чаще развивается у любителей свинины или баранины | ||
| Диспепсия, связанная с нехваткой пищевых ферментов | Энтерогенный | Недостаток производства желудочного сока |
| Гастрогенный | Нехватка желудочных ферментов | |
| Гепатогенный | Нарушенная выработка печенью желчи | |
| Панкреатогенный | Малое количество ферментов, продуцируемых поджелудочной | |
| Кишечная | Дизентерийная | Связана с шигеллезной инфекцией |
| Повреждает толстый кишечник | ||
| Сальмонелезная | Вызвана бактериями |
Как распознать: симптомы
 Постоянное чувство тошноты и дискомфорта снижают аппетит.
Постоянное чувство тошноты и дискомфорта снижают аппетит.Синдром желудочной диспепсии может протекать в 3 формах, сопровождаясь разными патологическими признаками. Дискинетический тип сопровождается нарушенной двигательной способностью желудочно-кишечного тракта. При язвенноподобном виде пациента часто беспокоит болевой синдром, возникающий при желании есть. На фоне неспецифической болезни отмечается сразу несколько патологических проявлений. Диспепсия сопровождается такими симптомами:
- проблемы с аппетитом;
- дискомфорт в подложечной части;
- болезненность в эпигастрии, обостряющаяся после употребления еды;
- застойные процессы в желудке и кишечнике, проявляющиеся изжогой и ощущением переполненности;
- вздутие живота и метеоризм;
- нарушенное продвижение пищи по кишечнику;
- частая отрыжка;
- несварение желудка;
- приступы тошноты, вызывающие рвоту;
- чувство быстрого насыщения;
- потеря веса.
При запущенной диспепсии нарушается работа печени и других внутренних органов, что негативно сказывается на общем состоянии больного.
Вернуться к оглавлениюПредставляет ли опасность?
 Процесс проглатывания пищи приносит острую боль.
Процесс проглатывания пищи приносит острую боль.Если синдром ленивого желудка или желудочная диспепсия может грозить осложнениями при прогрессировании основного недуга. Отклонение провоцируется такие последствия:
- резкое снижение веса вплоть до развития анорексии;
- полная утрата аппетита;
- нарушенная целостность слизистой пищевода в области примыкания его к желудку;
- возникновение внутреннего кровотечения;
- боли при передвижении еды по пищеводу.
Как проводится диагностика?
У взрослых и детей подтвердить диагноз может опытный гастроэнтеролог. Если имеются симптомы кишечной диспепсии, то требуется комплексное обследование, после которого доктор подберет оптимальный вариант лечения. Для начала выясняется какая симптоматика беспокоит пациента и как давно проявилось нарушение желудка. После чего назначается комплексная диагностика, при которой подтверждается билиарная диспепсия. Обследование включает такие процедуры:
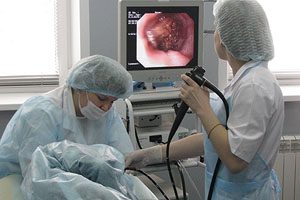 Исследование поможет установить масштаб поражения.
Исследование поможет установить масштаб поражения.- лабораторное исследование каловых масс и крови на определение скрытой анемии;
- биохимия;
- эзофагогастродуоденоскопия, выявляющая изъязвления слизистой желудка и 12-перстной кишки;
- ультразвуковая диагностика органов пищеварения;
- рентгенография с использованием контрастного вещества;
- колоноскопия, выявляющая воспалительные процессы и кровотечения в нижней области кишечника;
- КТ и МРТ;
- манометрия и элекрогастроэнтерография, определяющая желудочную перистальтику и кишечную моторику.
Как лечить?
Эффективные препараты
Диспепсия кишечника сопровождается различными клиническими признаками, которые помогают устранить аптечные лекарства. Любой препарат назначается доктором, во избежание негативных последствий. Часто используются такие таблетки от диспепсии желудка, представленные в таблице:
| Медикаментозная группа | Наименование |
| Препараты против боли | «Но-шпа» |
| «Папаверин» | |
| Лекарство, понижающее кислотность | «Омепразол» |
| «Рабепрозол» | |
| Ферментные средства, улучшающие переваривание пищи | «Фестал» |
| «Мезим Форте» | |
| «Панкреатин» | |
| «Панзинорм» | |
| Блокаторы Н2-гистаминорецепторов | «Ранитидин» |
| «Циметидин» |
Если диспепсическое нарушение в желудке связано с активностью Хеликобактер пилори, то пациенту назначается прием антибактериальных лекарств.
Вернуться к оглавлениюЛечение народными средствами
 Настой поможет снять воспалительный процесс.
Настой поможет снять воспалительный процесс.Помимо лекарственной терапии, при диспепсии возможно использовать природные компоненты. Лечение проводится посредством таких рецептов:
- Укроп. Заливают 1 ч. л. семян стаканом крутого кипятка. Дают постоять четверть часа, и употребляют перорально по 1 ст. л. после еды.
- Тмин и майоран. Семена продуктов берут в равном количестве и готовят аналогично укропному отвару. Принимают внутрь дважды в сутки по полстакана.
- Травяная смесь. Для приготовления потребуется шалфей, ромашка, листья мяты, тысячелистник. Каждого компонента используют по 1 ч. л. Настаивают не более 20 минут и пьют по 100 мл трижды в день до приема еды.
Лечебная диета
Лечение диспепсии народными средствами и лекарственными препаратами обязательно дополняется диетическим питанием. Бродильная форма болезни исключает прием углеводов. При развитии жирового нарушения требуется отказаться от баранины и свинины. Когда прогрессирует гнилостная диспепсия, то из рациона убирают белковые блюда. Все продукты должны употребляться свежими и хорошо обрабатываться. Рекомендуется питаться дробно небольшими порциями. Диета предусматривает отказ от таких продуктов:
- цитрусовые;
- помидоры;
- ягоды кислых сортов;
- крепко заваренный чай и кофе;
- газированные напитки.
Гимнастические упражнения
 Комплекс упражнений необходимо обсудить с доктором.
Комплекс упражнений необходимо обсудить с доктором.Справиться с признаками диспепсии удается посредством специальной зарядки. Пациент принимает горизонтальное положение тела, подтягивая нижние конечности к животу и крепко фиксируя их руками. Как можно больше стараются потянуть на себя ступни, затем направить их от себя. Медленно опускают ноги на пол, при этом легкими массажными движениями гладят живот по часовой стрелке.
Вернуться к оглавлениюКак предупредить?
Избежать диспепсии желудка возможно, если скорректировать ежедневный рацион, устранив из него вредную и жирную пищу. Вся еда должна быть качественной и свежей. Каждый день рекомендована легкая разминка, улучшающая работу органов пищеварения. Отказ от вредных привычек снижает риск развития диспепсии. Перед каждой трапезой требуется тщательно мыть руки, используя специальные гигиенические средства. Не менее важно исключить стрессовые факторы, психологические перенапряжение, которые ухудшают работу органов пищеварения. Стоит придерживаться здорового режима сна и бодрствования, ночью человек должен спать не менее 8 часов. Для предупреждения диспепсии желудка требуется хотя бы единожды в год сдавать анализы и посещать гастроэнтеролога. Подобная мера поможет диагностировать нарушение на раннем этапе, что исключит осложнения.
etozheludok.ru
Несварение желудка - что делать и как лечить: симптомы и причины несварения пищи
ПРИЧИНЫ НЕСВАРЕНИЯ ЖЕЛУДКА
Причины и условия, провоцирующие истощение огненной теплоты желудка:- длительное употребление сырых или неподходящих продуктов,
- холодной воды и других тяжело перевариваемых видов пищи и питья (иньские продукты питания),
- пища и питье с грубыми и легкими свойствами (обезжиренная, сырая),
- ослабленная печень,
- перенесенные гепатит А, В, С.
- инфекционные заболевания,
- длительное переохлаждение организма,
- длительное голодание (особенно молодые девушки),
- неправильное проведение разгрузочных дней,
- несвоевременный (нерегулярный прием) пищи и питья,
- гастроптоз (опущение желудка),
- колоноптоз (опущение кишечника),
- длительное назначение охлаждающих лекарственных средств.
СИМПТОМЫ НЕСВАРЕНИЯ ЖЕЛУДКА
- ухудшение аппетита (больной весьма привередлив в пище),
- пища тяжело переваривается, ощущается дискомфорт в желудке, вздутие живота и распирание в животе, частая отрыжка, особенно после небольшого приема пищи,
- запоры,
- боли в области солнечного сплетения,
- урчание в животе,
- в области желудка ноющие боли, которые уменьшаются при пальпации,
- уменьшается телесное тепло,
- снижается общая температура тела <36,6,
- конечности становятся холодными, потными,
- кожа становится сухой,
- физические силы, сила духа и усердие (бодрость и работоспособность),
- пульс становится слабым и замедленным,
- на языке появляется тонкий слой белесого налета,
- кожа становится сухой, шелушащейся,
- волосы сухие, склонные к выпадению,
- кожа дряблая, быстро наступают симптомы старения,
- значительно уменьшается число эритроцитов и гемоглобина, так как организм не усваивает железо, питательные вещества,
ЛЕЧЕНИЕ НЕСВАРЕНИЯ ЖЕЛУДКА
Для лечения болезни мажу необходимо подавить слизь, поддержать огонь желудка, улучшить образование тепла в желудке, бороться с причинами болезни. Лечение в клинике «Наран» направлено на то, чтобы заставить перевариться не переваривающуюся пищу и устранить тяжесть в желудке.В зависимости от симптомов назначаются тибетские лекарства соответствующего спектра действия:
- чтобы восстановить способность желудка переваривать пищу, убрать отрыжку, необходимо принимать Руда-6.
- чтобы подавить бадган (слизь), прибавить огненной теплоты желудка, избавиться от сильных внезапно возникших болей после резкого обильного насыщения, принимается Шижид-6.
- при сильном вздутии и распираниях, при тошноте и горечи во рту врач назначает дополнительные лекарства, устраняющие причину данных симптомов.
- если несварение желудка сопровождается излишним возбуждением, учащенным сердцебиением, необходимо принимать лекарства, успокаивающие Ветер (нервная система)
naran.ru
Причины несварения желудка и кишечника
Диспепсия
Несварение желудка, или по-научному диспепсия – распространенный синдром, который возникает вследствие одновременного появления ряда симптомов. Он может проявляться как у взрослого, так и у ребенка. В связи с этим, необходимо четко понимать по какой причине появилась диспепсия.
Привести к появлению этого расстройства может как простое пищевое отравление, так и более серьезные заболевания, включая раковые опухоли в желудочно-кишечном тракте.
Причины
Спровоцировать появление несварения желудка у взрослого и ребенка в том числе, могут некоторые патологические состояния.
К ним можно отнести:
- Быстрый прием пищи. Если человек поглощает еду в ускоренном темпе, то пищеварительные соки не успевают выделиться в необходимом количестве. Кроме того, съеденная пища не успевает быть как следует пережеванной. Как известно, большие куски плохо расщепляются, особенно если и без того пищеварительные ферменты выделились в очень маленьком объеме.
- Переедание.
- Продукты, способные к брожению, например, виноград.
- Некоторые напитки. Газированные напитки имеют углекислый газ, который может вызывать неприятные симптомы диспепсии, например, вздутие живота. Кофеин способствует повышению показателя кислотности желудочного сока. Он оказывает агрессивное воздействие на слизистую оболочку пищеварительных органов.
- Стрессы также негативно влияют на желудочно-кишечный тракт. Они могут привести к спазмам желчного пузыря. У ребенка сильные нервные потрясения могут способствовать появлению хронических заболеваний.
- Занятия спортом или физические нагрузки непосредственно после приема пищи. Нарушение пищеварения в этом случае обусловлено тем, что кровь поступает преимущественно в мышцы, а не к органам пищеварения.
Как проявляется несварение?
Что такое диспепсия? Это комплекс симптомов, в которые входит:
- Тошнота.
- Дискомфорт в области диафрагмы, солнечного сплетения.
- Изжога.
- Вздутие живота.
Необходимо учитывать, что все эти симптомы не связаны напрямую с нарушением функционирования толстого отдела кишечника. Это значит, что беспокоящие проявления не пройдут после дефекации.
Заболевания, сопровождающиеся диспепсией
Этот синдромокомплекс проявляется только при расстройствах функции пищеварительных органов, но не является специфическим для определенного заболевания.
Расстройства пищеварения могут быть как функционального, так и органического характера. Их разница в том, что органическое нарушение всегда возникает по причине конкретного заболевания, например, язвенной болезни желудка. При функциональном несварение желудка появляется без какой-либо причины.
Рассмотрим некоторые заболевания, о которых может сигнализировать появившееся расстройство желудка:
- Гастроэзофагеальный рефлюкс. При этом происходит обратное забрасывание (регургитация) содержимого желудка в пищевод. Такое агрессивное воздействие на слизистую оболочку обуславливает появление язв.
- Гастрит является очень частым расстройством функционирования желудочно-кишечного тракта у взрослого человека и ребенка.
- Язвы желудка и эрозии двенадцатиперстной кишки. Может появиться не только из-за Helicobacter pylori, но и вследствие приема средств из группы нестероидных противовоспалительных препаратов. К ним относят ибупрофен, аспирин, диклофенак, анальгин и т. д.
Дискомфорт, симптомы которого весьма схожи с несварением желудка, могут появляться при диафрагмальной грыже. Пациент чувствует боль за грудиной, которая не отличается какой-либо строгой периодичностью, но при этом отмечается связь с приемом пищи. Боль и жжение появляется сразу после еды.
Появление расстройств пищеварительной системы может быть связано с инфарктом миокарда. Боль появляется в области солнечного сплетения и в этом случае связана не с приемом пищи, а с недостаточным снабжением кислородом сердечной мышцы кислородом.
Диагностика
Наиболее эффективным методом исследования, если возникли подозрения на несварение желудка, является фиброэзофагогастродуоденоскопия (ФЭГДС). Метод позволит визуализировать внутреннее состояние слизистой оболочки пищевода, двенадцатиперстной кишки и желудка. Основывается он на том, что пациент глотает специальный зонд с камерой и лампочкой. Если в процессе обследования врачу что-либо в органах покажется подозрительным, он сможет взять кусочек этих тканей для более подробного исследования – биопсии. Метод ФЭГДС полностью безопасен и поэтому может быть применим даже для ребенка.
Поскольку симптомы диспепсии могут проявиться и при желудочном кровотечении, не лишним будет анализ крови, который покажет малокровие или признаки воспаления. Также для исключения этого патологического состояния рекомендуется сдать анализ кала, где можно будет обнаружить скрытую кровь.
К каким врачам обращаться
Диспепсию не стоит игнорировать. Если пациент почувствовал дискомфорт, он должен немедленно обратиться к специалисту. Прежде всего, следует записаться на прием к гастроэнтерологу. В процессе обследования врач обязательно предложит сделать несколько анализов для уточнения диагноза. Если после этих процедур станет понятно, что проблема выходит за рамки компетентности данного специалиста, последний имеет право перенаправить пациента к более сведущему в этом вопросе врачу.
Если возникло несварение желудка у ребенка, то родителям в первую очередь необходимо обратиться к педиатру. Последний оценит симптомы диспепсии и назначит ряд анализов. В зависимости от результата малыш будет направлен в больницу или будет получать лечение амбулаторно.
В любом случае врач узкой специализации назначит адекватное лечение. Его нужно соблюдать неукоснительно и не нарушать предписаний, поскольку это основной залог выздоровления пациента.
Как лечить это расстройство
Лечение диспепсии может быть назначено только после проведения соответствующих диагностических мероприятий.
Основными направлениями терапии являются:
- Отказ от вредных привычек: табакокурения и алкоголя.
- Соблюдение диеты.
- Соблюдение режима питания. Пища должна поступать мелкими и дробными порциями, а также тщательно пережевываться.
- Избегание острой пищи, продуктов с повышенной кислотностью.
Лечить диспепсию медикаментозными препаратами нужно с осторожностью и только по назначению врача. Далее рассмотрим основные группы лекарств, которые специалист может назначить как взрослому, так и ребенку. Различие состоит только в дозах назначаемых препаратов.
Симптомы заболевания лучше всего устраняются приемом антацидных препаратов. Эта группа средств обладает обволакивающим действием, что помогает слизистой оболочке пищеварительной системы выдерживать негативное влияние агрессивных факторов.
Несварение желудка требует приема препаратов группы ингибиторов протонного насоса, которые обладают антисекреторным влиянием. Это помогает уменьшить секрецию соляной кислоты, которая разъедает нежную слизистую оболочку.
Для устранения боли применяют стимуляторы перистальтики. Благодаря ускорению прохождения пищи по желудочно-кишечному тракту она меньше застаивается в кишечнике и уменьшает вероятность возникновения любых проявлений, которыми характеризуется диспепсия.
Как уменьшить проявления диспепсии?
Диспепсию необходимо взять под контроль не только врачу, но и пациенту.
В связи с этим больному необходимо знать несколько правил для того, чтобы получить лечение самостоятельно, без медикаментов:
- Важно запомнить, что выполнять физическую работу не следует ранее, чем через час после приема пищи. Принимать же пищу после того, как были проведены изнуряющие физические упражнения, следует не ранее, чем через 30 минут.
- Если у ребенка случилось нарушение диеты, то необходимо ему объяснить, что после употребления жирной пищи не следует сразу же переходить к сладкому.
- Лечение синдрома требует от пациента наблюдательности. Необходимо четко проследить какие продукты в большей степени вызывают раздражение слизистой оболочки пищеварительного тракта.
Таким образом, диспепсия оказывается легким расстройством, однако, игнорировать его проявления не стоит, поскольку это может свидетельствовать о более серьезных заболеваниях. Лечение этого синдрома не обременяется сложностями. Даже у детей симптомы расстройства легко устранить и они не будут прогрессировать.
Если боли в желудке и отрыжка воздухом чем лечить
Боли и тяжесть в желудке – это болевые ощущения, возникающие между грудной клеткой и тазом.
Боль в животе может сопровождаться судорогой, быть болезненной или острой. Его часто называют боль в желудке.
Отрыжка – это выталкивание газа из желудка через рот.
Она обычно происходит после того, как желудок расширился из-за слишком большого количества проглоченного воздуха. Отрыжка выпускает воздух.
Глотание воздуха и попадание его в желудок может вызвать вздутие, ощущение опухшей брюшной полости и боли в животе, сопровождающиеся отрыжкой.
Отрыжка – это явление, которое знакомо каждому человеку, ведь иногда она случается несколько раз в день. Она может поставить человека в неловкое положение, если он делает ее в обществе других людей.
Чрезмерная отрыжка воздухом для некоторых также может стать плохой привычкой. Стоит разобраться в причинах ее появления и методах избавления от данного состояния.
Причины
Боль в желудке и отрыжка воздухом причины которых состоят из большого количества различных состояний и недугов, должны рассматриваться, как сопутствующие симптомы.
Отрыжка – это способ естественного избавления от лишнего воздуха в желудке после его заглатывания. Каковы же его причины? Это нормальный рефлекс, вызванный глотанием воздушной массы.
Можно проглотить избыточный воздух во время или после употребления еды или слишком быстрого употребления воды, разговоров во время обеда или ужина, жевания резинки или твердых конфета, питья газированных напитков или курения сигарет.
Быстрое дыхание или гипервентиляция, вызванная смехом или беспокойством, также могут заставить человека глотать воздух.
Некоторые продукты и напитки также могут вызывать боли в животе и отрыжку, включая продукты с высоким содержанием крахмала, сахара или клетчатки. Расстройство желудка или изжога могут также привести к временным болям в животе после приема тяжелой пищи.
Младенцы и маленькие дети могут проглотить большое количество воздуха, не осознавая этого, что приводит к дискомфорту и отрыжке. Именно поэтому малыши отрываются вскоре после употребления грудного молока или смеси.
Сильная боль в желудке отрыжка воздухом и тяжесть в области желудка могут быть вызваны различными состояниями и недугами, в том числе:
- Синдромом раздраженной толстой кишки.
- Болезнью кислотного рефлюкса (ГЭРБ).
- Язвами желудка и двенадцатиперстной кишки.
- Желчными камнями.
- Грыжей пищеводного отверстия диафрагмы.
- Острым панкреатитом.
- Некоторыми бактериальными инфекциями.
- Внутренними паразитами (к примеру, лямблиозом).
- Кишечной непроходимостью.
- Целиакией.
- Некоторыми видами рака.
В большинстве этих случаев боли в животе, отрыжка воздухом и изжога сопровождаются иными симптомами. Постоянная отрыжка может быть вызвана раком. Если отрыгивание сопровождается появлением боли в области желудка, вероятность развития рака желудка высока.
Боль в желудке и отрыжка воздухом являются возможными симптомами данного онкологического заболевания. Рак желудка инициируется в желудке, и наиболее распространенная форма рака желудка известна как аденокарцинома.
Факторы риска, связанные с развитием этой формы рака, включают курение, хронический гастрит, пернициозную анемию, семейный анамнез и инфекции, связанные с бактерией Helicobacter pylori.
Симптоматика рака желудка включает регулярную отрыжку после приема пищи, боли в животе, чувство полноты брюшной полости. Также могут наблюдаться тяжесть в желудке, рвота, тошнота, проблемы с глотанием, непреднамеренная потеря веса и аппетита, усталость и слабость.
Один из способов лечения рака желудка – лучевая терапия и химиотерапия, они могут помочь больному выжить и восстановить пораженные участки желудка со временем.
Язвы и грыжи также являются одной из причин постоянной отрыжки. Более того, именно язвенная болезнь может вызывать регулярное отрыгивание в сочетании с интенсивной болью в области желудка.
Судороги, отрыжка воздухом и изжога также могут быть вызваны развитием кишечной или хиатальной грыж. Кроме того, Helicobacter pylori также является одной из общих причин язв желудка.
Если человек глотает избыточный воздух, то он страдает аэрофагией. Это состояние является общим побочным эффектом быстрого употребления еды или питья напитков.
Человек, который жует жвачку, ест твердые конфеты, пьет напитки с соломой, потребляет газированные напитки или курит, может проглотить лишний воздух.
В основном, пожилые люди, которые носят рыхлые протезы, обычно страдают от этого состояния. Так называемое распирание желудка и тяжесть в нем могут быть вызваны глотанием избыточного воздуха.
Когда избыток воздуха проглатывается и не выводится наружу при отрыгивании, он накапливается в области желудка и вызывает болевые чувства, которые варьируются от легких до сильных.
Расстройство желудка, также известное как диспепсия, определяется как боль или жжение в верхней части живота. Расстройство желудка создает ощущение дискомфорта в желудке.
Гастроэзофагеальная рефлюксная болезнь также называется кислотным рефлюксом или ГЭРБ. Она происходит, если жидкости из желудка возвращаются в пищевод.
Когда существует грыжа пищеводного отверстия диафрагмы, симптомы ГЭРБ широко распространены. Кроме боли и жжения, другими вероятными симптомами диспепсии являются газообразование, отрыгивание воздухом после потребления еды, вздутие живота, рвота, тошнота, изжога и кислотный привкус во рту.
В большинстве случаев расстройство желудка, частая отрыжка и боль в желудке, а также изжога, происходят из-за переедания, быстрого питания или употребления пряных или жирных продуктов, лежащих в основе заболеваний пищеварительного тракта, или язв в пищеварительном тракте и т. д.
Расстройство пищеварения, вызванное потреблением еды, не требует лечения и вскоре проходит самостоятельно в течение нескольких часов, в то время, как расстройство желудка, спровоцированное основным состоянием здоровья, требует терапии после его обнаружения.
Избыток газа вызван потреблением большинства углеводов, в то время, как недостаточное количество газа вырабатывается из-за приема в пищу продуктов с высоким содержанием белка и жира.
Комплексный сахар, содержащийся в большинстве овощей, вызывающих газовый рафиноз, содержится в капусте, брюссельской капусте, бобовых, брокколи и других овощах.
Естественный подсластитель – лактоза, содержится в таких молочных продуктах, как йогурт, молоко и сыр. Некоторые люди не могут переваривать лактозу и страдают от повышенного газообразования и болевых ощущений в животе при приеме еды, содержащей сахар.
Другим природным подсластителем, который, как известно, вызывает метеоризм и отрыжку, является фруктоза, содержащаяся в грушах, артишоках и луке. Определенные продукты вызывают появление избытка газа и желудочные боли у некоторых людей.
Боль в желудке отрыжка воздухом, вздутие живота или тяжесть в нем редко вызывают беспокойство. Но, если отрыжка воздухом, изжога и тошнота не поддаются контролю, растяжение желудка не облегчается или сопровождается сильной болью в животе, стоит обратиться за медицинской помощью.
Также необходимо совершить визит к врачу, определить причины состояния и осуществлять лечение, если болевые ощущения в животе, отрыжка воздухом, изжога и тошнота частые или сопровождаются:
- Рвотой.
- Болью в животе, которая длится более 24 часов.
- Головной болью.
- Лихорадкой и температурой более 38 ° C.
- Болью или ощущением жжения в горле или рту.
- Грудной болью.
Боль в желудке и отрыжка воздухом, а также изжога и тошнота, могут быть вызваны рядом различных заболеваний. Причины возникновения данных симптомов кроются в воздухе, который поступает в желудок.
Он может наблюдаться даже из-за газов, которые возникают естественным образом в кишечнике. После осмотра у врача и сдачи анализов, лечение выявленного недуга рекомендуется начинать незамедлительно.
Методы терапии и профилактики
Боли в желудке и отрыжка воздухом причины и лечение которых определяется врачом, могут спровоцировать серьезные осложнения и негативно повлиять на общее состояние пациента. Поэтому необходимо вовремя приступать к процессу терапии.
Антациды – основное лечение расстройств пищеварения. Они могут быть весьма эффективными при облегчении симптомов отрыжки и боли в животе.
Кроме того, могут быть назначены медикаменты для снижения уровня кислоты в желудке и повышения эффективности антибиотиков.
Домашние средства от отрыжки также могут оказать большую помощь, когда нет никакой серьезной болезни или основного недуга, ответственного за симптоматику, а только простая проблема расстройства желудка.
Большинство естественных методов избавления от отрыжки и несварения желудка включают использование диетических рекомендаций и изменение образа жизни для облегчения и улучшения пищеварительного процесса. Такое лечение показывает неплохие результаты.
Многие доступные безрецептурные лекарства могут облегчить болевые ощущения в животе, тяжесть в желудке и отрыжку, вызванную расстройством желудка или изжогой.
Необходимо проконсультироваться с фармацевтом или медицинским специалистом о возможности их применения. Всегда нужно соблюдать инструкции на упаковке при употреблении лекарственных средств, отпускаемых без рецепта.
Если человек чрезмерно часто отрыгивает или у него растянут живот, и он не в состоянии вытеснить воздух, помощь может оказать смена положения тела. Принятие положения «колени к груди» также может быть полезным. Желательно держать такую позицию, пока газ не выйдет полностью.
Рекомендуется также избегать быстрого употребления еды и питья, газированных напитков и жевательной резинки, если человек испытывает боль в животе и частое отрыгивание. Это может лишь усугубить проблему.
Не все причины появления болевых чувств в животе и отрыжки могут быть предотвращены. Тем не менее, есть возможность снизить риск благодаря:
- Поддержанию здорового питания.
- Потреблению рекомендуемой нормы воды.
- Ограничению питья газированных напитков.
- Медленному пережевыванию еды.
- Избеганию разговоров во время употребления еды.
Лечение с помощью пробиотических добавок может также предотвратить некоторые случаи несварения желудка и изжоги.
Если у больного есть пищеварительные недуги, такие как болезнь Крона или заболевания кишечника, крайне важно соблюдать диетические рекомендации лечащего врача, чтобы минимизировать чувство дискомфорта и газообразование. Кислая, соленая и жирная пища могут усугубить проблемы с желудком.
Если у пациента имеется рефлюксная болезнь, нужно подождать не менее двух часов после потребления еды прежде, чем ложится спать. Положение лежа после приема пищи может усугубить проблемы с желудком, вызвать отрыжку и изжогу.
Любая профилактика гораздо лучше, чем самое эффективное лечение. Поэтому рекомендуется соблюдать принципы здорового образа жизни. При появлении какого-либо симптома, необходимо узнать его причины, а затем приступать к терапии.
Как остановить понос при панкреатите: лечение, причины и симптомы
По данным медицинской статистики за последний год существенно увеличилось число пациентов, которым был поставлен диагноз панкреатит. Понос при поджелудочной железе находящейся в воспалении – далеко не редкость. Диарея и расстройство желудочно-кишечного тракта в целом – одни из главных признаков недомогания органа. Почему больные панкреатитом страдают от поноса, какие еще синдромы характерны для воспалительного процесса в поджелудочной, и как лечат эту деликатную проблему.
Жидкий стул при панкреатите: причины
Специалисты отмечают, что при остром течении панкреатической болезни, как правило, пациенты жалуются на запоры. А вот диарея, наоборот, сопровождает хроническую форму панкреатита. Происходит это по следующим причинам:
- Недостаток пищеварительных ферментов.
- Обострение других хронических заболеваний, например, воспаленный мочевой пузырь или желчные протоки печени.
- Нарушение перистальтики кишечника.
- Вытеснение микрофлоры кишечника условно-патогенными бактериями – дисбактериоз.
- Алкогольный фактор появления панкреатита.
Какой стул при панкреатите: симптомы диареи
Среди симптомов хронического панкреатита ведущее место занимают сбои в работе пищеварительной системы. Диарея проявляется жидким стулом кашицеобразной консистенции. Чаще всего, позыв к опорожнению кишечника возникает спустя некоторое время по завершении трапезы.
Что отличает понос при панкреатите:
- Неоднократность дефекации.
- Большой объем каловых масс — полифекалия.
- Оттенок кала светлый или серый.
- Фекалии плохо отходят от стенок унитаза.
- Присутствие в кале жиров и характерный жирный блеск стула.
- Зловонный запах.
- Фрагменты не переваренной пищи.
Желтоватый цвет мазеобразного кала свойственен пациентам, прошедшим терапию антибиотиками. Однако также это может быть признаком развития смежных заболеваний, например, проблемы с желчеотделением, патологии желчевыводящих путей и печени.
В результатах копрограммы будет пометка о присутствии крахмала, жиров, клетчатки и не переваренных волокон.
С усугублением ситуации более яркими на фоне изнуряющего поноса станут другие признаки:
- Малокровие;
- Дефицит белков;
- Нехватка витаминов;
- Обезвоживание;
- Резкая потеря веса;
- Сухость кожных покровов;
- Ломкость волос и ногтевых пластин;
- Появление «заед» в уголках рта;
- Воспалительный процесс языка;
- Вялость;
- Потеря концентрации;
- Беспокойный сон;
- Быстрая смена настроения.
Так как понос требует немедленного удаления в уборную, больные панкреатитом и измученные диареей, в частности, оказываются неспособны более вести привычный образ жизни. Любой выход в свет может обернуться казусом. Одна мысль об этом порождает комплексы и психологические расстройства.
Лечение поноса при панкреатите: обзор методов
Существует немало методик, направленных на борьбу с диареей. В зависимости от клинической картины, результатов анализов, индивидуальной переносимости и прочих факторов, врач может избрать один из курсов терапии или составить комплекс мер.
Крепящие препараты для остановки поноса
Замедлить пассаж содержимого кишечника призваны такие лекарственные препараты, как Имодиум или Лоперамид. Крепящим воздействием славится и собственноручно приготовленный отвар из гранатовых корочек. Похожий эффект оказывает и домашняя настойка из грецких орехов.
Среди побочных действий приема вышеописанных рецептов и медикаментов риск интоксикации и развитие гнилостных процессов, которые могут быть спровоцированы попытками задержки пищевой кашицы, которая к тому же была плохо переварена.
Коррекция питания
Диета при панкреатите – обязательная составляющая восстановления функции после перенесенного острого приступа или обострения хронической формы болезни. Отказаться стоит от продуктов и напитков, которые для своего усвоения требуют большой ферментной активности.
В обязательном порядке исключаются полуфабрикаты и еда из сетей фастфуда. Избирательность касается и домашней пищи. Например, ни в коем случае нельзя есть приготовленное на масле, приправленное специями, маринованное или копченное. Жирная пища вкупе с алкоголем – враг №1.
Дробное шестиразовое-восьмиразовое питание – вот что нужно воспаленной поджелудочной для скорейшей регенерации поврежденных тканей. Дело в том, что столь частый прием пищи облегчает нагрузку на поджелудочную железу при переваривании. Кроме того, подразумеваются мелкие порции. За ориентир возьмите ладонь. Объем порции не должен превышать вашу горсть.
Заместительный эффект
Ферментные препараты заместительной терапии подтверждают свою необходимость. Благодаря им удается привести поджелудочную железу в норму, дав передохнуть определенное время. Отлично зарекомендовали себя Креон и его более дешевый отечественный аналог – Панкреатин.
Борьба с обезвоживанием
Частые поносы довольно скоро приводят к обезвоживанию, которое негативно отражается не только на здоровье поджелудочной, но и организма в целом. Если за сутки было более 10 испражнений кишечника, требуется срочная госпитализация больного. В первую очередь, ему будет оказана помощь посредством капельниц. Внутривенное введение жидкости подразумевает обращение к растворам магния, натрия, калия и других солей электролитов.
Если необходимости в госпитализации нет, врачи настоятельно советуют обильное питье. Как минимум в сутки нужно выпивать 2 литра чистой кипяченой или фильтрованной воды. Именно воды, а не других напитков (чая, сока, отвара, киселя, компота и т.д.), которые будут классифицироваться не как жидкость, а как пища, составляющая каловые массы.
Это не значит, что еду и напитки исключают. Если врач не предупредил о лечебном голодании, то питание необходимо. Однако два литра воды – правило, которое нельзя нарушать, несмотря ни на что.
Клизма для очищения
Совершенно нелогичный, на первый взгляд, способ борьбы с поносом – это клизма. Однако, как заверяют врачи, достаточно действенный. Так как при панкреатите пища плохо переваривается и ее фрагменты начинают бродить и гнить в кишечнике, очищение с помощью клизмы, как минимум, имеет место.
Для предотвращения интоксикации продуктами распада и восстановления микрофлоры кишечника, делают клизму. Избавиться от гнилостных микробов можно и таблетками, но делать это не рекомендуется, дабы не нагрузить дополнительно железу.
Пробиотики
Следующий шаг после очищения от микробов микрофлоры, это ее заселение пробиотиками. Обычно клизму проводят курсом на протяжении семи дней, а по истечении пяти суток начинают принимать Колибактерин ежедневно в течение трех недель. Последующие три недели проходят под эгидой употребления Бифидумбактерина. Как только он будет завершен, еще 21 день показан прием другого препарата – Лактобактерина.
Точную дозировку лекарств и частоту приема определяет лечащий врач, отталкиваясь от индивидуальных показаний.
Диарея при панкреатите: лечение травами
Фитотерапия против поноса представлена противовоспалительными, антибактериальными, спазмолитическими и желчегонными растениями. Сбор получается на основе ромашки, календулы, мяты и кукурузных рылец, как основных компонентов. Их смешивают в равных пропорциях и заливают одним литром крутого кипятка. Настаивать рекомендуется в течение одного часа, по истечении которого напиток тщательнейшим образом процеживают через сито или сложенную в несколько слоев марлю.
Приблизительно за четверть часа до приема пищи нужно принимать по 100 мл теплого, но не горячего настоя. Оптимальная температура – 39 градусов. Курс лечения составляет 1,5 месяца.
Чтобы предотвратить развитие мультигиповитаминоза, употребляйте поливитаминные комплексы в дополнение ко всем вышеперечисленным мерам борьбы с поносом. Будьте здоровы!
Поджелудочная железа где находится у человека, функции, и как болит.
Основные признаки и симптомы панкреатита
Поджелудочная железа размеры у человека, норма у взрослых и строение органа головка, тело, хвост.
Панкреатит что это — ответы ведущих врачей гастроэнтерологов на вопросы пациентов.
Диета при панкреатите поджелудочной железы как главный фактор успешного лечения.
dieta.gastrit-i-yazva.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа