Каково строение пяточной кости и какие могут быть ее болезни? Сколько костей в пятке
Кости стопы человека; строение, отделы, суставы и связки
В организме человека много костей, все они разные по форме, строению, каждая выполняет свои строго определенные функции. А некоторые, как на стопе, взаимодополняют друг друга, делая организм более функциональным. Кости стопы взаимосвязаны, часть их входит в строение голеностопного сустава. Также каждая кость, входящая в состав стопы, вместе со связками, мышцами формирует свод, благодаря чему человек может комфортно ходить. В связи со всем вышесказанным, остается разобраться, какое же имеют кости стопы человека строение.
Общие сведения
Нормальное строение стопы человека предусматривает наличие 26 костей, все они имеют разную величину, соединяются при помощи многочисленных суставов. Однако каждая деталь взаимодополняет друг друга, создавая единую систему, которая позволяет выполнять множество функций.

Учеными в области анатомии стопа условно поделена на три зоны, представление о них лучше позволяет понять ее строение. По своему внешнему строению ступня напоминает кисть, хотя она менее функциональна. Итак, скелет стопы включает:
- предплюсну;
- плюсну;
- фаланги пальцев.
Первый отдел
К предплюсне относятся две крупные по своему строению кости – таранная и пяточная, иные же имеют меньшие размеры. Остальные кости – ладьевидная, кубовидная, рядом же расположены три кости, носящие название клиновидных. Анатомия таранной кости, расположенной выше, устроена таким образом, что участвует в формировании голеностопного сустава, придает ему гибкость. На пятку приходится опора, она является одной из точек, к которой фиксированы многие связки, а также сухожилия, наиболее крупным из которых является ахиллово.
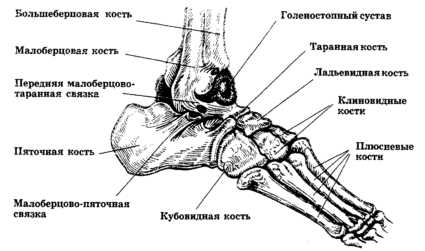
Второй, третий отдел
Плюсна образована пятью трубчатыми костями, которые переходят в фаланги пальцев, основанием они соединяются с предплюсной суставами, укреплены связками.
Конечным отделом являются фаланги пальцев, которых, как и плюсневых, всего пять костей. Все пальцы, кроме первого, содержат по три маленькие кости, которые являются подвижными по отношению друг к другу. В первом всего две кости, которые отличаются от остальных массивными размерами. Всего отдел образован четырнадцатью костями.
Конечным отделом обеспечивается равновесие тела в пространстве, также подвижность пальцев часто используется людьми, которые в силу тех или иных причин не имеют рук. Такие люди отлично приспосабливаются к использованию ног. Подобная анатомия связана с особенностями суставов и их взаиморасположением.
Пяточная
Наиболее крупными в стопе являются таранная и пяточная кости, причем последняя наиболее массивная. Нога человека устроена так, что максимальная нагрузка приходится на область пятки, структура которой напоминает губку. Значительная часть этой кости участвует в формировании подошвы стопы и свода, равномерно распределяет нагрузку.
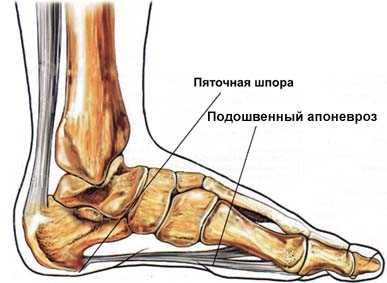
Поверхность пяточной кости неоднородная, она имеет шесть поверхностей, которые необходимы ей для формирования суставов.
На верхней поверхности расположена более мощная поверхность, которая служит для оптимального сочленения с вышерасположенной таранной костью. Задняя часть образует бугор, к которому прикрепляется ахиллово сухожилие, анатомия нижней поверхности предусматривает контакт с землей. Спереди находится суставная поверхность, которая необходима для образования сустава с ладьевидной костью. Есть также много выступов, вырезок, через них проходят сосуды, нервы, сухожилия. К выступам фиксированы связки, которые при плоскостопии становятся слабее, за счет чего свод снижется.
Таранная
По размерам от пяточной кости незначительно отличается таранная, именно она принимает участие в образовании блока голеностопного сустава. Анатомия этой кости такова, что две трети ее покрыто хрящевой тканью, нет прикрепления ни одного сухожилия, мышц, кость фиксирована только при помощи связок. Среди всех костей, входящих в состав стопы, эта имеет пять поверхностей, покрытых гиалиновым хрящом. В структуре кости выделяют тело, переходящее в головку, между двумя этими образованиями располагается шейка.

Самая передняя ее часть – головка, на которой есть суставная поверхность, необходимая для образования сочленения с рядом расположенной ладьевидной костью. Шейка является связующим звеном, часто способна повредиться при травмах. А вот тело имеет свои особенности строения, участвует не только в образовании голеностопного сустава, но и соединяется с пяточной костью при помощи мощного связочного аппарата.
Остальные составляющие анатомию предплюсны
Другие кости не менее значимы, но отличаются от остальных меньшими размерами, некоторыми особенностями анатомии. Так, кубовидная расположена с внешней стороны стопы, представляет собой некий куб, почему ее так и назвали.
Ладьевидная кость напоминает внешним строением маленькую ладью, она соединяется с головкой таранной кости посредством сустава. Этот сустав используется при диагностике степени плоскостопия. С целью диагностики повреждений ее можно прощупать на теле стопы, при помощи нее формируется анатомический свод.
Три небольшие по размерам косточки получили название клиновидных. Позади с ними сочленяется ладьевидная кость, а спереди имеются суставные поверхности для основания плюсневых костей.

Плюсна
Кости плюсны имеют огромное значение в анатомии стопы, особенно у балерин, ведь они испытывают постоянную нагрузку. Представлены эти кости трубочками, располагающимися под определенным углом, причем разной величины, диаметра, но с одинаковым строением. В основной части за счет изгиба этими костями формируется свод, а нога имеет опору.
Всего есть два конца, проксимальный или основание, что располагается ближе к предплюсне. Этот конец массивен, все пять костей участвуют в образовании сустава Лисфранка, по которому делается ампутация стопы. Есть на этих концах бугристость, к которой крепятся связки, суставные поверхности. Тело представляет собой трубку, на ее конце есть головка или дистальный конец, он закруглен, имеет гладкую суставную поверхность, необходимую для соединения с фалангами пальцев.
Пальцы
На стопе пальцы менее функциональны, нежели на руке, также они имеют меньшие размеры. Кости в диаметре, в сравнении с рукой, более массивные, толстые, что связно с постоянной нагрузкой на стопу. Соединение фаланг осуществляется при помощи суставов, которые дополнительно укреплены связками.

Также обращает на себя внимание то, что на рентгеновском снимке порой заметны некие зерна, располагающиеся в толще связок. Это сесамовидные кости, они выполняют роль дополнительных рычагов, находятся над суставами.
Суставы
Для того чтобы нога была более функциональна, все кости прочно соединены в единую систему между собой посредством суставов. На стопе есть некоторые суставы, в образовании которых участвуют две или более кости. В стопе небольшим по амплитуде движений является подтаранный сустав. При помощи него соединены в не очень подвижный сустав пяточная, таранная кости. Пяточно-кубовидное соединение дает понятие о том, какие кости в нем участвуют. Значение с вышеописанным имеет таранно-ладьевидное сочленение, которое вместе называется суставом Шопара.
В практическом здравоохранении по этому суставу выполняется операция по поводу ампутации стопы. Она позволяет сохранить хоть и неполноценную, но опору конечности. Есть также «ключ» или связка, повреждая которую скальпелем, врач может легко рассоединить кости. В данном суставе «ключом» является раздвоенная связка. Начинается она от пяточной кости, а потом следует к ладьевидной и кубовидной.
Соединения костей плюсны и спереди расположенной предплюсны малоподвижны, укреплены мощными связками, которые участвуют в формировании свода. Между самими костями плюсны есть суставы. После кости соединяются при помощи плюснефаланговых, межфаланговых суставов.
Связки, укрепляющие кости
В формировании свода, укреплении костей значение имеет продольная подошвенная связка. Начинается она от пяточной кости, следует до основания плюсны, там отдает она волокна, которые способствуют поддержанию правильного анатомического положения свода стопы. Дополняют ее также другие связки, в том числе и межсуставные.
Стопа является уникальным образованием, которое не только несет на себе функцию опоры, именно она и позвоночник выполняют амортизирующую функцию, что доказывает ее анатомическое строение. Есть много заболеваний, которые затрагивают скелет стопы, а знания об анатомических особенностях способны спрогнозировать характер вероятной травмы. Но подобное касается врачей, для простого обывателя знания об анатомии костей стопы помогут получить отсрочку от армии или освобождение. Да и помнить нужно всегда, что лучше беречь свои стопы смолоду, тогда они в дальнейшем не дадут о себе знать.
ladysmed.ru
Пяточная кость: анатомия и заболевания
Пяточная кость, анатомия которой указывает на самую ее большую массивность из всех костей ступни, также может повреждаться под воздействием внешних факторов. Причинами могут быть как врожденные заболевания, так и приобретенные, а также травмы. И, прежде чем рассмотреть возможные провоцирующие факторы травмирования пяточной кости, ознакомимся детальнее с ее анатомией.
Анатомия пяточной кости
Как уже выше отмечалось, пяточная кость является самым массивным образованием из всех 26 составляющих элементов стопы. Она занимает нижнюю заднюю часть ступни и является сесамовидной костью, то есть расположенной в массе сухожилий. Структура пяточной кости – губчатая. Пяточная кость – это своеобразный трамплин в момент ходьбы, бега или подпрыгивания.

Задний отдел пяточной кости содержит бугор, имеющий два отростка: латеральный и медиальный. Бугор наклонен книзу. Передний отдел пяточной кости имеет соединение с кубовидной костью с помощью кубовидной суставной поверхности. Верхний отдел кости имеет соединение с таранной костью, которая опирается на толстый короткий отросток. Нижняя поверхность данного отростка имеет борозду сухожилия длинного сгибателя большого пальца стопы.
Какие могут развиваться заболевания в области пятки?
Боль в области пяточной кости может нагрянуть неожиданно. И не всегда такое проявление связано с развитием опасного заболевания. Так, причина может крыться в ношении неправильно подобранной обуви, а именно, тесной, слишком широкой или же на высоких каблуках. Ходьба целый день в такой обуви может не только вызвать боль в конце дня, но и стать причиной развития многих заболеваний.
Если боль в области пяточной кости не связана с ношением неправильно подобранной обуви, это может быть сигналом для похода к врачу. Врач проведет диагностику и определит протекающее заболевание, которым может оказаться подошвенный фасциит, бурсит, перелом кости или тендинит ахиллова сухожилия.
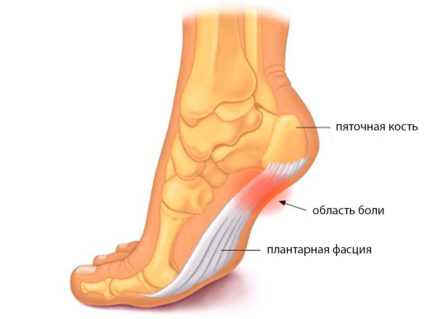
Плантарный фасциит
Плантарный фасциит пяточной кости иными словами называют пяточной шпорой. Заболевание возникает в результате того, что фасция пятки теряет возможность самостоятельно справляться с микроразрывами при травмировании и натяжении. С течением времени развивается дистрофическое изменение в зоне пятки, в ходе которого фасция теряет свойство эластичности, происходит уплотнение, а в ее тканях начинают откладываться соли кальция. Как итог — появление дополнительного костного нароста, именуемого шпорой.
Заболевание возникает при сильной и длительной перегрузке связки. Именно поэтому страдают таким заболевание пожилые люди. Также подошвенный фасциит поражает людей, занимающихся балетом и легкой атлетикой. Провоцирующие болезнь факторы могут быть наличие лишнего веса, профессия, связанная с длительным стоянием, наличие плоскостопия или высокого свода стопы. Также это могут быть имеющееся воспалительное и дегенеративное заболевание суставов конечностей или систематическая ходьба в обуви на высоких каблуках.

Симптомы пяточной шпоры явно выражены, если наблюдается:
- синдром боли в пяточной зоне, который возникает при ходьбе, в утреннее время суток, после длительного сидения;
- боли в зоне лодыжки, большого пальца и внутреннего свода ступни;
- деформация стопы, которая заключается в изменении ее формы;
- самовольное сгибание пальцев;
- возникновение судорог в области стопы.
Диагностика заболевания пяточной кости заключается в проведении рентгена, на снимке которого можно обнаружить костное разрастание. На основании результатов диагностики врач назначает соответствующее лечение пациенту, которое заключается в устранении лишнего веса, ограничении нагрузки на стопы. Необходимо приобрести комфортную и правильную обувь для повседневного ношения. В обувь необходимо вложить стельки – ортезы, которые содействуют восстановлению естественного свода ступни и снижению нагрузок на фасцию. Также рекомендовано ношение специальных ночных шин, которые способствуют расслаблению связок ступни. Делайте массаж, занимайтесь лечебной физкультурой, физиотерапией. Необходимо применение местных препаратов, которые обезболивают и снимают воспаление (Ибупрофен) и применение гормональных препаратов (проводится лишь с согласия лечащего врача).

Операцию проводят тогда, когда имеется риск получения полного разрыва связки.
Бурсит пяточной кости
В некоторых случаях болеть пяточная кость может из — за развития такого заболевания, как бурсит, возникающего в результате воспалительного процесса в синовиальной сумке в зоне ахиллова сухожилия.
Провоцирующими факторами для развития бурсита считают механические, а также инфекционные факторы. К механическим можно отнести травмирование тканей, сухожилий и самой пяточной кости. Также сюда можно добавить и чрезмерные нагрузки на конечности, ношение неправильной обуви. К инфекционным факторам относят различного рода инфекции, проникающие в синовиальную сумку через раны на кожном покрове или через лимфу, половые пути.
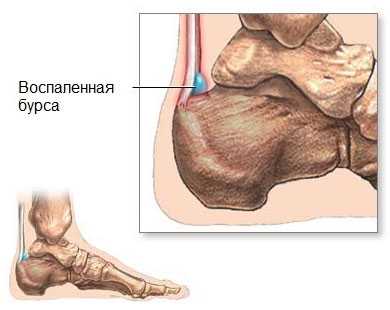
Признаки пяточного бурсита таковы:
- ранняя стадия течения болезни характеризуется появлением на пятке небольшого уплотнения, которое зачастую не вызывает у человека беспокойства и дискомфорта;
- с развитием воспаления уплотнение увеличивается в размере;
- возникает покраснение в данной области;
- наблюдается повышение местной и общей температуры;
- синдром боли, имеющий острый характер, который усиливается при движении.
Первоначальное лечение заключается в обеспечении конечности покоем. Так, необходимо ограничить любые нагрузки на нее, дать возможность больше отдыхать. Также накладывают тугую повязку на воспаленный отдел.
Для снятия синдрома боли можно применять холодовые компрессы. Если таковые оказываются не эффективными, можно принять обезболивающий препарат или чередовать холодный компресс с теплым.
В той ситуации, когда пяточный бурсит – следствие воздействия инфекции, лечение заключается в приеме антибактериальных препаратов. Гнойная форма заболевания требует только хирургического лечения. В данных обстоятельствах проводят пункцию и промывание бурсы с помощью антисептического раствора. Более тяжелые случаи, когда заболевание повлекло за собой деформацию стопы, предполагают удаление синовиальной сумки.
Перелом пяточной кости
Если имела место травма, боль в области пятки может указывать на перелом пяточной кости – довольно серьезную травму, лечение которой необходимо начать немедленно. Причин получения травмы не так много. Это может быть сильный удар в область пятки или падение с большой высоты с упором на стопы.
Симптомы перелома пяточной кости могут быть следующими:
- синдром боли, усиливающийся при попытке ходьбы;
- если перелом осложнен смещением и поражением сухожилий, самостоятельное передвижение невозможно;
- хромота;
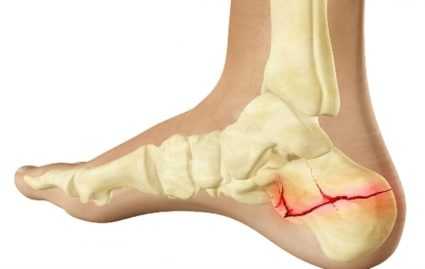
- возникновение гематомы в месте травмы – скопление жидкой или свернувшейся крови;
- если имеется открытая форма перелома, начинается кровотечение;
- отечность стопы;
- при открытом переломе можно заметить наличие отломков кости в ране.
Для подтверждения такого диагноза врач проводит рентген во всех проекциях, после чего назначает необходимое лечение. Если перелом закрытый и неосложненный, конечность обездвиживают путем наложения гипсовой повязки, содержащей супинатор и стремя. Если имеется тяжелая степень перелома, проводят операцию.
В период восстановления после снятия гипса назначают комплекс физических упражнений для выполнения.
Тендинит ахиллова сухожилия
Тендинитом называют воспаление в зоне пяточного сухожилия. При накоплении солей в тканях прочность связок снижается и теряется эластичность коллагеновых волокон. При всем этом возникают микроскопические разрывы, которые со временем заживляются, но связки становятся менее эластичными. Также на них появляется множество микроскопических рубцов.

Если лечение начато несвоевременно, возникает хроническое воспаление и тендиноз – дегенеративный процесс, который вызывает разрыв сухожилия или его отрыв от кости пятки. В медицине называют 3 формы такого состояния:
- Перитендинит, когда воспаляются окружающие сухожилие ткани.
- Тендинит, когда поражение охватывает только сухожилие.
- Энтезопатия, когда поражается место крепления сухожилия к кости.
Симптомы такого заболевания таковы:
- синдром боли при ходьбе, в утреннее время суток;
- краснота кожи в месте поражения;
- отечность.
Возникнуть тендинит может в результате избыточной нагрузки на стопы, при ношении неправильной обуви, а также у людей, страдающих плоскостопием.
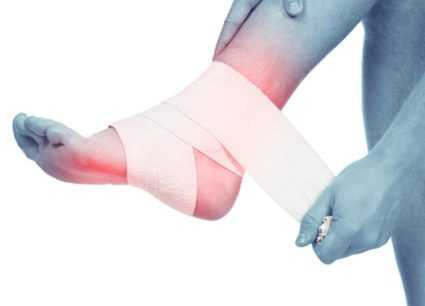
Уменьшить боль при тендините можно с помощью холодовых компрессов, а также путем наложения на поврежденный отдел бинтовой повязки. Также рекомендовано ограничить тяжелые нагрузки на конечность, чтобы не травмировать ее еще больше.
В том случае, когда вышеперечисленные меры для устранения боли не принесли результата, можно предположить, что произошел разрыв сухожилия. В такой ситуации принесет квалифицированную помощь только врач. Чтобы уменьшить нагрузку на пяточный отдел, врач рекомендует тейпирование, в ходе которого используются специальные спортивные ленты, или тейпы, которые способствуют фиксации мышц и суставов, ограничивая их растяжение. Также доктор может посоветовать носить ортезы, которые также помогают ограничить любые движения. Фиксация ортезами осуществляется под углом 90 градусов. Их применение показано в ночное время суток, а в тяжелых случаях – круглосуточно. В зависимости от степени заболевания могут наложить шину или гипс, а также возможно применение костылей.
Лечение медикаментами заключается в применении антибиотиков, нестероидных препаратов, инъекций. Не менее полезны процедуры физиотерапии. Если консервативное лечение не эффективно, имеются разрыв сухожилия, дегенеративные изменения или диагностирован стенозирующий тендинит, назначают операцию. Если в суставной области образуется гной, его откачивают. Полностью вернуться к обычной жизни человек сможет не ранее, чем через три месяца после операции.
Любое заболевание поддается излечению, если оно начато вовремя!
ladysmed.ru
Пяточная кость
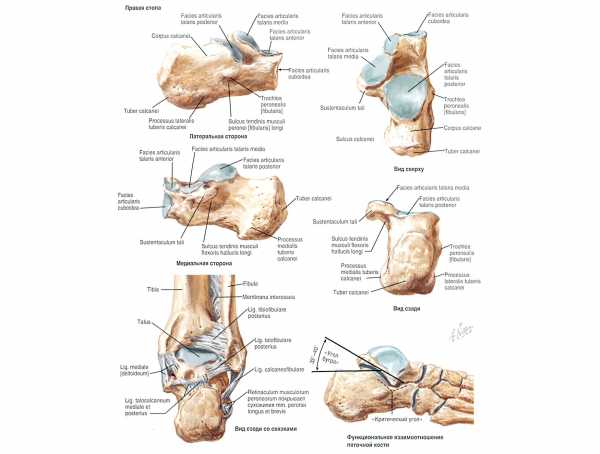
Пяточная кость, calcaneus (см рис. 196, 197, 198), располагается книзу и кзади от таранной кости. Задненижний отдел ее образован хорошо выраженным бугром пяточной кости, tuber calcanei. Нижние отделы бугра с боковой и медиальной сторон переходят в латеральный отросток бугра пяточной кости, processus lateralis tuberis calcanei, и в медиальный отросток бугра пяточной кости, processus medialis tuberis calcanei. На нижней поверхности бугра имеется пяточный бугорок, tuberculum calcanei, расположенный у переднего конца линии прикрепления длинной подошвенной связки, lig. plantarе longum.
На передней поверхности пяточной кости имеется седловидной формы кубовидная суставная поверхность, facies articularis cuboidea, для сочленения с кубовидной костью.
рис. 197. Пяточная кость, calcaneus, правая. (Заднелатеральная поверхность.)В переднем отделе медиальной поверхности пяточной кости находится короткий и толстый отросток – опора таранной кости, sustentaculum tali. По нижней поверхности этого отростка проходит борозда сухожилия длинного сгибателя большого пальца стопы, sulcus tendinis m. flexoris hallucis longi.
На латеральной поверхности пяточной кости, в переднем отделе, имеется небольшой малоберцовый блок, trochlea fibularis, позади которого проходит борозда сухожилия длинной малоберцовой мышцы, sulcus tendinis m. peronei (fibularis) longi.
рис. 198. Пяточная кость, calcaneus, правая. (Переднемедиальная поверхность.)На верхней поверхности кости, в cpeднем отделе, располагается обширная задняя таранная суставная поверхность, facies articularis talaris posterior. Кпереди от нее залегает борозда пяточной кости, sulcus calcanei, проходящая сзади наперед и латерально. Кпереди от борозды, вдоль медиального края кости, выделяются две суставные поверхности: средняя таранная суставная поверхность, facses articularis talaris media, и впереди нее – передняя таранная суставная поверхность, facies articularis talaris anterior, соответствующие одноименным поверхностям на таранной кости. При накладывании таранной кости на пяточную передние отделы борозды таранной кости и борозды пяточной кости образуют углубление – пазуху предплюсны, sinus tarsi, которая прощупывается как небольшое вдавление.
spina.pro
Пяточная кость, ее анатомия и возможные травмы
Пяточная кость – самое массивное костное образование из 26 элементов, входящих в скелетное строение стопы человека. Латинское название – Os calcis. Располагается в нижней задней части стопы, относится к группе сесамовидных (то есть расположенных в массе сухожилий) костей. Обладает губчатой структурой. На конце заднего отдела находится мощный пяточный бугор с двумя отростками. По латыни они называются lateralis tuberis calcanei (латеральный) и processus medialis (медиальный). Бугор имеет наклон вниз.
Спереди Os calcis через прослойку соединяется с кубовидной костью. Сверху прилегает таранная кость, опирающаяся на толстый короткий отросток. Опора отходит от переднего края пяточной кости. Помимо 26 отдельных костей, анатомия стопы включает 57 суставов.
Пяточная кость при ходьбе, беге, подпрыгивании выполняет функции своеобразного трамплина. Она представляет собой некий жесткий рычаг между всеми костными элементами стопы и предплюсны и ахилловым сухожилием, являясь упругой опорой. Скелетное строение соответствует функциональному распределению механических сил, в котором выделяется пять факторов. Два из них оказывают сопротивление компрессии, два – растяжению, один противостоит силе ахиллова сухожилия.
Вернуться к оглавлениюОсновные причины и виды травм
Распространенные причины травматизма – падение или прыжки с высоты с приземлением на пятки. Причиной может стать также остеопороз, врожденные патологии или ДТП. Характерные травмы для этого отдела – ушибы, вывихи и переломы. Последние классифицируют по 40 различным системам, с учетом структурных изменений. Принимается во внимание угол смещения, причинные и локальные признаки, анатомия окружающих отделов. Разделяют повреждения бугра или тела, продольные, поперечные, горизонтальные виды. Выделяют переломы внутрисуставные и внесуставные, многооскольчатые, со смещением, изолированные, компрессионные, клиновидные.
Если сломан бугор или его отростки, причиной травмы чаще всего является приземление на пятки с подвернутой ступней. Пострадавший испытывает боль в пятке, появляется припухлость. Двигательные функции голеностопного сустава остаются без изменений, но при резком сгибании и разгибании ступни появляется острая боль.
По статистике, пяточные кости человека ломаются чаще других элементов предплюсны: в 60 % случаев. Более других этому подвержены спортсмены-горнолыжники, сноубордисты, профессиональные альпинисты, рабочие-высотники, любители парашютного спорта.
Вернуться к оглавлениюВрожденные аномалии и патологии раннего возраста
Анатомия костной системы человека формируется как в период внутриутробного развития, так и роста в раннем и подростковом возрасте. Отмечается ряд аномальных изменений, связанных с пяточной костью новорожденных, грудных детей и представителей средней возрастной категории. Такой аномалией является врожденная косолапость, когда стопы изменена, наблюдается поворот внутрь вокруг вертикальной оси, постоянная супинация. На подошве пролегает углубленная складка кожи, пересекающая ступню поперек.
Бывает односторонняя или двусторонняя врожденная косолапость, во многих случаях эта аномалия комбинируется с другими. Среди сопутствующих структурных изменений – конская стопа, фиксация подошвы на опоре из плюсневых костей. Во внутриутробном периоде человека под влиянием вредоносных факторов или наследственности возможно появление структурных изменений, при которых пяточная и таранная кости располагаются параллельно, а не под углом.
Широко известна болезнь Севера, или эпифизит. В период, когда не окончено скелетное окостенение пятки, иногда случается разрыв тела и апофиза. Анатомия определяет первый центр оссификации, или окостенения, сразу после родов, второй – в возрасте после 8 лет. Когда тяга на апофиз слишком велика, может оторваться хрящ эпифиза.
Вернуться к оглавлениюМетоды диагностики и оказания первой помощи
Первая помощь при подозрении на перелом заключается в следующем.
| Что надо сделать | О чем нужно помнить |
| Скорую помощь необходимо вызвать незамедлительно. | До прибытия медработников ногой нельзя шевелить, чтобы не ухудшить ситуацию. |
| Обеспечить обездвиживание. | Человека нужно положить на горизонтальную поверхность или посадить так, чтобы травмированная нижняя конечность была неподвижной. |
| Дать обезболивающие средства. | Они поддержат человека до поступления в травмпункт, где сделают рентген и поставят диагноз. |
Больному в медучреждении делают рентген в прямой, боковой и аксиальной проекции. Рентген в боковой проекции дает возможность оценить угол Бёллера. Нормативные показатели соответствуют размеру 140 – 160 градусов между линией соединения высших точек переднего суставного угла и задней поверхности. Смежный угол при этом должен быть равен 20–40 градусам. Патологически уменьшенный или отрицательный угол свидетельствуют о переломе. Если это необходимо ввиду клинической картины, делают также рентген голеностопного сустава.
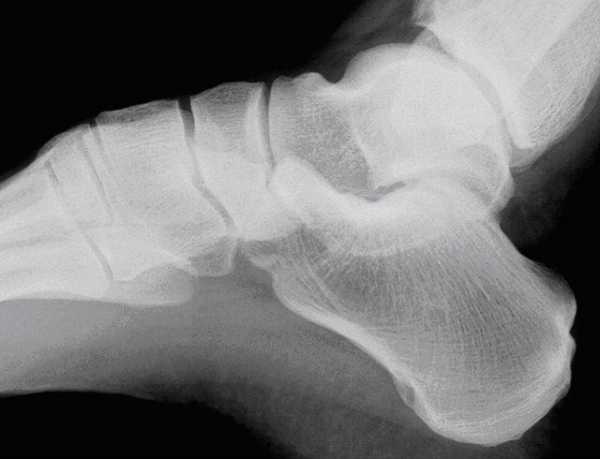
Когда рентген выявляет признаки смещения, угол отрыва, Y-образные или косые парные трещины, чаще всего используют фиксацию спицами или аппаратом Илизарова.
При этом особо тщательно подбирают нужный угол. Анатомия смещения наглядно изучается при помощи компьютерной томографии. Точный угол подбирается методом постепенных изменений стягивающей силы. При сопутствующих повреждениях, в случае изменений в других костях, делают скелетное вытяжение, или фиксацию.
Вернуться к оглавлениюВосстановительная хирургия перелома
Анатомия стопы человека сложна, но именно такое ее многосуставное строение позволяет травматологам проводить эффективные манипуляции. Одним из наиболее успешных методов восстановления после травм является скелетное вытяжение. Такое вытяжение проводится под местной анестезией и быстро дает положительные результаты.
Пяточная кость участвует в восстановительном процессе, если проводится:
- скелетное вытяжение при переломе мыщелков большеберцовой кости;
- скелетное вытяжение при диафизарном переломе голени;
- скелетное вытяжение при переломовывихе (комплексная травма, в которой присутствует перелом края большеберцовой кости и повреждение лодыжки).
Делают рентген, и по результатам рентгенограммы выявляют наличие структурных изменений. После этого пропускают спицу через кость, закрепляют специальной скобой в точках, наиболее удобных для конкретного места, и подвешивают при помощи системы блоков вправляющий груз. В вышеперечисленных случаях вытяжение осуществляется за пяточную кость. Через 1–2 суток снова делают рентген для подбора индивидуальной массы груза. В результате весовых и векторных изменений происходит необходимая коррекция, способствующая быстрому образованию костной мозоли на месте травмы в нужном месте.
Возможные осложнения:
- Поражения мягких тканей, при которых нарушено кровоснабжение, повышается риск тяжелой инфекции.
- Потеря участка кожного покрова.
- Остеоартроз подтаранного сустава.
- Посттравматическое плоскостопие.
В более сложных случаях применяют хирургическое вмешательство. Если рентген показывает осколочное раздавливание, нужна операция с применением костного имплантанта, пластин, штифтов. Иногда требуется частичная ампутация.
Для снижения риска травматизма необходимо соблюдение правил техники безопасности в спортивной и рабочей деятельности. Детям с врожденными аномалиями требуется усиленный контроль педиатра и ортопеда. Целесообразна профилактика и своевременное лечение остеопороза у людей старшей возрастной категории.
nashinogi.ru
Пяточная шпора: причины, симптомы и лечение
Пяточная шпора, увы, не украшение и не средство защиты: так буквально называют костный нарост на пяточной кости, часто очень болезненный. Это довольно распространенная патология, особенно в пожилом возрасте. Спровоцировать ее могут разные заболевания суставов и неблагоприятные для пяток условия. Какие именно и как лечить пяточную шпору?
Пяточная шпора: причины, симптомы и лечение
Другое название пяточной шпоры — подошвенный фасциит. Это название метко отражает причину боли — воспаление мышечной фасции, оболочки вокруг мышцы.
Вызвать фасциит могут постоянные повышенные нагрузки на фасцию, особенно в месте крепления ее к пяточному бугру. В итоге она может травмироваться и воспаляться. Со временем на пятке, как компенсация на нагрузку, появляются кальциевые разрастания — это и есть шпора.
На фото — пяточная шпора
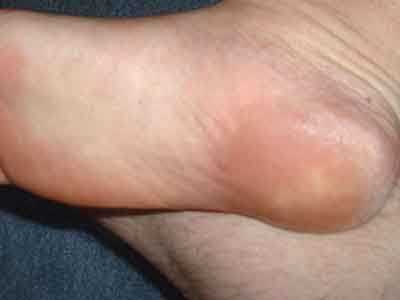
Костный пяточный нарост — это не следствие исключительно возрастных дегенеративных изменений, хотя пожилой возраст безусловно способствует ускоренному развитию болезни.
Причины подошвенного фасциита
У кого может вырасти пяточная шпора
Подвержены повышенному риску возникновения шпоры люди разных возрастных групп:
- Те, кто в силу своей профессии постоянно находится на ногах
- Спортсмены-легкоатлеты
- Люди с повышенным весом
- Те, у кого врожденное плоскостопие
- Женщины, предпочитающие обувь на высоком каблуке
Многие считают плоскостопие мелочью, однако для опорно-двигательной системы — это настоящая беда. Тот, у кого подобная «мелочь», знают, как быстро устают ноги при ходьбе и какое напряжение возникает в икроножных мышцах при непружинящей стопе.
Болезни, приводящие к подошвенному фасцииту
Привести к разрастанию на пятке могут:
- Ревматоидный, реактивный, инфекционный артрит
- Последствия псориаза, системной красной волчанки
- Подагра
- Болезнь Бехтерева
- Острые и хронические травмы
- Поздняя стадия деформирующего артроза
- Плохое кровообращение нижних конечностей и другие факторы
Таким образом причины возникновения у больного пяточной шпоры порой лежат глубоко внутри, являясь последствиями системного артрита, скрытых инфекций или нарушенного обмена.
Поэтому если шпора образовалась вдруг беспричинно, без выявления внешних провоцирующих факторов, нужно обследоваться более тщательно, сдав анализ крови:
- на ревмапробу
- уровень мочевой кислоты
- хламидии, микоплазму и т. д.
Симптомы при пяточной шпоре
Боль в области пятки вызывается перерастяжением фасции во время ходьбы или в положении стоя
- По характеру боль может быть ноющей или острой
- Так как наступать на пятку из-за нароста больно, походка делается хромой и неловкой
- Боль возникает чаше всего при первых шагах после отдыха или длительного сидения:
- В начальные моменты боль может быть «булавочной» — такое ощущение, будто в пятке что-то острое, затем через пару минут ходьбы боль притупляется
- Также усиление болевых симптомов происходит при усилении нагрузки на пятку:
- беге, прыжках, долгой ходьбе, подъеме груза
Застарелая шпора, даже крупная, может почти не болеть, за исключением приступов обострения.
На самом деле всего в 10% случаев боли в пяточной кости связаны с шпорой. В остальных 90% случаев боль в пятке может быть вовсе не из-за нароста, а совсем по другим причинам:
Диагностика фасциита
Для определения диагноза нужно обратиться к ревматологу, за исключением того случая, когда фасциит вызван травмой — тогда обращаются к ортопеду.
Врач осматривает пятку и прощупывает ее самую болезненную точку.
Затем назначаются:
- Рентгенография
- В некоторых случаях, когда, например, нужно диагностировать микроповреждения плантарной фасции, хрящевого слоя или ахиллова сухожилия, проводится более точное и информативное МРТ
- УЗИ, хоть и уступает по своей информативности рентгенографии и МРТ, может также применяться, особенно тогда, когда необходимо многократно обследовать пятку до и после лечения:
- Из всех трех методик УЗИ — самое безопасное
- Анализы крови:
- Общий, биохимический, ревмапроба
На фото — рентген пяточной шпоры. На рентгене четко виден острый выступ.

Лечение пяточной шпоры
Медикаментозное лечение
Лечение фасциита всегда ведется в направлении основной причины, вызвавшей заболевание:

- Так, если к шпоре привела травма или повышенная нагрузка, то особо необходимо соблюдение режима покоя около трех недель в сочетании с приемом нестероидных или гормональных противовоспалительных препаратов, например:
- Нимесила, ибупрофена
- Гидрокортизона, дипроспана
- Местное введение кортикостероидов, в сочетании с другими обезболивающими, в самую болезненную точку- самый эффективный способ устранения боли при пяточной шпоре
- Однако чаще применяются другие методы терапии — обычные в\м инъекции, таблетки и мази
- Прием и НПВС, и гормонов не может быть длительным из-за большого количества осложнений и противопоказаний — таких как язвенные заболевания ЖКТ, болезни сердца, сахарный диабет, гипертония и т. д.
- Если подошвенный фасции вызван ревматическим, реактивным или инфекционным артритом, то основное лечение, проводимое ревматологом, — антибактериальное:
- В этих целях при меняются антибиотики направленного действия, уничтожающие выявленную в ходе исследования инфекцию.
Физиотерапевтическое лечение
Позволяют уменьшить воспаление и боль при фасциите следующие физиотерапевтические методы:

- Электрофорез с противовоспалительными препаратами:
- Под пластину, накладываемую на пяточную кость, помещают ткань, пропитанную лекарственным раствором
- Лазерная или магнитная терапия:
- Под воздействие лазерных лучей или магнитного поля переменной частоты стимулируется кровообращение и снижается интенсивность боли
- Криотерапия:
- Пары охлажденной до -78 °С углекислоты блокируют воспалительный процесс и моментально купируют болевой синдром
- УВТ — ударно-волновая терапия:
- Это способ физического воздействия на пяточный нарост ударными звуковыми волнами радиальной направленности
- Сеансы УВТ позволяют раздробить отложения кальция, уменьшая их размеры и локализуя воспалительный процесс
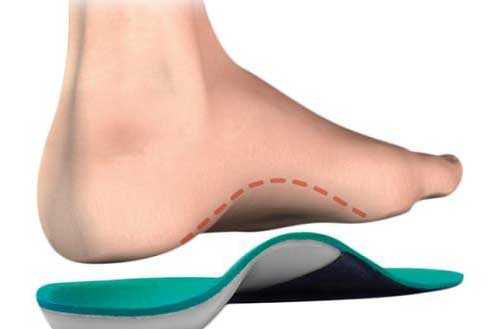
Ортопедические стельки
Применение специальных ортопедических стелек позволяет разгрузить пятку и уменьшить боль во время ходьбы и стояния.
Постоянное ношение стелек рекомендовано, если подошвенный фасциит вызван плоскостопием или повышенным весом.
Особенно эффективно использование силиконовых подпяточников.
На фото — ортопедические стельки при пяточной шпоре.
ЛФК при фасциите
ЛФК действует на пяточную шпору посредством укрепления икроножных мышц и мышц стопы, что реально позволяет устранять боль и увеличивать периоды ремиссии, в то время как НПВС и гормоны лишь заглушают болевые симптомы, нанося урон здоровью.
В следующем видео представлен комплекс ЛФК при фасциите:
- Упражнения на растяжение икроножных мышц
- Упражнения на растяжку подошвенной фасции
- Упражнения с теннисным мячом и пластиковой бутылкой
- Упражнения для укрепления мышц стопы
Видео: Лечебная гимнастика при пяточной шпоре
Хирургическое удаление пяточной шпоры
Удаление пяточной шпоры предписывается в редких случаях:
- Когда медикаментозное и физиотерапевтическое лечение не приводят к результату на протяжении длительного периода
- Нарост неуклонно растет, сильно болит и мешает ходить
Тогда при помощи долота удаляют нарост и по необходимости — все пораженные ткани рядом с ним.
Однако чаще всего используют консервативные способы лечения.
Народное лечение фасциита
Одно из средств — компрессы и растирания спиртовой настойкой сабельника.

Говорят, хорошо помогает при пяточной шпоре следующее народное средство — мазь на основе свежего яйца, сливочного масла и уксусной 70%-й эссенции:
- Яйцо, помешенное в стакан, залить эссенцией до полного покрытия скорлупы, но не более
- Оставить на три дня до полного растворения скорлупы
- Растопить 200 г сливочного масла и влить его в полученный раствор
- Взбить смесь миксером
- Марлю с мазью прикладывать к пятке, обвязывая бинтом или надевая носок
Профилактика пяточной шпоры
- Не допускайте повышенного веса
- Производите коррекцию плоскостопия при помощи специальных упражнений и ортопедических стелек
- В ежедневную ЛФК обязательно включайте упражнения для икроножных мышц и стопы
- Вовремя лечите артрит, инфекционные и вирусные заболевания
- Не ходите без особой нужды на высоких каблуках:
- Помните, что красивая обувь не всегда удобна и может изуродовать ваши ноги, приведя к образованию пяточной шпоры.
Видео: Симптомы и лечение пяточной шпоры
Оценка статьи:
Загрузка...zaspiny.ru
сколько их и каково строение нижней конечности
Да, у человека их именно столько: анатомия давно подсчитала все кости нижней конечности. 26 из них формируют стопу, две кости образуют скелет голени, одна – скелет бедра. Одной не хватает? Мы забыли надколенник – плоскую косточку, прикрывающую коленный сустав.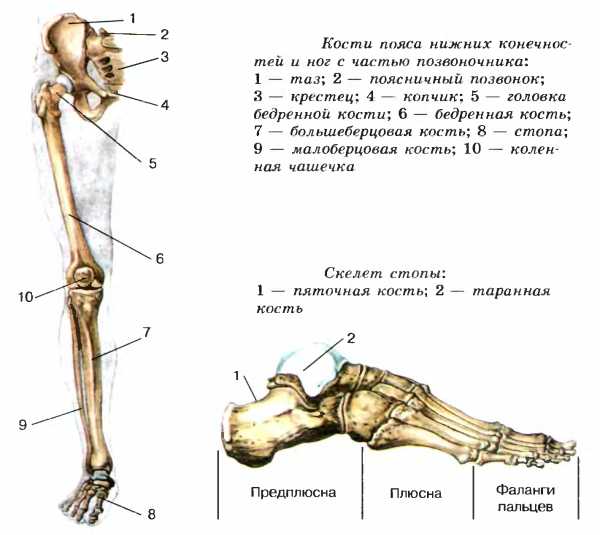
Давайте мысленно пройдемся по нижней конечности от тазобедренного сустава до кончиков пальцев. Мы осмотрим три «этажа» нижней конечности:
- бедро,
- голень,
- стопу.
Во время этой удивительной экскурсии вам станет ясна анатомия ноги. И, возможно, вы сделаете для себя немало открытий.
Вернуться к оглавлениюКостный каркас бедра: анатомия
Крепкая и длинная бедренная кость – опора бедра, место прикрепления самых мощных мышц нижней конечности. Ее длина примерно равняется 25–27 % от вашего роста. Сколько это, прикиньте сами. Строение бедренной кости напоминает трубку с двумя расширенными концами. Средняя часть этой костной трубки – диафиз, а расширенные округлые концы – эпифизы.
Внутри диафиза находится полость – костный канал. У эмбриона в нем содержится красный костный мозг – орган кроветворения. У ребенка в возрасте 3–4 лет красный костный мозг постепенно начинает вытесняться желтым. У взрослого человека в нем уже отсутствуют кроветворные элементы. Но в случае острой кровопотери, когда потребности в новых клетках крови возрастают, желтый костный мозг может тоже заселяться кроветворными клетками и включаться в процесс кроветворения.
Эпифизы имеют губчатое строение. Они напоминают пемзу. Верхний эпифиз – головка бедра – почти идеальной округлой формы. Он крепится к диафизу под углом. Шейка бедра (отрезок между диафизом и головкой бедра) – известное слабое место. Она часто ломается, особенно у пожилых.
Нижний эпифиз бедра имеет строение, напоминающее два сросшихся яблока. Два округлых мыщелка, покрытые хрящом, формируют с костями голени коленный сустав. Таким образом, эпифизы бедра входят в состав двух крупных суставов нижней конечности – тазобедренного и коленного. В организме человека около 400 суставов, но эти два имеют огромное стратегическое значение.
Коленный сустав спереди защищен надколенником. Эта косточка ноги напоминает щиток треугольной формы.
Чтобы не мешать движениям в коленном суставе, она соприкасается только с эпифизом бедра. Защитную функцию надколенника трудно переоценить. Сколько раз в детстве мы обдирали коленки… без всякого вреда для коленных суставов!
Вернуться к оглавлениюГолень: вид изнутри
Костный каркас голени у человека представлен двумя костями: большеберцовой и малоберцовой. Тоненькая малоберцовая косточка находится снаружи, а крепкая толстая большеберцовая кость – изнутри. Обе они имеют трубчатое строение. Странное для современного человека название «большеберцовая» произошло от устаревшего слова «бёрце» или «берцо». Когда-то так именовали голень – часть нижней конечности от колена до стопы.
Диафиз, или тело большеберцовой кости, имеет трехгранное строение. Одна из его граней обращена вперед. Проведите рукой по передней поверхности голени, и вы его нащупаете. Верхний эпифиз раздвоен и образует два мыщелка. Они соединяются с мыщелками бедра, формируя коленный сустав. Мыщелки эти вогнуты, наподобие блюдечек, и покрыты суставным хрящом. На них ложатся выпуклые мыщелки бедра.
Строение нижнего диафиза большеберцовой кости немного напоминает перевернутую шляпку сыроежки. На ее внутреннем крае есть костный вырост – внутренняя лодыжка. Нижняя поверхность покрыта суставным хрящом. Она соединяется с таранной костью стопы, образуя голеностопный сустав.

Малоберцовая косточка напоминает тонкий трехгранный стержень.
Она слегка скручена вокруг вертикальной оси. Нижний ее конец образует длинный вырост – наружную лодыжку. Верхний конец соединяется с большеберцовой костью в области ее верхнего диафиза. Вы, наверное, подметили интересный факт: нижняя суставная поверхность коленного сустава образована только большеберцовой костью, а не обеими костями голени. Анатомия лодыжек также является сюрпризом для многих. Оказывается, это не отдельные косточки, как кажется на первый взгляд.
Вернуться к оглавлениюСтопа и ее строение
Анатомия стопы человека при первом знакомстве неизменно удивляет студентов-медиков. Сколько же там, оказывается, этих мелких косточек! А действительно, сколько? Давайте вместе подсчитаем.
| Количество | Названия |
| Семь косточек предплюсны. | Таранная, пяточная, ладьевидная, кубовидная и три клиновидные: наружная, промежуточная и внутренняя. |
| Пять косточек плюсны. | Они носят не названия, а римские номера от I до V. |
| Фаланги пальцев. | У каждого пальца их по три, кроме большого. У него всего две фаланги. |
Итого… семь, да пять, да четырнадцать… Сколько? Ровно 26 костей. Значит, ни одной не забыли.
Вы отметили три отдела стопы – предплюсна, плюсна и пальцы. Предплюсна примерно соответствует пятке. Это тот отдел стопы, на который опирается голень. Он, как трехмерные пазлы, составлен из мелких губчатых косточек неправильной формы. Они соединены между собой суставами и связками. Это придает стопе человека гибкость, так как между соседними косточками возможен небольшой объем движений.
Плюсна – это часть ноги от передней поверхности голени до пальцев. Она состоит из пяти коротких трубчатых косточек. Они одним концом соединяются с предплюсной, а другим – с фалангами пальцев. Предплюсна и плюсна образуют своды стопы, поперечный и продольный. Это дает нам возможность амортизировать толчки при ходьбе.

Фаланги пальцев – малюсенькие трубчатые косточки, соединенные между собой суставами. Первая фаланга каждого пальца ноги соединяется с плюсневой костью. Когда вы шевелите пальцами стопы, то совершаете движения именно в этом суставе.
Вернуться к оглавлениюКак формируется скелет ноги
В процессе развития каждого человека с костями нижних конечностей происходит ряд метаморфоз. В период внутриутробного развития образуются только диафизы. Вначале формируется хрящевой макет каждого диафиза, который к моменту рождения окостеневает. Уже после рождения формируются хрящевые эпифизы костей. Они становятся костными в течение… первого десятилетия жизни! Весь период роста человека между диафизом и эпифизами сохраняются хрящевые прослойки. Они позволяют костям расти в длину. И только годам к 25 эпифизы окончательно срастаются с диафизами.
Нетрудно заметить, как схожа анатомия верхней и нижней конечности человека. Плечо с одиночной плечевой костью, локтевая и лучевая кости предплечья, множественные губчатые косточки запястья, пять пястных косточек, фаланги пальцев – у каждого по три, кроме большого. Как видите, «все сходится».
Лучевая и локтевая косточки окончательно окостеневают также к 20–25 годам. Разница между костями верхней и нижней конечности состоит в размерах и пропорции. Лучевая косточка меньше и тоньше малоберцовой. Фаланги пальцев кисти длиннее, чем у стопы. Это и понятно: ноге человека ни к чему длинные гибкие пальцы. Лучевая косточка соединяется с локтевой мембраной – точно такой же, как между костями голени… этот список можно продолжить. Сходство в строении руки и ноги очевидно.
Вернуться к оглавлениюЧем «питаются» нижние конечности
Как все органы человеческого тела, кости нижних конечностей питаются артериальной кровью. Сеть мелких артерий проникает вглубь костного вещества. Вокруг мельчайших артерий формируются остеоны – структурные единицы костного вещества. Остеон – это костный цилиндр, в просвете которого проходит одна из артерий. В процессе роста происходит постоянная перестройка системы остеонов. Разрастается и сеть артерий. Вокруг артерий формируются новые остеоны, а старые разрушаются.
Бедра кровоснабжаются из бедренных артерий, голени – из подколенных артерий, отдающих множественные ветви, передних и задних большеберцовых артерий. На стопах формируется две сосудистых сети: на тыле стопы и на подошве. Подошву кровоснабжают ветви наружной и внутренней подошвенных артерий. Тыл – тыльная артерия стопы.
Правильный обмен веществ невозможен без нервной регуляции.
Нижние конечности иннервируются веточками крестцово-поясничного сплетения. Это бедренный нерв, седалищный нерв, большеберцовый и малоберцовый нервы. Нервные окончания также отвечают за чувствительность. Чувствительные окончания располагаются в надкостнице. Они позволяют нам чувствовать боль.
Вот и закончилась наша воображаемая экскурсия по трем «этажам» ноги. Надеемся, что она оказалась полезной. Анатомия ноги – только один из разделов увлекательной науки под названием «анатомия человека».
nashinogi.ru
Как устроена стопа? Анатомия костей стопы человека
Ступня представляет из себя нижнюю часть нижней конечности. Одна ее сторона, та, что соприкасается с поверхностью пола, называется подошвой, а противоположная, верхняя — тыльной. Подвижную, гибкую и эластичную сводчатую конструкцию с выпуклостью вверх имеет стопа. Анатомия и такая форма делает ее способной распределять тяжести, уменьшать толчки при ходьбе, приспосабливаться к неровностям, достигать плавной походки и упругого стояния.
Она выполняет опорную функцию, несет весь вес человека и совместно с другими частями ноги перемещает тело в пространстве.

Кости стопы
Интересно, что в ступнях человека расположены четверть всех костей его организма. Так, в одной стопе насчитывается двадцать шесть костей. Иногда случается, что новорожденный имеет больше на несколько косточек. Их называют добавочными и обычно они не причиняют своему владельцу неприятностей.
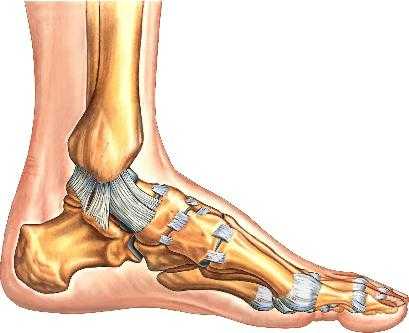
При какой-либо поврежденной кости весь механизм ступни будет страдать. Анатомия костей стопы человека представлена тремя отделами: предплюсной, плюсной и пальцами.
В первый отдел входят семь костей, которые расположены в два ряда: задний состоит из пяточной и таранной, а передний — из ладьевидной, трех клиновидных и кубовидной.
На каждой из них есть суставы, которые соединяют их между собой.
Анатомия подошвы стопы включает в себя и плюсну, в которую входят пять коротких трубчатых костей. Каждая из них имеет основание, головку и тело.
Все пальцы, кроме большого, имеют три фаланги (у большого их две). Все они существенно укорочены, а на мизинце средняя фаланга у многих людей сливается с ногтевой.
Суставы стопы
Анатомия сустава представлена двумя и более соединенными между собой костями. Если они заболевают, то ощущается сильнейшая боль. Без них тело бы не смогло двигаться, потому что именно благодаря суставам кости могут относительно друг друга менять положение.
В отношении нашей темы интересна анатомия голени стопы, а именно сустава, который соединяет нижнюю часть ноги со ступней. Он имеет блоковидную форму. При повреждении ходьба, а тем более бег будут причинять большую боль. Поэтому человек начинает хромать, перенося основной вес на поврежденную ногу. Это приводит к тому, что механика обеих конечностей нарушается.
Другим в рассматриваемой области является подтаранный сустав, образованный из соединения задней пяточной поверхности с задней таранной поверхностью. При слишком сильном вращении ступни в разные стороны он будет работать неправильно.
Но клино-ладьевидный сустав может в какой-то степени компенсировать эту проблему, тем более, если она временная. Однако в конце концов может возникнуть патология.
Сильная боль, которая может носить длительный характер, возникает в плюснефаланговых суставах. Самое большое давление приходится на проксимальную фалангу большого пальца. Поэтому он является самым восприимчивым к возможным патологиям — артриту, подагре и прочим.
В стопе находятся и другие суставы. Однако именно четыре названных могут пострадать больше всего, так как оказывают максимальное влияние при ходьбе.
Мышцы, суставы стопы
Анатомия этой части представлена девятнадцатью разными мышцами, благодаря взаимодействию которых нога может двигаться. Перенапряжение или, напротив, недоразвитость отразится на них из-за способности изменять как положение костей, так и сухожилий и воздействовать на суставы. С другой стороны, если с костями что-то не в порядке, то это непременно повлияет на мышцы стопы.
Анатомия этой части конечности состоит из подошвенных и мышц голени.
Благодаря первым двигаются пальцы стопы. Мышцы, расположенные в разных направлениях, помогают удерживать продольные и поперечные своды.
Этой цели служат и мускулы голени, которые крепятся сухожилиями к костям стопы. Это передняя и задняя большеберцовые мышцы, длинная малоберцовая. От костей голени берут начало те, которые разгибают и сгибают пальцы стопы. Важно, чтобы были напряжены мышцы голени и стопы. Анатомия последних тогда будет лучше выражена, чем при постоянно расслабленном их состоянии, так как в противном случае стопа может уплощаться, что приведет к плоскостопию.

Сухожилия и связки
Мышцы к костям прикреплены при помощи сухожилий, которые являются их продолжением. Они прочные, эластичные и светлые. При растяжении мышцы до предела сила передается сухожилию, которое может воспалиться, если его чрезмерно растянуть.
Связки являются тканями гибкими, но неэластичными. Они находятся вокруг сустава, поддерживая его и соединяя кости. При ударе пальца, например, отек будет вызван именно порванной или растянутой связкой.
Хрящи
Хрящевая ткань покрывает концы костей в месте расположения суставов. Можно наглядно видеть это белое вещество на концах косточки куриной ножки — это и есть хрящ.
Благодаря ему поверхности костей имеют гладкий вид. Без хрящей тело не смогло бы двигаться плавно и кости должны бы были стучать друг о друга. Кроме того, чувствовалась бы жуткая боль из-за их постоянного воспаления.
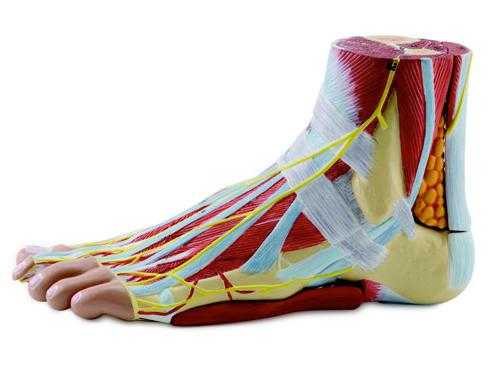
Кровеносная система
На ступне имеются тыльная артерия и задняя большеберцовая. Это главные артерии, которыми представлена стопа. Анатомия кровеносной системы представлена также и более мелкими артериями, которыми они передают кровь и далее во все ткани. При недостаточном обеспечении кислородом возникают серьезные проблемы. Эти артерии удалены от сердца сильнее всего. Поэтому нарушение кровообращения возникает в первую очередь в этих местах. Это может быть выражено в атеросклерозе и атериосклерозе.
Все знают, что вены доставляют кровь к сердцу. Самая длинная из них проходит от большого пальца по всей внутренней поверхности ноги. Она называется большой подкожной веной. По внешней стороне проходит малая подкожная. Передние и задние большеберцовые расположены глубоко. Мелкие вены заняты тем, что собирают кровь от ног и передают ее в крупные. Мелкие артерии насыщают ткани кровью. А капилляры связывают артерии и вены.
На изображении представлена анатомия стопы. Фото показывает также расположение кровеносных сосудов.

Те, кто имеет проблемы с кровообращением, часто жалуются на появляющиеся во второй половине дня отеки, особенно если много времени было проведено на ногах или после авиаперелета. Часто встречается такое заболевание, как варикозное расширение вен.
Если на ногах имеется изменение цвета кожи и температуры, а также присутствуют отеки, то это является ясными признаками того, что с кровообращением человек имеет проблемы. Однако диагноз должен в любом случае ставить специалист, к которому необходимо обратиться при обнаружении вышеуказанных симптомов.
Нервы
Нервы везде передают ощущения в мозг и контролируют мышцы. Те же самые их функции имеет стопа. Анатомия этих образований представлена в ней четырьмя видами: задним большеберцовым, глубоким малоберцовым, поверхностным малоберцовым и икроножным нервами.
Заболевания в этой части конечности могут быть вызваны слишком сильным механическим давлением. Сжать нерв может, например, тесная обувь, в результате чего появится отек. Это, в свою очередь, приведет к сдавливанию, онемению, боли или непонятному чувству дискомфорта.
Функции
После того как изучена анатомия стопы, строение отдельных ее органов, можно перейти непосредственно к ее функциям.
Благодаря ее подвижности, человек легко приспосабливается к различной поверхности, по которой ходит. В ином случае, это было бы невозможно сделать, и он бы просто упал.
Тело может передвигаться в разные стороны: вперед, вбок и назад.
Большая часть нагрузок поглощается именно этой частью ноги. В ином случае, в других ее частях и тела в целом создавалось бы излишнее давление.
Самые распространенные заболевания
При малоподвижном образе жизни может развиться такое заболевание, как плоскостопие. Оно бывает поперечным и продольным.
В первом случае уплощается поперечный свод и передний отдел стопы опирается на головки всех плюсневых костей (в нормальном состоянии он должен опираться лишь на первый и пятый). Во втором случае уплощается, соответственно, продольный свод, из-за чего вся подошва соприкасается с поверхностью. При этом заболевании ноги утомляются очень быстро и чувствуются боли в стопе.
Другим распространенным заболеванием является артроз голеностопного сустава. При этом наблюдается боль, отечность и хруст в указанной области. Развитие заболевания заключается в поражении хрящевой ткани, что может привести к деформации суставов.
Не менее часто встречается артроз пальцев стопы. В этом случае происходит нарушение циркуляции крови и процессов обмена в плюснефаланговых суставах. Симптомы заболевания - это боль при движении, хруст, отеки пальцев и даже может быть нарушена анатомия пальцев стопы (деформация).
Многие люди не понаслышке знают, что такое шишка в основании большого пальца. В официальной медицине заболевание называется вальгусная деформация, когда головка фаланговой кости смещается. При этом мышцы постепенно ослабляются и большой палец начинает склоняться к другим, а деформируется стопа.
Анатомия этой части нижней конечности показывает ее уникальность и функциональную важность. Изучение строения стопы помогает более бережно к ней относиться, чтобы избежать различных заболеваний.
fb.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа