Несварение желудка: проблема, которую нужно решать. Таблетки при несварении желудка
симптомы, причины, диагностика, методы лечения диспепсии – медикаментозные препараты и народные средства при диспепсии.
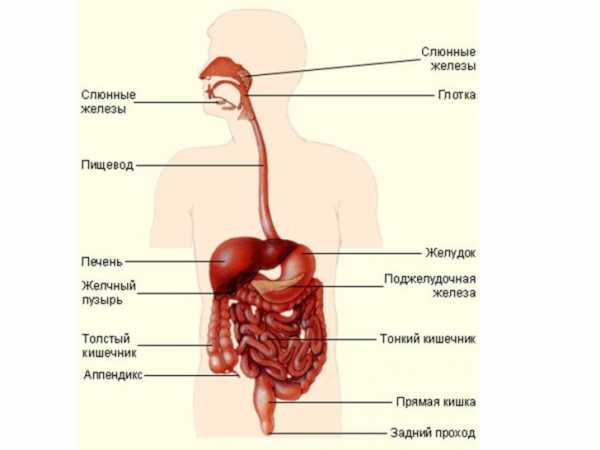
 Диспепсия желудка – так в медицине именуется совокупность синдромов, которые появляются при расстройстве работы системы пищеварения. Чаще всего диспепсия означает нарушение процесса переваривания пищи в желудке и замедление опорожнения полого органа. Рассматриваемое заболевание может возникать не только на фоне патологических процессов в желудке, но и при других, не связанных с пищеварительной системой, болезнях.
Диспепсия желудка – так в медицине именуется совокупность синдромов, которые появляются при расстройстве работы системы пищеварения. Чаще всего диспепсия означает нарушение процесса переваривания пищи в желудке и замедление опорожнения полого органа. Рассматриваемое заболевание может возникать не только на фоне патологических процессов в желудке, но и при других, не связанных с пищеварительной системой, болезнях.
Классификация диспепсии желудка
В медицине выделяют две основные формы диспепсии желудка:
- Функциональная. При такой форме течения болезни отсутствуют какие-либо органические поражения органов пищеварительной системы, имеются лишь функциональные расстройства.
- Органическая. Диспепсия в этом случае будет связана со структурными изменениями в клетках/тканях органов пищеварения. Именно при органической диспепсии симптомы заболевания ярко выражены.
Классифицируется рассматриваемое заболевание и на основании причин, которые спровоцировали его развитие:
- Алиментарная диспепсия – наблюдается прямая связь появления симптомов патологии с нарушениями в питании. Она в свою очередь подразделяется на:
- Бродильную – больной употребляет в больших количествах продукты с высоким содержанием углеводов (бобовые, хлеб, сдобная выпечка, капуста) и напитков, приготовленных путем брожения (квас, пиво).
- Гнилостную – чаще диагностируется при употреблении большого количества белковых продуктов, а также не свежего мяса.
- Мыльную – возникает на фоне большого количества жиров в питании. Особенно часто мыльная (ее еще называют жирной) алиментарная диспепсия присуща людям, которые едят свинину и баранину.
- Диспепсия, возникающая вследствие недостаточного выделения пищевых ферментов. Это затрудняет процесс переваривания пищи в желудке. Этот вид рассматриваемого заболевания делится на:
- энтерогенную диспепсию – у больного выделяется слишком малое количество желудочного сока;
- гастрогенную – недостаточное количество ферментов желудка;
- гепатогенную – имеются нарушения в процессе выработки желчи печенью;
- панкреатогенную – малое количество выделяемых ферментов поджелудочной железой.
- Диспепсия, напрямую связанная с нарушением процесса кишечного всасывания. Чаще всего возникает на фоне синдрома мальабсорбции – это врожденное заболевание, которое характеризуется нарушением впитывания питательных веществ в кровь.
- Диспепсия на фоне кишечных инфекций. В таком случае рассматриваемое заболевание будет классифицироваться как вторичное. Может возникнуть на фоне:
- дизентерии (шигеллезная инфекция) – патология, которая поражает толстый кишечник. Наиболее характерным симптомом заболевания является кал с примесями крови и слизи;
- сальмонеллез (острая кишечная инфекция бактериальной этиологии) – патология, которая диагностируется при рвоте, поносе, гипертермии, головокружении.
- Интоксикационная диспепсия. Развивается на фоне отравления при развитии различных патологий – например, при гнойных инфекциях, гриппе, отравлении ядовитыми веществами.
Причины возникновения диспепсии
Диспепсия желудка может возникать как самостоятельное заболевание, но может и быть сопутствующим синдромом. Из основных причин развития первичной диспепсии выделяют:
- Повышенное выделение соляной кислоты в желудке при гастрите.
- Нарушение моторики в двенадцатиперстной кишке, толстом кишечнике и желудке.
- Нарушение рациона питания – в частности, преобладание в ежедневном меню продуктов с конкретным питательным веществом (например, белковой/углеводной или жирной пищи).
- Отравление при длительном воздействии на организм химических веществ, при развитии острых гнойных заболеваний.
- Нарушение психоэмоционального фона – стрессы, неврозы, депрессии.
- Длительный прием определенных лекарственных препаратов (например, антибактериальных, гормональных).
Но существуют и заболевания, которые сопровождаются синдромом диспептического расстройства:
- Аллергия, индивидуальная непереносимость конкретных пищевых продуктов.
- Воспаление желудка (гастрит) с повышенной и пониженной кислотностью желудочного сока.
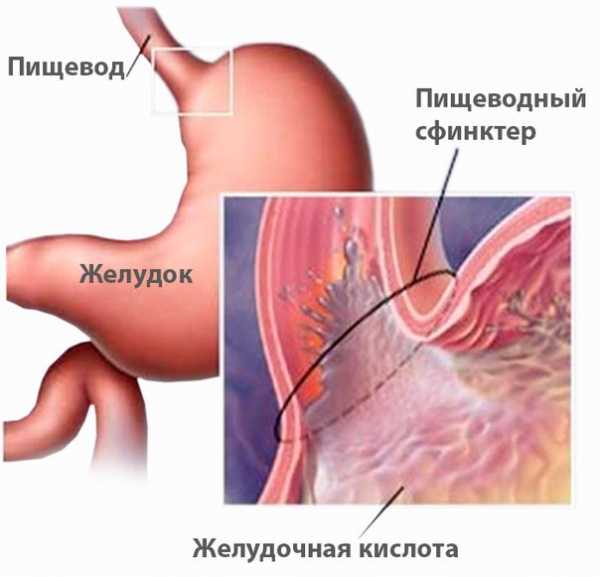
- Гастроэзофагеальная рефлюксная болезнь. При ней происходит заброс желудочного содержимого, которое отличается высоким содержанием соляной кислоты – это приводит к раздражению и даже ожогам пищевода.
- Холецистит (воспаление желчного пузыря).
- Дуоденогастральный рефлюкс. Эта патология отличается забросом содержимого двенадцатиперстной кишки (непереваренная пища, желчные кислоты, ферменты) в желудок – это вызывает раздражение слизистых полого органа.
- Диафрагмальная грыжа.
- Желчнокаменная болезнь.
- Стеноз привратника желудка – это сужение зоны желудка в месте перехода полого органа в двенадцатиперстную кишку.
- Язвенная болезнь желудка и/или двенадцатиперстной кишки.
- Состояние после удаления желчного пузыря – постхолецистоэктомический синдром.
- Кишечная непроходимость.
- Опухоли доброкачественного характера, локализованные в различных органах желудочно-кишечного тракта.
- Злокачественная опухоль желудка (рак).
- Панкреатит – воспаление поджелудочной железы.
- Сахарный диабет.
- Вирусный гепатит А – острое инфекционное заболевание печени.
- Ахлоргидрия – снижение уровня кислотности желудочного сока.
- Синдром Золлингера-Элиссона.
Симптомы диспепсии желудка
Рассматриваемое заболевание характеризуется ярко выраженными симптомами – врач на первичном приеме больного может практически точно поставить диагноз на основе предъявляемых жалоб. К признакам диспепсии относятся:
- болевой синдром в верхних отделах живота — возникает периодически, отличается кратким течением и никак не связан с приемом пищи;
- чувство тошноты – может появиться и на голодный желудок, и сразу после употребления пищи;
- чувство тяжести в желудке – чаще это ощущение локализуется в верхней части живота;
- навязчивая изжога, которая сопровождается длительным жжением в области груди;
- признаки, указывающие на развитие язвенной болезни желудка/двенадцатиперстной кишки – они ложные, но слишком явно симулируют указанную патологию;
- ощущение вздутия, распирания желудка;
- чувство переполненности желудка даже при употреблении малого количества пищи;
- отрыжка.
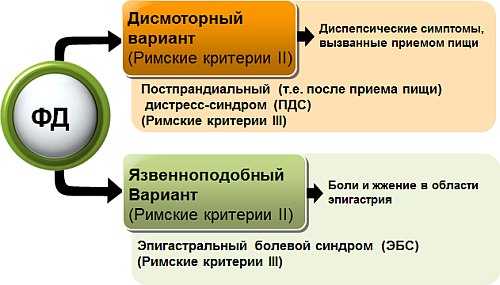
Обратите внимание: в некоторых источниках признаком диспепсии желудка называют рвоту. Но по статистике именно этот синдром редко присутствует у больных, но именно после рвоты наступает кратковременное облегчение. Вообще, все вышеперечисленные симптомы по-своему комбинируются – есть определенные комбинации для разных видов течения диспепсии желудка. В частности:
- язвенноподобное течение – присутствуют отрыжка, боли «голодные» или ночные, изжога;
- дисмоторное – ощущение переполненности желудка, давление и распирание в животе;
- неспецифическое течение – все симптомы присутствуют одновременно.
Диагностические мероприятия
Несмотря на то, что рассматриваемое заболевание имеет ярко выраженные симптомы, только на основании их присутствия ставить диагноз не будет ни один врач. В любом случае понадобится провести целый ряд диагностических мероприятий. К таковым относятся:
- Сбор анамнеза жизни больного – имеются ли ранее диагностированные воспалительные/инфекционные заболевания органов желудочно-кишечного тракта.

- Сбор анамнеза болезни – у пациента врач выясняет, когда начали появляться симптомы патологии, насколько они интенсивны, в какое время суток усиливаются и как связаны с приемом пищи.
- Лабораторное исследование биологического материала пациента:
- анализы крови биохимический и клинический – это позволяет выявить нарушение функциональности органов пищеварительной системы и признаки воспалительного процесса в них;
- анализ кала на выявление присутствия крови – если в кале обнаружена скрытая кровь, то это будет свидетельствовать о язвенной болезни желудка/двенадцатиперстной кишки, но отрицать диспепсию желудка;
- общий анализ кала (копрограмма) – лаборанты выявляют остатки непереваренной пищи, пищевые волокна, увеличенное количество жира.
- Инструментальное исследование пациента:
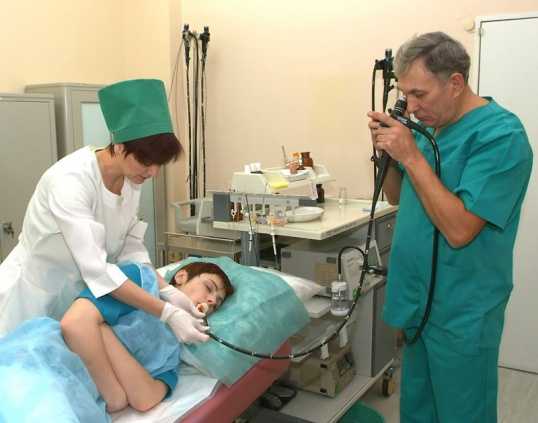
- эзофагогастродуоденоскопия – специалист с помощью оборудования исследует состояние слизистых желудка, пищевода и двенадцатиперстной кишки. Обязательно во время этого исследования берется забор небольшого фрагмента материала с исследуемых поверхностей для биопсии;
- ультразвуковое исследование органов желудочно-кишечного тракта – это позволяет выявить наличие опухоли в поджелудочной железе, на стенках двенадцатиперстной кишки и желудка;
- импенданс-рн-метрия – врач устанавливает уровень кислотности среды пищевода;
- тест выделения кислоты желудком;
- исследование биологического материала со слизистой желудка для выявления или отрицания присутствия Helicobacter pylori – бактерия, которая оказывает поражающие действие;
- колоноскопия – исследование с помощью специального медицинского инструмента (эндоскоп) внутренних стенок толстой кишки;
- манометрия (эзофагельная и антродуоденальная) – врач устанавливает уровень двигательной активности пищевода, желудка/двенадцатиперстной кишки;
- электрогастроэнтерография – врач может определить, имеется ли нарушение моторики кишечника.
Обратите внимание: при проведении диагностических мероприятий при подозрении на диспепсию желудка врач очень редко назначает рентгенографическое исследование. Оно целесообразно только при предположении сужения пищевода или образования опухоли в нем.
Методы лечения диспепсии желудка
Заболевание можно лечить несколькими методами – все они одобрены официальной медициной. Единственное уточнение – при использовании рецептов из категории «народная медицина» необходимо получить консультацию у лечащего врача.
Немедикаментозное лечение диспепсии
При появлении первых признаков диспепсии желудка можно предпринять следующие меры:
- после еды совершать пешие прогулки в умеренном темпе не менее 30 минут – это помогает активизировать моторику кишечника и желудка;
- ремень на брюках и юбках затягивать сильно нельзя;
- ограничить упражнения на мышцы брюшного пресса;
- спать только на высокой подушке – это предотвратит выброс содержимого желудка в пищевод;
- скорректировать питание – отказаться от продуктов, которые могут вызвать приступ изжоги (цитрусовые, томаты и другое), разнообразить меню, исключить переедание.
Если диспепсия желудка была выявлена на ранних стадиях развития, то вышеуказанные меры вполне могут оказать эффект.
Медикаментозное лечение
Во-первых, врачи назначают лекарственные препараты противодиарейного действия и слабительные. Но пациентам нужно знать, что увлекаться подобными средствами нельзя – например, слабительные средства можно употреблять только до первого опорожнения кишечника. Во-вторых, при диагностировании диспепсии желудка назначаются:
 обезболивающие – обычно это лекарственные препараты спазмолитического ряда, которые быстро и надолго снимают боли в животе;
обезболивающие – обычно это лекарственные препараты спазмолитического ряда, которые быстро и надолго снимают боли в животе;- блокаторы водородной помпы – специфические лекарственные средства, которые могут снижать уровень кислотности желудочного сока;
- ферментные средства – они способствуют улучшению процесса переваривания пищи в желудке и ее расщепления на микро/макровещества;
- Н2-гистаминоблокаторы – эти препараты также снижают уровень кислотности желудочного сока, но действуют менее эффективно, чем блокаторы водородной помпы.
В-третьих, если диспепсия желудка развивается на фоне стресса или депрессии, то понадобится провести специализированное лечение этих нарушений психоэмоционального фона. Медикаментозное лечение рассматриваемого заболевания подразумевает и проведение терапевтических мероприятий в отношении конкретной патологии, которая и провоцирует появление симптомов диспепсии. Например:
- хеликобактерная инфекция;
- язвенная болезнь двенадцатиперстной кишки и желудка;
- холецистит;
- заболевания поджелудочной железы – сахарный диабет (состояние больного лишь стабилизируют), панкреатит;
- дуоденит;
- гастроэзофагорефлюксная болезнь и другие.
Народные средства лечения диспепсии
В народной медицине существует достаточно много рецептов, которые применяются при диспепсии желудка. Но прежде чем начинать такое лечение необходимо нанести визит врачу:
 он уточнит диагноз – в некоторых случаях симптомы рассматриваемого заболевания могут свидетельствовать о развитии более сложной и даже опасной для жизни патологии;
он уточнит диагноз – в некоторых случаях симптомы рассматриваемого заболевания могут свидетельствовать о развитии более сложной и даже опасной для жизни патологии;- даст рекомендации по поводу целесообразности народного лечения;
- проведет аллерготесты – это позволит избежать появления аллергии на растительные компоненты лекарственных народных средств.
Наиболее эффективные рецепты:
- Тмин/майоран. Приготовьте целебный напиток: в 200 мл кипятка опустите растолченные семена тмина и майорана, 15 минут настаивайте. Это средство нужно употреблять дважды в сутки в дозе 100 мл на один прием.
- Фенхель. Для приготовления лекарства нужно взять ягоды фенхеля в количестве 10 г, залить 200 мл кипятка и нагреть до закипания (на медленном огне примерно 15 минут). Затем отвар остудить, процедить и добавить в него кипяченной воды так, чтобы в результате получился исходный объем. Все количество лекарственного средства нужно выпить в течение дня небольшими порциями.
- Укроп. Зерна этого пряного растения нужно залить кипятком и настоять в течение 20 минут. Пропорции: 1 чайная ложка семян укропа на 200 мл воды. Принимать следует по 30 мл сразу после еды.
Отлично помогают справиться с диспептическими явлениями отвары из травяных сборов. Можно смело использовать следующие рецепты:
- Приготовить алоэ 375 г, меда 625 г и красного вина 675 мл. Листья алоэ помыть и мелко нарезать, смешать с остальными ингредиентами. Принимать лекарственное средство нужно по 1 чайной ложке перед едой – это дозировка на первые 5 приемов. В дальнейшем рекомендуется принимать по 2 чайной ложке дважды в сутки перед едой. Длительность курса лечения этим лекарством составляет минимум 2 недели, максимальный срок употребления – 2 месяца.
- Корни девясила измельчить. Взять 1 чайную ложку сырья и залить 200 мл холодной кипяченной водой. Не греть и не кипятить! Настаивается лекарственное средство в течение 8 часов, затем процеживается и принимается по 1/3 стакана трижды в день перед едой. Длительность приема – 2 недели.
- В равных количествах приготовить тысячелистник, мяту, ромашку аптечную, шалфей. Затем взять половину чайной ложки готовой сухой смеси и залить 200 мл крутого кипятка, настоять в течение 10-15 минут. Принимать настой по половине стакана 3 раза в день до еды. Это лекарственное средство быстро и эффективно снимает боли.
- Кора крушины, плоды аниса, семена горчицы, корень солодки, трава тысячелистника – смешать эти лекарственные растения в равных пропорциях. Затем взять столовую ложку сбора и залить 300 мл кипятка, настоять в течение 30 минут. Принимать настой следует по половине чашки утром и вечером.
Обратите внимание: принимать решение о лечении диспепсии желудка народными методами самостоятельно нельзя. Только после консультации с врачом можно быть уверенным в безопасности употребления отваров/настоев собственного приготовления.
Возможные осложнения
По статистике осложнения при диспепсии желудка развиваются только на фоне прогрессирования основного заболевания. Могут наблюдаться:
- снижение аппетита, вплоть до полного отсутствия;
- резкое похудение;
- разрыв слизистой оболочки пищевода в месте перехода его в желудок.
Профилактические мероприятия
 Чтобы исключить развитие диспепсия желудка, нужно придерживаться правил профилактики. Они достаточно простые и не требуют каких-то особых условий для выполнения. Врачи рекомендуют:
Чтобы исключить развитие диспепсия желудка, нужно придерживаться правил профилактики. Они достаточно простые и не требуют каких-то особых условий для выполнения. Врачи рекомендуют:
- провести коррекцию питания – меню должно быть разнообразным, при предрасположенности к изжоге нужно исключить в употреблении цитрусовых;
- продукты всегда должны быть свежими;
- физические нагрузки необходимы, но они должны быть умеренными;
- ограничить употребление алкогольных напитков;
- проводить обычные гигиенические процедуры – мыть руки перед едой, тщательно очищать овощи и фрукты от загрязнений.
Если имеется предрасположенность к развитию заболеваний органов желудочно-кишечного тракта, периодически появляется изжога и отрыжка, отмечается повышенное газообразование, запоры или диарея, то необходимо более тщательно относиться к собственному здоровью. Необходимо один раз в год проходить осмотр у гастроэнтеролога – это поможет выявить на самой ранней стадии диспептические расстройства. Диспепсия желудка – заболевание, в принципе, не опасное для здоровья человека. Но оно может повлечь за собой нарушения в работе любого органа желудочно-кишечного тракта, да и самочувствие в периоды интенсивного проявления симптомов оставляет желать лучшего. Поэтому необходимо своевременно реагировать даже на не значительные нарушения в работе пищеварительной системы – это поможет быстро вернуть себе здоровье. Получить более подробную информацию о симптомах, причинах развития, методах диагностики и лечения диспепсии вы сможете, просмотрев данный обзор:
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
19,189 просмотров всего, 1 просмотров сегодня
Загрузка...okeydoc.ru
Несварение желудка: симптомы и лечение диспепсии
Несварение желудка, или по-научному диспепсия – распространенный синдром, который возникает вследствие одновременного появления ряда симптомов. Он может проявляться как у взрослого, так и у ребенка. В связи с этим, необходимо четко понимать по какой причине появилась диспепсия.

Привести к появлению этого расстройства может как простое пищевое отравление, так и более серьезные заболевания, включая раковые опухоли в желудочно-кишечном тракте.
Причины
Спровоцировать появление несварения желудка у взрослого и ребенка в том числе, могут некоторые патологические состояния.
К ним можно отнести:
- Быстрый прием пищи. Если человек поглощает еду в ускоренном темпе, то пищеварительные соки не успевают выделиться в необходимом количестве. Кроме того, съеденная пища не успевает быть как следует пережеванной. Как известно, большие куски плохо расщепляются, особенно если и без того пищеварительные ферменты выделились в очень маленьком объеме.
- Переедание.
- Продукты, способные к брожению, например, виноград.
- Некоторые напитки. Газированные напитки имеют углекислый газ, который может вызывать неприятные симптомы диспепсии, например, вздутие живота. Кофеин способствует повышению показателя кислотности желудочного сока. Он оказывает агрессивное воздействие на слизистую оболочку пищеварительных органов.
- Стрессы также негативно влияют на желудочно-кишечный тракт. Они могут привести к спазмам желчного пузыря. У ребенка сильные нервные потрясения могут способствовать появлению хронических заболеваний.
- Занятия спортом или физические нагрузки непосредственно после приема пищи. Нарушение пищеварения в этом случае обусловлено тем, что кровь поступает преимущественно в мышцы, а не к органам пищеварения.
Как проявляется несварение?
Что такое диспепсия? Это комплекс симптомов, в которые входит:
- Тошнота.
- Дискомфорт в области диафрагмы, солнечного сплетения.
- Изжога.
- Вздутие живота.
Необходимо учитывать, что все эти симптомы не связаны напрямую с нарушением функционирования толстого отдела кишечника. Это значит, что беспокоящие проявления не пройдут после дефекации.
Заболевания, сопровождающиеся диспепсией
Этот синдромокомплекс проявляется только при расстройствах функции пищеварительных органов, но не является специфическим для определенного заболевания.
Расстройства пищеварения могут быть как функционального, так и органического характера. Их разница в том, что органическое нарушение всегда возникает по причине конкретного заболевания, например, язвенной болезни желудка. При функциональном несварение желудка появляется без какой-либо причины.
Рассмотрим некоторые заболевания, о которых может сигнализировать появившееся расстройство желудка:
- Гастроэзофагеальный рефлюкс. При этом происходит обратное забрасывание (регургитация) содержимого желудка в пищевод. Такое агрессивное воздействие на слизистую оболочку обуславливает появление язв.
- Гастрит является очень частым расстройством функционирования желудочно-кишечного тракта у взрослого человека и ребенка.
- Язвы желудка и эрозии двенадцатиперстной кишки. Может появиться не только из-за Helicobacter pylori, но и вследствие приема средств из группы нестероидных противовоспалительных препаратов. К ним относят ибупрофен, аспирин, диклофенак, анальгин и т. д.
Дискомфорт, симптомы которого весьма схожи с несварением желудка, могут появляться при диафрагмальной грыже. Пациент чувствует боль за грудиной, которая не отличается какой-либо строгой периодичностью, но при этом отмечается связь с приемом пищи. Боль и жжение появляется сразу после еды.

Появление расстройств пищеварительной системы может быть связано с инфарктом миокарда. Боль появляется в области солнечного сплетения и в этом случае связана не с приемом пищи, а с недостаточным снабжением кислородом сердечной мышцы кислородом.
Диагностика
Наиболее эффективным методом исследования, если возникли подозрения на несварение желудка, является фиброэзофагогастродуоденоскопия (ФЭГДС). Метод позволит визуализировать внутреннее состояние слизистой оболочки пищевода, двенадцатиперстной кишки и желудка. Основывается он на том, что пациент глотает специальный зонд с камерой и лампочкой. Если в процессе обследования врачу что-либо в органах покажется подозрительным, он сможет взять кусочек этих тканей для более подробного исследования – биопсии. Метод ФЭГДС полностью безопасен и поэтому может быть применим даже для ребенка.
Поскольку симптомы диспепсии могут проявиться и при желудочном кровотечении, не лишним будет анализ крови, который покажет малокровие или признаки воспаления. Также для исключения этого патологического состояния рекомендуется сдать анализ кала, где можно будет обнаружить скрытую кровь.
К каким врачам обращаться
Диспепсию не стоит игнорировать. Если пациент почувствовал дискомфорт, он должен немедленно обратиться к специалисту. Прежде всего, следует записаться на прием к гастроэнтерологу. В процессе обследования врач обязательно предложит сделать несколько анализов для уточнения диагноза. Если после этих процедур станет понятно, что проблема выходит за рамки компетентности данного специалиста, последний имеет право перенаправить пациента к более сведущему в этом вопросе врачу.
Если возникло несварение желудка у ребенка, то родителям в первую очередь необходимо обратиться к педиатру. Последний оценит симптомы диспепсии и назначит ряд анализов. В зависимости от результата малыш будет направлен в больницу или будет получать лечение амбулаторно.
В любом случае врач узкой специализации назначит адекватное лечение. Его нужно соблюдать неукоснительно и не нарушать предписаний, поскольку это основной залог выздоровления пациента.
Как лечить это расстройство
Лечение диспепсии может быть назначено только после проведения соответствующих диагностических мероприятий.
Основными направлениями терапии являются:
- Отказ от вредных привычек: табакокурения и алкоголя.
- Соблюдение диеты.
- Соблюдение режима питания. Пища должна поступать мелкими и дробными порциями, а также тщательно пережевываться.
- Избегание острой пищи, продуктов с повышенной кислотностью.
Лечить диспепсию медикаментозными препаратами нужно с осторожностью и только по назначению врача. Далее рассмотрим основные группы лекарств, которые специалист может назначить как взрослому, так и ребенку. Различие состоит только в дозах назначаемых препаратов.
Симптомы заболевания лучше всего устраняются приемом антацидных препаратов. Эта группа средств обладает обволакивающим действием, что помогает слизистой оболочке пищеварительной системы выдерживать негативное влияние агрессивных факторов.

Несварение желудка требует приема препаратов группы ингибиторов протонного насоса, которые обладают антисекреторным влиянием. Это помогает уменьшить секрецию соляной кислоты, которая разъедает нежную слизистую оболочку.
Для устранения боли применяют стимуляторы перистальтики. Благодаря ускорению прохождения пищи по желудочно-кишечному тракту она меньше застаивается в кишечнике и уменьшает вероятность возникновения любых проявлений, которыми характеризуется диспепсия.
Как уменьшить проявления диспепсии?
Диспепсию необходимо взять под контроль не только врачу, но и пациенту.
В связи с этим больному необходимо знать несколько правил для того, чтобы получить лечение самостоятельно, без медикаментов:
- Важно запомнить, что выполнять физическую работу не следует ранее, чем через час после приема пищи. Принимать же пищу после того, как были проведены изнуряющие физические упражнения, следует не ранее, чем через 30 минут.
- Если у ребенка случилось нарушение диеты, то необходимо ему объяснить, что после употребления жирной пищи не следует сразу же переходить к сладкому.
- Лечение синдрома требует от пациента наблюдательности. Необходимо четко проследить какие продукты в большей степени вызывают раздражение слизистой оболочки пищеварительного тракта.
Таким образом, диспепсия оказывается легким расстройством, однако, игнорировать его проявления не стоит, поскольку это может свидетельствовать о более серьезных заболеваниях. Лечение этого синдрома не обременяется сложностями. Даже у детей симптомы расстройства легко устранить и они не будут прогрессировать.
zhkt.ru
Несварение желудка: симптомы, причины, диагностика, лечение
Несварение желудка или по-научному диспепсия – это нарушение пищеварительных процессов. Данное состояние подразумевает целый симптомокомплекс, который развивается при функциональных и органических нарушениях желудочно-кишечного тракта.

Несварение желудка
Симптомы
Основные симптомы несварения желудка следующие:
- Дискомфорт или болевые ощущения в желудке. При этом дискомфорт означает неприятные ощущения, не являющееся болью, но имеющее разные оттенки.
- Быстрое утоление голода. Под данным состоянием понимается чувство сытости, возникающее после приема незначительного объема пищи, что не позволяет съесть до конца привычную порцию еды.
- Изжога/отрыжка/тошнота.
- Вздутие живота, связанное с излишним газообразованием.
Вышеописанные проявления могут быть обусловлены употреблением пищи, физическими нагрузками, но могут наблюдаться и автономно. Кроме того, на них не влияет состояние толстого кишечника.
Причины возникновения
Причины несварения желудка могут быть различными:
- Спешный прием пищи. При этом не успевают выделяться пищевые соки. Еда не тщательно пережевывается и плохо перемешивается с ферментами слюны.
- Переедание.
- Прием определенных продуктов.
- Употребление некоторых напитков. Содержащиеся в них сахар и углекислота влияют на развитие вздутия живота. Кофеин и алкоголь способствуют повышению кислотности в желудке, раздражению воспаленных участков и стимуляции выработки стрессовых гормонов.
- Физические нагрузки непосредственно после приема пищи. Это способствует перемещению крови от пищеварительного тракта к мышцам.
- Стрессовые ситуации. Нарушают пищеварение, так как связаны с выделением перераспределяющих кровоток от органов пищеварения к мышечной ткани гормонов. Помимо этого, негативные переживания способствуют проглатыванию воздуха во время приема еды.
- Прием нестероидных противоспалительных препаратов.
Органическая диспепсия может быть связана с такими сопутствующими заболеваниями, как язвенная болезнь, гастроэзофагорефлюксная болезнь (ГЭРБ), панкреатит, холецистит, желчнокаменная болезнь, опухоли желудка/поджелудочной железы. Вызванная каким-либо заболеванием органическая форма несварения желудка отличается от функциональной формы наличием сезонных болей, возникновением болей в ночное время, частой изжоги, потерей веса, выявлением патологии в процессе диагностики.
Для функциональной формы диспепсии характерно наличие множественных жалоб при длительном, но благоприятно текущем заболевании (без дальнейшего развития). В ее возникновении играют роль нижеперечисленные факторы:
- Стрессы, депрессии, психологические травмы.
- Нарушения режима приема пищи (ночные перекусы, переедание, нерегулярность).
- Табакокурение, употребление спиртосодержащих напитков.
- Обнаружение в слизистой желудка бактерии хеликобактер пилори.
- Воздействие неблагоприятных природных факторов (повышение атмосферного давления и температуры воздуха).
Диагностика
При подозрении на данное заболевание проводится обследование, включающее в себя:
- Фиброгастродуоденоскопия (ФЭГДС) с биопсией. Проводится с целью исключения язвенной болезни, опухолей пищевода/желудка.
- Ультразвуковое исследование (УЗИ) внутренних органов. Позволяет достоверно диагностировать наличие заболеваний желчного пузыря, печени, поджелудочной и щитовидной железы.
- Тест на обнаружение хеликобактера пилори.
- Интрагастральная рН-метрия – исключает гастроэзофагорефлюксную болезнь.
- Общий кровяной анализ. Выявляется воспаление и анемия.
- Анализ фекалий на скрытые кровотечения.
- Исследование гастродуоденальной моторики. Исследуется моторика желудка и выявляются ее нарушения. В случаях, когда трудно диагностировать заболевание, проводится ультразвуковое выяснение скорости опустошения желудка и 13C – октаноевый дыхательный тест.
- Если после качественного обследования органических причин выявить не удалось, ставится диагноз функциональной диспепсии. Вместе с тем, даже если не выявлено органических нарушений, качество жизни таких пациентов страдает и требует лечения.
Лечение
Лечение несварения желудка, вызванного каким-либо заболеванием, связано с устранением второго. При функциональной диспепсии лечение симптоматическое.
При лечении несварения желудка используется несколько групп лекарственных препаратов:
- Снижающие выделение соляной кислоты медикаменты.
- Блокаторы гистаминовых рецепторов.
- Нейтрализирующие препараты.
- Антидепрессанты.
- Прокинетики или стимулирующие моторную функцию желудочно-кишечного тракта нейрогормональные препараты.
Последние две группы не рекомендуется применять длительное время. При наличии в организме хеликобактера пилори, проводится его полное уничтожение под контролем специалиста.
Помимо приема лекарственных препаратов, при несварении желудка рекомендовано соблюдение диеты с исключением, либо ограничением потребления индивидуально непереносимых продуктов; прекращение употребления спиртосодержащих напитков и табакокурения. Позитивное влияние оказывают прогулки на свежем воздухе перед сном, регулярные физические нагрузки (фитнес, плавание и другие).
Что еще можно почитать:stomachum.ru
причины, симптомы, методы диагностики и лечения

Одной из частых причин обращения человека к терапевту или гастроэнтерологу являются проблемы с пищеварением. Ведь немногие относятся к процессу принятия пищи со всей серьезностью. Как правило, во время трапезы мы торопимся и думаем, как бы поскорее вернуться к своим делам, забывая при этом тщательно пережевывать еду. Таким образом человек очень часто сам провоцирует появление и развитие серьезных заболеваний, в частности, несварение желудка или по-научному – диспепсия.
Каковы причины диспепсии
Как и многие другие болезни, несварение желудка провоцируют один или сразу несколько факторов. Для того, лечение было правильным и эффективным, необходимо верно определить причину.
- Спешка во время приема пищи. Это приводит к тому, что частицы еды плохо пережеваны, а, значит, недостаточно смочены слюной. В свою очередь, желудочный сок выделяется в меньшем количестве. В результате процесс пищеварения нарушается, и возникают неполадки в работе желудочно-кишечного тракта.
- Переедание, то есть прием пищи в большем количестве, чем может усвоить организм.
- Некоторые продукты питания. Здесь все зависит от особенностей организма каждого человека. Однако наибольший риск развития диспепсии провоцирует частое употребление жирной, соленой и острой пищи, а также сладких газированных напитков и алкоголя.
- Нарушение режима питания также является одной из частых причин несварения желудка. Речь идет как о больших интервалах между приемами пищи, так и о слишком маленьких.
- Стрессовые ситуации ведут к нарушению гормонального фона, при этом идет нарушение работы гормонов, отвечающих за перераспределение кровотока от органов пищеварения к мышечной ткани.
Кроме того, диспепсия может являться не только самостоятельным заболеванием, но и иметь симптоматические проявления на фоне смежных проблем с пищеварением, таких как: язва желудка или двенадцатиперстной кишки, астроэзофагорефлюксная болезнь, холецистит, панкреатит, желчнокаменная болезнь, опухоли органов системы пищеварения.
Симптомы заболевания
Среди симптомов диспепсии нет такого, при появлении которого можно было бы однозначно определить заболевание: все они схожи с проявлениями других болезней пищеварительной системы. Тем не менее, знать о них необходимо, и при обнаружении указанных симптомов и их длительности более 3 месяцев подряд нужно обратиться к врачу.
- Появление неприятных ощущений в области желудка: это не боль, а скорее дискомфорт.
- Неестественно быстрое наступление чувства насыщения. То есть, даже при небольшом количестве пищи, доесть привычную порцию не удается.
- Изжога и отрыжка – непременные спутники диспепсии.
- Может появиться тошнота, которая впоследствии может стать причиной рвоты.
- Повышенное газообразование в кишечнике или вздутие живота также частый симптом несварения желудка.
Как правило, все вышеуказанные симптомы характерны для людей старше 45 лет. В этом случае высока вероятность развития органической диспепсии, то есть когда несварение желудка является одним из проявлений заболеваний желудка или кишечника.
Если пациенту менее 45 лет, то, скорее всего, диспепсия носит функциональный характер. То есть, расстройство желудка вызвано исключительно внешними воздействиями, такими как стресс, прием антибиотиков, употребление несвежих продуктов, высокая чувствительность желудка.
Методы диагностики несварения желудка
В связи с тем, что диспепсия часто является не отдельным заболеванием, а проявляется как сопутствующие симптомы при более серьезных проблемах желудочно-кишечного тракта, диагностика должна быть комплексной и включать в себя несколько этапов.
- При обнаружении одного или нескольких симптомов, характерных для диспепсии, в первую очередь необходимо провести фиброгастродуоденоскопию с биопсией с целью исключения наличия опухолей органов ЖКТ и язвы желудка.
- Следующий этап – исключение заболеваний печени, желчного пузыря и щитовидной железы. Диагностируется методом УЗИ внутренних органов.
- Проведение теста для определения нахождения в организме бактерии хеликобактер пилори. Эта бактерия провоцирует заболевания желудка и двенадцатиперстной кишки.
- Общий анализ крови. Его результаты покажут наличие в организме воспалительных процессов, а также анемии.
- Необходимо сделать и анализ кала. Это поможет выяснить, нет ли скрытых кровотечений.
- В целях установления максимально точной картины понадобится провести исследование гастродуоденальной моторики желудка.
Однако даже после проведения такого комплексного обследования точный диагноз может быть не поставлен. В таких ситуациях речь идет о функциональной диспепсии, то есть симптомы несварения желудка проявляются без наличия органических заболеваний.
Очень часто такая проблема возникает у детей. Диагностику в этом случае проводят только при обнаружении таких симптомов, как рвота, понос, сильные боли, замедление роста. Тем не менее, и такие пациенты нуждаются в грамотном лечении, так как проявления расстройства желудка влияют на качество жизни.
Способы лечения
Если диагностика показала, что несварение желудка является следствием другого заболевания, то врачом назначается лечение, помогающее справиться с основной проблемой. В ситуации, когда говорят о функциональной диспепсии, лечение является симптоматическим. При этом используются следующие виды медикаментов:
- препараты, снижающие уровень соляной кислоты;
- медикаменты, блокирующие гистаминные рецепторы;
- нейтрализующие препараты;
- препараты, успокаивающие нервную систему;
- гормональные препараты, улучшающие моторику желудка.
Отметим, что последние не следует принимать в течение длительного времени. Это же правило относится и к антидепрессантам.
В комплексе с медикаментозной терапии врачами рекомендуется и соблюдение здорового образа жизни: исключение алкоголя и табака, употребление здоровой пищи, прогулки на свежем воздухе, умеренные физические нагрузки.
При обнаружении симптомов диспепсии у ребенка, необходимо проследить то, какие именно продукты вызывают дискомфорт и исключить их из рациона. Также не следует давать ребенку слишком жирную или острую пищу.
Что советует народная медицина: лечение народными средствами
В том случае, когда симптомы несварения желудка настигают изредка или от случая к случаю, могут помочь рецепты народной медицины. Прекрасно подойдут травяные чаи таких растений, как гвоздика, ромашка, имбирь, шалфей, фенхель. Для улучшения выделения ферментов желудочного сока окажет помощь заправка пищи укропом или розмарином. Полезным придется и настой из семян льна и зверобоя: его нужно выпивать за полчаса до очередного приема пищи.
В заключение хотелось бы отметить, что в большинстве случаев человек сам провоцирует развитие каких-либо заболеваний своего организма. Чтобы избежать проблемы, в частности, несварение желудка, нужно следовать простейшим рекомендациям, а именно: следить за своим питанием, поменьше подвергать себя стрессовым ситуациям, заниматься спортом и много гулять.
В целом диспепсия сама по себе не опасна для здоровья, и часто дискомфорт проходит самостоятельно. Однако при обнаружении неполадок самым разумным решением будет все-таки обращение к врачу.
vashjeludok.com
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа