Глюкоза, как основа терапии при отравлении у детей. Глюкоза при рвоте
зачем и когда дают глюкозу?
Интоксикация у малышей, относимых к разным возрастным группам, наступать может из-за того, что ними были съедены продукты ненадлежащего качества, содержащие микроэлементы ядовитые.

Инновационные диагностические методы способны устанавливать с практически стопроцентной достоверностью причину возникшей интоксикации, при которых терапия носит зачастую комплексный характер.
При всевозможных отравлениях у малышей во всех случаях эксплуатируется для повышения качества и эффективности терапевтических воздействий глюкоза.
Эпидемиология интоксикаций детских
Основной причиной таких процессов в организме малыша является потребление сраженного ядами разными, бактериями патогенного типа или иными веществами поражающими продукта, что можно свести в одну категорию токсикоинфекции, имеющих характер пищевой.
Организм малыша от совершенства пока ещё очень далек, а потому у них интоксикации всегда намного более тяжко протекают, нежели у взрослых, а все потому, что внутренние запасы у них расходуются намного быстрее и нерационально. Происходит это потому, что к такой агрессивной токсической атаке не развитые ещё в необходимой степени органы оказываются не готовы.
Сами посудите: система иммунная и оборонительные механизмы развиты плохо, кишечные бактерии функционально не управляются с поставленными целями, сок желудочный активен не в той мере, в которой требуется. И малыши, и взрослые кушать могут одно и то же блюдо, но отравиться удастся только чаду.
Всего различают триаду интоксикационных стадий:
- Латентная, прогрессирующая с мига попадания вредоносного вещества в тело малыша и до появления первичных симптомов. Она зависима напрямую от общего состояния организма чада и долготу может иметь самую, что ни на есть, разнообразную.
- Клиническая, при которой все признаки интоксикации выражаются особенно ярко.
- Стадия отступления болезни.
Симптомы
Своевременно выставленный специалистом диагноз является гарантом максимально быстрой и эффективной интоксикационной терапии, при которой глюкоза является базовым средством. С курсом лечения врач разбираться начнет после того, как выявит и проанализирует отысканные у малыша симптомы интоксикации. Вот наиболее характерные из них:
- понос;
- вялость общая и сильное переутомление;
- понос;
- ощущения болезненные в районе желудка;
- резкий скачок температуры до отметки в 38 градусов.
Проявимы эти признаки могут быть как в единичном экземпляре, так и всем «букетом», что находится в прямой зависимости от возрастной категории чада, состояния его организма и индивидуальной переносимости вещества-отравителя.
Всем без исключения детишкам специалистами назначается глюкоза в силу своей чрезвычайной действенности, обусловленной её свойствами оригинальными. Молекулка глюкозная – мельчайшая частичка до котрой расщепиться только могут все имеющие характер производимые углеводный. Она легкоусвояемая детским организмом, более всего адекватна энергетически и во всякие метаболические процессы вникает с поразительной легкостью.
Глюкоза, таким образом, – база обмена типа энергетического, дефицит которой отрицательно сказаться способен на индивидуальном состоянии чада.
Глюкозная капельница
Со стулом и массами рвотными организмом при интоксикации зачастую выводится огромная углеводная концентрация. Забывать не следует и то, что при разнообразных болезнях малыши кушать отказываются, либо начинают привередничать, и отравление – не исключение из общих правил.

Выходит так, что углеводы не только испаряются бесследно из тела, но и не возвращаются в него с продуктами питания, а потому, обязательным является прием глюкозы, без которой у человеческого организма сил будет недостаточно для борьбы с инфекцией.
К тому же, препятствующая чрезмерному пищевому окислению, а также огромному накоплению в организме кислоты молочной, глюкоза — это часть обязательная кислот трикарбоновых, способная остановить кислородные патологические соединения.
Она может не только поддержать стабильность баланса энергетического, но и не предоставляет шанса для прогресса тканевой гипоксии. Средство, таким образом, является незаменимой ничем составляющей программной интоксикационной терапии у малышей.
Если во время детской интоксикации развивается обезвоживание, а это бывает практически в 100% случаев, им назначают глюкозу. Большинство родителей бессознательно совершает этот процесс, внимания значительного этому не придавая.
Каким же образом это происходит? Каждому человеку известно, что база интоксикационной терапии — это отпаивание больного. Малышей практически невероятно отпаивать Регидроном или водичкой, а потому адекватными родителями предлагаются чаду компотик, сладенький чай и отварчики из разных фруктов. И это воздействие считается абсолютно верным.
Алгоритм верного приготовления глюкозного напитка
Подобная лечебная жидкость подается в горяченьком виде и имеет довольно-таки приятный вкус, а потому ни один малыш не сможет отказаться от чашечки такого напитка. Для создания этого питья используется горячая или теплая водичка в объеме 200 мл, куда добавляется пара-тройка чайных ложек обычного сахара. Это необходимо для необходимого восполнения глюкозного уровня в организме, ведь именно эта концентрация вещества считается адекватной.
Помимо сахарного раствора эксплуатировать можно также компот, чай и морсы, которые тоже содержат много витаминов, а не только глюкозу, что окажет посильное влияние позитивного толка на состояние детского организма.
Противопоказания
При пищевой интоксикации у малышей наиболее доступным углеводом считается глюкоза, однако применяться она может только в форме напитка. Чаду под страхом смерти предоставлять запрещено какие-либо конфетки, шоколадки и таблеточного типа глюкозу.
Какова же причина такого строгого запрета? У шоколада настоящего консистенция весьма жирновата, что в условиях интоксикационных является недопустимым вариантом, ведь оболочка желудочная слизистая и железа поджелудочная ослаблены настолько, что воздействовать на них при помощи продуктов, обладающих повышенным процентом жирности, запрещено, так как это способно лишь усугублять ситуацию.
В конфетах отыскать можно огромное количество всевозможных красителей, способных стимулировать проявление симптомов интоксикационных и увеличивать яркость их проявления.
Таблеточная Глюкоза зачастую имеет в составе своем кислоту типа аскорбинового, употребление при интоксикации которой является недопустимым, так как у малыша могут проявиться ощущения болезненные в районе желудка и возможно появление и прогресс гастрита.
Глюкозные капельницы
Не всегда отпоить чадо можно самостоятельно, иногда возможны ситуации, в которых интоксикация является чересчур сильной и обычные сорбенты не оказывают желаемого эффекта.
В таком случае необходимо срочное обращение в стационар, где специалистом будет осуществлен не только осмотр малыша, но и предпишется определённая терапия, учитывающая его возраст, а также состояние его здоровья.
Глюкозный раствор также является базовой частью интоксикационной терапия у малышей и в инфекционном отделении, однако эксплуатироваться она также может и как некое средство, способное разводить иные препараты, что делает их гораздо биодоступнее и увеличивает их способность всасываться в кровь.
Есть несколько причин, почему Глюкоза так активно используется специалистами:
- Она является отличным борцом с обезвоживанием организма.
- Ее прописывают малышам с истощением.
- Учитывая объем потерянной влаги вычисляется количество раствора, для которого необходимо знание частоты и точного количества приступов рвотных и диарейных.
- Превышение рекомендуемой дозировки запрещено, так как это может спровоцировать отек в головном мозге.
- Если всё-таки возникло подозрение, что достигнута была передозировка, Глюкоза молниеносно отменяется специалистом и для выведения из организма её используются средства, обладающие мочегонным эффектом.
Терапия принесет необходимый результат только в том случае, если препарат был применён верно.
Важно! Малышам, что страдают от диабета вводить это средство нужно лишь согласно указаниям специалиста и под неусыпным контролем сахара крови и с обязательным добавлением туда инсулина.В случае правильного соблюдения всех требований, терапия глюкозой, как в домашних условиях, так и в стационаре оказывает буквально чудодейственный эффект.
otravlen.net
Глюкоза при отравлении у детей: для чего назначают
 Отравление у детей разных возрастов возникает по причине употребления в пищу разнообразных недоброкачественных продуктов и прочих ядовитых веществ. Современные методы диагностики позволяют достаточно точно установить причину, по которой возникло отравление, а лечение обычно бывает комплексным. Глюкоза при отравлении у детей используется в 100% случаев для более эффективной и качественной терапии.
Отравление у детей разных возрастов возникает по причине употребления в пищу разнообразных недоброкачественных продуктов и прочих ядовитых веществ. Современные методы диагностики позволяют достаточно точно установить причину, по которой возникло отравление, а лечение обычно бывает комплексным. Глюкоза при отравлении у детей используется в 100% случаев для более эффективной и качественной терапии.
Эпидемиология отравлений у детей
Что касается основных причин отравления, то для детей чаще всего характерны токсикоинфекции пищевого характера. Это означает, что в пищу был употреблён продукт, содержащий в себе большое количество токсинов и патологических продуктов жизнедеятельности различных микроорганизмов (например, отравление дыней). В продуктах могут содержаться растительные яды и прочие вещества.
У детей отравление протекает в более тяжёлой форме, чем у взрослых. Причина тому – быстрое истощение резервов детского организма. Всё это происходит из-за того, что детский организм ещё не достаточно зрелый. Иммунная система не совершенна, защитные механизмы плохо развиты. Желудочный сок не достаточно активен, а микроорганизмы в кишечнике ещё плохо справляются со своими обязанностями.
Что касается функции печени и почек, они так же слабоваты. Бывает такое, что взрослый и ребёнок едят одинаковые продукты, тем не менее, взрослый остаётся здоров, а ребёнок заболевает. Всё отравление можно разделить на три стадии:
- Латентная, начинается с момента проникновения яда в организм и до первых признаков отравления. У всех она длится разное время, в зависимости от общего состояния ребёнка.
- Клиническая, стадия собственно ярких проявлений.
- Стадия выздоровления.
Знаете ли вы, что делать если отравился арбузом ребенок? Оказание первой помощи.
Чем грозит сальмонеллез ребенку читайте здесь.
Проявления отравлений
Всем известно, что чем быстрее начать лечение, тем эффективнее оно будет. Глюкоза при отравлении ребёнку назначается как одно из базовых средств. Но перед тем как назначить даже её, нужно определиться с основными проявлениями болезни. К числу наиболее распространённых симптомов относят:
- Ребёнок обычно становится слабым, вялым и жалуется на боль в животе;
- Помимо болей можно отметить рвоту и понос;
- Температура выше 380 С не такая уж и редкость при отравлении.
- Все названные симптомы могут встречаться и в комплексе.
Глюкоза, как основное средство терапии отравлений
 Глюкозу при отравлении назначают практически всем детям. В чём действенность данного средства? Для начала нужно вспомнить основные свойства глюкозы. Молекула этого вещества является малейшей частицей, до которой расщепляются все производные углеводного характера. Такая единица легко усваивается организмом, является наиболее энергетически оптимальной и с лёгкостью встраивается во все обменные процессы. Из вышесказанного следует, что глюкоза служит основой энергетического обмена, и её недостаток может негативно отразиться на общем состоянии ребёнка.
Глюкозу при отравлении назначают практически всем детям. В чём действенность данного средства? Для начала нужно вспомнить основные свойства глюкозы. Молекула этого вещества является малейшей частицей, до которой расщепляются все производные углеводного характера. Такая единица легко усваивается организмом, является наиболее энергетически оптимальной и с лёгкостью встраивается во все обменные процессы. Из вышесказанного следует, что глюкоза служит основой энергетического обмена, и её недостаток может негативно отразиться на общем состоянии ребёнка.
В ходе отравления с рвотными массами и стулом теряется большое количество углеводов. Кроме того, нельзя забывать, что дети очень плохо едят при различных заболеваниях, а при интоксикациях особенно. Получается, что углеводы не только теряются, но и не поступают извне. Поступление глюкозы обязательно, ведь без нее, у организма не будет сил бороться с инфекцией.
Кроме того, глюкоза является неотъемлемой частью цикла трикарбоновых кислот, не даёт происходить излишнему окислению продуктов с образованием молочной кислоты. Таким образом, глюкоза подавляет избыточное производство молочной кислоты и образование патологических форм кислорода. Из вышесказанного следует, что глюкоза не только поддерживает постоянство энергетического баланса, но и не даёт развиться гипоксии тканей.
Глюкоза при отравлении детям назначается всегда при обезвоживании. Многие родители делают это подсознательно, не уделяя данному процессу особого внимания. Как это происходит? Известно, что основой терапии отравлений является так называемое отпаивание больного. Маленького ребёнка отпоить водой или Регидроном при отравлении практически невозможно, поэтому многие родители делают это при помощи сладкого чая, компота и отваров различных фруктов. Такое действие является абсолютно правильным.
Как правильно приготовить сладкий напиток?
Во-первых, для такого питья должна быть использована тёплая или горячая вода. Для полноценного восполнения глюкозы на 200 миллилитров напитка достаточно будет трех чайных ложек сахара. Такая концентрация глюкозы является оптимальной. Как уже было сказано выше, можно использовать горячий чай, компот и морсы. Почему именно эти напитки?
- Данные напитки можно подавать в горячем виде.
- Они приятные на вкус, ни один ребёнок не откажется от такого лакомства.
- Компоты и морсы помимо глюкозы содержат достаточное количество витаминов, что так же немаловажно в улучшении состояния ребёнка.
Чего нельзя делать?
 Глюкоза при отравлении у детей является самым доступным углеводом, но в ситуации с отравлением можно применять только напитки. Ни в коем случае нельзя давать ребёнку шоколад и конфеты, а так же глюкозу в таблетках. Возникает вопрос почему?
Глюкоза при отравлении у детей является самым доступным углеводом, но в ситуации с отравлением можно применять только напитки. Ни в коем случае нельзя давать ребёнку шоколад и конфеты, а так же глюкозу в таблетках. Возникает вопрос почему?
Шоколад имеет довольно жирную консистенцию, что не допустимо при отравлениях, ведь слизистая оболочка желудка и поджелудочная железа и так ослаблены, а если ещё воздействовать на неё жирным продуктом, можно только усугубить ситуацию.
Конфеты содержат в своём составе большое количество красителей, которые могут усилить симптомы интоксикации.
Глюкоза, продающаяся в таблетках, наиболее часто сочетается с аскорбиновой кислотой. Её употребление недопустимо при отравлении, так как с большей вероятностью появятся боли в желудке, и разовьётся гастрит.
Узнайте, как происходит отравление сладкими продуктами. Симптомы отравления сахаром и шоколадом.
Почему болит живот у ребенка при отравлении читайте здесь.
Чем опасна высокая температура: https://otravlen.ru/temperatura-chto-delat/. Действия при высокой температуре.
Внутривенное применение глюкозы
К сожалению, случаются ситуации, когда самостоятельно отпоить малыша дома не удаётся, или интоксикация настолько сильна, что обычные сорбенты никакого эффекта не оказывают. В таких ситуациях нужно срочно обращаться в инфекционное отделение. В стационаре врач не только осмотрит ребёнка, но и в зависимости от тяжести его состояния, назначит всё необходимое лечение. Как не странно, и в стационаре раствор глюкозы случит основой терапии отравлений у детей. Кроме того, глюкоза может быть использована, как средство для разведения прочих препаратов. Такое разведение делает препарат более биодоступным, и он лучше всасывается в кровь. Глюкозу при отравлении назначают согласно нескольким принципам:
- В первую очередь такой раствор назначается всем детям с признаками обезвоживания.
- Глюкоза обязательно назначается детям с признаками истощения.
- Объём вводимой инфузии рассчитывается исходя из объёма потерянной жидкости. Необходимо знать сколько раз у больного была рвота и жидкий стул.
- Ни в коем случае нельзя превышать вводимую дозу растворов, дабы не спровоцировать отёк мозга.
- Если возникают симптомы, говорящие о том, что ребёнка «залили», нужно сразу же отметить глюкозу и назначить мочегонные препараты.
Важно! Детям, страдающим диабетом введение глюкозы должно производиться под контролем сахара крови и с обязательным добавлением туда инсулина.
В случае правильного соблюдения всех требований, терапия глюкозой, как в домашних условиях, так и в стационаре оказывает буквально чудодейственный эффект.
Похожие статьи
otravlen.ru
Глюкоза при рвоте у ребенка
Чем может быть обусловлена зеленая рвота

- 1Классификация явления
- 2Характерные причины
- 3Проявления у детей
1Классификация явления
Рвота является симптомом, она бывает центральной, токсической, психогенной и висцеральной. По признакам разделяется следующим образом:
- Зеленый цвет рвотных масс вместе с горечью во рту говорит о наличие желчи в рвотных массах. Рвота с желчью возникает при рефлюкс-гастрите, низком стенозе двенадцатиперстной кишки, дуоденостазе. Рвота с желчью сопровождает холецистит, панкреатит, острый аппендицит.
- Рвота с примесью крови является проявлением язвенного кровотечения, варикозного расширения вен в пищеводе, цирроза печени, эрозивного гастрита, геморологического панкреатита, онкологии, полипоза.
- Рвота, имеющая церебральное происхождение, присутствует при гипертоническом кризе, опухоли мозга, травмах головы, энцефалите.
- Токсическая рвота вызывается пищевым и алкогольным отравлением, передозировкой лекарственных препаратов, аллергическими реакциями на продукты питания или медикаменты.

2Характерные причины
В большинстве случаях в рвотных массах присутствует желчь. Неоднократная рвота увеличивает количество желчи, окрашивая ее в зеленый цвет:
- Такое может произойти при пищевом отравление, если человек ел зеленые продукты, огурцы или шпинат.
- Дискинезия желчных путей характеризуется затрудненным оттоком желчи в желчный пузырь и его протоки. Нарушение функции желчного пузыря выражается в слишком частом или медленном его сокращении. Симптомы заболевания: боли в правом подреберье, желчные колики, тошнота и рвота, привкус горечи во рту.
- Желтая рвота свидетельствует о проблемах с печенью. Заболевания печени сопровождаются изжогой, тошнотой, неприятным запахом изо рта. Присутствует боль в области печени, общая слабость, желтушность кожных покровов.
- Гастроэнтерит — воспаление слизистой желудка, не являясь отдельным заболеванием, развивается вследствие какой либо патологии. В случаях вирусного гастроэнтерита присутствуют спастические боли в животе, повышенная температура тела, рвота и понос. Гастроэнтерит развивается также в случаях бактериальных заболеваний, таких как дизентерия и сальмонеллез.
- Желчный рефлюкс — это синдром, возникающий в результате попадания желчи из двенадцатиперстной кишки в желудок. Мышцы сфинктера, пропускающие пищу в одном направлении, ослаблены и желчь может выбрасываться в желудок. Причинами рефлюкса могут быть врожденный анатомический дефект, травма или опухоль, сдавливающая двенадцатиперстную кишку. Мышцы сфинктера могу быть травмированы во время хирургического вмешательства или при злоупотреблении спазмолитиками и миорелаксантами. Желчный рефлюкс обостряется при регулярном переедании, употреблении жирных, жареных продуктов, копченой и соленой пищи. Синдром сопровождается тянущими болями в животе, отрыжкой, тошнотой и рвотой желчью.
- Рвота зеленого цвета может присутствовать при кишечной непроходимости. Патология характеризуется нарушением процесса эвакуации содержимого в пищеварительном тракте, возникающего по причине механического препятствия или нарушения двигательных функций кишечника. Непроходимость возникает при доброкачественных и злокачественных опухолях в кишечнике. Опухоль может сдавливать кишечник извне. Предрасполагающими факторами являются спаечные процессы в брюшной полости, образование грыж и полипов в брюшной стенке. Непроходимость возникает и при подвижной слепой кишке, врожденной долихосигме и дополнительных карманах и складках брюшины. К патологическому состоянию может привести высококалорийная пища либо обильная еда после длительного голодания.
- Зеленый цвет рвотных масс сопровождает холеру, все виды тифа, сальмонеллез, отравление грибами.

Лечение рвоты зависит от причин, вызвавших это явление. Врач устанавливает диагноз на основании лабораторных исследований. В случае необходимости лечение проводится в условиях стационара.
Для лечения дискинезии желчевыводящих путей проводят противовоспалительную терапию, очищение печени и желчевыводящих путей от шлаков, приводят в норму выработку желчи. Имеющиеся камни растворяют с помощью специальных препаратов.
Непроходимость кишечника при отсутствии перитонита устраняют чисткой кишечника клизмами. Проводят восстановление водно-солевого баланса, обезболивание, снятие интоксикации. В осложненных случаях непроходимость устраняют хирургическим путем.
При гастроэнтерите обезвоживание восстанавливают физиологическими растворами, глюкозой, вводимыми внутривенно. Назначается прием вяжущих и обволакивающих препаратов для восстановления слизистого слоя желудка. При измененном составе микрофлоры кишечника прописываются Линекс или Бифидумбактерин. Рекомендуется внутримышечная витаминотерапия. В комплексе могут использоваться лечебные травы. Во всех случаях рвоты следует придерживаться диетического питания на время лечения. Необходимо отказаться от жирных продуктов, газированных напитков, острой еды.
3Проявления у детей
Рвота у ребенка, сопровождающаяся высокой температурой тела и жидким стулом, требует немедленного обращения к врачу. Если при этом рвотные массы имеют желтый или зеленый цвет, это может быть признаком отравления, острого течения инфекционного заболевания. Причиной рвоты у грудных детей может стать инфекционное, церебральное заболевание, проблемы с обменом веществ. Первые несколько недель рвота у грудничков возникает после кормления по причине пилоростеноза, когда сильная антиперистальтика желудка изрыгает пищу.
Зачастую прорезывание зубов у детей сопровождается повышением температуры и рвотой. Рвоту и понос у младенцев может вызывать введение нового продукта во время прикорма. В старшем возрасте это может спровоцировать инородное тело, попавшее в желудок. Если рвота не приносит облегчения и продолжается, при этом затруднено дыхание, то следует провести немедленную рентгеноскопию.
Ребенка может рвать при гатроэнтерите, у детей патология протекает в острой форме. Чаще всего вирусным инфекциям подвергаются дети до 3 лет.
Рвоту может вызвать ацетономический криз, развивающийся по причине недостаточности ферментов печени. Это состояние характеризуется образованием чрезмерного количества ацетона и кетоновых тел в крови ребенка. Аценомический криз возникает внезапно, у ребенка поднимается температур и начинается рвота. Вначале изрыгается непереваренная пища, затем зеленая масса с желчью, и в конце рвотные массы с белой слизью. Присутствует характерный запах ацетона изо рта. Ацетономическому кризу может предшествовать питание с большим количеством жареной и жирной пищи, паразитарная инвазия, инфекционные заболевания.
Основные симптомы патологии могут проявляться в виде общей слабости, отсутствии аппетита, ребенок может жаловаться на боли в околопупочной зоне. Дети с таким диагнозом имеют бледную кожу с нездоровым румянцем, они очень подвижны и раздражительны. В моче больного ребенка обнаруживаются кетоновые тела, УЗИ показывает увеличенные размеры печени и поджелудочной железы. Заболевание опасно для жизни ребенка и требует медицинской помощи. До приезда врачей можно дробно поить ребенка минеральной водой Боржоми или раствором Регидрона. Для облегчения тяжелого состояния применяется инфузионная терапия с реосорбилактами, глюкозой, аскорбиновой кислотой и раствором Рингера. Больному ребенку назначается специальная диета.
helik.gastrit-i-yazva.ru
Глюкоза при рвоте для ребенка
Детский панкреатин
Панкреатин относится к категории ферментных препаратов, которые облегчают состояние при дисфункции поджелудочной железы и способствуют перевариванию еды. Из-за нарушений работы ЖКТ желудочный сок, отвечающий за пищеварение, не вырабатывает нужный объем ферментов. Продукты питания не расщепляются должны образом, организм не получает микроэлементы, что провоцирует анемию, рахит, гиповитаминоз.
 Таблетки имеют такой внешний вид.
Таблетки имеют такой внешний вид.
Возможно ли назначение Панкреатина детям?
Из-за недостатка ферментов поджелудочная железа не обеспечивает достаточное всасывание и переваривание необходимых растущему организму питательных веществ. В результате ребенок теряет вес. Возрастает риск развития диареи, гастрорреи, обезвоживания, неусваиваемости белков и минералов. Организм «голодает» даже при полноценном питании. При тяжелой ферментной недостаточности ухудшается общее состояние. Опасность состояния повышается с уменьшением возраста пациента. В особо тяжелых случаях назначается замещающая терапия.
Панкреатин для детей можно применять с 24—36 месяцев. Решить вопрос о целесообразности применения средства может только лечащий врач. Он учитывает диагноз, степень тяжести недуга, возрастную категорию ребенка. Есть данные об использовании Панкреатина в 1 год. Также в редких случаях лекарство назначают грудничку. Однако в этом случае риск возникновения побочных эффектов от передозировки больше.
Следует знать, что таблетки покрыты оболочкой, защищающей ее от воздействия кислого пищеварительного сока. Следовательно, эффективность препарата, употребленного в разделенном на 2 или 3 части виде, минимальная. Лекарство становится бесполезным. К применению Панкреатина у новорожденных должны привести только крайние случаи. Например, при муковисцидозе. Это генетическое заболевание передается детям от родителей, часто не страдающих этим заболеванием. При этом недуге поражается слизистая, выделяющая внешний секрет и отвечающая за выработку слизи, пота, слюны, пищеварительных соков. В этом случае прием таблеток осуществляется пожизненно.
Описание препарата
Таблетки бывают двух цветов: лилового — для взрослых, зеленого — для детей. Можно почувствовать специфический запах. Содержащийся в Панкреатине ферментный комплекс обеспечивает правильное усвоение микроэлементов, белков, углеводов, жиров. Протеазы, амилазы, липазы в составе препарата, способствуют нормальному всасыванию пищи в тонкой кишке и компенсируют недостаток ферментов. Однако высокая активность липазы может спровоцировать запоры при приеме Панкреатина детьми. Чтобы нивелировать раздражающее действие этого компонента и запить лекарство, рекомендуется давать 250 мл воды.
Препарат нужно глотать полностью и желательно не толочь лекарство, так как ферменты должны попасть в двенадцатиперстную кишку без предварительного растворения в желудочном соке. С учетом этой особенности препарат выпускается с разной концентрацией в двух формах: в таблетках и капсулах. Детский Панкреатин в капсулах удобно использовать маленькими пациентами: капсула раскрывается, а порошок высыпается в молоко, чай или еду.
Показания и противопоказания
Панкреатин назначается в ряде случаев:
- при диагностировании функциональных расстройств пищеварительного тракта с диспепсией и метеоризмом, возникающих на фоне нарушенного питания малыша: переедание, преобладание в рационе жирной и грубой пищи;
- при необходимости подготовить малыша к рентгену или УЗИ брюшной полости;
- для комплексной терапии заболеваний органов ЖКТ;
- при обнаружении генетических патологий ЖКТ и ферментной недостаточности;
- для терапии панкреатита в хронической стадии;
- при аномалиях развития челюсти, сопровождающихся жевательной дисфункцией.
Препарат запрещено применять:
- при обострении хронической формы панкреатита;
- во время приступов острой фазы;
- при обнаружении индивидуальной непереносимости лекарства;
- при частой рвоте.
Дозировка детям
Мезим назначается врачами для улучшения пищеварения у ребенка.
Врач назначает ферментный комплекс детям, ориентируясь на возрастную категорию и уровень недостатка ферментов. В зависимости от возраста маленького пациента:
- 3—5 лет по 1 капсуле во время каждого приема пищи;
- 6—7 — по 1—2;
- 8—9 — по 2;
- 10—14 — по 2—4.
Инструкция определяет такие суточные дозировки:
- 50 тыс. ЕД для детей 18—24 месяцев;
- до 100 тыс. ЕД для пациентов с 24 месяцев.
Так как 1 штучка препарата содержит 8 тыс. ЕД, малышу в полтора года нужно давать максимум 2 единицы трижды в день.
Возможные побочные действия
Частые реакции на Панкреатин:
- местное раздражение в прианальной зоне;
- тошнота, гастроррея, нарушение частотности и характера стула;
- образованиеп спаек, стриктур в толстой кишке;
- аллергическая реакция в виде кожной сыпи, зуда, жжения, чихания, слезотечения, бронхоспазмов;
- расстройство обмена веществ, чреватое формированием камней из-за накопления калиевых и натриевых солей мочевой кислоты.
Аналоги
Заменой Панкреатину в ряде случаев являются такие препараты, как Панзинорм, Фестал, Креон, Мезим, Энзибене, Нормоэнзим, Гастенорм, Панкреатин-ЛекТ. Эти лекарства содержат разные концентрации липазы, что определяет дозу для каждого отдельного случая. Объединяющий фактор для всех препаратов — корректировка и стабилизация пищеварения посредством компенсации недостаточности активных ферментов, вырабатываемых поджелудочной железой.
Отзывы
Согласно отзывам, во время применения Панкреатина и после побочные эффекты появляются в основном у грудничков и новорожденных. В большинстве случаев общее состояние ребенка быстро улучшается, нормализуется пищеварение, пища лучше усваивается. Панкреатином эффективно лечат последствия кишечных инфекций у детей, стабилизируют состояние при панкреатите после обострений заболевания.
В ряде случаев родители приобретают взрослый Панкреатин и дают малышам половинку или третью часть препарата. Это делать строго запрещено, так как:
- доза действующих веществ будет неточной;
- из нарушения целостности оболочки компоненты препарата теряют свою активность.
Что делать и как лечить желудочные боли у ребенка
Боли в желудке у ребенка никогда не возникают беспричинно. Жалобы на боль в животе могут быть первыми сигналами о возможных нарушениях в работе желудочно-кишечного тракта и на это следует сразу обращать внимание.
Если боли в животе дополняются тошнотой, рвотой или температурой, следует срочно обратиться к врачу. Сегодня мы рассмотрим самые распространенные причины, по которым у ребенка болит желудок и узнаем, что можно давать, чем кормить ребенка при болях живота, а также к какому врачу обращаться за назначением лечения.
Причины возникновение боли в животе у детей
С болями желудка сталкиваются дети разных возрастов. Болеть может в 2 года, 4, 7 лет, 11 и 12 лет. Для любого возраста важны симптомы и характер проявления этих болей. Они могут быть острыми и тупыми, ноющими и длительными. В некоторых случаях ощущает боль после приема пищи или на голодный желудок. Больше всего от болей в животе страдают маленькие детки до трёх – это связано с несформированностью бактериальной флоры и защиты от вирусных поражений.
Если у ребенка болит живот и он отказывается от еды, можно заподозрить наличие такой проблемы, как:
-
 Причины боли в желудке у ребенка
Причины боли в желудке у ребенка Глистная инвазия – ребенок жалуется на боли и зуд заднего прохода, отсутствие аппетита, тошноту и рвоту. При этом возможны нарушения стула.
- Энтероколит – болит при этом в области желудка, начинается слизистая диарея и присутствует явный, неприятный запах.
- Дизентерия – умеренная боль, наличие тошноты, урчания в животе и лихорадка будут верными признаками данного нарушения.
- Гастриты – боли могут быть острого характера, чаще всего возникают после трапезы или натощак. Появляется рвота без температуры, тошнота и вздутие.
Возраст ребенка при болях играет важную роль, так как ребенок до 3 лет может испытывать дискомфорт при паховой грыже, запоре, дисбактериозе, аллергии на лекарственные препараты и некоторые продукты питания. Кроме того, начиная с двух лет к этому списку может добавиться аппендицит и желчнокаменная болезнь. У ребенка 5 лет болезненность в животе вообще может быть не связана с нарушениями пищеварительного тракта, а уже в 10 лет возможны патологические процессы с хроническим течением развития.
Симптомы желудочных болей
Симптомы боли в желудке у детей
Жаловаться ребенок может и на сопутствующие симптомы:
- Слабость.
- Потеря аппетита.
- Сонливость.
- Изменения настроения.
Среди других причин возникновения болевых ощущений у детей следует выделить такие:
- Изжога – может быть, как у трех летних, так и в 6, 8 лет, 9 и у подростков. В некоторых случаях она проявляется с тупой болью, иногда безболезненно.
- Запоры – жаловаться малыш в этом случае будет только на живот. Очень редко при запоре может возникать тошнота.
- Инфекция мочевых путей – ребёнку при этом больно ходить в туалет и у него тянет низ живота.
- Аппендицит – серьезная для ребенка патология, при которой появляется не только резкая боль, но и температура, тошнота и рвота .
От боли в желудке существует большое количество лекарств и суспензий, однако, что давать ребенку и как лечить нарушения пищеварения знают не все матери.
Диагностика нарушений
 Диагностика болей в желудке у детей
Диагностика болей в желудке у детей
Перед тем, как назначить лечение, лечащий врач проводит осмотр ребенка, узнает, когда ребенок заболел и его начали мучать боли в желудке, что ему давали из лекарств и есть ли рвота у ребенка. После этого врач назначает сдачу таких анализов как моча, кал и общий анализ крови. Если под подозрением серьезные патологии ЖКТ, то проводится УЗИ и эндоскопическое исследование – оно поможет увидеть состояние слизистой.
Если у малыша поднялась температура, болит живот в районе желудка и появилась рвота, следует как можно быстрее вызвать скорую помощь. У ребенка после рвоты очень быстро наступает обезвоживание, поэтому до приезда врачей необходимо отпаивать его водой. Так как врач скорой помощи может принять решение везти малыша в стационар, вам следует на всякий случай подготовить вещи первой необходимости.
После вызова скорой не рекомендуют давать жаропонижающее и обезболивающее, если у ребенка поднялась температура. Это может сгладить симптомы и нарушить клиническую картину заболевания.
Важно! Если проблем с желудком не обнаружено, ребенка отправляют к другим узким специалистам для выяснения причины болей. Почему болит желудок что делать в этом случае может сказать только врач, поэтому при первых жалобах ребенка на дискомфорт лучше всего посетить больницу.
Лекарственные препараты при болях в желудке у ребенка
Таблетки Эспумизан при болях в желудке
Любой препарат или лекарство, дающееся ребенку, должно быть согласовано с лечащим врачом. Самолечение в данном случае запрещено, однако если у маленького ребенка болит живот и нет сопутствующих симптомов в виде поноса, рвоты и у него нормальная температура, ребенку при боли дают 1/8 часть дротаверина. Очень часто возникает необходимость приёма Коликида или Эспумизана – это капельки, которые даются ребенку до и после еды.
Когда ваше чадо заболевает или у него появляется дискомфорт в животе, вам следует обратиться к своему врачу-педиатру, который в дальнейшем направит вас к необходимому врачу. Среди возможных специалистов следует выделить хирурга, гастроэнтеролога, инфекциониста. Только на фоне полученных данных лабораторных исследований, каждый из них может принимать решение о назначении лечения.
На фармацевтическом рынке существует перечень лекарств, которые разрешены и их можно дать ребенку после назначения врача. Давайте рассмотрим, как лечить и чем лечить желудочные боли:
- Первым делом используется препарат из группы сорбентов – он помогает вывести из организма вредные токсины. Таким может стать Энтеросгель, Мезим или Фестал. Хорошее действие оказывает активированный уголь – дайте его исходя из расчета массы тела ребенка.
- При диарее подходит Линекс или Лактовит, а вот если существует еще и вздутие или колики у новорожденных, то используется препарат Эспумизан.
- При рвоте применяется Регидрон.
Рекомендации при желудочных болях у детей
Лечение боли в желудке у детей
Комаровский говорит, что вызывать скорую помощь необходимо в том случае, когда даже без наличия сопутствующих симптомов, даже слабая боль живота длится больше 24 часов подряд, когда у ребенка вялое состояние и его трудно кормить. На вопрос, можно ли кормить ребенка до приезда скорой, он отвечает категорическим – нет! Лучше дайте малышу теплой кипяченой воды, чтоб не допускать обезвоживания. Кормление в этот момент является крайне нежелательным, так как может только усугубить ситуацию.
Режим и качество питания играют большую роль в функциональности органов пищеварения. Тоже самое можно сказать о грудных детях, так как если у кормящей мамы в рационе будут преобладать тяжелые и вредные для организма продукты, у ее чада с ближайшем будущем начнутся колики, запоры и диареи. Любое лекарственное средство, которое употребляет мама, сказывается на состоянии ее малыша. Поэтому на второй вопрос, может ли у грудничка болеть живот из-за рациона мамы, ответ – да!
Препарат Но-шпа позволяет уменьшить дискомфорт в желудке, Ренни используется при изжоге и вздутии, а препарат Гастролит помогает при диареях и поносе. Если вы сомневаетесь, что дать своему ребенку, то вызовите скорую или позвоните своему педиатру – он даст более развернутый ответ исходя из специфики продолжения болей. Ощущение облегчения даст Мезим – он подходит при перееданиях и чувствах тяжести в животе.
Важно! Теплая грелка на живот категорически противопоказана, так как может только усугубить воспалительный процесс в желудке. Лучше всего на протяжении двух-пяти минут помассировать ребенку живот легкими касаниями и поглаживаниями по часовой стрелке – это оказывает хорошее расслабляющее действие для напряженного малыша.
Профилактика болей в желудке у ребенка
Питание при болях в желудке у ребенка
Большую роль в работе ЖКТ имеет питание в школе. Первый и второй класс предельно важны для детского формирующегося организма. Боли в животе в этом случае могут возникать на фоне психоэмоциональных перегрузок и стрессов. Именно поэтому следует не допускать излишней тревожности. Кроме того, учащаются случаи пищевых отравлений.
Следует обращать внимание даже на незначительные изменения в состоянии ребенка, так как они могут быть первыми признаками воспалительных процессов и развития патологий. Только в больнице, специалисты на основе проведенных анализов и развернутой клинической картины примут решение о необходимости проведения терапевтических мер.
Профилактика болей:
- Достаточное употребление воды, исключение газированных напитков из рациона.
- Контроль за употреблением острых, жирных, жареных и копченых продуктов.
- Давать только свежие и качественные продукты.
- У ребенка должен быть полноценный завтрак, обед, полдник и ужин. При этом возможны перекусы.
- Соблюдение личной гигиены.
Витамины, необходимые при гастрите
Воспаление желудка не является прямым следствием гиповитаминоза, но нельзя не признать, что недостаток витаминов очень часто является предпосылкой для сбоев в работе пищеварительной системы.
Пересмотрите свой рацион на предмет содержания в нём действительно полезных блюд. Вам поможет информация о лечебной диете и опубликованная ниже статья.
Какие витамины нужны при хроническом гастрите: основные группы
При хронических заболеваниях ЖКТ — гастрите, гастродуодените — часто отмечается дефицит пиридоксина (витамина B6). Нехватка пиридоксина приводит к нарушением обмена веществ, тошноте, рвоте и нервным расстройствам, а также повышает уязвимость слизистой оболочки желудка.
В6 поступает в организм с горохом, фасолью, зерновым хлебом.
В не меньшей мере организму нужен витамин В12, особенно при аутоиммунных воспалениях. При его дефиците у больного может развиться малокровие. О способах предотвращения малокровия читайте здесь.
РР (он же – ниацин) помогает нормализовать выделение желудочного сока, избежать диареи. Содержится он в кашах, в мясе, в рыбе.
Фолиевая кислота, противостоящая воспалительным процессам, усваивается из шпината, печени, капусты. Заметим, что при атрофии оболочки и пониженном выделении соляной кислоты она всасывается плохо; для её усвоения требуется НCI.
Витамин А предотвращает инфекционные заболевания, которые угрожают поражённому органу.
Источником А являются хлеб, злаковые продукты, масло (как растительное, так и сливочное).
Учитывайте кислотность
В случае гипоацидного гастрита пациентам бывают особенно полезны витамины С и РР Витамин С (аскорбиновая кислота) поддерживает иммунитет, позволяет быстрее заживлять поврежденные участки слизистой, укрепляет стенки сосудов. Им богаты цитрусовые, ягоды, шиповник, рябина, капуста).
При гастрите с повышенной кислотностью рекомендуется витамин Е, который несколько снижает чрезмерную активность соляной кислоты. Он есть в растительном масле, в молоке.
Готовьте правильно
Не забывайте о том, что полезные продукты питания часто нуждаются в предварительной санитарной обработке. Тщательно промывайте фрукты и овощи с мылом, ополаскивайте кипячёной водой.
Всё, что мы кушаем с кожурой, полезно подержать в слабом растворе соды в течение пяти минут, и только потом уже как следует облить кипятком. Несложная процедура позволит уничтожить пестициды.
При варке часть витаминов теряется, поэтому попытайтесь по возможности кушать фрукты и овощи в невареном виде. Скажем, предпочитайте жареной капусте салат, варенью из яблок – свежие яблоки
Старайтесь разнообразить своё меню в допустимых рамках и объёмах.
Поливитаминные комплексы
За счёт одних только продуктов питания обеспечить поступление в организм всех витаминов в требующемся количестве довольно проблематично, поэтому следует периодически употреблять витамины, купленные в аптеке.
«Ревит», «Компливит», «Центрум», «Алфавит», «Аевит» содержат целые витаминные комплексы.
Сделайте правильный выбор, посоветовавшись с лечащим врачом. Сдайте анализы крови, которые покажут, нужно ли вам дополнительно получать тот или иной витамин.
Если же вы твёрдо вознамерились выписать себе какой-то комплекс без участия специалиста, хотя бы внимательно изучите прилагающуюся к коробочке инструкцию (в ней обычно бывают в подробностях расписаны все компоненты и ожидаемые эффекты).
Ни в коем случае не пренебрегайте правилами приёма препарата.
Имеется указание «принимать поливитамины во время еды»? Следуйте ему. Имеет значение и время суток, и частота.
Не разгрызайте даже приятные на вкус витаминки, а запивайте их – оболочка на них делается не для того, чтобы они были похожи на конфеты, а для оптимального последовательного усвоения.
Для запивания используйте воду, а не кофе, молоко или сок.
Пейте витамины регулярными курсами, причём курс повторяйте не реже, чем раз в три-четыре месяца.
как лечить гастрит
ponos.gastrit-i-yazva.ru
Глюкоза 40 процентная при рвоте
Лечение воспаления поджелудочной железы — симптомы, что делать, если воспалилась, как снять и вылечить?
Опубликовано: 15 октября 2014 в 10:28
 Комплексное лечение панкреатита позволяет не просто смазать симптомы и выйти из кризиса, но, и оставаться в ремиссии долгий срок без повторных обострений. Воспаление поджелудочной железы лечения требует лекарствами, диетой и народными средствами. Случаи полного исцеления медицине известны, хотя, и редки. Воспаляется (и увеличивается) орган в ответ на частое употребление острого, алкоголя, жареного, жирного.
Комплексное лечение панкреатита позволяет не просто смазать симптомы и выйти из кризиса, но, и оставаться в ремиссии долгий срок без повторных обострений. Воспаление поджелудочной железы лечения требует лекарствами, диетой и народными средствами. Случаи полного исцеления медицине известны, хотя, и редки. Воспаляется (и увеличивается) орган в ответ на частое употребление острого, алкоголя, жареного, жирного.
Существует предрасположенность к болезни на генном уровне. Посоветовать, как лечить воспаление поджелудочной железы, может врач, самолечение чревато обострением. Болезнь насчитывает много летальных исходов, боли присутствуют в ста процентах случаев приступов. Операцию медицина назначает, в основном, при осложнении диагноза кистой и другими сопутствующими болезнями, лечить которые невозможно.
Воспаление поджелудочной железы: симптомы, лечение
Симптомы разнообразны, точный диагноз получается лишь в результате комплекса мероприятий:
- УЗИ в сочетании с томографией двух-трех видов
- анализы мочи, кала, крови
- опрос пациента о принимаемых препаратах, изучение меню и привычек (курение, алкоголь)
После этого, врачу станет ясно, как снять воспаление поджелудочной железы без нанесения вреда организму, качественнее лечить пациента. Больному следует соблюдать все предписания гастроэнтеролога (и диетолога) во избежание повтора приступа. Изучение процесса болезни (даже на начальном уровне), позволит понять механизм (порядок) болевого синдрома, научит, как ее снять, от каких продуктов следует воздержаться.
Тяжесть острого панкреатита до сих пор тестируют критерием Рэнсона (с 1974 года), последнее поколение антибиотиков снизило смертность с 80 до 20%. Комплекс лекарств в момент приступа позволяет облегчить страдания, войти в ремиссию, как можно быстрее:
- терапия антиферментами – используется в медицине редко, лишь для больных с интерстициальным вариантом болезни, лекарство вводят в вену (гордокс, натрия хлорида, контрикал)
- антибиотики – лечение внутривенно и внутримышечно доксициклин, цефуроским, цефобид, ампиокс, при наличии хламидий используют абактал, позволяющий снять обострение
- ферменты – после купирования кризиса в медицине используют креон или его аналоги, который может дополняться жирорастворимыми витаминами или заменяться панзитормом (при лечении недостаточности билиарной)
Воспаление поджелудочной железы: операция
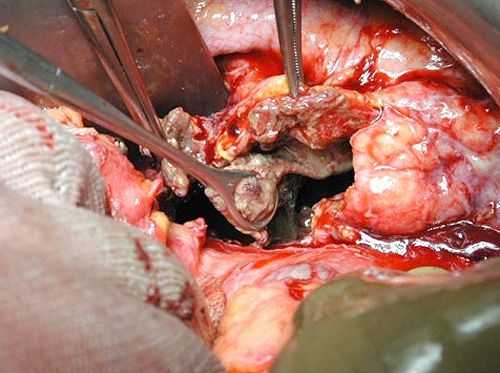 Операции на других органах часто чревато развитием панкреатита впоследствии. Медицина воспаление поджелудочной железы причисляет к сложным случаям, диагностика которого не превышала 30% (до появления томографии) от реально существующих болезней. Операция на этом органе требует высокого уровня мастерства, часто сопровождается полным удалением желчного. Назначают ее, как правило, при некрозах (высокая смертность), кисте, загноениях, инфекциях, отсутствии эффекта от терапии (интенсивной, упорной).
Операции на других органах часто чревато развитием панкреатита впоследствии. Медицина воспаление поджелудочной железы причисляет к сложным случаям, диагностика которого не превышала 30% (до появления томографии) от реально существующих болезней. Операция на этом органе требует высокого уровня мастерства, часто сопровождается полным удалением желчного. Назначают ее, как правило, при некрозах (высокая смертность), кисте, загноениях, инфекциях, отсутствии эффекта от терапии (интенсивной, упорной).
Что делать, если воспалилась поджелудочная железа?
Если локализовался приступ панкреатита, то следует незамедлительно посетить лечащего врача. Поскольку характерными признаками являются боли в боку или по центру живота, рвота и тошнота, то уже этого достаточно, чтобы не затягивать с лечением, если воспалилась поджелудочная железа.
Пациентам с панкреатитом, в домашней аптечке нужно держать необходимые препараты для снятия интоксикации. Это могут быть белковые препараты, глюкоза и таблетки-спазмолитики. Одновременно с ними надо принимать препараты, поддерживающие нормальную работу сердца. Обычно, медикаменты назначает врач и их надо покупать так, чтобы в случае неожиданного приступа не надо было бежать в аптеку. Хорошо, имеются таблетки, в составе которых есть ферменты, приближенные к тем, которые вырабатывает поджелудочная. Самый распространенный препарат – Панкреатин. При сильных болях следует принять таблетку препарата Но-Шпа. Если воспаление сопровождается острыми приступами, то рекомендуется вызвать скорую помощь и не отказываться от госпитализации. Конечно, снять болевые симптомы можно таблетками, но они притупляют боль, но не лечат воспаление поджелудочной железы.
Помощь при воспалении поджелудочной железы
 При не сильном воспалении панкреатита, требуется соблюдать лечебное голодание. В течение первого дня нельзя употреблять пищу. Пить можно несладкий чай, щелочную минеральную воду без газов. На следующий день можно кушать сухари (не сдобные), в неограниченном количестве. На третий день можно вводить в рацион отварные продукты. Нельзя кушать жареную и острую пищу еще долго после купирования приступа.
При не сильном воспалении панкреатита, требуется соблюдать лечебное голодание. В течение первого дня нельзя употреблять пищу. Пить можно несладкий чай, щелочную минеральную воду без газов. На следующий день можно кушать сухари (не сдобные), в неограниченном количестве. На третий день можно вводить в рацион отварные продукты. Нельзя кушать жареную и острую пищу еще долго после купирования приступа.
Вообще, при таком диагнозе, очень важно соблюдать диету, строгую — в течение месяца, специальную — в течение всей жизни. Помощь при воспалении поджелудочной железы состоит в приеме пищеварительных средств: Панкреатина, Мезима-Форте, Фестала.
Уколы при воспалении поджелудочной железы
При любом обострении, в случае, если отсутствует рвота, могут быть назначены уколы препарата Дюспаталин. Это спазмолитическое средство, снимающее спазмы гладкой мускулатуры протоков железы. Это очень хороший препарат, так как снимает спазмы и выводит панкреатический сок и желчь.
Для нормализации обменных процессов назначается раствор натрия гидрокарбоната, Альбумин, Гемодез. Чтобы устранить отек и снизить вязкость крови при воспалении поджелудочной железы делаются уколы внутривенно в виде раствора Реополиглюкина. Для выведения токсинов назначаются инъекции литической смеси.
Как вылечить воспаление поджелудочной железы?
 Врачом назначаются антигистаминные препараты, например Супрастин или Циметидин. Для снятия спазмов – Но-Шпа, Эуфилин или Нитроглицерин. Очень важно принимать во время обострения панкреатита холинолитики типа Скополамина или Атропина, могут быть выбраны и другие медикаменты. Назначаются цитостатики, если пациент госпитализирован, то для усиления их воздействия, Фрорафур или Винкристин вводятся через катетер. Чтобы предотвратить попадание инфекции к забрюшинную клетчатку назначаются антибиотики Трихопол и другие.
Врачом назначаются антигистаминные препараты, например Супрастин или Циметидин. Для снятия спазмов – Но-Шпа, Эуфилин или Нитроглицерин. Очень важно принимать во время обострения панкреатита холинолитики типа Скополамина или Атропина, могут быть выбраны и другие медикаменты. Назначаются цитостатики, если пациент госпитализирован, то для усиления их воздействия, Фрорафур или Винкристин вводятся через катетер. Чтобы предотвратить попадание инфекции к забрюшинную клетчатку назначаются антибиотики Трихопол и другие.
Методику того, как вылечить воспаление поджелудочной железы выбирает лечащий врач, а пациенту необходимо ее строго соблюдать. Требуется принимать витамины, пить щелочную минеральную воду, посетить специализированный санаторий. В случае если панкреатит сопровождается еще и сахарным диабетом, то вводятся дополнительные меры лечения.
При панкреатите полезно делать упражнения дыхательной гимнастики, проводить грязетерапию, принимать хвойные ванны.
bezgastritov.ru
Глюкоза при отравлении у детей
Причиной образования детских отравлений выступает прием продуктов питания сомнительного качества и любых токсических веществ. Передовые технологии позволяют медикам довольно быстро установить источник заражения, а лечение прописывается комбинированное. Глюкоза при этом применяется всегда для лучшей терапии.
Эпидемиология детских интоксикаций
Зачастую токсины попадают в детский организм вместе с продуктами питания, пораженными патогенными бактериями, растительными ядами или другими вредными для здоровья веществами.
В виду несовершенства детского организма, интоксикация протекает более тяжело, чем у взрослого человека по причине быстрого расходования запасов. Все системы еще не достаточно развились и не готовы к такой агрессивной атаке со стороны токсинов.
Взрослые и дети могут есть одинаковые продукты, но при этом только ребенок отравится. Любое отравление можно разбить на этапы:
- Латентная форма, которая стартует от момента попадания токсинов в организм и длится до первых характерных признаков отравления и ее длительность зависит от общего здоровья зараженного ребенка.
- Клиническая форма. Она выражена пиковым проявлением всех симптомов.
- Этап выздоровления.
Симптомы детских отравлений
Для успешного и быстрого лечения интоксикации, главное, своевременно поставить диагноз. Глюкоза при лечении детских отравлений выступает в роли базового терапевтического средства. Однако до того, как прописать курс лечения, следует разобраться в основными симптомами отравлений у детей. Характерными проявлениями считаются:
- Общая вялость и жалобы на боли в области живота;
- Диарея и рвота;
- Температура тела повышается до 38 °С.
Данные признаки могут проявляться по одному или все сразу.
Глюкозу прописывают в любом случае детского отравления и это оправдано, если вспомнить полезные свойства этого препарата. Данное вещество прекрасно расщепляет углеводы, легко усваивается, несет большой энергетический потенциал и легко вступает в работу различных обменных процессов. Получается, что глюкоза по праву считается основным источником энергии для организма, а ее недостаток может негативно сказаться на общем состоянии чада.
Рвота и диарея выводят из организма много полезных веществ, в том числе и углеводы. И нельзя сбрасывать со счетов факт отказа от еды, особенно при плохом самочувствии ребенка и образуется чуть ли не замкнутый круг, теряя углеводы, организм не имеет возможности пополнить их запасы. И именно здесь приходит на помощь глюкоза, восстанавливая энергетический баланс детского организма, пораженного болезнью.
Плюс ко всему, глюкоза является обязательной частью трикарбоновых кислот, препятствует чрезмерному окислению пищи и большому накоплению молочной кислоты, останавливая при этом патологические соединения кислорода. Так, глюкоза есть незаменимой составляющей терапевтической программы лечения детских отравлений.
Данное вещество также отлично справляется с задачей устранения обезвоживания и многие мамочки делают это неосознанно и проявляется в виде отпаивания своего чада сладким чаем или компотом при отравлении. Это абсолютно правильные и оправданные действия.
Делаем сладкое питье правильно
Для начала возьмем горячую кипяченную воду и добавим в 200 мл жидкости 3 ч.л. сахара. Подобная концентрация глюкозы будет оптимальной. Также отличным источником глюкозы будут чаи, компоты и морсы. Именно эти напитки больше всего подходят по нескольким причинам.
- Возможно пить горячими.
- Дети легко соглашаются их пить.
- Кроме глюкозы, содержатся витамины, которые необходимы для скорейшего выздоровления.
Как не следует поступать
Глюкоза при детских интоксикациях выступает в роли необходимого углевода, но при этом заболевании возможно использование исключительно питья. Запрещается давать сладости и шоколад.
Шоколад является достаточно жирной сладостью и этот фактор неприемлем при интоксикации. Стенки ЖКТ раздражены, а тяжелый жирный шоколад сможет еще больше навредить. Конфеты же включают в состав различные красители, что тоже недопустимо во время интоксикации.
Капельницы с глюкозой
Нередко можно встретить ситуацию, когда самостоятельно отпоить дитя невозможно или отравление настолько тяжелое, что сорбенты не справляются с поставленной задачей. В таких случаях нужно незамедлительно госпитализировать малыша. В больницу врач не только проведет осмотр, но и пропишет необходимое лечение с учетом тяжести картины и, как правило, обязательным компонентом терапии будет глюкоза, используемая и в качестве среды для добавления прочих препаратов. Это делает вещество более легким для всасывания в кровь. Применение глюкозы назначают с учетом нескольких причин:
- Отличный борец с обезвоживанием.
- Вещество прописывается истощенным деткам.
- Объем раствора вычисляется, учитывая количество потерянной влаги. Для этого требуется знать сколько раз были приступы рвоты и диареи.
- Запрещено превышать дозировку, дабы не спровоцировать отек головного мозга.
- При подозрении на передозировку, немедленно отменить глюкозу и принять мочегонные средства.
Только при правильном применении препарата, терапия даст желаемый результат. Берегите себя и своих близких.
www.otrav.ru
Регидрон для детей при рвоте и его аналоги (инструкция по применению)
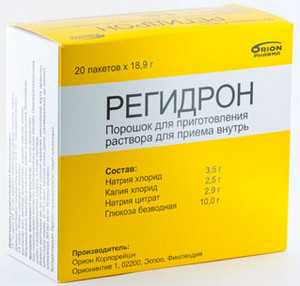 Отравление организма токсическими веществами является одним из наиболее опасных заболеваний. При нем тело человека быстро теряет полезные вещества, в результате чего скорость обмена веществ замедляется. Если у взрослых симптомы отравления могут проявляться в общей слабости, болезненности живота и мышц, то у детей это заболевание редко обходится без рвоты и поноса, которые приводят к обезвоживанию и вымыванию минералов, необходимых для нормальной жизнедеятельности организма. Ранее врачи рекомендовали препарат Регидрон для детей, который помогал восстановить водный и электролитный баланс, однако с некоторых пор его стали официально назначать исключительно взрослым.
Отравление организма токсическими веществами является одним из наиболее опасных заболеваний. При нем тело человека быстро теряет полезные вещества, в результате чего скорость обмена веществ замедляется. Если у взрослых симптомы отравления могут проявляться в общей слабости, болезненности живота и мышц, то у детей это заболевание редко обходится без рвоты и поноса, которые приводят к обезвоживанию и вымыванию минералов, необходимых для нормальной жизнедеятельности организма. Ранее врачи рекомендовали препарат Регидрон для детей, который помогал восстановить водный и электролитный баланс, однако с некоторых пор его стали официально назначать исключительно взрослым.
Инструкция по применению указывает, что в нем существенно увеличилось количество натрия, избыток которого может быть чрезвычайно опасен. Вместо Регидрона детям назначают разнообразные его аналоги, однако, и сам препарат можно применять в младшем возрасте, если изменить его концентрацию.
Закажите стручковую фасоль с доставкой на дом из Instamart. Промокод на бесплатную доставку "lediveka"Действие лекарства
При сильной рвоте и поносе человек быстро теряет жидкость, накопленную в организме – особенно это касается детей, у которых критическое обезвоживание может наступить всего через несколько часов после появления первого симптома.
Потеря жидкости в объеме 8-10% массы тела считается тревожным сигналом, требующим принятия немедленных мер, 14-16% – смертельно опасной.
Признаки обезвоживания у детей проявляются очень отчетливо – сухость кожи, отсутствие блеска глаз, плач без слез, заостренные черты лица, сниженная активность, изменение цвета кожи на серовато-синюшный.
 При рвоте, либо иной форме ускоренной потери жидкости наблюдается и еще один крайне неприятный симптом – потеря жизненно важных минералов, регулирующих обмен веществ человека. Речь идет о калии и магнии, критическое снижение содержания которых в теле вызывает слабость, судороги, онемение конечностей, помутнение сознания, галлюцинации, длительные обмороки. Нарушается работа пищеварительной и нервной системы, ослабевают мышцы, головной мозг испытывает трудности с обработкой принятой информации. Поэтому именно потерю таких минералов, называемых электролитами человеческого тела, врачи считают наиболее опасным проявлением отравления.
При рвоте, либо иной форме ускоренной потери жидкости наблюдается и еще один крайне неприятный симптом – потеря жизненно важных минералов, регулирующих обмен веществ человека. Речь идет о калии и магнии, критическое снижение содержания которых в теле вызывает слабость, судороги, онемение конечностей, помутнение сознания, галлюцинации, длительные обмороки. Нарушается работа пищеварительной и нервной системы, ослабевают мышцы, головной мозг испытывает трудности с обработкой принятой информации. Поэтому именно потерю таких минералов, называемых электролитами человеческого тела, врачи считают наиболее опасным проявлением отравления.
 Регидрон детям советуют давать и при потере жидкости, вызванной иной причиной. Хорошим примером является тепловой (солнечный) удар. При достаточно высокой температуре поверхности кожи в течение 2-3 часов ребенок может потерять критическое количество минералов, что приведет к возникновению сильного головокружения, нарушению зрения, появлению галлюцинаций и даже потере сознания.
Регидрон детям советуют давать и при потере жидкости, вызванной иной причиной. Хорошим примером является тепловой (солнечный) удар. При достаточно высокой температуре поверхности кожи в течение 2-3 часов ребенок может потерять критическое количество минералов, что приведет к возникновению сильного головокружения, нарушению зрения, появлению галлюцинаций и даже потере сознания.
Инструкция по применению рекомендует использовать препарат в качестве поддерживающей терапии, существенно ускоряющей процесс восстановления организма.
Важный совет от редакции!
Если вы испытываете проблемы с состоянием волос, особое внимание стоит уделить шампуням, которые используете. Пугающая статистика – в 97% шампуней известных марок находятся компоненты, отравляющие наш организм. Вещества, из-за которых все беды, в составе обозначаются как содиум лаурил/лаурет сульфат, коко сульфат, ПЭГ, ДЕА, МЕА.
Эти химические компоненты разрушают структуру локонов, волосы становятся ломкими, теряют упругость и силу, цвет тускнеет. Также, эта гадость попадает в печень, сердце, легкие, накапливается в органах и может вызывать различные заболевания. Мы рекомендуем отказаться от использования средств, в которых находится эта химия. Недавно наши эксперты провели анализов шампуней, где первое место заняли средства от компании Mulsan Сosmetic.
Единственный производитель полностью натуральной косметики. Вся продукция производятся под строгим контролем качества и систем сертификации. Рекомендуем к посещению официальный интернет-магазин mulsan.ru. Если сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать одного года хранения.
Состав препарата
Инструкция по применению рекомендует давать Регидрон детям и взрослым именно благодаря высокому содержанию в нем указанных минеральных веществ, необходимых для поддержания нормальной жизнедеятельности. В его состав входят:
- хлорид калия;
- цитрат натрия;
- хлорид натрия;
- глюкоза.
Хлориды – наиболее распространенные вещества, легко усваиваемые организмом. Стоит вспомнить, что хлорид натрия представляет собой обычную пищевую соль. Цитрат натрия помогает ребенку поддерживать достаточное количество минералов в клетках организма, поскольку данное вещество дольше сохраняет неизменную форму и медленнее усваивается.
Глюкоза же не дает терять жидкость при рвоте либо поносе, постоянно поддерживая ее уровень, необходимый для нормальной жизнедеятельности.
Как готовить и принимать?
Регидрон и его основные аналоги продаются в форме порошка, предварительно расфасованного в пакетики. Каждый из них соответствует одному литру раствора, что позволяет обеспечить исключительное удобство пользования лекарственным средством. Для приготовления питья используют заранее прокипяченную или фильтрованную воду, которую подогревают, но не доводят до кипения и используют для растворения порошка. Далее инструкция по применению указывает на необходимость охлаждения раствора до комнатной температуры, после чего он готов к использованию.
Препарат и аналоги дают сразу после жидкого стула, предлагая ребенку выпить несколько глотков.
Если наблюдается рвота, после приступа отсчитывают 10-15 минут, и также дают питье. Раствор при каждой подаче помешивают, чтобы избежать появления в нем нерастворенных частиц, не оказывающих полезного воздействия.
Срок годности приготовленного питья – примерно сутки, после чего его следует заменить свежим.
 Дозировка для взрослых и детей старше 9 лет составляет 10 мл раствора на килограмм массы тела, но при рвоте ее разрешается удваивать. При экстренных случаях инструкция по применению допускает кратковременное повышение дозы до 30-60 мл на килограмм, чтобы не допустить обезвоживания до приезда вызванной бригады скорой помощи.
Дозировка для взрослых и детей старше 9 лет составляет 10 мл раствора на килограмм массы тела, но при рвоте ее разрешается удваивать. При экстренных случаях инструкция по применению допускает кратковременное повышение дозы до 30-60 мл на килограмм, чтобы не допустить обезвоживания до приезда вызванной бригады скорой помощи.
Детям до 6 лет можно давать Регидрон исключительно в объеме 10 мл на килограмм. До 3 лет дозировка препарата составляет 2 чайные ложечки каждые 10-15 минут, до года – по одной чайной ложке за указанный период.
Когда нельзя использовать Регидрон?
Регидрон детям давать рекомендуется далеко не всегда. Наиболее распространенный случай противопоказания – заболевания почек, которые не позволяют организму справляться с увеличенной нагрузкой, вызванной поступлением дополнительного количества минералов.
 Также инструкция по применению запрещает прием Регидрона, если ребенок не переносит один из компонентов лекарственного средства, либо в его теле наблюдается избыток активных веществ. Примером здесь будет использование иных препаратов, содержащих натрий и калий – подобным образом можно только существенно усугубить отравление.
Также инструкция по применению запрещает прием Регидрона, если ребенок не переносит один из компонентов лекарственного средства, либо в его теле наблюдается избыток активных веществ. Примером здесь будет использование иных препаратов, содержащих натрий и калий – подобным образом можно только существенно усугубить отравление.
Также противопоказания включают сахарный диабет любого типа. При нем также существенно нарушается обмен веществ, что приводит к неспособности организма нормально переработать дополнительное количество минералов. Применение Регидрона при достаточно серьезных случаях обезвоживания либо наличии определенного противопоказания производится исключительно под постоянным наблюдением врача и при проведении сопутствующих лабораторных анализов.
Передозировка препарата крайне опасна – при ней развивается токсическое поражение почек и нервной системы, возникают судороги, потеря сознания, нарушение и остановка дыхания.
Смешивать Регидрон с иными веществами также опасно – даже если речь идет об обычном сахаре. Единственное исключение – при рвоте можно добавить в раствор несколько капель лимонного сока, угнетающего ее позывы.
Аналоги препарата
Если Регидрона в аптеке не оказалось, можно использовать его аналоги. Большинство из них также имеет сходный состав, однако концентрация солей и наличие дополнительных веществ могут различаться, поэтому перед применением стоит внимательно читать инструкции.
Наиболее распространенные аналоги Регидрона:
- Гидровит;
- Ацесоль;
- Хлосоль;
- Раствор Рингера;
- Неогемодез;
- Трисоль.
 Также лекарственное средство можно заменить простыми домашними средствами. Если ребенок нормально воспринимает достаточно сильные вкусы, стоит добавить в стакан теплой воды по чайной ложке соли и сахара. Однако далеко не все дети смогут нормально выпить концентрированный раствор, поэтому хорошим вариантом будет также подслащенный некрепкий зеленый чай.
Также лекарственное средство можно заменить простыми домашними средствами. Если ребенок нормально воспринимает достаточно сильные вкусы, стоит добавить в стакан теплой воды по чайной ложке соли и сахара. Однако далеко не все дети смогут нормально выпить концентрированный раствор, поэтому хорошим вариантом будет также подслащенный некрепкий зеленый чай.
Можно заменять Регидрон даже простой теплой фильтрованной водой, поскольку она поможет поддерживать нормальный уровень жидкости в организме, хотя потери минералов избежать не удастся. Главное – не забывать, что обезвоживание у ребенка чревато очень серьезными последствиями и при появлении первых серьезных симптомов необходимо вызвать врача.
lediveka.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа