О плановом и преждевременном раскрытии шейки матки. Искривлена шейка матки
Причины загиба шейки матки | Идеальная Я
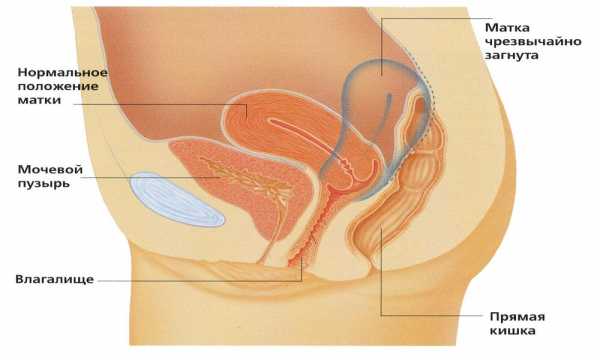
Достаточно часто долгожданная беременность не наступает вследствие неправильной анатомической формы матки. Ретрофлексия матки или по-народному загиб матки кзади приводит к неспособности сперматозоидов добраться к созревшему фолликулу. Такая анатомия есть у около четверти женщин, и диагностируется во время осмотра на приеме у гинеколога. Причины загиба шейки матки кзади могут быть врожденными и приобретенными. Причинами второго типа являются наличие в анамнезе у женщины воспалительных хронических процессов органов малого таза и выраженная дисфункция яичников. Наиболее тяжелые последствия загиба шейки матки кзади это сложности в наступлении беременности и боли во время интимной близости. Достаточно просмотреть фото, чтобы понять серьезность проблемы.
Классификация патологических состояний
Для того чтобы определить наличие и вид загиба матки необходимо пройти осмотр у опытного гинеколога. Это позволит диагностировать вид патологии у пациентки. Все отклонения в форме эндометрия классифицируются следующим образом:
- Ретрофлексия – эндометрий отодвинут к нижним отсекам кишечника;
- Антефлексия – загиб органа по направлению к мочевику;
- Летерофлексия – искривление эндометрия в сторону яичников;
- Антеверзия — одновременный загиб тела и шейки матки к мочевику
Наиболее распространенные причины патологии
Среди разнообразия причин такого состояния наиболее частыми являются:
- Врожденная особенность организма. Здесь большую роль играет фактор наследственности. Для таких женщин загиб эндометрия кзади не представляет угрозы репродуктивному здоровью;
- Наличие воспалительных процессов в органах, расположенных в малом тазу;
- Слабость мышц и тонуса связок в малом тазу;
- Наличие новообразований в полости матки и на теле яичников;
- Ношение тяжестей и выполнение больших нагрузок вовремя занятий спортом.
Симптоматика загиба матки
Если у женщины регулярные болезненные и очень обильные месячные, она испытывает дискомфорт и боли во время полового акта, ей нужно незамедлительно обратиться к врачу.
Сопутствующим симптомом загиба матки является также частое мочеиспускание.
Особенно важно своевременно посетить гинеколога женщинам, планирующим беременность. Неправильная форма матки представляет угрозу для положительного исхода беременности. Загиб матки может формироваться в результате спаечных рубцов, которые образуются после перенесенных воспалительных заболеваний.
Достаточно часто одновременное наличие спаек и загиба эндометрия не позволяет сперматозоидам добраться до яйцеклетки. А это значит, что беременность не наступит. Если же забеременеть все же удалось, в течение всего ее срока будет высоким риск невынашивания плода.
Как родить здорового малыша
Многие женщины раздумывают, как забеременеть при загибе шейки матки кзади и как лечить эту патологию. Самое важное это не упустить время и найти хорошего доктора, который сможет правильно диагностировать изгиб эндометрия, установить наличие спаек, новообразований и выработать тактику лечения. Важно уяснить, что врожденный изгиб не требует медикаментозного лечения. Нужно лишь узнать позы для зачатия при загибе шейки матки кзади и практиковать их во время полового акта. Неплохо зарекомендовали себя упражнения Кегеля. Изгиб воспалительной природы нуждается в соответствующем медикаментозном и оперативном лечении.
Другие статьи на сайте
Загрузка...
idealnaya-ya.ru
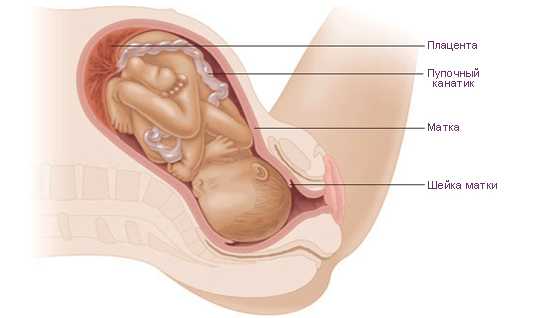
Шейка матки: созревание и раскрытие
Шейка матки поистине уникальный орган с удивительным строением, без которого невозможно было бы выносить и родить ребенка. На протяжении всей беременности шейка матки играет роль стражника, закрывая вход в матку и защищая плод от внешних воздействий и инфекций. В родах за короткое время шейка сглаживается, истончается и вместе с влагалищем образует единый родовой канал. В течение буквально нескольких суток после родов шейка приобретает прежний вид, вновь закрывая вход в послеродовую матку.
Шейка матки поистине уникальный орган с удивительным строением, без которого невозможно было бы выносить и родить ребенка. На протяжении всей беременности шейка матки играет роль стражника, закрывая вход в матку и защищая плод от внешних воздействий и инфекций. В родах за короткое время шейка сглаживается, истончается и вместе с влагалищем образует единый родовой канал. В течение буквально нескольких суток после родов шейка приобретает прежний вид, вновь закрывая вход в послеродовую матку.
Раскрытие шейки матки перед родами
В норме на протяжении всей беременности шейка матки имеет плотную консистенцию, длину от 3 до 5 см, канал шейки матки закрыт и заполнен слизистой пробкой, которая выполняет функцию дополнительной защиты от проникновения инфекции. У многорожавших женщин или при наличии рубцов шейки матки от предыдущих родов канал может пропускать палец до внутреннего зева.
Примерно с 34-36 недели беременности шейка матки начинает созревать. Процесс созревания включает в себя:
- укорочение шейки матки;
- размягчение консистенции;
- центрирование шейки матки по оси родового канала;
- постепенное открытие наружного и внутреннего зева.
Чем ближе срок родов, тем более выражены процессы созревания и раскрытия шейки матки. Повторнородящие и женщины с хорошей родовой доминантой к моменту начала родов уже могут иметь раскрытие шейки матки до нескольких сантиметров при отсутствии других признаков родовой деятельности.
Симптомы и ощущения при раскрытии шейки матки
В процессе созревания шейки матки беременная может никак не ощущать этого, чувствовать себя хорошо и даже не знать, какие изменения происходят в ее организме. До начала родовой деятельности беременная иногда может наблюдать:
- периодические нерегулярные безболезненнее или малоболезненные схватки;
- тянущие боли внизу живота, пояснице, крестце;
- слизистые выделения из половых путей, иногда с прожилками крови.
Все эти ощущения нормальны и говорят о том, что организм женщины готовится к родам. Однако если такие симптомы появились до 37 недель беременности – срока, когда беременность считается доношенной, необходимо срочно информировать об этом врача.
Как проверяют раскрытие шейки матки?

Чтобы выяснить, в каком состоянии находится шейка матки и родовые пути, готова ли шейка к родам или, наоборот, есть угроза преждевременных родов, необходимо периодически проводить внутреннее акушерское обследование. Это обычный осмотр на кресле, когда акушер вводит указательный и средний пальцы во влагалище женщины и осматривает шейку матки и родовые пути. При осмотре врач оценивает длину шейки матки, ее мягкость, степень раскрытия канала, выделения из половых путей, а также определяет, цел ли плодный пузырь и какая часть плода предлежит. Таким же образом каждые два часа оценивают динамику раскрытия шейки матки в родах.
Вторым достаточно достоверным и объективным методом измерения длины шейки матки и степени ее раскрытия вне родов является ультразвуковая диагностика. Этот метод носит название ультразвуковая цервикометрия и является «золотым стандартом» для ранней диагностики риска преждевременных родов. Метод применим на сроках беременности от 22 до 37 недель.
Стимуляция раскрытия и подготовка шейки матки к родам

Иногда бывает так, что срок родов вот-вот наступит, а врач при очередном влагалищном исследовании констатирует, что шейка матки «незрелая» и к родам не готова. Услышав такую новость, большинство беременных начинает паниковать и настраиваться на операцию кесарева сечения. Незрелая шейка матки – это далеко не окончательный вердикт. Современная медицина имеет арсенал средств для искусственного «созревания» шейки матки. Стимуляция раскрытия шейки матки сугубо медицинская процедура, которая производится только в стационаре и по ряду показаний:
- переношенная беременность сроком свыше 42 недель при наличии признаков старения плаценты и других признаков переношенности;
- наличие осложнений беременности, при которых дальнейшее течение беременности опасно для женщины и плода - гестоз, фетоплацентарная недостаточность, декомпенсация экстрагенитальных заболеваний матери, например, сахарного диабета, сердечной и почечной патологии.
Для созревания шейки матки могут использоваться следующие методики:
- Палочки ламинарий - это высушенные морские водоросли, спрессованные в виде карандашей. Это палочки вводят в приоткрытую шейку матки, где в условиях влажной среды водоросли разбухают и механически раскрывают ее.
- Баллонное расширение шейки матки, когда в цервикальный канал вводят специальный баллон, который постепенно раздувают воздухом или жидкостью.
- Использование специальных препаратов простогландинов, ускоряющих процессы созревания и раскрытия шейки матки. Эти препараты могут быть в форме внутривенных капельниц, вагинальных гелей, таблеток или свечей. Открытие простагландинов стало настоящим прорывом в медицине, дав возможность в огромном ряде случаев ускорить наступление родов и избежать операции.
Все эти методики используются только в стационаре под контролем медперсонала!
Как ускорить раскрытие шейки матки в домашних условиях?

Очень часто акушер, констатировав недостаточную готовность организма к родам, отправляет женщину в стационар для специальных мероприятий. Но в случаях, когда срок беременности еще не критичен, а женщина и ребенок здоровы, врач выбирает выжидательную тактику: будущая мама отправляется домой. Существует множество бабушкиных способов ускорить созревание и раскрытие шейки матки. Если честно, эффективность и безопасность большинства из них весьма сомнительна. Сюда относятся:
- Мытье полов, хождение по лестницам, уборка дома. Вреда от таких мероприятий нет, но излишняя физическая нагрузка не рекомендуется женщинам с гестозом, повышенным давлением и болезнями сердца.
- Прием касторового масла. Действительно касторка издревле использовалась акушерами для стимуляции родов. Помимо слабительного действия препарат стимулирует сокращение матки и способствует раскрытию шейки. Однако эффекты эти могут проявиться уже на достаточно зрелой шейке с хорошей родовой готовностью. В противном случае, кроме поноса, иного эффекта не будет.
- Очистительная клизма. Сценарий аналогичен приему касторового масла. Однако тут имеется опасность при наличии подвижной не прижатой к тазу головки предлежания и выпадения петель пуповины.
- Прием различных растительных средств, например, отвара из листьев малины, свечей с экстрактом красавки и т.д. Это безвредно, но и доказанной эффективности тоже нет.
- Секс. Вот это, пожалуй, единственный научно обоснованный народный способ. В сперме содержатся такие же простагландины, которые используют в роддомах. Поэтому регулярная половая жизнь действительно может поспособствовать раскрытию шейки матки и наступлению родов. Только не стесняйтесь спросить врача, нет ли у вас противопоказаний к подобным методам стимуляции.
Пожалуй, самое важное в родах - это родовая доминанта самой женщины, ее позитивный настрой, нацеленность на работу в команде с врачом и акушеркой. Верьте в лучшее, доверяйте своему врачу и все получится!
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
Полезное видео
mirmam.pro
Раскрытие шейки матки: причины, симптомы, лечение
Раскрытие шейки матки характерно для любой женщины, которая собирается рожать. Оно говорит о том, что организм готов к родам.
Симптомы
Как таковых симптомов на начальном этапе нет, и это обнаруживается на плановом осмотре гинеколога. Когда доктор говорит, что шейка матки раскрыта на один палец – это совсем не значит, что роды наступят завтра или через несколько часов. Они могут наступить и через неделю. Это просто означает, что организм к ним готов.
Как проверить?
Самостоятельно определить раскрыта ли шейка матки крайне сложно, это может сделать доктор на очередном осмотре.
Врач заводит 2 пальца во влагалище и ощупывает матку. Во время беременности шейка матки завернута сзади и до неё достать нельзя, перед родами же она размягчается, становится завернутой вперед и легко достижимой для осмотра.
Как происходит всё в норме?
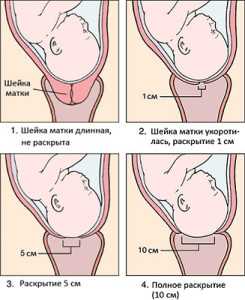
Раскрытие шейки матки перед родами состоит из двух стадий:
- Латентная или медленная фаза (4-6 часов) – раскрытие до 4 см. Схватки через каждые 5-7 минут.
- Активная или быстрая фаза (каждый час на 1 см.) – до 10 см. Схватки каждую минуту.
10 см. – полное раскрытие, при котором начинаются непосредственно роды.
Преждевременное раскрытие
Истмикоцервикальная недостаточность или преждевременное раскрытие при беременности свидетельствует о наличии различных патологий, без лечения это может привести к преждевременным родам и выкидышу.
Основными причинами являются органические нарушения (например, повреждения после абортов), функциональные (гормональный переизбыток или недостаточность).
Если гинеколог обнаруживает на плановом осмотре, то он назначает трансвагинальное узи, а затем лечение, которое сводится к следующему:
- Гормональное лечение
- Оперативное лечение: шейку матки на время зашивают, чтобы закрепить. Швы снимают к 38 неделе, чтобы перед родами рубец рассосался.
Оно сопровождается следующими симптомами: резкая боль внизу живота, иногда понос, тошнота (как при менструации).
Нераскрытие
Иногда раскрытие шейки матки не происходит в положенный срок, необходимо ли в этом случае его стимулировать?
Однозначного ответа нет и быть не может, потому что каждый случай является индивидуальным. Как правило, наблюдающий вас доктор принимает решение: ждать ещё или стимулировать роды.
В некоторых случаях стимуляция необходимо: при наличие серьезных заболеваний у матери, при отхождении околоплодных вод (т.к. повышается вероятность проникновения инфекций), при отслоении плаценты (угроза для плода).
Методы стимуляции
Стимуляция может быть нескольких видов: медикаментозная и немедикаментозная.
Немедикаментозная заключается в прокалывании околоплодного пузыря (амниотомия). Давление головки ребенка на таз увеличивается и раскрытие происходит быстрее. Если этого будет недостаточно — применяют медикаментозные препараты.
Медикаментозная:
- свечи — простагландины. Свеча вводится во влагалище, растворяется и начинает действовать в течение 30 минут. Этот метод особенно хорош тем, что абсолютно безвреден для малыша и также не наносит вреда организму матери.
- окситоцин — его применяют в виде таблеток или внутривенно. Побочным эффектом может быть усиление боли при родах.
Дополнительные методы
- Ходьба и плавание
- Занятия сексом (однако всё нужно делать максимально аккуратно)
- Чай, горячий шоколад, отвар из листьев малины
Вы также можете делать различные упражнения. На сегодняшний день их существует огромное множество и какие из них будут эффективны именно для вас — подскажет доктор.
На сегодня существует огромное множество способов, в том числе различных гелей, лекарственных средств и проч. Помните, что далеко не все можно использовать, т. к. некоторые из них могут нанести значительный вред как вам, так и ребенку.
matka-info.ru
Кровотечения при разрывах шейки матки
При доношенной беременности ткань шейки матки становится мягкой не только по периферии, но и в области шеечного канала и внутреннего зева. По консистенции шейки, ее длине, расположению в малом тазу, а также по проходимости цервикального канала можно судить о готовности организма к родам. Большая роль в подготовке беременной к родам принадлежит эстрогенным гормонам. Различают несколько градаций (степеней) готовности или «зрелости» шейки матки. Признаки готовой к родам или «зрелой» шейки матки следующие: шейка короткая (длина ее 2 см и меньше), мягкая во всех отделах, расположена по проводной оси таза, цервикальный канал проходим для одного пальца за внутренний зев. «Созревающая» или «дозревающая» шейка матки может быть разной длины, по периферии она мягкая, консистенция ее напоминает консистенцию мочки уха; в области шеечного канала и внутреннего зева ткань более плотной консистенции и похожа скорее на хрящ ушной раковины; наружный зев и цервикальный канал могут пропускать один палец, но внутренний зев закрыт. «Незрелая» или не готовая к родам шейка имеет длину 3 см и более, закрытый наружный зев, достаточно плотную консистенцию; ось ее может быть отклонена как в сторону крестца, так и к лонному сочленению.
Частота разрывов шейки матки в родах находится в прямой зависимости от степени «зрелости» шейки матки к началу родов. Морфологические изменения шейки матки, как, например, рубцы после различных травм, возрастные изменения, состоящие в замещении мышечной ткани шейки соединительной тканью, воспалительные заболевания и т. п., способствуют также возникновению разрывов шейки матки в родах.
Разрывы шейки матки бывают самопроизвольные и насильственные.
В течение первого периода нормальных родов шейка матки сглаживается, наружный зев раскрывается, края его истончаются. Одновременно с этим процессом предлежащая часть плода вставляется во вход в малый таз. У первородящих женщин в конце периода раскрытия возникают множественные поверхностные надрывы краев наружного маточного зева, сопровождающиеся незначительными кровянистыми выделениями и не требующие никакого лечения. Благодаря этим надрывам наружный зев рожавшей женщины в дальнейшем имеет щелевидную форму. Он более широкий, чем у женщины, не имевшей родов.
Самопроизвольные разрывы шейки матки наступают обычно сбоку, в участке наибольшего натяжения ткани. Поскольку в родах чаще встречается первая позиция затылочного предлежания плода, то разрывы шейки матки обнаруживаются ч:аще всего слева.
Способствуют наступлению разрывов с одной или с двух сторон быстрые роды, когда темп продвижения головки настолько стремителен, что шейка не успевает полностью раскрыться. Это может наблюдаться даже при преждевременных родах, чаще у первородящих женщин. При родах крупным плодом или при разгибательных вставлениях головки плода также часто наблюдаются разрывы шейки матки вследствие чрезмерного растяжения краев зева. Наступлению разрыва способствует ригидность тканей, нарушение питания тканей в результате длительного сдавления их, так, например, ущемление губы шейки матки может произойти при узком тазе и головном предлежании плода.
Следовательно, среди всех рожениц можно выделить так называемую группу риска возможного самопроизвольного разрыва шейки матки в родах, в которую должны быть включены первородящие женщины старшего возраста, первобеременные с признаками полового инфантилизма, женщины, перенесшие в прошлом операции на шейке матки, в том числе и диатермохирургические вмешательства, роженицы с преждевременным отхождением околоплодных вод, с быстрым или стремительным течением родов, с крупным плодом, с разгибательным вставлением головки плода. Особенного внимания заслуживают женщины, начинающие рожать при «незрелой» шейке матки.
С целью профилактики возможного разрыва шейки матки в родах роженицам, относящимся в группу риска, необходимо применять с самого начала родов спазмолитические средства. С этой целью применяются 1,5% раствор ганглерона 2,0 мл внутримышечно, но-шпа 2% раствор 2 мл подкожно или внутримышечно, 2% раствор папаверина гидрохлорида 2 мл под кожу. Спазмолитическим действием обладает также промедол, который применяется в виде 2% раствора по 1 мл подкожно при интенсивных и болезненных схватках.
Все спазмолитические средства можно применять повторно с интервалом в 4—6 ч, но не более 3—4 раз в сутки. Использование спазмолитиков требует тщательного контроля за артериальным давлением роженицы.
Насильственные разрывы возникают при некоторых оперативных вмешательствах. Наиболее часто шейка матки травмируется при наложении полостных акушерских щипцов, при извлечении плода за тазовый конец, при плодоразрушающих операциях.
Разрыв шейки матки может сопровождаться обильным кровотечением, если повреждается цервикальная веточка маточной артерии. Кроме того, повреждение тканей шейки матки может послужить входными воротами для проникновения инфекции и развития в послеродовом периоде язвы шейки матки, воспаления околоматочной клетчатки (параметрита), тромбофлебита маточных или тазовых вен и других послеродовых осложнений. В отдаленные после родов сроки старый разрыв шейки матки приводит к деформации шейки, зиянию наружного маточного зева, вывороту слизистой цервикального канала, легкому возникновению воспалительного процесса шейки матки (эндоцервицита), к недонашиванию последующих беременностей и может явиться причиной многих других гинекологических заболеваний. Поэтому с целью профилактики этих осложнений шейка матки должна осматриваться сразу после родов у каждой женщины, независимо от того, есть у нее кровотечение или нет, и независимо от того, были данные роды у женщины первыми, вторыми или пятыми, т. е. шейку матки необходимо осматривать после родов у каждой родильницы.
В зависимости от глубины повреждения различают три степени разрывов шейки матки. К разрывам первой степени относятся разрывы не более 2 см длиной; ко второй степени — больше 2 см, но не доходящие до соответствующего влагалищного свода; к разрывам третьей степени относятся глубокие разрывы, доходящие до свода и переходящие на стенку влагалища с обнажением околоматочной клетчатки.
Разрывы второй и третьей степени сопровождаются значительным наружным кровотечением, а иногда и внутренним — в параметральную или паравагинальную клетчатку, образуя там гематомы различных размеров. Иногда кровотечение может иметь катастрофический характер.
Разрывы шейки происходят в конце периода раскрытия или в периоде изгнания. С этого момента у роженицы появляются незначительные кровянистые выделения. Обильного наружного кровотечения даже при обширных разрывах до рождения плода не бывает, так как рождающаяся головка является как бы тампоном, закрывающим путь для оттока крови. Но как только плод рождается, начинается кровотечение, которое поначалу бывает трудно отличить от кровотечения, связанного с началом отделения плаценты.
После отделения и рождения последа, если матка хорошо сократилась, а кровотечение продолжается непрерывно, необходимо немедленно осмотреть шейку матки, обнажив ее с помощью влагалищных зеркал и, обнаружив разрыв, зашить его.
Операция наложения швов на разрыв шейки матки производится в малой операционной родильного отделения, куда родильница должна быть немедленно доставлена на каталке.
Для проведения этой операции необходим следующий инструментарий: влагалищные зеркала и подъемники, круто изогнутые режущие иглы разного калибра, иглодержатель, кетгут, ножницы, пинцеты, пулевые щипцы или щипцы типа геморроидальных, стерильные марлевые тампоны и салфетки.
В операции желательно участие двух человек. Разрывы шейки матки 1-й и 2-й степени вполне может зашить опытная акушерка. При обширных глубоких разрывах акушерка должна вызвать врача. Количество участников операции увеличивается. Все участники операции готовятся к ней так же, как для чревосечения.
Осмотр и наложение швов на шейку матки можно произвести без анестезии, но если повреждены ткани промежности или стенки влагалища, применяется обычно местная проводниковая анестезия. При ряде сопутствующих заболеваний и при тяжелой форме нефропатии требуется наркоз.
Для остановки кровотечения, источником которого является шейка матки, необходимо хорошо видеть рану шейки матки, чтобы наложить на нее швы. Осмотр осложняется тем, что растянутая прошедшими родами шейка образует складки, которые маскируют место разрыва, а стекающая все время кровь еще больше затрудняет осмотр. Для выполнения поставленной задачи необходимо после введения во влагалище зеркал захватить переднюю губу шейки матки двумя парами пулевых щипцов, низвести шейку и, постепенно перемещая пулевые щипцы, двигаясь по ходу часовой стрелки, осмотреть всю шейку матки. При обнаружении разрыва надо наложить пулевые щипцы на края разрыва, оттянуть шейку в противоположную сторону и обнажить верхний угол разрыва. Первый шов должен лежать несколько выше верхнего угла разрыва, так как разорванная артерия в силу эластичности ее стенки сокращается и конец ее уходит в толщу мягких тканей. Если конец артерии не будет перевязан, кровотечение не остановится, а изливающаяся кровь будет пропитывать околоматочную клетчатку. Когда не удается обнаружить сразу верхний край разрыва, накладывается шов в доступном и видимом месте, за концы лигатур шейка подтягивается вниз и обнаруживается конец разрыва.
Шейка шьется узловыми кетгутовыми швами, которые накладываются на расстоянии 0,8—1 см один от другого, захватывая все слои (рис. 21). Снимать швы в послеродовом периоде не требуется, кетгут рассасывается в течение двух недель.
21. Разрыв шейки матки. а — до наложения швов; б — в процессе наложения швов; 1 — передняя губа шейки матки, 2 — задняя губа шейки матки, 3 — вершина разрыва.
www.medical-enc.ru
Изменения шейки матки
Орган не менее важный и значительный, чем все остальные составляющие женской сущности.
.Шейка матки представляет собой конечную часть матки и чаще всего плотно сомкнута. Лишь в середине менструального цикла, когда вот-вот случится овуляция (выход яйцеклетки) и матка совершенно готова принять в себя сперматозоиды, шейка матки наполняется густым и вязким секретом, более всего подходящим для продвижения сперматозоидов.
Неудивительно, что шейка матки принимает на себя самые тяжкие внешние воздействия. Это фоновые и предраковые заболевания, причины возникновения которых напрямую связаны с образом жизни (вирус папилломы человека, например).
Оргастическое значение шейки матки не столь велико, как влагалища, но иногда волнует умы особенно взыскательных сластолюбцев, тратящих колоссальные усилия на поиск неведомого рая, где водится щеечный оргазм.
Старые разрывы и рубцы на шейке матки, если они глубоки и проникают (или почти проникают) до внутреннего зева, могут быть причиной самопроизвольного выкидыша или преждевременных родов. Плотные рубцы шейки матки образуются вследствие разрывов ее во время предшествующих родов, после некоторых оперативных вмешательств и других врачебных процедур (пластических операций, частичного удаления шейки, глубокой диатермокоагуляции, длительных прижиганий концентрированными дезинфицирующими средствами и др.). Рубец, образовавшийся после зашивания разрыва шейки матки при Предшествовавших родах, иногда не выдерживает растяжения при последующих родах и разрывается. При этом может образоваться глубокий разрыв шейки матки.
Рубцово измененная шейка матки медленно и с трудом сглаживается во время родов; с трудом происходит и раскрытие шеечного канала. Появляются сильные схватки, которые одновременно с этим становятся и болезненными, иногда нестерпимыми. Частым осложнением является в таких случаях преждевременный и ранний разрыв плодного пузыря с вытекающими отсюда последствиями: затяжным течением родов, инфицированием плодовместилища и др.В большинстве случаев, особенно если рубцовое сужение выражено нерезко и рубец в известной мере растяжим, происходит полное сглаживание шейки матки и раскрытие шеечного канала. Если этого не произошло, а наблюдение за роженицей показывает, что длительное течение родов представляет опасность и для матери, и для плода, то необходимо врачебное вмешательство. При сглаженной шейке матки.и истонченных краях зева производят боковые насечки его краев. Если же сглаживания шейки матки не произошло, несмотря на хорошую и достаточной продолжительности родовую деятельность, возникает необходимость в окончании родов путем брюшностеночного кесарева сечения или плодоразрушающих операций.
После окончания родов, независимо от того, закончились ли они самопроизвольно или оперативно через естественные родовые пути, необходимо произвести осмотр шейки матки и влагалища с помощью влагалищных зеркал. Если обнаруживаются разрывы, довольно часто осложняющие такие роды, их тут же зашивают.
Ригидность шейки матки — сравнительно нередкое осложнение родов — встречается в 2% случаев. Она является обычно следствием фиброзного перерождения шейки матки и происходит в связи с возрастными изменениями (у «старых» первородящих) и хроническими воспалительными процессами в ней..
Ригидность шейки матки, т. е. потеря ею эластичности, замедляет ее сглаживание и раскрытие шеечного канала. Это ведет к таким же осложнениям в родах, которые наблюдаются и при рубцовых изменениях в шейке, но выражены они обычно значительно слабее.
После отхождения вод целесообразно ввести в полость матки интра-амнионально метрейринтер с подвешиванием груза весом до 500 г. При неподатливости истонченных краев зева на них производят боковые насечки, если только шейка матки уже сглажена. После окончания родов необходимо внимательно осмотреть с помощью влагалищных зеркал шейку матки и влагалище, чтобы не остались незамеченными и незашитыми свежие разрывы.Следует иметь в виду, что в большинстве случаев, расцениваемых как ригидность шейки, речь идет не о морфологических ее изменениях, а о функциональных расстройствах матки — патологии сократительной ее деятельности, большей частью о некоординированных сокращениях различных ее отделов.
Склеивание краев наружного зева (conglutinatio orificii externi). Причинами его являются воспалительные или рубцовые процессы в шейке матки, а также сращение оболочек плодного яйца со слизистой оболочкой шеечного канала.Это осложнение родов наблюдается сравнительно редко. При этом шейка матки сглаживается без особых затруднений, однако после этого не происходит раскрытия шеечного канала, несмотря на энергичную родовую деятельность. Поэтому стенки шеечного канала, особенно передняя, подвергаются резкому перерастяжению и истончению и плотно охватывают головку плода, находящуюся в полости малого таза. Истонченные и натянутые на головку стенки шеечного канала могут быть ошибочно приняты за плодный пузырь. Наружный точечный зев в таких случаях отклоняется кзади и вверх и находится обычно вблизи мыса, вследствие чего он без помощи влагалищных зеркал не всегда распознается. Дальнейшее развитие родового процесса резко замедляется или даже приостанавливается.
Склеившийся наружный зев обладает большой сопротивляемостью к давлению на него со стороны полости матки, однако легко податлив давлению снаружи. Во всех наблюдавшихся нами случаях склеивания наружного зева препятствие продвижению плода преодолевалось простым давлением концом указательного пальца на наружный зев во время влагалищного исследования. Наружный зев при этом быстро раздавался в стороны и раскрывался до проходимости кончика фаланги. В дальнейшем полное раскрытие его происходило быстро и без всяких осложнений.
В. С. Груздев рекомендует прибегать в таких случаях к отслаиванию плодного пузыря от стенки шеечного канала с помощью введенной в него пуговки маточного зонда.
www.sweli.ru
Как выглядит шейка матки
Шейка матки – это важная составляющая часть женской репродуктивной системы. От сохранения ее здоровья зависит возможность оплодотворения, зачатия и вынашивания плода. В зависимости от дней менструального цикла, наличия беременности или какой-либо патологии, внешний вид и ее структура изменяются.
Строение шейки матки
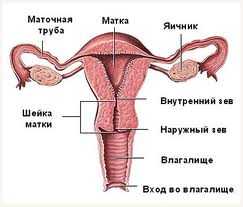
Шейка соединяет влагалище и полость матки, являясь своеобразным тоннелем для передвижения сперматозоидов к яйцеклетке. Она выполняет множество функций, включая защитную, барьерную и детородную и представляет собой гладкомышечным органом с большим количеством кровеносных сосудов. Она обладает высокой способностью к сокращению и растяжению, что является неотъемлемым свойством во время беременности и родов. Шейка имеет два зева: наружный, открывающийся во влагалище, и внутренний, открывающийся в полость матки.
Здоровая шейка матки выглядит как цилиндр или конус, внутри которого проходит цервикальный канал. Форма зависит от того, рожала девушка или нет. Если имел место процесс естественных родов, то наружный зев растягивается, и шейка приобретает коническую форму. Цервикальный канал закрыт и открывается только во время менструации для высвобождения выделений.
В норме поверхность должна быть гладкой, однородной, розового цвета, а слизь, секретируемая внутренней оболочкой, прозрачной. Зев у рожавших девушек имеет щелевидную форму, а у нерожавших – овальную или округлую. Именно так должна выглядеть здоровая шейка матки в норме.
Помимо структуры и цвета, врач-гинеколог во время осмотра определяет и расположение органа. Между здоровыми шейкой и телом образуется тупой угол, при различных патологиях, например, загибах кзади, этот угол становится острым.
Загиб матки не всегда является патологическим процессом. Иногда это может быть врожденная особенность организма женщины, которая никак не сказывается на дальнейшем зачатии.
Точную информацию о том, как выглядит здоровая шейка матки, можно получить на УЗИ. Специалист определяет ширину и длину органа, а также состояние эндоцервикса, степень кровоснабжения органа.
Изменения при патологиях
Какие же изменения в строении шейки матки происходят при заболеваниях? Для исследования ее состояния используется несколько лабораторно-инструментальных методов диагностики. Именно они помогают выявить возможные отклонения и вовремя устранить патологию.
Основные методы исследования:
- УЗИ малого таза. С помощью этого способа можно определить не только точное расположение органов репродуктивной системы, но и отследить динамику лечения, а также обнаружить патологические новообразования.
- Цитологическое исследование. С поверхности слизистой оболочки берут соскоб клеток для дальнейшего изучения. Благодаря этому можно выявить атипичные клетки, которые имеют склонность перерождаться в злокачественные новообразования. Детально изучают изменения в цитоплазме, ядрах и клеточных органеллах.
- Гистологическое исследование. В отличие от предыдущего метода в данном случае отбирается срез ткани путем биопсии. Метод позволяет изучить взаимосвязь между отдельными клетками, строение тканей и сделать вывод о наличии или отсутствии опухолевых процессов.
После детального исследования врач может сделать вывод о том, здоров шеечный отдел или нет. Причинами патологий чаще всего являются инфекции половых путей, заражение папилломавирусом человека, воспалительные процессы, механические повреждения и травмы стенок цервикального канала, недоразвитие половых органов, а также нарушения в гормональной системе женщины. Например, одним из наиболее распространенных заболеваний шейки матки является эрозия. Она выглядит как кровоточащая рана ярко-красного цвета и представляет собой воспаление и нарушение целостности слизистой оболочки цервикального канала здоровой шейки.
Еще одной часто встречающейся патологией является наличие полипов на стенках цервикального канала. При этом шейка выглядит здоровой, однако, на стенках располагаются новообразования в виде бугорков, узелков или шариков. Нередко они прикрепляются к стенке ножкой, а затем свисают во влагалище. Это может сильно помешать зачатию, поскольку происходит перекрытие наружного зева для прохождения сперматозоидов. Основными симптомами данных заболеваний является наличие кровянистых выделений, не связанных с менструальным циклом, болевые ощущения и дискомфорт во время полового акта, атипичные выделения с неприятным запахом, а также трудности с зачатием ребенка.
При любом возникающем симптоме следует обратиться к врачу. Своевременная диагностика – это залог успешного и эффективного лечения.
Особенности строения во время беременности
Одна из главных функций здоровой матки – это зачатие и вынашивание ребенка. Для того чтобы произошло оплодотворение, цервикальный канал создает благоприятные условия для перемещения сперматозоидов навстречу к яйцеклетке. После того как зачатие произошло, и эмбрион прикрепился к стенке матки, главной функцией канала становится сохранение беременности и защита плода. Для этой цели внутренние оболочки цервикального канала продуцируют слизь, которая затем образует пробку и препятствует попаданию вирусов и болезнетворных микроорганизмов в полость здоровой матки.
После зачатия и прикрепления эмбриона здоровая шейка матки начинает выглядеть несколько иначе, чем при обычных условиях.
Шеечный отдел изменяет свой цвет с розового на слегка синеватый или фиолетовый. Это связано с разрастанием кровеносных сосудов и усилением кровообращения для доставки кислорода и питательных веществ к плоду. Также изменяется плотность и расположение: шейка становится более рыхлой и опускается, но по мере увеличения срока снова поднимается выше. Именно по изменениям в изначально здоровой шейке матки и по тому, как она выглядит, врач-гинеколог может определить, как развивается беременность.
После наступления беременности необходимо постоянно отслеживать состояние шеечного отдела. Это выполняется с помощью мазка на микрофлору, что позволит определить наличие или отсутствие инфекций, а также цитологического исследования для обнаружения атипичных клеток. Кроме этого, УЗИ во время беременности позволяет отследить не только рост и развитие ребенка, но и подготовку органов репродуктивной системы женщины к дальнейшим родам.
Здоровая шейка выполняет не только барьерную и транспортную функцию, она служит частью родовых путей. На последних сроках беременности шейка начинает выглядеть по-другому. Она укорачивается, при этом ее длина может быть менее 1 см, а стенки сглаживаются. Это обеспечивает максимально легкое и безопасное прохождение ребенка. Именно укорачивание и раскрытие шейки является первым признаком начала родового процесса.
Здоровая шейка матки выглядит как цилиндрический или конический мышечный орган, который во время менструации, беременности или в процессе родов может изменять свои структуру и форму. Однако некоторые изменения могут говорить о том, что в половых органах женщины происходят патологические изменения. Важно посещать женского врача не реже 1 раза в год.
ginekola.ru
Раскрытие, укорочение шейки матки при беременности
 Как выясняется, вопрос раскрытия шейки матки, сроков и величины открытия в сантиметрах или поперечных пальцах и как это интерпретировать, волнует всех беременных. Однако четкого ответа многие не знают. Мы попробуем максимально осветить данную тему и начнем с анатомических особенностей.
Как выясняется, вопрос раскрытия шейки матки, сроков и величины открытия в сантиметрах или поперечных пальцах и как это интерпретировать, волнует всех беременных. Однако четкого ответа многие не знают. Мы попробуем максимально осветить данную тему и начнем с анатомических особенностей.
Матка является важным органом репродуктивной системы женщины и состоит из тела матки и шейки матки. Шейка матки представляет собой мышечное трубчатое образование, начинающееся от тела матки и открывающееся во влагалище. Часть шейки матки, видимая при осмотре в зеркалах, называется влагалищной. Внутренний зев – это переход шейки в полость матки, а наружный зев – это граница между шейкой и влагалищем. В этих местах мышечная часть более выражена.
Во время беременности часть мышечных волокон в составе шейки матки замещается на соединительную ткань. Новообразованные «молодые» коллагеновые волокна растяжимы и эластичны, при избыточном их образовании шейка матки укорачивается, и внутренний зев начинает расширяться.
В норме на протяжении всей беременности шейка матки длинная (около 35 – 45 мм), а внутренний зев сомкнут. Такое положение позволяет предотвратить самопроизвольный выкидыш, а также защищает от проникновения инфекции в полость матки.
Только за несколько недель до предполагаемой даты родов (ПДР) шейка матки меняет свою структуру, постепенно становясь более мягкой и укороченной. Если же укорочение, размягчение шейки матки и расширение внутреннего зева происходит во время беременности, то это состояние угрожает прерыванием беременности или преждевременными родами.
Причины преждевременного укорочения шейки матки:
- отягощенный акушерский анамнез (аборты, выкидыши на разных сроках, преждевременные роды в анамнезе, особенно сверхранние преждевременные роды до 28 недель)
- отягощенный гинекологический анамнез (бесплодие, синдром поликистозных яичников и другие гинекологические заболевания)
- эндокринные заболевания (гипотиреоз, ожирение, сахарный диабет)
- травмы шейки матки (операции, разрывы в предыдущих родах, роды крупным плодом)
- эрозия шейки матки
Нормы для шейки матки по срокам
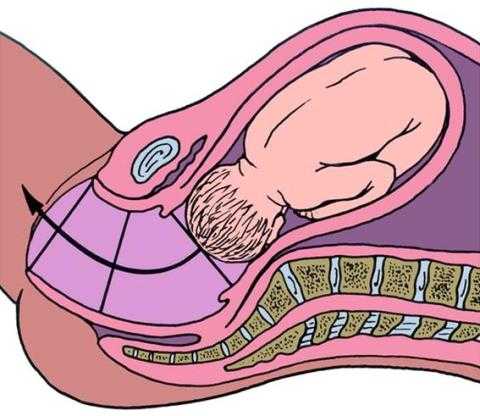
До 32 недель: шейка матки сохранена (длина 40 мм и более), плотная, внутренний зев сомкнут (по результатам УЗИ). При вагинальном осмотре шейка матки плотная, отклонена кзади от проводной оси таза, наружный зев закрыт.
Проводная ось таза - линия, соединяющая середины всех прямых размеров таза. Так как крестец имеет изгиб, а далее родовые пути представлены мышечно – фасциальной частью, то проводная ось таза представлена изогнутой линией, напоминающей по форме рыболовный крючок.
32 –36 недель: шейка матки начинает размягчаться в периферических отделах, но область внутреннего зева плотная. Длина шейки матки примерно от 30 мм и более, внутренний зев сомкнут (по УЗИ). При вагинальном осмотре шейка описывается как «плотная» или «неравномерно размягченная» (ближе к 36 неделям), отклонена кзади или находится по проводной оси таза, наружный зев у первородящих может пропускать кончик пальца, у повторнородящих пропускает 1 палец в цервикальный канал.
От 37 недель: шейка матки «зрелая» или «созревающая», то есть мягкая, укорочена до 25 мм и менее, зев начинает расширяться (длина шейки воронкообразное расширение маточного зева описывается по УЗИ). При вагинальном осмотре наружный зев может пропускать 1 или 2 пальца, шейка матки описывается как «размягченная» или «неравномерно размягченная», расположена по проводной оси таза. Плод в этом сроке начинает опускаться головкой в малый таз и сильнее давит на шейку, что способствует ее созреванию.
Для оценки шейки как «зрелой» или «незрелой» применяется специальная таблица (шкала Бишоп), где параметры шейки оцениваются в баллах. Сейчас наиболее часто применяется модифицированная шкала Бишоп (упрощенная).
| Признак | Баллы | ||
| 0 | 1 | 2 | |
| Консистенция шейки матки | Плотная | Размягчена по периферии, плотная в области внутреннего зева | Мягкая |
| Длина шейки матки | Более 2 см | 1 -2 см | Менее 1 см |
| Проходимость цервикального канала | Наружный зев закрыт или пропускает кончик пальца | Цервикальный канал проходим до внутреннего зева | Цервикальный канал проходим для одного или двух пальцев за внутренний зев |
| Положение шейки матки по отношению к проводной оси таза | Кзади | Кзади или кпереди | По проводной оси таза |
Интерпретация:
0 – 2 балла - шейка матки «незрелая»;3 – 4 балла - шейка матки «недостаточно зрелая»5 – 8 баллов - шейка матки «зрелая»
Созревание шейки матки начинается с области внутреннего зева. У первородящих и повторнородящих процесс происходит немного по-разному.
У первородящих (А) цервикальный канал становится похож на усеченный конус, обращенный широкой частью вверх. Головка плода, опускаясь вниз и продвигаясь вперед, постепенно растягивает наружный зев.
У повторнородящих (Б) расширение наружного и внутреннего зева происходит одновременно, поэтому повторные роды, как правило, протекают быстрее.
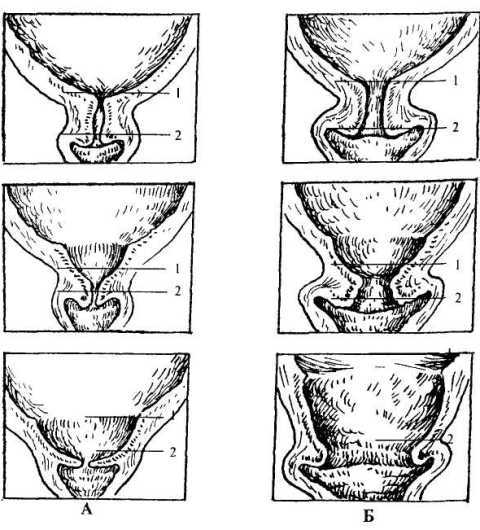
1 – внутренний зев2 – наружный зев
Шейка матки в родах
Все, что мы описали выше, относится к состоянию шейки во время беременности. Во время беременности применяют термины «укорочение шейки матки», «расширение внутреннего зева», «зрелость шейки». Непосредственно термин «раскрытие» или «открытие» (это означает одно и то же) начинает использоваться только с началом родов.
К моменту родов шейка, постепенно укорачиваясь, полностью сглаживается. То есть перестает существовать как анатомическая структура. Длинная трубчатая структура полностью сглаживается и остается только понятие «внутренний зев шейки матки». Вот его раскрытие и считают в сантиметрах. По мере развития родовой деятельности края внутреннего зева становятся тоньше, мягче, податливей, что облегчает растягивание их головкой плода.
В зависимости от степени раскрытия внутреннего зева роды подразделяются на Iи II периоды:
I период родов так и называется - «период раскрытия внутреннего зева шейки матки». Первый период подразделяется на фазы.
В латентную (скрытую) фазу внутренний зев постепенно раскрывается до 3 – 4 см. Схватки в этот период умеренно болезненные или безболезненные, короткие, происходят через 6 – 10 минут.
Затем начинается активная фаза первого периода родов – скорость раскрытия маточного зева должна составлять не менее 1 см в час у первородящих и не менее 2 см в час у повторнородящих, схватки в этом периоде учащаются и происходят раз в 2 – 5 минут, становятся более длительными (25 – 45 секунд), сильными и болезненными.
Внутренний зев должен открыться до 10 – 12 см, тогда это называется «полное открытие/раскрытие» и начинается II период родов.
II период родов называется периодом «изгнания плода».
На этой стадии маточный зев полностью раскрыт, и головка плода начинает продвижение по родовым путям к выходу.
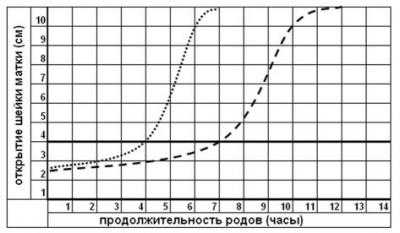
Динамика раскрытия маточного зева отражается в партограмме, которая ведется с начала латентной фазы и заполняется после каждого акушерского осмотра.
Партограмма - способ графического описания родов, в котором отражаются в виде графика раскрытие шейки матки в сантиметрах, время в часах, продвижение плода по плоскостям таза, качество схваток, цвет амниотических вод и сердцебиение плода. Ниже приведен упрощенный вариант партограммы, на котором отражены только интересующие нас в данной теме параметры, то есть раскрытие маточного зева по времени.
С целью уточнения акушерской ситуации врач проводит внутреннее акушерское исследование, частота которого зависит от периода и фазы родов. В латентной фазе первого периода осмотр проводится 1 раз в 6 часов, в активной фазе первого периода 1 раз в 2 – 4 часа, во втором периоде 1 раз в час. При развитии какого – либо отклонения от физиологического течения родов осмотр производится по показаниям в динамике (частоту осмотров определяет врач, ведущий роды, возможен осмотр консилиумом врачей).
Патологии, связанные с процессом раскрытия шейки матки:
1) Патологическое состояние, связанное с укорочением шейки матки и/или расширением внутреннего зева во время беременности:
- истмико-цервикальная недостаточность (ИЦН)
2) Патология раскрытия шейки матки в прелиминарном периоде.
Прелиминарный период – это состояние с редкими, слабыми схваткообразными болями внизу живота и в пояснице, развивается при доношенной беременности и зрелой шейке, длится около 6 – 8 часов и постепенно переходит в первый период родов. Прелиминарный период наблюдается не у всех женщин.
Патологический прелиминарный период – это нерегулярные короткие болезненные схватки при зрелой шейке матки, которые длятся более 8 часов и не приводят к сглаживанию шейки.
3) Патологии раскрытия шейки матки в родах.
- слабость родовых сил. Слабость родовых сил – это недостаточная по силе, продолжительности и регулярности сократительная деятельность матки. Слабость родовой деятельности проявляется медленным темпом раскрытия шейки матки, редкими, короткими, недостаточными по силе схватками, которые не приводят к продвижению плода. Этот диагноз выставляется на основе наблюдения за беременной, результатов кардитокографии (КТГ) и данных вагинального исследования. На приведенном рисунке изображен результат КТГ при слабости родовых сил, как мы видим схватки тут слабой силы и непродолжительные. Для сравнения с нормой приводим рисунок ниже.
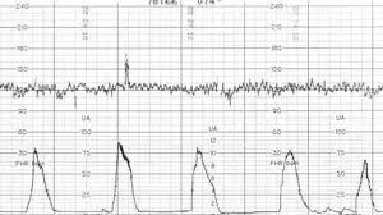
Первичная слабость родовых сил – это состояние, когда схватки изначально не приобрели достаточной эффективности.
Вторичная слабость родовых сил – это состояние, при котором развившаяся регулярная и эффективная родовая деятельность угасает и становится неэффективной.
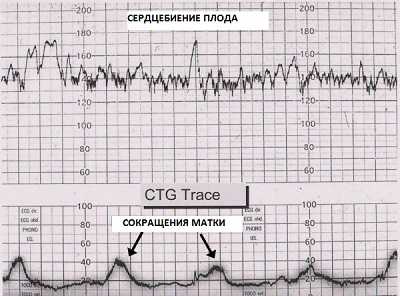
- дискоординация родовой деятельности. Дискоординация родовой деятельности – это патологическое состояние, при котором отсутствует согласованность между сокращениями разных отделов матки, схватки некоординированные и могут быть весьма болезненными при своей непродуктивности (головка плода не продвигается по родовым путям). Например, дно матки активно сокращается, но нет достаточного раскрытия шейки матки (маточного зева), либо происходит раскрытие шейки, но недостаточно эффективно сокращается дно матки. На приведенном рисунке изображен результат КТГ при дискоординированной родовой деятельности, схватки имеют разную силу и периодичность.
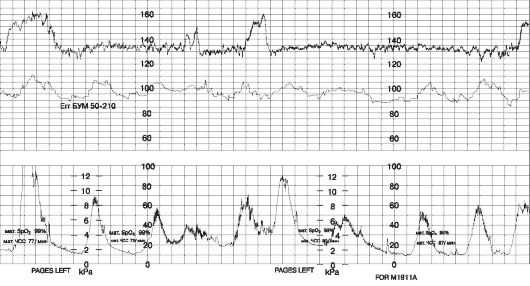
Форма дискоординации родовой деятельности, при которой тело матки активно сокращается, а шейка не имеет достаточного раскрытияиз – за рубцовых изменений (последствия абортов, старых разрывов, прижигания эрозии) или недиагностированного состояния (в анамнезе нет указания на патологии или травмы шейки матки), называется дистоцией шейки матки. Эта форма патологии характеризуется болезненными непродуктивными схватками, болям в области крестца. При внутреннем акушерском исследовании врач видит спазм маточного зева во время схватки и ригидность краев внутреннего зева шейки (плотность, неподатливость).
- стремительные и быстрые роды. В норме длительность родового процесса составляет 9 – 12 часов, у повторнородящих может быть меньше, примерно 7 – 10 часов.
У первородящих роды быстрыми родами считаются роды менее 6-ти часов, а стремительными – менее 4-х часов.
У повторнородящих быстрыми родами считаются роды менее 4-х часов, а стремительными – менее 2-х часов.
Быстрые и стремительные роды характеризуются ускоренным темпом открытия шейки матки и изгнания плода. В некоторых случаях это благо, так как промедление грозит осложнениями (патологии пуповины, плаценты и другие). Но часто из – за быстрого темпа родов ребенок не успевает правильно пройти все этапы биомеханизма родов (приспособление мягких костей черепа ребенка ко всем изгибам костей таза матери, своевременные повороты тела и головки, сгибание и разгибание головки), и повышен риск родовой травмы (как у матери, так и у новорожденного).
Лечение при преждевременном раскрытии шейки матки:
1) Истмико – цервикальная недостаточность лечится путем наложения круговых швов на шейку матки (с 20 недель) или установкой акушерского пессария (примерно с 15-18 недель).
2) Патологический прелиминарный период. По истечении срока наблюдения (8 часов) и отсутствии динамики при повторном вагинальном осмотре, производится амниотомия (вскрытие плодного пузыря). Если шейка остается укороченной, но не сглаживается, то возможно введение окситоцина для стимуляции родовой деятельности. Если шейка сгладилась, но регулярной родовой деятельности нет, то говорят о переходе патологического прелиминарного периода в первичную слабость родовой деятельности.
3) Слабость родовых сил. Амниотомия производится в качестве первого лечебного мероприятия при слабой родовой деятельности. После амниотомии показано динамическое наблюдение за роженицей, подсчет схваток, КТГ – мониторинг состояния плода и акушерский осмотр через 2 часа. При отсутствии эффекта показано медикаментозное лечение.
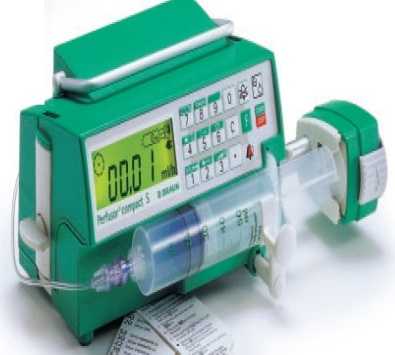
При первичной слабости производится родовозбуждение, при вторичной – родоусиление. В обоих случаях используется препарат окситоцин, разница состоит в начальной дозе и скорости подачи препарата через инфузомат (капельное дозированное введение). При отсутствии эффекта от лечения показано родоразрешение путем операции кесарева сечения.
4) Дискоординация родовой деятельности (дистоция шейки матки). При развитии дискоординированной родовой деятельности роженице необходимо провести обезболивание родов, используются наркотические анальгетики (промедол внутривенно в индивидуальной дозе под контролем КТГ) или лечебно – эпидуральная анестезия (однократное введение анестетика либо продленная анестезия с периодическим введением препарата). Вид обезболивания выбирается индивидуально после совместного осмотра акушера – гинеколога и анестезиолога – реаниматолога. При отсутствии эффекта от лечения показано родоразрешение путем операции кесарева сечения.
5) Стремительные и быстрые роды. В этом случае самое главное – это оказаться в родовспомогательном учреждении. Остановить роды нельзя, но необходимо максимально тщательно контролировать состояние матери и плода. Проводят кардиотокографию (главное - это уточнить состояние плода, нет ли гипоксии), при необходимости ультразвуковое исследование (подозревая отслойку плаценты). В случае стремительных родов в родзале должен обязательно находиться врач – неонатолог (микропедиатр) и иметься условия для оказания реанимационной помощи новорожденному. Кесарево сечение показано при возникновении неотложной клинической ситуации (отслойка плаценты, острая гипоксия или начавшаяся асфиксия плода)
Ознакомившись со статьей, вы поняли, каким важным и уникальным образованием является шейка матки. Патологии шейки и в частности патологии раскрытия шейки матки, к сожалению, встречаются и будут встречаться, но любые отклонения от нормы лечатся тем успешнее, чем раньше вы обратитесь к врачу. И тогда шансы на сохранение вашего здоровья и своевременное рождение здорового малыша значительно возрастают. Следите за собой и будьте здоровы!
Врач акушер-гинеколог Петрова А.В.
medicalj.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа