Одонтогенное воспаление верхнечелюстной пазухи (гайморит). Воспаление верхнечелюстной пазухи
Воспаление гайморовых пазух: симптомы, причины, это
Воспаление гайморовых пазух или гайморит – это достаточно сложное заболевание, которое характеризуется множеством неприятных симптомов и риском осложнений. Рассмотрим более подробно проявления и методы лечения воспаления гайморовых пазух.
Причины воспаления гайморовых пазух
Причинами воспаления гайморовых пазух являются:
1. Инфекция, которая попадает в носовую полость при дыхании.
2. Искривление носовой перегородки.
3. Гипертрофический ринит.
4. Аллергические болезни.
5. Нарушение иммунитета, которое развивается из-за длительно протекающих хронических болезней.
6. Травмирование гайморовых пазух.
7. Не до конца вылеченный насморк.
8. Пребывание на сквозняке.
9. Ранее перенесенный грипп или ОРВИ.
10. Попадание в носоглотку болезнетворных бактерий.
11. Попадание в дыхательные пути вредных химических испарений.
12. Не вылеченная простуда, которая дала осложнение в виде гайморита.
13. Не соблюдение гигиены ротовой полости, из-за чего в нем размножаются бактерии. (это также может стать причиной развития гайморита).
14. Различные дефекты строения органов носоглотки.
15. Туберкулез.
16. Грибковое поражение слизистой носа.
Воспаление гайморовых пазух: симптомы и особенности протекания
Острое воспаление гайморовых пазух характеризуется такими симптомами:
1. Потеря сил и слабость.
2. Недомогание.
3. Потеря аппетита.
4. Повышение температуры тела.
5. Сильная нарастающая головная боль. Характер боли: пульсирующий, сдавливающий, приступообразный или ноющий.
6. Ощущение тяжести в зоне лба или на одной стороне головы.
7. Появление слизистых выделений из носа, которое может быть от желтого до темно-зеленого цвета. Со временем слизистые выделения могут быть вместе с гноем.
8. Отечность лица и его покраснение.
9. Боль при постукивании на гайморовые пазухи и зубы.
10. Постоянная заложенность одной или обеих ноздрей, которая не устраняется обычными назальными каплями.
11. Боль при наклоне головы.
12. Затруднение дыхания.
13. Потеря работоспособности.
14. Ухудшение памяти.
15. Озноб.
16. Боли в глазах или ушах.
17. Частичная потеря слуха.
18. Приступы кашля.
19. Развитие ринита.
Хроническое воспаление гайморовых пазух вызывает такие симптомы:
1. Небольшое повышение температуры тела, которое наблюдается вечером.
2. Ноющие боли в голове и носу, которые не снимаются обычными анальгетиками.
3. Мигрень.
4. Недомогание, проявляющееся к концу дня.
5. Посинение слизистой оболочки носа (выявить может только ЛОР-врач).
6. Утолщение слизистой оболочки носа.
7. Появление гнилостного запаха из носа.
8. Тошнота.
9. Быстрая утомляемость.
10. Попеременная заложенность то одной, то другой носовой пазухи.
11. Хронический насморк.
12. У больного могут наблюдаться обильные слизистые или гнойные выделения из носа.
13. Затруднение дыхания.
14. Нарушение сна.
15. Раздражительность.
Нужно сказать, что хронический гайморит протекает дольше и легче, нежели острый, однако он более опасен, так как в запущенном виде может запросто вызвать тяжелые осложнения.
Методы лечения воспаления гайморовых пазух
Традиционное лечение гайморита предусматривает такое:
• медикаментозное лечение;
• физиопроцедуры;
• народное лечение;
• методы профилактики.
Медикаментозное лечение включает в себя такое:
1. Если гайморит был вызван инфекций, то ее нужно устранять антибиотиками в виде инъекций или назальных спреев.
2. Использование противоотечных препаратов (Фенилэфрин).
3. При острой инфекции больному нужно назначить синтетический антибиотик пенициллиновой группы Амоксициллин.
4. Пациентам, у которых гайморит возник из-за аллергии нужно использовать антибиотик Триметоприм.
5. Антигистаминные препараты (Лоатадин, Кланинекс).
6. Обезболивающие препараты (Ибупрофен, Аспирин).
7. Муколитики применяются для предотвращения скопления слизи.
Чтобы как можно быстрее избавиться от воспаления гайморовых пазух, следует придерживаться таких рекомендаций:
1. Нужно пить много жидкости, чтобы организм мог лучше бороться с инфекций и не обезвоживался. Также желательно пить теплый ромашковый или зеленый чай (для предотвращения скопления слизи в носу).
2. Можно делать паровые ингаляции над миской с горячим отварным картофелем и эфирными маслами. Голову при этом нужно накрывать полотенцем.
Важно знать, что ингаляции можно делать только на начальных проявлениях гайморита. Если он запущен и из носа больного выходит гной, то такая процедура противопоказана.
3. Нужно соблюдать постельный режим и избегать вдыхания холодного воздуха.
4. Использовать увлажнитель воздуха.
5. По несколько раз в день промывать нос солевыми растворами или назальными спреями, чтобы очищать его от слизи и опасных бактерий. Также можно полоскать горло теплой соленой водой.
6. В дни слабости нужно отказаться от любых физических нагрузок.
7. Важно не запускать свое состояние при сильном недомогании или повышении температуры тела обраться к врачу.
8. Если необходимо высморкаться, то делать это нужно осторожно, поскольку сильное давление может забить носовые пазухи слизью и полностью их закупорить.
9. Также очень важно избегать вдыхания различных раздражителей (запаха косметики, парфюма, сигаретного дыма и т.п.), поскольку они только усугубят положение больного.
10. Нужно делать регулярное проветривание помещение, в котором находиться больной.
Важно знать, что самостоятельно нельзя принимать лекарственные препараты, если их не назначил лечащий врач. Особенно это касается самостоятельного лечения маленьких детей.
Если традиционное медикаментозное и физиотерапевтическое лечение гайморита оказалось недостаточно эффективным, тогда пациенту назначается хирургическое лечение – пункция гайморовой пазухи или ее прокол.
Делается данная процедура путем введения в пазуху специальной иглы, с помощью которой у больного изымается скопившийся гной. В ту же воспаленную пазуху также вводятся специальные антибактериальные лекарственные препараты. Таким образом, лекарства попадают в самый очаг воспаления и могут действовать напрямую.
После прокола большинство пациентов почти сразу чувствуют облегчение, так как у них становиться меньше неприятных симптомов болезни. Несмотря на это, чтобы достичь максимального лечебного эффекта, потребуется провести несколько подобных манипуляций.
Чтобы снизить болезненность, сегодня в большинстве клиник практикуется установление катетера в гайморовую пазуху. Это даст возможность избежать повторного прокола. После улучшения состояния пациента такой катетер изымается. На месте ее установления у больного остается небольшое пятнышко, которое со временем заживет и его не будет видно.
Также стоит развеять устойчивый миф о том, что если сделал раз прокол при гайморите, то потом его придется делать при каждом воспалении пазухи. На самом деле все не совсем так: после прокола пораженная носовая пазуха полностью заживает и восстанавливаться. Данная процедура не вызывает никакого взаимодействия с последующими возможными проявлениями гайморита.
Больше того, хирургический прокол пазухи носа – это крайняя мера, которая проводиться только при возможных рисках для состояния больного. Обычно гайморит лечиться медикаментами, не прибегая к данной процедуре.
Воспаление гайморовых пазух: лечение, осложнения, профилактика
При несвоевременном лечении гайморита у больного человека могут развиться такие осложнения:
1. Хроническая мигрень.
2. Нарушение слуха.
3. Нарушение зрения.
4. Абсцесс глазницы.
5. Флегмона.
6. Внутричерепной абсцесс.
7. Менингит.
8. Сепсис.
9. Хроническая усталость.
Чтобы не допустить развития гайморита, следует придерживаться таких правил профилактики:
1. Проводить вакцинацию от гриппа каждый год.
2. Одеваться по погоде.
3. Вовремя лечить болезни, которые могут дать осложнения в виде гайморита.
4. При возникновении первых признаков данной болезни не затягивать поход к врачу.
5. Всегда мыть руки после контакта с людьми, болеющими острыми вирусными или бактериальными заболеваниями.
6. Сбалансированно питаться, чтобы не допускать ослабления иммунитета. Также в межсезонье рекомендуется дополнительно принимать витаминные комплексы.
7. Быстро избавляться от насморка и не допускать его перехода в хроническую форму.
8. Людям, страдающим от аллергии нужно, обязательно заранее пропивать необходимые препараты.
zhenskoe-mnenie.ru
Острое воспаление верхнечелюстной пазухи - Медицинский портал EUROLAB
Острый гайморит (Sinuitis maxillaris acuta) - острое воспаление слизистой оболочки верхнечелюстной пазухи. Является наиболее распространенным заболеванием околоносовых пазух.
Этиология и патогенез. Можно отметить, что в большинстве случаев (75%) в посеве содержимого из верхнечелюстных пазух обнаруживают бактериальную флору. Основным возбудителем острого синуита считается Streptococcus pneumoniae, который обладает высокой резистентностью к препаратам пенициллинового ряда. Часто высевают Haemophilus influenzae гемофильная палочка), Moraxella cataralis, Staphylococcus aureus, Streptococcus pyogenes, анаэробы, вирусы, грибы.
В последнее время выделяют так называемый нозокомиальный синуснт (внутрибольничный синуит). Он развивается преимущественно после длительной назотрахеальной интубации. Основными возбудителями являются Pseudomonas aeruginosa, а также другие грамотрицательные бактерии.
Сужение или полная окклюзия выводного отверстия верхнечелюстной пазухи, нарушающее дренирование пазухи, на фоне нарушения мукоцилиарного клиренса является ведущим звеном развития инфекции в пазухе.
Клиника. Признаки острого гайморита могут быть местными и общими.
К местным симптомам относятся нарушение носового дыхания на стороне пораженной пазухи или с обеих сторон; могут быть боли на стороне пораженной пазухи различной интенсивности с иррадиацией в область виска или всей половины лица, головы; гнойные или слизисто-гнойные выделения из носа, нарушение обоняния различной выраженности. Характерно усиление болей или чувства тяжести при наклоне головы кпереди. Пальпация передней стенки верхнечелюстной пазухи болезненна. Появление отека и инфильтрации мягких тканей в области проекции пазухи и параорбитальной области свидетельствует об осложнении гнойного гайморита (флегмона глазницы, субпериостальный абсцесс). Следует отметить, что острый гнойный гайморит чаще всего сопровождается воспалительным процессом и в решетчатых пазухах, что утяжеляет течение гайморита.
Общими симптомами являются повышение температуры тела до субфебрильных или фебрильных цифр, плохое общее самочувствие, потеря аппетита, головные боли. В крови выявляют воспалительную реакцию: сдвиг формулы влево, умеренный лейкоцитоз, ускорение СОЭ. Длительность заболевания может быть непродолжительной - до 2 нед. При неадекватной терапии процесс затягивается, принимая хроническое течение.
Диагностика. При передней риноскопии видна гиперемированная и отечная слизистая оболочка в области средней носовой раковины с гнойными выделениями. При анемизации слизистой оболочки адреналином и наклоне головы больного в противоположную пораженной пазухе сторону удается проследить поступление гноя из-под средней носовой раковины. Информативно использование современных оптических систем - жестких и гибких эндоскопов под различным углом зрения, позволяющих прицельно осмотреть особенности остиомеатальной области, рельефа внутриносовых структур, гнойных выделений и др.
По характерным жалобам, данным анамнеза и объективного осмотра обычно не всегда удается установить диагноз. Для того чтобы достоверно дифференцировать острый гайморит от фронтита и этмоидита, а также определить особенности патологического процесса в пазухе, необходимо провести ряд дополнительных исследований: рентгенографию околоносовых пазух, которая на сегодняшний день является обязательным и достаточно информативным методом диагностики при острых воспалениях пазух, или КТ. В некоторых случаях выполняют диагностическую пункцию с целью аспирации и контрастирования верхнечелюстной пазухи.
Пункцию верхнечелюстной пазухи выполняют как с диагностической, так и с лечебной целью. В настоящее время пункция верхнечелюстной пазухи с лечебной целью является наиболее эффективным способом эвакуации гнойного содержимого и введения антисептика при воспалении верхнечелюстной пазухи. Однако в ряде зарубежных стран этот метод не популярен.
Перед пункцией производится анемизация слизистой оболочки в области среднего носового хода с использованием сосудосуживающих препаратов, чтобы вызвать сокращение слизистой оболочки в области естественного соустья верхнечелюстной пазухи и, следовательно, облегчить эвакуацию жидкости через отверстие. Слизистую оболочку нижнего носового хода смазывают аппликационными анестетиками (2% р-ром дикаина, 5% р-ром кокаина, 10% р-ром лидокаина, 10% р-ром димедрола и др.). Оптимальное место прокола находится в верхней точке свода нижнего носового хода на расстоянии примерно 1,5-2,0 см. кзади от переднего конца нижней носовой раковины. Прокол в этом месте сделать легче, так как здесь минимальная толщина латеральной костной стенки полости носа. После установления иглы Куликовского под нижней носовой раковиной, используя подвижность хрящевой части носа, отводят головку иглы в медиальном направлении, чтобы игла стала возможно более отвесно к латеральной стенке носа и острый конец был направлен к наружному углу глаза на той же стороне. Иглу захватывают всей кистью правой руки так, чтобы головка ее опиралась в ладонь, а указательный палец находился на игле, фиксируя и направляя ее. Прокол производят с умеренной силой легкими вращательными движениями иглой на глубину примерно 10-15 мм.. Убедившись, что конец иглы находится в пазухе, с помощью шприца отсасывают содержимое, а затем промывают пазуху антисептическим раствором (фурацилин, октенисепт, хлорфиллипт и др.). Жидкость вливается в пазуху через иглу, а выливается через естественное соустье пазухи, увлекая ее содержимое. При промывании голову больного наклоняют вперед и вниз, чтобы вода выливалась через преддверие носа в подставленный лоток
Если проколоть стенку не удается, не следует форсировать, применяя большую силу. Необходимо изменить положение иглы, подняв ее конец выше, или продвинуться несколько кзади, пока не обнаружится более податливая точка.
В тех случаях, когда соустье оказывается закупоренным в результате патологического процесса, в пазуху вводят вторую иглу также через нижний носовой ход, и промывание производят через две иглы. Наличие патологического содержимого в промывной жидкости позволяет достоверно распознать характер заболевания.
Также в разделе: Болезни околоносовых пазух:
www.eurolab.ua
Хроническое воспаление верхнечелюстной пазухи - Медицинский портал EUROLAB
Хронический гайморит (Sinuitis maxillaries chronica) - хроническое воспаление слизистой оболочки верхнечелюстной пазухи. Как правило, является продолжением острого процесса. Острый воспалительный процесс в пазухе более 4 нед следует считать затяжным, а если оно не заканчивается к концу 6 нед, заболевание уже перешло в хроническую форму.
Наиболее часто встречаются гнойная, гнойно-полипозная, полипозная формы хронического гайморита, реже катаральная, пристеночно-гиперпластическая, аллергическая, некротическая.
Этиология и патогенез во многом сходны с таковыми у острого синусита. В плане диагностики и лечения важно подчеркнуть, что в основе хронического гайморита лежит обструкция естественного соустья верхнечелюстной пазухи с нарушением дренажа пазухи и последующей колонизацией бактериальной флорой. При посеве аспиратов из пазухи выделяется S. pneumoniae, H. influenzae (характерные и для острого синуита), P. aeruginosa, S. aureus, S. epidermidis, анаэробы и/или грамотрицательные палочки. Большую роль в возникновении стойких форм гайморита играет грибковая флора. Наиболее распространенными возбудителями в этом случае являются Aspergillus, Phycomycetes, Cladosporium и др. Относительно часто встречаются полимикробные ассоциации.
Существенное значение в развитии хронического гайморита имеет сочетание неблагоприятных факторов внешней среды: переохлаждение, частые простудные заболевания, профессиональные факторы.
Индивидуальные анатомические особенности полости носа, такие как искривление и шипы перегородки носа, гипертрофия носовых раковин, полипозный этмоидит и др., вызывающие нарушение носового дыхания и блокирование области остиомеатального комплекса, также способствуют возникновению хронического гайморита.
В детском возрасте хроническое воспаление верхнечелюстной пазухи, так же как и у взрослых, является результатом острого заболевания, при этом аденоиды и аденоидит играют отягощающую роль в этиологии и патогенезе гайморита. Особенностью заболевания в детском возрасте являются более выраженные реактивные процессы со стороны слизистой оболочки верхнечелюстной пазухи и полости носа.
Существенную роль в возникновении хронического гайморита играют заболевания зубов, а также оперативные вмешательства на зубах и альвеолярном отростке верхней челюсти, сопровождающиеся перфорацией и инфицированием пазухи. Гайморит данной этиологии называют одонтогенным.
В происхождении одонтогенного гайморита ведущее значение имеет анатомическая близость дна верхнечелюстной пазухи к верхушкам корней второго малого коренного, первого и второго больших коренных зубов, которые отделены от дна пазухи тонкой прослойкой костной ткани и слизистой оболочкой. Воспалительные процессы в области верхушек указанных зубов могут беспрепятственно распространяться на верхнечелюстную пазуху и инфицировать ее.
При набухании и закупорке слизистых желез пазухи могут образовываться истинные (ретенционные) кисты и псевдокисты. Истинная киста имеет внутреннюю выстилку из цилиндрического эпителия, тогда как при псевдокистах внутренняя эпителиальная выстилка отсутствует. Эти кисты могут исчезать после ликвидации воспалительного процесса. Истинные кисты могут достигать больших размеров и давить на стенки пазухи, вызывая трофические нарушения, а затем и рассасывание кости с образованием костного дефекта. Основным симптомом таких кист является головная боль различной интенсивности.
Клиника зависит от формы воспаления пазухи. Наиболее частыми признаками хронического гайморита являются длительные слизистые или слизисто-гнойные выделения из носа на стороне поражения или с обеих сторон, затруднение носового дыхания, периодические головные боли ограниченного или диффузного характера, чувство тяжести и болезненности в области проекции пазухи. При двусторонних процессах, особенно полипозных, понижается обоняние (гипосмия) вплоть до полной его потери (аносмия). Затрудненное носовое дыхание влечет за собой сухость во рту, снижение работоспособности, периодическую заложенность в ушах, возможно понижение слуха.
В период ремиссии общее состояние и самочувствие больного вполне удовлетворительны, наступает определенное привыкание к патологическим явлениям, и в этот период больные редко обращаются за помощью. Во время обострения хронического процесса могут повышаться температура тела, ухудшаться самочувствие, усиливаться головные боли и гнойные выделения из носа. Появление болезненной припухлости мягких тканей лица на стороне поражения указывает на осложненное течение заболевания.
Хронический гайморит, как правило, сочетается с воспалением клеток решетчатого лабиринта, что может обусловливать соответствующую симптоматику.
При передней риноскопии обычно наблюдают стекание слизисто-гнойных выделений из-под средней носовой раковины, которое может усиливаться при наклоне головы в противоположную сторону, как и при остром гайморите, наличие гнойного отделяемого на дне и стенках полости носа, гиперемия слизистой оболочки, анатомические изменения различных участков остиомеатального комплекса. Более информативен осмотр с помощью эндоскопа, позволяющий под увеличением детализировать наличие предрасполагающих факторов и признаки воспаления в области соустья пазухи.
Диагностика. Диагноз ставится на основании результатов комплексного общеклинического и местного обследования, в том числе и эндоскопического. Обязательной является обзорная рентгенография околоносовых пазух, а более информативным является КО ОНП. В некоторых случаях производится диагностический прокол с контрастной рентгенографией пазухи. Учитывая рецидивирующий характер процесса, взятое при пункции содержимое пазухи направляют на исследование флоры и чувствительность к антибиотикам.
Лечение. Различные формы хронического воспаления в верхнечелюстной пазухе требуют индивидуального лечебного подхода.
При катаральной, серозной, экссудативной (аллергической), знойной и вазомоторной формах хронического гайморита начинают с консервативного лечения.
При продуктивных, алътеративных, сметанных формах показано хирургическое лечение. Наличие орбитальных и внутричерепных осложнений являются показанием для экстренного оперативного вмешательства.
Также в разделе: Болезни околоносовых пазух:
www.eurolab.ua
Хроническое воспаление верхнечелюстной пазухи — Мегаобучалка
Хронический гайморит (sinusitis maxillaris chronica) – хроническое воспаление слизистой оболочки верхнечелюстной пазухи. Чаще всего является продолжением острого процесса. Хронический гайморит — длительное заболевание, особенно в случаях, связанных с аллергическими проявлениями, образованием полипов. Переходу острого гайморита в хронический способствуют: рецидивирование острых процессов, искривление носовой перегородки, гипертрофия носовых раковин, наличие аденоидов, снижение иммунных защитных сил организма, патогенность флоры, условия жизни и работы, нерациональное лечение.
Существенную роль в возникновении хронического гайморита играют заболевания зубов, а также оперативные вмешательства на зубах и альвеолярном отростке верхней челюсти, сопровождающиеся перфорацией и инфицированием пазухи. Гайморит данной этиологии называется одонтогенным.
Наиболее часто встречаются гнойная, гнойно-полипозная, полипозная, реже - пристеночно-гиперпластическая формы хронического гайморита.
Симптомы. Затруднение носового дыхания одной или обеими половинами носа, ощущение неприятного запаха, выделения из носа (гнойные, водянистые, слизистые), головная боль в области лба, усиливающаяся при наклоне головы вперед и во второй половине дня. Это происходит от того, что в течение дня человек большую часть времени находится в вертикальном положении и гнойный секрет не имеет достаточного оттока через соустье, расположенное у верхней стенки пазухи. Скопившийся гной вызывает усиленное раздражение рецепторов слизистой оболочки пазухи (ветви тройничного нерва), что приводит к упорной головной боли, а также болевым ощущениям в зубах верхней челюсти. Нередко больные отмечают слабость, повышенную утомляемость.
Анамнез. Как правило, больные указывают на волнообразное течение болезни, что характеризуется чередованием периодов ремиссии и обострения процесса. Нередко заболевание продолжается годами, особенно при смешанных полипозно-гнойных формах гайморита, а также при аллергических формах.
Клиническая картина. Общее состояние страдает в зависимости от степени затруднения дыхания, наличия сопутствующих заболеваний, например бронхиальной астмы, интенсивности гнойного процесса в пазухе, выраженности интоксикации.
Передняя риноскопия показывает наличие гнойного отделяемого в среднем носовом ходе, полипов, заполняющих средний и общий носовые ходы. Цвет слизистой оболочки зависит от характера процесса: при гнойных формах — выраженная краснота, при аллергических — синюшность.
Полипы, видимые при передней риноскопии, всегда попадают в полость носа из околоносовых пазух — верхнечелюстной и клеток решетчатого лабиринта (рис.55). Из верхнечелюстной пазухи полипы растут кзади и, достигая больших размеров (до 10см в длину), могут выходить через хоаны в носовую часть глотки. Такие полипы называются хоанальными. Полипы представляют собой доброкачественные образования с гладкой поверхностью, голубовато-серой окраски. Они имеют ножку, при пальпации зондом смещаются.
Рис.55. Полипозный синусит.
Рентгенография позволяет не только констатировать наличие патологии в пазухе, но и уточнить особенности процесса — гомогенное затемнение типично для гнойной формы, пристеночное утолщение слизистой оболочки — для катаральной, пятнистость — для полипозной формы гайморита. Проводится в носоподбородочной проекции. Более информативна в диагностике хронического гайморита компьютерная томография (КТ) околоносовых пазух (рис.56).
Рис.56. КТ околоносовых пазух при полипозном синусите.
Пункция пазухи позволяет уточнить характер воспаления, получить материал для бактериологического исследования, удалить застоявшийся гнойный секрет, который может быть вязким, крошкообразным, густым и иметь резкий, гнилостный запах.
Диагноз. Устанавливают с учетом совокупности полученных данных: хронический гнойный, хронический полипозный, хронический полипозно-гнойный гайморит.
Осложнения. Как правило, возникают в период обострения процесса. Возможно распространение воспалительного процесса на орбиту, вовлечение в процесс второй ветви тройничного нерва, проходящей по верхней стенке пазухи, раздражение зубов, тесно контактирующих с дном верхнечелюстной пазухи.
Рис. 57.Радикальная операция на верхнечелюстной пазухе.
Лечение. В подавляющем большинстве случаев хирургическое, включая и пункционный метод, удаление полипов из полости носа и проведение радикальной операции на верхнечелюстной пазухе (рис. 57).
Если пункционный метод оказывается малоэффективным, т. е. после 7—8 пункций или промываний в течение 2 недель не наступает выздоровление, то больным показана операция на верхнечелюстной пазухе для удаления не только гнойного секрета, который в большом количестве накапливается в пазухе, но и всей патологически измененной слизистой оболочки. Важным этапом радикальной операции является наложение широкого соустья между верхнечелюстной пазухой и нижним носовым ходом, чтобы в послеоперационном периоде можно было свободно проводить промывание полости и вводить необходимые лекарственные вещества: растворы антибиотиков, ферментов, способствующих растворению уплотнений гнойных конгломератов, прочно фиксирующихся на стенках пазухи. Этапы радикальной операции показаны на рис. 57.
В настоящее время радикальная операция при лечении хронического гайморита выполняется все реже и реже. Наиболее современным хирургическим методом лечения хронического гайморита является функциональная эндоскопическая операция на верхнечелюстной пазухе с помощью эндоскопа и специального микрохирургического инструментария (рис.58 и 59).
Рис.58. Эндоскопы для операций на околоносовых пазухах.
Рис.59. Эндоскопическая операция на околоносовых пазухах.
Одонтогенный гайморит
Симптоматика одонтогенного гайморита не всегда бывает яркой, особенно при наличии свищевого хода, соединяющего просвет пазухи с полостью рта. В этих случаях гнойный секрет вытекает из пазухи, и ее опорожнение уменьшает субъективные ощущения: дыхание через нос может быть свободным, головная боль не носит интенсивного характера, как при риногенном гайморите. Поэтому диагноз одонтогенного гайморита не всегда бывает установлен своевременно и точно. Причинами, способствующими возникновению одонтогенного гайморита, бывают инородные тела, проникающие в пазуху из полости рта: пломбировочный материал, часть сломавшихся стоматологических инструментов, провалившиеся корни зубов, турунды. Гранулемы V корня зуба, субпериостальные абсцессы, пародонтоз также могут приводить к возникновению одонтогенного гайморита (рис. 60).
Рис. 60. Причины возникновения одонтогенного гайморита.
1 — коллатеральный отек слизистой оболочки пазухи; 2 — субпериостальный абсцесс, отечная гранулема; 3 — инородное тело; 4 — свищевой ход; 5 — остеит; 6 — парадонтоз.
Рис. 56. Схема закрытия фистулы лоскутом на ножке.
Рис. 60. Ороантральная фистула.
Наиболее типичными проявлениями одонтогенного гайморита следует считать жалобы на нерезкую головную боль в области лба, выделение гноя из свищевого хода в альвеолярном отростке, попадание воздуха в рот при сморкании, проникновение пищевых масс в пазуху после приема пищи, ощущение гнилостного запаха самим больным.
Большое значение для установления диагноза имеет правильно собранный анамнез, из которого удается узнать о патологии зубов, бывших манипуляций в полости рта. Как правило, выявляется причинный зуб (разрушенный или ранее леченный), определяются перфоративное отверстие, ведущее в просвет пазухи после бывшего удаления зуба (рис.60), гнойные выделения, поступающие в полость рта через свищ и видимые в среднем носовом ходе во время проведения передней риноскопии. гнойное отделяемое из пазухи всегда имеет гнилостный запах.
Ведущими диагностическими методами для выявления одонтогенного гайморита считают рентгенографию околоносовых пазух носа, а также ортопантомографию, позволяющую судить о состоянии корней зубов, связанных с пазухой. Иногда приходится прибегать к контрастированию просвета пазухи путем введения через пункционную иглу или через свищ йодолипола. На рентгенограмме околоносовых пазух определяется выраженное, по сравнению с другими стенками, утолщение нижней стенки пазухи, граничащей с альвеолярным отростком. Наиболее информативным современным методом диагностики является компьютерная томография (КТ) околоносовых пазух.
Лечение. Складывается из санации причинного зуба и самой пазухи. Как правило, лечение только хирургическое, хотя в отдельных случаях путем длительного дренирования пазухи удается добиться успеха, поскольку канал, соединяющий полость рта с пазухой, может закрыться самостоятельно или после повторных смазываний йодной настойкой. Помимо санирующей операции, приходится прибегать к пластическому закрытию свища, что довольно сложно, поскольку приживление лоскута в условиях полости рта не всегда проходит благополучно. Вариант пластического закрытия фистулы показан на рис. 56.
Кроме того, необходимо лечение причинных зубов: произвести резекцию верхушек корней этих зубов, удалить из пазухи инородные тела. Пораженная слизистая оболочка пазухи должна быть удалена и обязательно создано соустье пазухи с полостью носа в области нижнего носового хода для дренирования пазухи и проведения лечения в послеоперационном периоде.
Современным методом лечения одонтогенных гайморитов является малоинвазивная эндоскопическая хирургия верхнечелюстной пазухи.
megaobuchalka.ru
Одонтогенное воспаление верхнечелюстной пазухи (гайморит)
ОДОНТОГЕННОЕ ВОСПАЛЕНИЕ ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХИ (ГАЙМОРИТ)
Воспаление верхнечелюстной пазухи относится к довольно частым заболеваниям. Пазуха может инфицироваться со слизистой оболочки носа, из других параназальных полостей, а также при инфекционных заболеваниях (грипп, дифтерия, корь, скарлатина и др.). Среди причин воспаления верхнечелюстной пазухи могут быть и одонтогенные воспалительные процессы, а также оперативные вмешательства на зубах и альвеолярном отростке верхней челюсти, сопровождающиеся перфорацией и инфицированием пазухи. Гайморит данной этиологии называется одонтогенным.
В происхождении одонтогенного гайморита большое значение имеет анатомическая близость дна верхнечелюстной пазухи к верхушкам корней ряда зубов верхней челюсти. Чем ниже дно, тем глубже оно внедряется в альвеолярный отросток и тем ближе прилежат к нему корни зубов. Так, корень второго малого коренного и корни первого и второго больших коренных зубов отделены от дна верхнечелюстной пазухи тонкой прослойкой костной ткани (рис. 77).
При значительной пневматизации пазухи ее дно может близко подходить сзади к корням третьего большого коренного зуба, а спереди — к корням первого малого коренного зуба и даже клыка. В этих случаях корни указанных зубов значительно выстоят в пазуху и отделены от нее только надкостницей и слизистой оболочкой. Воспалительные процессы в области верхушек указанных зубов могут беспрепятственно распространяться на верхнечелюстную пазуху и инфицировать ее. Гной может прорваться в пазуху при нагноении околозубной кисты верхней челюсти. Воспалительные процессы вокруг ретенированных или полуретенированных зубов, а также остатки корней зубов после незаконченного удаления могут служить источником инфекции. При остеомиелите верхней челюсти одним из осложнений является гайморит.
Нередко гайморит развивается в результате перфорации дна верхнечелюстной пазухи во время удаления зубов. Иногда перфорация может сопровождаться проталкиванием зуба или его корня в пазуху. Распространение одонтогенной инфекции в верхнечелюстную пазуху также возможно по венозной системе.
Следовательно, одонтогенный гайморит может возникать без нарушения целости дна пазухи и с нарушением ее (так называемые перфоративные гаймориты).
Клиническая картина одонтогенного гайморита без сообщения верхнечелюстной пазухи с полостью рта мало отличается от гайморита риногенного происхождения. Одонтогенный гайморит преимущественно развивается на одной стороне.
По клиническому течению различают острый и хронический гайморит.
stomekspert.ru
симптомы и лечение, причины появления и диагностика
Носовая полость анатомическим путем соединяется с придаточными каналами. Их называют пазухами или синусами. В организме человека всего 6 таких образований. 2 из них называют верхнечелюстными или гайморовыми. Их воспаление провоцирует отклонение – гайморит.
Причины появления и симптоматика
Гайморит – это выраженное воспаление слизистой оболочки верхнечелюстного синуса. Если срочно не принять меры по его устранению, поражение может перейти на костную стенку.

Воспаление пазух
Функция слизистой оболочки – выработка слизи или экссудата, который через анатомический канал поступает в полость носа. Слизь собирает и выводит из носовых синусов микробов и частички грязи и пыли. Когда оболочка воспаляется, каналы, по которым происходит отток слизи, сужаются из-за отечности. При этом экссудат скапливается в синусах, не проникая по каналам наружу.Воспаление гайморовых пазух не возникает спонтанно. Этому процессу предшествуют такие причины:
 Развитие бактериального или вирусного отклонения. Это может быть грипп, насморк, тонзиллит или банальное ОРВИ.
Развитие бактериального или вирусного отклонения. Это может быть грипп, насморк, тонзиллит или банальное ОРВИ.- Склонность к возникновению аллергии.
- Новообразования в организме, перекрывающие каналы, по которым проходит слизь.
- Механические повреждения, образовавшиеся в результате травм.
- Врожденные дефекты носовой полости или лицевых костей.
- Инфекции, которые приобрели хронический характер: тонзиллит, аденоиды, фарингит;
- Кариес зубов верхнего ряда.
- Ослабление иммунитета.
- Неправильное лечение зубов.
- Попадание в пазуху загрязненной воды при купании в общественном водоеме.
Любой из этих факторов может стать причиной развития гайморита.
Опасность болезни заключается в том, что ее симптомы могут проявляться не сразу, когда диагностировать патологию и начать ее лечение желательно в самом начале развития.
Воспаление гайморовых пазух вызывает симптомы, похожие на признаки обычного гриппа:
 Болевые ощущения в зоне скул.
Болевые ощущения в зоне скул.- Возникновение давления около глаз.
- Проблемы с дыханием вследствие полной заложенности носовых ходов.
- Повышение температуры тела.
- Покраснение кожи вокруг глаз.
- Зубная боль. Преимущественно болевые ощущения сосредоточены в верхнем зубном ряду, но постепенно дискомфорт может перейти и на нижний.
- Кашель, сопровождающийся выделением слизи.
- Плохой запах изо рта.
Гайморит протекает в двух формах – острой и хронической. Каждая из них имеет свои особенности.
Признаки острого воспаления более заметны, чем симптомы хронического гайморита. На этом этапе слизь скапливается в синусах, в результате чего микроорганизмы, содержащиеся в ней, начинают размножение. Постепенно продукты их жизнедеятельности, представляющие собой токсические вещества, выбрасываются в кровь.
На острой стадии болезнь характеризуется такими симптомами:
 Насморк, в результате которого появляются прозрачные или гнойные выделения. Но этот симптом отсутствует в случае полной заложенности носа.
Насморк, в результате которого появляются прозрачные или гнойные выделения. Но этот симптом отсутствует в случае полной заложенности носа.- Повышение температуры тела.
- Плохое самочувствие и ощущение слабости.
- Существенные изменения в работе голосовых связок.
- Боль в области лобной части головы.
- Чувство тяжести в лобной зоне.
- Опухание и покраснение кожи вокруг глаз. Может возникать небольшое выпячивание глазных яблок.
- Острая реакция на дневной свет.
- Чрезмерное выделение слез.
Данные симптомы могут сохраняться на месяц и более.
Если признаки присутствуют дольше, чем 6 недель, заболевание приобретает хронический характер.
Хронический гайморит характеризуется теми же проявлениями, однако они протекают в вялой форме. К признакам может прибавиться ухудшение обоняния и слуха.
к оглавлению ↑Диагностика, осложнения и профилактические меры
Профессиональный врач может диагностировать гайморит, опираясь на жалобы пациента и первичный осмотр. Чтобы подтвердить диагноз, доктор отправляет больного на рентгенографию околоносовых пазух. На получившемся в результате исследования снимке гайморит можно определить по светлому пятну, которое выделяется на фоне остальных тканей. При подозрении на хроническую форму патологии может быть назначена компьютерная томография.
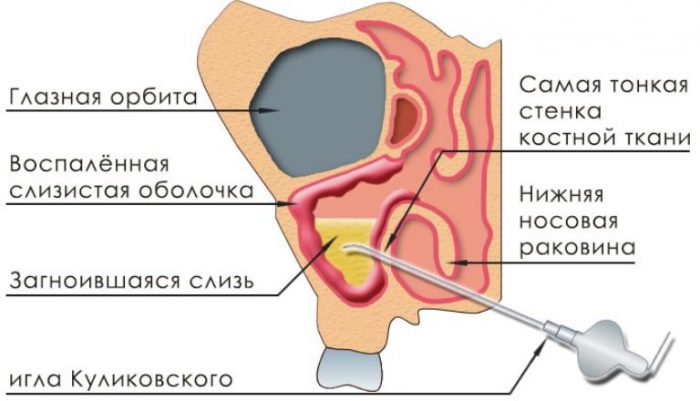
Пункция гайморовых пазух
Чтобы диагностировать патологию или провести профилактические мероприятия, используют пункцию верхнечелюстной пазухи. Для этого ее прокалывают специальной иглой, чтобы извлечь гной. После этого пазухи промываются антисептическим раствором. Такой же способ применяется, если существует угроза того, что гнойное содержимое прорвется в окружающие ткани.Если причиной возникновения гайморита стали анатомические нарушения или доброкачественные образования, то проводится эндоскопическая диагностика. Это способ, основанный на том, что в носовую пазуху помещается инструмент, оборудованный камерой, которая фиксирует патологию. Этот инструмент позволяет взять образец содержимого на исследование и в случае необходимости удалить гной.
Если своевременно не начать лечение, слизь начнет гноиться. Гной не сможет выйти из пазухи, даже если воспалительный процесс будет остановлен, а каналы – открыты. Когда это вещество заполняет все пазухи, оно может прорваться наружу. На этом этапе гайморит может спровоцировать даже летальный исход.
Если лечения вовремя не начнется, болезнь приведет к таким осложнениям:
 Отек и воспаление тканей глазницы, воспаление надкостницы.
Отек и воспаление тканей глазницы, воспаление надкостницы.- Проблемы с зубами.
- Неврит троичного нерва.
- Отит.
- Менингит.
- Абсцесс мозга.
Особо тяжелые случаи могут закончиться летальным исходом. Поэтому при проявлении первых симптомов гайморита нужно обратиться к врачу.
Наилучшее лечение любого заболевания – это его предупреждение. К мерам профилактики гайморита относятся:
- Регулярное посещение стоматолога.
- Своевременное лечение инфекционных заболеваний.
- Отсутствие переохлаждений.
- Укрепление иммунитета.
Если у вас начался насморк, и он длится более 5 дней, вам нужно посетить врача для быстрого устранения патологии.
Не пренебрегайте данными советами, чтобы не подвергать свое здоровье опасности. Если заражение все же произошло, необходимо обратиться в больницу для назначения лечения.
к оглавлению ↑Терапия гайморита
При хроническом воспалении сразу используется хирургический способ устранения гноя. Операция проводится сразу после или во время обследования. Возможно 3 метода хирургического вмешательства:
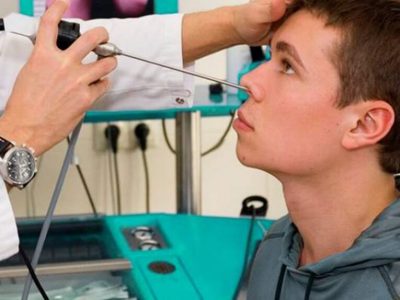 При устаревшем методе хирург совершает прокол пазухи, откачивает гной, производит санацию канала.
При устаревшем методе хирург совершает прокол пазухи, откачивает гной, производит санацию канала.- Новый метод основан на применении эндоскопа.
- Если ситуация приняла особо сложный характер, то радикальная хирургическая операция на верхнечелюстном канале неизбежна.
Если патология вызвана вторичной инфекцией, например, ОРВИ, гриппом, ринитом, кариесом, тонзиллитом, то лечение начинается с устранения причины гайморита. Дальнейшие методы лечения назначает врач, опираясь на сведения по поводу характера, степени запущенности болезни.
Чтобы вылечить воспаление гайморовых пазух, врачи назначают спреи или капли, сужающие сосуды, антибиотики для уничтожения бактерий, противовоспалительные лекарства. Также часто применяется физиотерапия. Наиболее распространенные методы: УВЧ, которое с помощью теплового воздействия повышает тканевый иммунитет, и УФО, снимающее воспаление и болевые ощущения.
Внимание! Если причина воспаления заключается в склонности к аллергическим реакциям, антибиотики принимать нельзя.
Вместо них назначают антигистаминные препараты.
Подробную информацию и названия препаратов смотрите в таблице.
| Спреи и капли местного спектра действия, сужающие сосуды. | Данные препараты назначаются на срок до 5 дней, поскольку их дальнейшее применение может повлечь за собой деформацию слизистой оболочки:
|
| Антибиотики, способствующие удалению бактериальной инфекции. | Обычно врачи предпочитают назначать современные антибиотики широкого спектра действия:
Спектр действия спреев довольно узкий, хотя они не вызывают побочных явлений. Антибиотики врач назначает в индивидуальном порядке каждому пациенту. |
| Лекарство, использующееся, если антибиотики пациенту противопоказаны. | Синуфорте – лекарство, основа которого изготовлена из растительных компонентов. Оно эффективно снимает воспаление и устраняет отечность. |
| Противовоспалительные средства. | Противовоспалительные лекарства назначают одновременно с антибиотиками:
|
| Медикаменты при аллергическом гайморите. | Если причина болезни кроется в возникновении аллергии, вместо антибиотиков используют такие лекарства:
Параллельно могут быть назначены средства, способствующие сужению сосудов. |
Дозировку и способ применения каждого препарата назначает доктор. Самолечение приведет к возникновению осложнений разной степени тяжести.
Параллельно с медикаментозным лечением могут быть назначены промывания носа. При этом в нос вводятся 2 катетера. Через один из них в носовую полость помещается раствор медикаментов, назначенных доктором, а через второй удаляется гной. Такой способ часто доставляет больному неудобства, но он отличается быстротой проведения. Кроме того, во время процедуры невозможно занести в пазухи инфекцию.
к оглавлению ↑Терапия народными средствами
Как показывает статистика, часто народные способы лечения дают положительный эффект. Но не стоит использовать средства, на которые у вас может возникнуть аллергия.
Обязательное условие народной терапии – промывание носа раствором поваренной соли. Это нужно делать перед каждым закапыванием носа.
Если нетрадиционные способы не помогают, и ситуация становится хуже, нужно в срочном порядке посетить врача.
Итак, методы народной медицины следующие:
 Вскипятите 2 литра воды и добавьте в нее 2 чайных ложки аптечного прополиса. Набросьте на голову полотенце, склонитесь над емкостью и дышите в таком положении не более 10 минут. Ингаляции можно проводить ежедневно. Вода не должна быть слишком горячей, иначе вы рискуете обжечь слизистые. Нельзя использовать такой способ детям до 12 лет.
Вскипятите 2 литра воды и добавьте в нее 2 чайных ложки аптечного прополиса. Набросьте на голову полотенце, склонитесь над емкостью и дышите в таком положении не более 10 минут. Ингаляции можно проводить ежедневно. Вода не должна быть слишком горячей, иначе вы рискуете обжечь слизистые. Нельзя использовать такой способ детям до 12 лет.- 4 грамма чистотела смешать с одинаковым количеством меда и сока алоэ. Закапывать в нос по 5 капель 5 раз в сутки. Нельзя использовать детям до 12 лет.
- Используйте как капли для носа масло шиповника по 1 капле 5 раз в сутки. Нельзя применять метод при лечении детей до 2 лет.
- Разведите белую глину в воде таким образом, чтобы получилась консистенция пластилина. Тщательно промочите 2 небольших куска ткани в подогретом растительном масле и положите на участки лица, где расположены пазухи. Сверху выложите глину. Оставайтесь в таком положении около часа. Противопоказаний к использованию этого метода нет.
 Возьмите пучок лавровых листочков, залейте небольшим количеством воды и прокипятите ее. Когда состав немного остынет, смочите в нем 2 кусочка марли и расположите на лице в области пазух. Держите их в таком положении 60 минут. Противопоказаний к использованию средства нет.
Возьмите пучок лавровых листочков, залейте небольшим количеством воды и прокипятите ее. Когда состав немного остынет, смочите в нем 2 кусочка марли и расположите на лице в области пазух. Держите их в таком положении 60 минут. Противопоказаний к использованию средства нет.- Возьмите столовую ложку предварительно измельченного мыла без добавок и ароматизаторов, столько же растительного масла, молока и меда. Смешайте все составляющие и держите смесь на водяной бане до такого состояния, пока мыло не растает. В горячий состав добавьте столовую ложку спирта. Полученную мазь нужно перелить в другую емкость и подождать, пока она остынет. Возьмите 2 кусочка ваты, обмакните в составе и введите в носовые ходы на четверть часа. Повторять процедуру нужно ежедневно в течение 2 недель. Лекарство нужно хранить в закрытой посуде в холодильнике.
Важно! Иногда использование нетрадиционной медицины может вызывать головные боли.
Тогда закапайте в обе ноздри сок цикламена. В скором времени вы начнете чихать, даст о себе знать обильный насморк с гнойными выделениями. В некоторых случаях может повышаться температура тела. Процедуру нужно повторить через несколько дней.
Народные средства – не панацея. Не стоит ими увлекаться, пренебрегая посещением больницы. Гайморит не является простым и сравнительно безопасным отклонением, поэтому при его диагностике традиционное лечение является обязательной процедурой.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать - поставьте оценку
 Загрузка...
Загрузка... opnevmonii.ru
Воспаление гайморовых пазух: причины, симптомы, лечение
Гайморитом называется воспалительный процесс в гайморовых пазухах, причиной которого чаще всего становятся различные инфекционные заболевания. Острый или хронический процесс происходит в верхнечелюстной пазухе. Воспаление гайморовых пазух или придаточных пазух носа является, по сути, одним из видов синусита. Микробы, которые проникают через носоглотку или кровь, становятся причиной скопления гноя и слизи в околоносовых пазухах, а также вызывают отечность и другие симптомы.
Полости, которые находятся в стенках черепа, небольшие по размеру и содержат воздух, а их предназначение – защита от атаки болезнетворных бактерий. Второе название придаточных пазух – синусы, а воспалительный процесс в них, соответственно, назвали синуситом. Гайморовы пазухи немного крупнее остальных и их воспаление называется гайморитом, а располагаются они с двух сторон носа ниже глаз. Инфекционный процесс проходит в одной или сразу в двух пазухах.

Причины болезни
Множество факторов влияет на развитие гайморита. Одной из основных причин болезни становится присутствие бактерий в носоглотке, кроме того, процесс провоцирует хронический насморк, простуда, грипп и различные инфекционные заболевания. Ослабленный организм не в силах отразить атаку бактерий или вирусов, потому происходит воспаление в пазухах. Острый процесс легко переходит в хроническую форму, которую гораздо тяжелее лечить.
Основные причины развития воспаления в гайморовых пазухах следующие:
- искривление носовой перегородки;
- различные инфекционные процессы;
- увеличение носовых раковин или гипертрофический ринит;
- аллергические реакции организма;
- травмы носа;
- слабый иммунитет;
- простуда и грипп.
К гаймориту приводят также злокачественные образования, полипы, факторы внешней среды. Хронические заболевания снижают защитные силы иммунной системы, а врожденные изменения анатомического строения носовой полости влияют на возникновение болезни. Даже обычный кариес без лечения может привести к воспалительному процессу в верхнечелюстной пазухе. Заболевания ЛОР-органов чаще всего провоцируют воспаления в пазухах носа. Нередко вирусная инфекция осложняется бактериальным процессом и продолжает причинять вред здоровью.
Симптомы гайморита
Заболевание гайморовой пазухи часто путают с обычным насморком, аллергией и простудой из-за похожих симптомов. По этим причинам лечение начинается с опозданием, а патологический процесс в таких случаях нередко становится хроническим.
Главным признаком и отличием гайморита от других болезней является выделение вместе со слизью зеленых или желтых гнойных масс.
При аллергии, к примеру, они водянистые без цвета. Основными симптомами острого гайморита считаются такие:
- нарастающая боль с одной или с обеих сторон носа;
- высокая температура;
- усталость, упадок сил;
- тяжесть в области лба и с обеих сторон головы;
- насморк, который не проходит более трех недель;
- выделения из носа желтого и зеленого цвета.
Симптомы острой формы
У гайморитов в острой стадии есть отличительная черта: больные чувствуют головную боль, отдающую в область зубов или в одну сторону головы. Боль связана со скоплением гноя в пазухах и повышением давления там.

Заложенность носа приводит к гнусавому голосу, снижению обоняния, а щеки и веки могут отекать. Из носа отделяется слизь и гной, а если причиной болезни становится синегнойная палочка, то появляется неприятный характерный запах. У человека наблюдается светобоязнь, головная боль, усиливающаяся по вечерам, повышенное слезотечение.
Признаки хронического процесса
К сожалению, первые симптомы воспаления гайморовых пазух многие люди игнорируют. Если болезнь не вылечить, она обязательно вернется снова при первой простуде и насморке. Опасность заболевания в том, что хроническая форма имеет более стертые проявления и тяжелее поддается лечению. Постоянный насморк должен стать поводом для срочного визита к доктору.
При хроническом течении гайморита присутствуют боли в области верхнечелюстных пазух, которые уменьшаются в лежачем положении.
Методы диагностики
Из-за того, что воспаление верхнечелюстной пазухи на начальной стадии напоминает другие инфекционные заболевания, часто больные пропускают момент, когда можно быстро избавиться от недуга. Существуют следующие доступные методы диагностики:
- риноскопия;
- рентген;
- мазок из носа;
- пункция.
Самым действенным способом диагностики является пункция пазухи. Специальным инструментом доктор прокалывает ее стенку, а затем в полость вводится игла для отсасывания содержимого. Материал для анализа отправляют в лабораторию. Пункцию назначают, если другие методы не помогли установить диагноз, ведь процедура опасна осложнениями при неправильном выполнении. Диагностику и дальнейшие процедуры выполняет отоларинголог.

Кроме врачебного осмотра, взятия мазка и обнаружения таких характерных симптомов, как заложенность носа, головная боль и гнойно-слизистые выделения из носа, назначаются дополнительные методы обследования. На рентгене удобнее всего рассмотреть гайморовы пазухи.
Дополнительно доктор во время осмотра прощупывает и простукивает область околоносовых пазух при подозрении на гайморит, чтобы определить ощущения пациента. Если у человека сильно болит область пазух, назначают рентген или компьютерную томографию. Практически во всех случаях эти два метода помогут поставить точный диагноз и определить стадию воспалительного процесса. Кроме того, можно ясно увидеть, в какой из пазух развивается патология.
Как лечить болезнь
Симптомы заболевания указывают схему правильного лечения гайморита. Как правильно лечить болезнь, доктор способен определить только после тщательной диагностики. Методы терапии отличаются в случае острого и хронического воспаления околоносовых пазух.
Промывание лечебным раствором
Для качественного удаления слизистых и гнойных скоплений в пазухах выбирают метод промывания носа специальной жидкостью. Процедура помогает убрать микробы, пыль и другие скопления, при этом не травмируя слизистых оболочек и не причиняя вреда здоровью. Если содержимое пазух во время гайморита не может выйти наружу, человеку не удастся выздороветь, потому нужно обязательно применять капли или спрей для снятия отека в носу.
Метод эффективен на начальных стадиях недуга, когда еще можно обойтись без прокола. При промывании используют метод перемещения жидкости. Закапывают лечебный раствор сначала в одну ноздрю, а через 5 минут в другую. В это время больной должен лежать в горизонтальном положении на боку. После закапывания следует хорошо прочистить нос от слизи или гноя.

Хирургический метод лечения
Пункция или прокол считается хирургическим вмешательством и помогает откачать содержимое гайморовых пазух. Кроме того, с помощью этой процедуры вводят лекарственное средство, помогающее остановить воспалительный процесс. Сразу после прокола пациенты ощущают значительное облегчение. Такой радикальный способ применяют в случае тяжелого течения заболевания, когда другие методы лечения не приносят результата.
Для того чтобы убрать весь гной из верхнечелюстных пазух, необходимо провести не одну пункцию.
Недостатком метода является его болезненность, но если другие способы не эффективны, прокол поможет быстро доставить необходимые лекарственные вещества и вывести гной. Чтобы избежать повторной неприятной пункции, вставляют специальный катетер, через который можно доставлять лекарство, а после курса процедур его удаляют. Поврежденная пазуха после такого хирургического лечения полностью восстанавливается через некоторое время.
Лечение с помощью медикаментов
Лучшие результаты в лечении гайморита приносят антибиотики с широким спектром действия. Лекарственные средства назначают в зависимости от стадии заболевания и результатов анализов. Если у человека есть чувствительность к препаратам пенициллинового ряда, назначают макролиды, среди которых азитромицин, сумамед и другие. Сегодня есть специальные препараты, которые направлены на лечение только гайморита.
На острой стадии чаще всего назначают препараты для внутреннего применения или введения в виде инъекций. В зависимости от стадии болезни вводят антибиотики в полость пазухи. При остром течении назначаются жаропонижающие средства, в случае аллергического гайморита вводят антигистаминные препараты.
Народные средства
Лечение народными средствами включает использование травяных отваров, настоев, мазей. Оно целесообразно на начальном этапе, когда воспаление верхнечелюстной пазухи не перешло в хроническую форму. Использовать народные рецепты можно только после консультации с врачом.
Гайморит – сложное и опасное для здоровья заболевание, которое нуждается в срочном обследовании и лечении. Любой, даже незначительный насморк требует соответствующей терапии, которую верно назначит только специалист. Своевременный визит к отоларингологу и лечение помогут предупредить воспаление околоносовых пазух, хроническое течение болезни и возможные тяжелые осложнения.
provospalenie.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа











