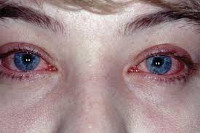
Желтуха новорожденных: причины, лечение и последствия. Желчегонные при физиологической желтухе
Желчегонные при физиологической желтухе - Лечение печени
Как распознать механическую желтуху
Механической желтухой называют патологию печени, в результате которой нарушается отток жёлчи, повышается билирубин, меняется патофизиология печени. Механическая желтуха что это за заболевание такое? Внепечёночный холестаз внешне выражается пожелтением кожных покровов, но заразная ли механическая желтуха и чем опасна для человека?
О механической желтухе
Что такое механическая желтуха или механический гепатит? Она имеется в международном классификаторе заболеваний МКБ 10. В случае необходимости все сведения об этом отклонении можно найти в нем, требуемый для поиска в классификаторе код по МКБ – К83.1.
Различают следующие виды болезни:
- компрессионную;
- застойную;
- подпечёночную;
- обтурационную.
Желтуха механическая давно известна. Сведения о ней содержат медицинские монографии, книги и статьи. Так в одной из них в 2012 г. Э.И. Гальперин предложил классифицировать не только виды желтухи, но также степень ее тяжести. Разделение желчной гипертензии помогает подобрать правильное лечение в послеоперационном периоде.
Как проявляется заболевание
Определить, что причиной недомоганий стала именно механическая желтуха у взрослых помогают следующие критерии:
- появляется нарастающая болезненность в эпигастральной области и у правого подреберья;
- цвет кожи и склер желтеет, со временем оттенок становится землистым;
- кожа чешется;
- нарушается стул и появляется понос, моча темнеет;
- появляется тошнота, иногда рвота;
- отсутствует аппетит;
- снижается вес;
- фиксируется повышение температуры тела;
- веки покрываются жировиками;
- отмечается изменение размеров печени.
Холедохолитиаз сопровождают болезненные спазмы, способные отдавать в грудную клетку. Такие же ощущения появляются в правой подмышке и лопатке.
Когда начинает проявлять обтурационная желтуха свои симптомы?
После того как печёночная колика ослабевает, через 1-2 дня становятся видны внешние изменения. При пальпации правого бока у человека возникают болевые ощущения. Если врач нажмет с правой стороны под ребро, пациент непроизвольно задержит дыхание. Иногда клинические проявления сопровождают чувство тошноты и рвотные позывы.
Желтуха при раке головки поджелудочной железы, желчного пузыря, БДС или если история болезни содержит опухоль Клацкина, болеть будет под ложечкой. При онкологии головки поджелудочной железы, желчегонных протоков, когда выявлена опухоль Клацкина, прощупать селезенку удается редко. Перед желтушностью снижается аппетит, и кожа начинает зудеть.
Если печень при механической желтухе увеличилась, значит, нарушилась ее патофизиология, а закупорка холедоха произошла уже давно. Изменение размеров печени происходит из-за избыточного количества застоявшейся желчи.
При желтухе механической кожные покровы раздражаются и начинают зудеть еще до изменения оттенка кожи. Зуд очень сильный и изматывающий, избавиться от него антигистаминными препаратами или мазями невозможно. Это приводит к образованию расчесов и небольших гематом.
Если механический гепатит сопровождается повышением температуры тела, это свидетельствует об инфицировании желчного протока, реже говорит о том, что распадается существующая опухоль.
Факторы развития заболевания
Самая частая причина механической желтухи — желчекаменная болезнь. У второй по численности группы пациентов механическая желтуха скрывает причины своего развития в появлении опухолевых новообразований.
Классификация влияющих факторов:
- Генетические отклонения.
- ЖКБ, нарушающая билиарную и пищеварительную системы различными образованиями(конкрементами; стенозом БДС; дивертикулом; наличием рубцов в путях; кистами; хроническим индуративным панкреатитом; склерозирующим холангитом).
- Фиброзы в желчевыводящих протоках. Стритуры обычно являются следствием хирургических манипуляций, когда пути травмируются либо во время самой операции, либо в момент наложения шва.
- Раковые опухоли билиарной системы и близких с ней органов (особенно рак головки поджелудочной железы, печени, желудка, опухоль Клацкина).
- Присутствие паразитирующих организмов.
Злокачественные образования головки поджелудочной железы, желудка, опухоль Клацкина и развитие желчнокаменной болезни чаще всего становятся причинами происхождения механической желтухи. Отклонения развития, которые способны передаваться по наследству и появление в органах паразитов реже бывают причиной механической желтухи становятся. А пациентов, у которых это заболевание вызвано язвенными поражениями двенадцатиперстной кишки или острым аппендицитом, можно встретить еще реже.
Количество поступаемой желчи к двенадцатиперстной кишке резко снижается из-за перемещения из желчного пузыря конкрементов. Миграция образований происходит во время печёночных колик.
Холестаз при ЖКБ возникает у каждого пятого. При этом желтушные признаки более чем в половине случаев имеют временный характер. Изменение цвета кожных покровов становится не столь выражено после того, как камни достигают кишечника.
Механическая желтуха у младенцев
Обтурационная желтуха у новорождённых развивается из-за нарушения оттока желчи, нарушается патофизиология печени, поднимается билирубин. Заразна или нет эта форма желтухи у детей? Её не нужно путать с патологической желтушкой у новорождённых, но данное заболевание тоже не грозит другим детям. Заразиться ей невозможно, но синдром механической желтухи сам собой не пройдет. А билирубин в крови будет только расти.
Для механической желтухи у младенцев характерно:
- желтушность кожных покровов;
- кал становится белым;
- малыш постоянно капризничает;
- кожа сохнет и начинает чесаться;
- темнеет моча;
- печень не увеличивается;
- пальпация селезенки выявляет ее увеличение;
- билирубин в крови резко прибавляется;
- УЗИ обнаруживает непроходимость желчевыводящих путей или порок, являющийся наследственным.
Одной из первых мер, применяемых по отношению к новорождённым, в лечении желтухи является фототерапия или светолечение.
При светотерапии новорождённый находится под «лампой» постоянно. Чтобы фототерапия была более эффективной, ребенка достают из люльки только на время кормления. Во время процедуры оставлять ребенка одного нельзя, так как фототерапия способна вызывать перегрев и ожоги.
Для лечения младенцу может быть назначен Фенобарбитал. Когда Фенобарбитал быстро снимает желтушность, это свидетельствует о развитии синдрома Жильбера, который передаётся по наследству. Если наблюдается сильное пожелтение с первых дней жизни, при синдроме Криглера–Найяра I типа, который также передается генетически, Фенобарбитал, наоборот, не даст никакого эффекта. Зато при II типе той же болезни Фенобарбитал будет действовать совершенно иначе. Лечение механической желтухи у маленьких пациентов происходит также посредством хирургической операции при необходимости.
Выявление заболевания
Холедохолитиаз у взрослых без труда выявляется на поздних сроках, когда органы уже существенно видоизменились и это легко определяется пальпацией. Диагностика механической желтухи на начальных стадиях бывает затруднительна, так как клиника заболевания похожа на многие другие болезни. Поэтому для определения механической желтухи проводится дифференциальная диагностика.
Лабораторные способы обследования в данном случае малоинформативны. При биохимическом анализе крови выявятся повышение показателей холестерина, высокий билирубин и другие составляющие, которые могут указывать не только на механическую желтуху, но также на гепатит или внутрипечёночный холедохолитиаз. Дополнительно для исследования может браться микропрепарат. Дифдиагностика включает более точные диагностические меры – аппаратные и помогает отличить виды желтух, например механическую желтуху от паренхиматозной.
- УЗИ.
- Релаксационная дуоденография.
- РХПГ.
- Чрескожная чреспеченочная холангиография.
- Радиоизотопное сканирование печени.
- Лапароскопия. Показания к этой процедуре становятся основательными, когда другие способы оказываются малорезультативными. При обследовании, для изучения обычно берется микропрепарат печени.
Только детальное обследование разрешит поставить диагноз пациенту «механическая желтуха».
Методы лечения
Общие принципы ведения больных с механической желтухой заключаются в:
- выясняется этиология заболевания;
- определение стадии болезни;
- подбор консервативного и хирургического лечения;
- послеоперационное восстановление.
Из препаратов назначают внутривенные инъекции, стимулирующие внутрипеченочное кровообращение. Снять пожелтение кожи во многих случаях помогает Фенобарбитал, а применение антибиотиков способствует очищению крови. Также может быть назначен микропрепарат, механизм действия которого направлен на подготовку органов к операции.
Консервативное лечение медикаментами должно сопровождаться строгим соблюдением диеты. Можно есть только приготовленные на пару или отварные продукты.
Чтобы лечить механическую желтуху, необходимо установить патогенез заболевания, и только после этого подбирать методы хирургического вмешательства.
- Дренаж желчевыводящих путей. Дренирование желчных протоков регулирует миграцию желчи и помогает выведению ее избытков. Показания к такой операции обычно у людей с онкологией. Дренаж устанавливается посредством пункции и требует бережного отношения, при резких движениях он может смещаться или выпадать. При наличии нескольких труднопроходимых мест вводится не один дренаж, а несколько. (Наружный дренаж. Желчь в этом случае выводится только наружу. Наружно-внутренний дренаж. Помимо наружного выведения желчи, отток происходит естественным путем).
- Применение эндоскопической холицестоктомии. При операции желчный пузырь удаляется полностью. Такая мера обычно применяется при холецистите.
- Билиарная хирургия еще применяет эндоскопическую папиллосфинктеротомию для удаления конкрементов из желчного пузыря.
- Проведение холедохолитотомии (удаление конкрементов из холедоха) происходит одновременно с удалением желчного пузыря.
- При частичной гепатэктомии хирургическим путем удаляются пораженные участки печени.
Осложнения и прогнозы
Механический гепатит может проявиться следующими заболеваниями:
- билиарным циррозом печени;
- печеночной энцефалопатией;
- холемическими кровотечениями;
- острой печеночно-почечной недостаточностью.
Болезнь грозит патологическими изменениями печени. Механизмы, протекающие в организме, ведут к развитию диспротеиноза. При подобных дистрофиях нарушаются белковые составляющие крови, их физико-химический состав меняется, пагубно влияя на ткани органов. Для лабораторных исследований берется микропрепарат и проводится его биохимия. Этот микропрепарат отчетливо показывает все произошедшие изменения. Последствия возникновения диспротеиноза серьезны и приводят к летальному исходу.
Давать прогноз при данном заболевании крайне затруднительно. Болезнь иногда длиться дни или затягивается на месяцы. Главное, чтобы терапия была своевременной, при ее отсутствии, дать утешительный прогноз будет невозможно. Такие пациенты умирают.
Видео
Желтуха. Симптомы, признаки и методы лечения.
Норма билирубина в организме у новорожденного
Любая мама очень переживает за здоровье своего ребенка. И почти каждая пугается, когда в роддоме врач сообщает, что у новорожденного желтушка. Не стоит сразу впадать в панику. Чаще всего это состояние не представляет никакой опасности. Следует узнать количество билирубина в крови малыша, что может установить доктор специальным аппаратам. В соответствии с этим показателем врач определит, является ли это нормой либо требуется лечение ребенка.
- Чем опасно накопление билирубина в теле малыша?
- Норма билирубина в организме новорожденного
- Как проходит лечение?
Чем опасно накопление билирубина в теле малыша?
Билирубин образуется из продуктов распада эритроцитов. Это пигмент желтого цвета. Человеческий организм стремится вытолкнуть новое вещество. Печень ребенка еще не может справиться с такой большой нагрузкой, поэтому некоторое количество билирубина продолжает оставаться внутри организма.
Медики подразделяют это вещество на два вида: прямой и непрямой. Прямой билирубин менее опасен, он с легкостью покидает человеческий организм и чаще всего выводится с мочой. А вот повышенный уровень непрямого билирубина может нанести вред тканям мозга, если его количество превысит норму. В связи с этим у ребенка может быть задержка психического развития, он может отставать от сверстников умственно, возникают нарушения слуха и зрения.
Непрямой билирубин является нерастворимым пигментом, поэтому его выведение из человеческого тела представляется невозможным. Для того, того, чтобы он покинул организм, его следует трансформировать в прямой билирубин.
Повышенный уровень пигмента в организме оказывает отрицательное влияние на нервную систему новорожденного. Признаки, при проявлении которых необходимо быстро начинать выводить билирубин из организма:
- Ребенок спит чаще положенной нормы, вялый.
- Плохо сосет грудь или, вообще, сосательный рефлекс отсутствует.
- Руки и ноги новорожденного беспокойно дергаются.
- Судороги.
- При проведении пальпации обнаруживаются увеличенные печень и селезенка.
- Артериальное давление повышенное.
Норма билирубина в организме новорожденного
В таблице приведены предельные значения норм билирубина у новорожденного в первые его дни жизни.
| Возраст (дни) | Максимальное значение ( мкмоль/л) |
| 0-1 | 34 |
| 1-2 | 149 |
| 3-5 | 205 |
| 5-7 | 256 |
| 14-21 | 20 |
После рождения ребенка у него берут на анализ кровь из пуповины для того, чтобы определить нормы билирубина. Обычно к концу первого месяца удается избавиться от этой проблемы. В этот период количество пигментного вещества в организме не должно превышать 20,5 мкмоль/л.
Существует 2 вида желтушки у новорожденных.
1. Физиологическая — проявляется в первые дни после появления малыша на свет и проходит спустя пару недель. Она не представляет особой опасности.
Причины возникновения:
- Преждевременные роды.
- Гипоксия.
- Асфиксия новорожденного.
- Разнообразные болезни матери во время вынашивания ребенка, в том числе сахарный диабет.
- Большое количество эстрогенов в материнском молоке.
2. Патологическая. Представляет большую опасность для здоровья ребенка.
Причины проявления:
- Разные группы крови у ребенка и его мамы и резус-конфликт.
- Проникновение инфекции в печень ребенка.
- Генетические заболевания, повлекшие разрушение эритроцитов.
- Недоношенность.
- Небольшие кровоизлияния у ребенка.
- Непроходимость кишечника.
- Лекарства, которые принимала мама во время последнего месяца беременности и используемые докторами при родах.
- Гормональные нарушения.
Как проходит лечение?
Для того чтобы избавиться от желтушки, необходимо понижать уровень билирубина в организме.
Раньше для выведения желтого пигмента использовали глюкозу, препараты желчегонного действия, аскорбиновую кислоту, ферменты. Все эти лекарства помогают как можно быстрее расщеплять билирубин и облегчают его выход наружу.
В настоящее время в больницах рекомендовано производить лечение с помощью специальной лампы, под которую помещают малыша. Этот метод называется фитотерапия. В процессе облучения билирубин трансформируется в люмирубин. Это новое вещество абсолютно безвредно для организма новорожденного. Люмирубин выводится с калом или мочой. В процессе такого лечения малыш может страдать сонливостью, у него наблюдается жидкий стул, шелушится кожа. По окончании проведения процедур (приблизительно 96 часов) все эти неприятности бесследно исчезают. За сутки люмирубин полностью выводится из организма.
При очень высоком уровне билирубина и при неэффективности вышеизложенного метода лечения проводят переливание крови. Но это случается в редких случаях.
После проведения лечения и выведения вредного пигмента, малыш считается здоровым. Но все-таки некоторое время рекомендуют наблюдаться у невролога, так как желтушка могла оказать отрицательное влияние на нервную систему и умственные способности.
В основном лечение проводят при патологической желтухе. Если заболевание физиологическое, то оно требует лишь наблюдения педиатра.
При физиологической желтушке лучший способ выведения билирубина из организма ребенка – естественное вскармливание. Грудное молоко, перевариваясь в желудке, оказывает слабительное действие и ненужный пигмент вместе с жидким калом выходит наружу.
Молодой маме не стоит паниковать, если она обнаружила у своего малыша такую проблему, как желтушку. В настоящее время врачи с легкостью справляются с этой проблемой. Тем более что ее проявление обнаруживается еще в роддоме и новорожденному сразу оказывается необходимое лечение.
lechenie-pechen.ru
Физиологическая желтуха новорожденных | Материнство
Желтуха новорождённых - появление желтушного окрашивания кожи и слизистых оболочек у детей в первые дни их жизни вследствие нарушения билирубинового обмена. У здоровых детей физиологическая желтуха новорождённых возникает в связи с незрелостью ферментных систем печени. Встречаются также генетически обусловленные (наследственные) энзимопатии - транзиторная семейная гипербилирубинемия и др. Желтуха новорождённых может возникать и в связи с усиленным распадом эритроцитов: врождённая (наследственная) гемолитическая желтуха новорождённых, возникающая вследствие изменения эритроцитов (микросфероцитоз), легче подвергающихся разрушению (болезнь Минковского - Шоффара, по имени физиолога О. Минковского и французского врача А. Шоффара, описавших в 1900 эту патологию), желтухи при массивном кровоизлиянии во время родов (кефалогематома, ретроперитонеальная гематома и т. п.), при острых и хронических инфекциях бактериального и вирусного происхождения, при врождённой недостаточности фермента глюкозо-6-фосфатдегидрогеназы, участвующего в обмене билирубина. К этой группе принадлежит и гемолитическая болезнь новорождённых, возникающая при несовместимости крови матери и плода. Желтуха новорождённых может быть обусловлена механической задержкой жёлчи (врождённая атрезия желчевыводящих путей, опухоли печени и поджелудочной железы и т. п.) или поражением паренхимы печени (гепатит, цитомегалия, сепсис, сифилис, токсоплазмоз и т. п.). Лечение проводится в зависимости от причины, вызвавшей желтуху. Физиологическая желтуха новорождённых лечения не требует.
Иногда желтушность кожи называют иктеричностью (от ikterоs - желтуха). Нередко родители слышат от лечащего врача, что у ребенка кожа и склеры глаз “иктеричны”, это значит, что они имеют желтушную окраску. Развитие желтухи связано с повышенным содержанием в крови особого вещества из группы желчных пигментов, которое называется билирубин (от bilis – желчь и rubin - красный). Этот красный желчный пигмент является главным пигментом желчи и продуктом обмена гемоглобина, именно он придает желчи характерный золотисто-желтый цвет. После отщепления молекулы железа от молекулы гемоглобина отщепляется и глобин (белковая часть вещества). Под влиянием окислителей происходит ряд биохимических реакций, в результате которых остается билирубин, который не содержит в своей молекуле белок. Такой билирубин называют непрямым, или свободным. Эта фракция билирубина попадает в плазму крови, “прикрепляется” к белку альбумину и в таком виде циркулирует в крови. Непрямой билирубин не растворяется в воде, токсичен и не проходит через почечный фильтр и почками не выделяется. В печеночной клетке к молекуле непрямого билирубина присоединяются две молекулы вещества, которое называется глюкуроновой кислотой, и образуется другая фракция билирубина – прямой билирубин, или связанный. Он не токсичен, растворяется в воде, проходит через почечный барьер и выделяется с мочой. Именно прямой билирубин хорошо проникает в ткани и обуславливает желтушное окрашивание кожи, склер, слизистых оболочек.
Желтуха физиологическая (желтуха новорожденных) - транзиторная (временная) конъюгационная желтуха, возникающая у большинства здоровых новорожденных в первые дни жизни, вследствие того, что эритроциты плода содержат особый вид гемоглобина (гемоглобин F - фетальный) и эти эритроциты после рождения разрушаются. Кроме этого, у новорожденных имеется и дефицит специального белка, который обеспечивает перенос билирубина через мембраны печеночных клеток. Способствует избыточному накоплению билирубина запаздывание созревания ферментативных систем печени, участвующих в превращении непрямого билирубина в прямой. Еще один фактор, влияющий на скорость выведения билирубина из организма – это низкая выделительная способность печени у новорожденных детей. Проявляется физиологическая желтуха новорожденных окрашиванием кожи в желтый цвет на 3-4-й день после рождения. Печень и селезенка не увеличиваются, признаков усиленного распада (гемолиза) эритроцитов и анемии нет. По мере улучшения работы системы выделения билирубина и исчезновения избыточных кровяных клеток из русла крови, желтуха исчезает (обычно через 1-2 недели) и не причиняет никакого вреда ребенку. При выраженной желтухе иногда используют внутривенное вливание растворов глюкозы, аскорбиновую кислоту, фенобарбитал, желчегонные средства для ускорения выведения билирубина.
Желтуха у недоношенных детей встречается чаще, чем у доношенных, она более выражена и держится более длительно – до 3-4 недель. Уровень прямого билирубина при этой форме желтухи достигает максимума на 5-6-й день жизни ребенка. В случае интенсивной желтухи дополнительно используют медикаментозные средства и фототерапию (терапию светом от специальной лампы). Под влиянием света происходит структурная изомеризация билирубина и образуется так называемый “люмирубин”, который имеет другой путь выведения, быстро проникает в желчь и мочу. Выраженность повышения уровня билирубина в крови у недоношенных не зависит от массы тела при рождении, а находится в прямой зависимости от степени зрелости плода и наличия заболеваний матери в период беременности.
Гемолитическая болезнь новорождённых, эритробластоз плода (эритробласты — молодые формы эритроцитов), заболевание, проявляющееся с момента рождения или с первых часов жизни ребёнка, чаще всего при несовместимости крови матери и плода по резус-фактору. Проявляется гемолитическая болезнь новорождённых в отёчной форме (наиболее тяжёлая), в желтушной форме и в форме врожденной анемии. Наиболее часто встречается желтушная форма. Желтуха, заканчивающаяся нередко смертельным исходом, известна давно, однако причина гемолитическая болезнь новорождённых была установлена только в 1931—1940, когда австрийский врач К. Ландштейнер и американский врач А. Винер обнаружили у 85% людей в эритроцитах особое вещество, имеющееся также у всех обезьян породы резус и названное поэтому резус-фактором.
Если у женщины, в крови которой не содержится резус-фактора (резус-отрицательной), наступает беременность от резус-положительного супруга и плод унаследует резус-положительную кровь отца, то в крови матери постепенно нарастает содержание резус-антител. Проникая через плаценту в кровь плода, эти антитела разрушают эритроциты плода, а затем и эритроциты новорождённого. Гемолитическая болезнь новорождённых может развиться и при групповой несовместимости крови супругов, когда ребёнок наследует группу крови отца; обычно в этих случаях у матери группа I (0), а у ребёнка II (A) или III (B). При несовместимости крови матери и ребёнка по резус-фактору гемолитическая болезнь новорождённых обычно наблюдается у детей, родившихся от 2—3-й и последующих беременностей, т.к. содержание резус-антител в организме матери нарастает медленно. Однако заболевание может развиться и у ребёнка, родившегося от первой беременности, если матери во время беременности переливали кровь или вводили кровь внутримышечно без учёта резус-фактора. Гемолитическая болезнь новорождённых развивается в среднем у 2—5 новорождённых из 1000. Появлению тяжёлой формы гемолитической болезни новорождённых способствуют и предшествующие аборты. Аборт, произведённый при первой беременности, уже ведёт к образованию антител и увеличивает возможность заболевания гемолитической болезнью новорождённых. Желтушная форма гемолитической болезни новорождённых характеризуется ранним появлением желтухи (в первые часы или первые сутки после рождения) с интенсивным нарастанием окрашивания в последующие дни (т. н. физиологическая желтуха новорождённых, наблюдаемая у здоровых детей, появляется обычно на 3—4-й день после рождения). Желтуха обусловлена выходом в плазму крови билирубина, образующегося при разрушении эритроцитов ребёнка. В последующие дни состояние ребёнка обычно ухудшается, нарастает анемия, ребёнок становится вялым, плохо сосет, нередко могут появляться судороги в связи с поражением нервной системы. Дети, перенёсшие гемолитическая болезнь новорождённых в форме тяжёлой желтухи, при недостаточном лечении иногда отстают в развитии. При отёчной форме (общий врождённый отёк плода) плод чаще родится преждевременно, мёртвым или же погибает в первые часы жизни. Заболевание проявляется отёком кожи, подкожной клетчатки, накоплением жидкости в грудной и брюшной полостях, увеличением печени и селезёнки, выраженным малокровием. Наиболее лёгкая форма гемолитической болезни новорождённых — врождённая анемия новорождённых проявляется бледностью кожных покровов в сочетании с низким количеством гемоглобина и эритроцитов, обычно протекает благоприятно и при своевременном лечении кончается выздоровлением.
Лечение. Для быстрейшего удаления из организма новорождённого токсических продуктов, образовавшихся при разрушении эритроцитов, а вместе с тем и резус-антител применяют в первые сутки после рождения обменное переливание крови (замена 70—80% крови ребёнка кровью резус-отрицательного донора), которое иногда повторяют. Назначают препараты, улучшающие функцию печени. Обычно в течение первых 2 недель детей с гемолитической болезнью новорождённых кормят сцеженным молоком другой женщины, т.к. именно в это время молоко матери содержит вредные для ребёнка резус-антитела. По исчезновении антител переходят на кормление ребёнка молоком матери. Дети, страдающие гемолитической болезнью новорождённых, нуждаются во внимательном уходе, правильном вскармливании.
Профилактика. Всем беременным делают исследование крови для выявления резус-отрицательных женщин, которые должны быть на учёте в женской консультации. Резус-отрицательным беременным один раз в месяц, а при необходимости и чаще, проводят определение в крови резус-антител. Важно сохранить беременность. При наличии антител в крови женщинам рекомендуют более длительные перерывы между беременностями, т.к. с каждой последующей беременностью в крови нарастает титр антител. Каждый ребёнок, родившийся от матери с резус-отрицательной кровью, подлежит тщательному наблюдению и обязательному обследованию в первые часы жизни на содержание в крови билирубина, резус-фактора, групповую принадлежность крови.
По материалам сайта Likar.info и Большой Советской Энциклопедии.
Дата публикации 07.11.2006 Автор статьи: Материнство.ру
materinstvo.ru
причины, лечение, фототерапия, последствия физиологической желтухи

Почти у 70% новорожденных на первой неделе жизни врачи родильных домов диагностируют желтуху. Но в 90% случаев она является физиологической и лишь в 10% – патологической. Попробуем разобраться, что такое желтуха, почему она появляется у только что увидевшего свет малыша, как врачи диагностируют и лечат желтуху новорожденных (неонатальную желтуху).
Оглавление: Желтуха: общая информация Классификация неонатальных желтух Причины патологических желтух у новорожденных Принципы диагностики желтух у новорожденных Желтуха новорожденных: последствия Методы лечения желтух у новорожденныхЖЕЛТУХА: ОБЩАЯ ИНФОРМАЦИЯ
 Желтуха – это не болезнь, это синдром (комплекс симптомов), который проявляется окрашиванием в желтый цвет слизистых оболочек, кожных покровов и склер. Существует множество заболеваний (врожденных и приобретенных), в клинической картине которых имеет место желтушность кожи и слизистых.
Желтуха – это не болезнь, это синдром (комплекс симптомов), который проявляется окрашиванием в желтый цвет слизистых оболочек, кожных покровов и склер. Существует множество заболеваний (врожденных и приобретенных), в клинической картине которых имеет место желтушность кожи и слизистых.
Появляется она вследствие накопления желчного пигмента билирубина в крови (гипербилирубинемия), а затем и в тканях. Чем выше его уровень, тем интенсивней желтушное окрашивание. При этом зеленоватые и оливково-желтые оттенки слизистых и кожи говорят об увеличении концентрации прямого билирубина, а все оттенки от светло-лимонного до насыщенного шафранового – о возрастании количества непрямого билирубина.
Рекомендуем прочитать: Причины повышения билирубина в кровиПоявляется желтуха постепенно: первыми прокрашиваются склеры и твердое небо (его слизистая оболочка), затем желтеет кожа, начиная с головы и заканчивая конечными фалангами пальцев на ногах и руках. Считается, что у доношенных новорожденных заметить желтушность кожи можно, если уровень билирубина в крови составляет 85 мкмоль/л и более, а у недоношенных ребенка – 120 мкмоль/л и более, так как подкожно-жировой слой у них менее выражен. В таблице указаны нормы билирубина у новорожденных, в том числе и у недоношенных.

КЛАССИФИКАЦИЯ НЕОНАТАЛЬНЫХ ЖЕЛТУХ
- Все желтухи периода новорожденности делятся на две группы:
- физиологическая желтуха новорожденных. Она составляет примерно 9/10 от общего числа диагностированных у младенцев желтух.
Физиологическая желтуха – это временное состояние, обусловленное незрелостью и функциональным несовершенством ферментных систем печени новорожденного. У плода часть образующегося билирубина, проникая через плаценту в материнский кровоток, выводится печенью матери. У родившегося малыша такой возможности нет. А своя печень у него не может сразу справиться с возросшей нагрузкой, поэтому билирубин начинает накапливаться в крови.
Физиологическая желтуха появляется с 3 по 5 день жизни и сохраняется не дольше 10 дней у доношенных малышей и не дольше двух недель у недоношенных. Общее состояние ребенка не нарушается. Количество непрямого билирубина при физиологической желтухе не превышает 200–222 мкмоль/л.
- патологические желтухи. Они составляют 1/10 от общего количества неонатальных желтух. Патологическая желтуха, независимо от механизма ее возникновения, всегда является симптомом заболевания.

- По результатам лабораторных исследований:
- желтухи с гипербилирубинемией за счет прямого билирубина;
- желтухи с гипербилирубинемией за счет непрямого билирубина.
- По происхождению:
- врожденные;
- приобретенные.
- По механизму повышения содержания в крови билирубина. Эту классификацию рассмотрим подробно, так как патологические желтухи, хоть и составляют лишь малую часть всех желтух у новорожденных, в большинстве своем являются признаком серьезного наследственного или приобретенного заболевания.
ПРИЧИНЫ ПАТОЛОГИЧЕСКИХ ЖЕЛТУХ
Рекомендуем прочитать: Гемолитическая болезнь новорожденных (ГБН)Вспомним, что гипербилирубинемия – это увеличение по сравнению с нормой содержания в крови желчного пигмента билирубина. Метаболизм его в организме человека – это сложнейший процесс, состоящий из нескольких этапов (продукция билирубина, ряд биохимических превращений его и выведение из организма). Любой даже малейший сбой в работе этого биологического механизма приводит к повышению концентрации билирубина в сыворотке крови и к появлению желтухи. Далее мы разберем различные варианты таких «неполадок» в билирубиновом обмене и рассмотрим некоторые, возникающие из-за них заболевания.
Повышение продукции билирубина. Желтухи этого типа могут быть врожденными и приобретенными:
- врожденные:
- патология мембраны (оболочки) эритроцитов.
Заболевание начинается постепенно, прогрессирует медленно. Желтуха появляется иногда уже в периоде новорожденности, увеличиваются печень и селезенка, позже развивается анемия;
- дефицит эритроцитарных ферментов.
У новорожденных заболевание проявляется чаще на второй день жизни: появляется желтуха, темнеет моча;
- дефекты структуры и синтеза гемоглобина и гема.
В период новорожденности заболевание проявляется крайне редко, дает о себе знать обычно ближе ко второму полугодию жизни.
- приобретенные:
 гемолитическая болезнь новорожденных (ГБН) – это результат имуунологического конфликта между кровью плода и кровью матери. Несовместимость развивается по резус-антигенам, АВ0-антигенам (по группе крови) или другим групповым факторам;
гемолитическая болезнь новорожденных (ГБН) – это результат имуунологического конфликта между кровью плода и кровью матери. Несовместимость развивается по резус-антигенам, АВ0-антигенам (по группе крови) или другим групповым факторам;- кровоизлияния (кефалогематома или кровоизлияния во внутренние органы), при рассасывании которых продукты распада гемоглобина попадают в кровь, и появляется желтушка новорожденных;
- другие причины появления желтухи у новорожденного, среди которых полицитемия (увеличение содержания эритроцитов в крови), синдром заглоченной крови (развивается при попадании во время родов крови в желудочно-кишечный тракт малыша), лекарственный гемолиз, иммунопатологические болезни у матери и др.
Дефекты захвата, конъюгации и экскреции билирубина. Желтухи этого типа тоже могут быть врожденными и приобретенными:
- врожденные:
- синдром Жильбера, которым девочки страдают в 2–4 раза реже мальчиков. Из-за дефекта клеточной мембраны гепатоцитов нарушаются процессы транспорта и связывания билирубина. Часто в роддоме появившаяся такая желтуха, которая не вызывает тревоги, расценивается, как физиологическая желтушка новорожденных. И только в школьном или даже в юношеском возрасте диагностируется заболевание;
- синдромы Криглера–Найяра (тип I и тип II). В первом случае, когда в печени полностью отсутствует фермент глюкуронилтрансфераза, ребенок желтеет в первые часы после рождения, в крови неуклонно растет уровень билирубина (до 700 мкмоль/л и более). Эффект от лечения отсутствует. В результате того, что непрямой билирубин откладывается в ядрах и нервных узлах головного мозга, развивается ядерная желтуха новорожденных, последствия которой – гибель ребенка на первом году жизни. Во втором случае активность этого фермента резко снижена (менее 10% от нормы), поэтому желтуха протекает не так тяжело. В первые дни жизни моча и кал светлые, но потом обретают нормальную окраску. Уровень билирубина у новорожденных обычно не превышает 380 мкмоль/л, реже развивается ядерная желтуха. На фоне постоянно проводимого лечения отмечается положительная динамика;
- синдром Люцея–Дрисколла, при котором в крови матери содержится вещество, снижающее активность фермента глюкуронилтрансферазы. Малыш желтеет в первые дни после рождения, концентрация билирубина может быть высокой, что грозит развитием ядерной желтухи новорожденных, последствия которой трагичны. Но при правильном лечении прогноз заболевания весьма благоприятный;
- синдром Дабина–Джонса – наследственное заболевание, возникающее вследствие дефекта выведения билирубина из клеток печени. Желтуха обычно выражена умеренно, слегка увеличена печень. Но в роддоме диагноз этого заболевания ставится редко;
- симптоматические желтухи при врожденном гипотиреозе, врожденной недостаточности ферментов, участвующих в обмене галактозы (галактоземия) или фруктозы (фруктоземия). При галактоземии стойкая желтуха появляется в первые сутки, увеличиваются печень и селезенка. Эти симптомы сочетаются с поносом, рвотой, отказом от еды. К концу периода новорожденности развивается печеночная недостаточность. Фруктоземия протекает более доброкачественно.
- приобретенные:
- желтуха от избытка гормонов в молоке матери имеет место у 0,5–2% новорожденных. Развивается из-за особенностей состава грудного молока: высокие концентрации прегнандиола и свободных жирных кислот, наличие фермента бета-глюкуронидазы, высокая активность липопротеиновой липазы. Все это приводит к нарушению конъюгации и в большей степени экскреции билирубина. Появившаяся на третий день желтуха достигает максимума к 6–14 дню и напоминает физиологическую желтуху новорожденных, но сохраняется намного дольше, иногда до двух месяцев. Концентрация билирубина в крови обычно не превышает 200–240 мкмоль/л. Если малыша отлучить от груди и перевести на смеси на 2–3 дня, уровень билирубина заметно снижается. Как правило, возобновление грудного вскармливания на 4–6 день не вызывает усиления желтухи;
- желтуха при дефиците гормонов в крови. Она появляется у ¾ малышей, страдающих гипотиреозом. Из-за недостаточности гормонов, продуцируемых щитовидной железой, нарушается созревание фермента глюкуронилтрансферазы, от чего страдает метаболизм билирубина. Желтуха длительная, появляется на 2–3 день жизни и держится иногда до 16–20 недель. Сочетается с вялостью, сухостью и «мраморностью» кожи, грубым голосом, малоподвижностью, отеками. При назначении гормонотерапии уровень желчного пигмента в крови с максимум 200–220 мкмоль/л снижается до нормы билирубина у новорожденных;
- неонатальные гепатиты: инфекционные (при токсоплазмозе, цитомегаловирусной инфекции, листериозе и др.) и токсические (при сепсисе) гепатиты. Чаще протекают подостро, реже манифестируют остро. Малыш желтеет или сразу при рождении, или в течение первых 2–3 недель. Желтуха сохраняется от 2–3 недель до 2,5–3 месяцев. Моча становится темной, стул теряет окраску, увеличивается и уплотняется печень. Отмечаются вздутие живота, рвота, неврологические симптомы. Могут появиться кровоизлияния.
Механические или обструктивные желтухи:
- врожденные причины:
- пороки развития желчных путей с полной их закупоркой или сужением просвета. Нарушается отток желчи, билирубин проникает в кровь, в желчевыводящих путях начинается воспаление. Желтуха определяется с первых дней жизни, кожа постепенно приобретает зеленоватый оттенок, обесцвечивается кал, темнеет моча. Печень плотная, увеличена в размерах, на животе видны расширенные вены. При атрезии внепеченочных желчных протоков для предотвращения развития цирроза печени ребенку в 1,5–2 месяца показано хирургическое лечение;
- муковисцидоз и другие наследственные болезни, такие как гемохроматоз, болезнь Ниманна–Пика, синдром Цельвегера, болезнь Кароли и др. При муковисцидозе, к примеру, происходит закупорка желчных протоков густой слизью.
- приобретенные причины:
- гипоплазия или атрезия желчных протоков вследствие перинатального гепатита;
- синдром сгущения желчи, когда протоки закупориваются слизистыми пробками. Чаще развивается как осложнение желтухи с повышенной продукцией билирубина;
- другие причины: киста общего желчного протока, сдавление его опухолью, камни в протоках и др.
ЖЕЛТУХА НОВОРОЖДЕННЫХ: ПОСЛЕДСТВИЯ
Опасность желтухи в первую очередь заключается в высокой токсичности непрямого билирубина. Это вещество при определенной концентрации билирубина в крови (400 мкмоль/л – у доношенных, от 150 до 170 мкмоль/л – у недоношенных) проникает в головной мозг и, накапливаясь в некоторых его узлах и ядрах, разрушает нервные клетки. Это ядерная желтуха, которая чаще всего выступает осложнением ГБН.
Первыми признаками ядерной желтухи у новорожденного являются:
- слабое сосание, срыгивания и даже рвота;
- пониженный тонус мышц и частые зевания;
- слабые рефлексы и вялость.
Постепенно клиника нарастает: появляются остановки дыхания, неподвижность, отсутствие рефлексов сменяется спазмом мышц, выражена неврологическая симптоматика. После некоторого улучшения состояния малыша (в возрасте 3–4 недель) на 3–5 месяце жизни формируется тяжелая билирубиновая энцефалопатия: параличи, парезы, ухудшение слуха, задержка психомоторного развития и пр. Последствия ядерной желтухи могут стать причиной инвалидизации ребенка. По статистике из ста новорожденных с диагнозом ядерной желтухи два ребенка погибают.
Главная задача, стоящая перед врачами-неонатологами, – не допустить у ребенка с гипербилирубинемией развития ядерной желтухи. Без постоянного контроля уровня билирубина в крови сделать это очень сложно. Поэтому маме «желтенького» малыша не следует удивляться и тем более возмущаться, когда в палату не по одному разу в день приходят лаборанты и берут у ребенка кровь для исследований. Концентрация билирубина в крови – это еще и важнейший критерий выбора метода лечения желтухи.
Можно ли не лечить желтуху новорожденных? Можно только лишь в том случае, если уровень билирубина повышен совсем незначительно, и при этом не страдает общее самочувствие малыша, что в большинстве случаев бывает характерным для физиологической желтухи.
Но даже в этой ситуации ребенок постоянно наблюдается врачом роддома и участковым педиатром после выписки из роддома. А мама обязательно должна кормить малыша грудью, больше поить его водичкой и «ловить» солнечные дни для прогулок.
МЕТОДЫ ЛЕЧЕНИЯ ЖЕЛТУХ У НОВОРОЖДЕННЫХ
При желтухе новорожденных лечение врач подбирает индивидуально для каждого ребенка. Тактика зависит в первую очередь от выраженности гипербилирубинемии, от тяжести состояния малыша и от поставленного ему диагноза (ГБН, наследственное заболевание или др.).
Фототерапия
Первое, с чего начинают лечение желтухи, – это фототерапия. Фототерапия новорожденных – эффективный метод лечения, основанный на том, что в коже под действием света с длиной волны 440–460 нм токсическая форма непрямого билирубина превращается в нетоксические водорастворимые формы.
Чем меньше масса тела новорожденного, тем при меньшем содержании билирубина в крови начинают облучение. Так, малышам, весящим 2,5 кг и более, светолечение начинают при уровне билирубина 255–295 мкмоль/л, а детям с массой тела менее 1,5 кг – уже при 85–140 мкмоль/л.

Для проведения фототерапии новорожденных используют специальные лампы. Лампа для лечения желтухи может быть голубого, зеленого или синего цвета. Малыша обнаженным помещают в кувез, где он находится под лампой для лечения желтухи не мене 12 часов в сутки. При этом область половых желез и глаза защищают от воздействия лучей.
Длительность курса фототерапии определяется не часами или сутками, а результатами биохимического исследования крови. Как только концентрация билирубина в крови ребенка вернется к физиологической для его возраста норме, облучение отменяют.
Фототерапия не причиняет никакого вреда здоровью новорожденного. Но при условии, что проводится она в условиях медицинского учреждения, где врач определяет режим пребывания малыша под лампой, постоянно контролирует массу тела ребенка, отслеживает динамику гипербилирубинемии и других лабораторных показателей.
Когда же после выписки из роддома родители малыша занимаются самодеятельностью и, раздобыв лампу для фототерапии, начинают «лечить» желтуху сами, риск возникновения у ребенка перегревания и обезвоживания возрастает в разы! Будете рисковать? Или прекратите лениться и начнете ходить с малышом на процедуры в поликлинику?
Операция заменного переливания крови (ОЗПК)
 Существуют строгие критерии планового и экстренного проведения ОЗПК:
Существуют строгие критерии планового и экстренного проведения ОЗПК:
- лабораторные – это уровень билирубина в пуповинной крови при рождении и его почасовой прирост на фоне фототерапии или без нее, концентрация гемоглобина и др;
- клинические – доказанная сенсибилизация у женщины и признаки тяжелой ГБН у ее малыша, появление у него симптомов интоксикации билирубином.
 Компоненты крови для переливания врачи подбирают строго индивидуально для конкретного новорожденного и типа несовместимости крови матери и крови ребенка.
Компоненты крови для переливания врачи подбирают строго индивидуально для конкретного новорожденного и типа несовместимости крови матери и крови ребенка.
ОЗПК выполняют после проведения проб на совместимость через катетер, установленный в пупочную вену. Даже при идеально подобранном материале для операции и при соблюдении стерильности во время операции не исключены осложнения: нарушение работы сердца, воздушная эмболия, тромбоз, инфицирование, анафилактический шок и некоторые другие. Поэтому в течение трех часов после ОЗПК медперсонал не сводит глаз с ребенка.
Инфузионная терапия
Инфузионная терапия растворами глюкозы и натрия хлорида проводится для снятия интоксикации, ускорения связывания и выведения билирубина из организма ребенка. Если в крови у ребенка снижено содержание белка, применяют раствор альбумина.
Медикаментозное лечение
Медикаментозное лечение направлено на активацию процессов связывания билирубина в печени и на адсорбцию его в кишечнике.
Популярный лет 15 назад фенобарбитал, активирующий связывающую систему печени, сейчас не применяют в период новорожденности. Он начинает действовать только через 4–5 дней от начала приема, поэтому используется при затянувшихся желтухах. Вместо него назначают зиксорин.
Применяют карболен, агар-агар и холестирамин – адсорбенты, освобождающие от билирубина кишечник. Иногда дополняют их действие очистительными клизмами. Для стабилизации мембран клеток печени назначают АТФ и витамины, для поддержания жизнедеятельности гепатоцитов – рибоксин и эссенциале (гепатопротекторы). Для предотвращения развития геморрагического синдрома используют этамзилат, дицинон или адроксон.
Желчегонные препараты назначают и внутрь (магнезия, аллохол), и в форме электрофореза (магнезия) на правое подреберье.
Часто мамочки новорожденных «боятся» медикаментозной терапии, назначенной их «желтеньким» детям. Даже если лекарства и оказывают какое-то побочное действие на организм, вред от него ничтожно мал по сравнению с тем ударом, который может нанести малютке билирубиновая интоксикация. И по этому поводу беспокоиться не стоит.
Залужанская Елена Александровна, педиатр, медицинский обозреватель
11,320 просмотров всего, 1 просмотров сегодня
 Загрузка...
Загрузка... okeydoc.ru
Разные виды желтухи у новорожденных
Любая желтуха бывает следствием повышения уровня билирубина (желчного пигмента) в крови, появлении этого пигмента в тканях. Билирубин в организме — нормальный продукт обмена гемоглобина, который является частью эритроцитов и переносит кислород из легких в органы и ткани. Эритроциты, красные кровяные тельца, в которых и содержится гемоглобин, «отжив свой срок», разрушаются в селезенке, и их гемоглобин превращается в билирубин, называемый непрямым, или свободным. Это билирубин «в чистом виде». Он нерастворим в воде и в кровяном русле переносится белком плазмы крови. Непрямой билирубин представляет собой тканевой яд и, в силу нерастворимости в воде, не может выводиться почками. Попадая в печень, он подвергается процессу биохимической трансформации, а именно связыванию с глюкуроновой кислотой, с образованием прямого, или связанного, билирубина. Этот билирубин нетоксичен, растворим в воде, выделяется через кишечник с желчью и через почки с мочой. Если скорость разрушения эритроцитов превышает «связывающие» способности печени, то непрямой билирубин накапливается в кровяном русле и проникает в ткани. При уровне непрямого билирубина в крови выше 35 мкмоль/л развивается желтуха. На интенсивность желтухи влияет не только концентрация билирубина, но и особенности кожи, поэтому степень желтого окрашивания сама по себе не является диагностическим признаком. Легче всего прокрашиваются глазные склеры, нижняя поверхность языка, нёбо, кожа лица.
В зависимости от причин возникновения, у новорожденных могут наблюдаться различные виды желтухи.
Транзиторная (временная) желтуха новорожденных
Такую желтуху часто называют физиологической, т.е. нормальной. По характеру она является конъюгационной (т.е. связана с нарушением конъюгации — связывания непрямого билирубина в печени). Связывание непрямого билирубина снижено из-за возрастной незрелости работы печени у новорожденных.
Гемоглобин плода отличается от такового у взрослых. Мы, взрослые, живем с гемоглобином А, в то время как у малыша в утробе основной формой гемоглобина является гемоглобин F(от латинского слова fetus— «плод»). Этот вид гемоглобина нужен малютке потому, что обладает большей способностью присоединять кислород, чем «взрослый» гемоглобин. За счет этого кислород из материнской крови, присоединенный к гемоглобину А, переходит к плоду и связывается с его гемоглобином F, т.е. малыш как бы отбирает кислороду мамы. Гемоглобин А начинает вырабатываться кроветворной системой малыша начиная с третьей недели беременности, и этот синтез набирает скорость по мере приближения к родам. Однако к моменту рождения фетальный гемоглобин Fвсе еще составляет около 60% всего гемоглобина. После рождения в организме крохи начинается процесс перестройки гемоглобина: гемоглобин Fподвергается распаду, а железо из него идет на построение нового гемоглобина А. Возрастная незрелость ферментных систем печени приводит к замедленному превращению непрямого билирубина.
Транзиторная желтуха развивается у 50— 70% новорожденных, в то время как повышение уровня непрямого билирубина обнаруживается у всех. Желтое окрашивание кожи развивается не ранее конца 2-х суток, чаще всего на 3—4-е сутки жизни малыша, может нарастать до 5 —6 -го дня и затем уменьшается .Развитие желтухи не сопровождается ухудшением состояния крохи. В течение 2 недель у доношенных детишек и 4 недель у недоношенных физиологическая желтуха исчезает.
При повышении уровня билирубина в крови выше безопасной концентрации (200 мкмоль/л) или затягивании желтухи состояние выходит за рамки физиологического и требует проведения некоторых лечебных мер. К ним относятся: внутривенное вливание растворов глюкозы, аскорбиновой кислоты, фенобарбитала. Применение всех этих препаратов так или иначе направлено на усиление превращения свободного билирубина в связанный: глюкоза является исходным материалом для образования глюкуроновой кислоты, которая потом присоединяется к непрямому билирубину, аскорбировая кислота и фенобарбитал повышают активность ферментов печени, «производящих» это присоединение. Кроме того, назначают желчегонные препараты, облегчающие выведение билирубина с желчью, и абсорбенты внутрь (растворы глюкозы и альбумина, активированный уголь), связывающие билирубин в полости кишечника. Как вспомогательный метод используется так называемое выпаивание, когда малышу дают дополнительное количество жидкости. Выпаивание возможно не только при превышении концентрации билирубина выше 200 мкмоль/л, но и когда имеется тенденция к повышению количества билирубина в физиологических рамках. Наряду с медикаментозными методами широко применяется фото светотерапия. Используются лампы дневного, белого и синего света. Под действием излучения происходит распад билирубина, находящегося в коже. Образовавшиеся производные билирубина хорошо растворимы в воде и без предварительного превращения в печени легко выводятся с желчью и мочой. Фототерапия назначается при уровне билирубина выше 220 мкмоль/л у доношенных и 85 мкмоль/л у недоношенных детей на 1—2 дня. После фототерапии в крови может ненадолго повышаться уровень непрямого билирубина за счет нетоксичных форм билирубина.
Еще один вид желтухи новорожденных, весьма схожий по механизму происхождения с физиологической, развивается в тех случаях, когда в организме малыша появляются вещества, которые более «охотно» связываются с глюкуроновой кислотой в печени, занимая «вакантное место», которое предназначалось для билирубина. Это происходит при избытке женских половых гормонов — эстрогенов в молоке матери в первые дни после родов, при введении младенцу витамина К, левомицетина и некоторых других веществ,конкурирующих с билирубином за процесс конъюгации. Как правило, подобный вид желтухи не бывает длительным и не сопровождается угрожающими проявлениями.
Гемолитическая болезнь новорожденных
Одним из довольно частых и грозных состояний, приводящих к развитию желтухи, является гемолитическая болезнь новорожденных (ГБН). По статистике, она встречается у 0,3—0,7% новорожденных, занимая 4—5-е место в структуре заболеваемости детей первой недели жизни. «На совести» этого заболевания 3—7% перинатальной смертности.
Суть этого состояния сводится к повышенному гемолизу (разрушению) эритроцитов плода и новорожденного из-за несовместимости его крови с материнской. У всех людей на внешней оболочке эритроцитов находятся белки, которые могут выступать в роли антигенов при встрече с чужой иммунной системой, т.е. стимулировать выработку иммунного ответа против данных антигенов с разрушением их носителей. К таким антигенам относятся, в частности, белки, определяющие группу крови (А и В) и резус-фактор (Rh). В тех случаях, когда материнский организм встречается с антигенами плода, которых не имеет сам, в нем начинается выработка антител — белков, нейтрализующих, разрушающих антигены. Они могут проникать через плаценту и вызывать гибель эритроцитов плода.
Плацента в норме выполняет роль барьера при переходе эритроцитов малыша в материнский кровоток и антител матери назад к плоду. Поэтому если эритроциты плода и обнаруживаются в крови матери, то в ничтожном количестве, недостаточном для иммунизации — образования антител в материнском организме. Инфекционные и некоторые неинфекционные заболевания женщины, вредные воздействия, связанные с профессией, вредные привычки, патологическое течение беременности, некоторые лекарственные препараты, предшествующие аборты снижают барьерную роль плаценты, что создает условия для развития иммунологического конфликта, если имеется несовместимость крови матери и ребенка по групповому или резус-фактору.
ГБН вызывается преимущественно несовместимостью крови матери и плода по резус-фактору (в 92% случаев), значительно реже (в 7%) — по группе и в 1 % случаев — по другим антигенам.
Резус-конфликт возникает,если у резус-отрицательной (т. е. ««незнакомой» с белком резус-фактором) матери плод имеет резус-положительную кровь. АВО-иммуноконфликт обычно развивается, если у матери кровь I(0) группы (т.е. ее иммунная система не знакома ни с А-, ни с В-эритроцитарными антигенами), а малыш имеет II(А) или ill(В) группу. Существует мнение, что конфликт по групповым (АВО) антигенам развивается даже чаще,чем резус-конфликт, однако протекает он значительно легче и поэтому в большинстве случаев не диагностируется.
Для рождения больного ребенка необходимо либо патологическое течение беременности или наличие других причин для массивного проникновения фетальных эритроцитов в материнский кровоток с ранних сроков беременности, либо предшествующая сенсибилизация1 женщины. Женщина с резус-отрицательной кровью может быть сенсибилизирована переливаниями крови даже в раннем детстве. Также имеет значение сенсибилизация предшествующими плодами, в том числе и при прерывании беременности, так как резус-фактор начинает формироваться у малыша с 5—6-й недели беременности. Что касается развития ГБН по групповым антигенам, то в повседневной жизни сенсибилизация фактором А может произойти, например, при вакцинации, так как некоторые вакцины могут содержать фактор А. ГБН у плода с I(А) группой крови развивается примерно вдвое чаще, чем со II(В).
Происходящее при ГБН разрушение эритроцитов плода приводит к повышению уровня билирубина в крови и анемии. Болезнь проявляется в трех формах.
Анемическая форма. Наиболее доброкачественный вариант течения ГБН. Проявляется сразу после рождения или в течение 1-й недели жизни. На первое место в клинической картине выходит анемия, проявляющаяся бледностью кожных покровов. Уровень билирубина может быть слегка повышен, увеличиваются размеры печени и селезенки. Общее состояние малютки нарушается мало, исход подобного течения ГБН благоприятный.
Желтушная форма. Это наиболее частая среднетяжелая форма ГБН. Основными ее проявлениями являются ранняя желтуха, анемия и увеличение размеров печени и селезенки. По мере нарастания билирубиновой интоксикации состояние крохи ухудшается: он становится вялым, сонливым, у него угнетаются физиологические рефлексы, снижается мышечный тонус. На 3—4-е сутки без лечения уровень билирубина может достигнуть критических цифр, и тогда возможно появление симптомов ядерной желтухи: ригидность затылочных мышц, когда малыш не может наклонить голову вперед (попытки привести подбородок к груди безуспешны, они сопровождаются плачем), судороги, широко открытые глаза, пронзительный крик. К концу 1 -й недели может развиться синдром застоя желчи: кожа приобретает зеленоватый оттенок, кал обесцвечивается, моча темнеет, в крови повышается содержание связанного билирубина. Желтушная форма ГБН сопровождается анемией.
Отечная форма — самый тяжелый вариант течения заболевания. При раннем развитии иммунологического конфликта может произойти выкидыш. При прогрессировании болезни массивный внутриутробный гемолиз — распад эритроцитов — приводит к тяжелой анемии, гипоксии (дефициту кислорода), нарушениям обмена веществ, снижению уровня белков в кровяном русле и отеку тканей. Образующийся в этом случае непрямой билирубин поступает в кровоток матери и обезвреживается ее печенью (в связи с чем в крови беременной обнаруживается повышение уровня билирубина). Плод может погибнуть до рождения или рождается в крайне тяжелом состоянии. Ткани отечны, в полостях тела (грудной, брюшной) скапливается жидкость. Кожа резко бледная, лоснящаяся, желтуха выражена слабо. Такие новорожденные вялы, мышечный тонус у них резко снижен, рефлексы угнетены. Печень и селезенка значительно увеличены, живот большой. Выражена сердечно-легочная недостаточность.
Лечение ГБН направлено в первую очередь на борьбу с высоким уровнем билирубина, выведение материнских антител и ликвидацию анемии. Среднетяжелые и тяжелые случаи подлежат оперативному лечению. К оперативным методам относятся заменное переливание крови (ЗПК) и гемосорбция.
ЗПК до сих пор остается незаменимым вмешательством при наиболее тяжелых формах ГБН, ибо предупреждает развитие ядерной желтухи, при которой билирубином повреждаются ядра головного мозга плода, и восстанавливает количество форменных элементов крови. Операция ЗПК состоит в заборе крови новорожденного и переливании ему донорской крови. За одну операцию может заменяться до 70% крови малыша. Обычно переливают кровь в количестве 150 мл/кг массы тела ребенка. При выраженной анемии переливают препарат крови — эритроцитную массу. Операция ЗПК нередко проводится повторно, до 4—6 раз, если уровень билирубина вновь начинает достигать критических цифр.
Гемосорбция представляет собой метод извлечения из крови антител, билирубина и некоторых других токсических веществ. При этом кровь младенца забирают и пропускают через специальный аппарат, в котором кровь проходит через специальные фильтры. «Очищенная» кровь вливается малышу снова. Преимущества метода следующие: исключается риск передачи инфекций с донорской кровью, малышу не вводится чужеродный белок.
После оперативного лечения или в случае более легкого течения ГБН проводятся переливания растворов альбумина, глюкозы, ге-модеза. При тяжелых формах болезни хороший эффект дает внутривенное введение ПРЕДНИЗОЛОНА в течение 4—7 дней. Кроме того, применяются те же методы, что и при транзиторной конъюгационной желтухе.
Весьма широкое применение нашел метод ГИПЕРБАРИЧЕСКОЙ ОКСИГЕНАЦИИ (ГБО). В барокамеру, куда помещают младенца, подается чистый увлажненный кислород. Этот метод позволяет заметно снижать уровень билирубина в крови, после него улучшается общее состояние, уменьшается воздействие билирубиновой интоксикации на мозг. Обычно проводится 2— 6 сеансов, а в некоторых тяжелых случаях требуется проведение 11 —12 процедур.
И в настоящее время нельзя считать до конца решенным вопрос о возможности и целесообразности грудного вскармливания малышей при развитии ГБН. Одни специалисты считают его вполне безопасным, другие склоняются в пользу отмены грудного вскармливания в первую неделю жизни малютки, когда его желудочно-кишечный тракт наиболее проницаем для иммуноглобулинов и есть опасность дополнительного попадания материнских антител в кровяное русло младенца.
Мерами профилактики ГБН являются: предупреждение абортов, комплекс мер, направленных на охрану здоровья женщины; обязательное введение антирезусного иммуноглобулина в первые 48 часов после рождения здорового резус-положительного ребенка резус-отрицательной матерью, а также после абортов у таких женщин.
1 Сенсибилизация (от лат. sensibilis - чувствительный) — формирование повышенной чувствительности иммунной системы к каким-либо определенным антигенам, когда проникновение их в организм вызывает немедленный и бурный иммунный ответ, нередко избыточный.www.9months.ru
Физиологическая желтуха новорожденных, когда проходит?
Физиологическая желтуха новорожденных – проблема, с которой довелось столкнуться тысячам молодых мам. Эта патология заметна невооруженным глазом даже тем людям, чья профессия не связана с медициной. Родители практически сразу после рождения крохи отмечают ее присутствие. Непривычная для восприятия смуглая, наливающаяся желтизной, кожа ребенка вызывает обычно массу вопросов. В первую очередь многих интересует вопрос, проходит ли она самостоятельно или потребуется лечение.
С чем связано возникновение желтушки?

Кроме визуальных изменений во внешности только появившегося на свет малыша, о возникновении недуга способен заявить клинический анализ крови.
- Высокий уровень билирубина свидетельствует о том, что печень ребенка пока не достигла функциональной зрелости. Данное вещество присутствует в крови человека любого возраста, однако у младенцев его можно обнаружить в достаточно большом количестве.

- Физиологическая желтуха обусловлена также стремительным распадом эритроцитов. Эти микроскопические красные тельца, присутствующие в крови, являются естественным транспортировщиком кислорода к органам и тканям в организме ребенка во внутриутробном периоде. За ненадобностью после рождения они постепенно разрушаются, в то время как показатели билирубина стремительно возрастают.
Выведением такого нерастворимого вещества из организма занимается печень. Лечение желтушки необходимо в том случае, если произвольно излишний билирубин не устраняется.
Физиологическая и патологическая желтуха у детей
Пиком проявления этого состояния считается 3-4 день после рождения малыша. Детские врачи классифицируют недуг, выделяя две его разновидности.
- Патологическая желтуха не проходит самостоятельно. Ее констатируют тогда, когда уровень билирубина остается высоким на протяжении нескольких недель. Патологическая желтуха в значительной мере отражается на состоянии новорожденного. При дальнейшем развитии недуга ожидается отмирание клеток головного мозга, в целом прогноз на выздоровление неблагоприятный.
- Во втором случае появляется физиологическая желтуха. Дискомфорта малышу она не доставляет никакого. Как правило, проходит недуг за пару недель – этого срока вполне достаточно, чтобы билирубин полностью покинул организм. Именно эта разновидность патологии распространена среди новорожденных.
Как протекает желтуха у детей без лечения?
Интенсивный распад гемоглобина в крови грудного ребенка является первопричинным фактором возникновения физиологической желтухи. Ее диагностируют в среднем у 8 из 10 только родившихся на свет малышей.
При нормальном течении появляется она к третьему дню у новорожденных, на тот момент уровень билирубина зашкаливает, но недолго продолжающаяся патология не оказывает негативного влияния на общее состояние ребенка.
Никакие отрицательные последствия перенесенной в младенчестве желтушки ему не угрожают, тем более если будет пройдено дополнительное лечение.

Непривычный смуглый окрас кожи ребенка проходит приблизительно на 7-8 день после рождения, тогда же, когда основная часть билирубина уже успевает выйти из организма вместе с меконием.
Кроме того, этот процесс может идти и быстрее, если новорожденный будет на грудном вскармливании.
Признаки осложнения и потребности в терапии
Матери стоит бить тревогу и отправляться на консультацию к высококвалифицированному педиатру, если признаки физиологической желтухи не покинут ребенка после двух недель пребывания дома. Медикаментозное лечение назначают только тогда, когда степень тяжести состояния маленького пациента достаточно высока.
Если заметными становятся нижеописанные симптомы, лекарственной терапии не избежать:
- темный цвет мочи;
- бесцветный кал;
- кровоподтеки на теле;
- ухудшение общего состояния ребенка.

Врачи давно определили крайний срок для самоустранения недуга – две недели. Если изменений нет, желтизна по-прежнему не проходит, срочно нужно отправляться за помощью к врачам.
Откладывать визит нельзя ни в коем случае, поскольку самостоятельно после двух недель жизни малыша физиологическая желтуха не пройдет.
Вероятные последствия желтушки у новорожденных
Сама по себе данная форма не опасна, однако она имеет свойства сопровождаться осложнениями, приобретая более тяжелый характер течения недуга.
Среди заболеваний, которые угрожают недолеченностью желтухи, самые опасные — это:
- Альбуминемия. Развивается по причине снижения альбумина в крови из-за высоких показателей билирубина.
- Проникновение незначительного числа окрашивающего пигмента в ткани. Желтизна кожных покровов может остаться с крохой до конца жизни.
- При попадании билирубина в мозг заболевание может привести к глухоте, умственному отставанию и потере контроля над двигательными функциями.
Как лечить малыша?

При затянувшейся форме физиологической желтухи проводят, как правило, комплексное лечение. Многие специалисты склоняются к мнению о том, что повышение билирубина в крови – это один из симптомов заболевания печени или желчных путей. Терапия признака болезни – недопустима, лечить нужно источник симптоматики.
При физиологической желтухе, которая проходит самостоятельно, никакого вмешательства извне не требуется, состояние малыша нормализуется в ближайшее время.
В остальных случаях применяют такое лечение:
- Светотерапия (фототерапия). Этот метод заключается в активном воздействии ультрафиолетовых лучей на кожные покровы, что позволяет билирубину переходить в водорастворимую форму и выходить из организма новорожденного через мочевыводящие и желчные пути.
- Инфузионное лечение, основными мерами которого является восстановление водного баланса или предотвращение его нарушений в организме. В основном ребенку назначают раствор глюкозы.
- Прием энтеросорбентов. Группа медикаментов поспособствует скорейшему выведению билирубина, не позволяя ему циркулировать в кишечно-печеночной системе.
- Переливание крови. В тяжелых случаях, когда консервативные терапевтические методы не приносят никаких результатов, используют данное лечение. Главным показанием к его назначению считают высокий риск развития осложнений.
- Солнечные ванны помогают уменьшить уровень вырабатываемого билирубина, оказывая общий благотворный эффект на самочувствие крохи.
Желтуха у детей, вызванная грудным вскармливанием

Отдельно стоит рассмотреть физиологическую желтуху, причину которой связывают с грудным кормлением новорожденного ребенка.
- Оказывается, в материнском молоке могут присутствовать вещества, препятствующие связыванию и выведению из организма крохи билирубина.
- Незрелость печени сказывается не меньше: она не способна справиться с таким количеством вещества, поэтому он накапливается в крови.
- Высокое количество пигмента желтого цвета вызывает основные изменения в цвете кожи и белков глаз.
Когда желтушка не исчезает более 2 недель, поиски причины нередко приводят докторов к особенностям состава грудного молока матери в конкретном клиническом случае. При таком недуге также отсутствуют какие-либо симптомы, новорожденный развивается в соответствии с нормальными показателями, прибавляет в весе и имеет хороший здоровый аппетит. От других здоровых детей его отличает слегка золотистый оттенок кожных покровов.
При физиологической желтухе, спровоцированной грудным молоком, пик патологических проявлений приходится обычно на конец 2-й или 3-й недели жизни малыша. Уровень билирубина в этот период считается максимальным. Когда количество желтого пигмента начнет снижаться в организме, тогда коже возвращается нормальный окрас.
Нужна ли терапия?

Специфическое лечение здесь обычно не требуется. В большинстве случаев врачи даже не рекомендуют бросать грудное кормление.
Хотя, прекратить естественное вскармливание на 2-3 дня специалисты могут посоветовать на основании анализов крови.
Если билирубин в них достигает 400-500 мкмоль/л, этого периода вполне достаточно, чтобы показатели пигмента пришли в норму, и тогда мать может продолжить кормить ребенка грудью.
Лечение медикаментами при физиологической желтухе данного типа исключено. Единственное, что потребуется – это регулярное наблюдение у врача и исключение из рациона матери продуктов, провоцирующих рост билирубина в крови новорожденного.
Рекомендуем прочитать:
pechen1.ru
Желтуха - причины, симптомы и лечение
Желтуха – болезненное состояние, характеризующееся накоплением билирубина в крови и отложением его в тканях с окрашиванием в желтый цвет кожи, слизистых оболочек, склер глаз. Это не самостоятельное заболевание, а следствие ряда заболеваний печени и желчных путей.
Причины заболевания
Закупорка желчных каналов, по которым происходит отвод желчных солей и пигментов в кишечник. Желчь смешивается с кровью, что вызывает желтый цвет кожи.
Засорение желчных каналов происходит вследствие появления камней или воспаления печени при вирусном гепатите, реже – при тифе, малярии, туберкулезе.
Симптомы желтухи
Основные симптомы желтухи:
- упадок сил,
- раздражительность,
- головная боль,
- повышенная температура,
- потеря аппетита,
- запоры,
- тошнота,
- характерный желтый оттенок кожи и глаз,
- потемнение мочи,
- тупая боль в области печени.
Лечение желтухи
Первый этап лечения желтухи – использование лекарственные препаратов из группы гепатопротекторов. Препаратами выбора могут стать:
- Средства на основе расторопши пятнистой – Карсил, Силимарин, Силимар.
- Тиоктовой кислоты – Берлиотин.
- Фосфолипидов – Эссенциале, Ливенциале.
- Урсодезоксихолевой кислоты – Урсолит, Урсосан, Урсофальк.
- Гептрал.
Несмотря на принадлежность к одной фармакологической группе, активные компоненты препаратов обладают разным воздействием. Подбор лекарства в обязательном порядке осуществляет лечащий врач, учитывая проявления болезни. Самоназначение в данном случае противопоказано, поскольку может оказаться неэффективным и привести к развитию серьезных осложнений.
Помимо гепатопротекторов, пациенту назначают:
- Препараты-спазмолитики: Дротаверин (Но-Шпа).
- Энтеросорбенты с целью уменьшения зуда – Энтеросгель.
- Рифампицин и Метронидазол с целью оказанию влияния на обмен желчных кислот, уменьшение их синтеза, и соответственно – зуда.
- Антигистаминные препараты – Тавегил, Супрастин.
- При тяжелой интоксикации организма требуется внутривенное вливание раствора Рингера.
- Наружное лечение зуда осуществляется с использованием препаратов, в состав которых входит новокаин и анестезин.
На фоне желтухи может нарушиться процесс всасывания кальция и витамина Д3. С целью предотвращения развития остеопороза назначают витаминно-минеральные комплексы: Витрум Кальциум, Кальцемин.
При развитии обтурационной желтухи (чрезмерное, стойкое повышение желчной кислоты, билирубина и холестерина в плазме крови) лечение препаратами не оказывает должного эффекта и требуется хирургическое вмешательство.
Лечение народными средствами
- Береза (почки). 50 г березовых почек настаивают в 0,5 л водки в течение 10 суток. Принимают по 1 чайной ложке с водой 3 раза в день за 20 минут до еды.
- Бессмертник. 25 г травы бессмертника залить 1 л воды и кипятить на слабом огне, пока объем не уменьшится вдвое, процедить. Принимать по 50 мл 3 раза в день за 30 минут до еды при желтухе до полного выздоровления.
- Василек синий. Чайную ложку цветков василька синего залить стаканом кипятка, настаивать 30-40 минут, процедить. Пить по 1/4 стакана 3 раза в день за 20-30 минут до еды в качестве желчегонного средства при желтухе.
- Жостер слабительный. На 1-1,5 стакана кипятка возьмите 1 столовую ложку ягод жостера слабительного (крушины колючей), заварите их и настаивайте, укутав, 2 часа. Принимайте настой по 1 столовой ложке 3-4 раза в день за 30 минут до еды.
- Календула. Желчегонным действием обладает настой календулы. Залить 2 чайные ложки соцветий 2 стаканами кипятка, настоять 1 час, процедить. Принимать по 0,5 стакана 4 раза в день.
- Кукуруза (столбики). Столовую ложку кукурузных столбиков с рыльцами залить 1 стаканом кипятка, настаивать 1 час, процедить. Настой пить по 1 столовой ложке через каждые 3 часа как желчегонное средство при гепатите, холецистите, холангите.
- Лапчатка гусиная. Столовую ложку травы лапчатки гусиной заварить стаканом кипятка как чай и процедить. Принимать по 1-2 стакана в день при холангите, холецистите.
- Мята перечная. В качестве желче
nmedik.org
Холестатическая желтуха: симптомы, диагностика и лечение
Желтуха считается основным признаком патологического поражения печени и желчевыводящих протоков, и характеризуется окрашиванием в желтушный цвет кожи, склер глаза и слизистой оболочки мягкого неба больного. Различают несколько разновидностей желтухи, отличающихся друг от друга способом проявления и причинами возникновения. Сегодня разберемся, что такое холестатическая желтуха, каковы симптомы и причины ее возникновения, и какое требуется лечение при патологии.
Что собой представляет холестатическая желтуха
Холестатическая желтуха, или так называемый внутрипеченочный холестаз – это патологический процесс в организме больного, при котором желчь не поступает через печень в двенадцатиперстную кишку, а накапливается в крови, чем и вызвано желтушное окрашивание кожи и слизистых.

Данный тип желтухи является подвидом печеночной желтухи, которая возникает из-за поражения печеночных клеток-гепатоцитов, связывающих непрямой билирубин и выводящих его через желчные протоки в двенадцатиперстную кишку. Непрямой билирубин образуется в ретикулоэндотелиальной системе из гемоглобина, освобождающегося после распада красных кровяных клеток – эритроцитов. Образование билирубина происходит ежесекундно, и вследствие нарушения функций печени по его выделению и переработке возникает застой билирубина в сыворотке крови и самой печени. Кожа при лекарственной желтухе может обретать оттенки от бледно-желтого до красноватого. Продолжительное пребывание в тканях происходит окисление билирубина в биливердин, отчего кожа обретает зеленый оттенок.
Холестатическая желтуха может быть признаком как легкого нарушения клеточного обмена, так и опаснейшего заболевания печени и желчного пузыря с протоками, поэтому своевременное обращение в медицинское учреждение очень важно для больного.
Клиническая картина
Холестатическая желтуха сопровождается целым комплексом симптомов, характерных для функционального поражения печени и желчного пузыря.
Это:
- сильный зуд кожи, особенно интенсивный на голенях и предплечьях;
- быстрая утомляемость;
- слабость в теле;
- неприятный запах изо рта;
- тошнота и рвота, усиливающиеся после приема пищи;
- увеличение размеров печени, и редко – увеличение селезенки;
- плохая свертываемость крови, из-за которой часто возникают внутренние (желудочно-кишечные, маточные – у женщин) или внешние (носовые) кровотечения и кровоизлияния под кожу;
- образование ксантом и ксантелазмов – жировые скопления под кожей, чаще всего в уголках век;
- потеря аппетита, и как следствие, сильное снижение веса больного;
- асцит и сосудистые звездочки;
- реминерализация костей;
- темный цвет мочи и обесцвечивание каловых масс;
- периодическое повышение температуры тела;
- дискомфорт в области правого подреберья, который с развитием заболевания переходит в сильные боли;
Весь этот симптомокомплекс в сочетании с желтушностью называют холестатическим гепатитом.
Этиология
Так как основной причиной прогрессирования патологии является поражение печени лекарственными препаратами, ее называют лекарственной желтухой.
Препаратами, оказывающими токсическое воздействие на печеночные клетки и вызывающими нарушение метаболизма в печени, считаются:
- Аминазин – нейролептик, оказывает седативное действие на центральную нервную систему человека.
- Андрогенные стероиды – препараты с тестостероном, или его синтетическими заменителями.
- Анаболические стероиды – средства, ускоряющие обновление клеток и тканей организма, а также мышечных структур.
- Сульфаниламиды – противомикробные препараты.
Также причиной возникновения внутрипеченочного холестаза может стать обострение уже существующей хронической болезни печени.

Холестатическая желтуха может быть признаком таких опаснейших заболеваний:
- первичный билиарный цирроз печени;
- острые вирусные гепатиты;
- обострение хронических гепатитов;
- холестаз беременных;
- алкогольный и жировой гепатоз;
- инфекции: малярия; токсоплазмоз, сифилис;
- холецистоатония;
- интоксикация организма после отравления алкоголем, ядами, токсинами;
- болезнь Вильсона, чаще всего передающаяся по наследству;
Как развивается заболевание
Непрямой билирубин – желчный пигмент, не растворяющийся в воде, который образуется в ретикулоэндотелиальной системе человека после распада гемоглобина, и вместе с кровью поступает в печень. Гепатоциты осуществляют его захват и связывание с глюкуроновой кислотой, после чего образуется конъюгированный водорастворимый билирубин, который вместе с желчью выделяется в двенадцатиперстную кишку. Большая часть билирубина в виде стеркобилиногена попадает в толстую кишку, где под действием ферментов превращается в стеркобилин и выделяется с каловыми массами. Остальной билирубин окисляется в уробилиноген, и выводится с мочой через почки.
При холестатическом гепатите паренхима печени не справляется со связыванием и трансформацией непрямого билирубина, из-за чего он накапливается в крови. Желчные кислоты в крови вызывают желтуху и интенсивный кожный зуд, который не проходит от антигистаминных препаратов или нанесения увлажняющих средств. Нарушается приток желчи в двенадцатиперстную кишку, отчего ухудшается пищеварение, а испражнения содержат неусвоенный жир. Стеркобилиноген придает темный цвет испражнениям, потому и наблюдается светлый цвет кала при прекращении поступления билирубина в толстый кишечник. В моче наоборот повышается уровень уробилина, чем объясняется потемнение ее цвета.
Лекарственная желтуха развивается медленно, но на фоне обострения или острой формы заболевания печени и желчевыделительной системы может быстро прогрессировать. Это очень опасно для больного, так как может произойти полная дисфункция гепатоцитов по трансформации непрямого билирубина, и он накапливается в сыворотке крови. Непрямой билирубин является очень токсичным для клеток и тканей человека, поэтому прогноз для больного может быть печальным, вплоть до летального исхода.
Диагностика патологии
Для точного определения патологии могут быть назначены как лабораторные, так и инструментальные исследования. Помимо визуально заметных симптомов, врач определяет увеличение размеров печени при пальпации живота больного.

Лабораторные исследования при лекарственной желтухе:
- биохимический анализ крови – определяет повышение уровня билирубина, щелочной фосфатазы и холестерина в крови;
- иммуноферментный анализ крови на выявление антител к различным инфекциям – позволяет обнаружить текущую или уже перенесенную инфекцию;
- общий анализ кала и мочи.
Инструментальные исследования проводят только при индивидуальной необходимости, когда другие методики не дали достаточной информации о заболевании.
Это могут быть:
- УЗИ печени и желчного пузыря.
- Рентгенография.
- МРТ гепатобилиарной зоны и КТ печени.
- Холецистография.

В случае крайней необходимости пациенту проводят пункционную биопсию печени, которая позволяет изучить морфологические изменения клеток печени.
Окончательный диагноз врач устанавливает после сравнения клинических симптомов, самочувствия больного и результатов проведенных исследований.
Лечение заболевания
Лечение при холестатической желтухе должно быть направлено в первую очередь на устранение причины ее возникновения, и назначается после установления точного диагноза. Если желтуха вызвана приемом лекарственных средств или попадания в организм токсинов, то необходимо немедленно прекратить их поступление.

Однако если заболевание протекает в острой воспалительной форме, больному назначают небольшие дозы преднизолона, который помогает замедлить прогрессирование патологии. При нестерпимом зуде могут быть назначены препараты для нейтрализации действия желчных кислот. Также больному могут ввести глюкозу или аскорбиновую кислоту, так как они оказывают положительное влияние на печеночную ткань и на несколько часов понижают уровень билирубина в крови.
Важно! Каким бы сильным ни было проводимое лечение, оно не даст положительного эффекта, если не соблюдать диету. При любых заболеваниях печени показан диетический стол №5, который предполагает исключение жирной, жареной и соленой пищи, и максимально щадящий рацион.

Профилактика и образ жизни
Прежде всего, нарушение работы печени вызвано неправильным образом жизни и питанием, поэтому необходимо заранее позаботиться о своем организме и стараться поменьше употреблять фастфуд и другие вредные для пищеварительного тракта блюда. Постарайтесь исключить или довести до минимума алкоголь, ведь его употребление неизбежно приводит к разрушительным процессам печени. Обратиться к врачу нужно при первом же появлении симптомов патологии, так как при своевременном обнаружении и лечении холестатическая желтуха полностью поддается лечению, и исход для больного вполне благоприятен.
lechitpechen.ru
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа