Что можно есть, если болит желудок и поджелудочная — правила питания. Когда болит поджелудочная диета
Диета при болях в поджелудочной железе – что можно кушать?
Какую нужно соблюдать диету при болях в поджелудочной железе — такой вопрос может возникнуть у человека, который внезапно почувствовал боли в левом подреберье.
Люди, перенесшие острый панкреатит, хорошо знают, где находится и как болит поджелудочная железа.
Поджелудочная железа может заболеть впервые (обычно это случается после обильного застолья с алкогольными напитками) или может обостриться давний хронический панкреатит — в обоих случаях нужна лечебная диета, в первую очередь направленная на снижение секреции этого органа.
Диета при острой фазе панкреатита
Острое воспаление поджелудочной железы — панкреатит — должен диагностировать врач. При возникновении сильной боли в левом подреберье нужно немедленно вызывать «Скорую».
Если приехавший доктор заподозрит панкреатит, то придется поехать с ним в больницу, где немедленно приступят к спасению жизни больного.
В комплексе лечебных мероприятий против воспаления поджелудочной железы важнейшее место занимает диета.
В первые дни больному вообще не дают есть и пить, «кормя» только внутривенными растворами.
Собственно, диета начинается с четвертого – шестого дня, когда больному начинают понемногу давать сначала воду, а затем и жидкую пищу.
Диета при заболеваниях поджелудочной железы должна исключать из рациона больного продукты, содержащие грубую клетчатку и экстрактивные вещества.
Это нужно, чтобы дать поджелудочной железе время на отдых и восстановление. Клетчатка и бульоны стимулируют работу железы и провоцируют новые приступы панкреатита.
Находясь на диете по поводу заболеваний поджелудочной железы, очень важно пить достаточно чистой воды, с которой из организма будут выводиться остатки лекарств и токсины, образующиеся в результате воспаления.
Воды нужно пить не менее литра в сутки, желательно, чтобы она была очищенной или минеральной с щелочной реакцией (типа «Боржоми»).
Начинают выход из голодания слизистыми супами (с рисом, вермишелью) на овощном бульоне, протертыми кашами, сваренными на воде, картофельным и овощными пюре.
В это время поджелудочная железа, печень и другие органы, участвующие в пищеварении, очень хорошо реагируют на негустые кисели из фруктового и ягодного сока, сваренные на кукурузном крахмале.
Полезно пить отвар шиповника, так как при любых воспалительных процессах организм особенно остро нуждается в аскорбиновой кислоте.
Кофе запрещен категорически, а вот слабый чай без сахара пить можно, добавляя в него молоко или лимон.
С каждым днем меню понемногу расширяется. В него вводятся омлет, обезжиренные молоко и творог, жидкие молочные каши, затем паровые мясо и рыба.
К моменту выписки из больницы (ориентировочно через две недели) диета больного обычно приводится в соответствие с требованиями лечебного стола № 5.
Такое питание должно продолжаться и после выписки домой, вплоть до полного затухания боли и воспаления в поджелудочной железе.
Питание при хронических заболеваниях поджелудочной железы
При хронической форме панкреатита и других заболеваний поджелудочной железы и печени питание должно быть щадящим, поэтому из меню по-прежнему исключаются все бульоны, кроме овощных.
Можно есть любые супы на овощном бульоне, заправленные крупами или макаронными изделиями. Супы и другие блюда можно есть в непротертом виде, но протертая еда все же предпочтительней.
Мясо и рыбу есть можно, только они должны быть сваренными на пару или в воде, приготовленными в виде запеканок с фаршем или тушеными.
Видео:
Питание должно состоять из легкоперевариваемых продуктов, не перегружающих поджелудочную железу и печень.
Нельзя вводить в меню продукты, которые вызывают у конкретного больного сильное газообразование — свежее молоко при лактозной недостаточности, капустный сок, картофель, горох и другие бобовые.
Совет: чтобы блюда из гороха не провоцировали выделение газов в кишечнике, достаточно слить воду, в которой горох или другие бобовые варились некоторое время, залить в кастрюлю свежую воду и доварить блюдо до полной готовности.
Вместе с отваром из кастрюли удалятся вещества, вызывающие брожение в кишечнике.
Очень важным элементом любого меню являются свежие овощи и фрукты. Эти продукты могут входить в питание людей с болезнями поджелудочной железы и печени в стадии ремиссии.
Овощи можно употреблять мелко нарезанными или мелко натертыми, когда нет поноса. Твердые фрукты, такие как яблоки, стоит натирать на мелкой терке, мягкие можно есть, не измельчая их.
Примерное меню на день:
- Овсянка на молоке, чай;
- Паровой омлет из белков, отвар шиповника;
- Нарезанное кусочками отварное мясо с отварным картофелем, вегетарианский суп из мелко нашинкованных овощей, компот из протертых фруктов с сахарозаменителем;
- Творог с повышенным содержанием кальция, чай с молоком;
- Овощное пюре, отварной минтай, чай с молоком;
- Кефир однопроцентной жирности.
Объем порций в диете рассчитывается так, чтобы суточная доза чистых углеводов составляла приблизительно 350 г. Углеводы должны поступать не из сахара, а из круп.
Сахар можно оставить в рационе только в символическом количестве, если в поджелудочной железе в результате заболевания не появилось некротических очагов и она по-прежнему способна вырабатывать инсулин.
В более тяжелых случаях сахар полностью заменяют сахарозаменителями, не требующими для своего переваривания инсулина: фруктозой, мальтозой, сахарином, ксилитом.
Ответы на популярные вопросы о диете
Несмотря на то, что лечебное питание при больной поджелудочной железе подробно описано в диете № 5, у людей возникает много дополнительных вопросов по поводу рациона. Рассмотрим самые распространенные.
Можно ли пить козье молоко? Козье молоко — избыточно жирный продукт, а все жирное при заболеваниях поджелудочной железы запрещено.
Козье молоко в два раза жирнее чем коровье, поэтому при проблемах с органами ЖКТ и печенью его нужно обязательно разводить водой.

Даже у здорового человека этот продукт может спровоцировать расстройство желудка и отрицательно повлиять на печень, поэтому начинать пить козье молоко следует постепенно, маленькими порциями, и внимательно следить за своим пищеварением, пока организм не адаптируется.
Можно ли человеку с больной поджелудочной железой кушать соленое сало?
Ответ такой же, как и на предыдущий вопрос. При ремиссии сало можно вводить в питание в минимальном количестве, не более двух ломтиков в день, следя за тем, чтобы не возникло боли в подреберье.
Допускается ли в диете употребление неострых специй, в частности корицы? Натуральная корица имеет мало общего с пряностью, которую продают в гипермаркетах и которую правильней называть не корицей, а кассией.
Почему гастроэнтерологов часто спрашивают именно про корицу? Существуют мифы, что корица способна излечивать диабет второго типа и восстанавливать поджелудочную железу.
Однако тому нет никакого научного подтверждения. Кассию можно умеренно употреблять как недорогой и безвредный заменитель корицы.
Что касается настоящей пряности — она провоцирует выработку пищеварительных соков, поэтому ее нельзя вводить в питание людей с больной поджелудочной железой.
Что будет, если выпить кофе или съесть шоколадку? Шоколад в диете допускается в очень ограниченных количествах.
Если же выпить кофе, то можно спровоцировать новый приступ боли в поджелудочной, поэтому кофе запрещено.
Видео:
Если поджелудочная железа не болит уже достаточно долгое время, то разрешается изредка выпивать немного кофе, но обязательно с молоком.
Можно ли кушать субпродукты? Диета № 5 допускает употребление субпродуктов (свиной и говяжий язык, сердце и печень КРС и домашней птицы), если они приготовлены в вареном или тушеном виде.
Допускает ли диета для поджелудочной железы употребление слоеного теста? На стадии обострения кушать изделия из слоеного теста нельзя, так как они содержат много жиров.
При ремиссии допускается небольшое количество выпечки из слоеного и сдобного теста, но нужно следить за тем, чтобы не возникало ни малейшей боли в поджелудочной железе.
protrakt.ru
Что можно есть, если болит желудок и поджелудочная

Если у человека сильно болит желудок и поджелудочная железа, ему необходимо в срочном порядке перейти на диетическое питание. Появление дискомфорта может свидетельствовать об обострении хронических заболеваний, поэтому следует незамедлительно посетить гастроэнтеролога и пройти комплексное обследование. В зависимости от того, какой патологический процесс спровоцировал появление болевого синдрома, специалист назначит пациенту медикаментозный курс лечения и подберет номер диеты.
Что можно есть при остром панкреатите?

При сильных болях в желудке и поджелудочной, которые были спровоцированы острым панкреатитом, люди в обязательном порядке должны соблюдать лечебную диету, которая предусматривает следующие правила:
- Первые несколько дней после приступа больным запрещается употреблять пищу и пить жидкость. В это время все необходимые питательные вещества к ним поступают через внутривенные растворы.
- С четвертого дня пациентам разрешается пить воду, после чего постепенно переводят его на жидкую пищу. Выход из голодовки можно начинать легкими супчиками, слизистыми, например, вермишелевым или рисовым. После этого можно ввести в рацион овощное и картофельное пюре, перетертые кашки.
- Из ежедневного рациона больного исключаются все продукты, которые содержат клетчатку (грубую) и экстрактивные микроэлементы.
- Чтобы из организма больного быстрее выводились токсины и остатки медицинских препаратов, ему необходимо пить как можно больше жидкости (минимум литр чистой воды).
- Для нормализации пищеварительного процесса рекомендуется употреблять кисели (негустые), сваренные их ягод или фруктов.
- Шиповниковый отвар поможет такой категории больных снимать воспаления.
- Запрещается на любом этапе диеты пить кофе. Его следует заменить некрепким чаем, в который добавлено небольшое количество молока (исключается сахар).
- После того как минует приступ, меню пациента будет постепенно расширяться и ему можно кушать омлет из яичных белков, молочные кашки (жидкие), обезжиренный творожок и коровье молоко, приготовленные на пару рыба и мясо.
- На момент выписки из стационара больной полностью переводится на диету стол №5, которую он должен соблюдать до полного купирования воспалительного процесса и болевого синдрома в поджелудочной железе.
Диета при боли и тяжести в желудке

Пациенты, у которых появились болевые ощущения и тяжесть в желудке, питаться должны в соответствии с правилами лечебной диеты, которая предусматривает следующее:
- Суточная доза углеводов, которые больные должны получать из круп, составляет не более 350г.
- В ежедневном рационе может присутствовать в минимальном количестве сахар. Если у человека происходят серьезные патологические процессы в поджелудочной, и она утратила способность вырабатывать инсулин, то сахар полностью исключается.
- При заболеваниях ЖКТ люди могут пить молоко, но только коровье, которое рекомендуется перед употреблением разводить кипяченой водой. Козье молоко полностью исключается по причине высокой жирности.
- Исключаются все наваристые бульоны, использовать в процессе приготовления первых блюд можно только овощные отвары.
- Готовая еда должна перед употреблением измельчаться или пюрироваться, чтобы желудку было легче ее переваривать.
- Мясные или рыбные блюда должны готовиться следующим образом: отвариваться, подвергаться паровой обработке, запекаться. Идеальным вариантом станут суфле, которые не содержат крупных фрагментов, способных повредить или вызвать раздражение слизистой.
- В ежедневном рационе могут присутствовать запеканки из овощей, творожка, вермишели и т. д.
- Запрещается включать в меню продукты, которые вызывают у людей повышенное газообразование. В эту категорию включаются: бобовые, белокочанная капуста и т. д.
- Если у человека произошло обострение хронических заболеваний ЖКТ, то ему нельзя кушать фрукты и овощи, которые не были подвержены термической обработке.
Какие продукты разрешает и запрещает диета?

При болевых ощущениях в желудке люди должны в первую очередь обратиться к гастроэнтерологам, которые выявят причину такого состояния и назначат лечение. Стоит отметить, что при любых патологиях ЖКТ, больных в обязательном порядке переводят на диетическое питание, благодаря которому снижается нагрузка на пищеварительный тракт и ускоряется процесс выздоровления или перехода в состояние стойкой ремиссии.
Разрешается при болях в желудке употреблять следующие продукты:
- Хлеб (белый), который полежал хотя бы сутки. Из него можно готовить домашние сухари. Также такой категории пациентов можно кушать крекеры или галетное печенье. Можно в небольшом количестве ввести в рацион несдобные пироги, в которых тесто очень хорошо пропечено. В качестве начинки разрешено использовать некислые фрукты и ягоды, овощи, нежирные сорта мяса, протертый творожок, рис и яйца.
- В обязательном порядке в рационе людей, имеющих проблемы с ЖКТ, должны присутствовать легкие и слизистые супчики. В процессе их приготовления используются овощи, которые натираются на терке, мясо, например, филе индюка или курятина.
- Что касается мясных и рыбных изделий, то они должны быть приготовлены таким образом, чтобы в готовых блюдах не содержалось крупных кусочков. Специалисты рекомендуют готовить котлетки, тефтельки, биточки, суфле и т. д.
- Творожок можно кушать только в протертом виде. Также из него следует готовить запеканки, пудинги, суфле.
- Сметана может присутствовать в меню только обезжиренная и в небольшом количестве. Ею следует заправлять готовые блюда.
- Пациентам можно включать в меню все виды круп, которые хорошо развариваются. Из них готовят слизистые кашки, их можно добавлять в супы, запеканки. Из овсяных хлопьев рекомендуется готовить не только кашки, но и кисели, которые обладают обволакивающим свойством и способны защищать слизистую желудка от агрессивного воздействия соляной кислоты.
- Диетическое питание предусматривает употребление макарон, вермишели и аналогичных изделий. При этом стоит отметить, что варить их нужно до состояния полной готовности, желательно даже немного разваривать.
- Овощи следует вводить в рацион только сезонные, так как в них в минимальных количествах присутствуют пестициды, которые используют многие фермеры для ускорения роста и созревания. Рекомендуется подвергать их термической обработке, например, отваривать, запекать, готовить на пару. Перед употреблением следует овощи пюрировать или протирать через ситечко.
- Людям, у которых появились боли в желудке, можно в небольших количествах кушать пчелиный мед. В качестве десертов следует использовать джем, некислое варенье, зефир, пастилу.
- Заправлять готовые блюда можно оливковым маслом (либо заменяется на рафинированное подсолнечное) или обезжиренной сметаной. Также допускается задействование молочного соуса «бешамель».
- Большую пользу больному желудку приносят кисели, шиповниковый отвар, компоты. Можно в течение дня пить травяные отвары, некрепкий и несладкий чай, молоко (коровье).
- Из мяса и рыбы можно готовить паштеты, которые рекомендуется намазывать на подсушеный хлеб. Такие бутерброды можно задействовать для перекусов.
- В рационе пациентов должны присутствовать кабачки, из которых можно готовить разнообразные блюда (супы, запеканки, суфле и т. д.).
Запрещаются при болях в желудке употреблять следующие продукты:
- Несмотря на пользу ржаного хлеба, его при проблемах с ЖКТ, нельзя вводить в рацион. Под запрет попадает также черный хлеб, сдобная выпечка, любые кондитерские изделия.
- Табу накладывается на наваристые бульоны, сваренные из рыбы, а также водоплавающей птицы, мяса и грибов.
- Не должно присутствовать в рационе пациентов консервации, солений, консервов, субпродуктов, а также колбас и копченостей.
- Запрещено при болях в желудке кушать жареные яйца. Также нельзя их употреблять после длительной варки, когда и белок и желток становится очень твердым.
- Навредить в период обострений хронических заболеваний могут твердые крупы, а также любые виды бобовых.
- Исключаются на период лечения все кислые ягоды, фрукты и овощи.
- Не должно присутствовать в рационе таких сладостей как шоколад (исключаются и все его производные), мороженое.
- Категорически запрещается пить алкоголесодержащие напитки, сладкую газировку, пакетированные соки, энергетики. В эту категорию также включается квас, кофе.
- Следует полностью отказаться от фаст-фуда и прочей пищи, которая способна спровоцировать обострение хронических заболеваний и стать причиной развития новых патологических процессов в ЖКТ.
- Табу накладывается на все жиры, которые имеют животное происхождение (исключением является сливочное масло, которое можно кушать в ограниченном количестве).
Недельное меню

Если у человека сильно болит желудок, поджелудочная железа и кишечник, то он должен пересмотреть свой рацион. Составляя меню, он должен ориентироваться только на продукты из разрешенного списка. Есть при больном кишечнике и желудке можно следующие блюда:
Понедельник
- Одна пиалка овсяной слизистой кашки, сваренной на разбавленном водой молоке (коровьем) или воде. Чашечка (небольшая) несладкого чая.
- Омлет из яичных белков, приготовленный в паровой машине. Шиповниковый отвар.
- Отварной картофель (пюрированный), несколько кусочков парового мяса. Одна пиалка вегетарианского супа, в котором присутствуют меленько нарезанные овощи. Чашечка (небольшая) компота, сваренного из яблок.
- Творожок, протертый через ситечко. Чашечка (небольшая) несладкого чая, с небольшим количеством молока (коровьего).
- Отварные пюрированные овощи, кусочек паровой рыбы (например, минтая). Чашечка (небольшая) киселя.
- Стакан обезжиренного кефира.
Вторник
- Одна пиалка гречневой, хорошо разваренной кашки, несколько паровых котлеток из индюшачьего филе. Чашечка (небольшая) чая, несладкого.
- Запеканка из перетертого творожка. Травяной отвар.
- Одна пиалка супа-пюре, сваренного из овощей. Рисовая кашка, слизистая, кусочек отварного куриного филе, с которой удалена шкурка. Стакан овсяного киселя.
- Запеченная тыква, несколько штук сухих печенюшек, шиповниковый отвар.
- Одна пиалка отварных макарон, несколько паровых биточков. Салат из отварных и меленько натертых овощей. Чашечка (небольшая) некрепкого чая.
- Стакан обезжиренного кефира.
Среда
- Запеканка из перетертого творожка. Паровой омлет из яичных белков. Чашечка (небольшая) киселя, фруктового.
- Запеченное в духовке яблочко, шиповниковый отвар.
- Вермишелевый супчик, сваренный на овощном бульоне. Отварной рис с паровыми тефтельками. Чашечка (небольшая) компота.
- Суфле из тыквы. Чашечка (небольшая) чая, с небольшим количеством молока.
- Гречневая кашка, отварная куриная грудка. Вареная свекла, меленько натертая и политая оливковым маслом. Чашечка (небольшая) киселя.
- Обезжиренный кефир и несколько штук сухих печенюшек.
Четверг
- Одна пиалка творожка, который был пропущен через ситечко и политого натуральным йогуртом. Запеченное в духовке яблочко. Чай, несладкий и с небольшим количеством молока (коровьего).
- Суфле, которое было приготовлено в паровой машине из нежирного рыбьего филе. Травяной отвар.
- Вегетарианский супчик, который был сваренный из овощей (сезонных) и в который добавлено небольшое количество легкой крупы. Одна пиалка овсяной кашки, с небольшим кусочком паровой телятины.
- Запеченная тыква. Чашечка (небольшая) фруктового киселя.
- Одна пиалка манной кашки, сваренной на разбавленном водой молоке (коровьем). Творожно-рисовый пудинг. Шиповниковый отвар.
- Нежирный кефир.
Пятница
- Омлет из яичных белков, приготовленный на пару. Одна пиалка манной кашки. Чашечка (небольшая) киселя.
- Запеченное в духовке яблочко, начиненное творожком. Шиповниковый отвар.
- Суп-пюре из картофельных клубней, молодого кабачка, небольшой морковки. Рисовая слизистая кашка, паровые зразы, приготовленные из индюшачьего филе. Некрепкий чай.
- Суфле из тыквы. Чашечка (небольшая) компота.
- Отварные и меленько натертые меленько овощи, кусочек паровой рыбы. Чашечка (небольшая) киселя.
- Несколько штук сухих печенюшек, обезжиренный кефир.

Суббота
- Овсяная слизистая кашка, сваренная на разбавленном водой молоке (коровьем). Одна пиалка творожка, который протерт через ситечко и полит натуральным йогуртом (можно добавить несколько ложек обезжиренной сметаны). Чашечка (небольшая) некрепкого и несладкого чая.
- Несколько сухариков и кисель.
- Вермишелевый супчик. Одна пиалка гречневой кашки (должна быть хорошо разварена), несколько паровых котлет, приготовленных из говядины или телятины. Шиповниковый отвар.
- Запеченная тыква. Чашечка (небольшая) чая.
- Рыбное суфле, рисовая слизистая кашка, отваренные в воде и меленько натертые меленько овощи. Кисель.
- Обезжиренный кефир и несколько штук сухих печенюшек.
Воскресенье
- Манная кашка, сваренная на разбавленном водой молоке (коровьем). Запеканка из перетертого творожка. Чашечка (небольшая) компота.
- Запеченные яблоки с творожком. Кисель.
- Вегетарианский борщ. Одна пиалка овсянки, сваренной на воде, несколько биточков, приготовленных в паровой машине. Травяной отвар.
- Рисово-творожный пудинг. Чашечка (небольшая) несладкого чая.
- Одна пиалка гречневой кашки, отварное куриное филе. Молочный кисель.
- Обезжиренный кефир.
ogastrite.ru
Что кушать когда болит поджелудочная железа. Поджелудочная железа. IzlechiSebya.ru
 » Поджелудочная железа
» Поджелудочная железа
Диета при болях поджелудочной железы, питание при приступе панкреатита
Опубликовано: 15 окт в 10:28
Для лечения панкреатита наши читатели успешно используют метод Ирины Кравцовой.
 Приступ панкреатита похож на удар в область под ложечкой . Больному сразу же нужен покой в лежачем положении, посуду со льдом. Его будет тошнить, знобить, начнется диарея. Врач при этом обязателен, диета после приступа панкреатита начинается лишь с третьего дня. Ранний прием пищи вызовет обострение, пару дней все органы отдыхают от переваривания (расщепления) белков и углеводов, жиров. Анальгетики используются выборочно, некоторые могут навредить. Допустим прием лекарств:
Приступ панкреатита похож на удар в область под ложечкой . Больному сразу же нужен покой в лежачем положении, посуду со льдом. Его будет тошнить, знобить, начнется диарея. Врач при этом обязателен, диета после приступа панкреатита начинается лишь с третьего дня. Ранний прием пищи вызовет обострение, пару дней все органы отдыхают от переваривания (расщепления) белков и углеводов, жиров. Анальгетики используются выборочно, некоторые могут навредить. Допустим прием лекарств:
- платифиллин с папаверином по одной таблетке
- баралгин
- но-шпа
- заменители ферментов – креон, мезим, альмагель
- диклофенак снизит воспаление
- октреотид в виде капельницы используют при хроническом панкреатите
- панкреатин во время еды по три таблетки
- фестал с циметидином три раза в день
Когда болит поджелудочная, берут анализы для выявления активности амилазы железы, последующая диета лишь позволяет затормозить прогрессирование. Питание применяют щадящее (механическое и химическое). Панкреатит часто вылечивается народными методами, быстродействием и высокой эффективностью отличается следующий рецепт:
- три листа золотого уса ( два по 15 и один 25 см) рубят ножом и варят в 700 г воды четверть часа
- отвар отстаивается восемь часов, после чего, хранится в холодильнике любой срок
- подбор дозы в каждом случае индивидуален (около пятидесяти грамм), необходимо совмещать с диетой в период ремиссии и при приступе панкреатита
- консультация врача обязательна, особенно, если болит орган, который лечится
- прием трижды в день за полчаса до питания подогретый на пару отвар
- срок курса – месяц, в 70% излечение поджелудочной полное, что подтверждают обследования железы
Для профилактики и лечения панкреатита наши читатели советуют Желудочный чай. Это уникальное средство изготовлено на основе самых редких и мощных лечебных трав, полезных для пищеварения. Желудочный чай не только устранит все симптомы болезни ЖКТ и органов пищеварения, но и навсегда избавит от причины ее возникновения. Читать далее
Самым распространенным является еще один рецепт питания в случаях проблем с поджелудочной:
- для этой железы диета допускает кефир и гречку, которые здесь используются
- пропорции рецепта – стакан гречки на стакан кефира
- крупу замачивают в жидкости с вечера
- выпивают за два приема на следующий день, сочетая с диетой
- каждый прием считается полноценным питанием, заменяя один завтрак и поздний ужин
- курс длится две недели, считая две недели от приступа панкреатита
Поджелудочная железа в этом случае излечивается, только в сочетании с последующим курсом лечения настойкой корня барбариса (трижды в сутки в течение месяца настоявшимся 10 дней корнем) и тремя неделями овсяной диеты (стакан прокрученного овса варят в литре воды 10 минут, съедается за полчаса до обеда). Все это нельзя использовать, если орган болит, процедура возможна лишь в ремиссии.
Минеральная вода Боржоми , Есентуки семнадцатого и четвертого номера, кисель и немного жидкой каши – весь суточный рацион при боли поджелудочной железы. Так продолжается четыре дня, после чего диета начинает немного добавлять в питание новые блюда и продукты. Пятая диета при болях не используется, голод – лучший врач поджелудочной железы весь период приступа панкреатита. Организм сам становится равнодушен к питанию, пока болит воспаленный и раздраженный орган. Панкреатит диагностируется, если болит вскоре после приема жирных блюд, причем, боль может быть постоянная и в виде приступов.
Лишь, через полмесяца после исчезновения боли в поджелудочной, начинается питание, которое будет затем использоваться для железы постоянно. Диета эта вечная, позволяющая при правильном подходе о приступах панкреатита забыть совершенно. Хроническая форма легко возникает, даже при первом приступе, поэтому, если присутствуют симптомы панкреатита:
- болит живот (сверляще либо опоясывающе)
- тошнит и рвет желчью
- болит под левым ребром
Следует сразу приложить лед и отказаться от любой пищи, дожидаясь приезда врача. Многие обезболивающие в данном случае опасны, поэтому, принимать лекарства стоит очень осторожно. Рекомендованное гастроэнтерологом питание начинается через две недели после приступа панкреатита, очень важно знать переносимость пациентом молочных продуктов, без которых поджелудочная не сможет переваривать каши, железа может использовать ферменты некоторых фруктов (киви, авокадо), помогающих переработке пищи, предотвращающих боль.
Вам все еще кажется, что вылечить панкреатит тяжело?
Судя по тому, что вы сейчас читаете эти строки - победа в борьбе с панкреатитом пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь поджелудочная - очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, слабость, головокружение, вздутие, тошнота, нарушение стула. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ирины Кравцовой. как она избавилась от панкреатита навсегда.
Что можно кушать при панкреатите: список разрешенных продуктов

Одна из общих характеристик жизни человека в современных развитых странах – неправильное питание, содержащее огромное количество жиров, переедание, слишком обильное употребление алкоголя. Нехватка времени неизбежно ведёт к нарушению режима питания. Именно поэтому такое опасное и трудно диагностируемое заболевание, как панкреатит, сегодня стало одним из самых распространённых. А, между тем, здоровая пища и правильный режим могут уберечься, как от возникновения воспаления поджелудочной железы, так и от его рецидивов.
Для чего нужна диета при панкреатите?
Хронический панкреатит полностью вылечить невозможно. В наших силах минимизировать негативное воздействие на железу, уменьшив тем самым воспалительный процесс. Диета и ферментная терапия помогут не допустить обострения болезни.Принципы питания при панкреатите:
- употребление продуктов с повышенным содержанием белков;
- уменьшение в рационе количества углеводов и жиров;
- исключение алкоголя;
- ограничение животных жиров, эфирных масел, холестерина, грубой клетчатки;
- употребление витаминов и липотропных веществ;
- питание 5-6 раз в день;
- калорийность рациона не более 2500–2600 ккал за сутки.
Узнайте, какие симптомы проблем с поджелудочной железой, прочитав это .
Что нельзя употреблять?
Углеводы, жиры, алкоголь и курение.В рационе больного панкреатитом не должны присутствовать блюда, которые повышают секрецию ферментов поджелудочной железы. К этой категории можно отнести консервы, наваристые супы, копчености, шоколад, кондитерские изделия, специи, соусы.
Нельзя употреблять жирные мясные, рыбные и молочные продукты, сдобу. Необходимо также исключить грибы, овощи и фрукты, отличающиеся наличием грубой клетчатки (капусту, редис, баклажаны, чеснок, кислые фрукты, репу, виноград, бананы), так как они создают большую нагрузку на пищеварительные органы.
Регулярное употребление алкоголя может привести к закупориванию протоков железы и образованию в них белковых бляшек, что будет препятствовать оттоку секрета и спровоцировать воспаление. Кроме этого, при регулярном употреблении спиртных напитков в организме вырабатывается уксусный альдегид, который провоцирует воспалительные процессы в поджелудочной железе. Употреблять алкоголь при панкреатите категорически запрещается.
Запрещено при этом заболевании и курение, так как табачный дым способствует блокировке ферментов, которые нейтрализуют уксусный альдегид.
Сколько нужно углеводов и жиров?
При панкреатите часто наблюдается нарушение углеводного обмена и расстройства желудочно-кишечного тракта, например, изжога, повышенное газообразование, рвота. Поэтому необходимо сократить суточное употребление углеводов, которое должно быть около 350 г. Из них сахара #8212; 40 г. Можно съедать в сутки не более 80 г жиров, из которых не более 20% могут иметь растительное происхождение.
БелкиВ неострой стадии заболевания одновременно со снижением секреторной активности нужно создать условия для нормального процесса синтеза ферментов. поэтому необходимо увеличить количество белков. Для этого вполне подойдут нежирные рыба, мясо и нежирные молочные продукты. В сутки нужно употреблять около 120 г этих продуктов.
Липотропные веществаЛипотропные вещества отвечают за нормализацию обмена жиров в организме. Они снижают нагрузку на всю пищеварительную систему в целом и, в частности, на поджелудочную железу. Поэтому овсяная и гречневая каши, сваренный яичный белок, нежирный творог будут очень полезны.
ВитаминыПри панкреатите обязательно ограничение количества углеводов и наблюдается нарушение обмена веществ, поэтому витамины плохо усваиваются организмом. Чтобы пополнить нехватку витаминов, нужно увеличить их соотношение к остальным продуктам.
Что делать, если болит поджелудочная железа? Узнайте, прочитав эту публикацию.
Что можно есть
1. Мучные изделия.Можно употреблять хлеб пшеничный ( лучше подсушенный или вчерашней выпечки) и несдобное печенье.Нельзя употреблять: ржаной хлеб, свежий хлеб, сдобу из слоеного теста, торты, пирожки.
2. Птица и мясо.Рекомендуется употреблять отварные или паровые мясо и птицу с низким содержанием жира (нежирные говядина, кролик, телятина, курица). С птицы нужно снимать кожу.Нельзя употреблять баранину, свинину, дичь, утку, гуся, почки, мозги, печень, любое жареное или тушеное мясо, копчености, консервы, колбасы.
3. Рыба.Рекомендуется употреблять нежирные виды рыбы. В рыбе должно содержаться не более 3% жира: треска, щука, судак, навага, сазан, минтай, камбала и др.Категорически запрещается употреблять сельдь, скумбрию, кильку каспийскую, а такжекопченую, соленую, жареную рыбу, консервы и икру.
4. Яйца.Можно употреблять омлет паровой.
5. Молочные продукты.Рекомендуется употреблять молоко в различных блюдах, творог некислый, паровые пудинги.Исключаются: натуральное молоко, жирные молочнокислые продукты
6. Крупы.Рекомендуется употреблять гречневую, овсяную, манную и рисовую каши, макароны, которые сварены на воде.Нельзя употреблять ячневую кашу, пшено, бобовые.
7. Овощи.Рекомендуются: отварные,или паровые тушеные морковь, картофель, кабачки и цветная капуста.Нельзя: редьку, белокочанную капусту, репу, брюкву, редис, шпинат, чеснок, лук, щавель.
8. Супы.Рекомендуются: слизистые супы из круп (перловая, манная, овсяная, рисовая), суп-крем. Исключаются супы на мясном бульоне, отваре грибов, овощей, молочные супы, щи, окрошка, борщ, свекольник.
9. Сладкие блюда.Рекомендуются компоты, желе, кисели. Запеченные яблоки некислых сортов. Протёртые ягоды и фрукты некислых сортов.
10. Соусы.Можно употреблять несладкие фруктово-ягодные подливки.Исключаются все остальные пряности и соусы.11. Напитки.Рекомендуется употреблять чай слабо заваренный и отвар шиповника.
Внимание! Только СЕГОДНЯ!
ВсеОтветы.ru
Поджелудочная железа является самым крупным органом в пищеварительной системе человека. Переваривание пищи происходит за счет желудочного сока, который выделяется клетками этой железы. Также в ткани поджелудочной железы есть другие клетки, которые называются островками Лангерганса. Они вырабатывают инсулин, который служит для усвоения глюкозы.Заболевание и лечение поджелудочной железы
Чаще всего поджелудочная железа страдает от инфекционных заболеваний и воспалений. Страшной болезнью поджелудочной железы является панкреатит – воспалительный процесс, при котором из-за воспаления этот орган не может нормально функционировать. Далее начинается его саморазрушение, в процессе которого вредные ферменты и токсины могут попасть в кровь, повредив другие жизненно важные органы.
Людям, у которых было обнаружено заболевание или воспаление поджелудочной железы, назначают лечение, основанное на диете. Если заболевание острое, то первые два-три дня больному следует вообще воздержаться от приема пищи. Питание в таком случае вводится через вену в виде специального раствора. Диета при поджелудочной железе очень жесткая: только вода с небольшим содержанием щелочи. Кроме того, нужно приложить холод (бутылку со льдом) на живот, на то место, где болит сильнее всего. От этого поджелудочная железа снизит выработку пищеварительного сока, и воспаление понемногу станет проходить.
Диета при заболевании поджелудочной железы
 Еще в давние времена питание для людей было не только процессом подкрепления жизненных сил, но и лечебной процедурой. С помощью различных диет лечили многие заболевания. А при болезнях поджелудочной железы диета стоит на первом месте.
Еще в давние времена питание для людей было не только процессом подкрепления жизненных сил, но и лечебной процедурой. С помощью различных диет лечили многие заболевания. А при болезнях поджелудочной железы диета стоит на первом месте.
Диета при заболевании поджелудочной должна соблюдаться строго! Одно из основных условий диеты – это частый прием пищи. Кушать нужно каждые 3 часа, и не менее 6 раз в сутки. Такое регулярное питание сможет относительно быстро восстановить функциональность поджелудочной железы. Порции пищи должны быть маленькими, чтобы сильно не нагружать железу. А пища – обязательно измельченной, протертой, приготовленной на пару, тушеной или вареной. Еда должна быть теплой - в пределах 30-60 градусов, ни в коем случае не холодной и не горячей. Соблюдать диету при заболевании поджелудочной нужно не менее года с момента обострения.
Людям с заболеваниями поджелудочной железы диету рекомендуется применять специальную - диету №5. Эта диета основана на употреблении продуктов низкой энергетической ценности. При ней строго ограничивается прием жиров и углеводов, а также таких продуктов, которые повышают выработку пищеварительных соков, вызывают вздутие кишечника, содержат грубую клетчатку. Энергетическая ценность пищи, потребляемой в сутки, должна составлять не более 1800 ккал. Питание должно состоять из: 80 г белков, 40-60 г жиров и 200 г углеводов, 8-10 г соли, а также обязательного количества потребляемой жидкости в пределах 1,5-2 литра. Минеральный состав потребляемых продуктов должен быть следующим: натрий – 4050 мг, калий – 3800 мг, фосфор – 1700 мг, кальций – 1100 мг, магний – 500 мг, железо – 30 мг. А витаминный состав должен включать 1,5 мг витамина А, 1,8 мг витамина В, 12,6 мг каротина, 19 мг витамина РР и 115 мг витамина С.
Диета при заболевании поджелудочной железы должна включать такие продукты, как:1) некрепкий чай с лимоном или молоком, без сахара или полусладкий;2) отвар шиповника, компоты и ягодно-фруктовые соки, разбавленные водой;3) пшеничный хлеб из муки 1 и 2 сорта, не первой свежести или подсушенный, а также сухари и сухое печенье;4) молоко и кисломолочные продукты: напитки, нежирный творог, пудинги, творожные пасты;5) овощи, приготовленные на пару, отваренные или в составе вегетарианских супов, обязательно протертые: картофель, морковь, кабачок, тыква, цветная капуста, свекла, зеленый горошек;6) крупы: манная, овсяная, гречневая, рис, сваренные на воде или наполовину с молоком, протертые. А также вермишель. Можно добавить 5 г сливочного масла;7) яйца в виде омлетов, при этом белков – не больше двух, а желтков – не больше ½ в сутки;8) нежирное мясо: говядина, телятина, кролик, курица, индейка. Отварное или паровое, протертое и рубленое в виде следующих блюд: котлеты, пюре, суфле, кнели и т. д. Рыба нежирных сортов;9) сливочное масло – до 30 г, рафинированное растительное масло – до 15 г;10) мягкие и сладкие фрукты и ягоды, протертые в сыром виде, печеные яблоки;11) компоты, желе, муссы из свежих и сухих ягод и фруктов, протертые, полусладкие.
 Как уже говорилось, при остром воспалении поджелудочной железы нужно воздержаться от еды. Диета при заболевании поджелудочной железы, после того как острая боль пройдет, состоит в приеме простокваши по ½ стакана каждые 30 минут. Через сутки разрешается до 200 г творога в день. А еще через двое суток – отварные протертые продукты. Если заболевание поджелудочной железы хроническое, то диета при поджелудочной заключается в употреблении разрешенных продуктов маленькими порциями и в протертом виде.
Как уже говорилось, при остром воспалении поджелудочной железы нужно воздержаться от еды. Диета при заболевании поджелудочной железы, после того как острая боль пройдет, состоит в приеме простокваши по ½ стакана каждые 30 минут. Через сутки разрешается до 200 г творога в день. А еще через двое суток – отварные протертые продукты. Если заболевание поджелудочной железы хроническое, то диета при поджелудочной заключается в употреблении разрешенных продуктов маленькими порциями и в протертом виде.
При больной поджелудочной железе диету предпочтительно насытить такими продуктами, как нежирное мясо и рыба, яйца всмятку и кисломолочные продукты. Содержащиеся в них белки благотворно влияют на пищеварительную функцию поджелудочной железы. Также нужно употреблять жидкие и полужидкие блюда: супы и каши на воде. Особенно полезным станет потребление морской капусты из-за большого содержания в ней кобальта и никеля, необходимого для нормальной работы поджелудочной.
Во время диеты при заболевании поджелудочной категорически запрещается употреблять ряд продуктов, среди которых:1) газированные сладкие напитки и виноградный сок, кофе, какао;2) свежий хлеб из пшеничной или ржаной муки, сдобные булки и изделия из слоеного теста;3) молочные продукты с высоким содержанием жиров;4) борщи, щи, холодные супы и супы, сваренные на мясном, грибном или рыбном бульоне;5) блюда из жареных яиц, яиц вкрутую и цельных яиц;6) жирное мясо и субпродукты, жирная рыба, колбаса, копчености, консервы и икра, сало, а также кулинарные жиры;7) каши из кукурузной, пшенной, ячневой и перловой крупы, рассыпчатые каши;8) бобовые;9) свежие овощи и фрукты в непротертом виде, а также редис, репа и редька, белокочанная капуста, лук и чеснок, баклажаны, грибы, щавель и шпинат, сладкий перец;10) виноград, бананы, финики и инжир;11) сладости: конфеты, шоколад, варенье, мороженое;12) пряности;13) алкоголь.
Жирная пища переваривается очень долго, дополнительно нагружая поджелудочную железу. Поэтому при больной поджелудочной железе диета исключает эти продукты. Острая и соленая пища усиливает воспаление железы. Также пагубно на нее влияет употребление алкогольных напитков, кофе, какао, крепкого чая и сладких газировок. Все это следует заменить на зеленый чай, воду, компоты и разбавленные соки. Финики, виноград и бананы содержат много простых углеводов, из-за быстрого усвоения которых может случиться вздутие кишечника.
Диета при заболевании поджелудочной железы станет лучшим лекарством. Но и людям, которые заботятся о своем здоровье, ведут здоровый образ жизни и следят за своим питанием, также стоит придерживаться этих рекомендаций. С такой диетой для поджелудочной заболевания ЖКТ будут вам не страшны!
Источники: http://zhkt.guru/pitanie-pri-pankreatite/kakaya-dieta/bolit-pristup, http://vashjeludok.com/podzheludochnaja/p-bolezni/pankreatit/menu.html, http://www.vseotveti.ru/content/s-podzheludochnoi-ne-shutyat-ili-kakuyu-dietu-nuzhno-soblyudat-pri-zabolevaniyakh-podzheludo
Комментариев пока нет!
www.izlechisebya.ru
Что можно кушать когда болит поджелудочная
Важность соблюдения диеты при болях в поджелудочной железе
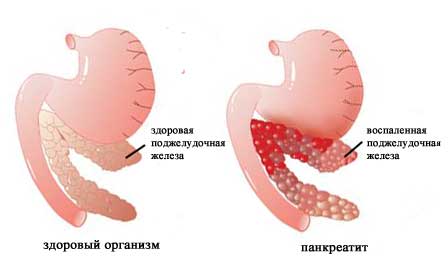
Острое воспаление поджелудочной железы — панкреатит — должен диагностировать врач. При возникновении сильной боли в левом подреберье нужно немедленно вызывать «Скорую».
Если приехавший доктор заподозрит панкреатит, то придется поехать с ним в больницу, где немедленно приступят к спасению жизни больного.
В комплексе лечебных мероприятий против воспаления поджелудочной железы важнейшее место занимает диета.
В первые дни больному вообще не дают есть и пить, «кормя» только внутривенными растворами.
Собственно, диета начинается с четвертого – шестого дня, когда больному начинают понемногу давать сначала воду, а затем и жидкую пищу.
Диета при заболеваниях поджелудочной железы должна исключать из рациона больного продукты, содержащие грубую клетчатку и экстрактивные вещества.
Это нужно, чтобы дать поджелудочной железе время на отдых и восстановление. Клетчатка и бульоны стимулируют работу железы и провоцируют новые приступы панкреатита.
Находясь на диете по поводу заболеваний поджелудочной железы, очень важно пить достаточно чистой воды, с которой из организма будут выводиться остатки лекарств и токсины, образующиеся в результате воспаления.
Воды нужно пить не менее литра в сутки, желательно, чтобы она была очищенной или минеральной с щелочной реакцией (типа «Боржоми»).
Начинают выход из голодания слизистыми супами (с рисом, вермишелью) на овощном бульоне, протертыми кашами, сваренными на воде, картофельным и овощными пюре.
В это время поджелудочная железа, печень и другие органы, участвующие в пищеварении, очень хорошо реагируют на негустые кисели из фруктового и ягодного сока, сваренные на кукурузном крахмале.
Полезно пить отвар шиповника, так как при любых воспалительных процессах организм особенно остро нуждается в аскорбиновой кислоте.
Кофе запрещен категорически, а вот слабый чай без сахара пить можно, добавляя в него молоко или лимон.
С каждым днем меню понемногу расширяется. В него вводятся омлет, обезжиренные молоко и творог, жидкие молочные каши, затем паровые мясо и рыба.
К моменту выписки из больницы (ориентировочно через две недели) диета больного обычно приводится в соответствие с требованиями лечебного стола № 5.
Такое питание должно продолжаться и после выписки домой, вплоть до полного затухания боли и воспаления в поджелудочной железе.
Питание при хронических заболеваниях поджелудочной железы
При хронической форме панкреатита и других заболеваний поджелудочной железы и печени питание должно быть щадящим, поэтому из меню по-прежнему исключаются все бульоны, кроме овощных.
Можно есть любые супы на овощном бульоне, заправленные крупами или макаронными изделиями. Супы и другие блюда можно есть в непротертом виде, но протертая еда все же предпочтительней.
Мясо и рыбу есть можно, только они должны быть сваренными на пару или в воде, приготовленными в виде запеканок с фаршем или тушеными.
Видео:
Питание должно состоять из легкоперевариваемых продуктов, не перегружающих поджелудочную железу и печень.
Нельзя вводить в меню продукты, которые вызывают у конкретного больного сильное газообразование — свежее молоко при лактозной недостаточности, капустный сок, картофель, горох и другие бобовые.
Совет: чтобы блюда из гороха не провоцировали выделение газов в кишечнике, достаточно слить воду, в которой горох или другие бобовые варились некоторое время, залить в кастрюлю свежую воду и доварить блюдо до полной готовности.
Вместе с отваром из кастрюли удалятся вещества, вызывающие брожение в кишечнике.
Очень важным элементом любого меню являются свежие овощи и фрукты. Эти продукты могут входить в питание людей с болезнями поджелудочной железы и печени в стадии ремиссии.
Овощи можно употреблять мелко нарезанными или мелко натертыми, когда нет поноса. Твердые фрукты, такие как яблоки, стоит натирать на мелкой терке, мягкие можно есть, не измельчая их.
Примерное меню на день:
- Овсянка на молоке, чай;
- Паровой омлет из белков, отвар шиповника;
- Нарезанное кусочками отварное мясо с отварным картофелем, вегетарианский суп из мелко нашинкованных овощей, компот из протертых фруктов с сахарозаменителем;
- Творог с повышенным содержанием кальция, чай с молоком;
- Овощное пюре, отварной минтай, чай с молоком;
- Кефир однопроцентной жирности.
Объем порций в диете рассчитывается так, чтобы суточная доза чистых углеводов составляла приблизительно 350 г. Углеводы должны поступать не из сахара, а из круп.
Сахар можно оставить в рационе только в символическом количестве, если в поджелудочной железе в результате заболевания не появилось некротических очагов и она по-прежнему способна вырабатывать инсулин.
В более тяжелых случаях сахар полностью заменяют сахарозаменителями, не требующими для своего переваривания инсулина: фруктозой, мальтозой, сахарином, ксилитом.
Ответы на популярные вопросы о диете
Несмотря на то, что лечебное питание при больной поджелудочной железе подробно описано в диете № 5, у людей возникает много дополнительных вопросов по поводу рациона. Рассмотрим самые распространенные.
Можно ли пить козье молоко? Козье молоко — избыточно жирный продукт, а все жирное при заболеваниях поджелудочной железы запрещено.
Козье молоко в два раза жирнее чем коровье, поэтому при проблемах с органами ЖКТ и печенью его нужно обязательно разводить водой.
Даже у здорового человека этот продукт может спровоцировать расстройство желудка и отрицательно повлиять на печень, поэтому начинать пить козье молоко следует постепенно, маленькими порциями, и внимательно следить за своим пищеварением, пока организм не адаптируется.
Можно ли человеку с больной поджелудочной железой кушать соленое сало?
Ответ такой же, как и на предыдущий вопрос. При ремиссии сало можно вводить в питание в минимальном количестве, не более двух ломтиков в день, следя за тем, чтобы не возникло боли в подреберье.
Допускается ли в диете употребление неострых специй, в частности корицы? Натуральная корица имеет мало общего с пряностью, которую продают в гипермаркетах и которую правильней называть не корицей, а кассией.
Почему гастроэнтерологов часто спрашивают именно про корицу? Существуют мифы, что корица способна излечивать диабет второго типа и восстанавливать поджелудочную железу.
Однако тому нет никакого научного подтверждения. Кассию можно умеренно употреблять как недорогой и безвредный заменитель корицы.
Что касается настоящей пряности — она провоцирует выработку пищеварительных соков, поэтому ее нельзя вводить в питание людей с больной поджелудочной железой.
Что будет, если выпить кофе или съесть шоколадку? Шоколад в диете допускается в очень ограниченных количествах.
Если же выпить кофе, то можно спровоцировать новый приступ боли в поджелудочной, поэтому кофе запрещено.
Видео:
Если поджелудочная железа не болит уже достаточно долгое время, то разрешается изредка выпивать немного кофе, но обязательно с молоком.
Можно ли кушать субпродукты? Диета № 5 допускает употребление субпродуктов (свиной и говяжий язык, сердце и печень КРС и домашней птицы), если они приготовлены в вареном или тушеном виде.
Допускает ли диета для поджелудочной железы употребление слоеного теста? На стадии обострения кушать изделия из слоеного теста нельзя, так как они содержат много жиров.
При ремиссии допускается небольшое количество выпечки из слоеного и сдобного теста, но нужно следить за тем, чтобы не возникало ни малейшей боли в поджелудочной железе.
Диета и питание при болях в желудке что можно есть и кушать
Боль в желудке сопровождается общим чувством дискомфорта, диареей, запором или нерегулярными и болезненными движениями кишечника, а также всеми симптомами синдрома раздраженного кишечника.
Женщины, которые страдают от данного синдрома, жалуются на обострения в течение менструального цикла. Хотя нет фиксированной причины для этого состояния, как правило, оно связано с плохими привычками питания, отсутствием правильной диеты и дефицитом определенных питательных веществ.
Диета при болях в желудке, кишечнике или поджелудочной является крайне важной составляющей терапии. Для составления плана (меню) диетического питания рекомендуется обратиться к опытному специалисту-диетологу, который подскажет, что можно есть, когда болит желудок.
Диета будет включать меню, состоящее из списка разрешенных и запрещенных (вредных) продуктов питания.
Принципы диеты
Почти каждый человек во всем мире страдает от боли в животе в какой-то момент своей жизни. Острота боли может меняться в зависимости от причины возникновения болевых ощущений в области живота.
Может быть много факторов, которые могут привести к появлению боли в желудке. При этом у некоторых людей желудок болит настолько интенсивно, что им может потребоваться срочная медицинская помощь.
Некоторые из причин могут быть безвредными, к примеру, переедание или газообразование, в то время, как другие могут быть одной из основных причин для беспокойства, например, инфекции желудка.
Большинство людей использует чаще всего лекарства или простые домашние средства, чтобы облегчить боли в желудке или поджелудочной.
Есть и другие люди, которые просто игнорируют такие болевые чувства и ждут, пока они не пройдут сами по себе. Это способствует тому, что боли возникают повторно через некоторое время.
В случае, когда желудок болит регулярно и проблема становится обычным явлением из-за привычек в еде, появляется необходимость соблюдения правильного рациона питания, то есть диеты.
Когда болит желудок и наблюдаются проблемы с ЖКТ, следует соблюдать правильное питание и особое меню, при этом особое внимание нужно обратить на продукты, которые с большей долей вероятности способны вызвать дискомфорт, диарею или запор (к примеру, молоко).
После этого важно составить с диетологом соответствующую программу питания, которая исключит проблемные продукты.
Продукты, которые зачастую инициируют проблемы с кишечником, включают, главным образом, молочные продукты (молоко, сметану, творог). Люди, страдающие от непереносимости лактозы (которую содержит молоко) чаще всего имеют проблемы с перевариванием данных продуктов.
Общепринято, что непереносимость лактозы – это проявление аллергии на молоко. На самом деле, это не совсем так, и разница между этими двумя понятиями достаточно большая.
Люди с непереносимостью лактозы не обязательно должны убирать молоко и молочные продукты из рациона питания, однако, им нужно взять под контроль количество употребляемых молочных продуктов.
Людям, наблюдающим аллергические реакции на молоко, нежелательно пить даже минимальное количество продуктов, содержащих его. К признакам аллергии на молоко имеют отношение затрудненное дыхание, ощущение стеснения в горле, выделения из носа, опухшие глаза, высыпания на поверхности кожи и рвота.
Аллергия на коровье молоко – одна из наиболее распространенных аллергий у малышей. Чаще всего реакцию вызывает коровье молоко. Тем не менее, козье, овечье молоко и молоко иных млекопитающих также могут стать причинными факторами аллергических реакций.
Для тех, кто не может полностью отказаться от молочных продуктов, пить молоко желательно вместе с едой или со злаковыми продуктами. Прием лактозы одновременно с пищей облегчит процесс ее переваривания и вызовет меньше осложнений.
Пить молоко также рекомендуется маленькими порциями несколько раз в день вместе с пищей.
Также есть возможность употреблять молоко, сыр и творог, не содержащие лактозы или прочие источники кальция, к примеру, соевое молоко, миндаль, зеленые овощи, рыбу и т.д.
Кроме молочных продуктов, некоторые овощи, такие как капуста, брокколи, фасоль и лук, цитрусовые пищевые продукты, рафинированный сахар и мучные продукты, способны вызвать дополнительные проблемы с желудком.
Острая еда, а также обработанные пищевые продукты также могут вызвать симптомы расстройства желудка или синдрома раздраженного кишечника.
В то же время, можно контролировать симптоматику путем улучшения диеты и качества питания. Нужно пить достаточное количество жидкости в виде воды и свежих фруктовых соков, чтобы избежать обезвоживания организма, а также улучшить процесс пищеварения.
Это также поможет избавиться от неприятного запаха, исходящего из ротовой полости, путем удаления бактерий, размножающихся в ней. Молоко пить не стоит, оно лишь усугубит симптомы. Также нужно осуществлять несколько небольших приемов пищи в день вместо двух больших.
Так как небольшие приемы пищи легче перевариваются, чем большие приемы или употребление тяжелых блюд, они могут помочь уменьшить боль в животе и частоту диареи.
Как правило, рекомендуется кушать пищу медленно и находить время для ее нормального пережевывания.
Это не должно делаться не просто для наслаждения вкусом еды, но также, потому что процесс жевания способствует пищеварению и активизирует движение слюны во рту, убивая бактерии, продуцирующие неприятный запах в полости рта.
Продукты, богатые волокнами и клетчаткой, нормализуют пищеварение и способствуют упорядочению движения кишечника, таким образом, уменьшая вероятность запора и, как следствие, дискомфорт в брюшной полости и желудке, а также неприятный запах изо рта.
В этой связи, диета подразумевает также увеличение приема клетчатки и употребление большего количества свежих фруктов и овощей.
При этом не стоит переусердствовать, поскольку иногда диета, включающая большой объем потребления клетчатки, также может вызвать проблемы. Помимо этого, выполнение определенных упражнений полезно при лечении спазмов в животе и расстройстве кишечника.
Можно начать с легкой тренировки и регулярных прогулок и постепенно увеличивать количество упражнений по мере повышения выносливости.
Рекомендуемые продукты
Пищевые волокна являются чрезвычайно важными в поддержании нормального состояния желудка, и профилактической мерой по предотвращению пептической язвы.
Свежие фрукты и овощи обеспечивают достаточное количество волокон и они также являются отличным источником важных витаминов, минералов, антиоксидантов, которые потенциально могут помочь организму защищать поддерживать здоровый желудок.
Фрукты и овощи, которые имеют флавоноиды и другие соединения, такие как кумарины, алкалоиды, терпеноиды, дубильные вещества и фенольные кислоты, как полагают врачи, обладают лечебными и функциональными свойствами в дополнение к низкой калорийности.
В клубнике есть вещества, называемые полифенолами, которые помогают исцелить язвы желудка.
Диета должна включать потребление продуктов, которые богаты флавоноидами, антиоксидантами и прочими фитохимическими веществами. Они состоят из:
- клубники;
- яблок;
- сельдерея;
- клюквы;
- лука;
- чеснока;
- зеленого чая.
Медицина продолжает развиваться, в частности, лабораторные исследования открыли вещества в черных соевых бобах, которые могут быть полезными в борьбе с воспалениями, связанными с инфекциями желудка и бактерией H. Pylori.
Поэтому можно включать в питание некоторые виды сои и бобовые (кушать их небольшими порциями), ведь такая диета только пойдет на пользу любом человеку.
В то время, как молоко относится к нежелательному типу продуктов, потому что оно способствует повышению кислотности желудка, некоторые виды йогурта, на самом деле, могут быть весьма полезными при язвенной болезни желудка.
Данные исследований на животных свидетельствуют о наличии в йогурте пробиотиков и лактобактерий, способных помочь в исцелении язвы желудка.
Нежелательные продукты
Как правило, следует избегать продуктов с высоким содержанием жира, повышенной кислотностью или продуктов, способных в редких случаях привести к сердечному приступу. Диета и корректное питание не подразумевают употребление каких-либо блюд с данными продуктами.
Кофе, как с кофеином, так и без него, представляет собой кислый напиток, который может раздражать слизистую оболочку желудка. Газированные напитки являются кислыми по своей природе, в связи с чем их также следует избегать.
Продукты с высоким содержанием насыщенных жиров, такие как жирное красное мясо, блюда, приготовленные с густыми сливками, или выпечка, как правило, могут способствовать воспалению.
Транс-жиры оказывают еще более негативное воздействие на слизистую оболочку желудка.
Цитрусовые фрукты, такие как лимоны, апельсины, грейпфруты, мандарины и лаймы, имеют более высокий уровень кислотности по сравнению с другими фруктами. Чтобы уменьшить риск раздражения, можно убрать из рациона питания некоторые из перечисленных видов фруктов.
Острую пищу и пряные продукты также можно исключить из диеты при болях в желудке и поджелудочной. Пока нет никаких доказательств того, что это поможет вылечить язву, но, если наблюдается облегчение симптомов, это уже является достаточной причиной такой корректировки питания.
Шоколад, черный перец и мята также часто пребывают в списках вредных продуктов питания, однако, люди имеют различную переносимость данных продуктов.
Алкоголь запрещен во время диеты при болях в желудке и поджелудочной, поскольку он стимулирует секрецию кислоты, и чрезмерное употребление спиртных напитков, безусловно, приведет к обратным результатам.
Очень скромное потребление алкоголя не слишком усугубит язвенную болезнь, однако, нужно провести дополнительные консультации с врачом по этому поводу.
По данным разнообразных исследований, курение сигарет увеличивает шансы получить язву желудка. Оно также замедляет процесс заживления и может ухудшить состояние желудка.
Наличие язвы желудка не означает, что человеку можно кушать только легкую, нежирную пищу. К счастью, есть несколько альтернативных вариантов продуктов с низким содержанием жира, которые популярны среди многих людей и входят в их питание.
К ним относятся:
- Нежирное мясо (к примеру, птицы).
- Рыба (если это консервы, стоит убедиться, что они упакованы в воду вместо масла).
- Некоторые бобовые культуры (питаться ими можно в зависимости от переносимости данных продуктов конкретным человеком).
Вместо употребления газированных напитков или кофе можно пить:
- большинство фруктовых соков, за исключением цитрусовых;
- чистую воду;
- легкие чаи.
Соблюдение правильной диеты и здоровое питание при болях в области желудка и поджелудочной железы могут потребовать дополнительных материальных затрат, а также выделения некоторого времени на планирование и составление непосредственно диеты.
Тем не менее, диета при болях в желудке или кишечнике (а иногда и в районе поджелудочной), и переход к более здоровому питанию в целом могут существенно облегчить симптоматику боли в желудке и избавить от прочих серьезных проблем со здоровьем.
Поджелудочная железа – маленький орган пищеварительной системы, который все же способен предоставить человеку множество неприятных минут, особенно если в его работе отмечаются неполадки. Тогда больной вынужден отказаться от большинства ранее употребляемых в пищу продуктов питания. При проблемах с поджелудочной необходимо придерживаться особенной диеты, которая называется 5П. Это поможет избежать возникновения острого панкреатита или перехода хронического в острую форму. Существует ряд запретов на употребление тех или иных продуктов, которых стоит придерживаться при хроническом панкреатите во время выздоровления после обострения или независимо от него. В первую очередь запрет касается алкогольных напитков и некоторых лекарственных препаратов. Ограничения вводятся также касательно фруктов и овощей. Какие же овощи можно без страха употреблять при панкреатите?
Овощи при заболевании поджелудочной железы
Помидоры. Следует ли употреблять помидоры при панкреатите? Диетологи не могут дать однозначный ответ на этот часто возникающий вопрос. Одни доказывают, что помидоры чрезвычайно полезны, поскольку в них находиться большое количество клетчатки, столь необходимой для органов желудочно-кишечного тракта. Также помидоры помогают выводить холестерин с крови, что очень ценно для работы поджелудочной железы.
Другая группа диетологов уверенна, что помидоры при панкреатите употреблять категорически запрещено, особенно в период его обострения. Но и те и другие едины во мнении, что ни в коем случае нельзя есть недозревшие помидоры, которые содержат много токсинов.
Очень полезным продуктом оказывается свежевыжатый томатный сок, но не изготовленный в производственных условиях. Он благоприятно влияет на поджелудочную железу, стимулируя ее работу. Особенно хорошо для этих целей сочетание томатного и морковного сока. Помидоры можно также употреблять в тушеном виде или запеченными. Но во всем нужно придерживаться правила золотой середины, даже в употреблении полезных продуктов.
Томатный сок оказывает желчегонное действие, поэтому пить его во время криза хронического панкреатита не стоит. Это может ухудшить ситуацию, так как возможно возникновение вторичного реактивного панкреатита, как при холелитиазе. Результат может быть очень неблагоприятным, вплоть до инвалидности или летального исхода. Таким образом, употреблять томаты и томатный сок можно в период ремиссии хронического панкреатита, когда отсутствуют боли, по результатам УЗИ не видно отека, а анализы показывают нормальный уровень диастазы, эластазы, амилазы.
Огурцы. Огурцы очень насыщенны витаминами и различными микроэлементами, несмотря на то, что 90 % их состава занимает вода. При панкреатите употреблять в пищу огурцы однозначно можно. Мало того, существует огуречная диета, которую зачастую назначают при панкреатите. На протяжении недели человек должен съесть 7 кг огурцов, что разгружает поджелудочную железу и препятствует возникновению воспаления в ней. Но, во всем следует знать меру, избыточное потребление огурцов, особенно содержащих нитраты или пестициды, не только не пойдет на пользу, но даже может причинить вред.
Капуста. При панкреатите любую капусту можно употреблять только предварительно стушив или отварив ее. Квашеная капуста очень сильно раздражает слизистую, поэтому ее есть не следует. В сыром виде можно изредка употреблять только пекинскую капусту, но следует помнить, что после обострения любой новый вид капусты следует вводить постепенно. А что же говорят диетологи относительно морской капусты?
Полезность морской капусты – неоспоримый факт, так как в ее составе содержатся такие необходимые микроэлементы, как никель и кобальт, которые обеспечивают нормальную работу железы.
При панкреатите есть морскую капусту можно, но только населению Юго-Восточной Азии, так как у них ферментативная система отличается от европейской. Даже в инструкциях к японским лекарствам есть предостережение, что при приеме европейцами лекарство может быть неэффективным. Поэтому морскую капусту при воспалении поджелудочной железы употреблять нельзя, особенно в период криза. Этот продукт по своему составу похож скорее на грибы, чем на другие виды капусты, и на его утилизацию понадобится выброс большого количества ферментов поджелудочной, что приведет к усугублению воспаления.
По этой причине морскую капусту, как и грибы, не разрешено давать детям до достижения 12-летнего возраста, так как у них еще отсутствуют необходимые ферменты, и больным на панкреатит. Брокколи, как и цветная капуста, являются весьма полезными продуктами, но при панкреатите их стоит употреблять в тушеном или отварном виде. Белокочанная капуста, так часто встречающаяся на нашем столе, в силу содержания в ней жесткой клетчатки не разрешена к употреблению сырой. Только после термической обработки кушать ее можно, но не часто. И, конечно же, следует помнить, что любые жареные овощи противопоказаны.
Фрукты при панкреатите
Употребление фруктов при панкреатите также строго ограничено. Кислые фрукты, содержащие грубую клетчатку, есть не желательно, особенно при обострении. Фруктами можно полакомиться только через 10 дней после начала ремиссии панкреатита. Хронический панкреатит также не позволяет злоупотреблять фруктами, из перечня разрешенных достаточно съедать какой-то один фрукт в день. Естественно, польза от употребления фруктов величайшая, ведь они содержат множество витаминов и микроэлементов, чем и ценны для поджелудочной, но содержание грубой клетчатки нарушает ее функционирование.
В перечень разрешенных фруктов входят: клубника, дыня, арбуз, сладкие зеленые яблоки, авокадо, ананас, банан, папайя. Нельзя есть манго, все виды цитрусовых, алычу, кислые яблоки, сливы, персики, груши. В период ремиссии разрешается употребление различных фруктов, но только термически обработанных. Но следует придерживаться определенных правил при употреблении фруктов при панкреатите:
- Употреблять в пищу допускается только фрукты из списка разрешенных, при этом их необходимо тщательно измельчить или растереть.
- Фрукты перед употреблением подлежат обязательной термической обработке (в духовке или пароварке).
- Запрещено принимать в пищу более одного фрукта на протяжении дня.
Вместе со списком разрешенных и находящихся под запретом фруктов следует также знать перечень лекарств, которые можно принять, если произошло употребление запрещенного фрукта. Часто возникает вопрос: можно ли при воспалении поджелудочной железы бананы и клубнику. Большинство врачей диетологов придерживаются мнения, что поджелудочной железе эти фрукты вреда не принесут, если только их кушать в небольшом количестве и не в период обострения.
Натуральный сок из клубники и банана считается особо полезным для поджелудочной, он содержит много витаминов, приятный на вкус.
Алкогольные напитки при воспалении поджелудочной железы
Поджелудочная железа, по сравнению с другими органами системы пищеварения, наиболее подвержена токсическому влиянию алкоголя. Она, в отличие от печени, не содержит фермент, который может расщеплять алкогольный напиток. Зачастую (около 40 % случаев) острый панкреатит развивается после застолья с обильной выпивкой и нездоровой жирной или жареной пищей.
Употребление спиртного при хроническом панкреатите приводит к повторяющимся случаям острого панкреатита, которые влияют на функциональность поджелудочной железы и приводят к ее анатомическому разрушению. А, в отличие от печени, свойства восстанавливаться поджелудочная железа не имеет.
Каждый случай употребления алкоголя приводит к увеличению количества очагов фиброза, что попросту означает, что железа гниет.
Список запрещенных при панкреатите продуктов
Есть перечень продуктов, запрещенных к употреблению при воспалении поджелудочной железы даже в самых малых дозах. К таким продуктам относятся: жирное мясо (гусь, свинина, баранина, утка), колбаса, жирная рыба, икра, любые копчености, грибы, соленья, консервы. Категорически не разрешаются кофе, крепкий чай, горький шоколад, какао, холодные продукты – лимонады, мороженое и даже просто холодная вода. Алкогольные и газированные напитки также под строгим запретом.
При панкреатите также очень важным является соблюдение режима питания. Принимать пищу следует маленькими порциями, не менее 5-6 раз в день. Блюда должны иметь мягкую консистенцию. При обострении врачи часто назначают голодные дни, в которые разрешается только теплое питье.
Что можно кушать, если болит поджелудочная железа? Об этом расскажет видеоматериал:
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
gastrit-i-yazva.ru
Диета при болях поджелудочной железы, питание при приступе панкреатита
 Приступ панкреатита похож на удар в область «под ложечкой». Больному сразу же нужен покой в лежачем положении, посуду со льдом. Его будет тошнить, знобить, начнется диарея. Врач при этом обязателен, диета после приступа панкреатита начинается лишь с третьего дня. Ранний прием пищи вызовет обострение, пару дней все органы отдыхают от переваривания (расщепления) белков и углеводов, жиров. Анальгетики используются выборочно, некоторые могут навредить. Допустим прием лекарств:
Приступ панкреатита похож на удар в область «под ложечкой». Больному сразу же нужен покой в лежачем положении, посуду со льдом. Его будет тошнить, знобить, начнется диарея. Врач при этом обязателен, диета после приступа панкреатита начинается лишь с третьего дня. Ранний прием пищи вызовет обострение, пару дней все органы отдыхают от переваривания (расщепления) белков и углеводов, жиров. Анальгетики используются выборочно, некоторые могут навредить. Допустим прием лекарств:
- платифиллин с папаверином по одной таблетке
- баралгин
- но-шпа
- заменители ферментов – креон, мезим, альмагель
- диклофенак снизит воспаление
- октреотид в виде капельницы используют при хроническом панкреатите
- панкреатин во время еды по три таблетки
- фестал с циметидином три раза в день
Когда болит поджелудочная, берут анализы для выявления активности амилазы железы, последующая диета лишь позволяет затормозить прогрессирование. Питание применяют щадящее (механическое и химическое). Панкреатит часто вылечивается народными методами, быстродействием и высокой эффективностью отличается следующий рецепт:
- три листа золотого уса ( два по 15 и один 25 см) рубят ножом и варят в 700 г воды четверть часа
- отвар отстаивается восемь часов, после чего, хранится в холодильнике любой срок
- подбор дозы в каждом случае индивидуален (около пятидесяти грамм), необходимо совмещать с диетой в период ремиссии и при приступе панкреатита
- консультация врача обязательна, особенно, если болит орган, который лечится
- прием трижды в день за полчаса до питания подогретый на пару отвар
- срок курса – месяц, в 70% излечение поджелудочной полное, что подтверждают обследования железы
Самым распространенным является еще один рецепт питания в случаях проблем с поджелудочной:
- для этой железы диета допускает кефир и гречку, которые здесь используются
- пропорции рецепта – стакан гречки на стакан кефира
- крупу замачивают в жидкости с вечера
- выпивают за два приема на следующий день, сочетая с диетой
- каждый прием считается полноценным питанием, заменяя один завтрак и поздний ужин
- курс длится две недели, считая две недели от приступа панкреатита
Поджелудочная железа в этом случае излечивается, только в сочетании с последующим курсом лечения настойкой корня барбариса (трижды в сутки в течение месяца настоявшимся 10 дней корнем) и тремя неделями овсяной диеты (стакан прокрученного овса варят в литре воды 10 минут, съедается за полчаса до обеда). Все это нельзя использовать, если орган болит, процедура возможна лишь в ремиссии.
Минеральная вода «Боржоми», «Есентуки» семнадцатого и четвертого номера, кисель и немного жидкой каши – весь суточный рацион при боли поджелудочной железы. Так продолжается четыре дня, после чего диета начинает немного добавлять в питание новые блюда и продукты. Пятая диета при болях не используется, голод – лучший врач поджелудочной железы весь период приступа панкреатита. Организм сам становится равнодушен к питанию, пока болит воспаленный и раздраженный орган. Панкреатит диагностируется, если болит вскоре после приема жирных блюд, причем, боль может быть постоянная и в виде приступов.
Лишь, через полмесяца после исчезновения боли в поджелудочной, начинается питание, которое будет затем использоваться для железы постоянно. Диета эта вечная, позволяющая при правильном подходе о приступах панкреатита забыть совершенно. Хроническая форма легко возникает, даже при первом приступе, поэтому, если присутствуют симптомы панкреатита:
- болит живот (сверляще либо опоясывающе)
- тошнит и рвет желчью
- болит под левым ребром
Следует сразу приложить лед и отказаться от любой пищи, дожидаясь приезда врача. Многие обезболивающие в данном случае опасны, поэтому, принимать лекарства стоит очень осторожно. Рекомендованное гастроэнтерологом питание начинается через две недели после приступа панкреатита, очень важно знать переносимость пациентом молочных продуктов, без которых поджелудочная не сможет переваривать каши, железа может использовать ферменты некоторых фруктов (киви, авокадо), помогающих переработке пищи, предотвращающих боль.
zhkt.guru
Диета при болях поджелудочной железы - примерное меню
Поджелудочная железа – это один из самых важных органов в человеческом организме, который отвечает за переваривание пищи. Она помогает усваиваться пище, которая поступает в желудок, защищает органы пищеварения от самопереваривания, способствует расщеплению белков, углеводов и жиров и всасыванию их в кишечник. И поэтому любые заболевания, связанные с данным органом, могут привести к весьма неприятным последствиям. Но как выявить эти заболевания, что делать, чем лечиться, что есть и что исключить из своего рациона питания, если болит поджелудочная железа? Ответы на эти вопросы каждый человек должен заучить заранее, а еще лучше держать перед собой наготове, дабы в следующий раз при первых симптомах заболевания тут же сделать все необходимое для стабилизации работы поджелудочной железы.

Где находится поджелудочная, люди узнают, когда она начинает болеть
Прежде, чем начинать лечить поджелудочную железу, нужно выяснить для себя, а действительно ли именно она отзывается сильной болью или это заболел другой орган. Конечно, лучше всего для диагностирования заболевания, тут же отправиться к хирургу, который назначит полное обследование организма, проведет анализы, выявит заболевание и назначит комплексное решение.
Но можно и самому определить, какой же орган заболел, прислушавшись к своим ощущениям. Так о заболевшей поджелудочной железе будет свидетельствовать неприятное ощущение или боль с левой стороны прямо под ребрами. Чаще всего боль в области левого подреберья – это симптом панкреатита, который является воспалением тканей поджелудочной железы. Данное воспаление, а соответственно и панкреатит, может быть острым и хроническим.
При остром панкреатите наблюдается омертвение тканей поджелудочной железы и выброс в организм агрессивных пищеварительных ферментов. В случае острого панкреатита нужно обязательно тут же отправиться к врачу, который сделает обследование и назначит верное лечение, длительность которого обычно варьируется от недели до двух. Если же лечение было начато позже начала острой формы панкреатита, то оно может растянуться на пару-тройку месяцев, а острая форма заболевания трансформируется в хроническую.
Помогут же выявить панкреатит симптомы этого заболевания: ужасная боль в животе, понос 15 раз в день, тошнота, рвота, боль в спине, кроме того у пациента наблюдается сухость во рту, одышка, икота, понижение артериального давления. Если же у пациента к этим симптомам добавляется еще и повышение температуры тела до 40 градусов – это признак того, что панкреатит привел к некрозу поджелудочной железы под названием пакреонекроз. Среди причин панкреатита можно выделить:
- Вредная пища – сдоба, газировка, жирная и острая пища, торты, пиво.
- Превышение дозировки лекарственных препаратов, а также принятие их не по указанной в инструкции схеме, например, в инструкции сказано, что лекарство нужно выпить до еды, а оно было принято позже.
- Осложнения от заболеваний желчного пузыря, желчных путей, желчекаменной болезни, в результате которых камни в желчном пузыре перекрывают проток в поджелудочную железу.
- Патология с сосудами, приводящая к нарушению кровотока поджелудочной железы.
- Инфекция в двенадцатиперстной кишке.
- Воспаление органов в брюшной полости.
- Избыток токсических веществ в организме.
Но болеть поджелудочная железа может не только из-за панкреатита. Боль в левом подреберье также может свидетельствовать о том, что пациент болен жировым некрозом, у него патология поджелудочной железы, развивается склеротический процесс, имеется киста или абсцесс. Также сильной болью в поджелудочной железе может проявляться межреберная невралгия, заболевания желчного пузыря, остеохондроз, гастрит, энтерит, язва желудка и некоторые другие, поэтому и не стоит никогда заниматься самолечением, дабы не навредить своему организму еще больше.
Чаще всего болью в поджелудочной железе отзывается панкреатит, но она может быть и симптомом другой болезни, поэтому прежде чем приступать к ее лечению, необходимо проконсультироваться с врачом.
Оказание первой помощи при сильной боли в области поджелудочной железы

Панкреатит – основная причина боли поджелудочной железы
Несмотря на то, что пациентам с болью в области поджелудочной железы, категорически запрещается заниматься самолечением, иногда эта боль бывает слишком сильной. В таком случае терпеть эту боль до того момента, пока придет врач или до похода в поликлинику, не представляется возможным, и тогда нужно оказать пациенту первую помощь, попытаться унять эту боль или хотя бы максимально ее облегчить.
При этом утихомиривать эту боль крайне не рекомендуется при помощи таблеток, лучше для этого воспользоваться народными, проверенными методами, которые точно не повлекут осложнений. Единственные таблетки, которые способны снять боль и не вызвать осложнений – это Но-шпа, а также Мезим, Фестал и Панкреатин, в состав которых входят те ферменты, которые вырабатываются поджелудочной железой. Действие данных лекарственных препаратов можно будет почувствовать уже через полчаса после принятия таблеток.
Правда, если до начала сильной боли вы только-только сильно много съели, действия препаратов придется ждать довольно долго, поэтому в данном случае перед тем, как их принять, нужно будет промыть желудок, выпив побольше теплой кипяченой воды с содой или минералки. Но, как было уже сказано выше, лучше воспользоваться народными методами, которые были одобрены медиками. И главное, что они рекомендуют при болях в области левого подреберья – это прекратить есть. То есть вообще отказаться на сутки от любой еды, чтобы разгрузить поджелудочную железу, помочь ей нормализовать свою работу. Причем, даже если боль пройдет, не нужно тут же накидываться на еду, иначе она снова возникнет. А чтобы утолить чувство голода, лучше попить сутки минеральную воду и слегка подслащенный не крепкий чай.
Также при боли в поджелудочной железе, которая возникает от воспаления тканей, ее можно ослабить, охладив место боли. Для этого рекомендуется на живот больного положить грелку, наполненную ледяной водой, или пузырь со льдом из морозильной камеры. Если же такой возможности нет, то можно воспользоваться другим способом. Стоит взять обычное махровое полотенце, полностью намочить его в холодной воде и тут же отправить на 10 минут в морозилку. Спустя данное время полотенце заледенеет и тогда его можно будет вытащить и положить себе на живот с левой стороны. Как только оно слегка подтает, необходимо будет снова повторить предыдущие манипуляции, и так нужно будет делать до тех пор, пока боль полностью не утихнет.
Когда боль утихнет, нельзя тут же вставать с кровати, лучше устроить себе небольшой отдых в полном покое. И в таком расслабленном режиме рекомендуется выпить 2 литра щелочной минеральной воды. Она поспособствует оттоку желчи и выработке секрета поджелудочной железы, нормализовав ее работу. Вот только все это нужно делать, если боль еще можно как-то терпеть. Если же боль просто непереносима, необходимо срочно вызывать Скорую помощь, дабы болезнь не вышла из-под контроля. Но даже если боль была не очень сильная и после охлаждения, голодовки и обильного питья она ушла, все равно на следующий день отправиться в больницу и сделать УЗИ, дабы выяснить ее причину.
Сильную боль в области поджелудочной железы можно унять с помощью Но-шпы, полного покоя, охлаждения льдом левой стороны живота, голодовкой и обильным питьем, а после ее исчезновения, необходимо срочно показаться врачу.

Приступы боли могут быть очень сильными
Пациентам же, у которых поджелудочная железа болит не только время от времени, а довольно-таки часто, нужно не только соблюдать все рекомендации лечащего врача, но и строго придерживаться диеты. Эта диета была утверждена благодаря многочисленным исследованиям медика, и специально включает те продукты, которые будут нормализировать работу поджелудочной железы, и исключает те из них, которые способны вызвать очередное ухудшение здоровья.
Основной принцип диеты для пациентов с заболеваниями поджелудочной железы – это правильное питание, которое категорически запрещает есть различный фаст-фуд, супы, пюре и вермишель быстрого приготовления, алкоголь (допускается только бокал красного сухого вина), бутерброды, сдобу и питание в сухомятку. Пациентам с таким заболеванием также запрещено курить и садиться на экспресс-диеты, обещающие мгновенное похудение. Кроме того есть еще один список запрещенных продуктов:
- Жареная пища
- Специи, которые нельзя даже нюхать, дабы их аромат не раздражал желудок
- Углеводные продукты, особенно, все мучное и сладкое
- Соль, правда, солить блюда можно, но в разумных пределах, а во времена обострений ее уж точно нужно исключить полностью
- Кофе и какао
- Масло, как растительное, так и сливочное
- Газированные напитки, разрешается только газированная минеральная вода и то не сразу после приступа боли
- Колбасы и рыбные консервы
- Все, что содержит в себе клетчатку, особенно белую капусту
Но если столько всего нельзя есть, то что же можно? Как оказывается, есть множество вкусных, а самое главное, безопасных и даже полезных блюд, которые порадуют вашу поджелудочную железу. Итак, вся еда с начала диеты обязательно должна быть приготовлена только в вареном или паровом виде, таким образом она сможет сохранить в себе все полезные микроэлементы. При этом, в первые дни после голодания, некоторые продукты, например, мясо, лучше перед употреблением перемолоть на мясорубке, дабы облегчить его усвоение организмом.

Правильное питание – залог здоровья поджелудочной
Очень полезным для тех людей, которые сидят на данной диете, будет куриный бульон, также можно попить бульон из индейки или говядины. В свое удовольствие можно кушать любые каши, кроме пшеничной, они отлично усваиваются и прекрасно сочетаются с куриным мясом или бульоном. Весьма полезной для поджелудочной железы морская капуста, которая определенными ферментами, нормализирующими работу данного органа. Овощи также незаменимы при этой диете, пациенты могут употреблять любые из них, даже картошку, главное, чтобы она была отварной, а не запеченной в духовке или жаренной.
С опаской во время диеты стоит относиться к молочным блюдам, стараясь не употреблять их в слишком большом количестве. Да и яиц нельзя много есть, хоть они и полезны при заболеваниях поджелудочной железы, главное, есть их только сваренные всмятку или в омлете, причем, при обострении заболевания их количество нужно будет уменьшить до 1 яйца в сутки, а далее можно будет увеличить до 3 штук в день, но ни в коем случае не больше.
Все пациенты, которые страдают болью в области поджелудочной железы, должны следовать определенной диеты, не отклоняясь от нее ни на шаг на протяжении всей жизни. Как видите, боль в области поджелудочной железы может быть симптомом самых разных заболеваний, от панкреатита до остеохондроза, и определить диагноз пациента сможет только врач. И если это временная боль, то ее можно будет снять народными методами, а если хроническая, тогда пациентов выручит лишь комплексное лечение и ежедневная диета.
Поджелудочная железа, почему она дает сбои в работе, узнаете из видеоматериала:
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Вместе с этой статьей читают:
Моему сыну 8 лет. Врачи ставят диагноз панкреотит. Назначили диету, лекарство. Уже 2 недели мы все делаем как назначено. Но сын все равно каждый вечер жалуется на боли в животе. И я уже не знаю что с этим делать. Подскажите мне пожалуйсто.
ЛЬНЯНОЕ МАСЛО -ПОЧИТАЙТЕ В ИНТЕРНЕТЕ
В статье навалена куча вредоносных советов!
– “способны снять боль и не вызвать осложнений – это … Мезим, Фестал и Панкреатин” ПРЯМОЕ ПРОТИВОПОКАНИЕ
– “Очень полезным … будет куриный бульон, также можно попить бульон из индейки или говядины” – ПРОТИВОПОКАЗАНЫ МЯСНЫЕ, РЫБНЫЕ, ГРИБНЫЕ БУЛЬОНЫ
И еще есть вредные советы…
А вот насчет охлаждения льдом – это правильно. Только еще эффективнее и спинную проекцию охлаждать
Диета при панкриотите называется “Диета№5п”
У МЕНЯ ХУЙ НЕ ПАДАЕТ Я ВИДЕО ЗАПИСАТЬ НЕ МОГУ
Три яйца съедать за день при панкреатите?Ну и статья!Это ,вообще,не то что обострение,-не довезут.Ох ,и советчики.
Реально бред какой-то, противоречия в статье перечисляет среди недопустимых продуктов “Все, что содержит в себе клетчатку” и тут же пишет, что овощи незаменимы, а овощи это и есть клетчатка! С яйцами тоже перебор… Недопустимая дезинформация для сайта с таким названием.



Следите за обновлениями сайта в социальных сетях!
Материалы: http://pishhevarenie.com/podzheludochnaya-zheleza/chem-lechitsya-i-pitatsya-esli-bolit-podzheludochnaya-zheleza/
life4well.ru
Меню и диета №5 при заболевании поджелудочной железы
В подавляющем большинстве случаев диета при различных заболеваниях поджелудочной железы (либо при панкреатите) может быть направлена исключительно на снижение несколько повышенной в этот период желудочной секреции. Чаще всего именно повышенная секреция наблюдается при обострении имеющихся хронических болезней или же при остром течении панкреатита.
Кроме того подобная диета должна быть направлена так же на предотвращение случайного развития определенных осложнений и на стабилизацию состояния при развитии хронического панкреатита.
Практически всегда диета при тех либо иных заболеваниях поджелудочной железы обязана исключать те продукты, которые содержат в себе грубую клетчатку, которые как следствие стимулируют работу пищеварительных желез. Помимо этого, очень важно ежедневно употреблять достаточное для конкретного человека количество жидкости (желательно очищенной воды) – это собственно обязательное условия данной лечебной диеты.
Поджелудочная железа человека напрямую участвует в процессах пищеварения и значит, для большинства больных панкреатитом может требоваться совершенно особая диета. При расстройстве функции поджелудочной железы, нарушается полноценный процесс пищеварения, как следствие больному органу будут крайне вредны чрезмерно высокие нагрузки.
Как правило, при не достаточно правильном адекватном питании, при различных заболеваниях связанных с поджелудочной железой, у больного человека могут обостряться боли, может пропадать аппетит, а зачастую может появляться тошнота и даже обильная рвота.
Вероятно, именно поэтому всем больным с панкреатитом назначается строго щадящий рацион. Естественно, что из такого рациона полностью исключаются – любого типа алкоголь, чрезмерно жирная, чрезмерно сладкая, и слишком богатая на углеводы пища. Конечно же, должны полностью быть исключены любые жареные блюда.
Несомненно, что наиболее строгие правила диеты при воспалениях поджелудочной железы должны будут соблюдаться во время наступлении острых приступов заболевания, которые в большинстве своем характеризуются достаточно сильными болями. Стандартный лечебный стол, который закреплен за этой лечебной диетой, как правило, находится под номером пять (так называемая лечебная диета под № 5П).
Что предусматривает диета №5
Как правило, в рационе больных с панкреатитом должна будет преобладать именно белковая пища, медики считают, что поскольку поджелудочная железа ответственна за полноценный углеводный обмен в организме, то поступающие с пищей белки не будут перегружать этот орган.
Надо сказать, что как растительное масло, так и масло сливочное не требуется полностью исключать из своего рациона питания. Однако масло при данной диете добавляют исключительно уже в приготовленную пищу – это могут быть каши, любые салаты (желательно в несколько подогретом виде), а вот любое пережаренное масло придется из рациона полностью исключить.
Большинство крупяных блюд, согласно диете, будет лучше приготовить диетическим образом – скажем из овсянки, из риса, либо же гречки. А вот супы согласно диете, готовят исключительно на овощном (не крутом) бульоне.
Кроме того в такие блюда можно позволить себе добавлять мелко резаный картофель, практически любые мелко натертые овощи – это может быть морковь, кабачки, или тыква. К сожалению, от кислых овощей и блюд – скажем от борща либо щей все-таки придется полностью отказаться.
Часто из-за слабого функционирования поджелудочной железы, а иногда и просто из-за резкого изменения рациона – у таких больных может наблюдаться различные расстройства в пищеварении. Естественно, что для того чтобы нормализовать функционирование кишечника, следует стараться принимать пищу исключительно в строго определенные временные промежутки. А перерывы между приемами пищи должны составлять порядка трех максимум четырех часов.
Очень важно всегда помнить, что правильное диетическое питание при болезнях (разной этиологии) поджелудочной железы должно будет так же сопровождаться максимально обильным питьем. Как правило, ранее воспаленная поджелудочная железа может полностью восстанавливаться, что, несомненно, сопровождается довольно большими потерями жидкости из организма.
Отметим, что к тому же жидкость жизненно необходима и для нормализации полноценной работы кишечника. При данной диете пить позволяется как некрепкий чай, так и чайный напиток разбавленный молоком. Конечно же, очень полезными в данном случае могут оказаться свежие фруктовые соки так же несколько разбавленные водой.
Следует так же заметить что подобная диета, рассчитанная на больных с заболеваниями поджелудочной железы, обязана поддерживаться всегда при стационарном лечении пациентов, и длительное время после выписки из самой больницы. Отметим что даже при полном прекращении приступов острого панкреатита, данной диеты необходимо строго придерживаться еще хотя бы несколько месяцев. Более того некоторым больным – эта диета нужна практически год.
Диетическое питание при заболеваниях поджелудочной железы в период обострения
Что и говорить, несомненно, одной диетой заболевания поджелудочной железы, конечно же, не вылечить, ну, по крайней мере, сделать это полностью невозможно. Тем не менее, при течении таких болезней наиболее важно не дать патологической ситуации прогрессировать, а состоянию ухудшаться.
Разумеется, зная о наличии острого панкреатита и заметив начало приступа лучше будет сразу же вызвать врача. Более того иной раз пациенту может требоваться даже вызов «Скорой», однако срезу же после первой врачебной помощи и в момент лечения проблемы, пациенту следует соблюдать строгую совершенно особую диету.
Главное что нужно сказать – ни в коем случае при обострении заболеваний поджелудочной железы запрещено только соблюдать определенную диету, полностью забыв о назначенной медикаментозной терапии и прописанном постельном режиме.
А вот сама же диета как правило должна начинаться со строгого трехдневного голодания. При этом в эти три дня больному разрешается пить по одному или полтора литра (но не более чем по 200мл, за один заход) минеральной воды типа «Боржоми» (желательно теплой и практически без газа) и не более чем два стакана приготовленного отвара шиповника.
Далее по истечении упомянутых трех дней больным назначается особенное диетическое питание еще на 5-ть или даже 7 дней. Это диета, которая содержит достаточно мало калорий, стандартную норму белка, а так же которая резко ограничивает любые жиры (в основном тугоплавкие) и простые углеводы (прежде всего легкоусвояемые – а это сахар, мед, любое варенье, и любая выпечка).
Данная диета обязательно исключает продукты, которые содержат в себе грубую клетчатку, и которые стимулируют пищеварительные железы. Есть в данном случае, следует так же дробно, совсем понемногу не менее 5-6 раз за сутки. Важно сказать, что еду лучше таким пациентам варить либо тушить, но конечно не жарить. Пища для таких больных должна быть либо жидкой (протертой) либо же полужидкой консистенции.
Что при диете можно спокойно есть без ограничений?
- Большинство слизистых супов приготовленных из самых различных круп (исключение пшено) на воде либо же совсем некрепком отваре из овощей.
- Разрешены блюда из любых нежирных видов мяса той же птицы, но совершенно без сухожилий с удалением шкуры и жира, в обязательном порядке в виде перетертых суфле либо мягких паровых котлет.
- Разрешаются блюда из любых нежирных видов рыбы так же в качестве суфле либо мягких кнелей.
- Разрешено употребление яиц всмятку либо омлета на пару (однако важно помнить, что в день позволительно съедать не более 2-х яиц).
- Цельное молоко может лишь в умеренных количествах содержаться в приготовленных отварных блюдах, чистое же молоко пить запрещено.
- Разрешен творог, но только свежеприготовленный либо в виде паровых пудингов.
- Практически любые блюда либо гарниры, приготовленные из овощей, но так же в виде мягких пюре либо пудингов.
- Позволяется кушать яблоки печеные (исключение антоновский сорт!).
- А вот из сладкого разрешены лишь протертые фрукты из компотов, кисели, фруктовые желе с ксилитом и сорбитом вместо сахара.
- Питье обильное, разрешен не крепкий чай, вода «Боржоми», и даже приготовленный отвар шиповника.
Что следует исключать полностью?
Прежде всего, крепкие мясные и овощные бульоны, любые жирные виды мяса, рыбы и птицы. Запрет распространяется на жареные или даже минимально обжаренные продукты, и блюда.
Запрещены агрессивные овощи и фрукты, в их сыром виде. К таковым относят капусту, редиску, лук, и репу. Запрещен сырой щавель, и сырые листья салата, сырой шпинат, и редька. Так же под запретом брюква, в сыром виде все копченое, все консервированные продукты.
Придется отказаться от ржаного хлеба, мороженого, алкоголя, газировки, пряностей и специй. Причем заметьте – это вовсе не вопросы вкуса или моды и эстетики, это скорее вопрос вашего здоровья. Поэтому описанную диету будет лучше строго соблюдать.
Диетическое питание при заболеваниях поджелудочной железы при хроническом течении
Диетическое питание при хронических формах заболеваний поджелудочной железы заслуженно считается постоянным лечебным фактором, который действительно способен предотвращать развитие осложнений. Правильное питание позволяет уменьшить число обострений, когда происходит прогрессирование воспаления.
При таком питании строго исключаются любые легкоусвояемые углеводы. Напомним что это мед, тот же сахар, любые сладости, конфеты, газированная вода и чрезмерно жирные продукты. А все, потому что именно усвоение жиров существенно нарушается при проблемах с поджелудочной железой.
Несмотря на то, что такая диета несколько мягче, нежели в период обострений никаких обильных трапез здесь так же не допускается. В идеале – питание только дробное и довольно частое.
Что разрешается употреблять в пищу:
- Как хлеб, так и многие хлебные изделия. Причем желательно употребление вчерашней выпечки либо же слегка подсушенной, разрешено любое не сдобное и не жирное печенье.
- Любые вегетарианские супы с добавлением относительно небольшого количества растительного масла либо даже сметаны.
- Не жирное мясо, птицу и рыбу – в отварном, запеченном, паровом виде.
- Тот же паровой омлет либо не более 2-х яиц всмятку.
- Домашний творог желательно некислый, или кефир так же некислый и не жирный.
- Твердые сыры таких сортов как «Российский» либо же «Голландский».
- Разрешено умеренное употребление масла сливочного, несоленого, масла растительного рафинированного.
- Любые каши (но кроме пшенки).
- Разрешена домашняя лапша, либо вермишель – такие блюда нужно готовить исключительно на воде.
- Позволительно употребление сырых яблок некислых сортов. Так же прекрасно их употребление в запеченном виде.
- Различные овощи в проваренном или протертом виде (это может быть морковь, тыква, либо же свекла, допускается цветная капуста, и так же зеленый горошек).
- Из напитков компоты либо кисели без добавления сахара, чай опять же слабый, но можно с лимоном. Можно пить фруктовые либо ягодные соки, но так же без добавления сахара. Прекрасно если больной будет употреблять отвары шиповника либо же из ягод черной смородины.
Категорически не допускается при данной диете употребление: крутых бульонов, блюд из свинины, баранины. Нельзя употреблять жареные блюда, любые копчености, любые жирные и жареные блюда.
Под запрет попадают любые консервированные продукты, любые даже высокосортные колбасные изделия, недопустима икра, крепкий чай, либо кофе. Придется отказаться от шоколада, различных солений и маринадов, от пряностей и любых специй.
Не желательно употребление грибов, сырой капусты, щавеля, шпината, редиса, и репы. Не рекомендуется кушать любые бобовые, кислые овощи и фрукты, клюкву. Желательно отказаться от сдобной выпечки, чрезмерно холодных блюд или излишне горячих. Лучше отказаться от мороженого, и газировки. Естественно, что алкоголь так же остается под строжайшим запретом.
Отметим, что такую диету, совершено необязательно, соблюдать всю свою жизнь. Тем не менее, периодически на достаточно длительный период времени следовать такой диете – строго обязательно.
nebolet.com
Поиск по сайту
Email рассылка
Узнавай первым
об обновлениях на сайте по Email БЕСПЛАТНО! Как только на сайте появятся новые посты, видео или фото, Ты сразу же будешь извещен об этом одним из первых.
Новое на сайте
Новое на форуме
Нет сообщений для показа











